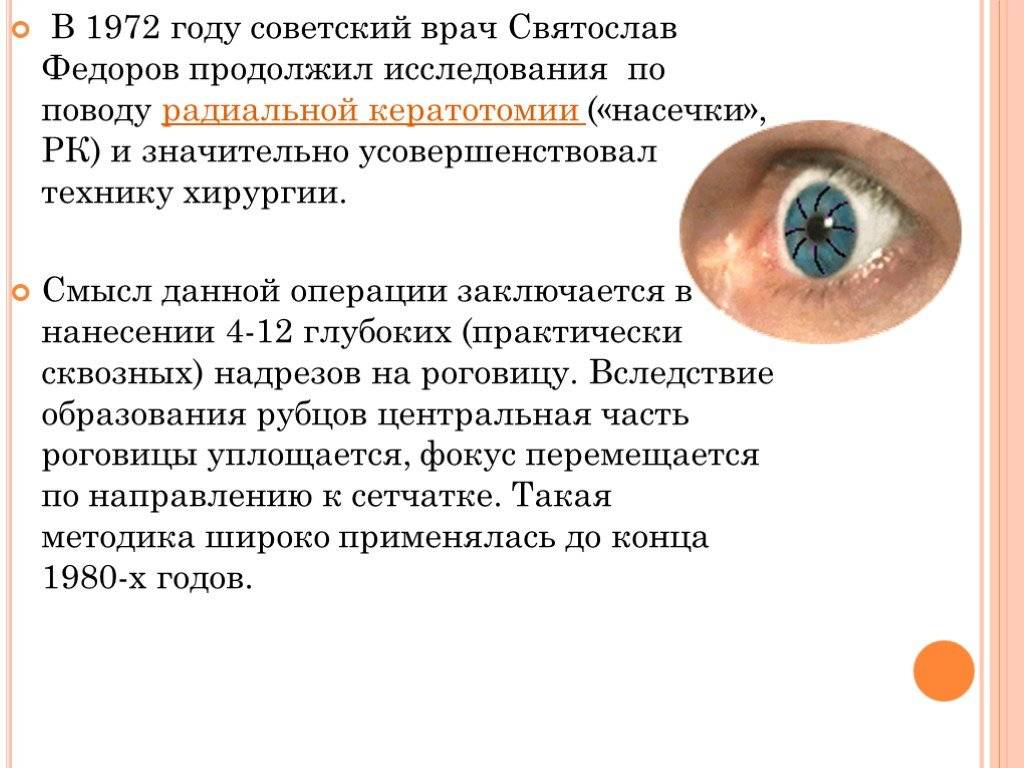
ВХОД НА САЙТ
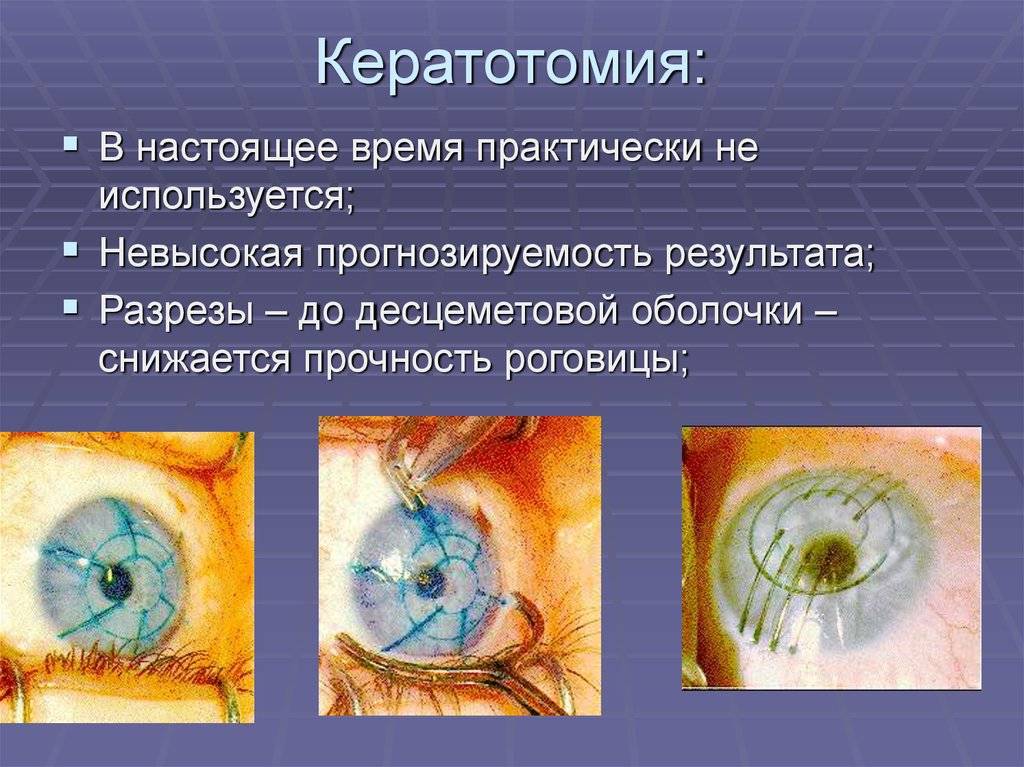
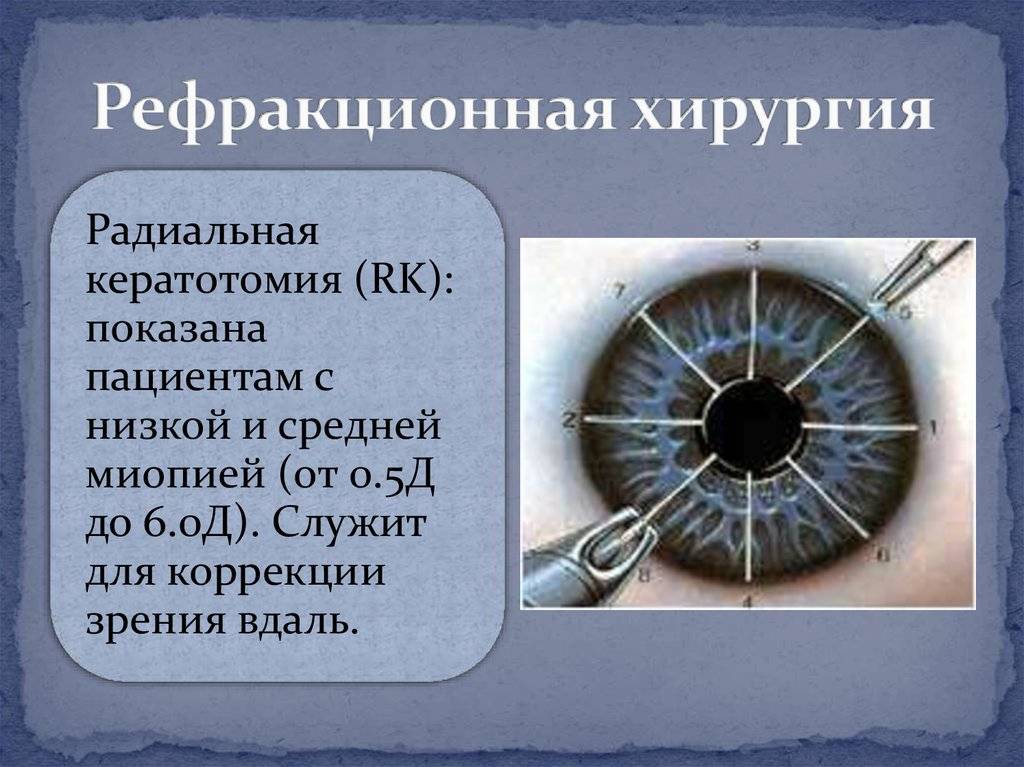
Показания к проведению кератотомии
Существует 3 основных показания, при которых выполняется операция:
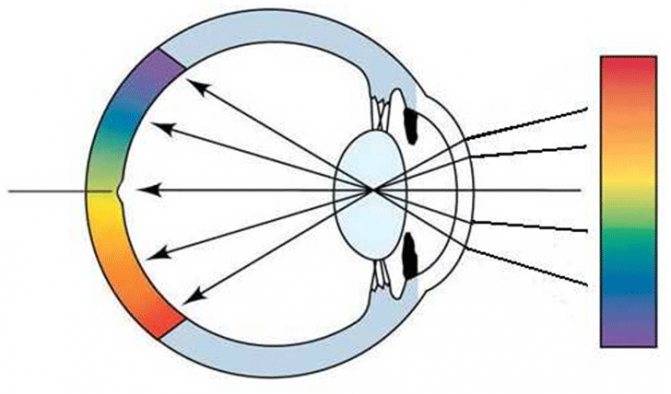
- миопия (близорукость) – человек хорошо видит вблизи, но плохо вдалеке из-за нарушения рефракции роговицы, когда луч света проецируется не на сетчатке, а перед ней;
- гиперметропия (дальнозоркость) – человек хорошо видит вдалеке, но плохо вблизи, это развивается из-за проекции светового луча за сетчаткой;
- астигматизм – изменение нормальной формы глазного яблока, из-за которого нарушается восприятие формы и размера предметов, патология часто сочетается с миопией или гиперметропией.
Показания к применению определяет врач, также как и вид операции.
Что еще почитать
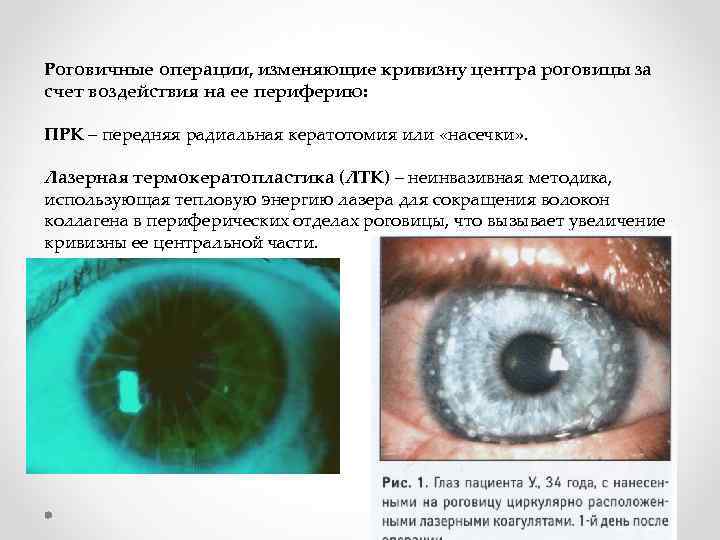
Лазерная термокератопластика
https://youtube.com/watch?v=zhIzaVOcTYw
Применяется для лечения гиперметропического астигматизма и рекомендуется пациентам с 18 лет, у которых без коррекции наблюдается низкая острота зрения.
Эта операция представляет собой безболезненное нанесение на периферию роговицы точечных ожогов специальным лазером, который использует тепловую энергию. В результате теплового воздействия образуется термическое повреждение ткани, что приводит к сжатию волокон коллагена периферической части роговицы.
Такое сжатие коллагеновых волокон вызывает изменение формы роговицы. Ее поверхность в центральной части становится более выпуклой, что дает возможность уменьшить дальнозоркость.
В настоящее время появился еще один способ лечения астигматизма — кондуктивная кератопластика. Метод его проведения такой же, как и при термокератопластике, но вместо лазера используется радиочастотное излучение.
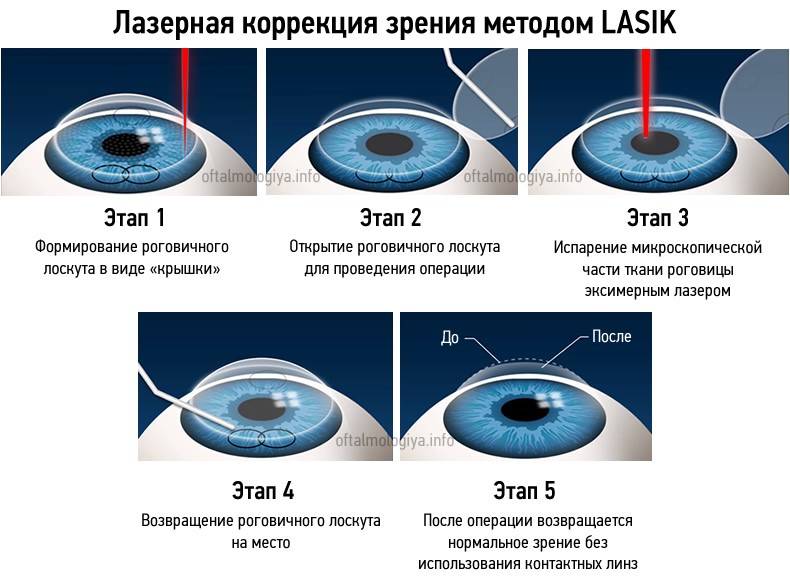
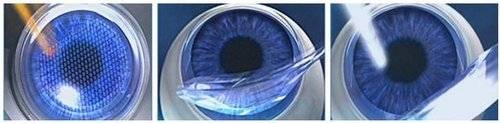
Вся операция длится 15 минут. Она начинается со срезания хирургом небольшого участка верхней части роговицы — так называемого лоскута, толщина которого меньше толщины человеческого волоса. Лоскут, соединенный с роговой оболочкой одним краем, смещается в сторону.
Посредством лазера производится воздействие в средних слоях роговицы. Луч лазера испаряет часть ткани в центре оптической зоны роговицы при миопическом астигматизме, на периферии оптической зоны – при гиперметропическом астигматизме, при смешанном астигматизме удаляется ткань как в центральной оптической зоне, так и на периферии.
Количество испаряемой лазером ткани микроскопическое. Лоскут укладывается на место, плотно прилегает (фактически «прилипает»), что не требует наложения швов.
Лечение астигматизма таким методом позволяет точно устранить неравномерность искривления поверхности роговицы. Ее форма меняется, становится сферичной и изображение фокусируется надлежащим образом на сетчатке. Пациенту больше не потребуются очки.
Улучшение зрения наступает уже через несколько часов после операции и окончательно нормализуется через неделю. Сама операция безболезненна.
В послеоперационный период может наблюдаться некоторый дискомфорт — светобоязнь, слезотечение, ощущение инородного тела в глазу, ореолы вокруг источников света, ухудшение ночного зрения. Как правило, такие побочные эффекты быстро проходят, но они могут сохраняться в течение нескольких месяцев после операции.
Важно
Преимуществом метода ЛАСИК перед ФРК является то, что лазер воздействует на средние слои роговицы и не затрагивает поверхность, тем самым не образуется открытая рана, процесс заживления которой длительный и болезненный. Отсутствует риск помутнения роговицы
Противопоказаниями к лазерной коррекции являются:
- возраст (пациент не достиг 18 лет),
- наличие прогрессирующих изменений рефракции (прогрессирующая близорукость, дальнозоркость),
- воспалительные заболевания глаз,
- беременность,
- истончение роговицы.
В небольшом количестве случаев (2-5%) возможны осложнения после коррекции методом ЛАСИК. Часто они возникают в связи с ошибками при формировании лоскута или из-за ненадлежащего обследования перед операцией.
Например, если врач не заметил или не учел обстоятельства, касающиеся состояния глаз пациента или состояния его здоровья в целом, которые являлись противопоказаниями к проведению коррекции.
Может снизиться качество зрения в темное время суток, появляются ореолы вокруг светящихся объектов. Возможно появление синдрома сухого глаза, но обычно только усиливается синдром, который уже имелся до операции, со временем он может снизиться до прежнего уровня.
Одним из осложнений при лечении астигматизма методом ЛАСИК может быть возникновение эктазии (выпячивание роговицы и ее истончение), когда в результате врачебной ошибки было удалено слишком много ткани роговицы.
Современная аппаратура позволяет измерить толщину роговицы и рассчитать то количество ткани, удаление которого будет безопасно и эффективно для зрения пациента. Таким образом, полное обследование и грамотное проведение операции позволит избежать такого осложнения.
Приблизительно в 20 % случаев при лечении методом ЛАСИК возможен рефракционный регресс — возвращение части того «минуса» или «плюса», которые были у пациента до хирургического вмешательства.
В этом случае через три — шесть месяцев после операции возможно проведение докоррекции. Вероятность рефракционного регресса выше при высокой степени астигматизма и при наличии тонкой роговицы.
Как подобрать очки при астигматизме
Если астигматизм вызывает нечеткость зрения, глаза быстро устают, контуры предметов расплываются или двоятся, ощущается сухость и резь в глазах при незначительных зрительных нагрузках, зрение ухудшается в сумерках – вам нужны астигматические очки. Астигматические очки еще называют цилиндрическими, это самый простой, относительно экономичный и эффективный метод коррекции. Такой подбор представляет собой многоэтапный процесс обследования оптической системы глаза. Специфичность астигматических линз в том, что они должны исправлять зрение сразу и по вертикали, и по горизонтали с разной оптической силой линз. Поэтому астигматические линзы имеют неравномерный изгиб, напоминающий овал или растянутую сферу.
В начале должно проводиться обследование оптики глаза на нескольких приборах, включая авторефрактометр, аберрометр, кератометр, роговичный топограф, щелевой микроскоп О том, как это происходит, я писала здесь (потому как диагностика для очков и лазера одинаковая): «Мы добрались до побочных эффектов лазерной коррекции зрения — и ещё до диагностики»
Получив первичное представление о степени, типе и виде астигматизма окулист проверяет остроту зрения без коррекции и с максимальной коррекцией каждым глазом в отдельности, затем двумя глазами. Выбирается тот вариант стекла, который обеспечивает наилучшую четкость видения. Потом обязательно должен следовать этап адаптации к подобранным линзам.
Если подбор астигматики проводится впервые, особенно у взрослых или пожилых людей, то очень важно учесть максимально переносимую величину астигматических линз. Иначе при ношении будет возникать головокружение, зрительный дискомфорт, невозможность перемещения в пространстве
Часто в этих случаях пациентам выписывают временные промежуточные очки с неполной коррекцией, а затем понемногу ее усиливают после окончания периода адаптации.
При высоких степенях близорукости и дальнозоркости, сочетающихся с астигматизмом, подобрать очки сложнее, период привыкания к ним может затянуться. Об этом офтальмолог должен заранее вас предупредить.
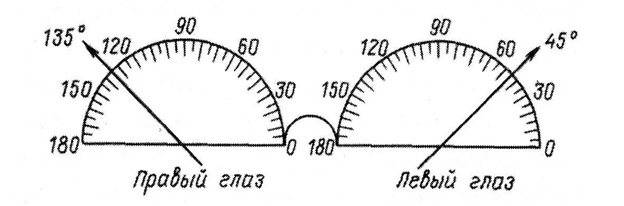
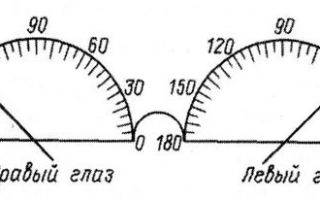
Схема для обозначения положения осей корригирующих стекол при астигматизме Ну и такие очки не лишены недостатков – как и общих со всеми очками (изменение внешности человека, запотевание линз, необходимость периодической замены, ограничение поля зрения и т.п.), так и специфических недостатков.
Астигматические очки сложны в подборе, стоимость цилиндрических линз высокая, нужно время для адаптации и в некоторых случаях их полная непереносимость.
Уход после кератотомии
- После процедуры больному накладывают специальную повязку на глаз либо предлагают использовать линзу.
- Для уменьшения болевого синдрома врач прописывает анальгетик.
- Пациенту рекомендуется посетить офтальмолога на следующий день после операции. Врач оценит, как проходит процесс заживления и пропишет противовоспалительные капли.
Кератотомия не дает мгновенных результатов. Зрение прооперированного восстанавливается постепенно. В течение нескольких дней (иногда недель) после операции зрительное восприятие может быть нечетким. Это нормально. В это время пациенту желательно отказаться от управления транспортным средством. От двух месяцев до года может наблюдаться изменение четкости зрения в течение суток. Например, вечером оно может быть хуже, чем утром.
При желании можете посмотреть видео операции радиальной кератотомии:
https://youtube.com/watch?v=HwTn2TtM0GE
Виды операций на глазах
Выделяют два вида кератотомии: лазерную и рефракционную, оба вида являются довольно эффективными. Большинство пациентов склоняются к лазерной коррекции зрения, так как она не требует использования скальпелей и процесс заживления при этом проходит заметно быстрее. Про Индийские глазные капли Уджала расскажет этот материал.
К тому же, использование лазера позволяет ограничить область поражения тканей.
Он проникает лишь в роговицу глаза, не задевая другие составляющие глазного яблока.
Рефракционная кератотомия является более опасной процедурой, так как выполняется она специальным алмазным скальпелем, которым совершают надрезы на роговице, восстанавливая ее правильное расположение. Про лечение прогрессирующей близорукости у детей и взрослых читайте по этой ссылке.
Коррегируется ли зрение после лазерной процедуры
Лазерный метод коррекции– это микрохирургическая операция глаз. С помощью данного метода меняется естественная форма роговицы, за счет чего устраняется светопреломляющая аномалия глаз.
Выделяют несколько положительных качеств данной процедуры:
- В организм человека не вводят общий наркоз. Для операции нужна местная анестезия, в виде глазных капель.
- Процедура не требует длинной госпитализации, вечером того же дня можно отправиться домой.
- Лазер во время процедуры действует только на роговицу, не задевая другие части глаза.
- Процесс всей процедуры занимает 2 часа. Стоит отметить, что вначале операция проводится лишь на один глаз и если проходит успешно, зрение восстанавливается, то операцию можно провести и на второй глаз.
Рефракционная
Рефракционная кератотомия – это операция, направленная на исправление различных нарушений преломляющих способностей глаза, в данном случае операция помогает при таких расстройствах, как астигматизм, при миопии и при гиперметропии. Про витамины для глаз при близорукости расскажет эта статья.
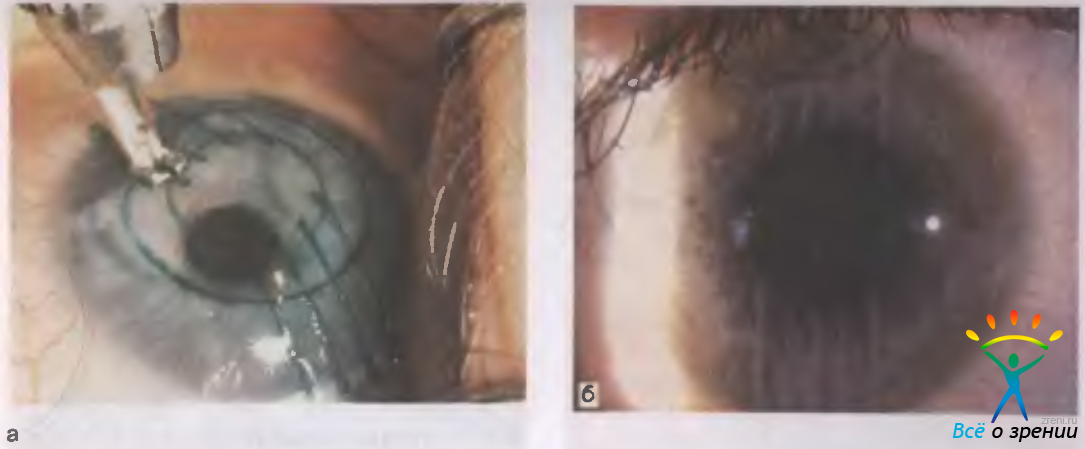
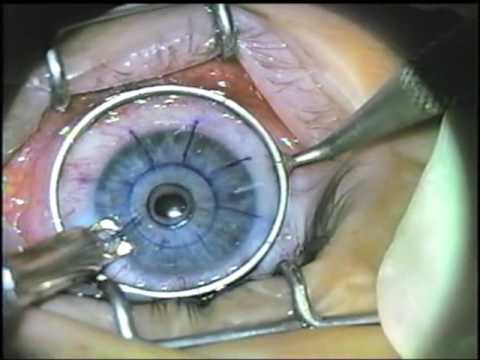
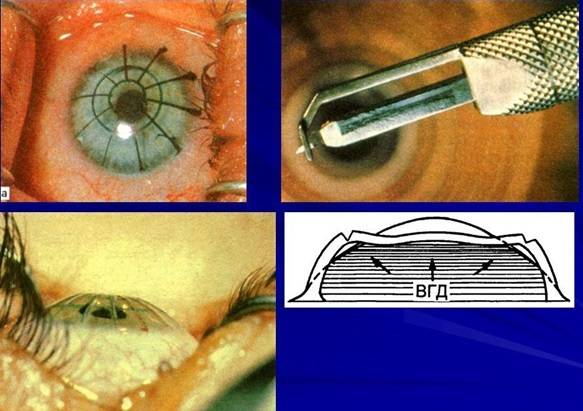
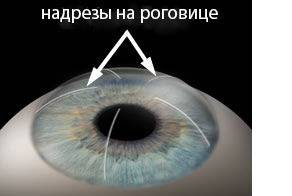
Суть операции заключается в том, что врач специальным алмазным лезвием наносит небольшое количество разрезов на роговую оболочку глаза.
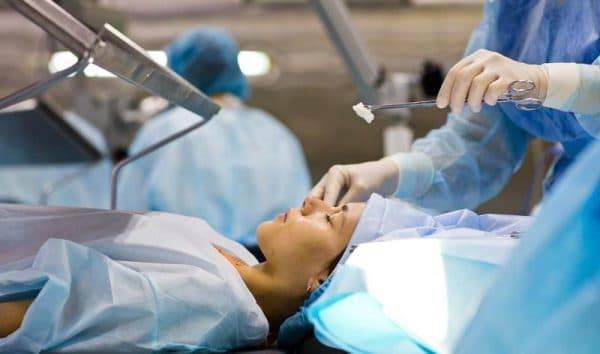
Процедура помогает выровнять роговицу к обычному состоянию и восстановить зрение до 100%.
Длительность операции составляет два часа, в это входит полная подготовка, проведение и отход от наркоза, в данном случае используется местная анестезия.
Селективная проксимальная ваготомия (высокоселективная)
высокоселективная ваготомия
Основные стволы выделяются, как и в вышеописанных операциях, сохраняется брюшная и печеночные ветви. Большая кривизна отводится вниз и влево. Далее вскрывается малый сальник ближе к малой кривизне желудка.
Выделяется передний нерв Латерже, он несколько вытягивается крючками. От него отходят боковые веточки, иннервирующие стенки желудка. Эти веточки проходят в составе сосудисто-нервных пучков. Необходимо оставить нетронутыми 3-4 ветви, иннервирующие выходной отдел желудка (это расстояние около 6 см от привратника). На остальные сосудисто-нервные пучки накладываются зажимы, они перевязываются и рассекаются.
То же самое хирург проделывает с задним желудочным нервом.
Еще раз тщательно зачищается от нервов нижний отдел пищевода, так как могут остаться нервы, иннервирующие желудок.
Брюшина ушивается.
В результате этой операции сохраняется иннервация привратника, эвакуация из желудка не нарушается и дренирующая операция не требуется.
Противопоказания для селективной проксимальной ваготомии:
- Грубые рубцово-спаечные изменения в малом сальнике.
- Ожирение 3-4 степени.
- Декомпенсированный стеноз.
- Большие язвы пилородуоденальной зоны с пенетрацией.
Что еще почитать
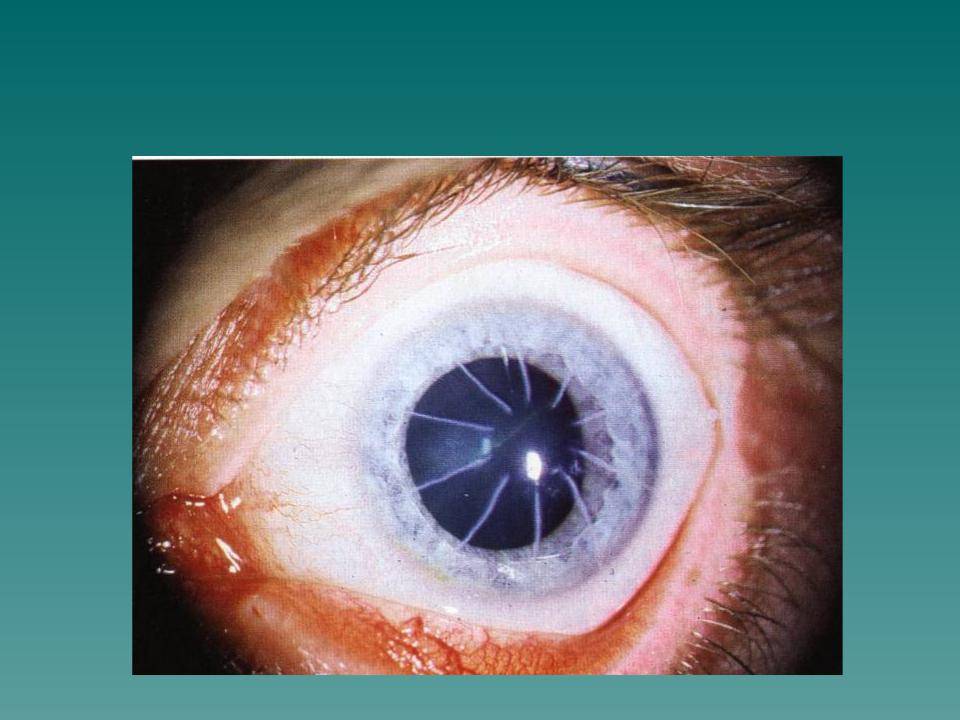
Кератотомия: описание методик радиальной и лазерной операции
Кератотомия – это микрохирургическая операция, которая позволяет восстановить работу зрительного аппарата.
Существует хирургический и лазерный метод воздействия на роговую оболочку глаз. Эти методики достаточно безопасны, длится операция не более 20 минут. Пациенты легко переносят процедуру, быстро восстанавливаются, при соблюдении правил ухода побочные явления отсутствуют. Именно поэтому данный вид хирургического вмешательства пользуется популярностью среди пациентов с глазными болезнями.
Рефракционная хирургия
Рефракционная кератотомия – это хирургическая операция, направленная на исправление рефракционных нарушений (нарушение преломляющей способности глаза) зрительных органов. К подобным расстройствам относят астигматизм, миопию, гиперметропию.
Раньше для лечения этих недугов врачи использовали различные хирургические методы, которые часто давали отрицательный эффект. Они имели следующие побочные явления: инфицирование тканей глаза, отслоение сетчатой оболочки от сосудистой и т. д.
https://youtube.com/watch?v=i6b3jqLRNGM
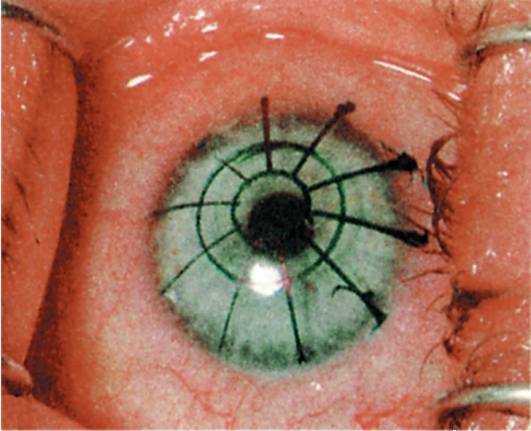
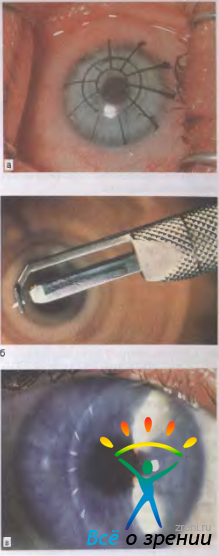
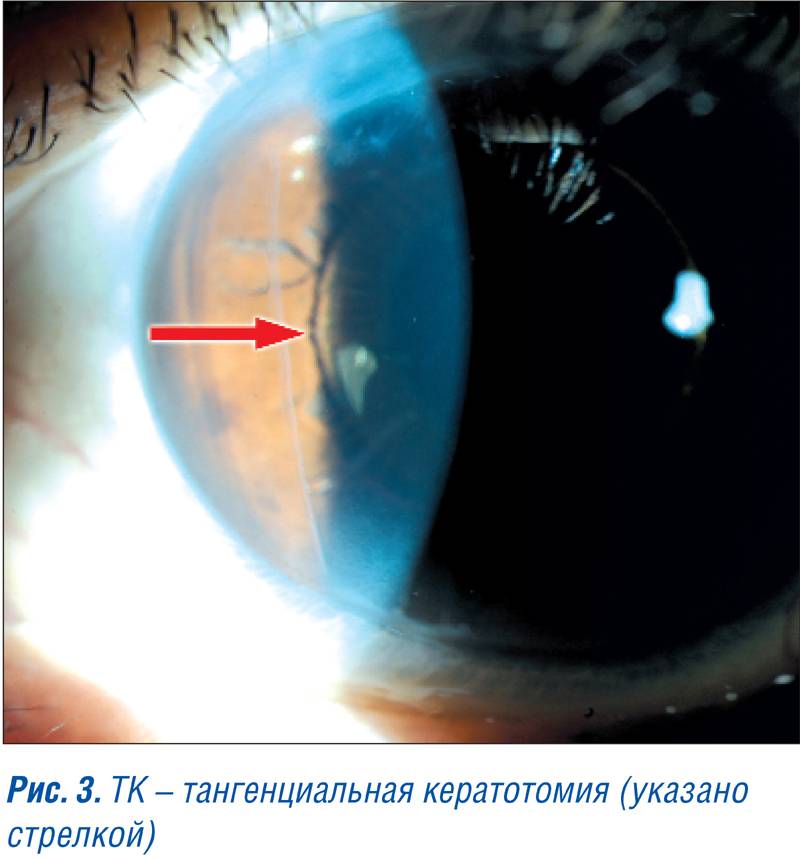
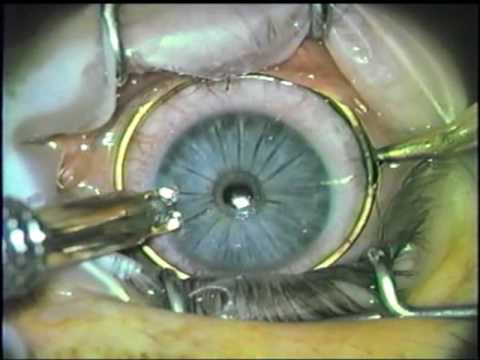
Врачи прибегали всё к новым методам лечения рефракционных заболеваний, так и появилась кератотомия. Эта операция заключается в нанесении радиальных надрезов на роговой оболочке. Микрохирургический метод позволяет выровнять роговицу и восстановить зрение.
Процедуру проводят в амбулаторных условиях с использованием местной анестезии. Длительность операции – 2 часа, сюда входит уход и подготовка. Согласно методике врач наносит несквозные насечки на роговую оболочку, благодаря которым уменьшается рефракция по одной из главных осей.
Радиальный метод коррекции зрения – это наиболее эффективный способ восстановления зрения, который позволяет избавиться даже от тяжёлой степени астигматизма.
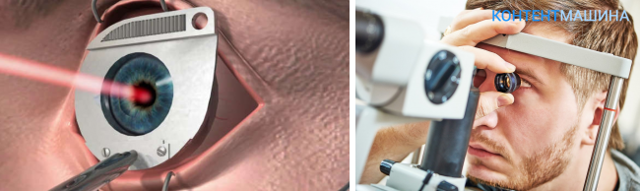
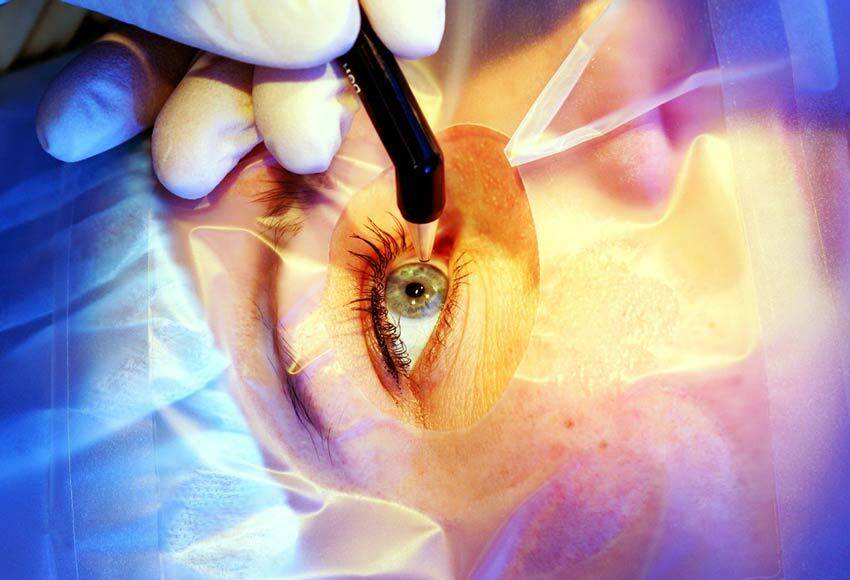
Лазерный метод коррекции зрения
Лазерная кератотомия – это микрохирургическая операция, во время которой используется лазер. Согласно методике путём лазерного воздействия меняется форма роговицы. В результате роговая оболочка получает новую форму, которую медики именуют «естественная линза». Её размеры зависят от индивидуальных особенностей.
Лазер не нарушает внутреннее строение органов зрения, он действует только на преломляющую среду, как следствие, зрение восстанавливается. Лазерный метод имеет массу преимуществ.
Кроме того, пациента не нужно госпитализировать, и уже через несколько часов он будет видеть. Длительность процедуры – 20 минут, во время операции применяется местная анестезия (специальные капли).
Решение о проведении лазерной коррекции принимает только офтальмолог.
Наиболее эффективные и безопасные методы лазерной микрохирургии:
- Лазерный кератомилез (Lasik)
- Super Lasik
- Эпителиальный ласик (Epi-Lasik)
- Фоторефракционная кератэктомия
- Femto Lasik.
Период реабилитации
После хирургического вмешательства глаза защищают с помощью повязки или специальных контактных линз.
Офтальмолог выписывает болеутоляющие лекарственные средства, которые облегчат состояние пациента, пока он полностью не восстановится. На следующий день после операции необходимо прийти на осмотр.
После осмотра врач назначит специальные капли, которые защитят глаза от инфекционных болезней.
В первые дни после коррекции пациент видит плохо, все предметы нечёткие и размытые. Чтобы быстрее восстановить зрение, необходимо выполнять следующие правила: не подвергаться физическим нагрузкам, сотрясениям и другим негативным внешним факторам, не мыть глаза водой.
При соблюдении правил ухода зрение восстанавливается уже через несколько дней, пациент хорошо видит без очков и линз. Однако реабилитационный период имеет некоторые особенности, например, в первой половине дня человек видит лучше, а во второй хуже.
Незначительное изменение зрительной функции может длиться от 2 до 12 месяцев.
Стоит такая операция достаточно дорого, за восстановление зрения в одном глазу нужно заплатить от 18 000 до 58 000 рублей. Общая стоимость зависит от методики и уровня клиники.
Полностью восстановить зрительную функцию возможно благодаря современным, безопасным и эффективным методам коррекции. Главное – чётко соблюдать указания лечащего врача, касательно ухода за глазами в период реабилитации.
Для более полного ознакомления с болезнями глаз и их лечением – воспользуйтесь удобным поиском по сайту или задайте вопрос специалисту.
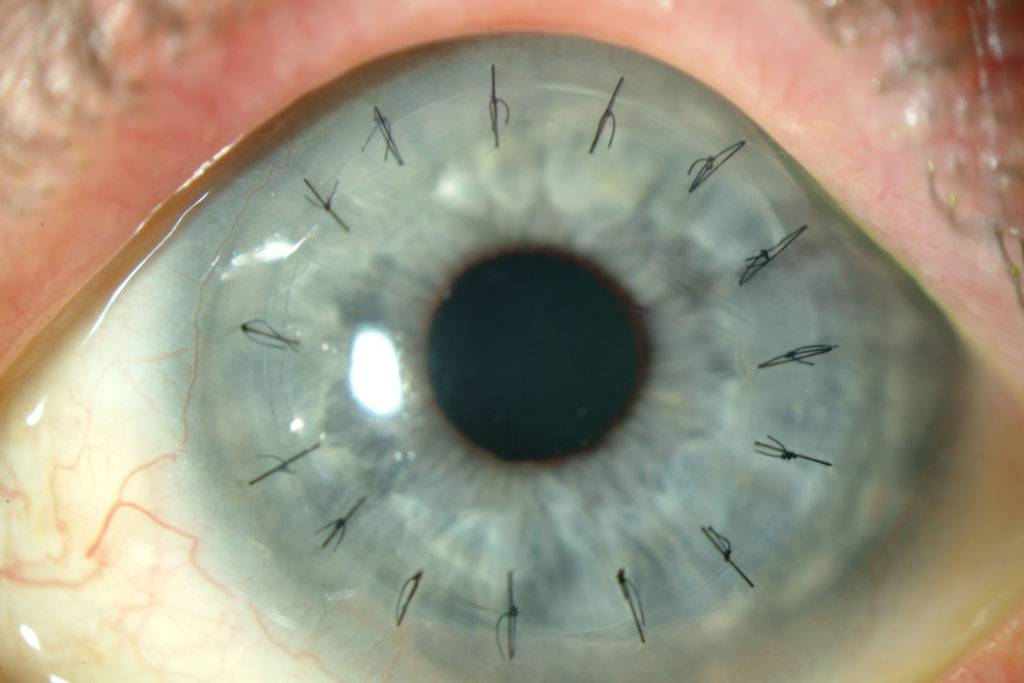
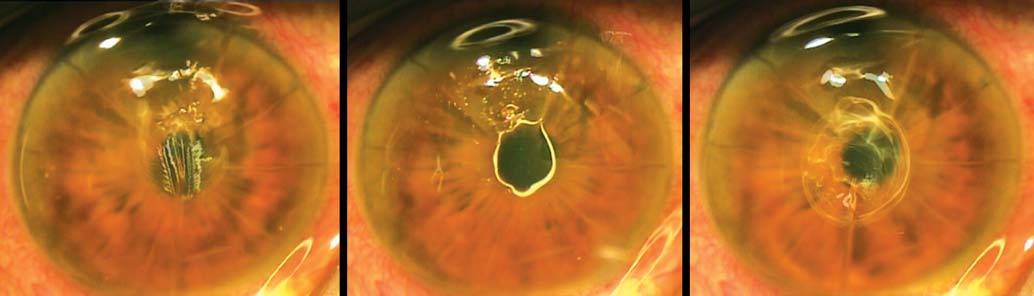
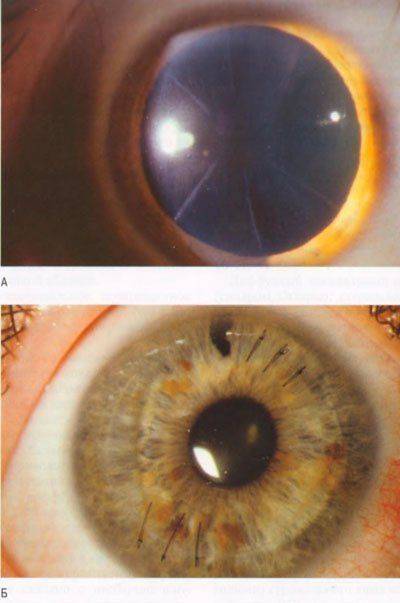
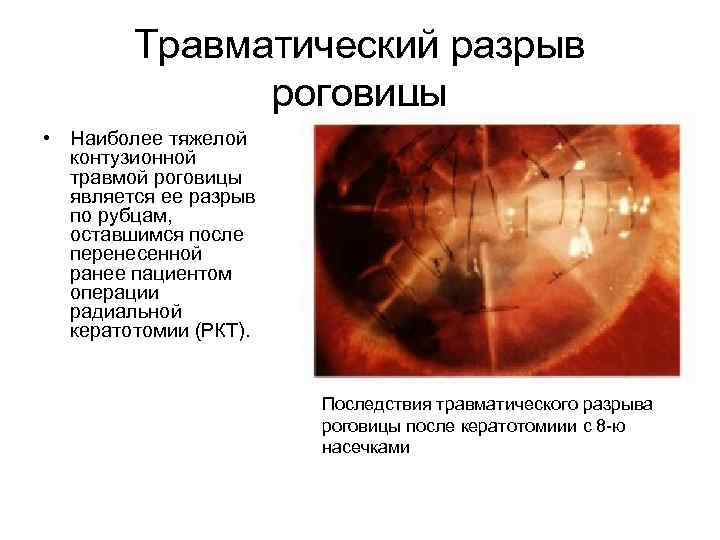
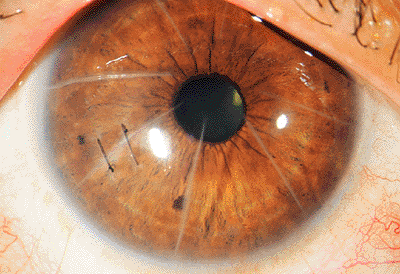
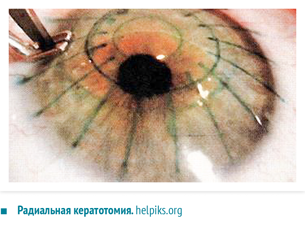
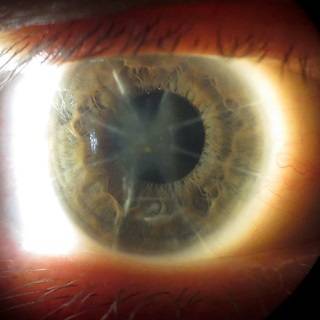
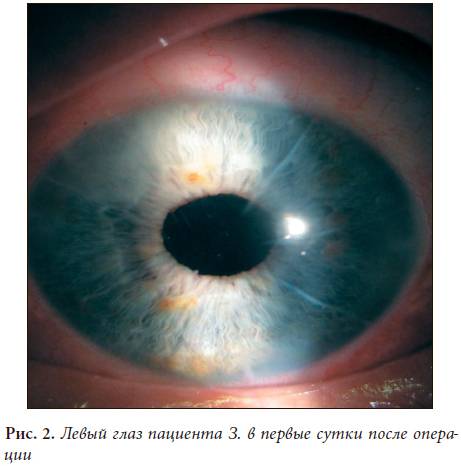
Передняя радиальная кератотомия
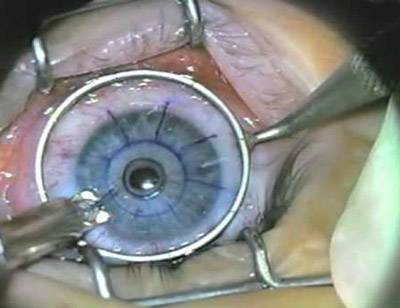 Кератотомия – хирургическая операция, которая заключается в разрезании роговицы глаза.
Кератотомия – хирургическая операция, которая заключается в разрезании роговицы глаза.
Данная операция противопоказана следующим группам лиц:
- Беременные женщины;
- Страдающие сахарным диабетом;
- Больные с прогрессирующей миопией;
- Лица с тонкой роговицей;
- Пациенты с психическими заболеваниями;
- При сопутствующих воспалениях глаз.
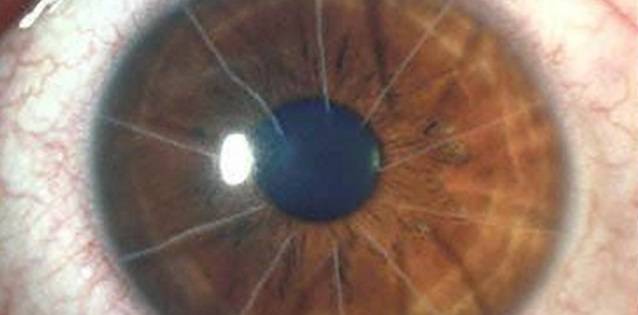
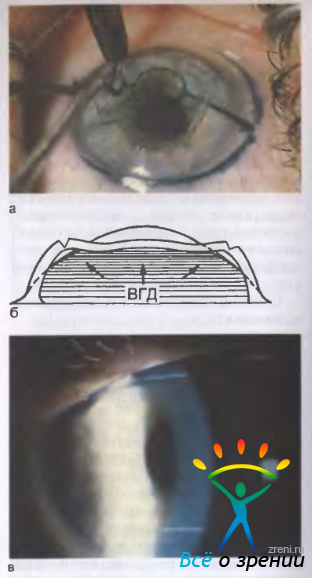
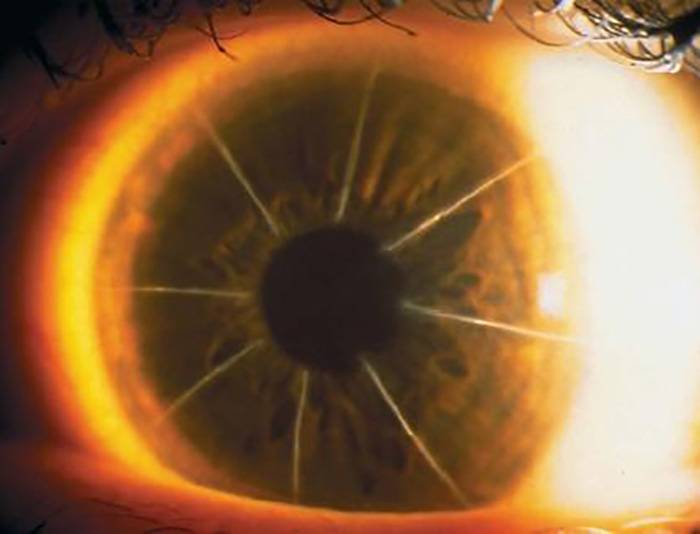
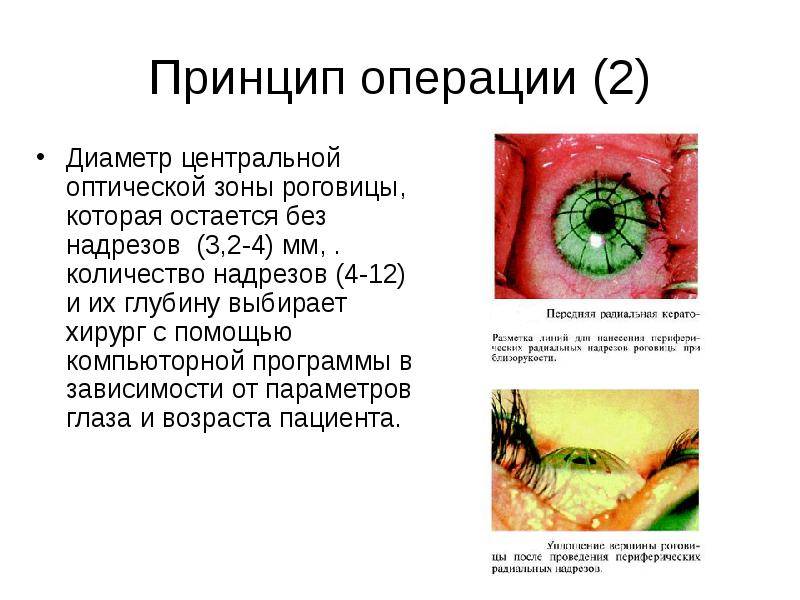
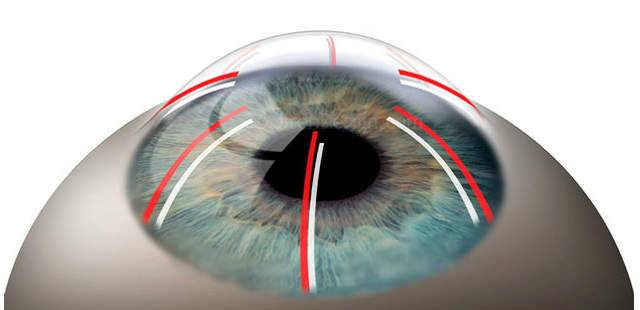
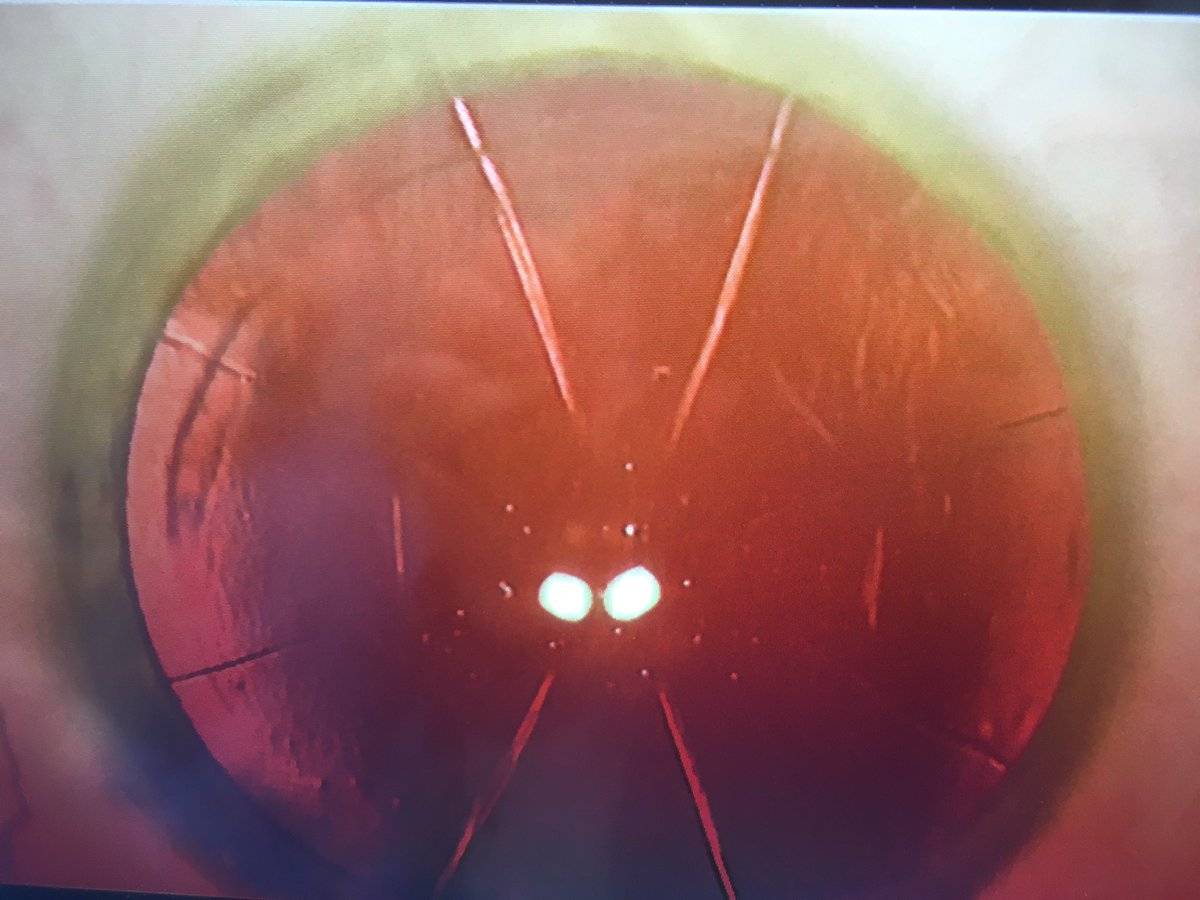
Операция проводится под местным наркозом. В глаз пациента закапываются анестетик и антисептические капли. После этого хирург маркирует будущие места разрезов. Рассчитывается их толщина, исходя из степени миопии, возраста и состояния пациента. Она должна составлять не более 90% от объема роговицы. Производятся разрезы алмазным ножом на периферии. Их количество колеблется от 4 до 12. За счет внутриглазного давления роговица выбухает в местах разрезов и утончается.
Пациенты после операции могут столкнуться со следующими осложнениями:
- Боль. Она длится до 2 суток и хорошо поддается коррекции современными анальгезирующими препаратами в форме капель. Первые сутки на глазу находится повязка, что ослабляет неприятные ощущения.
- Послеоперационное воспаление. Для его предупреждения пациент также получает соответствующие лекарственные средства.
- Эндофтальмит. Это гнойное воспаление стекловидного тела. Оно может развиться через некоторое время после операции. При отсутствии своевременной терапии приводит к полной слепоте.
- Срастание роговицы и радужки. Между ними образуются спайки. В результате этого из передней камеры глаза не происходит отток жидкости, что приводит к росту внутриглазного давления и глаукоме.
- Высокий риск разрыва роговицы в будущем при травме. Это особенно опасно в пожилом возрасте и тонкой роговице.
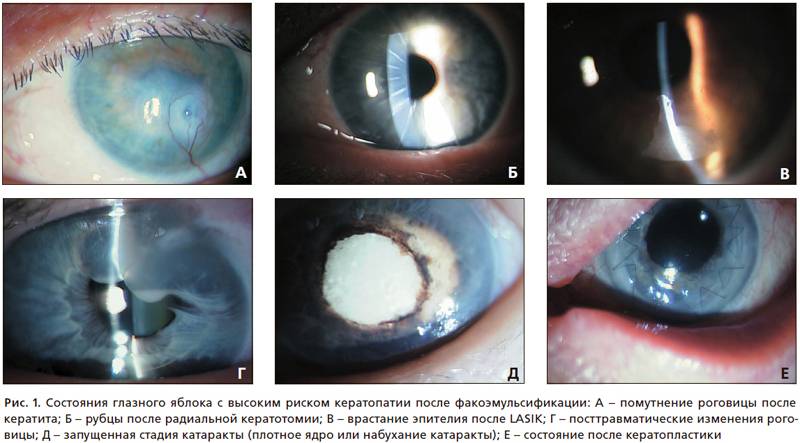
- Образование грубых рубцов на роговице. При периферическом их местонахождении зрение может не страдать.
- Гиперметропический сдвиг. Это смещение показателя рефракции в сторону дальнозоркости. Его возникновению способствует возраст пациента более 40 лет и использование лезвий старого образца (металлических).
Преимущества и недостатки
Вазэктомия как способ контрацепции имеет ряд преимуществ. Среди них:
- Безболезненность процедуры.
- Скоротечный реабилитационный период.
- Полное сохранение полового влечения, способности к проведению соития, получению оргазма.
- Отсутствие побочных эффектов и осложнений.
Плюсами процедуры также являются небольшая стоимость и возможность проведения в любой поликлинике.
Как и другие хирургические вмешательства, вазорезекция имеет и свои недостатки.
К таковым относятся:
- Болезненные ощущения в области мошонки в течение нескольких дней после процедуры.
- Способность к оплодотворению на протяжении 3 месяцев с момента стерилизации.
Кроме того, обратимая вазэктомия может не принести желаемого результата.

После вазэктомии место надреза может болеть в течение нескольких дней.
Противопоказания
Существуют противопоказания к проведению операции, при которых ее перемещают на определенный срок:
- беременность и лактация;
- возраст до 18 лет, лучше до 25 лет;
- наличие острой стадии инфекционного и вирусного заболевания;
- обострение хронического заболевания.
При следующих состояниях и заболеваниях процедуру нельзя выполнять категорически:
- заболевание иммунной системы, например, ревматоидный артрит, ВИЧ, СПИД, врожденный иммунодефицит, системная красная волчанка;
- истончение роговицы;
- возраст после 50 лет, операция считается нерациональной, так как миопия будет сменяться гиперметропией, зрение стабилизируется.
Противопоказания выявляются с помощью лабораторных и инструментальных тестов.
Анатомия блуждающего нерва
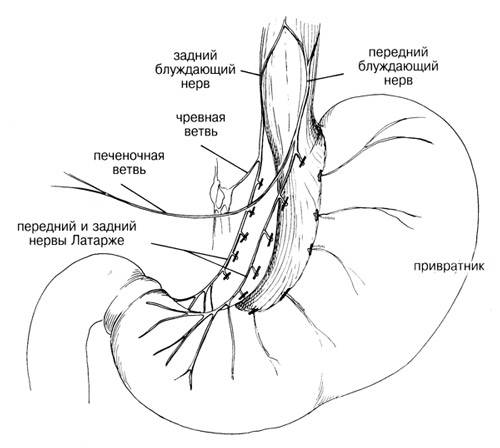
Блуждающий нерв (nervus vagus) – самый большой черепно-мозговой нерв нашего организма, он иннервирует почти все органы нашего организма, регулируя их функцию. Как и другие черепно-мозговые нервы, блуждающий нерв парный, существует левый и правый блуждающий нерв. Выходя из полости черепа, он дает многочисленные ответвления к структурам головы, шеи, к гортани, к легким, сердцу. Спускаясь по пищеводу, сплетения волокон образуют блуждающие стволы. Правый блуждающий ствол располагается по задней поверхности пищевода, а левый блуждающий ствол проходит в брюшную полость по передней стенке пищевода.
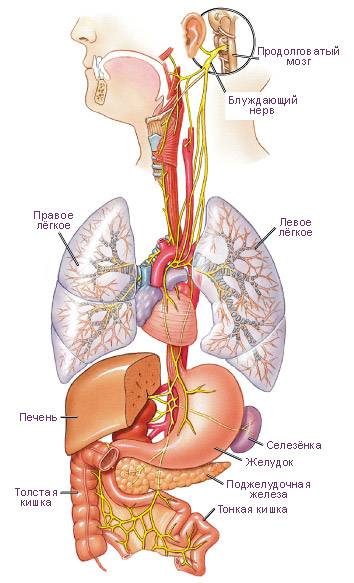
схема блуждающего нерва
После прохождения через диафрагму от блуждающих стволов отходят брюшная и печеночная ветви, по малой кривизне проходят передний и задний нервы Латарже, от которых отходят веточки к верхней и средней третям желудка. Конечная часть нервов Латарже разветвляется в области привратника в виде «вороньей лапы».
Основная функция блуждающего нерва для ЖКТ – это стимуляция секреции и усиление перистальтики. Его веточки разветвляются в слизистой оболочке желудка и иннервируют железистые клетки. При повышенном тонусе блуждающего нерва секреция соляной кислоты усиливается. А повышенная кислотность является основным патогенетическим механизмом, способствующим развитию язвенных и эрозивных поражений двенадцатиперстной кишки (в меньшей степени – желудка).
Поэтому идея хирургической денервации желез желудка нашла применение в практике и дает довольно неплохие результаты. На фоне появления новых препаратов, подавляющих секрецию (ингибиторов протонной помпы) показания к ваготомии значительно сузились.
Нужно отметить, что кислотообразующие клетки располагаются в основном в области дна желудка и его средней трети, поэтому наиболее удачным вариантом ваготомии считается именно избирательное пересечение ветвей, иннервирующих эти отделы с сохранением остальных нервов.
Виды
Выделяют рефракционные и лазерные операции, с помощью которых выполняется коррекция функции зрения. Ее подбирает врач индивидуально для каждого пациента после проведения диагностических тестов. Для этого необходимо сдать лабораторные анализы и исследования с помощью полуавтоматических анализаторов для оценки состояния зрения.
Рефракционная
Перед исследованием пациент должен пройти подготовку. Она включает лабораторные и инструментальные методы исследования. Если противопоказаний нет, пациента допускают к операции. Перед ней необходимо выполнить ряд действий:
- не употреблять пищу за 8 часов до операции;
- заменить ношение контактных линз очками за 2 недели до операции;
- не применять лекарственные средства, о которых не был предупрежден хирург;
- тщательно вымыть волосы и лицо;
- использовать стерильную одежду для входа в операционную.
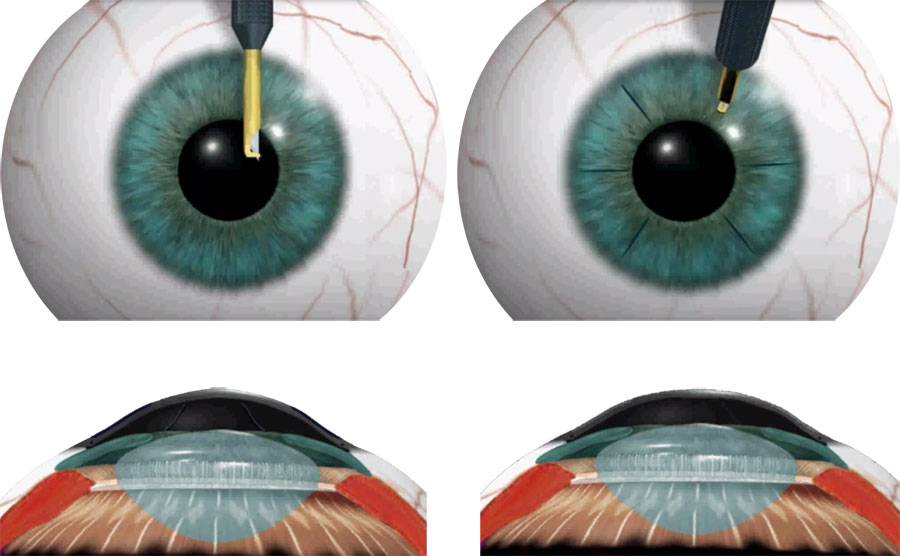 Данный вид оперативного вмешательства показан при астигматизме сильной степени, миопии и близорукости. После применения анестезирующего средства пациенту делается насечка на роговице. Она осуществляется по кругу. После проведения действия меняется форма роговицы, глазного яблока. Это позволяет улучшить рефракционные способности глаз.
Данный вид оперативного вмешательства показан при астигматизме сильной степени, миопии и близорукости. После применения анестезирующего средства пациенту делается насечка на роговице. Она осуществляется по кругу. После проведения действия меняется форма роговицы, глазного яблока. Это позволяет улучшить рефракционные способности глаз.
Лазерная
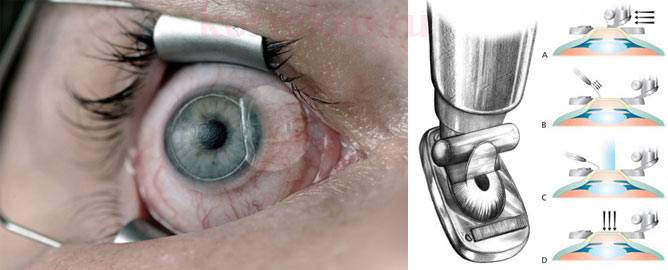
Правила подготовки к процедуре те же, что и при рефракционной кератотомии. После поступления в клиническое учреждение пациента подготавливают, надевают стерильные одежду. Он ложится на кушетку, его глаза фиксируются расширителем. Закапывают анестезирующее средство. Делают надрез на роговице с помощью хирургического скальпеля или лазера. Последний вариант предпочтительнее, так как лоскут получается ровный. С помощью лазера корректируют форму роговицы, устанавливают лоскут на место.
После завершения операции пациента держат в больнице еще несколько часов, чтобы выявить возможные осложнения. Если их нет, человека в этот же день выписывают.
Лечение осложнений
Восстановление после оперативного вмешательства
Для того, чтобы женщина после операции не столкнулась с осложнениями или нежелательными последствиями, а восстановление прошло быстрее, ей нужно выполнять определенные предписания, назначенные доктором.
Находясь в стационаре, пациентка должна:
- выполнять все назначения врача,
- использовать особую обувь, для снижения риска формирования тромбов,
- часто (правда не всегда) требуется осуществлять мочеиспускание через специальный катетер.
- в тяжелых ситуациях для улучшения дыхания может быть использован специальный стимулирующий спирометр.
Важно! Пациентке запрещено самостоятельно осматривать рану, снимать бинты или трогать дренажи. Велика вероятность того, что может быть занесена инфекция
Сколько женщина будет находиться в больнице, зависит от особенностей заболевания, по показаниям которого проводилось оперативное вмешательство. Если пациентка вскоре после операции отправляется домой, она тоже должна придерживаться определенных правил:
- выполнять все предписания доктора, в том числе относительно сроков посещения больницы,
- максимально соблюдать гигиену в области раны,
- на место послеоперационного шва не должна попадать вода,
- сократить количество физических нагрузок до минимума,
- ни в коем случае не поднимать тяжелые предметы, так как швы могут разойтись,
- обязательно должна соблюдаться диета, преимущественно, фруктово-овощная.
Обычно уже через 5-7 дней после операции швы снимаются. Однако, после этого нужно предельно внимательно относиться к своему состоянию. При обнаружении у себя ряда симптомов, необходимо незамедлительно обратиться к доктору:
- в случае появления повышенной температуры,
- если в зоне оперирования появилось воспаление или странные выделения,
- нарушение стула, продолжающееся в течение 2-3-х суток,
- стул поменял свои свойства (например, цвет),
- ухудшилось общее состояние (появилась слабость, головокружение),
- тошнота, рвота,
- проблемы с мочеиспусканием,
- появился отек, который не спешит спадать, покраснение, боль в ногах.
Проведенная операция по лапаротомии с описанными выше признаками – свидетельство осложнений.
Многие пациентки боятся, что могут разойтись швы. Они не должны расходиться, если следовать всем рекомендациям доктора. Тем не менее, на вопрос, что же делать, если вдруг разошелся шов после операции, ответ должен знать каждый пациент.
В этом случае главное – не паниковать. Осмотрите рану, линии разреза и немедленно вызовите скорую. На время ожидания края раны можно стянуть пластырем, чтобы остановить дальнейшее расхождение.
Послеоперационный уход за животным
В некоторых солидных ветеринарных клиниках владельцам могут предложить оставить кота в стационаре после уретростомии. Это даст возможность осуществлять контроль проходимости стромы и проводить лечебные мероприятия по предотвращению осложнений в послеоперационный период.
Если же после хирургического вмешательства владельцы забирают питомца домой, то им придется самостоятельно обеспечивать данный уход за котом.
В первую очередь необходимо предотвратить разлизывание и инфицирование раны с помощью «елизаветинского» воротника, который стоит приобрести заранее.

В течение 5-7 дней после операции коту следует давать антибиотики широкого спектра действия, назначенные врачом, а также проводить местную обработку раны антисептическими препаратами.
Владелец должен внимательно следить за состоянием питомца, оценивая следующие факторы:
- наличие аппетита;
- соотношение количества потребляемой жидкости и выходящей мочи;
- температурные показатели тела;
- появление судорог, мышечных подергиваний или других нервных явлений.
Также послеоперационный уход за котом включает в себя профилактику мочекаменной болезни, которая заключается в соблюдении диеты, назначенной специалистом.
Швы снимают в условиях клиники через 9-14 дней после операции. Ветеринарный специалист оценивает состояние оперируемой области, проводит проверку стомы на проходимость и напоминает владельцу о необходимости дальнейшего обследования кота каждые полгода.
Противопоказания
Существуют противопоказания к проведению операции, при которых ее перемещают на определенный срок:
- беременность и лактация;
- возраст до 18 лет, лучше до 25 лет;
- наличие острой стадии инфекционного и вирусного заболевания;
- обострение хронического заболевания.
При следующих состояниях и заболеваниях процедуру нельзя выполнять категорически:
- заболевание иммунной системы, например, ревматоидный артрит, ВИЧ, СПИД, врожденный иммунодефицит, системная красная волчанка;
- истончение роговицы;
- возраст после 50 лет, операция считается нерациональной, так как миопия будет сменяться гиперметропией, зрение стабилизируется.
Противопоказания выявляются с помощью лабораторных и инструментальных тестов.
Преимущества кератотомии в клинике дронова
Хирурги нашей клиники имеют высокую квалификацию и чрезвычайно широкий практический опыт выполнения кератотомии. Благодаря высокому профессионализму врачей и применению современных технологий, клиника гарантирует достижение максимально возможных зрительных характеристик, исходя из состояния зрительной системы пациента.
В нашей клинике мы используем современное оборудование, которое обеспечивает безупречное выполнение всех этапов операции и исключает возможность технических погрешностей. Наши специалисты обеспечат Вам качественное предоперационное обследование и послеоперационное сопровождение до полного выздоровления.
Большой выбор методик дает возможность максимально индивидуального подхода к каждому пациенту и подбора оптимального способа восстановления зрения в ситуациях даже сложных глазных патологий.