Противопоказания и осложнения
Все операции имеют свои противопоказания и осложнения.
Передняя радикальная кератотомия
Противопоказания:
- беременность;
- эндокринные заболевания (сахарный диабет);
- инфекции глаз;
- психически нездоровые люди;
- тонкая роговица;
- прогрессирующая форма близорукости;
- пациенты младше 18 лет.
Осложнения:
- После операции человек испытывает боль в течение 2 дней, но это состояние легко купируется с помощью обезболивающих препаратов выписанных окулистом.
- В некоторых случаях у больного начинается воспалительный процесс, для его предотвращения врачи выписывают специальные препараты.
- Образования гноя в глазу, патология требует тщательного лечения, иначе возможна полная потеря зрения.
- Рубцы и спайки на ткани глаза.
Миопический кератомилез
Противопоказания:
- воспалительные болезни зрительного органа;
- беременность;
- люди с психическими отклонениями;
- тонкая глазная роговица;
- возраст менее 18 лет;
- глаукома;
- катаракта;
- СПИД.
Осложнения:
- Боль в течение первых двух суток после проведения операции.
- Возможно образование рубцов и спаек.
- Эндофтальмит – гнойная патология стекловидного тела.
Экстримлазерная коррекция
Противопоказания к процедуре:
- К операции допускаются люди достигшие совершеннолетия.
- Беременность.
- Грудное вскармливание.
- Аутоиммунные патологии (артроз, артрит).
- Изменения глазного дна.
- Сахарный диабет.
Послеоперационные осложнения:
- Эрозия роговицы – патологию обязательно нужно лечить, офтальмолог назначает мази с дериватом. В некоторых случаях требуется повторное проведение операции.
- Помутнение роговицы – для устранения осложнения, окулист назначает противоаллергические препараты, йодид калия.
- Гиперкоррекция – это состояние обычно проходит самостоятельно, в течение первых месяцев после проведения коррекции. Если дефект не прошел врач выписывает очки, иногда назначается повторное проведение операции.
- Кератит – воспаляется роговица, показано лечение мазями, противовирусными и антибактериальными препаратами.
- Вторичная миопия – такое осложнение обычно случается у лиц старше 40 лет.
- Неправильный астигматизм – дефект возникает из-за возникновения рубцов, спаек на хрусталике.
- Синдром сухого глаза – пациент ощущает зуд, раздражение, дефект устраняется средствами для увлажнения слизистой глаз, например «Дефислез».
- Повышенная светобоязнь – обычно проходит самостоятельно в течение 1-2 лет после операции.
Удаление хрусталика (УПХ)
Протезирование запрещено в следующих случаях:
- острая форма воспаления глаз.
- отслойка глазной сетчатки.
- маленькие размеры глазного яблока и передней камеры.
Возможные осложнения:
- отечность и воспаление — частое последствие хирургического вмешательства, назначаются противовоспалительные и антибактериальные средства в виде капель;
- истончение роговицы — человек ощущает дискомфорт, в таких случаях выписываются препараты — кератопротекторы в виде гелей, капель;
- отслойка сетчатки — при таком осложнение рекомендуется повторное оперативное вмешательство.
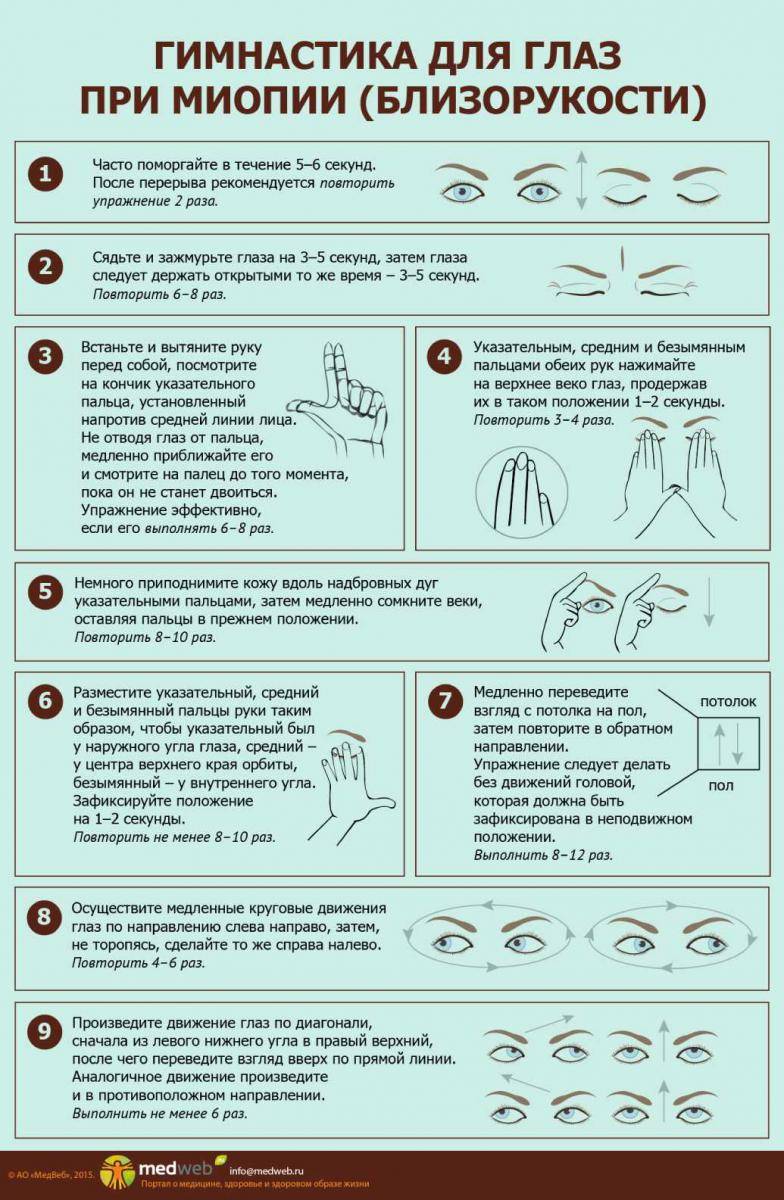
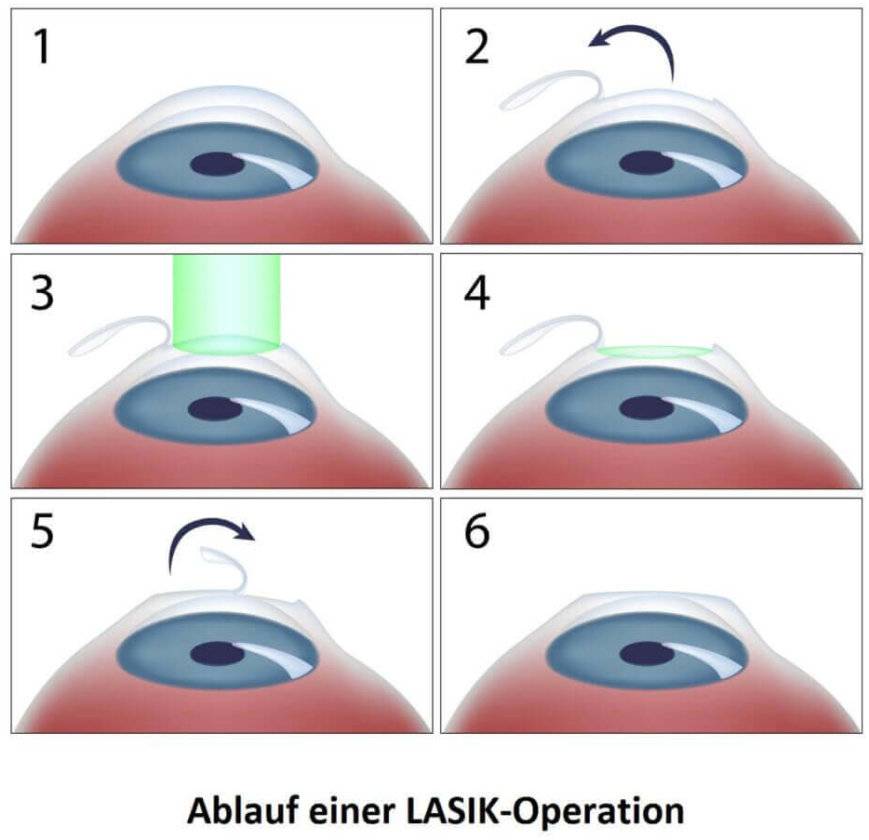
Как проходит процедура
В большинстве случаев, все лазерные операции по восстановлению зрения состоят из 3 основных этапов. Алгоритм проведения нельзя нарушать ни в коем случае. Перед процедурой пациенту вводят анестезию, которая состоит из анестезирующих капель, он блокируют все болевые ощущения, операция проходит совершенно безболезненно и пациент чувствует лишь легкие прикосновения и некоторое давление в определенных местах операции.
Алгоритм операции:
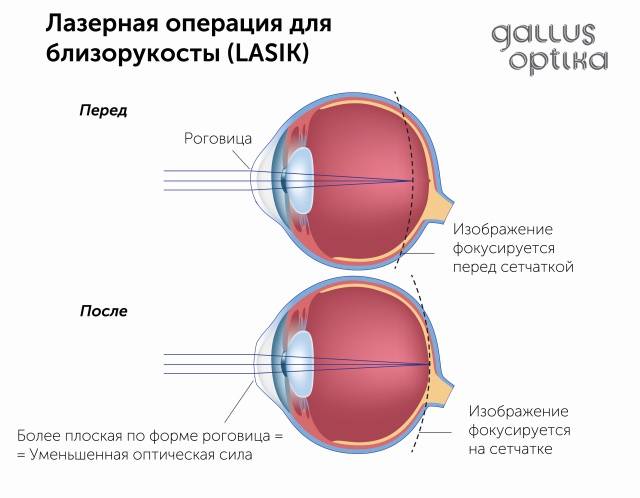
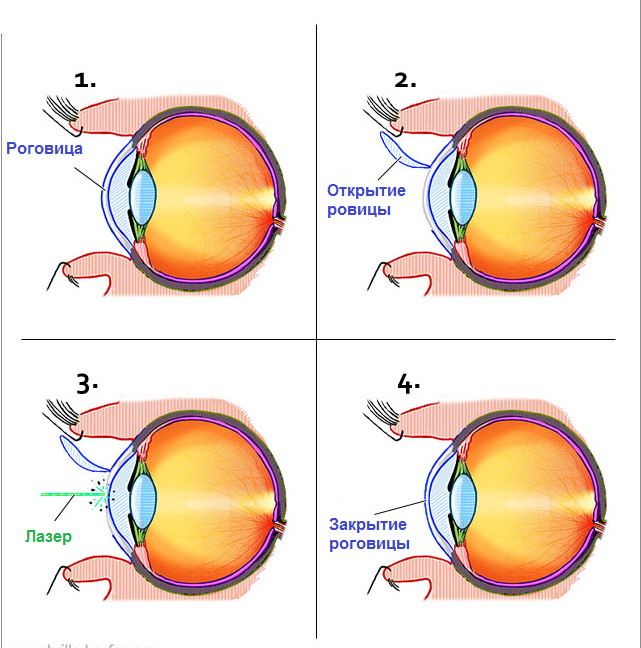
Первый этап заключается в том, чтобы создать поверхностный лоскут роговицы с помощью лазера или же микрокератома. Созданный лоскут отводят в сторону, как будто переворачивают страницу книги.
Второй этап операции включает в себя работу лазерного луча. Он изменяет форму роговицы, исходя из индивидуальных параметров пациента.
Третий этап является заключающим и включает в себя возвращение роговицы на привычное место
В третьем этапе самое важное вернуть роговицу правильно, чтобы заживление глаза было быстром и не образовалось никаких рубцов.
Реабилитационный период
Выйдя из кабинета, пациент должен провести в клинике еще около получаса. Это время нужно, чтобы офтальмолог провёл осмотр и назначил лекарственное противовоспалительное средство в случае появления отёка глаз. На следующий день необходимо приехать в офтальмологию на повторный осмотр к оперирующему врачу. Если у пациента всё хорошо, то ему назначаются офтальмологические капли, способствующие скорейшему восстановлению.
В период после лазерной коррекции очень важно не перегружать глаза и выполнять все рекомендации офтальмолога, а именно:
- Нельзя дотрагиваться до глаз, а тем более тереть их на протяжении 1 недели;
- Нельзя умываться в течение 1 недели после коррекции во избежание попадания инфекции;
- Не рекомендуется наносить макияж на глаза от 2 недель до 1 месяца;
- Меньше читать и как можно реже работать за компьютером около 1 месяца;
- Исключить занятия силовыми видами спорта, посещение сауны, бани и бассейна на 1 месяц.
Конечно же, глазам требуется время, чтобы привыкнуть к новому состоянию. Поэтому острота зрения время от времени будет меняться, иногда может даже возникать пелена перед глазами. Но это абсолютно естественные явления, проходящие в течение 1 месяца, поэтому переживать из-за них не стоит.
При возникновении каких-либо беспокойств и жалоб после лазерной процедуры обязательно обращайтесь за помощью к лечащему врачу-офтальмологу.
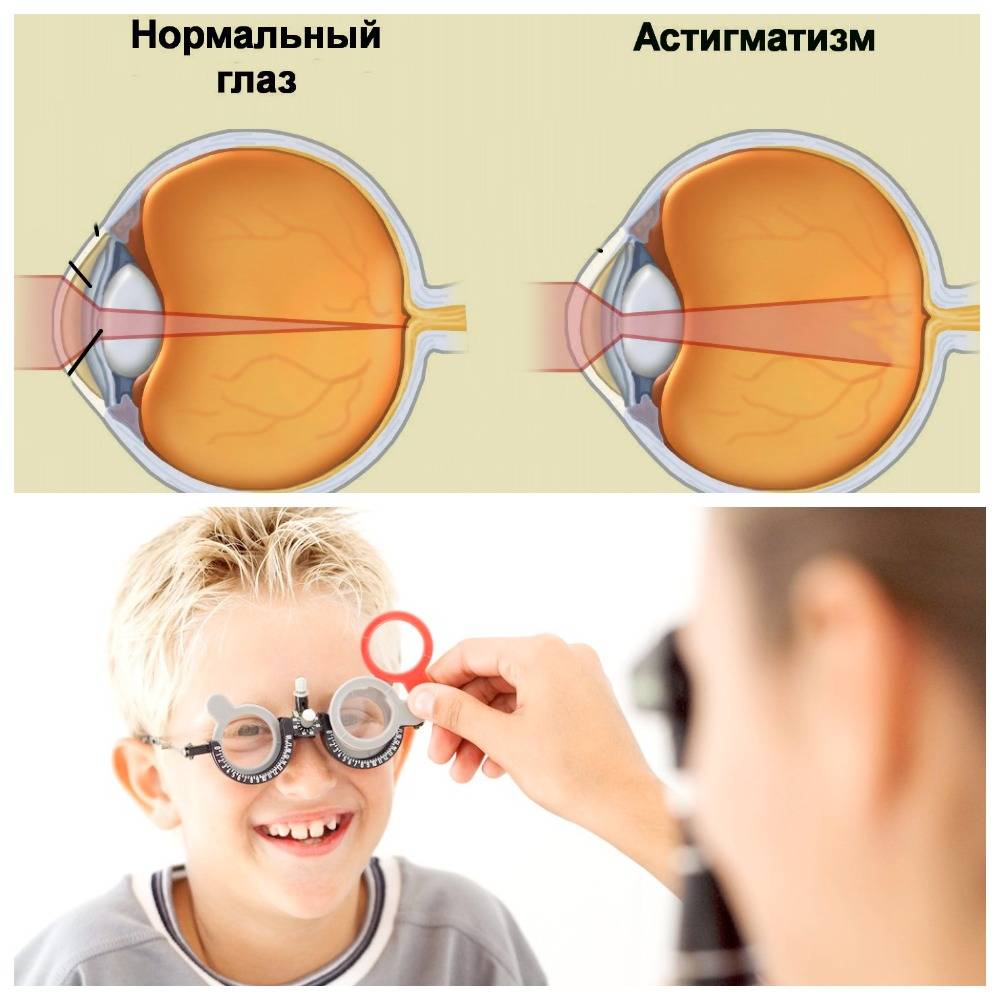
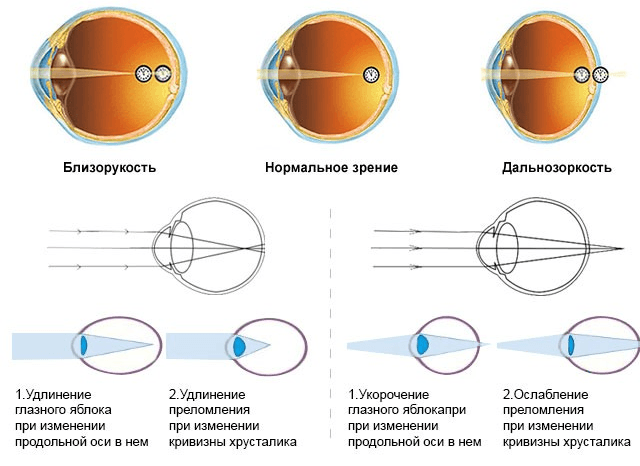
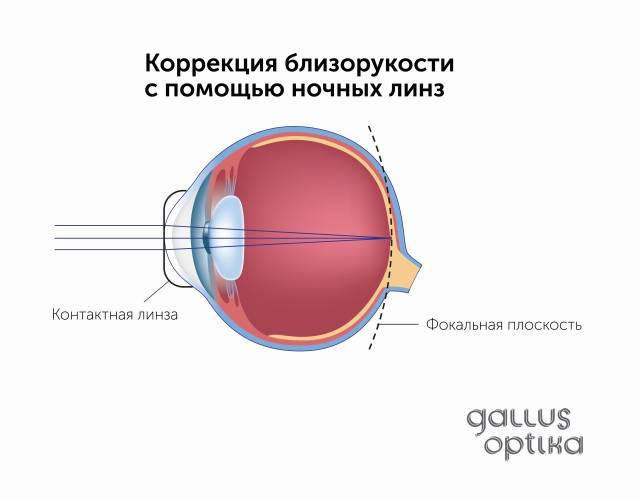
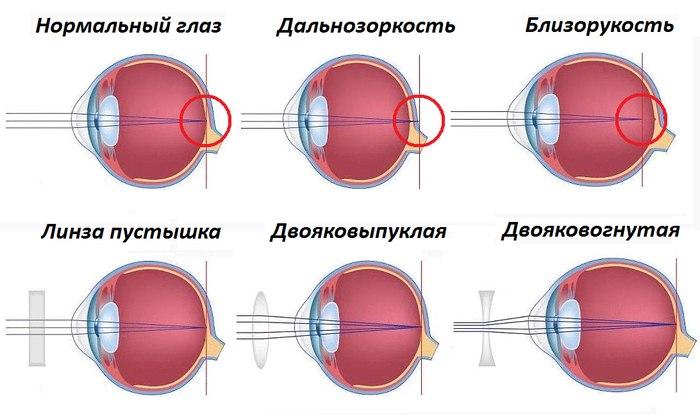
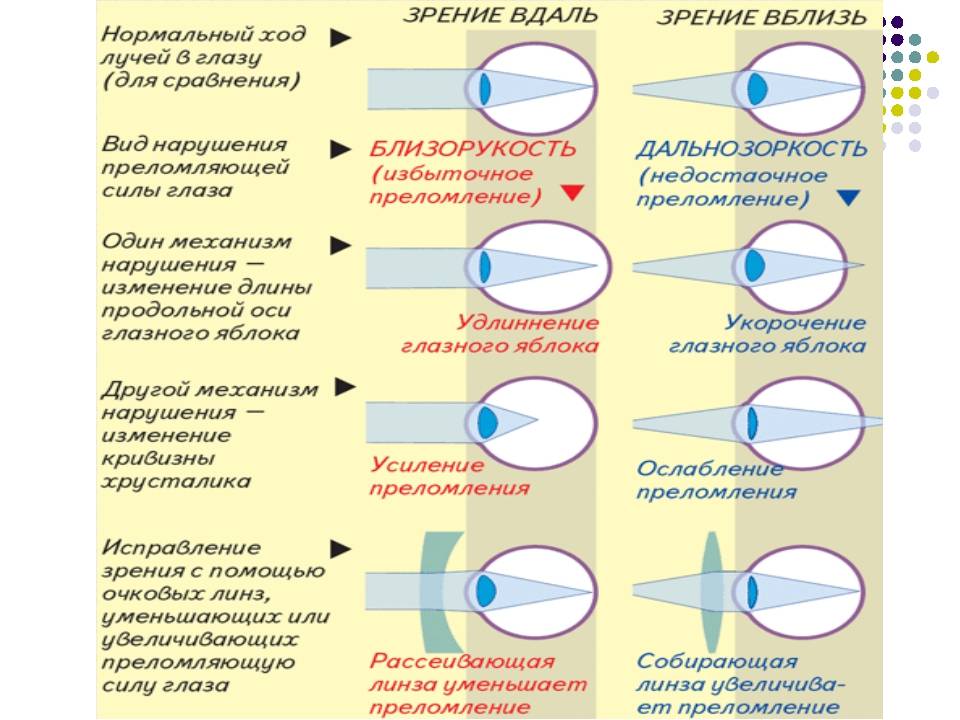
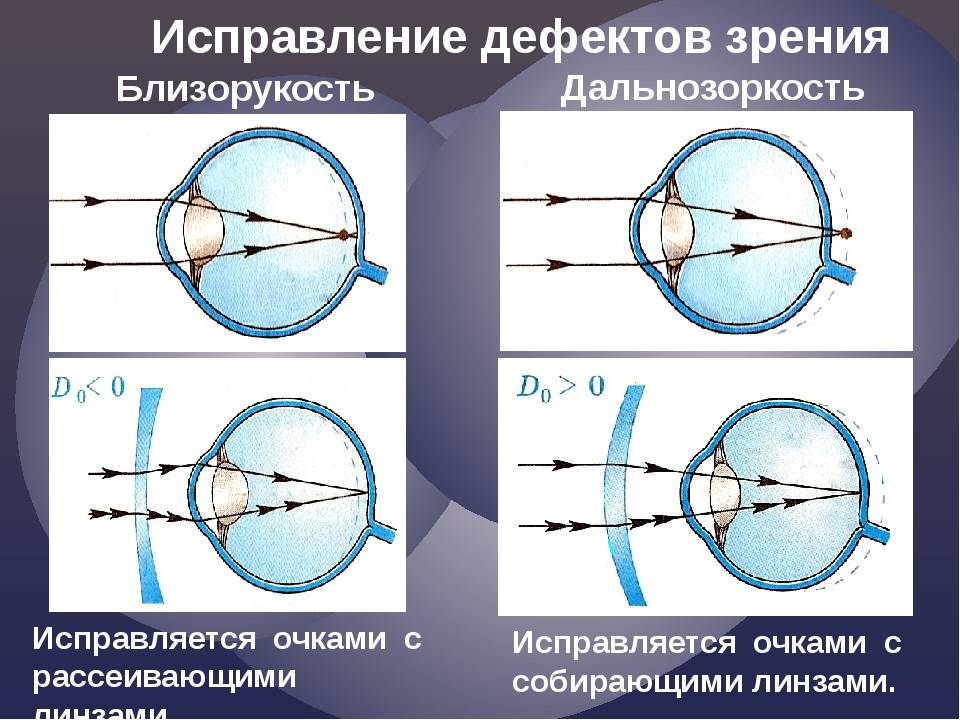
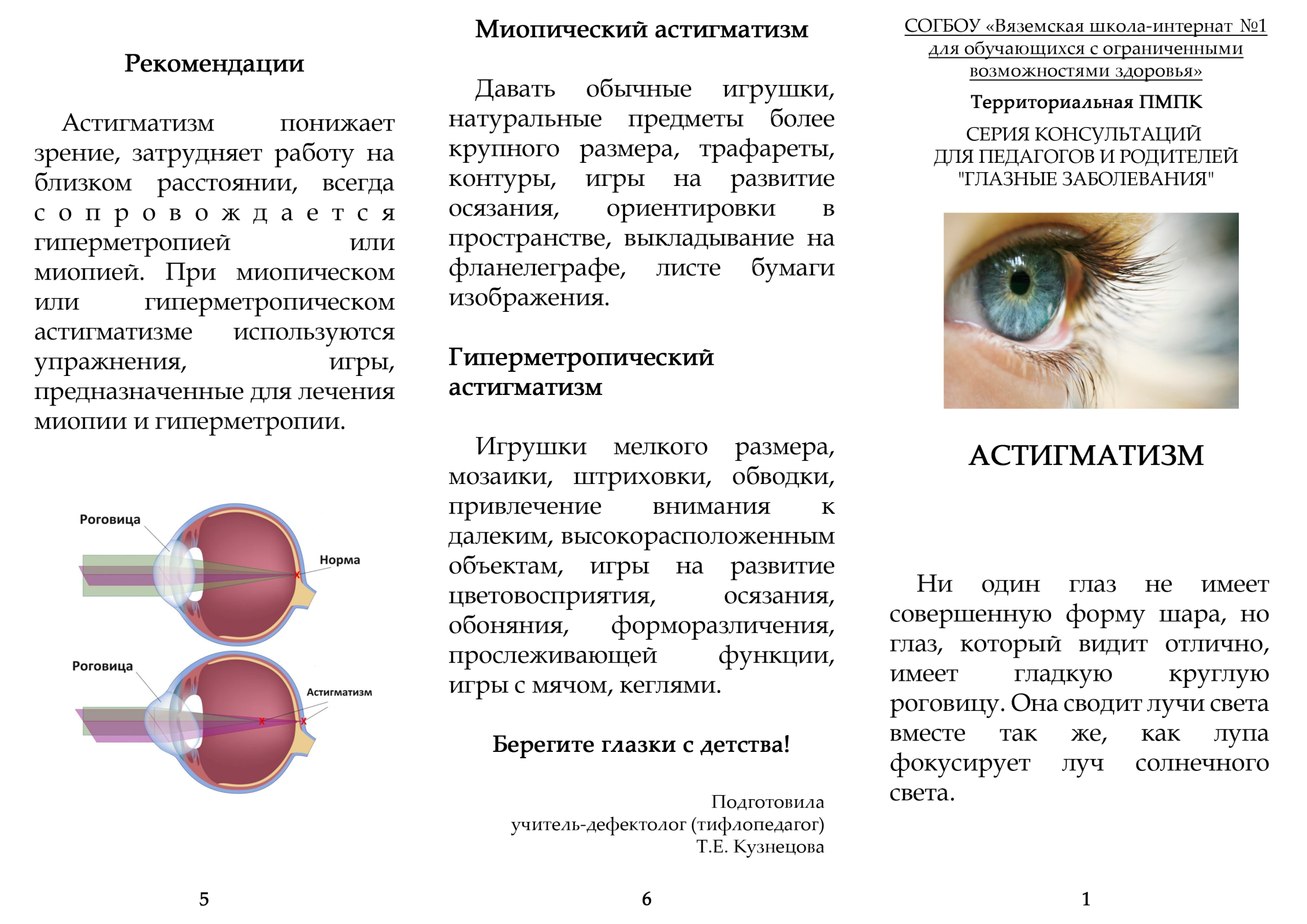
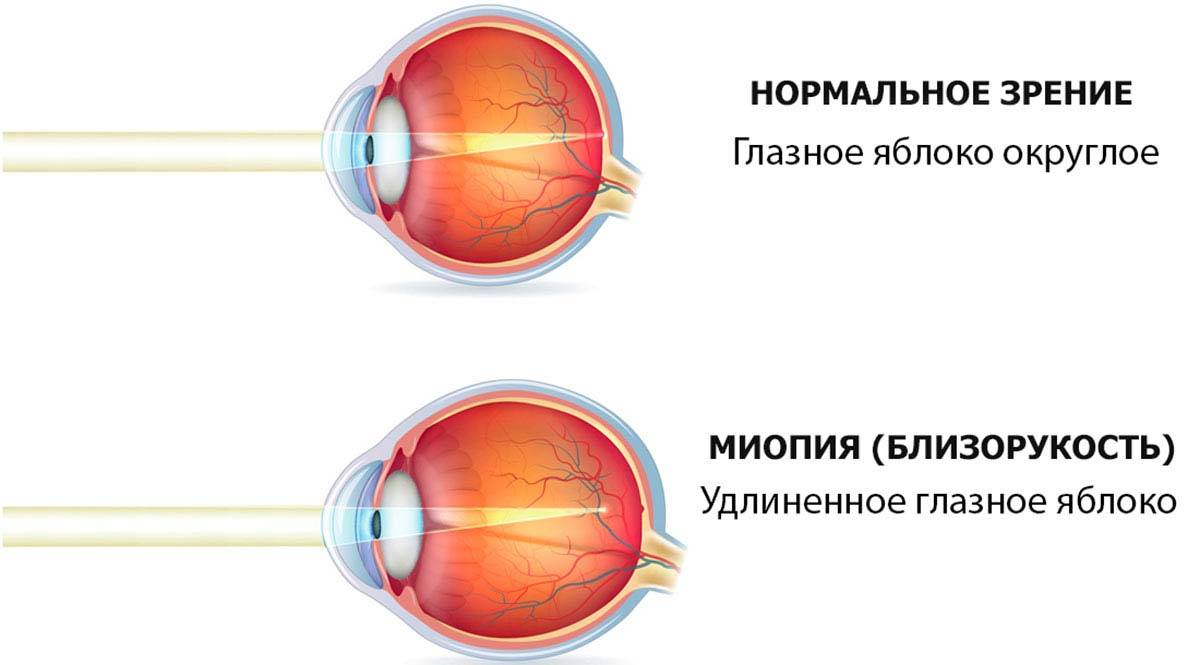
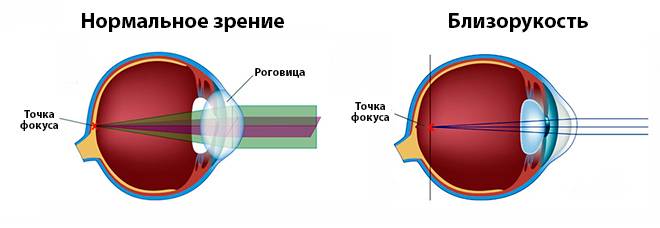
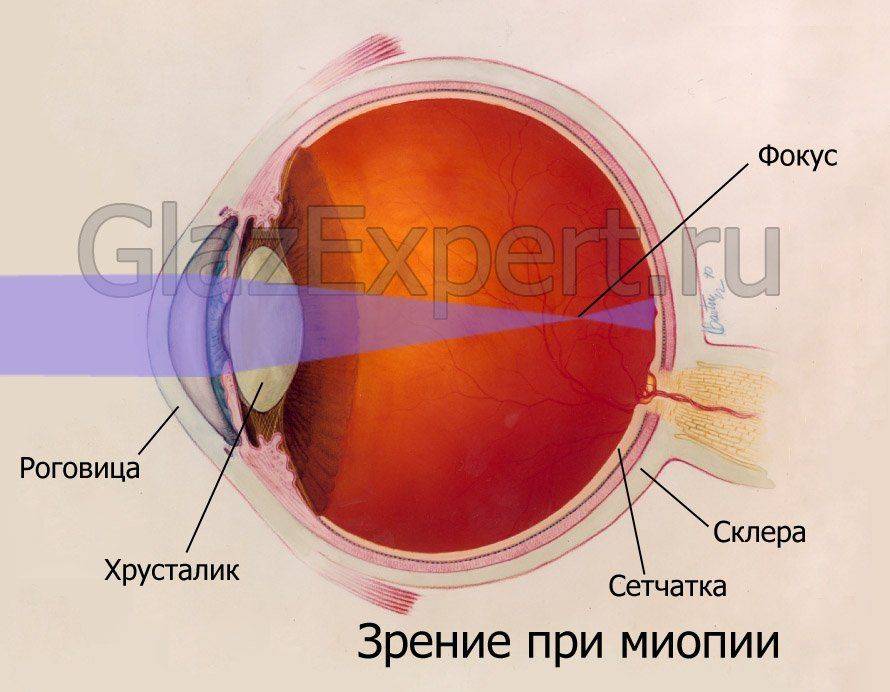
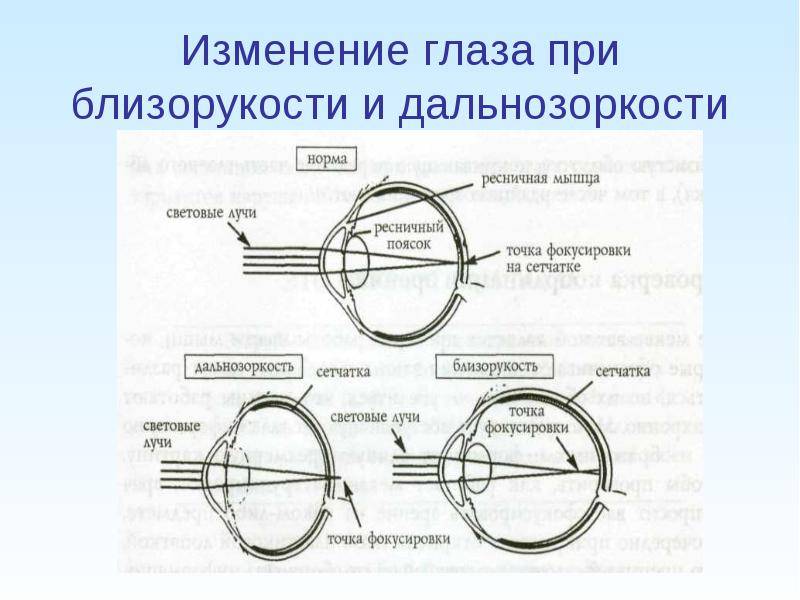
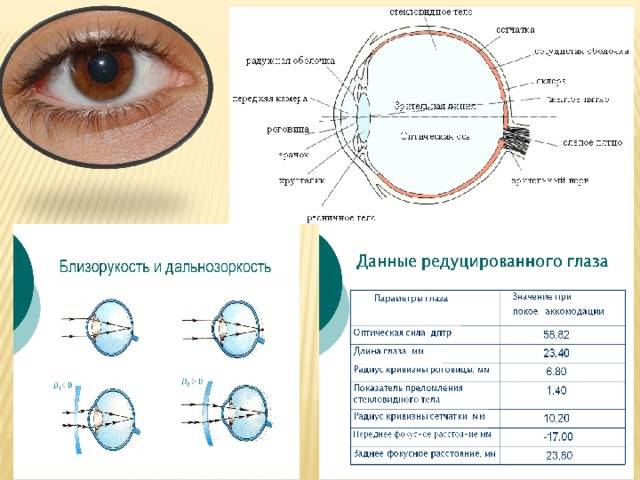
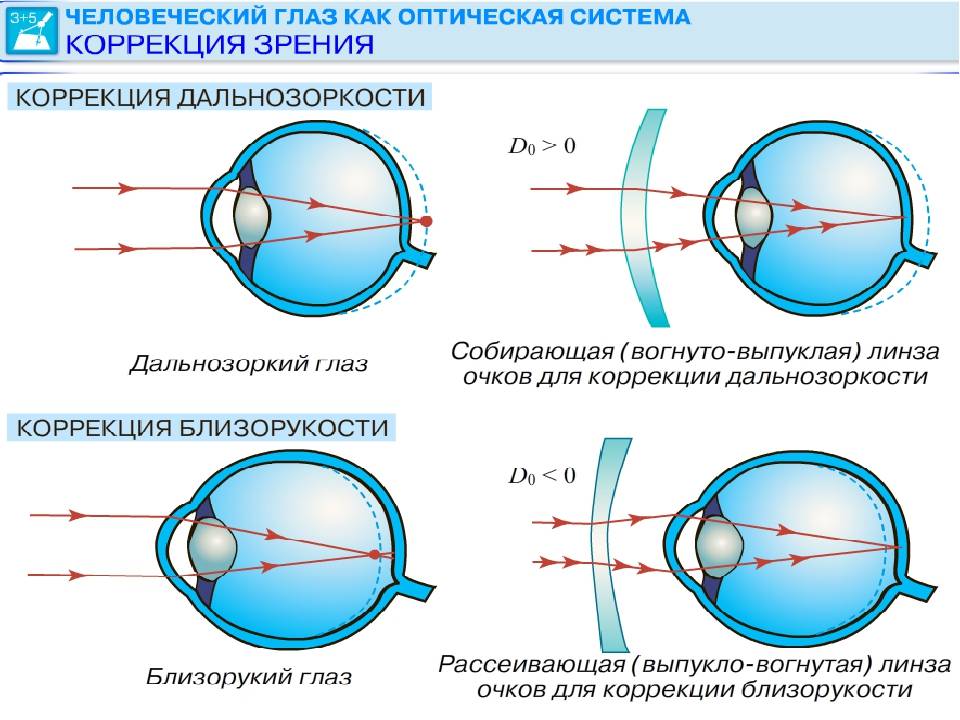
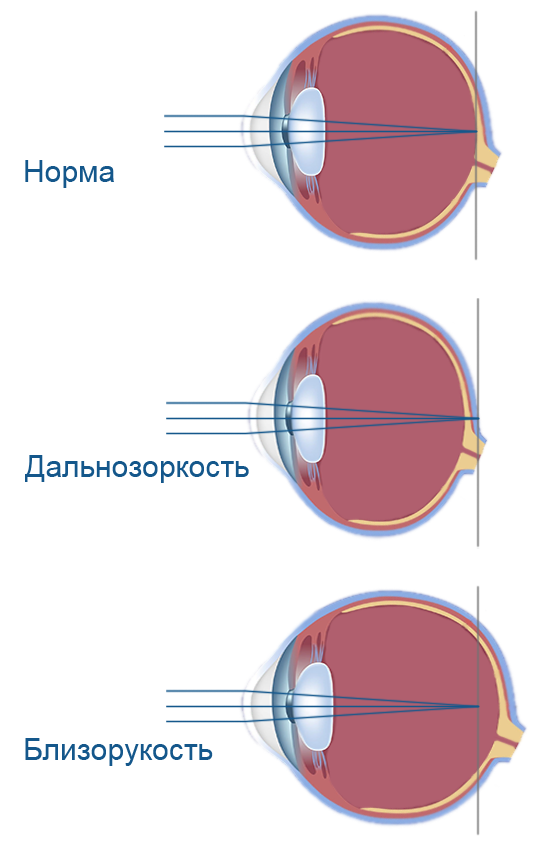
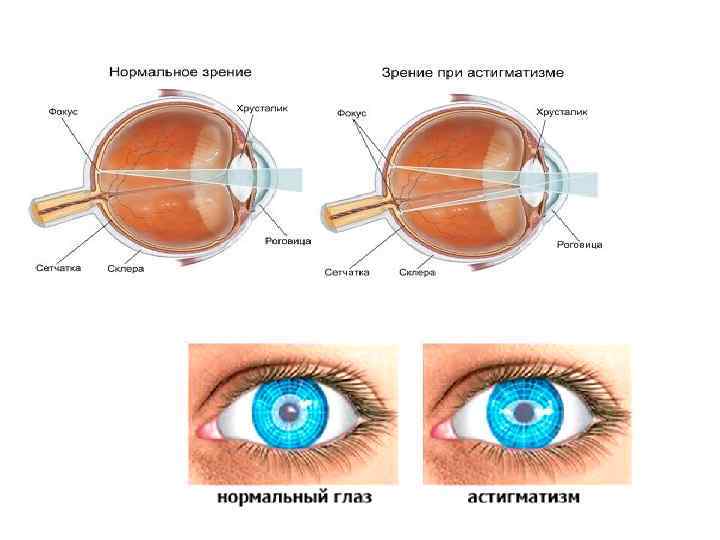
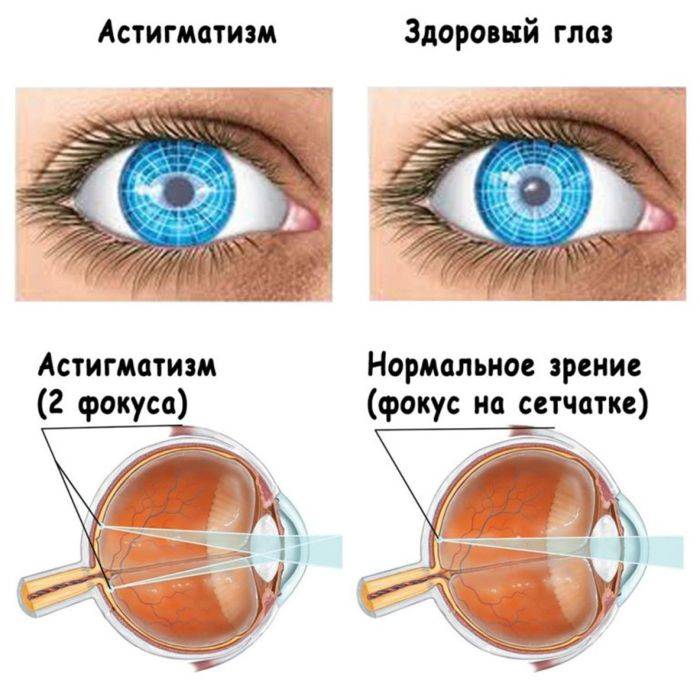
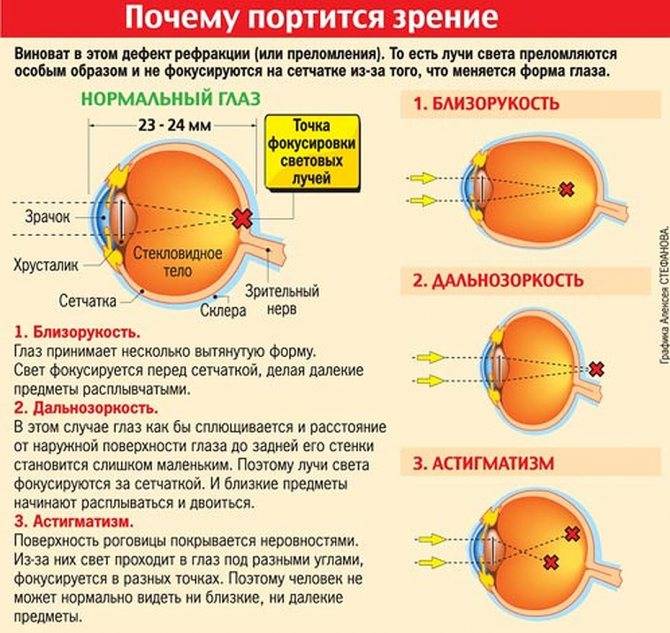
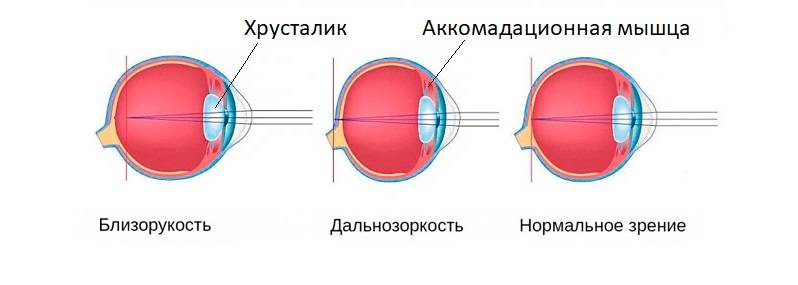
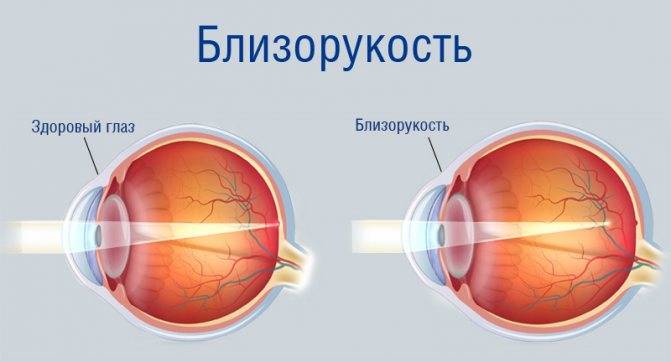
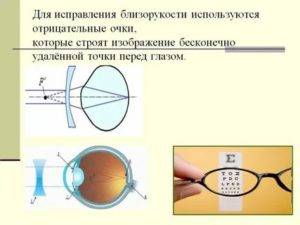
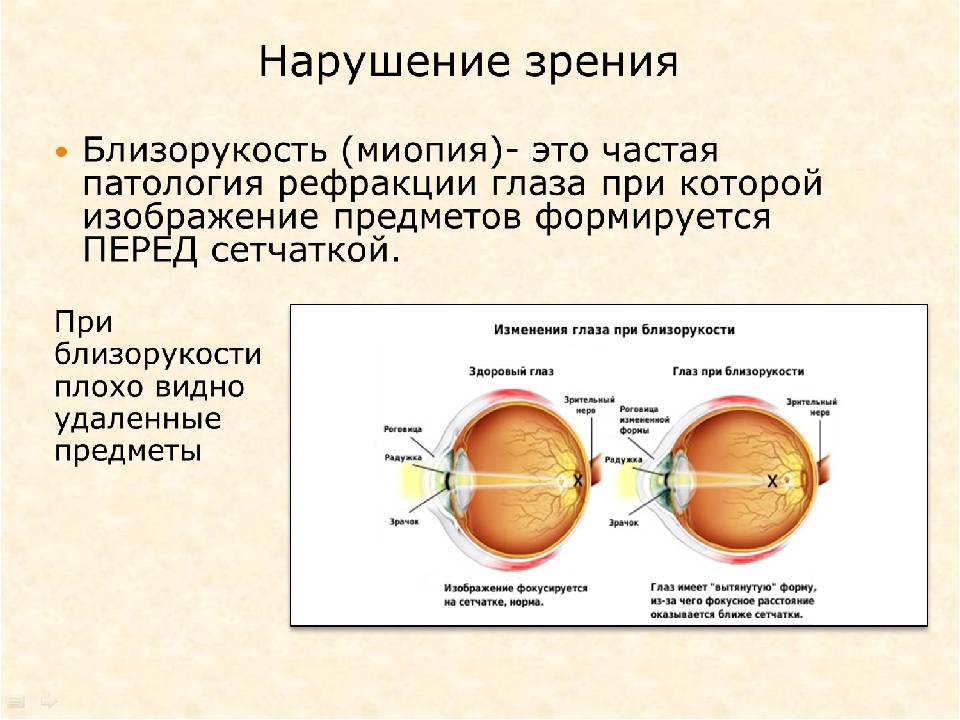
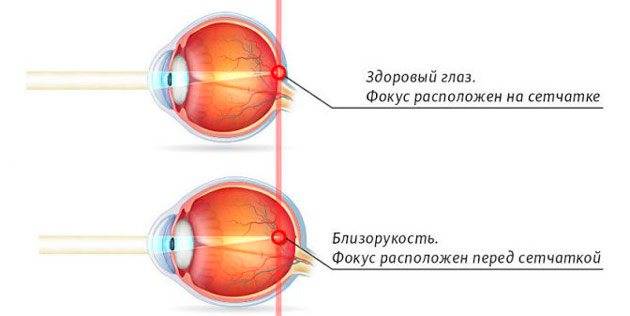
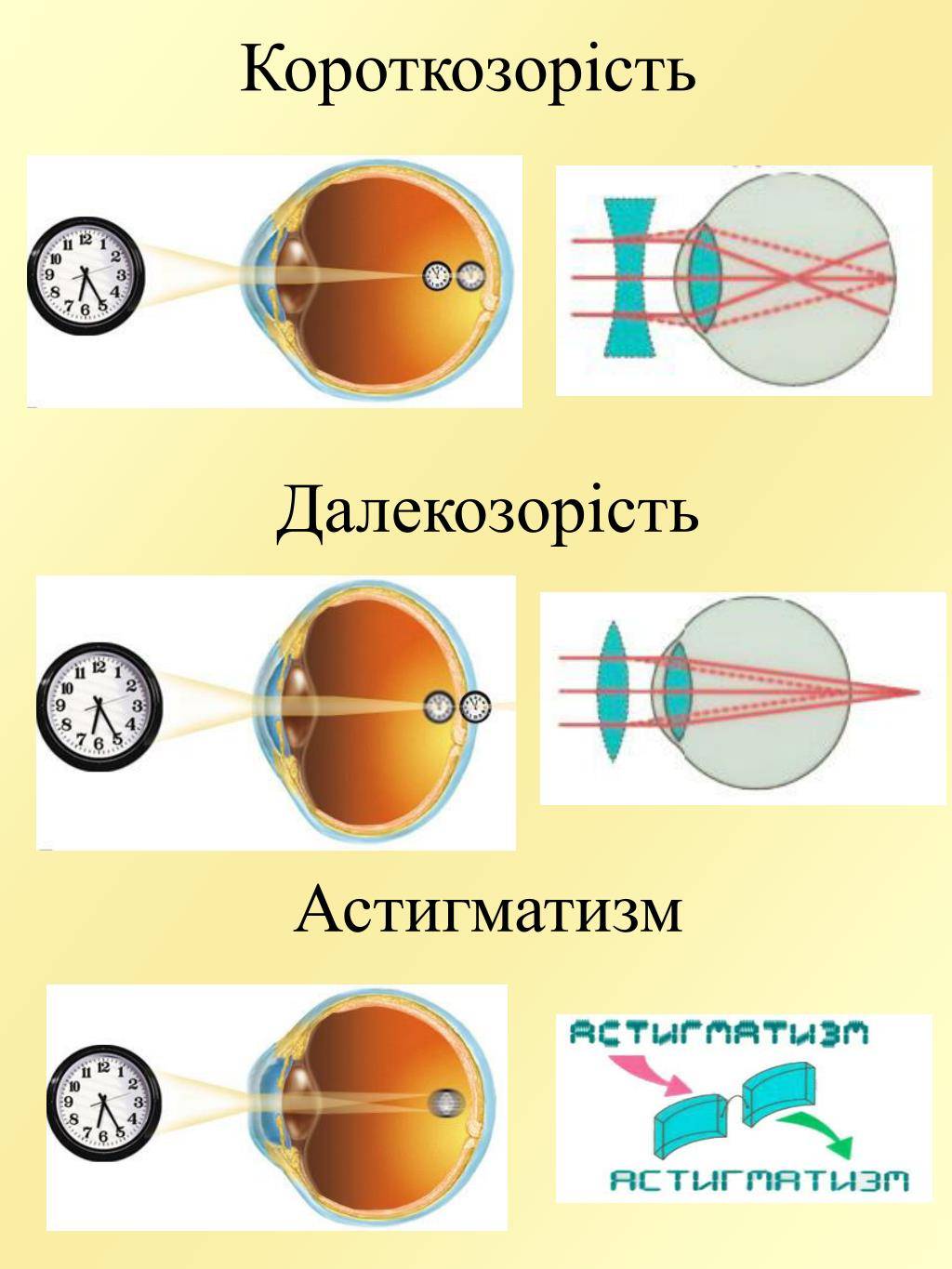
Что происходит со зрением при высокой степени близорукости?
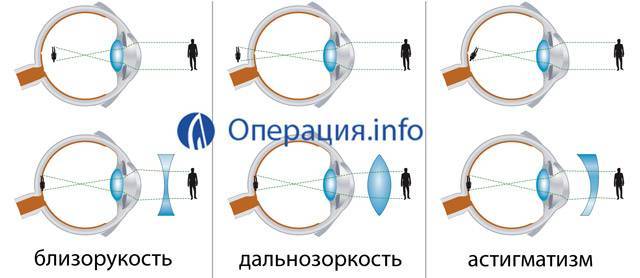
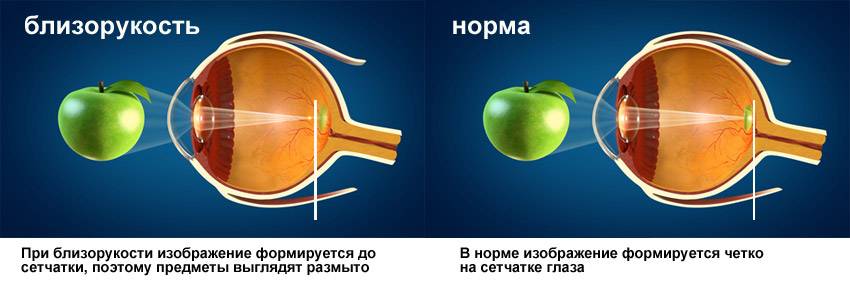
При близорукости глаз человека не различает очертания предметов, находящихся на дальних от него расстояниях, при этом ближние объекты видит достаточно хорошо. Это происходит по причине деформации глазного яблока, которое выглядит более длинным, чем здоровый глаз. Роговица значительно отдаляется от задней зоны зрительного органа, преломление светового потока происходит неправильно, а лучи проецируются не на сетчатку, а перед ней.
Степень миопии измеряется в диоптриях и обозначается знаком «-». Большой показатель близорукости начинается с -6 дптр. Порой при тяжелой форме аномалии человеку трудно разглядеть даже лицо собеседника.
Связи оправы и диоптрий
Чем выше диоптрии, тем толще окулярная линза. Связь оправы с оптической силой — выдержит ли рамка толстые стекла.
При близорукости покупают очки с массивной, широкой рамкой. При дальнозоркости выбирают конструкции небольшого размера, подойдут полуободковые модели или без ободка для линз.
Терапия
Медицина пока еще не знает методик лечения врожденной формы цветовой слепоты. Пока что невозможно вылечить и форму, вызванную генетическими заболеваниями. У них можно лишь купировать симптомы. Здесь на помощь приходят пять видов контактных линз разных цветов. Их эффективность определяют тем, что больные, использующие эти приспособления, безупречно сдают тест Ишихара. Несколько раньше ученые придумали программное обеспечение, а также технологические устройства для улучшения ориентации в оттенках.
В настоящее время дальтонизм вылечить не представляется возможным
https://youtube.com/watch?v=s5zqMZ5bW0I
https://youtube.com/watch?v=s5zqMZ5bW0I
https://youtube.com/watch?v=nLOH1bVMN_U
Возможные осложнения
Нежелательные побочные эффекты и осложнения при склеропластике встречаются достаточно часто.
К основным типам относится индивидуальная аллергическая реакция на вживленный транс- или имплантат (частота встречаемости неодинакова для различных материалов), а также недостаточная фиксация искусственного каркаса со смещением его кпереди (при этом наблюдается припухлость и отечность конъюнктивы). В первом случае симптоматика купируется стандартными антигистаминными средствами, во втором требуется корригирующая повторная операция (статистический риск такого развития событий 1-2%).
Несоблюдение наиболее строгих из ограничений, предписанных врачом на период реабилитации, – в частности, систематическое и длительное пренебрежение запретом на зрительные перегрузки – может результировать развитием астигматизма или косоглазия.
Самые распространенные вопросы
Хотя близорукость в минус 3 диоптрии считается слабой, пациенту довольно сложно обходиться без корректирующей оптики. Офисные работники, которые связаны преимущественно с деятельностью на близком расстоянии, особого дискомфорта от миопии не испытывают. А вот представители активных профессий страдают больше – они вынуждены постоянно носить с собой очки или заботиться о покупке линз. Далее приведем ответы на самые распространенные вопросы о миопии.
Как проходит беременность? Миопия легкой степени не отражается на течении беременности и не представляет угрозы для будущей матери и ребенка.
Можно ли рожать естественным путем? Минусовое зрение 3 диоптрии не вызывает отслойки сетчатки во время естественного родоразрешения и не является показанием к кесареву сечению.
Можно ли управлять автомобилем? Можно, но только если водитель во время движения использует очки или контактные линзы.
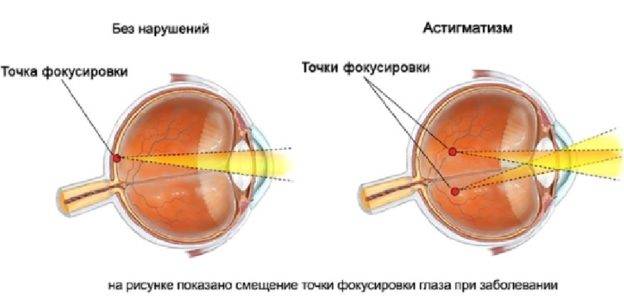
Берут ли в армию с таким зрением? При показателях остроты зрения до минус 6 диоптрий юноша считается годным к службе в армии. Но с некоторыми ограничениями в физической нагрузке. Если же миопия осложнена выраженным астигматизмом, комиссия может рассмотреть вопрос о непригодности к военной службе.
Особенности поздней реабилитации
 На протяжении 7–14 дней после хирургического вмешательства по замене хрусталика происходит постепенное восстановление зрительного органа. Зрение медленно улучшается.
На протяжении 7–14 дней после хирургического вмешательства по замене хрусталика происходит постепенное восстановление зрительного органа. Зрение медленно улучшается.
Большинство людей могут возобновить повседневную деятельность через 24 часа после операции по замене хрусталика, есть несколько правил, которые требуется соблюдать. Рекомендации в послеоперационный период после замены хрусталика, которые потребуется соблюдать до полного заживления:
- Следить за регулярным опорожнением кишечника. Не допускать запоров минимум 2 недели. При напряжении во время дефекации в глазах повышается давление жидкости, это приводит к осложнениям. При возникновении запоров обратиться к лечащему доктору, он пропишет эффективное лекарство.
- Соблюдать установленный график посещения врача. На приеме рассказать обо всех беспокоящих признаках. При необходимости офтальмолог назначит особый порядок наблюдения и более частые визиты. Осмотры врача проводятся в первые сутки и на 4 день, поскольку высок риск проявления инфекции в этот период. Затем обследование проводится в таком порядке — 7 день, 2 недели, месячный осмотр, 3-х месячный осмотр, 6 месяцев и год.
- Умывать лицо водой комнатной температуры. Не использовать водопроводную воду.
- Не садиться за руль. Лечащий доктор скажет, когда пациент готов для возобновления безопасного вождения.
- Следовать указаниям врача относительно антибиотиков и противовоспалительных глазных капель. Они важны для предотвращения инфекции и воспаления, обеспечения надлежащего заживления. Если возникли трудности с их применением, попросить друга или члена семьи помочь.
Употреблять больше фруктов и овощей, богатых витаминами A и C. Через 30 дней данные ограничения отменяются. Пациенту разрешается вернуться к привычному образу жизни.
Глазные капли начинают применять в день операции и продолжают, пока врач не посчитает нужным прекратить их использование. Обычно график применения лекарственных средств следующий:
- 1 неделя — 5 р/д;
- 2 неделя — 4 р/д;
- 3 неделя — 3 р/д;
- 4 неделя — 2 р/д;
- 5 неделя — 1 р/д;
- 6 неделя — отмена.
Классификация
Из-за причины появления нистагм подразделяется на:
Физиологический:
- установочный,
- вестибулярный,
- оптокинетический.
Патологический (спонтанный) нистагм:
- фиксационный (глазной),
- профессиональный,
- лабиринтный,
- нейрогенный.
В чем отличие физиологического и патологического нистагма
По времени появления этот недуг подразделяется на:
Врождённый:
- оптический,
- латентный,
- кивательный.
Приобретённый:
- центральный,
- периферический.
Также есть виды, подразделяющиеся по направлениям перемещения глазных яблок:
- Горизонтальный нистагм — колебательные движения из стороны в сторону;
- Вертикальный нистагм — колебательные движения по вертикали;
- Диагональный — диагональные колебательные движения;
- Ротаторный (вращательный) — круговые движения.
Виды нистагма по характеру перемещения зрачков
По характер колебаний:
- движение маятника;
- движение толчками;
- смешанный.
По различию колебаний в одном или двух глазах:
- Содружественный (оба глаза двигаются одинаково);
- Диссоциированный (движение различно);
- Монокулярный (нистагмическое движение одного глаза).
Также разделяется по размаху колебаний:
- Мелкокалиберный (размах — пять градусов);
- Среднекалиберный (размах — от пяти до пятнадцати градусов);
- Крупнокалиберный (размах — выше пятнадцати градусов).
Операция при миопии — показания
Оперативное вмешательство при близорукости у подростков — крайняя мера, поэтому прежде чем принять такое решение, врачи должны убедиться в том, что близорукость действительно прогрессирует и ее нельзя остановить терапевтическими методами. Обычно при таком виде нарушений у подростка рекомендуется операция по укреплению склеры. Этот метод предупреждает развитие дистрофических процессов в сетчатке, улучшает обменные процессы в склере, увеличивает ее прочность.
Показания к операции подростка:
- форма глазного яблока претерпевает значительные изменения;
- миопия прогрессирует более чем на 1 диоптрию в год;
- отмечается дистрофия сосудистых оболочек при стремительном падении зрения;
С какой близорукостью можно делать лазерную коррекцию? При близорукости операция лазером является эффективным способом, но при прогрессирующей миопии она не проводится, так как результаты такого вмешательства могут оказаться под угрозой. Подросткам лазерную операцию не делают из-за того, что зрительный аппарат человека продолжает формироваться. Перед коррекцией зрения необходимо, чтобы зрение оставалось стабильным в течение двух- трех лет.
Послеоперационный период
Сразу после проведения операции, больного переводят в палату, и наблюдают за его состоянием в течение 2 — 3 часов. Если его состояние является стабильным, и отсутствуют видимые осложнения, ему разрешают идти домой (особенно хорошо, если у него есть сопровождающий).
Офтальмолог назначает четкое исполнение следующих рекомендаций:
- Исключить любой контакт с поверхностью глаза.
- Не допускать применения декоративных косметических средств, на протяжении полумесяца.
- Не тереть глаза руками.
- На один месяц полностью отказаться от посещения сауны, бани, солярия.
- Обязательно снизить физическую активность, учитывая домашнюю работу.
- Не посещать спортзал и фитнес-центр.
- Не допускается использование наложения повязок.
- Желательно воздержаться от вождения автотранспорта.
- Первые дни, спать только лежа на спине.
- На протяжении первого месяца не допускается употребления крепких спиртных напитков.
- Первое мытье головы после операции допускается через 4 дня.
- Закапывать глазные капли, только по назначению врача.
- Не использовать методы народной медицины.
- В идеале необходимо ограничить зрительную нагрузку в течение 3-4 дней. В этот период нужно избегать чтения литературы, просмотра телевизионных передач, не проводить время у компьютерного монитора.
Непосредственно, после проведения операции у больного могут возникать:
- Боязнь солнечных лучей, или яркого света.
- Ощущения, напоминающее попадание песка в глаза.
- Чувство жжения и повышенное отделение слезной жидкости.
Такие проявления считаются естественными, так как они являются ответной реакцией организма на механические раздражители.
Контрольный осмотр производится на следующий день после лазерной коррекции глаза. На протяжении всей последующей недели острота зрения может разница (всё зависит от процесса заживления ткани роговицы).
Повторные визиты в клинику, где производилась операция, происходят:
- На 4 день.
- Спустя 7 дней.
- Через 30 дней.
- По истечении полугода.
- При этом каждый последующий год требует визита к окулисту не менее одного раза.
Следует учитывать, что сложные формы близорукости и гиперметропии, даже после проведения операции Ласик, иногда не дают возможности отказаться от ношения очков или контактных линз.
Этот операбельный метод устранения зрительной дисфункции выполняется с учётом передовых технологий, но иногда возникают ситуации, которые осложняют процесс реабилитации.
Ранние осложнения
К ранним формам осложнений относят:
- Повышенное выделение слезы.
- Возникновение рези, или болевых ощущений при моргании глазом.
- Появление нестерпимого зуда.
- Увеличение или уменьшение зрительного восприятия в первые сутки после операции.
- При рассмотрении яркого источника света наблюдаются блики.
Такая симптоматика является поводом для посещения окулиста. После осмотра он произведет назначение глазных капель, которые уменьшат негативные последствия.
Поздние осложнения
Могут развиваться спустя некоторое время, сопровождаясь следующими симптомами:
- Сильные болевые ощущения, происходящее на фоне чувства инородного тела в глазу.
- Снижается качество отображения зрительных образов, которые пациент связывает с климатическими условиями (туман, дождь, снегопад).
- Нередко развивается синдром сухого глаза.
- Нарушение очертания предметов при их рассматривании на ярком свете.
- Если роговичный лоскут не имеет плотного соприкосновения с глазным яблоком, может происходить врастание ткани эпителия под роговицу. Это опасный симптом, так как он может привести к безвозвратной потере зрения.
- Развитие птоза (опущение верхнего века) происходит крайне редко, на фоне воспаления лицевого нерва.
- Эрозийные повреждения роговичной ткани.
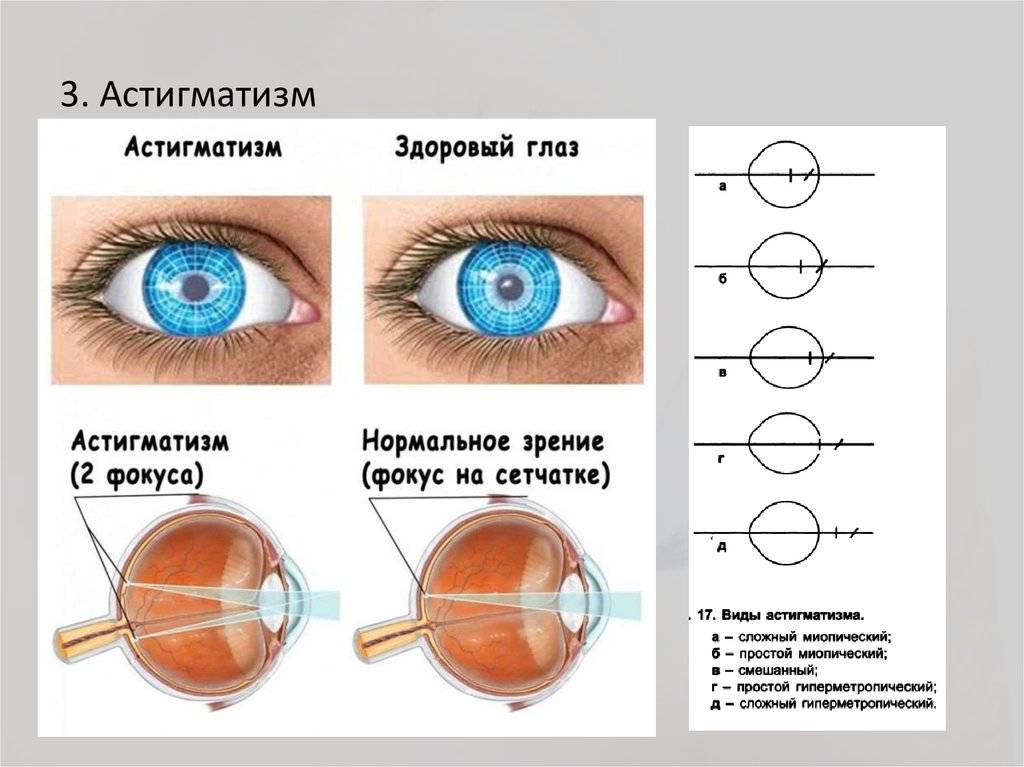
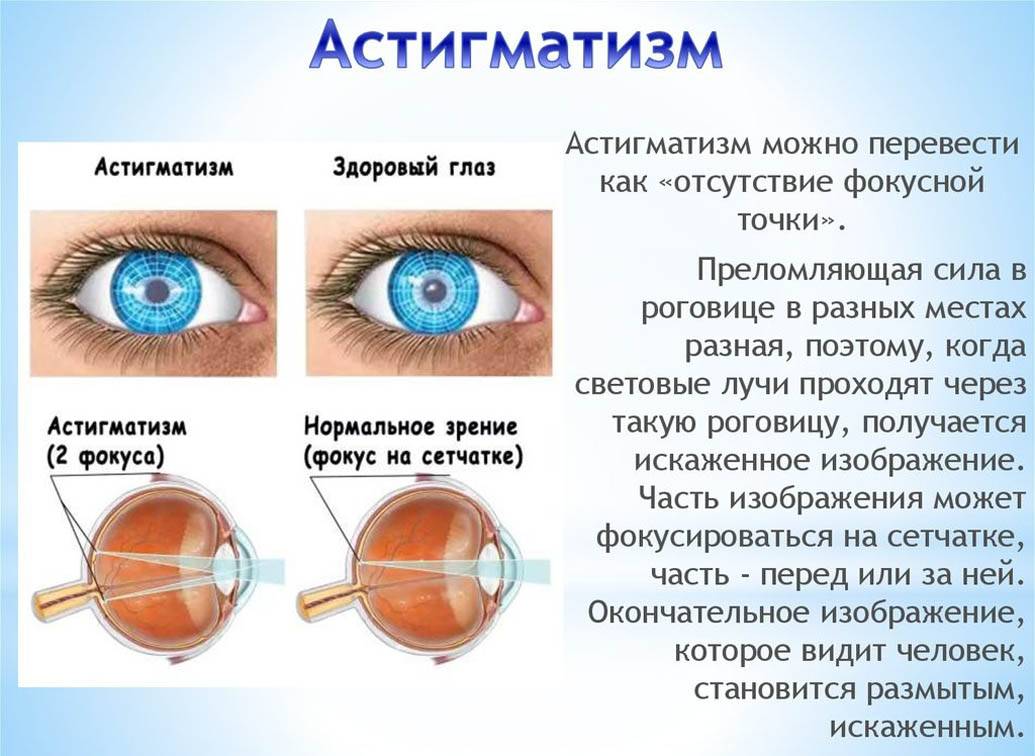
- Иногда после лазерной коррекции методом Ласик наблюдается развитие астигматизма. Это возникает при нарушении создания роговичного лоскута, или из-за неточного его расположения на послеоперационном поле. Для устранения этого последствия назначается повторная операция.
- Если больной не соблюдал рекомендации, тер глаза руками, может возникать изменение положения лоскута роговицы, или её частичный отрыв.
- Диффузный кератит развивается в месте соприкосновения лоскута с роговицей глаза. Такая патология наступает вследствие несоблюдения послеоперационных рекомендаций, или появления на улице без солнцезащитных очков.
- Иногда может наблюдаться исчезновение положительных моментов достигнутых в ходе операции. Качество зрения не только ухудшается, оно становится ниже, чем перед операцией.
https://youtube.com/watch?v=wOM_at7LtDA
Склеропластика
Данная процедура направлена на укрепление склеральной оболочки в патологически измененных отделах. Склеропластика занимает мало времени. Проводится под местной анестезией в течение 15–20 минут.
Главная цель процедуры — остановка прогрессирующей близорукости. Она позволяет затормозить рост миопии и стабилизировать падение остроты зрительного восприятия. Склеропластика не улучшает зрение, для этого потребуется провести другую манипуляцию — лазерную коррекцию.
Операция проводится беременным женщинам, нерожавшим и кормящим. Противопоказана склеропластика при следующих состояниях:
- инфекционные и воспалительные процесс органов зрения и организма в целом;
- рубцовые изменения тканей;
- истончение склеры;
- дети младшего возраста.
Вмешательство не ограничивает человека в повседневной деятельности. Разрешается вернуться к спорту через 2 недели после склеропластики, занятия в школе — через 1,5 недели и посещать бассейн не ранее чем через 1 месяц.
Операция выполняется путем введения в заднюю стенку глазного яблока 2–3 лоскутов материала для укрепления склеральной оболочки. Они останавливают удлинение глазного яблока. После заживления и во время него они пронизываются новыми капиллярами, улучшают кровоснабжение.
Диагностика
Основные причины появления мушек перед глазами
Различные факторы могут вызывать деструкцию вещества стекловидного тела и появление мушек перед глазами. Обычно это связано с возрастными изменениями у пациентов старше 40-50 лет. Также важная роль принадлежит сосудистым изменениям, нарушением работы эндокринных органов, патологией обменных процессов. Кроме того, имеют значения шейны остеохондроз, травмы носа, головы, глаз, последствия паразитарных и инфекционных процессов, радиационное воздействие.
При деструкции стекловидного тела могут возникать характерные изменения, напоминающие серебряный или золотой дождь. Это происходит из-за появления кристаллических включений, которые состоят из фосфора, кальция, холестерина, магния. Связаны отложения с нарушением обмена веществ. При осмотре с применением щелевой лампы можно выявить блестящие частички, перемещаемые вместе с самим глазным яблоком. Чаще подобные нарушения регистрируют у пожилых пациентов, при этом близорукость является фактором риска. Патология эта имеет относительно благоприятный прогноз и не снижает существенно зрение.
В ряде случаев можно наблюдать физиологические явления, которые ложно принимают за патологию. Если в ясный день посмотреть на чистое небо, то рядом с точкой фиксации появляются движущиеся яркие пятна. При этом они перемещаются цепочкой, между которой имеются перерывы. Это ни что иное, как эритроциты в капиллярном русле, которые расположены в центральной зоне сетчатки. Промежутки представлены лейкоцитами.
Только в ходе полного обследования можно отличить физиологическое появление мушек перед глазами от патологического. Для осмотра применяют линзу Гольдмана, которая позволяет заглянуть во все участки глазного дна и стекловидного тела.
Основными причинами появления помутнений перед глазами являются:
- Деструкция стекловидного тела;
- Близорукость (миопия);
- Отслойка сетчатки;
- Стресс;
- Сахарный диабет;
- Кровоизлияние в вещество стекловидного тела или сетчатку;
- Дисметаболические нарушения;
- Частые гемофтальмы;
- Задняя отслойка стекловидного тела (с кольцом Вейса в центре);
- Энтопические явления;
- Астероидные тельца;
- Помутнение вещества стекловидного тела в результате увеита и других воспалительных явлений;
- Глазная мигрень;
- Отравление и интоксикация;
- Галлюцинации.
В связи с тем, что многие внешние и внутренние факторы могут вызвать серьезные патологии стекловидного тела и сетчатки, включая разрыв и отслойку последней, следует своевременно обратиться за медицинской помощью.
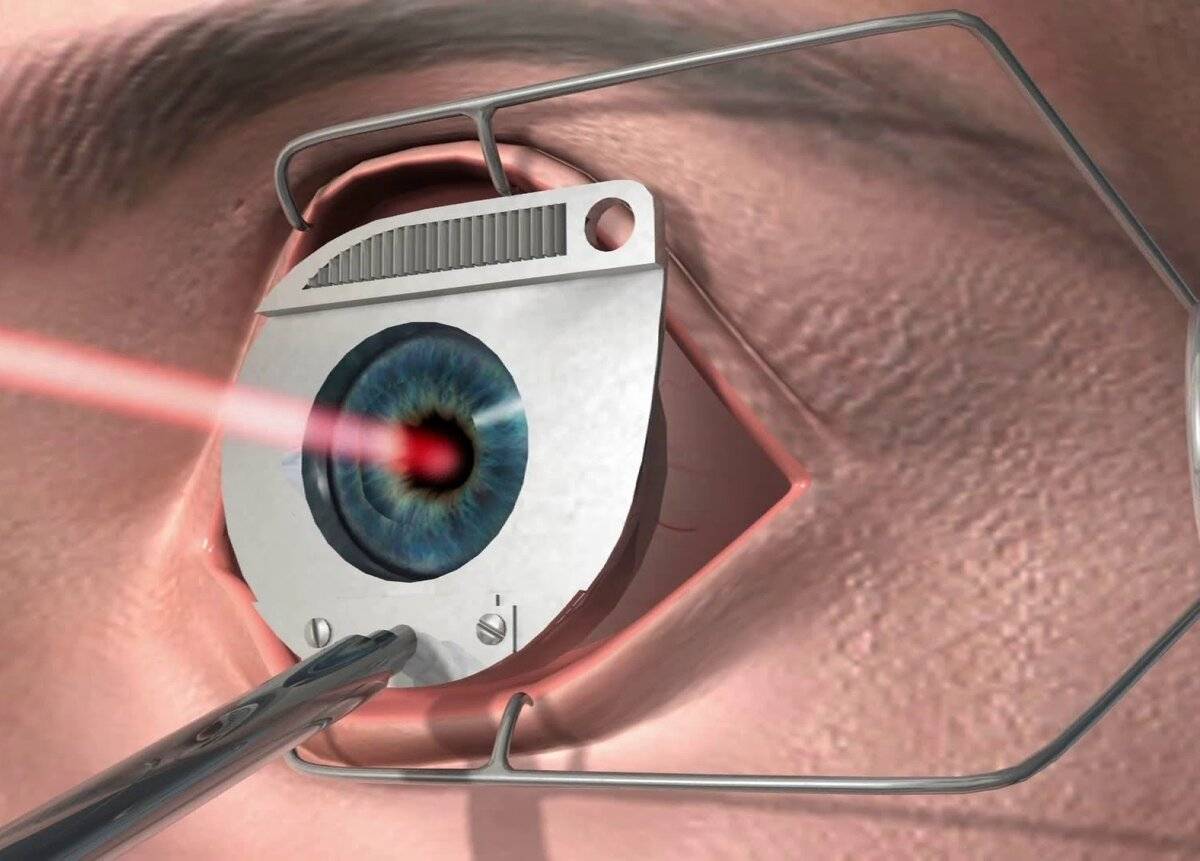
Преимущества технологии Lasik
В настоящее время медицина офтальмология предлагает не один десяток способов коррекции зрения. Самой востребованной среди них является операция ЛАСИК.
У нее много преимуществ:
- Высокая эффективность. Используется передовая аппаратура, работают опытные специалисты, поэтому желаемого результата достигает 98% пациентов.
- Абсолютная безопасность. Перед тем как приступить к операции, пациент проходит ряд обследований, после чего определяется индивидуальный подход к проведению коррекции зрения. Учитывается возраст оперируемого, общее состояние здоровья, течение болезни, толщина и размер сетчатки, хрусталика и пр. При таком подходе вероятность нанесения ущерба здоровью сводится к нулю.
- Быстрота проведения. С учётом этапа подготовки и основных манипуляций процесс занимает 15-20 минут.
- Безболезненность. Благодаря качеству лазеров современных препаратов и возможности применения местной анестезии (глазные капли), пациент не чувствует боли и дискомфорта при хирургических манипуляциях. Может беспокоить ощущение, похожее на давление на глазное яблоко.
- Короткий реабилитационный период. После проведённых манипуляций человек возвращается к привычной жизни на следующий день.
- Психологический комфорт пациента. Человека при подготовке к операции информируют обо всех тонкостях и особенностях её проведения, что снижает психоэмоциональное напряжение и не вызывает чувства тревоги.
- Доступная цена. Стоимость операции зависит от региона, политики выбранной клиники, оборудования и степени тяжести заболевания (тонкая роговица или смещённый зрачок). Коррекция зрения одного глаза стоит около 20 тысяч рублей.
- Возможность вылечить сразу оба глаза. Интервал между операциями на один и другой глаз составляет несколько секунд.
- Минимальный риск осложнений.
- Стабильный результат.
- Отсутствие шрамов и рубцов.
Как ухаживать за глазами после операции
Если вы поговорили со специалистом, сделали все обследования и поняли, что лазерная коррекция вам подходит, остаётся только не волноваться о боли. Операция проводится под местной анестезией, поэтому максимум, что можно почувствовать, — некоторые неудобства. «Был момент, — рассказывает Анна Д., — когда ты ненадолго как будто слепнешь: глаза открыты, но ты ничего не видишь — это немного неприятно психологически. Ещё на глаз ставят своеобразную присоску, чтобы зафиксировать зрачок — ощущения тоже так себе».
Реабилитация длится около двух недель. На это время врач назначает офтальмологические антибиотики, противовоспалительные средства, чтобы уменьшить отёк, а также так называемые заменители слезы, которые могут понадобиться на какой-то срок и после отмены остальных лекарств. Пока глаза восстанавливаются, стоит отказаться от посещения бассейна, сауны или бани. Коррекцию можно делать и летом, когда солнце наиболее активно, но тогда ни в коем случае нельзя пренебрегать солнцезащитными очками, поскольку прямое воздействие ультрафиолета после операции намного опаснее. В остальном образ жизни никак не изменится, и зрительная нагрузка, если вы, например, много читаете или работаете за компьютером, не противопоказана.
«Сама операция занимает не более пяти минут, — рассказывает Аня Е., — всё было быстро и спокойно. После этого ставят защитные линзы (раньше давали смешные повязки). На следующий день приезжаешь, всё снимают, и тут начинается новая жизнь. Я ехала в метро и думала: „Зачем мне сделали новые глаза, я же теперь вижу все недостатки“. Вернулась домой и радостно забросила очки на верхнюю полку. Сейчас прошло уже более двух лет, я хорошо вижу. Периодически начинаю паниковать, когда болят глаза — боюсь, что проверю зрение и выяснится, что оно ухудшилось. Но на самом деле это происходит из-за сильного напряжения, и стоит просто меньше сидеть меньше за компьютером и телефоном».
Лазерная коррекция зрения может существенно облегчить жизнь тем, кого заставляют страдать очки и контактные линзы. Конечно, задуматься о ней рациональнее, когда глаза видят очень плохо. Помимо прочего, это именно тот случай, когда принципу «семь раз отмерь, один — отрежь» нужно следовать чуть ли не буквально: неграмотная консультация не только сведёт на нет эффект от процедуры, но и доставит массу проблем со здоровьем. Статистика, однако, показывает, что 90 % пациентов остаются довольны результатами лазерной коррекции. По словам Алексея Щекатурова, в наше время такая операция позволяет легко, безопасно и, как правило, навсегда избавиться от проблем со зрением. Решать, нужна ли она лично вам, придётся самостоятельно после консультации с врачом — хотя пара отзывов от знакомых и рекомендации близких точно не будут лишними.
Фотографии: Roman Milert — stock.adobe.com, vvvita — stock.adobe.com
Передняя радиальная кератотомия
В 1939 году профессор Цутому Сато из университета Джунитендо в Токио заметил, что спонтанные разрывы десцеметовой мембраны в кератоконусе приводят к сплющиванию роговицы по мере их заживления. Это наблюдение дало начало представление о задних разрезах роговицы.
Он отметил, что повреждение десцеметовой мембраны больше, чем вызванное повреждением слоя Боумена, что предполагает — операция на задней роговице будет более эффективной, чем операция на передней части. В конце 1940-х годов были добавлены передние разрезы для усиления эффекта после экспериментальных исследований.
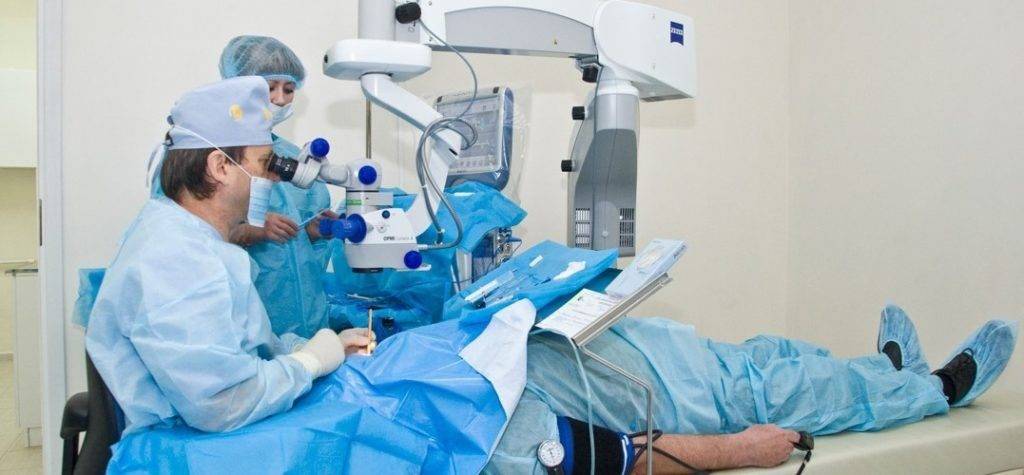
В Японии ученые пришли к тем же выводам, что и Сато. Передние лучевые разрезы были не очень эффективны, а задние давали лучший результат. Они пришли к выводу, что эффект операции зависел от длины, расстояния от лимба и глубины поперечных разрезов.
РК считается плановой операцией, поскольку не является необходимой для достижения функциональной эмметропии. Проводится процедура для улучшения зрительного восприятия.
Рефракционная ошибка обычно является первым признаком. Пациенты с миопией менее 1,00–1,50 диоптрий и более 10,00 исключаются из рассмотрения, как и пациенты с гиперметропией. Лучшие результаты были достигнуты среди лиц с близорукостью 1.50–6.00 дптр.
Операция противопоказана до 21 года, поскольку рефракция у молодых пациентов нестабильна. Лечение не проводится лицам:
- зрение которых 20/40;
- с амблиопией;
- с глаукомой и кератитом;
- с наличием макулопатии;
- с отслойкой сетчатки в анамнезе.
Передняя радиальная кератотомия не проводится при беременности, острых инфекционных и воспалительных заболеваниях, патологической близорукости и кератоконусе.
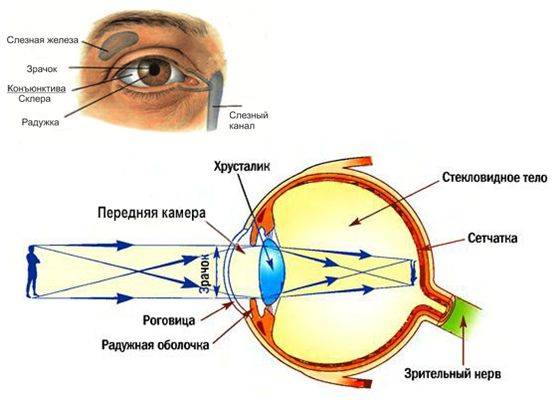
Знание толщины роговицы является основным в хирургии, потому что она образует основу для установки длины лезвия ножа в попытке сделать равномерно глубокие разрезы примерно через 90% роговицы.