Кератопластика (пересадка роговицы глаза)
При трансплантации роговицы глаза, также известной как кератопластика, поврежденный орган заменяется донорским. Это самый распространенный вид операции по пересадке части органов и в настоящее время проводится достаточно успешно. Специальные глазные банки приобретают и хранят глаза доноров в основном для того, чтобы обеспечить потребность в роговицах для трансплантации.
Виды кератопластики
В офтальмологии могут применяться различные методы кератопластики в зависимости от состояния пациента.
Проникающая
При ней заменяется весь орган. Такая кератопластика может потребоваться, если роговица повреждена и травмирована, что приводит к ее частичной деформации и появлению опухолей. Опухоль и рубцы разрушают ясность роговой оболочки, затрудняя прохождение света. Искривленная форма означает, что любой свет, который проникает не фиксируется нормально.
Болезнь, известная как кератоконус, может вызывать истончение роговицы, которая постепенно выступает вперед, образуя конусообразную форму. Иногда она может стать опухшей (это происходит за несколько недель), что в итоге приводит к развитию рубцов. Если повреждение тяжелое, пациенту может быть проведена хирургическая операция (кератопластика).
Во время операции проникающей кератопластики всю измененную роговицу пациента удаляют круговым разрезом, затем накладывают круг донорской роговицы и сшивают. Хирургическое вмешательство обычно занимает около двух часов и не требует госпитализации. Швы чаще всего начинают снимать постепенно через несколько месяцев, а иногда через год и более.
Эндотелиальная
Заменяется внутренняя подкладка роговой оболочки. Операцию по эндотелиальной кератопластике обычно проводят в тех случаях, когда такие заболевания, как эндотелиальная дистрофия Фукса, влияют на клетки, которые составляют внутреннюю подкладку или эндотелий роговой оболочки.
Во время этой процедуры в глазу делается небольшой разрез, через который удаляется больной эндотелий. Эндотелиальные клетки затем вставляются на место. Если операция пройдет успешно, то улучшение функции глаза может произойти относительно быстро (примерно через шесть недель).
Проводящая
Проводящая операция по кератопластике не требует пересадки роговицы. Вместо этого ее форму изменяют, делая более плоской и тем самым улучшая ее способность фокусировать свет на сетчатке. Хирург использует энергию от радиоволн или проводит лазерную коррекцию, чтобы уменьшить внешний круг ткани роговой оболочки, заставляя центр кривиться более круто. Пациенты быстро восстанавливаются, и зрение обычно улучшается примерно через неделю.
Показания
Некоторые из заболеваний, при которых может потребоваться пересадка роговицы:
- выпирание органа наружу (кератоконус);
- нарушение внутреннего слоя (дистрофия Фукса);
- болезненное набухание (псевдофакическая буллезная кератопатия).
Некоторые из этих патологических состояний вызывают помутнение роговицы, а другие изменяют его естественную кривизну, что также может снизить качество зрения.
Травма роговой оболочки может произойти из-за:
- химических ожогов;
- механических травм;
- заражений вирусами, бактериями, грибами или простейшими.
Вирус простого герпеса является одной из наиболее распространенных и агрессивных инфекций. Он приводит к необратимым изменениям на глазу и необходимости пересадки роговицы.
Хирургическое лечение используется только в том случае, если повреждение слишком тяжелое, и линзы не способны вернуть зрение. Иногда трансплантация комбинируется с другими типами офтальмологических операций (например, при катаракте) для решения других глазных проблем.
Пересадка роговицы – достаточно безопасная процедура, которая может быть выполнена практически любому пациенту без возрастных ограничений. Перед операцией необходимо пролечить активную инфекцию в организме или воспаление глаза.
Ход операции
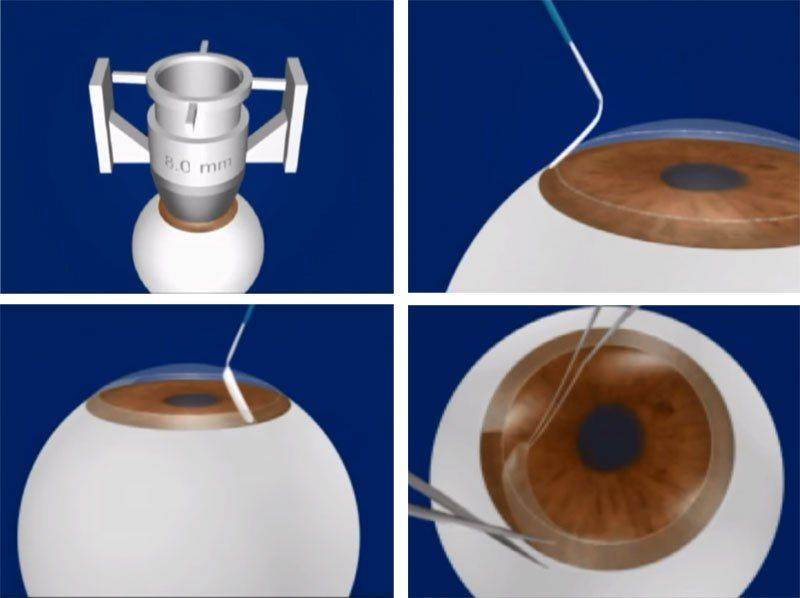
При трансплантации роговицы удаляется диск ткани из центра глаза и заменяется соответствующим диском из глаза донора. Круговой разрез делается с помощью инструмента, называемого трефином. При одной из форм операции (проникающей кератопластике) удаленный диск представляет собой всю толщину роговицы, также выглядит и заменяющий диск. В ламеллярной кератопластике удаляется и заменяется только внешний слой роговицы.
Роговая оболочка донора прикрепляется очень тонкими швами. Операция может выполняться под местной анестезией или под общим наркозом. Длится она в среднем 30-90 минут.
Ежегодно в Соединенных Штатах проводится более 40000 операций по пересадке роговицы. Возмещение расходов для Медикэр для пересадки роговицы одного глаза составляло около 1200 долларов США в 1997 году.
Менее распространенная, но родственная процедура эпикератофакия включает в себя ушивание донорской роговицы непосредственно на поверхность существующей роговой оболочки хозяина. Единственная ткань, удаленная от хозяина – чрезвычайно тонкий слой эпителиальных клеток на внешней стороне роговой оболочки. Такая операция обычно используется у детей.
Подготовка
Для трансплантации пациенту, как правило, не требуется специальной медикаментозной подготовки. Перед хирургическим вмешательством проводится полное физическое и лабораторное обследование. Анестезиолог рекомендует пропустить завтрак в день операции.
Последующий уход
Пересадка роговицы часто проводится в амбулаторных условиях, хотя часть пациентов нуждаются в кратковременной госпитализации после операции (как правило, пожилые люди). Затем нужно носить специальный патч для глаз несколько дней, также необходимо надевать защитный экран или очки, пока рана не заживет.
В послеоперационный период пациенту назначают глазные капли (которые нужно использовать несколько недель). Они включают в себя антибиотики для предотвращения и лечения инфекции, а также кортикостероиды для уменьшения воспаления и предотвращения отторжения трансплантата.
В течение первых нескольких дней после операции в глазу может покалывать, он может раздражаться. На протяжении нескольких месяцев предметы в обзоре буду казаться несколько размытыми.
Швы очень часто не снимают сразу после оперативного вмешательства, а оставляют на месте на 6 месяцев, а в некоторых случаях снимают только через 2 года.
Риски
Кератопластика в большинстве случаев проходит успешно, однако всегда существует определенный риск.
Осложнения:
- распространение инфекции;
- развитие глаукомы;
- отслоение сетчатки;
- образование катаракты;
- отторжение роговицы донора.
Послеоперационные осложнения
Отторжение трансплантата происходит у 5-30% пациентов, это осложнение возможно при любой процедуре, включающей трансплантацию тканей другого человека (аллотрансплантат). Отторжение аллотрансплантата является следствием реакции иммунной системы пациента на ткань донора. Вызывают эту реакцию белки клеточной поверхности, называемые антигенами гистосовместимости. Эти антигены часто связаны с сосудистой тканью (кровеносные сосуды) в ткани трансплантата. Поскольку роговая оболочка обычно не содержит кровеносных сосудов, она испытывает очень низкую скорость отторжения.
Как правило, типирование крови и тканевая типизация не нужны для трансплантации роговицы и не требуют тесного соответствия между донором и реципиентом.
Симптомы отторжения:
- постоянный дискомфорт;
- чувствительность к свету;
- покраснение глаза;
- изменение зрения.
Если реакция отторжения действительно имеет место после кератопластики, она обычно может быть заблокирована стероидной обработкой. Реакции отторжения могут стать заметными через несколько недель после операции, но могут не произойти даже через 10 или 20 лет после трансплантации. Если происходит полное отторжение, операция, как правило, должна быть проведена повторно.
Хотя роговица не имеет кровеносных сосудов, некоторые заболевания вызывают ее васкуляризацию (рост кровеносных сосудов).
Чтобы не произошло отторжение трансплантата в послеоперационный период у пациентов проводится тщательное тестирование донора и реципиента также, как при трансплантации других органов и тканей, таких как сердце, почек и костного мозга. У некоторых пациентов иногда необходимо провести повторную операцию для достижения успеха.
Доноры роговицы должны быть тщательно обследованы. Лица с инфекционными заболеваниями не принимаются в таком качестве.