Кератоконус: что это такое и как лечить
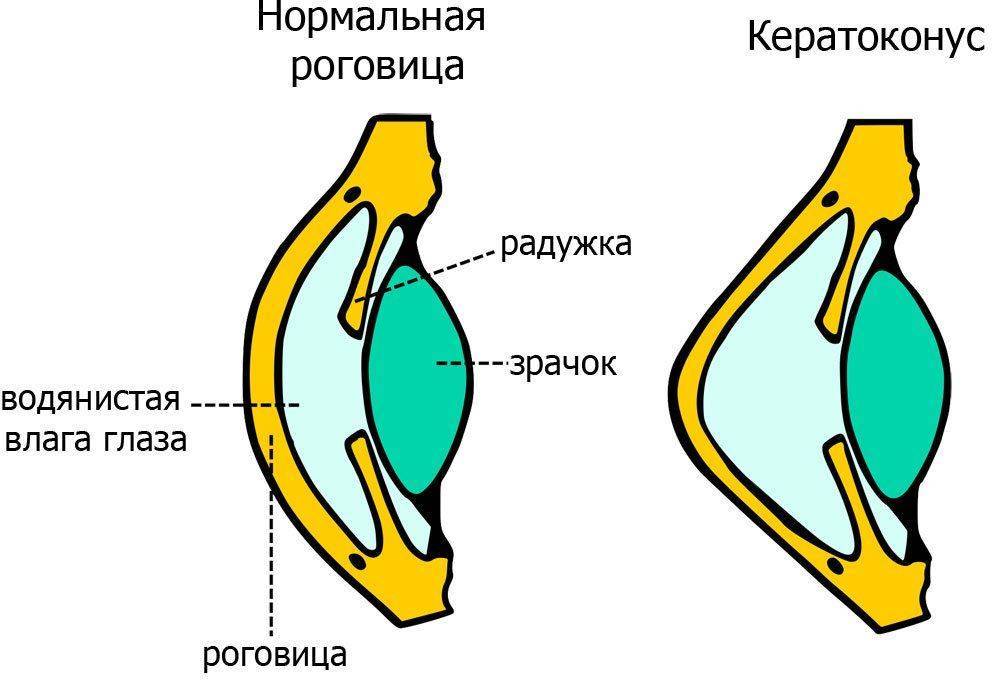
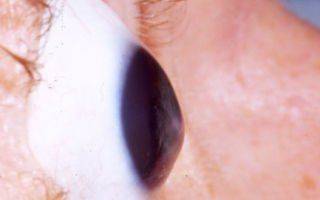
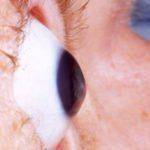 Кератоконус — генетическое заболевание глаза, при котором происходит дегенерация роговицы, которая приобретает форму конуса, выпячиваясь вперёд и становясь тоньше. Это заболевание может привести к большим потерям в качестве зрения.
Кератоконус — генетическое заболевание глаза, при котором происходит дегенерация роговицы, которая приобретает форму конуса, выпячиваясь вперёд и становясь тоньше. Это заболевание может привести к большим потерям в качестве зрения.
Болезнь начинает проявляться в юношеском возрасте в пятнадцать-восемнадцать лет, развивается и достигает тяжёлой стадии к двадцати-тридцати годам. Прогрессирование в наиболее активном возрасте мешает молодым людям в выборе профессии, понижает уровень жизни, может вызвать инвалидность.
Причины
Специалисты до сих пор не до конца понимают, как возникает кератоконус глаза, причины его появления. Пока считается, что эта патология наблюдается в следующих случаях:
- у людей с характерными особенностями строения роговицы;
- при наследственной предрасположенности;
- после заболеваний или травм роговицы;
- из-за продолжительно применения препаратов-кортикостероидов;
- в результате негативного воздействия неблагоприятного экологического фона.
Симптомы
Заболевание на начальной стадии проявляется:
- ухудшением зрения;
- двоением предметов;
- размытостью контуров объекта.
Все эти симптомы похожи на другие заболевания:
- синдром сухого глаза;
- астигматизм;
- близорукость и так далее.
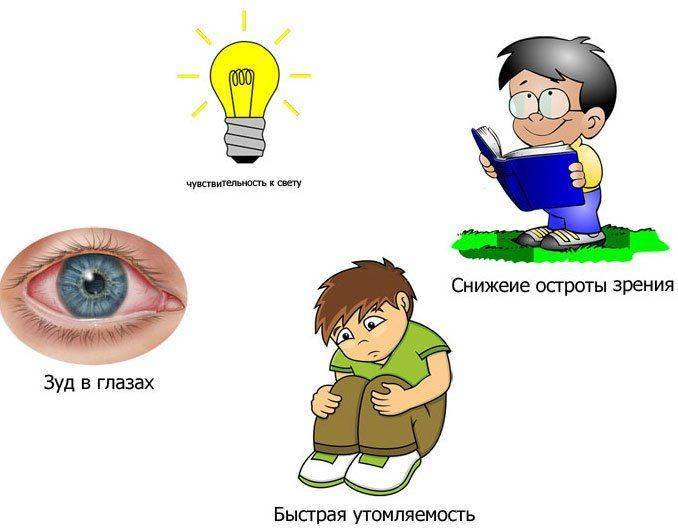
По мере усугубления болезни:
- очень стремительно снижается острота зрения;
- появляется быстрая утомляемость;
- световые ореолы вокруг предметов в ночное время суток;
- зуд;
- светобоязнь;
- развивается монокулярная полиопсия — один объект воспринимается, как множественный.
Вначале проблемы возникают с одним глазом, затем со вторым. Пациенту приходиться постоянно обращаться к врачу за новым рецептом очков.
Диагностика
Диагностика кератоконуса заключается в следующих действиях и обследованиях:
- При разговоре с пациентом врач выясняет главные жалобы и симптомы болезни, были ли заболевания или травмы, которые могли спровоцировать ее, спрашивает о наследственной предрасположенности.
- Проверка степени рефракции и остроты зрения.
- Определение кривизны роговицы с помощью офтальмометрии (прибора ручного рефрактометр — кератометра).
- Скиоскопия.
- Биомикроскопия (на щелевой лампе). При этом обследовании устанавливается контуры роговицы, насколько произошло её деформирование, помутнение, разрывы на задней мембране.
- Для более точной постановки диагноза проводится топографическое компьютерное исследование, с помощью которого создаётся рисунок всех неровностей роговицы (топография). Это необходимо для диагностирования кератоконуса на ранней стадии заболевания.
- Ультразвуковая пахиметрия — позволяет измерить толщину роговицы.
Типология
Классификация кератоконуса происходит по разным факторам:
- по причине появления;
- по поражению одно или двух глаз;
- по характеру течения;
- по толщине истончения роговицы;
- по величине её деформации;
- по форме.
По причине появления:
- Первичный — появляется самостоятельно без явных причин.
- Вторичный — появляется как последствие после каких либо заболеваний, травм, операций.
При кератоконусе в большинстве случаях поражены два глаза — двусторонний тип заболевания, но иногда, в пяти процентах случаях, он является односторонним.
По характеру течения:
- Стационарный — протекает в вялотекущем режиме.
- Прогрессирующий — быстро развивается.
- Острый — внезапный отёк роговицы, вызванный разрывом десцеметовой мембраны и попадание в строму жидкости.
По толщине:
- слабый — толщина роговицы более 506 мкм;
- средний — от 300-400 мкм;
- продвинутый — тоньше 300 мкм.
По степени кривизны роговицы:
- слабый (меньше 45 Д);
- средний (до 52 Д);
- развитой (до 62 Д);
- тяжёлый (выше 62Д).
По морфологическому строению роговицы:
- точечный — расположение в самом центре не более 5 миллиметров;
- овальный — расположение книзу от центра размера от 5 до 6 миллиметров;
- шаровой — поражено 75 процентов роговицы, размер более 6 миллиметров.
Сейчас подобная классификация уходит на второй план.
Титаренко на базе всех диагностических данных установила пять ступеней кератоконуса. Но показания по этой классификации не всегда соответствовали полученным.
Классификация Амслера-Абуговой
В настоящее время более распространённой является классификация Амслера, составленная в 1961 году и дополненная в 2010 Абуговой биомикроскопическими параметрами.
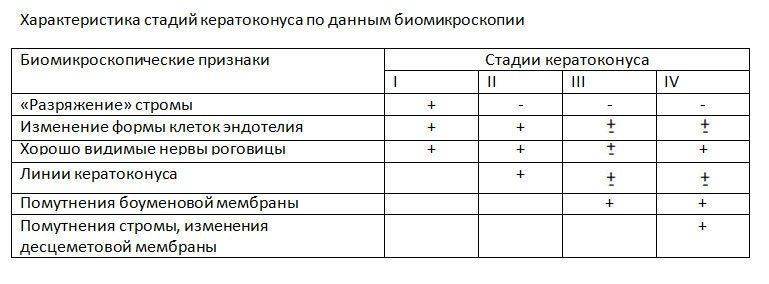
Состояние роговицы при кератоконусе разбивается на четыре стадии, исходя из качества зрения, биомикроскопических, офтальмо-, рефракто- и пахиметрических показателей:
- Для этой стадии характерно наличие миопии и астигматизма. Астигматизм — до 5 Д. Острота зрения 0,5-1,0. Преломляющая сила роговицы в центральной части (офтальмометрические значения) — меньше или равно 48,0 Д. Показания пахиметрии — меньше 500 мкм (норма). Наблюдаются нарушения в расположение роговичных пластин — разрежение стромы (явление называемое «гаснущей звездой»). Появления утолщенных нервных окончаний. Неправильная форма внутреннего слоя роговицы (эндотелия). Корригирование может осуществляться с помощью линз и очков.
- Наблюдается более сильная степень астигматизма — до 8 Д. Острота зрения — 0,1-0,4. Значения офтальмометрии — до 53 Д. Показания пахиметрии — более 400 мкм. Появление линий Фогта (сильное разъединение роговичных пластин при растяжение стромы). Корригирование различными видами линз.
- Острота зрения — меньше 0,1. Офтальмометрические значения — выше 53 Д. Пахиметрия — от 300 до 400 мкм. Роговица мутнеет и сильно выпячивается. Корригирование жесткими и склерными контактными линзами.
- Острота зрения — 0,01-0,02. Офтальмометрия — больше 55 Д. Пахиметрия — от 200 до 300 мкм. Помутнение боуменовой и сильная деформация десцеметовой мембран. Не подлежит корригированию линзами. Лечение только хирургическим путём.
Также при этой классификации выделяется шесть видов патологии исходя из показаний топографической карты роговицы:
- островершинный;
- туповершинный;
- пикообразный;
- атипичный пикообразный;
- низковершинный;
- атипичный низковершинный.
Выделяются три типа от стадии остановки прогрессирования заболевания:
- несостоявшийся;
- абортивный;
- классический.
Классификация Слонимского
Предыдущая типизация удобна врачам, которые занимаются выбором коррекции. Но контактные линзы не вылечивают данное заболевание, поэтому была добавлена классификация Слонимского. Он выделяет три стадии при кератоконусе:
- до хирургическая — операция не нужна, возможна коррекция очками, более успешно контактными линзами;
- хирургическая — необходимость операции, непереносимость контактных линз;
- терминальная — запущенная стадия, но операция ещё возможна.
Лечение кератоконуса
Лечение этого заболевания зависит от стадий его развития. Различают терапевтические и хирургические методы.
Первая стадия
Возможно применение очковой коррекции, но более эффективна контактная.
- При развитии болезни обычно использовали «твёрдые» контактные линзы. Мягкие гидрофильные толстые варианты также используют на начальных стадиях, но они малоэффективны. А относительно недавно были разработаны линзы, сочетающие в себе положительные качества обоих типов. Они имеют жесткую структуру в центре и мягкую с края, что позволяет действовать на роговицу, надавливая на неё в центре (склеральные).
- Прописывают витаминные и стимулирующие глазные капли: Таурин, Тауфон, Квинакс и другие.
- Применяются инъекции под конъюнктиву глаза (субконъюнктивальная), в нижнее веко препарата «Эмоксипин 1» (парабульбарная).
- Показана магнитотерапия, фонофорез.
- На этой стадии, при удовлетворительной толщине роговицы, достаточно эффективно применение лазерной коррекции зрения — операции фоторефракционной (ФРК) и фототерапевтической кератэктомии (ФТК). ФРК — коррекция миопии и астигматизма, ФТК — укрепление роговицы с помощью защитной мембраны, что останавливает развитие кератоконуса.
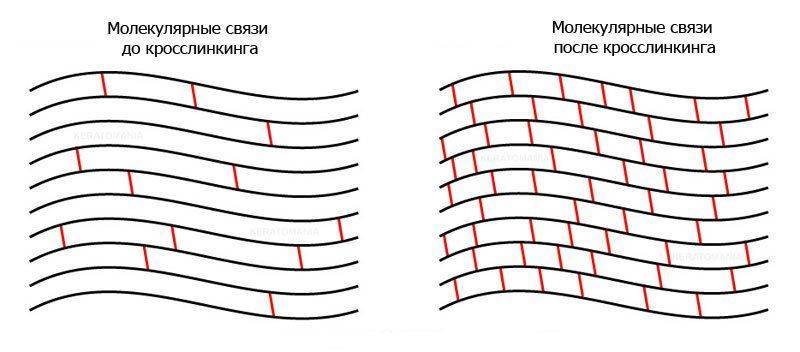
Кросслинкинг
Если после проведения операций заболевание продолжает прогрессировать применяется процедура — кросслинкинг.
Метод кросслинкинга был разработан в соавторстве нескольких немецких и швейцарских учёных, возглавляемых профессором Зайлером, в 1999 году.
Она заключается в следующих действиях:
- применяется местная анестезия;
- убирается первый слой эпителия;
- роговица насыщается витаминным препаратом группы B (рибофлавином);
- с помощью гомогенизатора (лампа Зайлера) роговицу облучают ультрафиолетом заданной длины волны, рибофлавин при этом выделяет атомарный кислород, который восстанавливает межколлагеновые связи укрепляя роговицу;
- после процедуры пациенту надевается лечебная мягкая контактная линза и прописываются капли.
Вторая стадия
Заключается в точно таких же действиях, как и при первой стадии, в том случае, если болезнь не прогрессирует.
В случае развития применяются следующие процедуры:
- кросслинкинг;
- первое и операция по имплантации роговичных сегментов;
- первое и последующие бесконтактные ФРК и ФТК.
Эти процедуры проводятся в одно время с кросслинкингом или через какой-то промежуток.
Третья стадия
Коррекция только твёрдыми линзами.
Схемы лечения:
- специальный кросслинкинг при роговице меньше, чем 400 мкм — применяются растворы, вызывающие отёк (утолщение) роговицы или не удаляя эпителий (применяется редко);
- послойная кератопластика (DALK) — удаление и имплантация верхних слоёв роговицы при сохранении нижних.
- сквозная кератопластика (СКП) — полное замещение поражённой роговицы донорской.
Четвёртая стадия
Если при третьей стадии пациент может выбрать между послойной и сквозной кератопластикой, то на четвёртой стадии применяется только операция СКП.
Причём проводить её необходимо в кратчайшие сроки, так как есть риск появления острого вида заболевания.
Острый кератоконус
При этой стадии, которая появляется внезапно и сопровождается сильной болью, необходим метод скорой помощи:
- вначале необходимо введение мидриатиков;
- затем смазывают 5%-ой мазью натрия хлорида;
- накладывают давящую повязку.
Самым эффективным считается локальный экспресс-метод аутоцитокинотерапии (ЛЭАЦКТ) — введение в переднюю камеру глаза аутоплазмы.
Этот способ уменьшает водянку роговицы, позволяет укрепить её и даёт возможность перенести операцию СКП на благоприятное время.
После всех операций, как правило, в реабилитационный период врачи рекомендуют носить специальные мягкие и жёсткие контактные линзы.
Правильно выбрать метод лечения может только специалист, после тщательной диагностики и наблюдения за развитием заболевания. Базовая стоимость лечения кератоконуса колеблется от 20 до 100 тысяч рублей в зависимости от операции, но окончательно определяется только после консультации с врачом.