К кому обратиться?
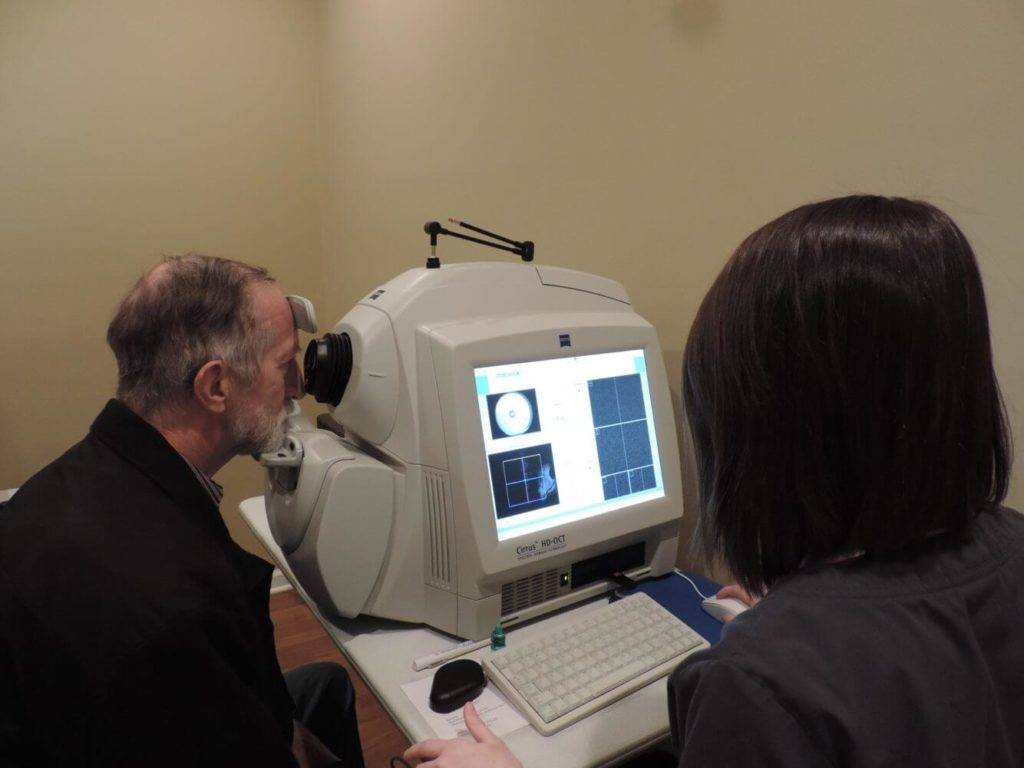
Подготовительные процедуры, проведение обследования
Перед выполнением процедуры доктор закапывает обследуемому капли для проверки глазного дна, которые расширяют зрачки. Этот препарат нежелательно использовать, если у пациента наблюдается повышение внутриглазного давления (глаукома). Ввиду этого пациент с глаукомой должен уведомить доктора о наличии подобного заболевания, в противном случае у него может начаться резь в глазах после проверки глазного дна.
Если обследуемый использует очковую оптику, ее нужно снять за 10 мин до закапывания. Линзы можно оставить на месте.
Офтальмоскопия проводится следующим образом:
- Препараты, которые расширяют зрачок, оказывают свой эффект не моментально. После их применения обследуемому нужно подождать 20 мин. Может ощущаться жжение, что совершенно нормально. Побочные эффекты, как правило, наблюдаются не больше 10 с.
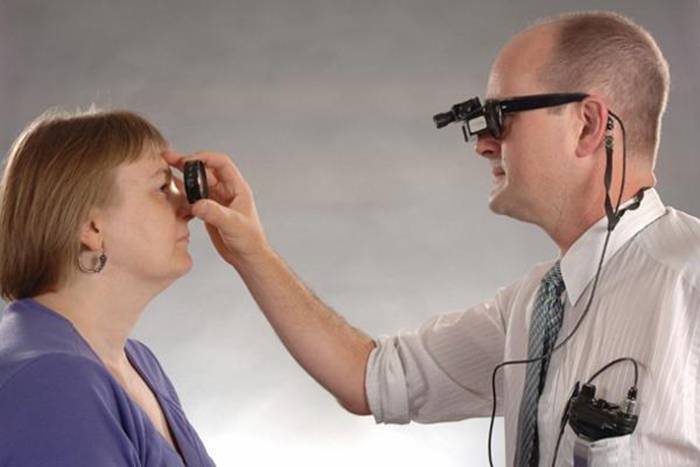
- После того, как настало время действия капель для проверки глазного дна, обследуемого заводят в затемненное помещение. Источник светового потока располагается немного позади него. Окулист усаживается напротив пациента, приступает к обследованию.
- В орган зрения подается световой луч. Часть потока отражается от дна глаза, отправляется назад в аппарат. В результате окулист видит картинку на мониторе, получает необходимую информацию.
- Для обеспечения высокого качества картинки обследуемый должен в течение всей процедуры фокусировать глаза на одном объекте. В противном случае результаты обследования могут исказиться.
Если обследуемой остро реагирует на световой луч (болевые ощущения, резь, слезы), ему закапывают анестетик. Офтальмоскопия длится примерно 10 мин. За данный период доктор исследует оба органа зрения, даже если пациент жаловался только на один из них.
Показания к проведению
Оптическую томографию в принципе можно назначать каждому пациенту, обратившемуся к офтальмологу с какими-либо жалобами. Но в отдельных случаях без этой процедуры не обойтись, она заменяет КТ и МРТ и даже опережает их по информативности. Показаниями к проведению ОКТ являются такие симптомы и жалобы пациентов:
- «Мушки», паутинки, молнии и вспышки перед глазами.
- Помутнение зрительной картинки.
- Неожиданное и резкое снижение зрения в одном или обоих глазах.
- Сильная боль в органах зрения.
- Значительное повышение внутриглазного давления при глаукоме или по другим причинам.
- Экзофтальм – выпячивание глазного яблока из орбиты самопроизвольно или после травмы.
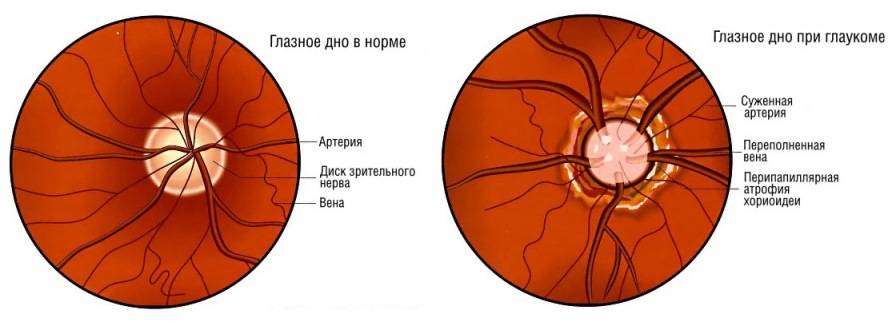
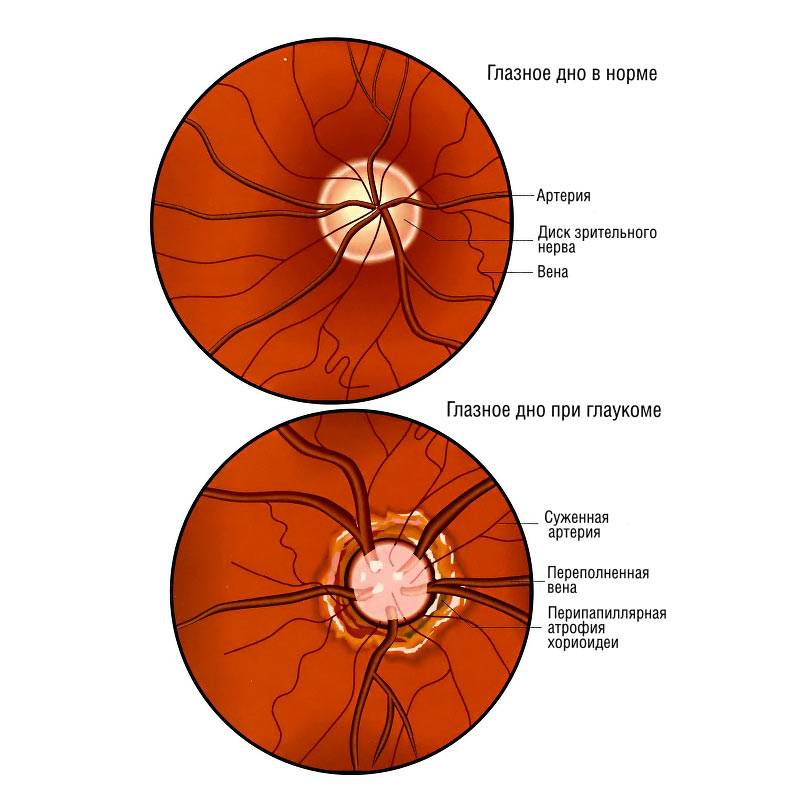
 Глаукома, повышение внутриглазного давления, изменения диска зрительного нерва, подозрения на отслойку сетчатки, а также подготовка к хирургическим вмешательствам на глазах – все это показания к проведению оптической когерентной томографии
Глаукома, повышение внутриглазного давления, изменения диска зрительного нерва, подозрения на отслойку сетчатки, а также подготовка к хирургическим вмешательствам на глазах – все это показания к проведению оптической когерентной томографии
Если предстоит коррекция зрения с использованием лазера, то подобное исследование проводят до операции и после нее, чтобы точно определить угол передней камеры глаза и оценить степень дренажа внутриглазной жидкости (если диагностирована глаукома). Также ОКТ необходима при проведении кератопластики, вживления интрастромальных колец или интраокулярных линз.
Что можно определить и обнаружить с помощью когерентной томографии:
- изменения внутриглазного давления;
- врожденные или приобретенные дегенеративные изменения тканей сетчатки;
- злокачественные и доброкачественные новообразования в структурах глаза;
- симптомы и степень выраженности диабетической ретинопатии;
- различные патологии диска зрительного нерва;
- полиферативную витреоретинопатию;
- эпиретинальную мембрану;
- тромбы коронарных артерий или центральной вены глаза и другие сосудистые изменения;
- разрывы или отслойку макулы;
- макулярный отек, сопровождающийся формированием кист;
- язвы роговицы;
- глубоко проникающий кератит;
- прогрессирующая близорукость.
Благодаря такому диагностическому исследованию можно выявить даже незначительные изменения и аномалии органов зрения, правильно поставить диагноз, определить степень поражений и оптимальный метод лечения. ОКТ на самом деле помогает сохранить или восстановить зрительные функции пациента. А поскольку процедура совершенно безопасна и безболезненна, часто ее выполняют в профилактических целях при заболеваниях, которые могут осложняться патологиями со стороны глаз – при сахарном диабете, гипертонической болезни, нарушениях мозгового кровообращения, после травм или хирургического вмешательства.
Лечение дома
Вполне возможно лечение амблиопии и в домашних условиях. Для этого существуют определенные упражнения:
- Встать около светлого окна и закрыть здоровый глаз, после чего поднести к открытому глазному органу форматный лист с отпечатанным текстом. Подносить нужно до тех пор, пока трудно будет различить буквы. Затем так же медленно надо отодвинуть его обратно.
- Взять электрическую лампочку максимум на 70 ватт и надеть на неё специальный колпак, который можно сделать из чёрной плотной бумаги. Для этого в нём вырезается отверстие, имеющее диаметр 5 мм. Обязательно отверстие закрывается плёнкой красного оттенка. Затем нужно сесть на расстоянии 40 см и вглядываться в красную точку на протяжении 3 минут. Здоровый глаз при этом закрыт повязкой. Это упражнение нужно делать с другим человеком, так как необходимо каждые 3 секунды включать/выключать лампу. Учтите, что в помещение должно быть темно.
Медицинский эксперт статьи
Непрямая офтальмоскопия
Обратная офтальмоскопия проводится при помощи обычной лампы, которая находится рядом с пациентом, слева и немного у него за спиной. В результате такого расположения обследуемый оказывается в тени. Непосредственного контакта обследуемого с прибором не происходит. Это бесконтактная офтальмоскопия. Офтальмолог садится напротив него на расстоянии вытянутой руки, подносит к своему глазу офтальмоскоп и направляет луч света лампы, отраженный от зеркала прибора, в глаз пациенту. В этот момент можно заметить, что зрачок становится красным. Далее врач подносит к глазу обследуемого двояковыпуклую линзу (лупу). Он держит ее от лица пациента на дистанции 7-8 см. Оптическое изделие увеличивает изображение и дает возможность осмотреть глазное дно.
Непрямая офтальмоскопия может проводиться с использованием различных линз и зеркал. Картинка получается стереоскопической. Врач видит изображение в перевернутом виде. Обследование особенно эффективно при диагностике катаракты в стадии созревания. Непрямая бинокулярная офтальмоскопия имеет и другие преимущества:
- широкий обзор, возможность осмотра периферических отделов;
- быстрота проведения;
- отсутствие контакта пациентом с прибором;
- возможность применения даже при плохом освещении.
Если говорить о недостатках, то следует упомянуть следующий факт: обратная офтальмоскопия не дает возможности сильно увеличивать изображение, как в прямом методе. При этом врач может назначить оба вида исследования. Обратная помогает быстро осмотреть глазное дно и выявить патологию, а прямая позволяет детально изучить участки глазного дна, пораженные заболеванием.
Помимо прямой и непрямой офтальмоскопии применяются и другие методы. Один из самых известных — биомикроскопия. Узнаем, в чем ее особенности.
Как проводится циклоскопия?
Глаз человека имеет сферическую форму, однако рассмотреть его со всех сторон без специального оборудования не представляется возможным, потому что значительная часть глазного яблока скрыта в глазнице. Но иногда для постановки правильного диагноза необходимо обследовать периферию сетчатой оболочки. С этой целью может быть назначена циклоскопия.
Для проведения данной диагностической процедуры применяют так называемую гониолинзу. Это прибор, который обладает несколькими зеркальными поверхностями и позволяет рассмотреть переднюю камеру глаза. Также для диагностики врачу требуется щелевая лампа. Пациента просят занять удобное положение, при котором он будет чувствовать себя комфортно и расслаблено. Голова находится в зафиксированном положении, чтобы у врача была возможность провести корректную диагностику. В кабинете должно быть достаточно темно. Перед процедурой офтальмолог обезболивает роговую оболочку, чтобы во время осмотра пациент не испытывал дискомфортных ощущений.
Когда подготовка к процедуре завершена, начинается непосредственно обследование. Пациенту аккуратно раздвигают веки и закрепляют на глазном яблоке гониоскоп. С помощью этого прибора специалист внимательно осматривает периферию сетчатки и другие отделы передней камеры глаза. При выполнении передней циклоскопии врач изучает и анализирует состояние отростчатой части ресничного тела. Задняя циклоскопия позволяет рассмотреть цилиарную мышцу, периферию сетчатки, сосудистую оболочку глазного яблока.
ПРЕИМУЩЕСТВА ПРОЦЕДУРЫ И ТЕХНИКА ПРОВЕДЕНИЯ
Эндоскопическое исследование требуется при злокачественном процессе в толстой кишке. Врач определяет гистологическое строение опухоли. Благодаря видеоколоноскопии, при раке прямой кишки можно выбрать подходящий метод лечения. Диагностическая процедура при раке кишки позволяет сделать прогноз относительно опухоли. Колоноскопия безопасна для пациента.
Для проведения процедуры требуется кратковременный наркоз. Колоноскопия доставляет дискомфорт, но неприятные ощущения можно стерпеть. В процессе такой процедуры могут возникать колющие боли в области прямой кишки. Если при тотальной колоноскопии чувствуются сильные боли, процедуру нужно заменить на альтернативную методику обследования. Колоноскоп выглядит в виде гибкой трубки с линзой и световым источником. Благодаря линзе, изображение внутренних органов можно вывести на монитор. Если правильно подготовиться к процедуре, доктор сможет осмотреть мельчайшие ткани.
В эндоскопе есть каналы, с помощью которых можно изымать фрагменты ткани и отправлять на гистологию. Инструменты для видеоколоноскопии позволяют удалять полипы, вводить в кишку жидкость, углекислый газ. Подача газа осуществляется через специальный аппарат, предназначенный для открытия прямой кишки. Во время подачи воздуха могут возникать колики, живот может вздуваться. Вначале врач осматривает анальную область: специалист может выявить свищи, трещины, геморроидальные узлы. Затем исследуется слизистая прямой кишки.
Далее эндоскоп вводится в сигмовидную кишку. Врач осматривает слизистые оболочки прямой кишки. Обязательно осматривается толстая кишка, выявляется состояние слепой кишки. Если эндоскоп не удастся довести до слепой кишки, информативность обследования снижается, поскольку в этой области часто локализуются воспаления и опухоли. До проведения процедуры следует отказаться от приема аспирина и препаратов с железом. Такие лекарства могут вызвать кровотечения. Перед колоноскопией рекомендуется очистить кишечник. В день процедуры лучше полностью отказаться от еды. Процедуру проводит проктолог.
Показания к назначению УЗИ
Показаний к проведению ультразвукового исследования глаза достаточно много:
- Любые патологические изменения в параметрах оптического состояния среды глазного яблока.
- Необходимость максимально точной оценки размеров глазницы и размеров глазного дна.
- Необходимость в осуществлении контрольных исследований глазного дна для возможности назначить своевременное и наиболее подходящее лечение обнаруженных заболеваний.
- При значительном помутнении оптической среды глаза.
- При любой травматизации глаза.
- Глаукома.
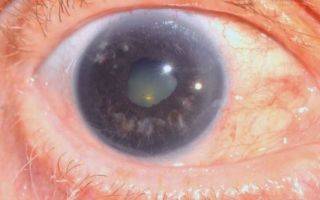
- Катаракта.
- Сдвиг или вывих хрусталика.
- Отслойка сетчатки. При отслойке сетчатки подобное исследование дает возможность выявить степень отслойки и стадию обнаруженного заболевания. УЗИ глазного дна способно максимально точно выявить проблему, даже если среда глаза мутная.
- Наличие любых заболеваний зрительного нерва.
- Обнаружение деструкции в стекловидном теле.
- УЗИ дает возможность выявить выпот в области стекловидного тела и отличить его от произошедшего кровоизлияния и помутнений.
- Для обнаружения спаечных процессов в стекловидном теле.
- Любые изменения свойства и толщины жировой клетчатки, которая расположена с обратной стороны глазного яблока. Это является обязательным для проведения дифференцировки разнообразных стадий экзофтальма, в простонародье – пучеглазия.
- Для обнаружения возможных патологий в мышцах, которые позволяют глазу полноценно двигаться.
- Для проведения необходимой диагностики и контроля в процессе проведения лечения любых сосудистых заболеваний глаз.
- Для выявления врожденных патологий и аномалий строения глазного дна и его кровоснабжения.
- Для контроля состояния после проведения любых оперативных вмешательств на глазном яблоке. Особенно это касается моментов, когда необходимо полноценно оценить положение используемых линз, которые применяются в качестве замены хрусталика. Точную дислокацию линзы и обнаружение любого возможного сокращения в близкорасположенных структурах глаза.
- Сахарный диабет на любой стадии (диабетическая ангиопатия сетчатки).
- Пациентам-гипертоникам.
- При наличии любых патологий и заболеваний почек, при которых значительно повышается артериальное давление. Исследование позволяет полноценно оценить состояние здоровья глазного дна.
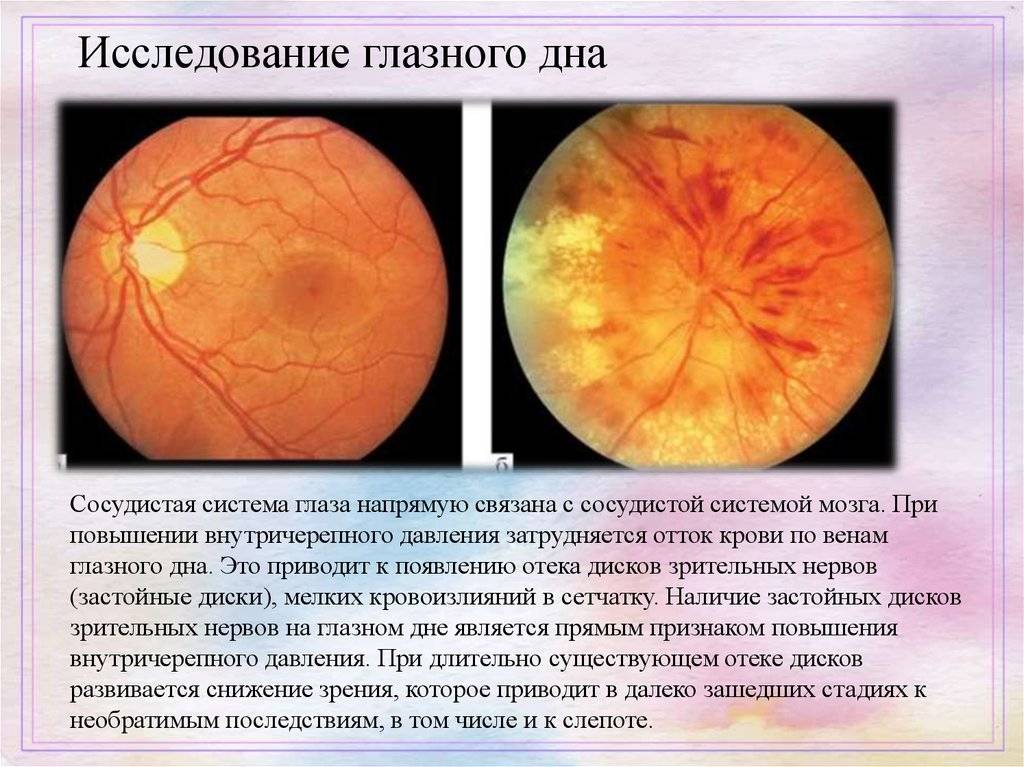
Проведение доплеровского УЗИ глазного дна дает возможность своевременно провести необходимый контроль динамики в случаях, когда:
- Обнаружен спазм и непроходимость в области центральной сетчатки, а точнее, ее артерии.
- При некропатии ишемического типа в передней части глазного яблока.
- В случаях обнаружения тромбоза в области верхней глазной вены и в области центральной вены, расположенной возле сетчатки.
- Для обнаружения кавернозного синусита.
- В случаях сужения во внутренней артерии, которое способно оказать негативное влияние на скорость и направление кровотока в артериях, которые питают глаз.
Противопоказания к исследованию
Офтальмоскопическое обследование, как и любой другой метод диагностирования, имеет ряд противопоказаний, к которым относится:
- инфекционное воспаление переднего отдела глаз. Так как это сопровождается усиленной светобоязнью, слезотечением;
- невозможность использования препаратов, вызывающих стимулирующее действие на рецепторы, которые находятся в кровеносных сосудах. Обычно это наблюдается при серьезных сердечно-сосудистых патологиях;
- закрытоугольная глаукома;
- исследование путем воздействия препарата Мидриаза не проводится лицам, имеющим сверхчувствительность к нему.
Если по каким-либо причинам пациенту нет возможности провести офтальмоскопию, врач отказывается от этого вида исследования и выбирает его аналог.
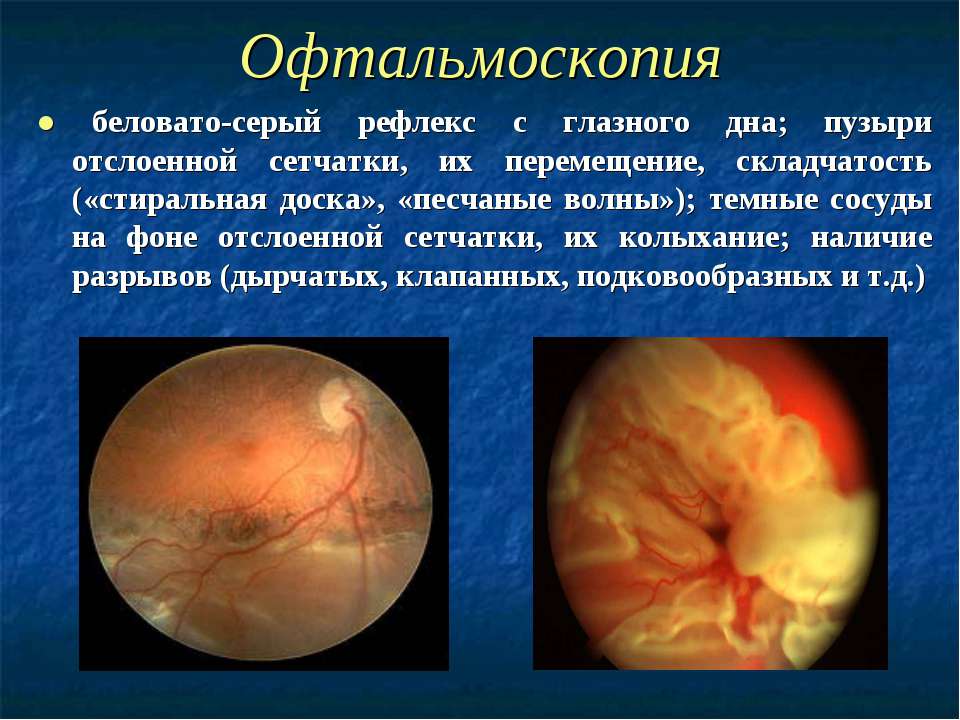
Виды и методы проведения исследования
Процедура происходит в затемненной комнате с целью лучшего рассмотрения глазных структур. После того, как введенные мидриатики начнут действовать, доктор приступает к детальному осмотру глазного дна.
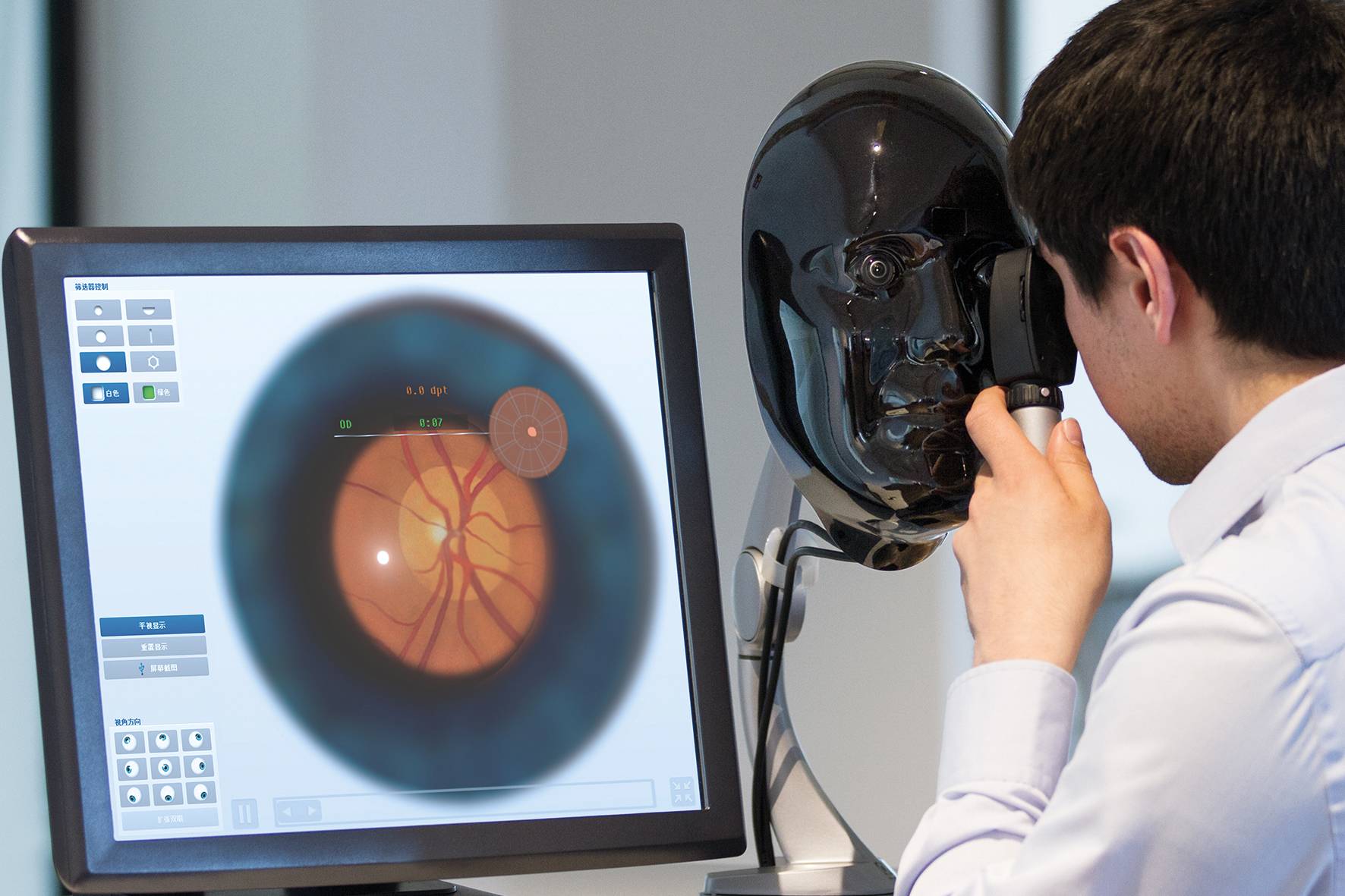
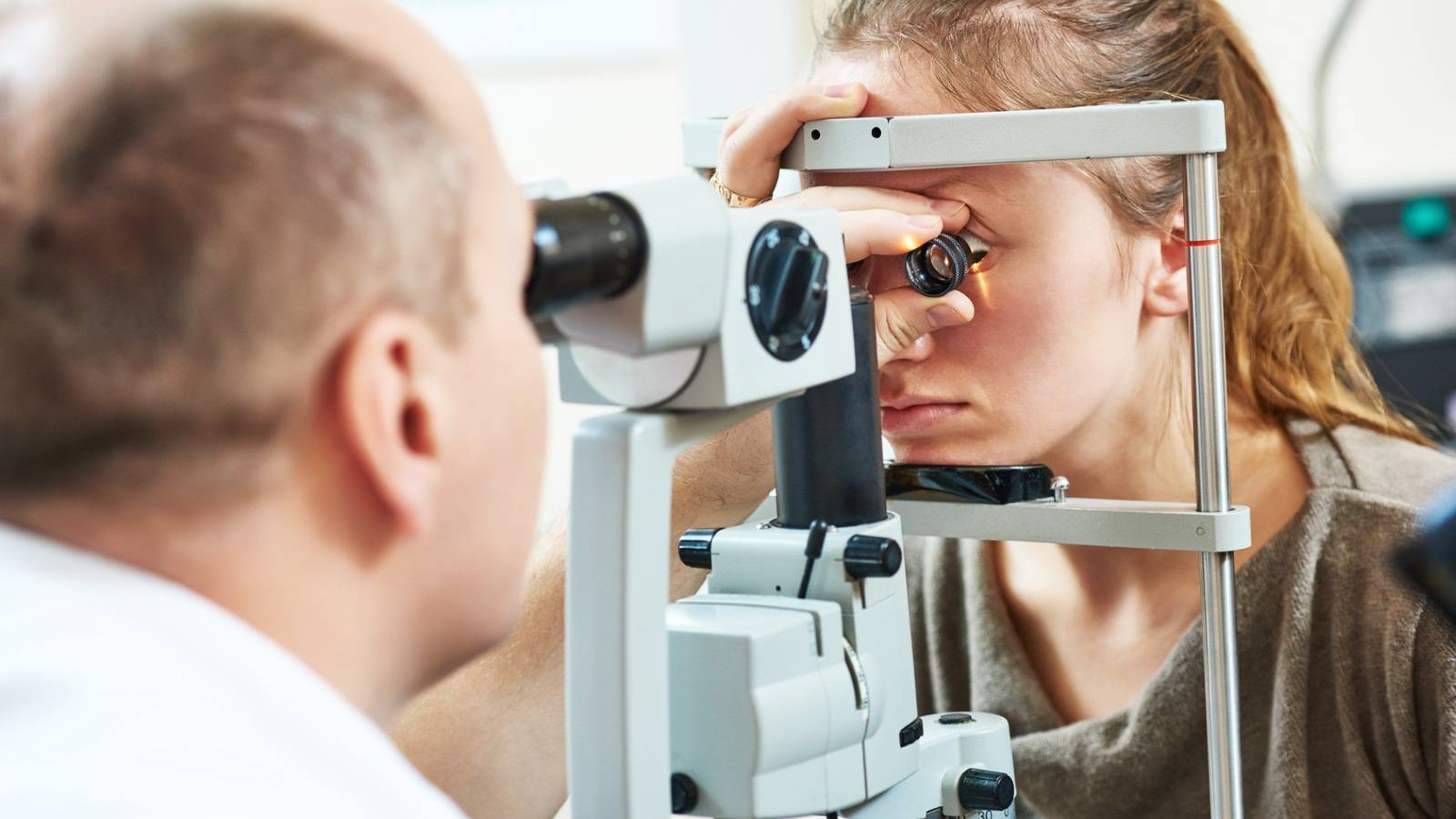
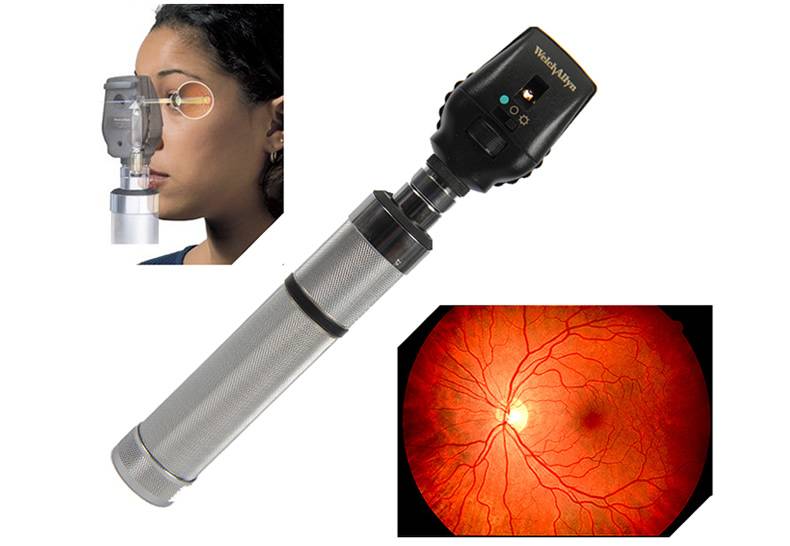
Самым распространенным методом диагностики считается исследование, проводимое при помощи зеркального офтальмоскопа. Этот прибор представляет собой вогнутое зеркало с отверстием по центру, через которое проникает прямой световой луч. Пучок света проникает в глаз пациента, отчего глазное дно становится доступным для детального осмотра.
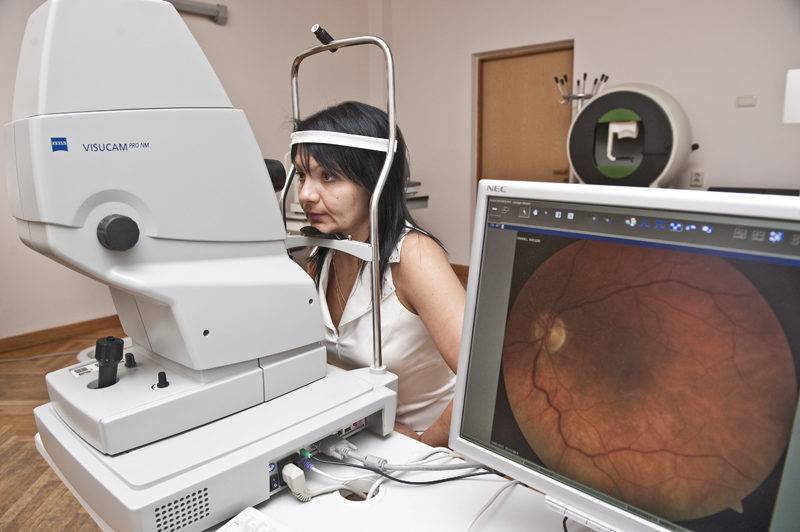
Современным медицинским альтернативным методом выступает электронный офтальмоскоп. Он обладает собственным источником света, к тому же он позволяет рассматривать глазное дно в увеличении. Современные электронные офтальмоскопы предоставляют возможность осмотра в шестнадцатикратном увеличении. Это позволяет проанализировать мельчайшие структуры глазного дна. Помимо описанных опций, электронный офтальмоскоп обладает разноцветными фильтрами: красные, желтые или синие фильтры позволяют увидеть полноценную картину возможных нарушений в тканях сетчатки.
Для изучения периферии используют различные контактные линзы, такие, например, как линза Гольдмана. Эта трехзеркальная линза позволяет проводить осмотр глазного дна под различным углом наклона. При данном методе исследования свет исходит из щелевой лампы.
Существуют также и бесконтактные методы исследования. Они требуют от специалиста определенных навыков, но при умелом применении также дают развернутую картину. Этот метод проводится с применением бесконтактных широкоугольных линз.
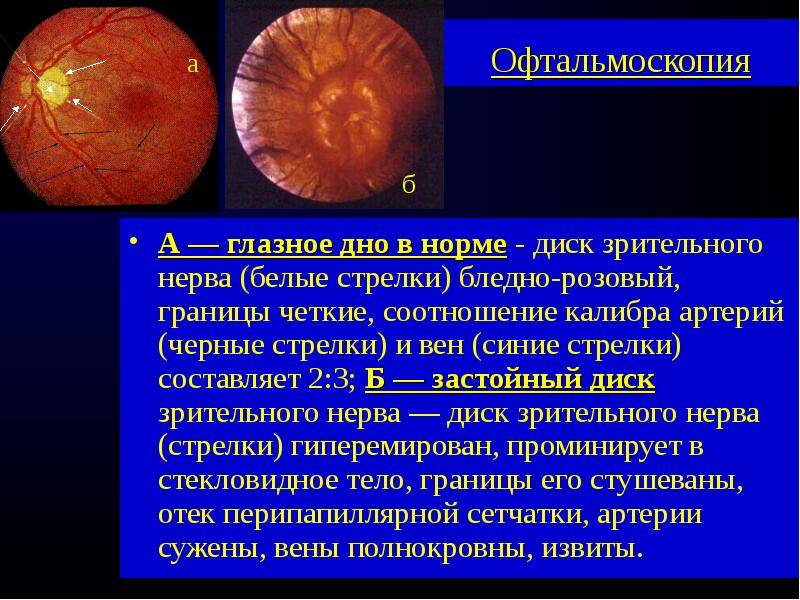
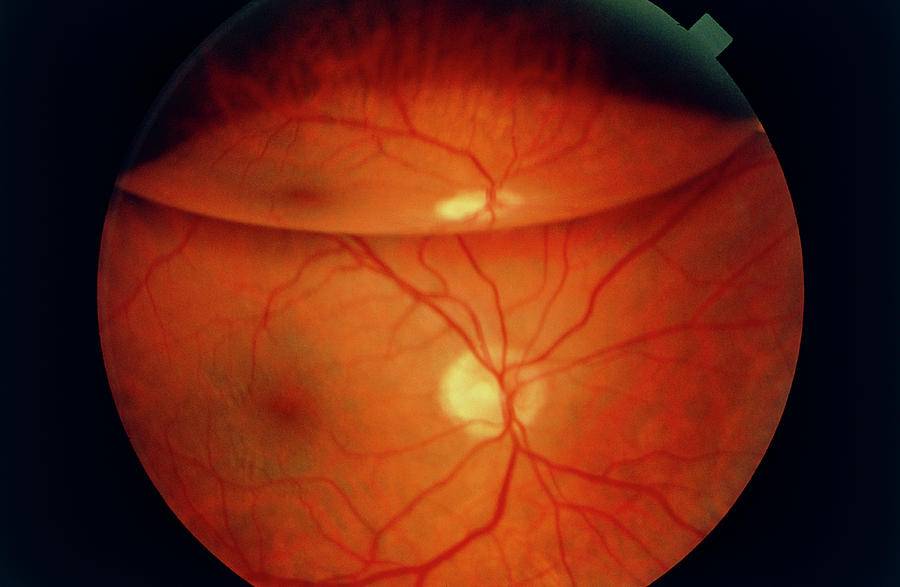
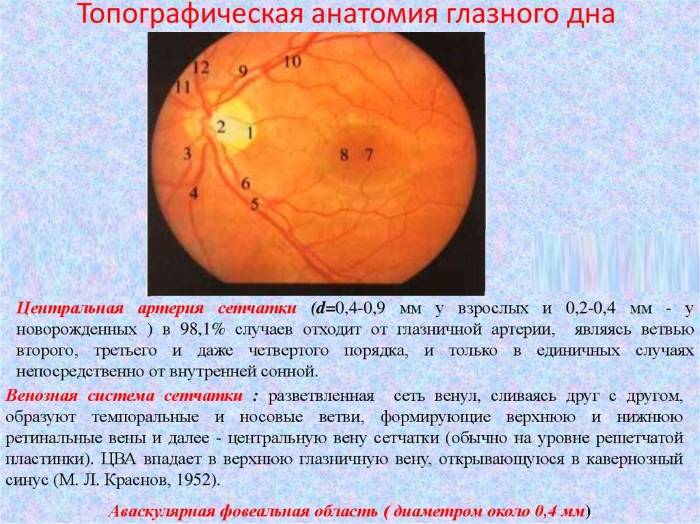
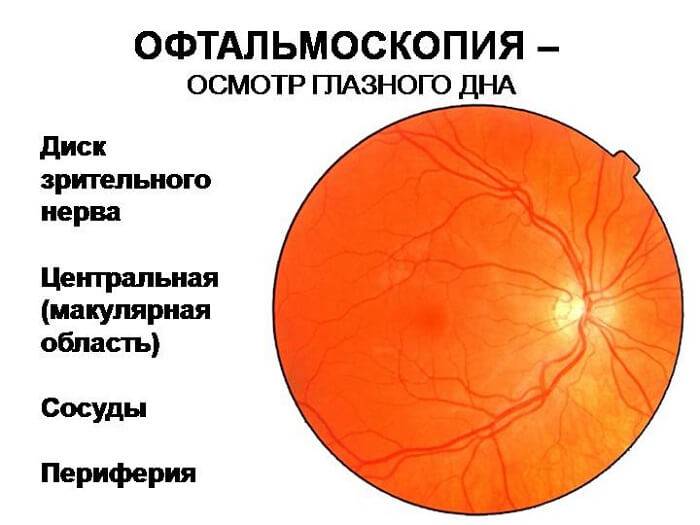
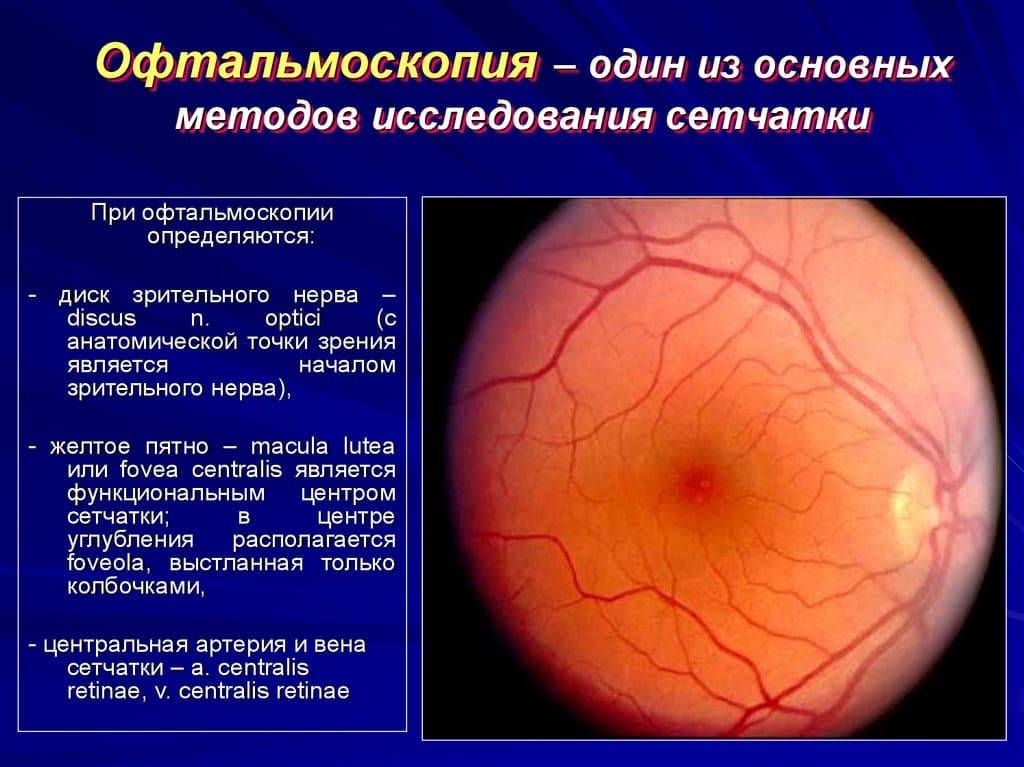
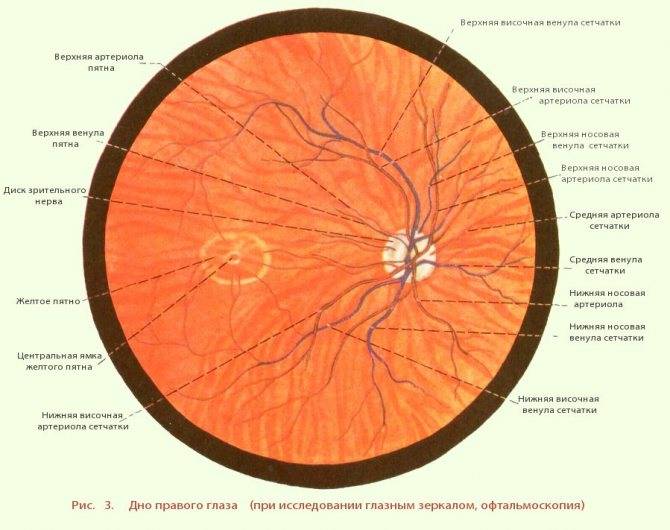
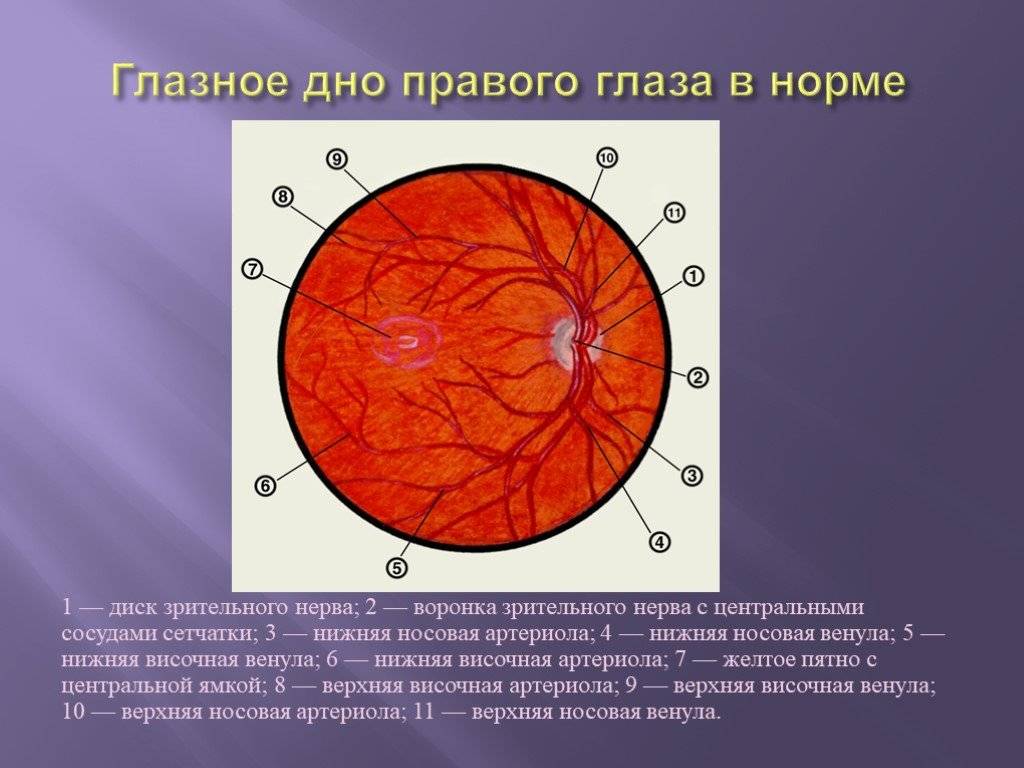
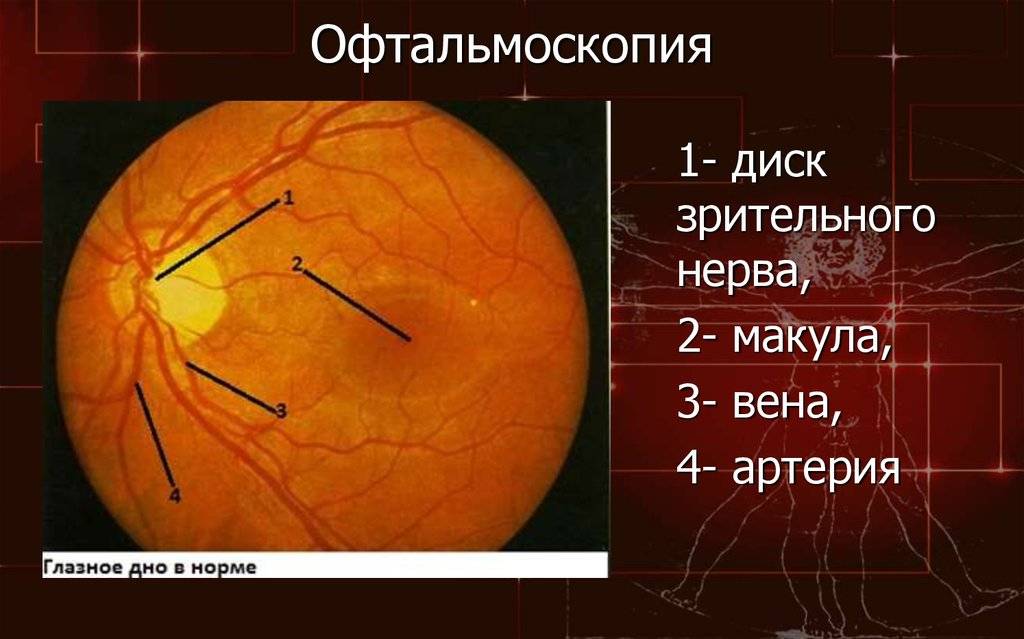
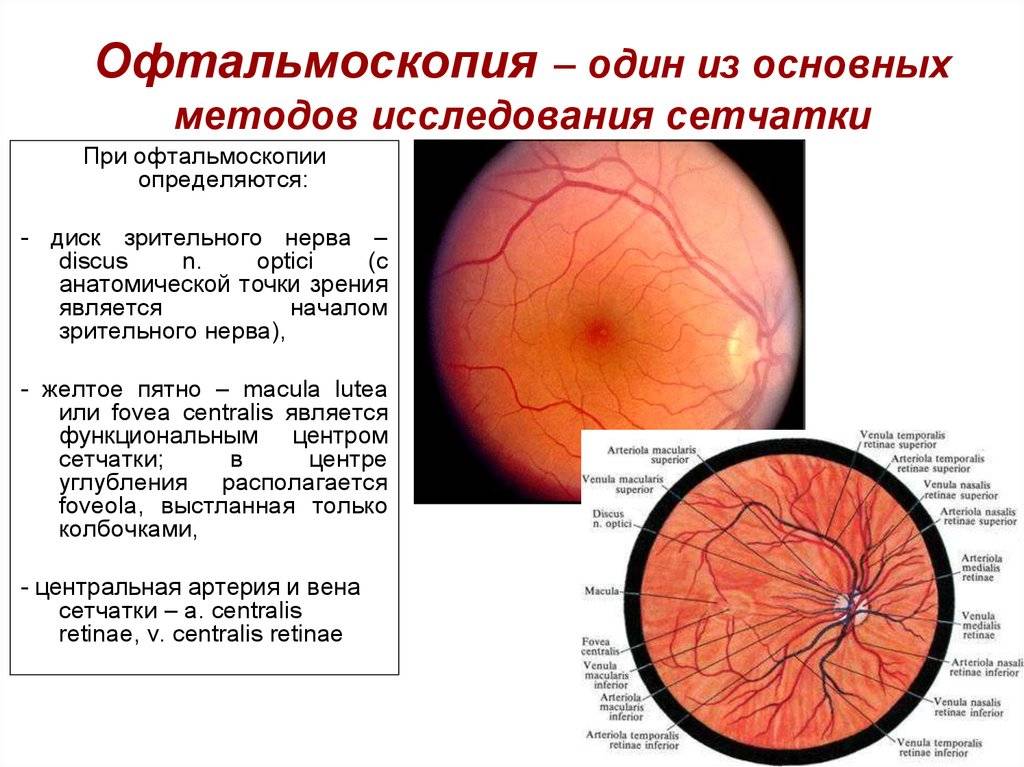
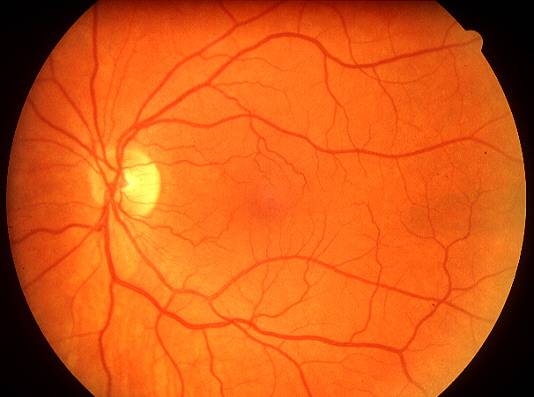
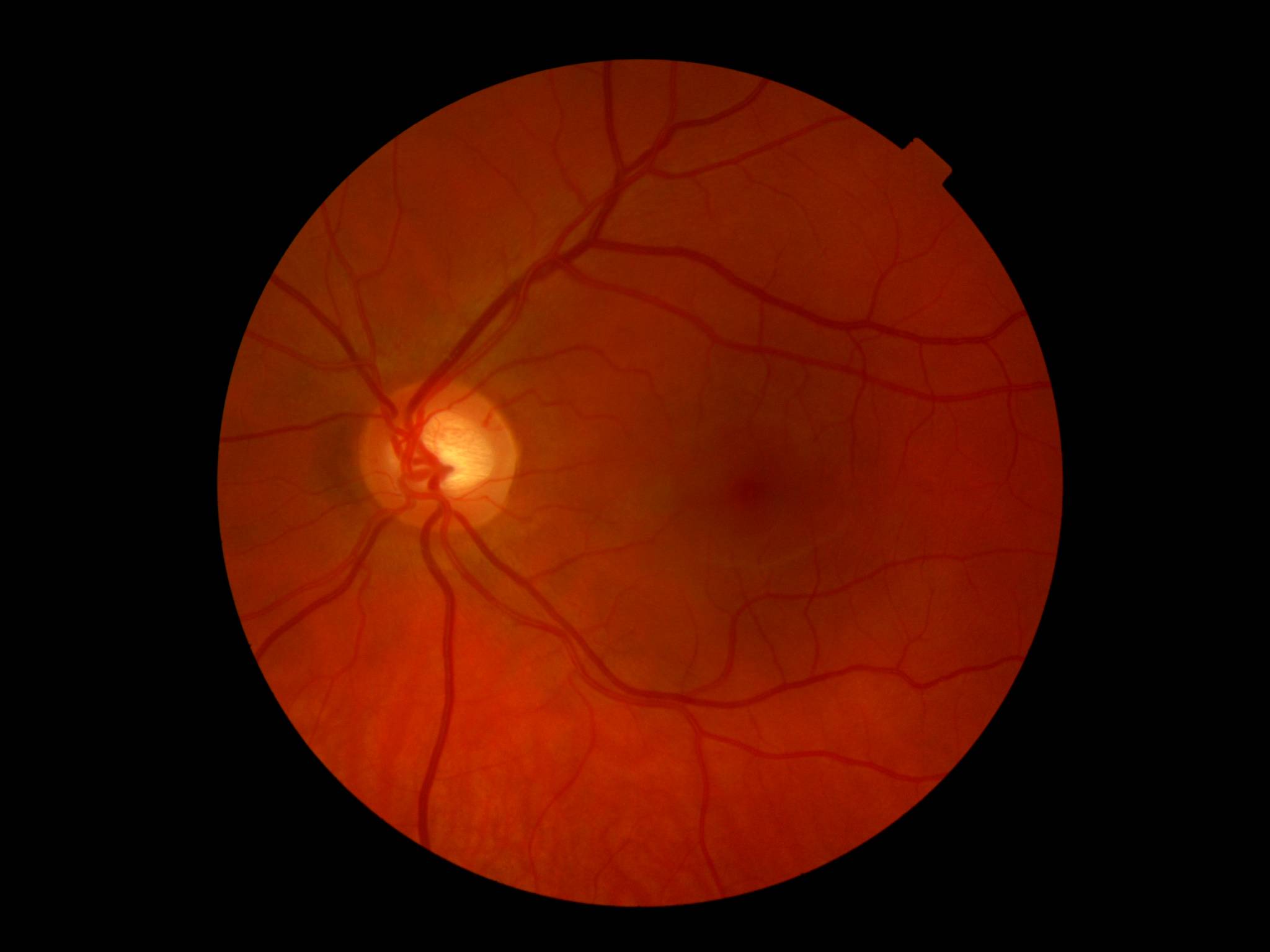
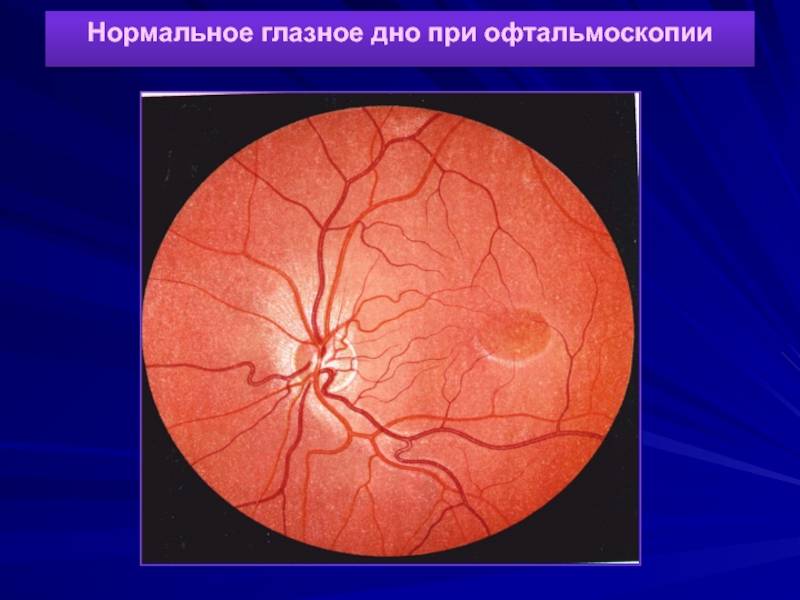
Независимо от метода исследования, офтальмолог оценивает:
- общее состояние анатомических структур глаза;
- окраску глазного дна;
- размеры кровеносных сосудов;
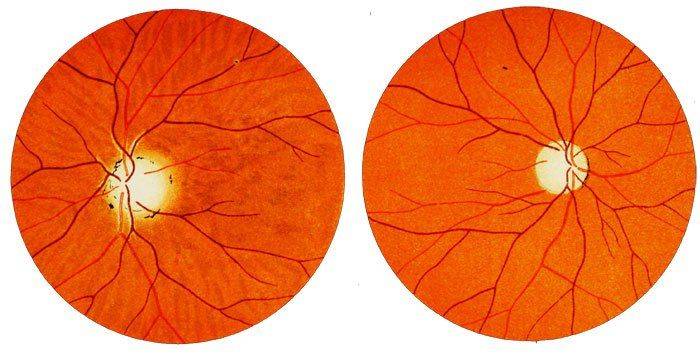
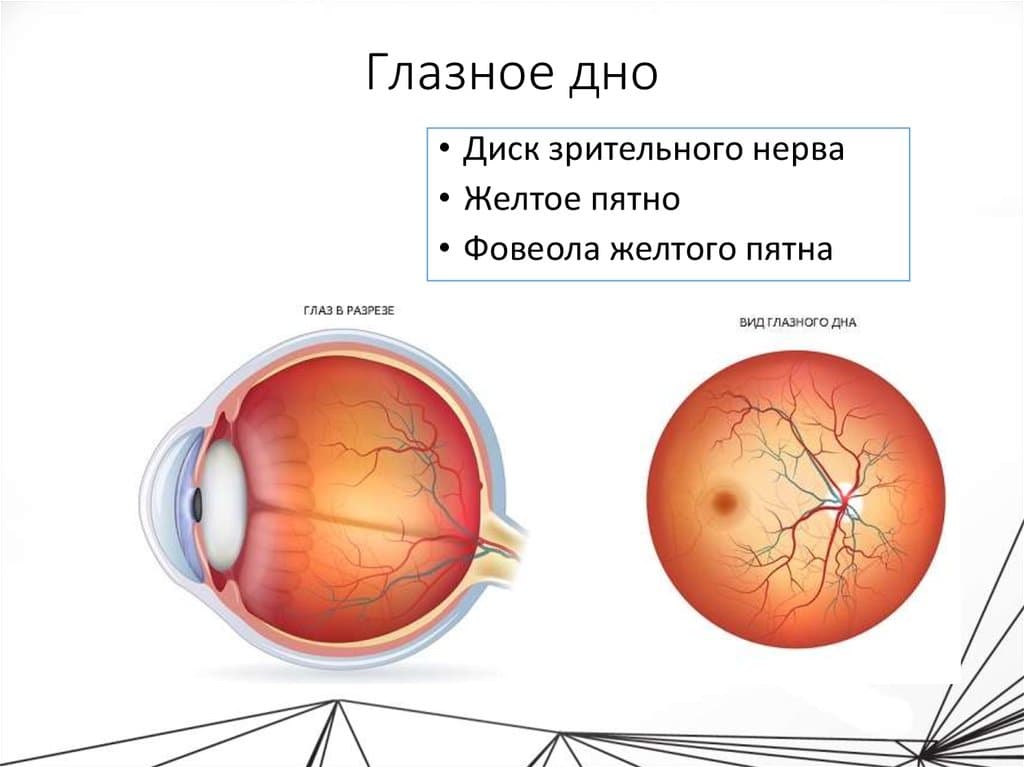
- диск зрительного нерва;
- желтое пятно – центральную часть сетчатки.
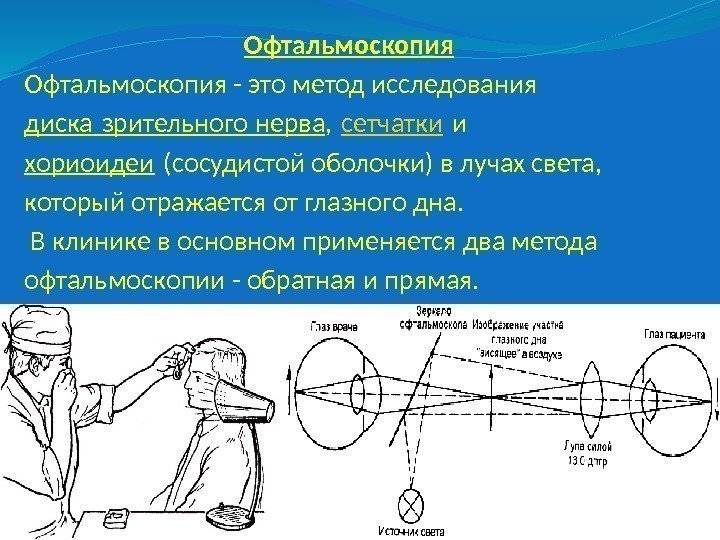
Все методы офтальмоскопических исследований можно дифференцировать на две группы:
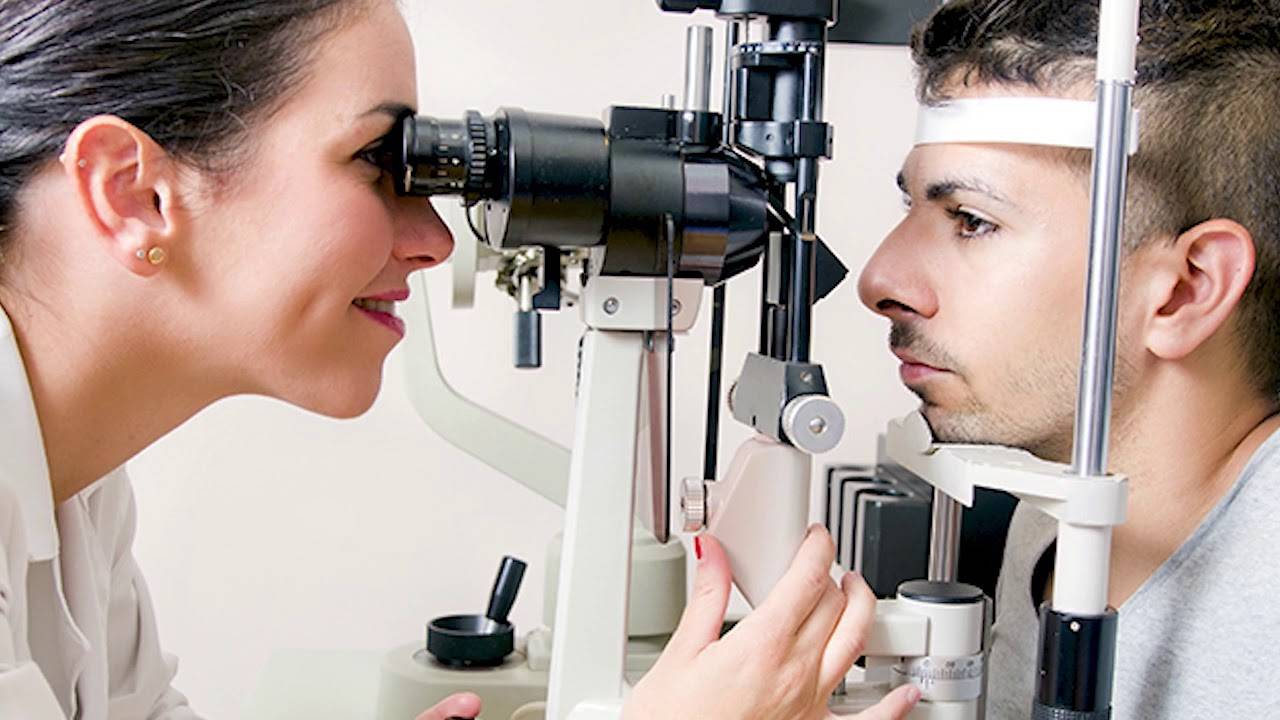
- Прямая офтальмоскопия. Проводится с помощью прямого светового пучка, который проходит через центральное отверстие приспособления. Доктор располагается напротив пациента и, используя вогнутое зеркало офтальмоскопического прибора, начинает исследование глаза, сокращая расстояние до тех пор, пока не достигнет наиболее сфокусированной картинки. Обычно оптимальное расстояние, при котором изображение наиболее четкое, составляет около четырех сантиметров от глазного яблока до прибора.
- Непрямая офтальмоскопия. Это те способы обследования глаз, при которых используется простая лампа, которую ставят позади обследуемого, а сам он при этом находится в тени. Доктор располагается напротив, поднимает к своему глазу диагностический аппарат и при помощи отраженного луча, направленного в зрачок пациента, оценивает состояние. Обычно, этот метод применяется у пациентов с начальной стадией катаракты. Данный способ предоставляет врачу возможность быстрого исследования всех составляющих глазного дна. Примечательно, что доктор наблюдает «перевернутую» картинку.
В зависимости от надобности врач выбирает метод. Если необходимо быстрое исследование всех участков глаза, то окулист выбирает непрямую офтальмоскопию. А если же необходимо более детальное исследование каждого участка, то для этого лучше подойдет прямой метод исследования.
Можно ли расширить зрачки в домашних условиях?
Чтобы достичь такого результата можно попробовать такие упражнения:
- Закройте глаза и представьте, что вы попали в темное помещение или пространство. Исследования показали, что зеницы на некоторое время стают больше обычного, что расслабляет мышцы.
- Посмотрите на предмет, который находится от вас на расстоянии, и сфокусируйте на нем свой взгляд.
- Будучи в светлом помещении, переведите взгляд на темную его часть.
- Мысли о том, что заставляет повысить адреналин, тоже дают такой результат.
При проверке зрения у детей и взрослых, офтальмологи применяют различные приемы, позволяющие в точности определить диагноз. Используя офтальмоскоп, врач может оценить состояние хрусталика, стекловидного тела и сетчатки глаза. Данный прибор дает возможность заглянуть внутрь зрачка и выявить начинающиеся нежелательные изменения. Но, не всегда офтальмоскоп позволяет осмотреть структуру глаза. При направлении на зрачок светового луча, который необходимо использовать для детального исследования органа, глаз рефлекторно сужается и врач не в силах установить точный диагноз. В этом случае, на помощь приходят специальные капли, расширяющие зрачки.
Когда назначается офтальмоскопия?
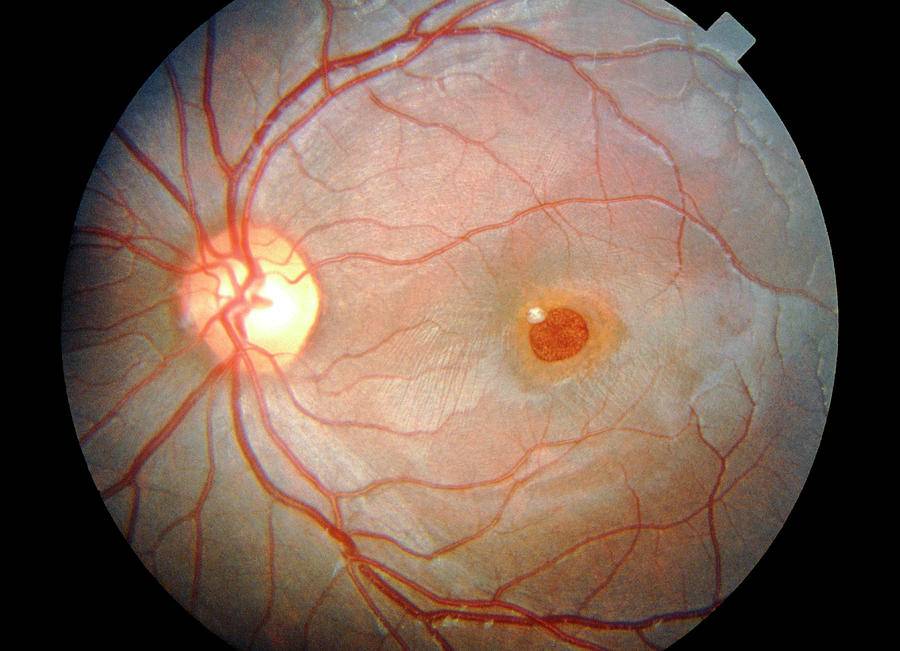
Данный метод исследования является самым распространенным в офтальмологии. Проводится он с применением офтальмоскопа — специального прибора, который позволяет детально рассмотреть внутренние структуры глаза: сетчатку, стекловидное тело, диск зрительного нерва, сосуды, а также периферические отделы глазного яблока. Благодаря офтальмоскопии удается выявить тяжелые патологии органов зрения в самом начале развития. В их числе:
- катаракта;
- новообразования;
- повреждение зрительного нерва;
- отслоение сетчатки;
- глаукома;
- макулодистрофия;
- меланома;
- цитомегаловирусный ретинит;
- патологии сосудов глаз.
Более того, в ходе осмотра офтальмоскопом могут быть обнаружены не только офтальмологические заболевания, но и болезни системного характера, в том числе сахарный диабет, гипертония, почечная недостаточность, туберкулез.
Офтальмоскопия назначается при каждом осмотре органов зрения. Ее можно считать стандартной процедурой, которая входит в любое обследование у окулиста. Направление на офтальмоскопию может дать не только офтальмолог, но и кардиолог, инфекционист, гинеколог, терапевт. Очень важен этот метод диагностики для беременных женщин. В период вынашивания плода у пациенток с близорукостью возрастает риск отслоения сетчатки. С помощью офтальмоскопа это опасное заболевание можно обнаружить на самом раннем этапе и назначать лазерную коагуляцию.
Также показаниями к офтальмоскопии могут стать следующие болезни и симптомы:
- дальтонизм;
- травмы глазных яблок;
- близорукость;
- воспалительные процессы в глазу;
- черепно-мозговая травма;
- головные боли;
- эпилепсия;
- нарушение координации движения.
Существует и ряд ограничений к назначению этого метода исследования. Оно не проводится при повышенной светочувствительности, слезотечении, помутнении оптических сред глаза, миозе и других патологиях зрачков. В этих условиях детально рассмотреть глазное дно будет невозможно. Кроме того, такие симптомы, как слезоточивость и фотофобия могут усилиться. Офтальмоскопию не всегда назначают при закрытоугольной глаукоме. Есть риск повышения внутриглазного давления. Не применяется метод при наличии сердечно-сосудистых недугов. Противопоказаниями могут стать различные инфекционные и воспалительные болезни передних отделов глаза.
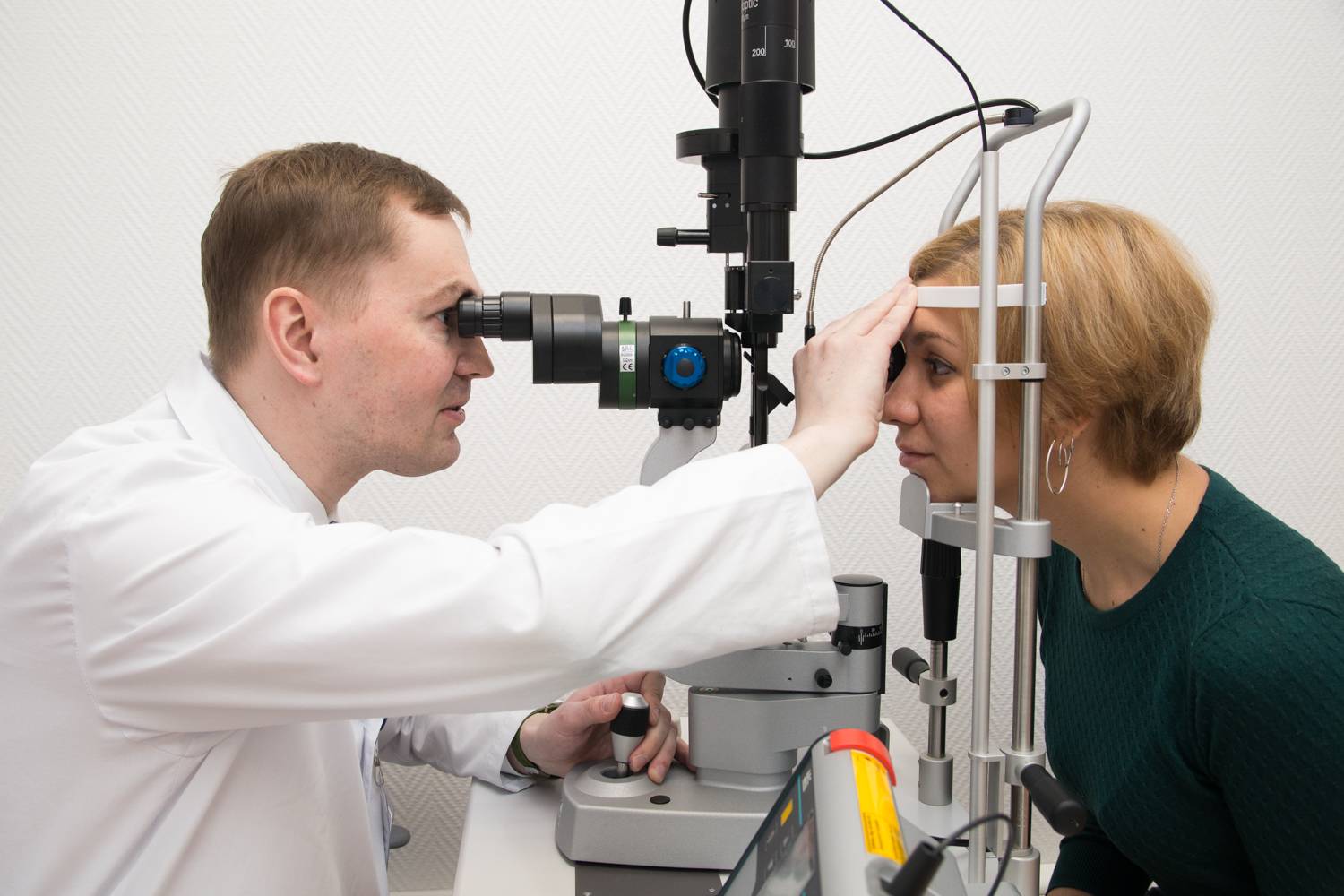
Как проходит процедура
Офтальмоскопия – это несложная медицинская манипуляция. Методика проведения зависит от разновидности обследования. У врача есть диагностический набор и лампа для непрямой офтальмоскопии или специальный прибор офтальмоскоп для прямой.
Специалист направляет луч света в глаз пациенту через зрачок на сетчатку. Свет излучает непосредственно лампа в офтальмоскопе (при прямой методике) или отражаться от другого источника при непрямой офтальмоскопии.
 Врач детально рассматривает структуры глазного дна и оптические среды глаза, отмечает все изменения и их отклонения от принятой нормы.
Врач детально рассматривает структуры глазного дна и оптические среды глаза, отмечает все изменения и их отклонения от принятой нормы.
Если нужен более детальный осмотр, специалист предложит вам расширить зрачки с помощью мидриатиков и проведет повторный осмотр уже в условиях мидриаза.
Важно! Если у вас есть аллергия на применяемые для расширения зрачка препараты – обязательно предупредите врача перед процедурой.