Профилактика
Главная профилактическая мера — ежегодное прохождение осмотра у офтальмолога. Обязательное посещение требуется при ухудшении зрения, частичном ухудшении качества и появлении любого дискомфорта и признаков, ранее отсутствующих.
Предотвратить нарушение зрительного восприятия можно, если следовать правилам:
- не смотреть близко телевизор и держаться на определенном расстоянии от компьютера;
- не разрешать ребенку до 8 лет использовать различные гаджеты;
- давать глазам отдых;
- чаще гулять на свежем воздухе и принимать витаминные комплексы (витаминов, поступающих от продуктов недостаточно);
- книги и тетради держать на расстоянии до 40 см;
- закалять детей и себя (укрепляет организм в целом);
- употреблять продукты полезные для глаз (морковь, рыбий жир, орехи и семечки, цитрусовые, печень).
Упражнения
Предотвратить развитие многих заболеваний помогают специальные упражнения. Они приводят в тонус мышцы, способствуют их здоровому развитию. Гимнастика влияет на кровообращение, снимает напряжение.
Существует два вида упражнений:
- По Норбекрову — массировать веки в течение 30–60 секунд по кругу, сильно зажмуривать и резко раскрывать их.
- По Бейтсу. Водить глазами в разные стороны по 3 раза, рисовать в пространстве фигуры (треугольник, змейка горизонтальная и вертикальная), бесконечность, круг.
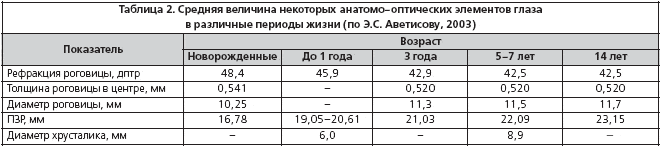
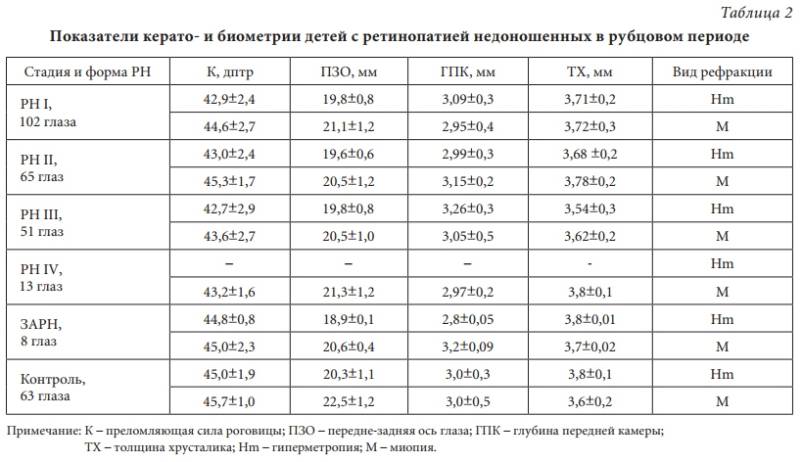
Что такое кератометрия (офтальмометрия)
Кератометрия (офтальмометрия) – это диагностическая процедура, используемая в офтальмологии, для определения кривизны передней поверхности роговицы и степени её выраженности. Данный метод является бесконтактным и безболезненным для пациента. Его можно проводить вручную или при помощи специализированного оборудования.
Методики проведения компьютерной кератометрии
Во избежание искажение результатов исследования рекомендуется заранее подготовить пациента к процедуре. Подготовка включает в себя в первую очередь снятие контактных линз и очков, отмена некоторых лекарственных препаратов для лечения глаукомы, катаракты и других заболеваний.
Выделяют несколько методик компьютерного исследования:
Компьютерная диагностика зрения
- Жаваля-Шиотца – при этом методе применяют кератометр, на нем отображается картинка (на определенном расстоянии от глаза). Этот метод определяет, как радиус кривизны, так и расстояние между оптическими средами. Это единственная митодика, позволяющая фиксировать кератометр в двух различных положениях;
- Шайнера – данный метод является более информативным, по сравнению с предыдущим. Для проведения исследования необходимо зафиксировать кератометр, это необходимо для того, чтобы попадающий на окуляр свет был визуализирован через два одинаковых отверстия прибора;
- Бауш энд Ломб – в процессе обследования используют только одно фиксированное положение кератометра. Суть метода заключается в том, что отраженный от роговицы свет проходит через четыре отверстия на диске Шайнера. Два первых отверстия называются апертурами и используются для определения астигматизма и силы его выраженности, а два оставшихся удваивают призму.
Женщинам перед обследованием желательно снять макияж с лица (особенно с глаз)
Последовательность выполнения процедуры следующая:
- Больной присаживается на стул перед прибором (кератометром) и фиксирует свой взгляд на определенной точке (для этого очень хорошо подходит методика Жаваля-Шиотца с использованием картинки);
- Затем прибор начинает работу. Он сканирует роговицу в течение нескольких секунд;
- После сканирование, прибор приступает к обработке информации. Он использует специальную формулу для расчета кривизны роговицы (R= 2dl/O, R – это и есть кривизна, d – расстояние между объектом и отражающей поверхностью, О – размер объекта, а I – размер изображения);
- После завершение вычислений, прибор выдает полученную информацию в виде кератотопограммы, которую расшифровывает врач.
С введением в практику автоматизированной методики кератометрии, риск неправильной интерпретации полученной информации свели к минимуму. Однако при недостаточной квалификации врача, он может неправильно интерпретировать или расшифровать полученные результаты.
Расшифровка результатов и нормы
Расшифровка результатов должна проводится специально подготовленным специалистом. Диагноз выставляется исходя из полученных данных, анамнеза больного и результатов других исследований.
Изучая кератотопограмму врач-офтальмолог может прийти к следующим умозаключениям:
- Нормальные цифры преломления роговицы составляют 40,7 – 46,6 диоптрий. Если по результатам исследования данный показатель откланяется от нормы, можно предположить о развитии заболевания;
- Если показатели снижаются меньше 40 диоптрий, то можно предположить о проведенной в прошлом операции по поводу близорукости;
- Если обнаруживается миопический астигматизм с косыми осями сложного характера, то в этом случае диагностируется кератоконус. При это показатели часто превышают отметку в 46 диоптрий;
- Еще одним немаловажным оценочным тестом является соотношение показателей кератометрии и передне-задней оси. При хорошем зрении показатели кератометрии высокие, а предне-задняя ось низкая. При нарушении этого соотношения есть риск развития дальнозоркости.
Проведение данного диагностического исследования занимает несколько секунд, а хороший квалифицированный офтальмолог способен расшифровать полученные результаты в течении 3-10 минут.
Противопоказания
Так как процедура проводится бесконтактно, противопоказания к ней отсутствуют, её можно использовать даже при серьезных заболеваниях и дефектах зрения.
ВНИМАНИЕ! Исследование противопоказано бальным с расстройством психики, у которых может наблюдаться агрессивное поведение!
Кератометрия является быстрым и удобным методом, который широко применяется в разных сферах офтальмологии. Врачи рекомендуют проводить данное исследование регулярно, особенно при наличии какой-либо патологии со стороны зрения.
Классификация микрофтальма
Заболевание классифицируют на 2 категории: односторонний и двухсторонний микрофтальм. Наиболее распространенной формой является первый вариант. Второй встречается у 10% от общего числа заболевших детей.
Вдобавок типы патологии разделяются на идиопатические и наследственные отклонения. Первый вариант означает, что врачам выявить этиологические факторы болезни не удалось. Наследственный микрофтальм проявляется у новорожденных младенцев, когда развитие патологии происходит аутосомно-доминантным либо аутосомно рецессивным путем.
Выделяют две степени тяжести патологии: обычный и комбинированный микрофтальм. Патология простого типа протекает без аномалий и сторонних заболеваний. Комплексная форма означает наличие других сопутствующих расстройств затрагивающих переднюю область глаза. Следовательно, последний вариант характеризуется более сложной формой.
Примерно до 50% заболевших имеют сопутствующие офтальмологические заболевания. У большинства пациентов, на ряду с микрофтальмом, происходит развитие криптофтальма (полного, неполного, абортивного) разрастания глазничной кисты.
Еще одной формой микрофтальма является нанофтальм. Для этой формы патологии характерно уменьшение глазного яблока с утолщением склеральной капсулы, проявление выраженной дальнозоркости и повешение риска развития глаукомы.
Какие методики УЗИ применяются в современной медицине
Изображения на мониторе, получаемые во время диагностики, бывают разными и зависят от режима работы ультразвукового сканера. Предлагаем вам ознакомиться с информацией о том, какие режимы УЗИ сегодня являются наиболее востребованными в медицинской практике.
Что такое В-режим
В-режим – это режим яркости («В» – сокращение от английского «brightness», которое в переводе на русский язык означает «яркость»). Используя данную методику, получают серошкальные изображения анатомических структур. Большинство современных аппаратов, при помощи которых проводится ультразвуковое сканирование, для создания изображений применяют 256 оттенков серого цвета, что обеспечивает точную визуализацию тонких отличий между структурами организма и тканями, из которых они состоят. Устройство «присваивает» каждому пикселю определенный оттенок серого, основываясь на амплитуде сигнала отраженной от конкретной точки волны.
Специфика М-режима
М-режим – это методика концентрирующаяся на режиме движения («М» является сокращением, происходящим от английского слова «motion» – «движение»). На экране виден график, по вертикальной оси которого можно рассмотреть характер движения исследуемой структуры по отношению к линии, проходящей через объект, а по горизонтальной – время. Современные технологии функциональной и ультразвуковой диагностики позволяют применять рассматриваемую методику параллельно с предыдущей, к примеру, во время исследования работы сердца плода в утробе матери.
Особенности D-режима
D-методика известна как допплерография. Это исследование сосудов, позволяющее обнаруживать нарушения тока крови, патологические изменения стенок вен и артерий. Основывается D-режим на эффекте Допплера, сущность которого заключается в том, что ультразвуковые волны отражаются от перемещающихся объектов с измененной частотой. Современные аппараты предоставляют возможность проводить диагностику в дуплексном и триплексном режимах. Так, специалист находит определенный сосуд, устанавливает область сканирования, получает спектр потока.
Что являет собой эхоконтрастирование
Режим эхоконтрастирования подразумевает внутривенное введение пациенту контрастирующего вещества, в котором содержатся свободные мелкие газовые пузырьки, которые настолько малы, что отсутствует угроза воздушной эмболии. Выделяют динамическую эхоконтрастную ангиографию и тканевое эхоконтрастирование. В первом случае контраст попадает в кровоток, обеспечивая лучшую его визуализацию, а во втором накапливается в структуре исследуемых органов, позволяя различить патологические измененные и здоровые ткани.
Основные методы лечения
Лечение каких-либо отклонений в рефракции требует комплексного и грамотного подхода
Очень важно регулярно обращаться к лечащему врачу, дабы не допустить возникновения каких-либо осложнений. Именно специалист сможет вам грамотно подобрать корректирующие линзы или очки
Если у вас близорукость, то вам показаны рассеивающие линзы – их назначают с минимальной оптической силой, которая корректирует зрение на единицу. Обычно пациентам, которые страдают от близорукости, необходимы две пары очков. Первая предназначена для дали, вторая – для близи.
С очками для дали удается скорректировать рефракцию зрения на полную единицу. Очки для близи предполагают меньшую коррекцию, они позволяют комфортно работать за компьютером или же читать книги. Пациентам с дальнозоркостью показаны собирательные линзы максимальной оптической силы.
Они также должны корректировать зрение на единицу. Если же у вас пресбиопия – состояние, при котором возникают возрастные дегенеративные изменения в глазу, – требуется ношение бифокальных линз.
Их делают из нескольких более сильных стекол так, чтобы верхняя часть предназначена для удаленных объектов, а нижняя – для чтения. Если же у вас астигматизм, то необходимо ношение специальных цилиндрических линз.
Хирургическое лечение
Хирургическое лечение нарушений рефракции проводятся гораздо чаще. Это более эффективные меры, которые позволяют быстро вернуть полноценную остроту зрения. Существует огромное количество различных методик, которые помогут вам восстановить нормальную работу глазного яблока.
На данный момент выделяют следующие виды хирургических вмешательств при нарушениях рефракции:
- Радикальная кератотомия – процедура, которая проводится под местной анестезией. Для нее необходим хирургический алмазный кератотом. Это устройство делает несколько радикальных надрезов на поверхности роговицы, которые позволяют уплотнить центральную часть глаза. Основной опасностью при проведении подобной операции является то, что врач может провести надрезы разной глубины. Учитывайте, что операция показана исключительно людям старше 18 лет. Только в этом возрасте глаз приобретает нормальную структуру и перестает расти. После вмешательства пациенту нужно соблюдать правила реабилитации.
- Автоматизированная послойная кератопластика. Данная процедура проводится при помощи микрохирургическогокератотома. Это устройство позволяет удалить наружную поверхность роговицы, за счет чего она уплотняется.
- Лазерное лечение. Проводится при помощи эксимерного лазера. Это устройство выпаривает определенную часть роговицы. При этом врач может определить, нужно ли выкраивать поверхностный лоскут или нет.
https://youtube.com/watch?v=kFknYi7bdA4
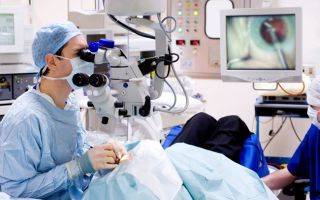
Хирург-офтальмолог
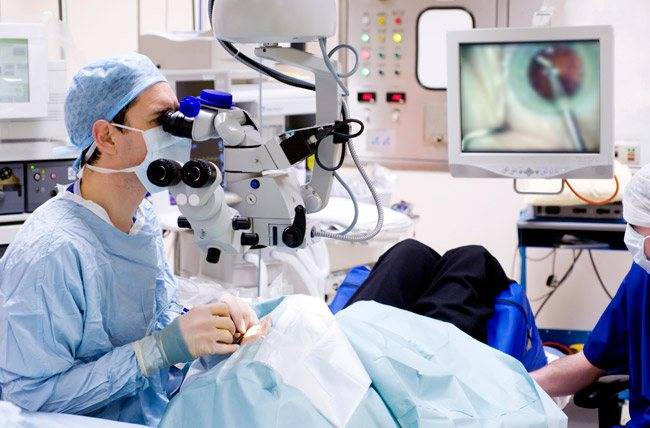
Хирург-офтальмолог — это врач, который занимается хирургическим лечением глазных патологий, не поддающихся консервативному лечению.
К сфере деятельности этого специалиста относятся:
- подготовка и проведение операции на глазах, а также проведение реабилитации после хирургического вмешательства;
- неотложная помощь при острых нарушениях и патологиях зрительных органов (травмы глаз, ожоги роговицы, отслоение сетчатки).
Хирург-офтальмолог лечит:
- выраженную близорукость и дальнозоркость;
- астигматизм;
- катаракту;
- глаукому;
- косоглазие;
- дистрофию и отслойку сетчатки;
- помутнение стекловидного тела;
- атрофию зрительного нерва;
- врожденную и детскую катаракту;
- кератит (воспаление роговицы глаза);
- склерит (воспаление толщи склеры глаза);
- эписклерит (доброкачественное воспаление соединительной ткани глаза);
- аккомодативную астенопию (быструю утомляемость глаз);
- иридоциклит (воспаление радужной оболочки и цилиарного тела);
- ячмень.
Кроме того, хирург-офтальмолог занимается:
- удалением из глаза инородных тел и кальцинатов;
- устранением заворота век и рубцовой деформации век;
- удалением новообразований на веках;
- устранением трихиаза (аномального роста ресниц в сторону глазного яблока);
- удалением халязиона — медленно развивающейся опухоли, которая возникает при закупорке и отекании сальной железы века (мейбомиевой железы);
- вскрытием слезных канальцев при проникновении в них грибка;
- реконструктивными и эстетическими пластическими операциями века.
К хирургу-офтальмологу также обращаются при лечении дакриоцистита у новорожденных.
Операции на глазах проводят в отделении микрохирургии, но при лазерной коррекции зрения возможно амбулаторное лечение.
Как подготовиться
Специфической подготовки к проведению биометрии не требуется. Не рекомендуется перед исследованием применять алкоголь, табачные изделия и наркотические препараты. Женщинам лучше отказаться от макияжа в области глаз. В день проведения процедуры не следует надевать контактные линзы.
Показания и противопоказания
Хотя биометрию проводят и в профилактических целях, гораздо чаще врачи назначают ее при наличии у пациента какой-либо патологии. Так, следует пройти ее при внезапном ухудшении зрения, возрастной макулодистрофии, диабете. Биометрию обязательно проводят при попадании инородных предметов в глаза, различных травмах этого органа.
С ее помощью можно узнать о наличии у пациента глаукомы, выявить прогрессирование близорукости. Исследование помогает в диагностике онкологических заболеваний. Показано оно при подозрении на отслоение сетчатки. Биометрия обязательно проводится перед хирургическими вмешательствами, в том числе и при лазерной коррекции аметропии.
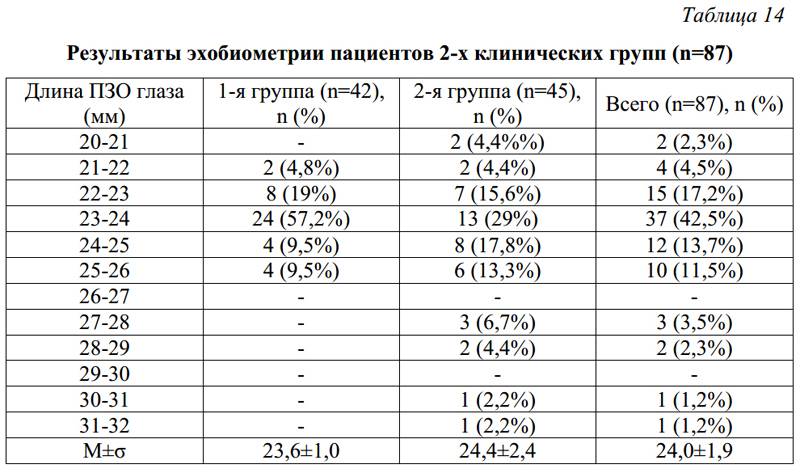
Ультразвуковая биометрия глаза это. Биометрия глаза
Глаз человека – это сложный орган, требующий определённых знаний для точной постановки диагноза имеющихся проблем. Однако даже самый опытный специалист не всегда сможет определить заболевание только по визуальному осмотру пациента.
В большинстве случаев для этого требуется использование специальных приборов . Одним из таких методов диагностики является биометрия глаза , которая может проводиться как при помощи аппарата ультразвукового исследования , так и оптическим, то есть бесконтактным методом.
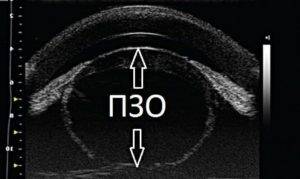
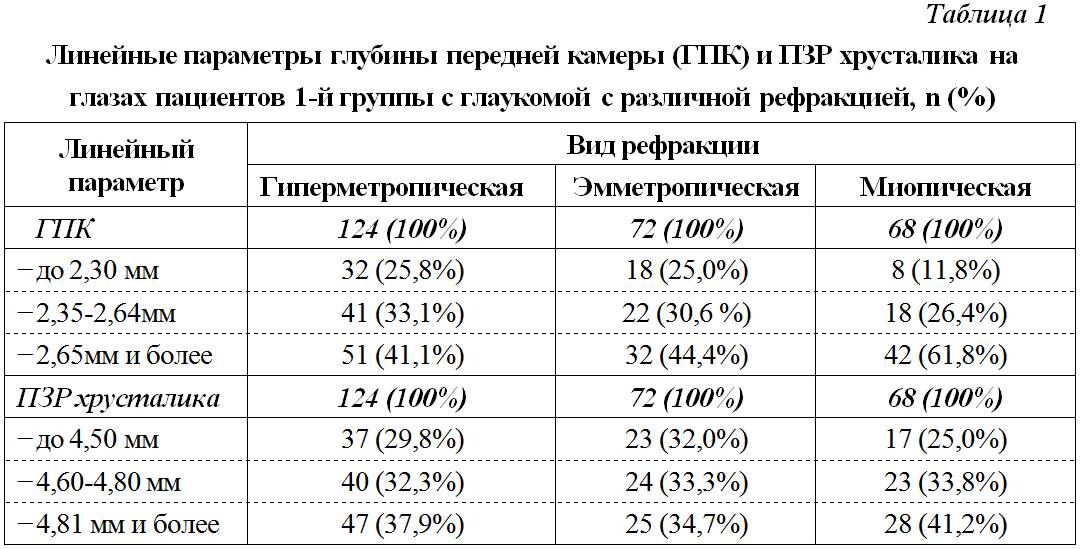
– способ диагностики, при котором можно измерить длину глаза, толщину роговицы и хрусталика, а также глубину передней камеры органа.
Результаты исследования важны при, при диагностике общего состояния роговицы глаза пациента во время подготовки его к лазерной коррекции зрения. Стоит отметить, что после проведённой операции необходимо повторное биометрическое исследование.
Внимание. Биометрия исследование глаза – это обязательная процедура при таком заболевании, как, кроме этого, такое обследование является одним из основных критериев при
Ультразвуковая биометрия
Биометрия глаза при помощи ультразвукового исследования проводится пациентам при наличии таких заболеваний , как:,, воспалительные процессы органов зрения, а также при наличии опухолей не выявленного характера.
Противопоказаниями к проведению процедуры является воспаление, сопровождающееся гнойными выделениями в той области глаз, которую необходимо исследовать.
Продолжительность проведения исследования глаз составляет не более 20 минут . Для её проведения пациентам не требуется фактически никакой предварительной подготовки, за исключением женщин – им нужно стереть весь макияж с век. Необходимо сделать это в связи с тем, что специалист для того, чтобы получить наиболее точный результат должен нанести на поверхность век, специально предназначенный для этого гель.
Данное средство предотвращает попадание воздуха между аппаратом и кожным покровом, а также способствует улучшению проникновения волн, излучаемых аппаратом УЗИ.
После того, как специалистом нанесён гель, та область глаза, которую нужно обследовать, прижимается датчиком и начинается обследование. Во время процедуры единственное, что требуется от пациента – это лежать абсолютно неподвижно, так как любое, даже самое малейшее движение, может затруднить попадание ультразвуковых волн.
При необходимости от пациента может потребоваться задержать на некоторое время дыхание – это позволяет увидеть более чёткое изображение на мониторе аппарата.
Оптическая биометрия
Оптическое биометрическое исследование глаза, прежде всего, показана пациентам в офтальмологических клиниках, которым необходимо пройти более подробное диагностическое обследование перед проведением лазерной коррекции зрения.
Справка. Для проведения диагностики используется оптический биомер – прибор, которым измеряются все необходимые параметры глаза без какого-либо контакта с органом.
При помощи бесконтактного биометрического исследования можно узнать следующие параметры:
- Глубину передней оси глазного яблока и определение размеров оси глаза;
- Кератометрия – тщательное обследование всех необходимых параметров роговицы глаза.
- Расчёт толщины хрусталика . Данный параметр необходим для того, чтобы определить точную силу интраокулярной линзы перед тем, как её имплантировать.
При проведении процедуры больной не испытывает дискомфорта или каких-либо неприятных ощущений. Диагностика проводится очень быстро, и подходит для обследования пациентов любой категории с самыми различными офтальмологическими заболеваниями.
Если принимать во внимание уровень точности данного метода диагностики, то оптическая биометрия гораздо лучше ультразвукового метода обследования. Однако и у оптической биометрии глаза есть один минус – процедура не проводится, если в тканях глаза есть хоть малейшее замутнение , орган должен быть абсолютно прозрачным
Если же обнаружено хоть малейшее помутнение, то пациент направляется на ультразвуковое исследование
Однако и у оптической биометрии глаза есть один минус – процедура не проводится, если в тканях глаза есть хоть малейшее замутнение , орган должен быть абсолютно прозрачным. Если же обнаружено хоть малейшее помутнение, то пациент направляется на ультразвуковое исследование.
Что такое А- и В-сканирование. Чем отличается А от Б сканирования
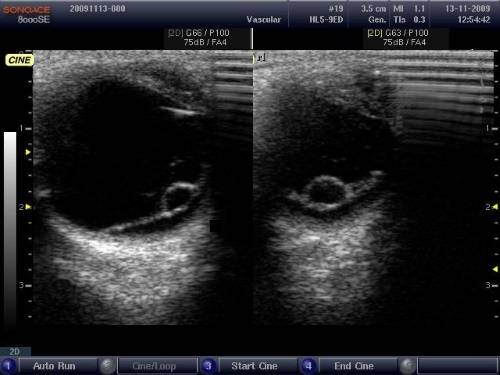
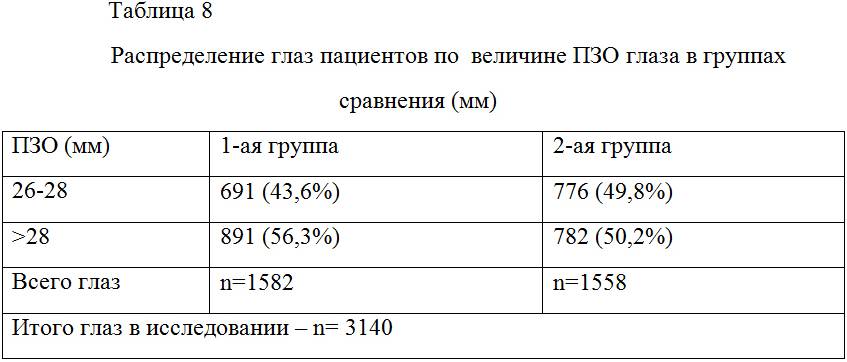
Ультразвуковое А – сканирование глаза или эхобиометрия глаза – это измерение размеров глубины передней глазной камеры, геометрических размеров (толщины) хрусталика, измерение длины глаза. Что касается показателя длины глаза, то он имеет значение при патологии близорукости, так как чем выше длина глаза, тем больше близорукость.
А-сканирование глаза относится к одномерному сканированию. Вся информация отображается на экране монитора в форме графика с горизонтальной и вертикальной осью с помощью чего специалист оценивает актуальное состояние структур глаза. Данные кривизны роговицы, полученные при кератометрии, и длина оси глаза (по результатам А-сканирования) используются для расчета оптической силы интраокулярной линзы.
Б-сканирование глаза или двухмерное сканирование производится с целью исследования тканей глаза. С помощью этого метода изучают состояние передней и задней части хрусталика, его роговицы, а также производят сканирование сетчатки глаза и склеры. УЗИ глаза для получения более точных данных о его состоянии датчик располагают под различными углами, осуществляя В-сканирование.
Как происходит процедура эхобиометрии глаза
УЗИ глаза длиться от четверти до получаса, иногда до 40 минут в зависимости от способа сканирования. При этом:
- исследуемый должен быть с открытыми глазами в режиме А-сканирования и закрытыми при В-сканировании;
- для улучшения скольжения датчика на веки пациента наносят гель;
- при осуществлении одномерного сканирования датчик ставится на глаза, а при двухмерном исследовании нужно, чтобы датчик был размещен на закрытых веках в определенном положении. А затем плавно перемещают его;
- специалист, который проводит УЗИ, время от времени указывает пациенту какие действия глазами нужно совершить.
УЗИ глаз можно осуществить по направлению врача-офтальмолога в поликлинике, в офтальмологическом стационаре, в центре диагностики, если они оснащены как УЗИ-аппаратами, так и специалистами соответствующего профиля.
Какие ещё ультразвуковые исследования глаз используют

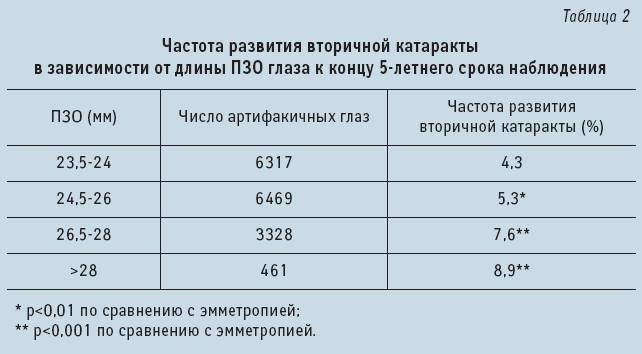
Оценку оптической плотности участка сканограммы проводят с использованием специальных компьютерных программ. Ультразвуковая биомикроскопия (УЗБ) дает возможность визуализировать анатомические структуры переднего сегмента глаза и получить детальное изображение роговицы, передней камеры, хрусталика и ретрохрусталикового пространства с высокой степенью разрешения. Возможно выявить и оценить патологию угла передней камеры, радужной оболочки и зоны цилиарного тела. УЗБ позволяет уточнить протяженность лизиса волокон цинновой связки и при узком ригидном зрачке является дополнительным методом выявления несостоятельности связочного аппарата хрусталика
Для прогноза результата операции важной задачей является оценка функционального состояния заднего отрезка глаза
Коррекция дальнозоркости очками и линзами
Чтобы приблизить зрение дальнозоркого глаза к норме, врач может подобрать очковые или контактные линзы с нужными диоптриями. Сегодня все больше людей предпочитают именно контактный способ коррекции дальнозоркости, потому что в линзах они чувствуют себя более уверенно и свободно. Мягкие линзы легко надеваются, не запотевают, не портят внешний вид и обладают отличными оптическими свойствами. В отличие от очков, они практически не дают искажений картинки даже при взгляде через периферическую зону.
Сегодня линзы с «положительными» диоптриями выпускают почти все известные производители — Johnson&Johnson, CooperVision, Alcon и т.д. Невысокие степени дальнозоркости можно скорректировать при помощи ортокератологии. При таком методе пациент всю ночь спит в специальных жестких линзах, которые меняют форму глазного яблока, а затем в течение всего дня не пользуется оптическими изделиями и отлично видит. Поскольку эффект ортокератологии обратим, надевать такие линзы нужно каждую ночь.
Какие болезни обнаруживает УЗИ глазного яблока
Процедура позволяет выявить следующие патологии:
- катаракта;
- астигматизм;
- глаукома;
- близорукость;
- отслойка сетчатки (УЗИ дает возможность определить разновидность и стадию данной патологии);
- дальнозоркость;
- вывих хрусталика;
- заболевания зрительного нерва и глазных мышц;
- патологии стекловидного тела (аномалии строения, спайки);
- новообразования в глазу.
Проведение тонометрии глаза
- За сутки до тонометрии отказаться от наркотических веществ;
- За 12 часов до исследования воздержаться от употребления алкогольных напитков;
- За 4 часа до тестирования избегать обильного питья (не более 2 чашек жидкости);
- Сообщить офтальмологу о наличии глаукомы у вас или у ближайших родственников;
- Снять контактные линзы и воздержаться от их использования еще на 2 часа после проведения процедуры, взять с собой очки;
- Снять или расстегнуть все что сдавливает область шеи (галстук, шарф, украшения) для того чтобы не было давления на вены и результат измерения получился достоверным.
Во время процедуры нужно максимально расслабиться, вести себя спокойно. Тонометрия глаза относится к самому простому диагностическому методу исследования, который помогает вовремя выявить или предупредить развитие патологических отклонений, при этом она не вызывает серьезных последствий и не травмирует орган зрения.
Суть и разновидности метода
Принцип проведения офтальмоэхографии основывается на способности испускаемых датчиком ультразвуковых волн отражаться от тканей органа и преобразовываться в изображение, отображаемое на мониторе компьютера. Благодаря этому врач может получать следующую информацию о глазном яблоке:
- измерять величины глазного яблока в целом;
- оценивать протяженность стекловидного тела;
- измерять толщину внутренних оболочек и хрусталика;
- оценивать протяженность и состояние ретробульбарных тканей;
- определять величину или выявлять опухоли ресничного отдела;
- изучать параметры сетчатки и сосудистой оболочки;
- выявлять и оценивать характеристики (при невозможности определения этих изменений во время );
- дифференцировать первичную отслойку сетчатки от вторичной, которая была вызвана увеличением опухолей сосудистой оболочки;
- обнаруживать в глазном яблоке инородные тела;
- определять присутствие в стекловидном теле помутнений, экссудата или сгустков крови;
- выявлять .
Такое исследование может выполняться даже при помутнениях оптических сред глаза, которые способны затруднять диагностику при помощи других методов офтальмологического обследования.
Обычно офтальмоэхография дополняется выполнением допплерографии, позволяющей оценивать состояние и проходимость сосудов глазного яблока, скорость и направление кровотока в них. Эта часть исследования дает возможность выявлять отклонения в кровообращении даже на начальных этапах.
Для проведения УЗИ глаза могут применяться следующие разновидности этой методики:
-
Одномерная эхография (или режим А)
. Этот способ исследования используется для определения размеров глаза или его отдельных структур и оценки состояния орбит. При проведении этой методики в глаз больного закапывается раствор и датчик аппарата устанавливают непосредственно на глазное яблоко. В результате обследования получается график, отображающий необходимые для диагностики параметры глаза. -
Двухмерная эхография (или режим В)
. Такой метод позволяет получать двухмерную картину и характеристики строения внутренних структур глазного яблока. Для его выполнения не требуется специальная подготовка глаза, а датчик УЗ-аппарата устанавливается на закрытое веко обследуемого. Само исследование занимает не более 15 минут. -
Комбинация режимов А и В
. Такое сочетание вышеописанных методик дает возможность получать более детальную картину состояния глазного яблока и повышает информативность диагностики. -
Ультразвуковая биомикроскопия
. Такой метод подразумевает цифровую обработку получаемых аппаратом эхосигналов. В результате качество изображения, выводящегося на монитор, повышается в несколько раз.
Допплеровское исследование сосудов глаза выполняется по следующим методикам:
-
Трехмерная эхография
. Такой способ исследования дает возможность получать трехмерное изображение структур глаза и его сосудов. Некоторые современные аппараты позволяют получать картину в режиме реального времени. -
Энергетическая допплерография
. Благодаря этой методике специалист может изучать состояние сосудов и оценивать амплитудные и скоростные величины кровотока в них. -
Импульсно-волновая допплерография
. Этот способ исследования проводит анализ шумов, возникающих при кровотоке. В результате врач может более точно оценивать его скорость и направление.
При проведении ультразвукового дуплексного сканирования объединяются все возможности как обычного УЗИ, так и допплеровского исследования. Такой метод обследования одномоментно предоставляет данные не только о размерах и структуре глаза, но и о состоянии его сосудов.
Общие сведения
Хориоретинальная дистрофия является одной из разновидностей периферических дистрофий сетчатки, при которых у пациента практически не меняется качество переднего (центрального) зрения, но существенно падают показатели периферического (бокового) анализатора. По локализации деструктивных очагов выделяют экваториальные (срединные), параоральные и комбинированные формы периферических дегенераций сетчатки.
Сетчатка является внутренней оболочкой глаза, с одной стороны прилегающей к стекловидному телу, с другой – к сосудистой оболочке (хориоидее). Она выполняет важную роль в формировании функции зрения, являясь, по сути, зрительным анализатором, за счет большого количества светочувствительных нейронов – фоторецепторов. Фоторецепторы содержатся во внешнем зернистом слое сетчатки и отвечают за преломление и первичную обработку светового излучения, а также передачу нервных импульсов от оптической системы глаза к зрительному центру головного мозга. Деструкция любого отдела сетчатки вызывает необратимые изменения в работе органов зрения и может привести к серьезным последствиям: отслоению сетчатки, хроническому слабовидению и даже полной слепоте.
Врожденные дистрофии периферического отдела сетчатки
Роль наследственной предрасположенности в механизмах формирования периферических дистрофий глаза до конца не изучена. Но известно, что мутирующие гены могут передаваться тремя основными способами наследования: аутосомно-доминантным, аутосомно-рецессивным и X-сцепленным. При X-сцепленном пути наследования болезнь развивается только у лиц мужского пола, даже если носителем мутации является женщина. То есть, мутирующий ген может передаваться от матери к сыну, но при этом он никак не поражает девочек, и они остаются латентными носителями фактора мутации.
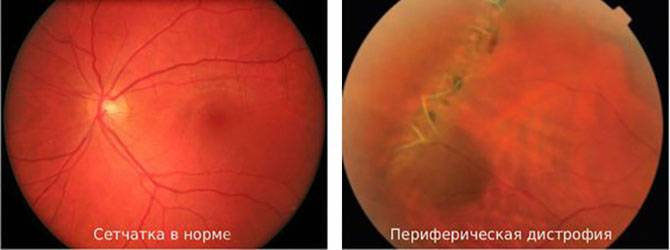 Сетчатка при периферической дистрофии
Сетчатка при периферической дистрофии