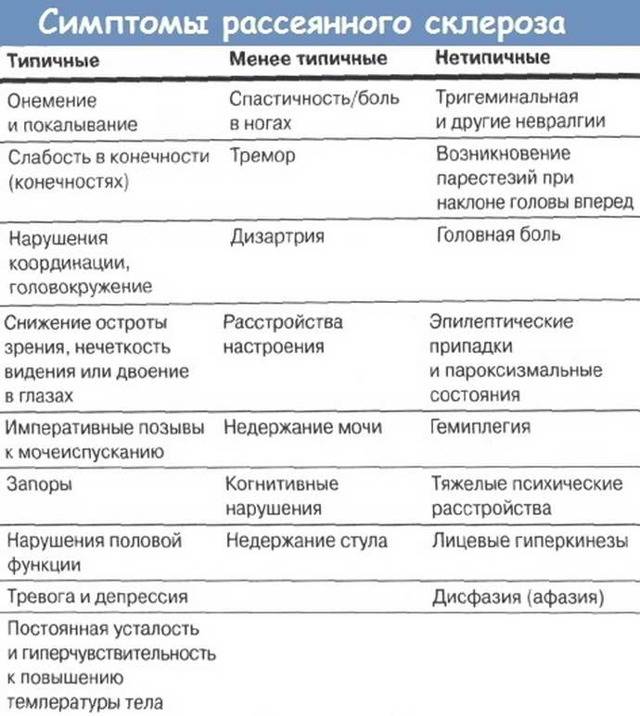
Диагностика анизометропии
Диагностировать эту болезнь очень сложно на начальной стадии развития. Дело в том, что человек не всегда ее замечает. Сильного ухудшения зрения нет, а усталость глаз обычно объясняется нагрузкой, возникающей вследствие длительной работы за компьютером. Легкую степень анизометропии можно заметить случайно во время офтальмологического осмотра. Зачастую заболевание обнаруживается уже при второй и третей степени, когда пациенты обращаются в клинику с жалобами на плохое зрение. В план диагностики входит несколько методов исследования, позволяющих выявить причину анизометропии, ее степень и форму протекания. Обычно требуется проведение следующих процедур:
-
компьютерная рефрактометрия — метод, который дает возможность определить тип клинической рефракции;
-
визометрия, позволяющая выявить степень снижения остроты зрения;
-
УЗИ глазного яблока — процедура, используемая при помутнении хрусталика или роговицы.
-
офтальмоскопия — осмотр глазного дна;
-
периметрия — дополнительный метод, позволяющий проверить поля зрения и выявить асимметричное их сужение;
-
биомикроскопия глаза — изучение переднего отдела глазного яблока, помогающее узнать причину анизометропии;
-
исследование бинокулярного зрения с помощью четырехточечного теста или синоптофора.
После проведения всех процедур врач производит полный анализ данных и делает выводы о причинах, степени и характере анизометропии, которые определяют правила и способы коррекции.
Осложнения
Самым частым осложнением окклюзии позвоночной артерии можно назвать транзиторную ишемическую атаку. Это первый предвестник того, что с сосудами человека не всё в порядке. Конечно, такие атаки непродолжительны и быстро проходят, после чего человек снова возвращается к нормальной жизни.
Но если причина нарушения кровотока не устранена, то в следующий раз такая закупорка может привести уже к развитию инсульта, а значит — и к смерти человека.
Анизейкония ♥
Для обеспечения бинокулярного зрения необходимо несколько условий, одной из них это одинаковая величина изображения на обоих глазах – изейкония.
Нарушения формирования одинаковых изображений на сетчатке называется анизейкония.
Анизейкония – аномалия строения глаз, в результате которой возникает различие в величине изображений на сетчатке правого и левого глаза. В связи с анизейконией становится невозможным слияние изображений, воспринимаемых левым и правым глазом.
Впервые термин «анизейкония» в клинику ввел Эмс (A.Ames, 1932), который детально изучал это явление. Им же было установлено, что в подавляющем большинстве случаев оно присуще анизометропам и лишь 3-4% составляет анизейкония, возникшая вследствие различной густоты (различного количества на единицу площади) сетчаточных элементов в одном и другом глазу.
Анизейкония может быть обусловлена анизометропией, но иногда возникает при изометропии в результате аномалии строения световоспринимающего эпителия сетчатой оболочки – различий в размерах или в расположении палочек и колбочек сетчатки правого и левого глаза.
Яркий пример анизометропии и анизейконии – монокулярная афакия (состояние рефракции после удаления хрусталика).
Различают
- оптическую анизейконию, обусловленную различиями рефракции правого и левого глаза и
- функциональную анизейконию, возникающую вследствие несоответствия в расположении зрительных элементов в сетчатке обоих глаз или их проекции в зрительные области коры полушарий головного мозга.
В 69 % случаев анизейкония встречается при анизометропии, в 26 % случаев при изометропии, в т. ч. в 5-14 % – при эмметропии.
Жалобы
Субъективные ощущения при анизейконии весьма неприятны и, помимо расстройства бинокулярного зрения, болей в глазных яблоках, невозможности чтения, она характеризуется также головными болями, диспептическими явлениями и тошнотами.
- нарушение бинокулярного зрения
- головные боли,
- боли в глазах
- сонливость,
- затуманивание зрения,
- быстрая утомляемость при чтении
- иногда на тошноту и диспептические явления
Диагностика
Список необходимых исследований:
- Визометрия
- Периметрия
- Скиаскопия
- Рефрактометрия
- Офтальмометрия
- Офтальмоскопия
- Определение бинокулярного зрения.
Для специического выявления анизейконии пользуются специальным прибором — офтальмоэйконометром. Степень анизейконии выражается в процентах.
Во время ее измерения определяют, на сколько процентов ретинальное изображение в правом глазу больше или меньше аналогичного в левом.
- Анизейкония до 2% практически не мешает слиянию изображений и лишь незначительно ухудшает зрение.
- Если она в пределах от 2 до 6% (легкая степень), возникают препятствия бинокулярному зрения, но оно еще возможно.
- В случае анизейконии до 12% коррекция очками малоэффективна.
- Монокулярную афакию с анизейконией в 30-35% корректировать очками или контактными линзами невозможно.
Если рефракция левого и правого глаза отличается незначительно (в пределах 2-5 диоптрий), назначают полную коррекцию с целью достижения максимального зрения. Для глаза, в котором аномалия рефракции больше 5 диоптрий, назначают коррекцию линзой, оптическая сила которой нормально переносится пациентом и не вызывает у него астенопических жалоб (головной боли, рези в глазах, тошноты).
Лечение
Для коррекции анизейконии применяются изейконические стекла, они являют собой склеенные между собой стеклянные мениски. Такие линзы не влияют на оптические структуры человеческого глаза и не способны изменять их преломляющую силу. Роль анизейконических линз заключается всего лишь в увеличении или уменьшении изображения, воспринимаемого глазом.
Выпускаются и расщитываются данные линзы не в диоптриях (как обычные линзы для очков), а в процентах увеличения или уменьшения изображения (от 0,5 до 10%). Для лечения анизейконии высокой степени (разница в преломляющей силе глаз составляет более 10-12%) используют методы хирургической коррекции.
Медикаментозное лечение лейкоплакии
Только врач может поставить женщине диагноз «лейкоплакия матки». Лечение в данном случае подбирается индивидуально, так как здесь все зависит от формы и степени тяжести заболевания, причин его возникновения, а также возраста пациентки и особенностей ее организма.
Медикаментозное лечение целесообразно в том случае, если лейкоплакия шейки сопряжена с инфекцией или воспалением. В таких случаях пациенткам назначают противовоспалительные, антибактериальные или противовирусные средства. При наличии проблем с иммунной системой необходим прием иммуномодуляторов, витаминных комплексов и т. д. Если заболевание возникло на фоне сбоя в эндокринной системе, то может понадобиться лечение с помощью гормональных препаратов.
Терапия, как правило, длится около двух месяцев. В этот период женщина должна тщательно соблюдать все рекомендации врача. Кстати, на время лечения нужно прекратить все половые контакты — это ускорит процесс восстановления нормального эпителия.
Профилактика анизометропии
Если есть генетическая предрасположенность, то это не значит, что анизометропия обязательно проявится, но профилактика в этом случае обязательна. Нельзя давать большую нагрузку на глаза. Также в обязательном порядке стоит принимать витамины для глаз и делать специальную гимнастику. Если работа связанна с компьютером, то глазам нужно давать отдых и делать гимнастику. Раз в день нужно делать часовой перерыв. В это время лучше совершить часовую прогулку на свежем воздухе.
Зарядкой для глаз являются такие виды спорта как футбол, волейбол и другие. Они способствуют укреплению глаз.
Правильная пища тоже является профилактической мерой глазных заболеваний. Она должна включать в себя клетчатку, витамины А, Е, группы В. Также стоит контролировать употребление холестерина.
Также важно регулярно контролировать остроту зрения и клиническую рефракцию. После оперативного вмешательства в области глаза, необходимо обращаться к офтальмологу для проверки, и проходить процедуру визометрии и рефрактометрии
Это нужно делать раз в полгода в течении двух лет.
Если у ребенка диагностировали аномалию клинической рефракции, очень важно незамедлительно начать коррекцию зрительной дисфункции, для того, чтобы не развивалось косоглазие. Если ребенку еще нет одного года, то специальные методы не применяются
Симптомы
Симптомы различных видов лейкозов
- При острых лейкозах отмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы – по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Миелобластный острый лейкоз, Эритробластный острый лейкоз, Монобластный острый лейкоз, Мегакариобластный острый лейкоз, Хронический миелолейкоз, Хронический лимфолейкоз,
Общая характеристика болезни
Лейкоз – это рак крови. Эту патологию называют еще белокровием или лейкемией. Ведь особенностью заболевания является то, что нарушается работа кроветворной системы, особенно функционирование красных кровяных телец. Костный мозг производит большое количество незрелых лейкоцитов, которые не могут выполнять свои обычные функции. Причем они не гибнут через некоторое время, как обычные лейкоциты, а продолжают циркулировать в крови. В результате этого кровь теряет свои функции и нормальная жизнедеятельность организма нарушается.
Симптомы лейкоза не являются специфическими, они могут присутствовать при разных других заболеваниях. Поэтому самым показательным способом диагностики этой патологии являются анализы крови. Их рекомендуется делать регулярно, особенно при появлении таких признаков:
- сильная слабость, снижение работоспособности;
- повышение температуры тела;
- неожиданное снижение веса;
- потеря аппетита;
- частое появление кровоизлияний под кожей;
- повышенная кровоточивость слизистых, кровотечения из носа;
- появление синяков;
- частые инфекционные заболевания;
- одышка;
- увеличение лимфоузлов.
Такое состояние должно стать поводом для обращения к врачу и полного обследования. Клинический анализ крови при этом поможет выявить заболевание на начальном этапе. Ведь эта патология вызывает серьезные изменения качественного и количественного состава кровяных телец.
Лейкоз бывает острым и хроническим. Обе формы патологии могут быть диагностированы не только у взрослого человека, но и у ребенка. При остром течении заболевания быстро происходит метастазирование, патология распространяется за пределы костного мозга. Это приводит к поражению всех внутренних органов, особенно печени и почек.
Частые носовые кровотечения должны стать поводом для обследования
У взрослых чаще всего встречается миелобластный острый лейкоз. Это злокачественная опухоль миелоидного ростка крови. Риск развития этой патологии повышается с возрастом, хотя встречается она нечасто
Миелолейкоз без лечения быстро приводит к смерти больного, поэтому так важно вовремя провести диагностику
Детей чаще всего поражает острый лимфобластный лейкоз. Это самая распространенная разновидность заболевания. Лимфолейкоз характеризуется увеличением числа незрелых лейкоцитов или лимфобластов. При острой форме патологии быстро развивается поражение всех органов из-за того, что нарушаются функции кровяных телец.
Хронический лейкоз развивается медленно и часто бессимптомно. Больной при этом ощущает недомогание, слабость.
Внимание: специфических симптомов при лейкозе не наблюдается, только анализы помогают выявить заболевание на начальной стадии.
Это позволяет улучшить прогноз выздоровления. Поэтому даже при незначительном ухудшении самочувствия рекомендуется пройти обследование и сделать анализы крови.
Определение заболевания
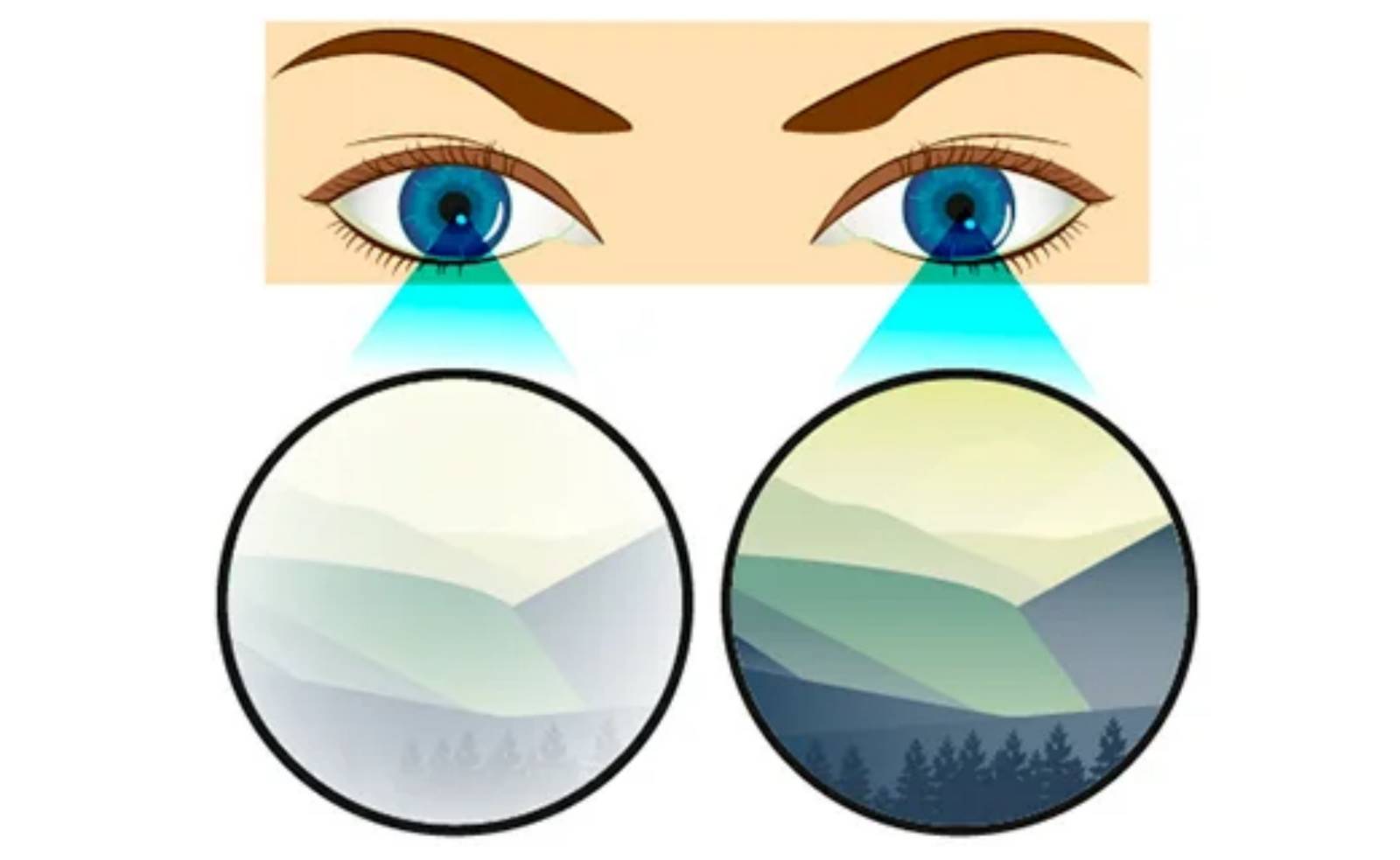
Анизейкония является заболеванием, которое вносит изменения в строение глаза, благодаря чему человек воспринимает реальную величину изображения по-разному обоими глазами. Таким образом, на сетчатке одного глаза оно может быть больше, чем у второго.
Разница может быть и довольно незначительной (от семи процентов), а может и достигать высокого процентного соотношения.
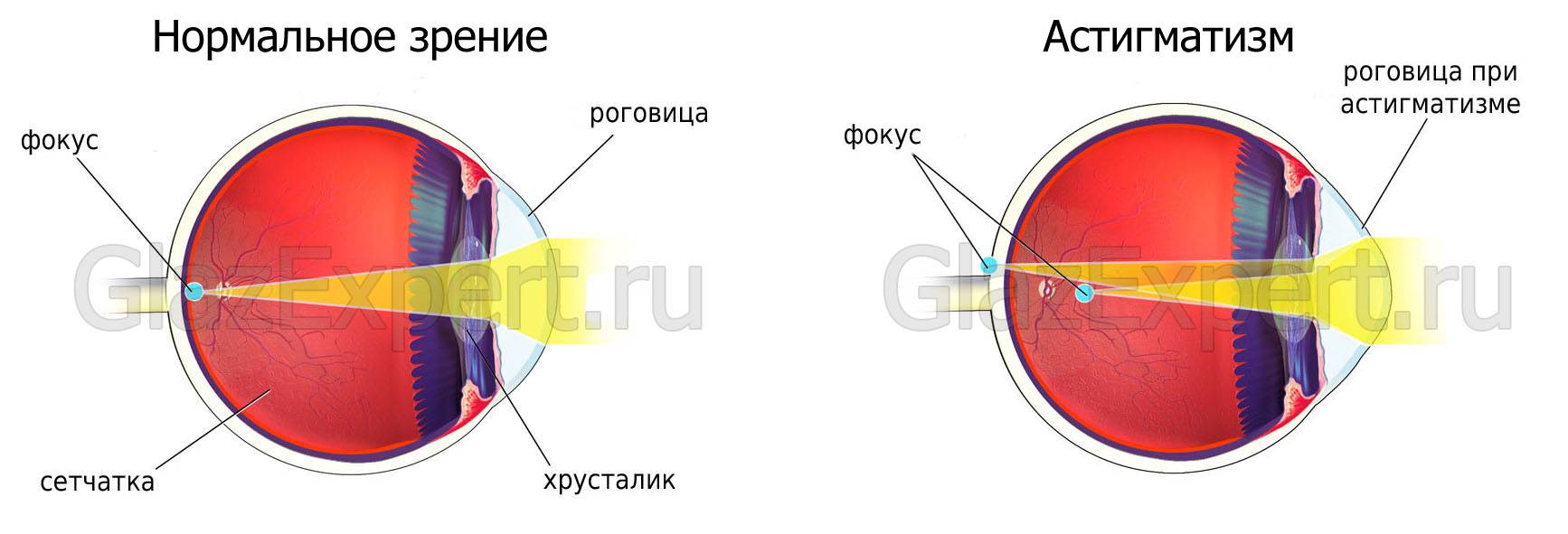
Различают заболевание функционального и оптического типа. Анизейкония первой формы возникает, как правило, при неправильном положении зрительных элементов сетчатки обоих глаз. Оптическая является следствием разной рефракции, когда один глаз может проявлять признаки дальнозоркости, второй – близорукости.
Симптомы
Признаки анизейокнии обычно тягостно переносятся пациентами. При этом возникает нарушение бинокулярного зрения, тянущая боль в орбитальной области, снижение остроты зрения, невозможность читать и работать с мелкими предметами. Из-за перенапряжения присоединяются головная боль, диспепсия, тошнота повышенная утомляемость. Пациент не может воспринимать пространственные соотношения, быстро утомляется при работе, которая требует напряжения зрения. В ряде исследований было установлено, что анизейкония является ведущей причиной нарушения бинокулярного зрения. При степени анизейконии, которая превышает 2,5% в обязательном порядке следует проводить соответствующую коррекцию. Даже при анизейконии менее выраженной, чем 2,5%, необходимо назначать лечение пациентам с жалобами на астенопию, нарушение бинокулярного зрения, а также пациентам, которые по роду деятельности должны обладать отменным стереоскопическим зрением.
Примечания
Диагностика
При обращении к врачу, обязательно собирается полный анамнез с перечнем жалоб пациента. Обязательно должен учитываться наследственный фактор, образ жизни человека – именно исходя из них, можно установить причину заболевания. После этого проводится проверка остроты зрительного восприятия в каждом глазу с помощью. Совместно с ней могут проводиться следующие тесты:
- Рефрактометрия: исследование, проводимое на приборе, который измерит показатель преломления света. В результате врач получает информацию по каждому глазу, и выясняет, какая степень преломления в них по отдельности.
- Циклоплегия: это исследование в целях выявления влияния силы ресничной мышцы на остроту зрения и рефракцию. Для этого, в ходе исследования, эту мышцу попросту отключают.
- Офтальмометрия: методика измерения радиуса кривизны преломляющей силы роговицы. По результатам такого обследования судят о кривизне роговичного слоя и ее влиянии на рефракцию.
- Биометрия ультразвуковая: диагностическая процедура, позволяющая получить точные сведения о размере глазного яблока и всех прочих параметров глаза, а также обо всех имеющихся патологиях и аномалиях его строения.
- Периметрия: исследование пространства, которое одновременно может охватить один глаз при устойчивом положении головы.
- Скиаскопия: метод определения рефракции с помощью наблюдения за движением теней в зрачке и его области в тот момент, когда на него воздействуют пучком света.
Чтобы понять, в каком случае стоит обращаться к специалисту, можно провести простой домашний тест. Для этого нужно поставить на расстоянии примерно 15 см от глаз карандаш или палец. Сначала нужно закрыть один глаз, а вторым посмотреть на предмет. Затем то же самое проделывается другим глазом. Последний шаг – посмотреть обоими глазами. Если человеку кажется, что изображение, увиденное одним глазом больше, чем двумя, то влияние анизейконии невелико. Чем больше будет эта разница, тем дальше зашло заболевание.
Первые признаки лейкемии у взрослых
Обнаружив у пациента первые признаки лейкоза, лечащий врач обязан как можно более оперативно назначить всесторонне обследование, включающее в себя:
- общеклинический анализ крови;
- биохимию крови;
- рентгенологию костей и позвоночника;
- КТ-исследование;
- биопсию костного мозга. Полученный материал исследуется цитохимическим методом с последующим подсчетом миелограммы. Это позволяет предметно определить количество и качество стволовых клеток.
Наиболее показательными на ранних стадиях заболевания являются общий и биохимический анализы периферической крови пациента. Эти исследования дают возможность выявить следующие характерные изменения в составе крови, которые можно также отнести к первым признакам лейкемии:
- пониженный гемоглобин – анемию средней и тяжелой степени;
- тромбоцитопению – снижение уровня тромбоцитов в крови. Именно это состояние провоцирует различные кровотечения;
- лимфоцитоз – увеличение количества лимфоцитарных клеток;
- нейтропению – снижение количества клеток-нейтрофилов, являющихся одной из разновидностей зернистых лейкоцитов;
- наличие бластных и зрелых клеток при отсутствии переходных форм – так называемый «лейкемический провал».
Некоторые из вышеперечисленных пунктов являются практически однозначными симптомами лейкоза у взрослых, другие, такие как анемия и тромбоцитопения, могут иметь и иные причины. Однако в комплексе с остальными исследованиями они выступают в качестве диагностических признаков с высокой достоверностью.
В целом, при своевременно начатом лечении, отсутствии серьезных сопутствующих патологий и позитивной реакции организма пациента на терапевтические мероприятия прогноз при лейкозе у взрослых достаточно обнадеживающий, хотя рецидивы при этом заболевании – не редкость.
Таким образом, если ознакомиться с достоверной информацией о том, как проявляется лейкоз, постоянно отслеживать изменения в своем состоянии и при появлении угрожающих симптомов сразу же обратиться в медицинское учреждение, вполне реально максимально сохранить продолжительность и качество жизни, сведя последствия патологии к минимуму.
Виды лейкемии
В зависимости от того, какие клетки поражаются злокачественным процессом, рак крови классифицируют на острый и хронический.
При острой форме процесс начинается в одной стволовой клетке костного мозга. Мутировав, она создает неполноценное потомство – молодые клетки уже не могут стать полноценными стволовыми и продолжают существовать в недозрелом виде.
Как правило, признаки острого лейкоза проявляются резко и являются ярко выраженными.
Хроническая лейкемия диагностируется в том случае, если уже созревшие клетки крови начинают мутировать одна за другой. Такая форма заболевания характеризуется менее выраженной симтоматикой, а также чередованием ремиссий и обострений.
И в первом, и во втором случае раковые клетки из костного мозга попадают в кровь и воздействуют на различные органы и ткани. Таким образом и развивается лейкемия.
По происхождению мутирующих стволовых клеток острые лейкозы бывают лимфобластными и миелобластными, хронические имеют лимфоцитарное, миелоцитарное либо моноцитарное происхождение. А по степени дифференцированности пораженных стволовых клеток выделяют недифференцированную, бластную и цитарную формы.
Несмотря на довольно сложную классификацию, признаки лейкоза у взрослых мало зависят от его разновидности и являются общими для всех форм рака крови. Далее об этом – более подробно.
Типичные симптомы лейкоза у взрослых в начальной стадии
Состояния, позволяющие заподозрить развитие в организме пациента рака кроветворной системы, неспецифичны. Это значит, что они могут свидетельствовать о целом ряде иных заболеваний. Так наиболее частые признаки лейкемии в своем большинстве аналогичны симптомам, проявляющимся при тромбоцитопенической пурпуре – аутоиммунной патологии совершенно иного происхождения и течения, инфекционном мононуклеозе, ревматоидном артрите, нейробластоме и других
Поэтому для пациента крайне важно обратиться к врачу как можно раньше – дабы провести качественную и тщательную дифференциальную диагностику и точно выявить причину плохого самочувствия
Итак, первые признаки лейкоза у взрослых пациентов – это:
- субфебрильная температура более недели, причину которой выяснить не удается;
- склонность к частым простудным заболеваниям;
- обильное потоотделение во время сна и сразу после пробуждения;
- общая слабость, утомляемость, головокружения, потери сознания;
- снижение аппетита и, как следствие, потеря веса;
- сонливость, слабость и усталость, ощущаемые сразу же после ночного сна;
- побледнение кожных покровов;
- увеличение лимфатических узлов. При этом органы, увеличиваясь в размере, остаются мягкими и безболезненными, а кожные покровы над ними сохраняют привычный оттенок;
- постоянные беспричинные головные боли разной степени интенсивности.
Все вышеперечисленные признаки лейкемии у взрослых свидетельствуют об общей интоксикации организма, одной из причин которой как раз и может быть злокачественный процесс в системе кроветворения человека.
К более поздним симптомам лейкемии у взрослых больных относят:
- боли в костях, суставах и позвоночнике. Особенно часто болезненные ощущения возникают в трубчатых костях – начиная от бедренной, мало- и большеберцовой, лучевых, локтевых, плечевых и заканчивая более мелкими пястными и плюсневыми. Боль может ощущаться даже в фалангах пальцев;
- значительное увеличение печени и селезенки;
- иногда – болезненные ощущения по типу сдавливания в области средостения. Они вызваны гипертрофией тимуса (вилочковой железы), являющейся частью лимфатической системы человека и продуцирующей Т-лимфоциты;
- кровотечение из десен и носа, кровоподтеки, появляющиеся сами по себе, а не вследствие внешних воздействий, внутренние кровотечения, а также точечные подкожные покраснения. Симптомы лейкоза крови этой группы возникают вследствие нарушения свертываемости крови – одного из сопутствующих признаков болезни.
Вышеописанная симптоматика проявляется и при острой, и при хронической формах онкопатологии – разница лишь в ее выраженности.
Дабы не довести заболевание до запущенной стадии с неблагоприятным прогнозом, важно знать о том, как проявляется лейкемия. Это позволит своевременно обратиться за медицинской помощью
Поскольку, как уже было сказано ранее, симптоматика является крайне неспецифичной, целесообразно начать с визита к терапевту или семейному врачу для исключения иных заболеваний и состояний.
Классификация
В зависимости от количества лейкоцитов в периферической крови выделяют несколько типов болезни. Это лейкемический, сублейкемический, лейкопенический и алейкемический лейкоз. По особенностям развития выделяют острую и хроническую патологии. На первую приходится до 60% случаев, при ней наблюдается быстрый рост популяции бластных клеток, которые не созревают.
Острый тип заболевания подразделяется на виды:
- лимфобластный – диагностирован в 85% случаев у заболевших детей 2–5 лет. Опухоль формируется по лимфоидной линии, состоит из лимфобластов;
- миелобластный – поражение миелоидной линии кроветворения, отмечен в 15% случаев у детей, больных лейкозом. При нем разрастаются миелобласты. Лейкоз этого вида делится на миеломонобластный, промиелоцитарный, монобластный, мегакариоцитарный, эритроидный;
- недифференцированный – характеризуется ростом клеток без признаков отличий, представлен однородными мелкими стволовыми бластами.
Болезнь развивается медленно, характеризуется избыточным ростом зрелых неактивных лейкоцитов. При лимфоцитарной форме заболевания развиваются В- и Т-клетки (лимфоциты, отвечающие за поглощение чужеродных агентов), при миелоцитарной – гранулоциты.
При классификации хронического лейкоза выделяют ювенильный, детский, взрослый типы, миеломную болезнь, эритремию. Последняя характеризуется лейкоцитозом и тромбоцитозом. При миеломном типе растут плазмоциты, нарушается обмен иммуноглобулинов.
Диагностика
Диагностика данного отклонения носит условный характер, т. к. специалист не имеет возможности увидеть галлюцинации, а может судить об их интенсивности и видах образования лишь со слов больного.
Задача диагностики заключается в определении сопутствующих заболеваний. Для этих целей могут потребоваться следующие процедуры:
- осмотр глазного дна;
- рентгенография сосудов;
- определение внутриглазного давления;
- УЗИ органа зрения;
- проверка остроты зрения;
- МРТ
- КТ.
Бывают клинические случаи, при которых после проведения вышеуказанных процедур не удается определить конкретную причину возникновения зрительных иллюзий, тогда следует провести исследование крови и полное обследование основных систем организма.
Лечение лейкоза у взрослых
Выбор метода лечения лейкоза зависит от тяжести состояния человека, от типа заболевания и многих других факторов. В большинстве случаев применяют:
- химиотерапия. Самый распространенный метод лечения онкологических заболеваний, который направлен на угнетение роста и уничтожение злокачественных клеток. Лечебные средства могут попадать в организм человека разными путями – перорально, в виде инфузий, инъекций. Чтобы обеспечить локальное действие препаратов, их могут вводить в позвоночный столб;
- биологический метод лечения. Направлен на стимуляцию естественных защитных функций организма, что приводит к угнетению роста раковых клеток;
- лучевая терапия. Основывается на высокочастотном радиационном облучении пораженных раком тканей;
- трансфузионная терапия. Предполагает прием специальных растворов для облегчения симптомов лейкоза;
- трансплантация костного мозга. Эффективный метод, который основывается на полном уничтожении как здоровых, так и патологически измененных стволовых клеток. После этого происходит трансплантация костного мозга от здорового донора.
Своевременное выявление лейкоза на начальной стадии облегчает его лечение и обеспечивает более высокие шансы на полное выздоровление.
https://youtube.com/watch?v=baEa3xDpHB8
Глазные нервы
Симптомы
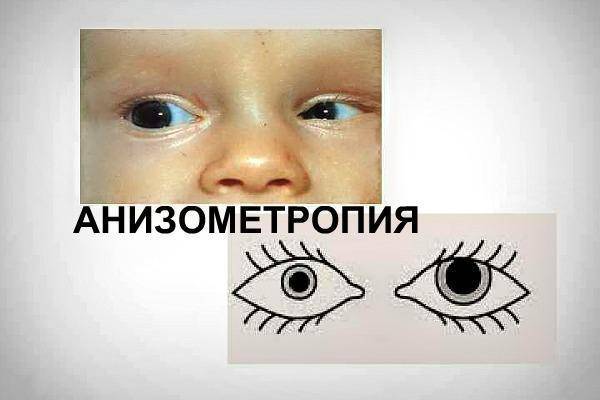
Врожденная анизометропия у детей до года никак себя не проявляет. По мере взросления ребенка наблюдается ухудшение зрения.
Симптомы зависят от степени анизометропии, которая определяется исходя из разницы в преломляющей силе левого и правого глазных яблок. Выделяют три степени:
- слабую (разница до 3 диоптрий);
- среднюю (3-6 диоптрий);
- сильную (более 6 диоптрий).
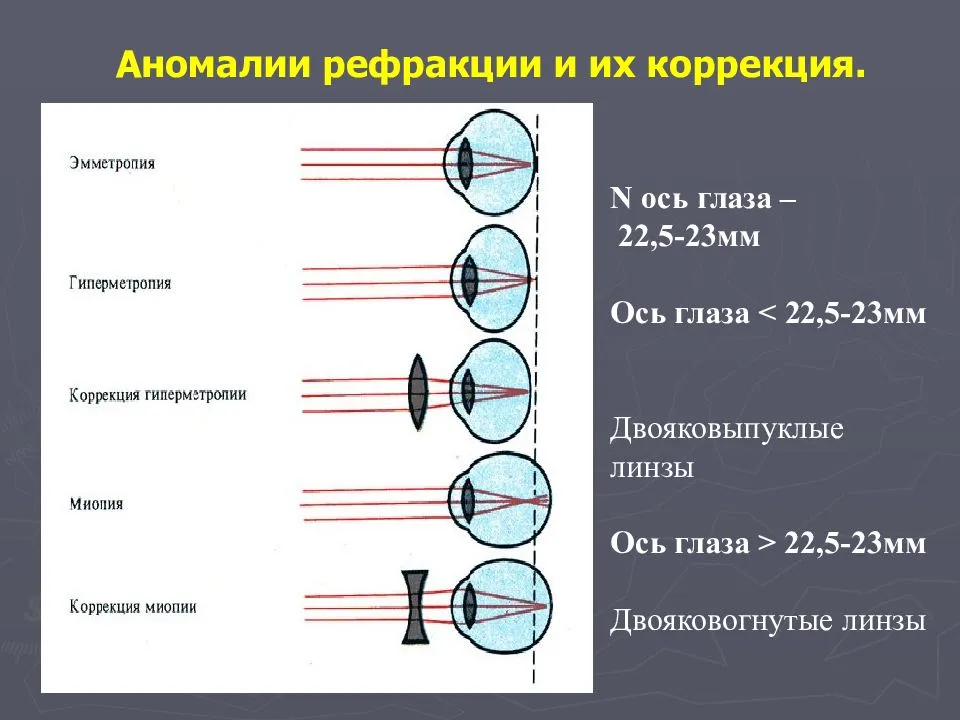
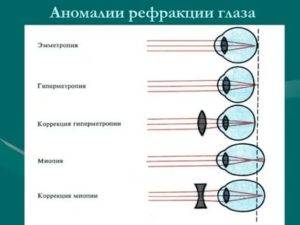
В зависимости от того, какое звено рефракционного аппарата нарушено, анизометропия классифицируется на:
- рефракционную – длина оси у глаз одинакова, преломляющая сила отличается;
- осевую – преломляющая сила у глаз одинакова, длина оси отличается;
- смешанную – отличаются оба параметра.
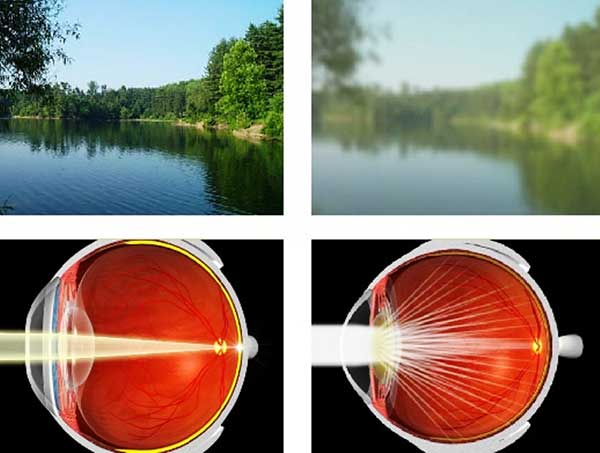
При слабой степени заболевания человек практически не ощущает расстройств зрения. Он привыкает подавлять светорассеяние и сливать изображения в одно.
Анизотропия высокой степени нарушает бинокулярное зрение. Предмет фиксируется то одним, то другим глазом, поэтому человек не видит четкого изображения: оно кажется размытым, соседние вещи сливаются. При этом он испытывает трудности с ориентацией в пространстве. Также многие пациенты отмечают повышенную утомляемость глаз при зрительных нагрузках.
Анизометропия у детей и взрослых приводит к тому, что мозг подавляет активность второго глаза. Как правило, страдает тот глаз, у которого сильнее нарушена преломляющая сила. В результате он полностью исключается из зрительного процесса, и развивается амблиопия – слепота по причине бездействия.
Кроме того, глаз с нарушенной функцией отклоняется в сторону, его прямая мышца ослабляется, и возникает косоглазие. Степень анизометропии с возрастом не увеличивается, но снижение зрения прогрессирует.
Анизометропия и анизейкония
Часто анизометропия становится причиной развития анизейконии, когда один и тот же предмет в сетчатке каждого глаза имеет неодинаковые размеры. Если бинокулярное зрение практически в норме, и разница между восприятием предметов левым и правым глазом примерно одинаковое, то это не вызывает дискомфорта. Но при большой разнице два объекта не могут слиться в один образ, и возникают нарушения бинокулярного зрения.
Пациент с анизейконией жалуется на значительное снижение остроты зрения, изображения предметов теряют четкость и расплываются, и если работа требует постоянного напряжения зрения, то возникает быстрая утомляемость.
Если уравнять рефракцию левого и правого глаза с помощью очков, то это не поможет устранить анизейконию, а также может ее усилить. Можно скорректировать зрение только в том случае, если разница в зрительном восприятии не превышает двух диоптрий. Только для детей, которые имеют косоглазие, рекомендуется полностью корректировать анизометропию.
Если анизометропия достигла высокой степени, то уместно использовать изейконические очки, которые состоят из двух линз или специальные контактные линзы. Их одевают под веко на глазное яблоко. Между роговицей и линзой находится тонкий слой слезной жидкости, благодаря которому создается оптическая система, способствующая уменьшению анизейконии. С помощью линз можно провести коррекцию аномалии рефракции высокой степени.
Линзы очень удобны для спортсменов, актеров и людей других профессий, которые не всегда могут воспользоваться очками.
Линзы изготавливаются по индивидуальному рецепту. Применения такого средства имеет следующий недостаток – длительное ношение может привести к раздражению роговицы и воспалительным процессам.
Если возникли органические поражения глаза, и острота зрения значительно снизилась, то используют телескопические очки. Они состоят из системы линз, и действие таких очков приравнивается к действию бинокля. Мениски, склеенные между собой, не изменяют преломляющую силу глаза, а просто увеличивают изображение. Анизейконические стекла рассчитываются в процентном увеличении, а не в диоптриях.
В рецепте на такие очки указывается вид линзы отдельно для каждого глаза. Также часто указывается вид астигматизма, и направление оси цилиндра отдельно для левого и правого глаза. Также в рецепте должно указываться расстояние между зрачками в миллиметрах. Если очки очень сложные, то врач должен указать на индивидуальные особенности лица больного. Сюда входит расстояние от глаза до линзы, от центра очков до переносицы, расстояние между висками и другие параметры.
Профилактика
Лейконихия может быть предотвращена при соблюдении следующих профилактических мероприятий:
- предотвращение травмирования ногтей;
- отказаться от наращивания искусственных ногтей;
- использовать качественные лаки;
- защищать руки от действия моющих и чистящих средств с химическими компонентами;
- правильно ухаживать;
- два раза в год пить витаминно-минеральные комплексы;
- хорошо и правильно питаться – в пище должны присутствовать животные и растительные белки.
Не стоит перенапрягаться и нервничать, необходимо чаще отдыхать, вести здоровый образ жизни. При возникновении несоответствующей симптоматики следует проконсультироваться со специалистом.
Все ли корректно в статье с медицинской точки зрения?Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Да
Нет
Симптомы болезни Меньера
Симптомы при болезни Меньера делятся на вестибулярные и слуховые. Приступ чаще всего возникает вследствие психоэмоционального либо физического перенапряжения, чрезмерного употребления алкоголя, гипертермии, медицинских манипуляций, воздействия табачного дыма, громких звуков.
Основной симптом патологии — периодически повторяющееся, сопровождающееся тошнотой интенсивное головокружение, иногда с приступами рвоты. Субъективно данное вестибулярное расстройство воспринимается как вращение, проваливание собственного тела в пространстве либо движение окружающих предметов.
Расстройства слуха, не входящие в синдром Меньера, в момент приступа проявляются ощущением распирания либо заложенностью уха, возникновением шумов, прогрессирующей тугоухостью. Объективно в это время наблюдаются расстройства координации, ротаторный нистагм, бледность лица, одышка, гипергидроз, учащение сердечного ритма.
Нарушения слуха с каждым последующим обострением усугубляются. Если в начале заболевания теряется восприимчивость только к низкочастотным звукам, то по мере его развития не воспринимается практически весь диапазон. С утратой слуха исчезают и приступы головокружения.
После очередного пароксизма в течение некоторого времени тугоухость еще присутствует, нарушения координации, шум в ушах тоже. Степень их выраженности, как и продолжительность, зависят напрямую от интенсивности самого приступа. Однако с течением времени последствия становятся все более длительными, а затем принимают постоянный характер. В результате полностью утрачивается работоспособность.