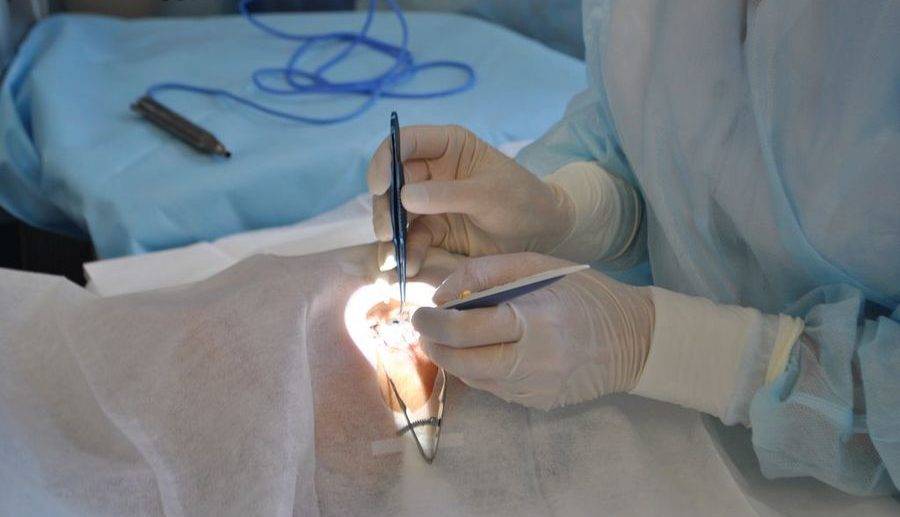
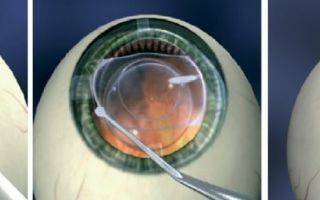
Ухудшение состояния в процессе проведения операции
Международное непатентованное название
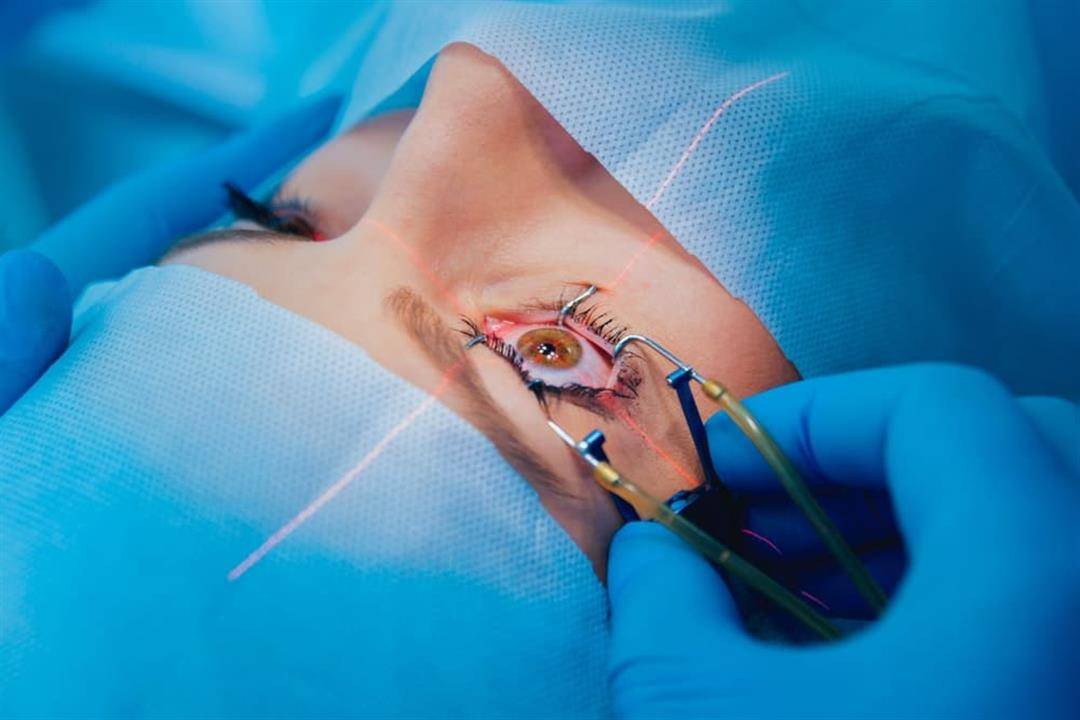
Особенности лазерного лечения
Какие инновационные методы применяются для устранения такой проблемы, как вторичная катаракта хрусталика? Лечение проводится с применением лазерных лучей. Этот метод отличается высокой степенью надежности. Он предполагает наличие точной фокусировки и затраты малого количества энергии. Как правило, энергия лазерного луча равна 1 мДж/импульс, но при надобности значение может быть увеличено.
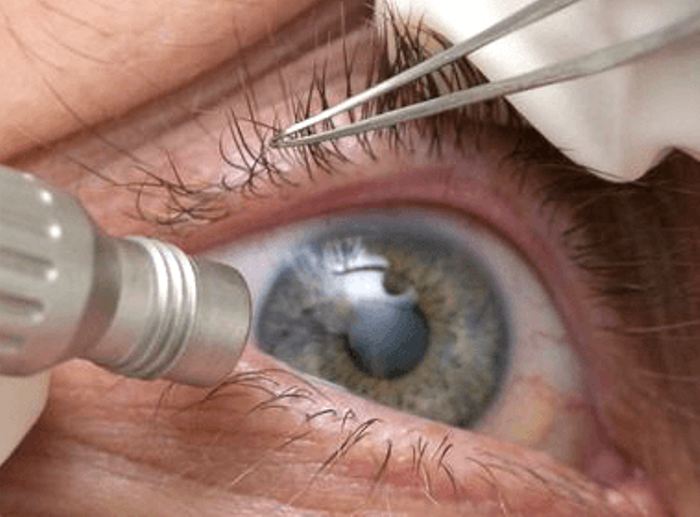
Вмешательство лазером получило название дисцизия. Оно обладает высоким уровнем эффективности. При таком лечении в задней стенке капсулы путем прожига делается отверстие. Через него удаляется помутневшая капсула. Для этого метода применим YAG-лазер. В современной медицине отдается предпочтение этому способу.
Отзывы пациентов свидетельствуют, что такое вмешательство не требует пребывания в госпитале, операция проходит очень быстро и не вызывает болевых ощущений или дискомфорта. Манипуляции проводятся с применением местной анестезии.
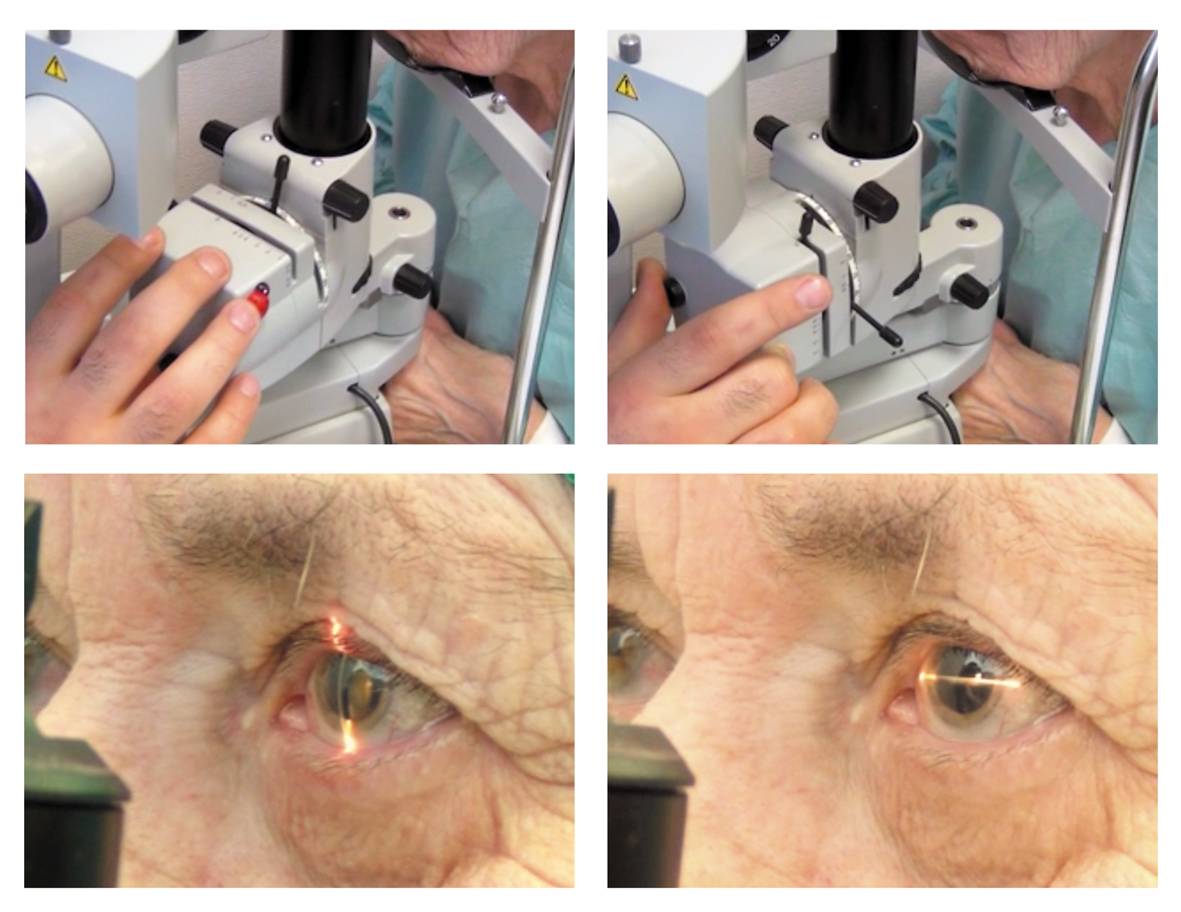
Как же устраняется вторичная катаракта после замены хрусталика? Лечение осложнения лазером предполагает следующие этапы:
- Расширение зрачка посредством медикаментов. На роговицу наносятся глазные капли, способствующие расширению зрачков. К примеру, применяется тропикамид 1,0%, фенилэфрин 2,5 %, или циклопентолат 1-2 % .
- Для предотвращения резкого повышения давления внутри глаза после операции применяют апраклонидин 0,5 %.
- Осуществление нескольких выстрелов лазером при помощи специального устройства, установленного на щелевой лампе, вызывает появление в мутной капсуле прозрачного окна.
Как чувствует себя человек после устранения посредством лазера такого явления, как вторичная катаракта после замены хрусталика? Отзывы пациентов свидетельствуют, что после операции они отправлялись домой уже через несколько часов. Швов и повязок при таком вмешательстве не требуется. Пациентам назначают гормональные глазные капли. Их применение в период после операции станет последним этапом на пути к восстановлению зрения.
Через неделю перенесшему операцию предстоит плановый осмотр офтальмолога, чтобы убедиться, что все идет правильно.
Еще одно обследование показано спустя месяц. Оно не считается плановым, но прохождение его желательно. Так можно выявить возможные осложнения и своевременно их устранить. Следует отметить, что подавляющее число осложнений возникает в течение недели. Позже они возникают крайне редко.
По большей части вторичная катаракта устраняется посредством одной операции посредством лазера. Вторичное вмешательство проводится крайне редко. Вероятность осложнения от подобного рода лечения очень мала и составляет около 2 %.
Ношение очков
Основные правила реабилитации после замены хрусталика
Продолжительность реабилитационного периода зависит от старательности самого пациента. Если вы аккуратно и тщательно будете соблюдать все предписания окулиста, то восстановление зрения после замены хрусталика пройдет быстрее и не возникнет осложнений. Основные каноны, которые вам надо выполнять:
Соблюдение режима
Постельный режим рекомендуется только в первый день после выписки. В остальное время он не обязателен. Необходимо соблюдать режим сна: недосыпа не должно быть, продолжительность сна в период реабилитации должна быть не менее 9 — 10 часов. Спать надо на спине, подушка должна быть высокой. При выполнении домашней работы нельзя совершать наклоны, поднимать тяжести. Физическое перенапряжение противопоказано.
Питание должно быть максимально облегченное, чтобы уменьшить затраты энергии на пищеварение и перенаправить ее на восстановительные процессы. В рационе не должно быть грубой и трудно перевариваемой пищи. Желательно включить в меню: протертые супы-пюре, куриный бульон, каши (гречка, овсянка, рис), картофельное пюре, фрукты, овощи. Необходимы продукты с высоким содержанием витаминов А, С, Е, Д: морковь, молоко, яйца, шиповник, красный сладкий перец, авокадо, рыба, орехи, печень.
Гигиенические мероприятия
Первые 2-3 дня после операции по замене хрусталика не рекомендуется умывать лицо и мыть волосы (во избежание попадания воды и моющих средств в глаза). В дальнейшем, при мытье головы, откидывать ее назад (вперед наклонять нельзя). Вместо умывания можно протирать кожу антисептическими растворами. Если вода попала в больной глаз, немедленно закапайте капли с антибиотиком. Надавливать на глазное яблоко нельзя.
Послеоперационную повязку рекомендуется носить до 3-5 дней. В домашних условиях ее нужно периодически снимать, а веки обрабатывать антисептиком. При выходе на улицу, повязку обязательно верните на место: она поможет защитить глаз от ветра, пыли и солнечных лучей.
Использование глазных капель
При выписке из стационара, врач пропишет вам лекарства в виде капель. Это могут быть: антибактериальные, противовоспалительные и дезинфицирующие препараты. Закапывать лекарства надо строго по определенной офтальмологом схеме. Если реабилитация глаза проходит без осложнений, то через месяц после операции доктор снизит количество закапываний, а еще через некоторое время, полностью их отменит.
Лекарственные средства необходимы для предотвращения развития осложнений и ускорения процесса заживления зрительного органа. Существуют определенные правила применения глазных капель:
- Вымойте руки и обработайте их антисептиком.
- Откройте флакон с лекарством.
- Запрокиньте голову назад.
- Свободной рукой оттяните нижнее веко вниз.
- Отведите взгляд вверх.
- Поднесите флакон к глазу, не касаясь ресниц. Выдавите каплю лекарства, чтобы она оказалась посередине между оттянутым веком и глазным яблоком.
- Зажмурьте глаза, чтобы раствор не вытек из полости.
Интервал между закапыванием разных препаратов должен составлять не менее 10 минут. Не забудьте плотно закрыть флакон с лекарством после его использования. Индивидуальную схему закапывания капель в глаз вам предоставит лечащий врач.
Как закапывать глазные капли
Общие рекомендации
- Берегите глаза от механического повреждения.
- В период реабилитации (минимум 6 месяцев) не пользуйтесь косметикой для глаз (тени, туши, подводки).
- В течение месяца не спите на оперированной стороне.
- Используйте солнцезащитные очки.
- Не наклоняйте голову вперед.
- Не посещайте солярий, бассейн, сауну, баню минимум месяц после манипуляции.
- Не нажимайте на глаз.
- Чтение книг, просмотр телевизора, работа за компьютером должны быть минимальными, чтобы не напрягать глаза.
Видео: После удаления катаракты
Операция по замене хрусталика — безопасная и безболезненная. Эффективность ее очень высокая, при условии неукоснительного соблюдения всех правил реабилитации. Эти несложные заповеди не только помогут восстановить ваше зрение, но и улучшат качество жизни. Во избежание развития отдаленных осложнений, один раз в год посещайте врача для контрольного обследования.
Методы замены хрусталика глаза
Виды хирургического вмешательства по замене хрусталика:
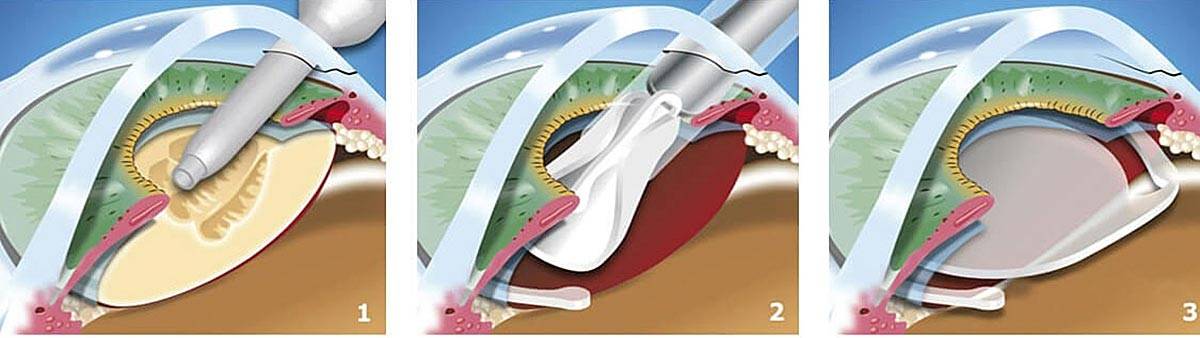
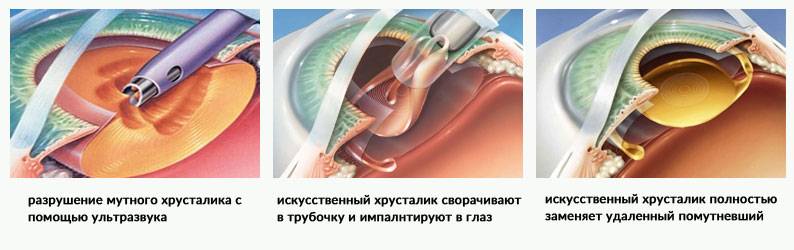
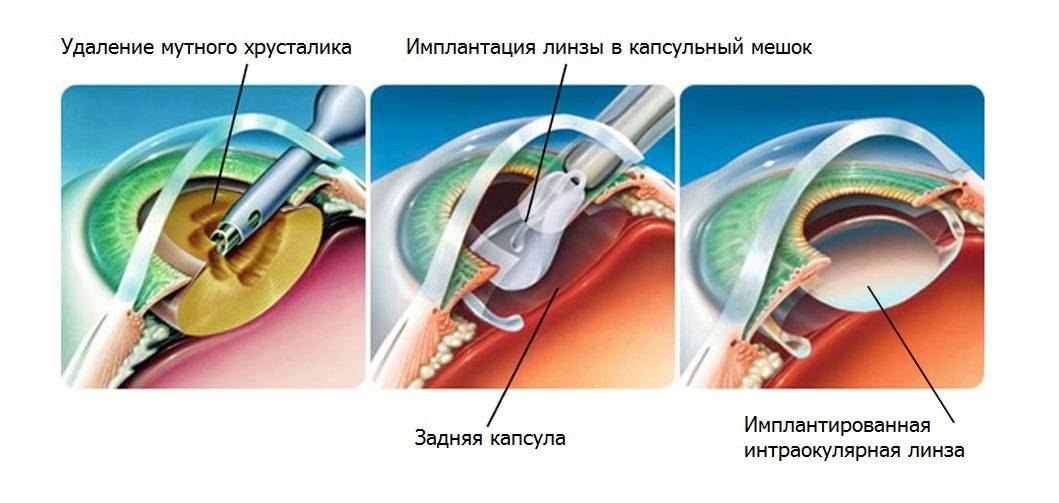
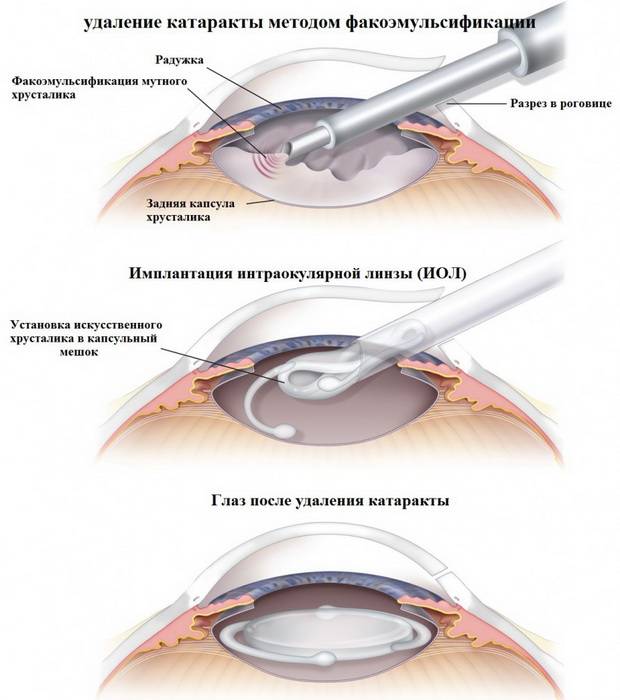
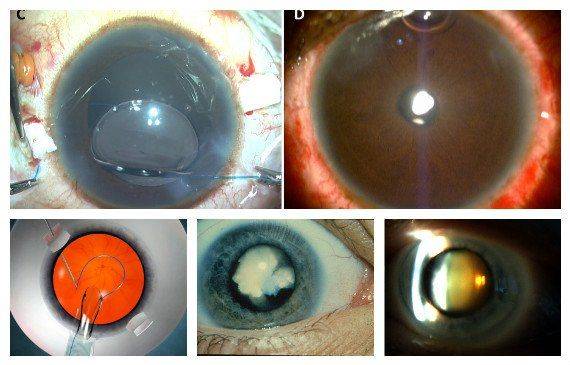
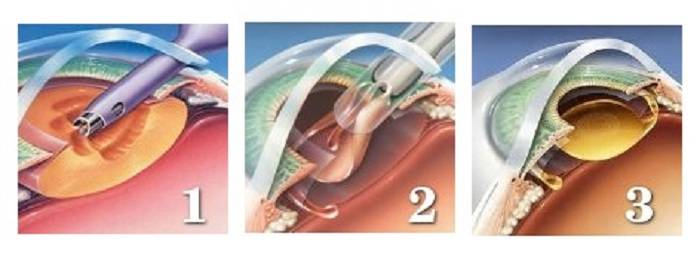
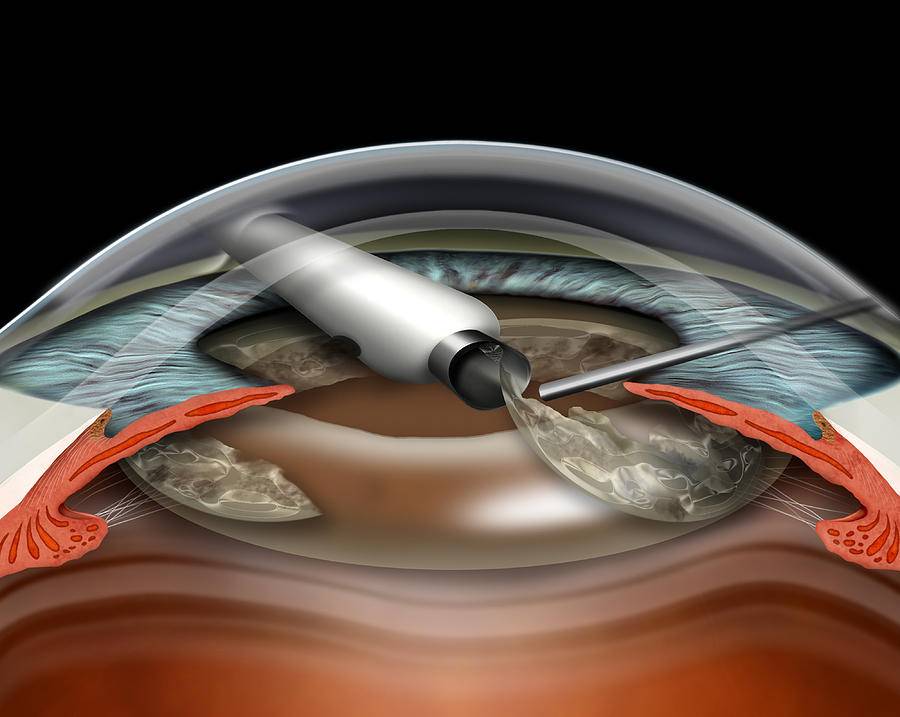
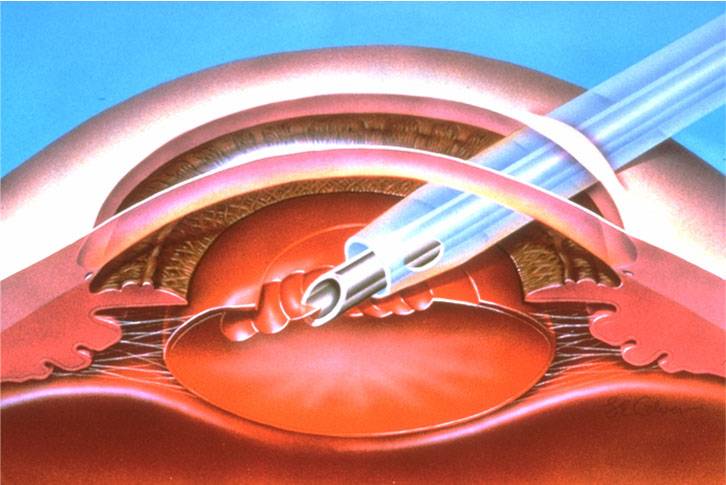
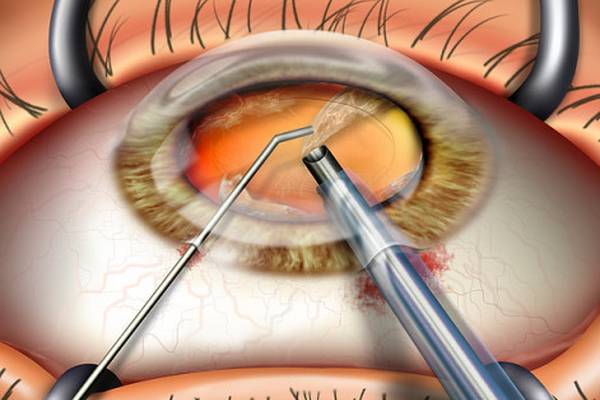
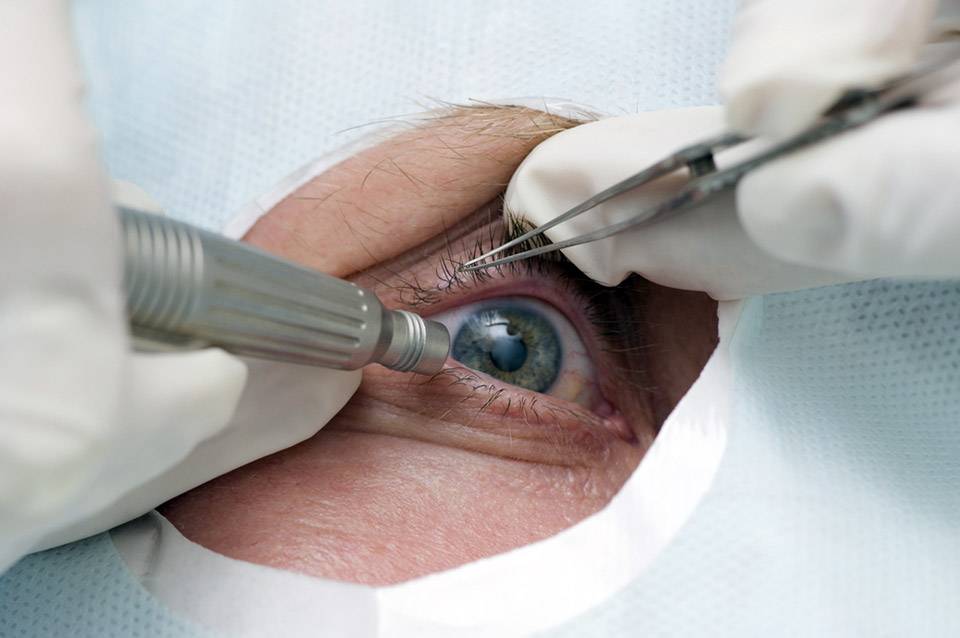
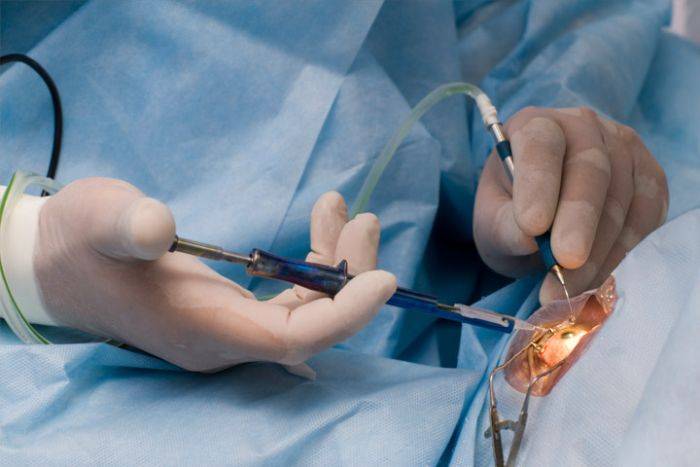
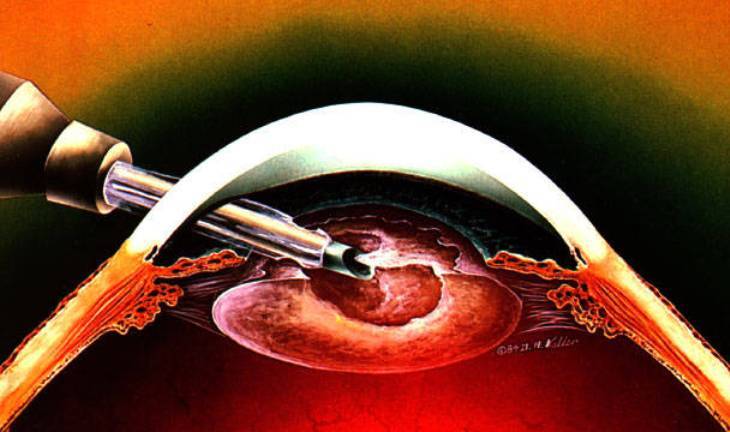
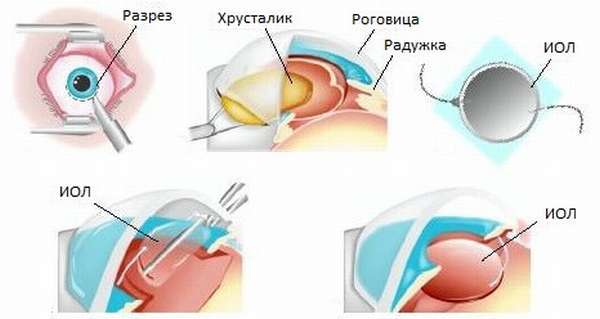
- Ультразвуковая факоэмульсификация. Данный метод является наиболее распространенным. Хирург создаст два крошечных разреза. Вещество прозрачного тела разрушается факоэмульсификатором, эмульсия выводится через трубочку. Задняя камера органа остается на прежнем месте, служит барьером между радужной оболочкой и стекловидным телом. После чего имплантируется ИОЛ.
- Экстракапсулярная экстракция подразумевает удаление линзы. Доктор сделает небольшой разрез, от 8 до 10 мм длиной, дополнительный разрез в капсуле хрусталика. Через эти разрезы хирург удалит поврежденную линзу и поместит ИОЛ за радужной оболочкой.
- Интракапсулярная экстракция — это удаление хрусталика вместе с капсулой. Данный метод был изобретен в 1980-х годах, и большинство врачей используют новые техники для выполнения операций. Тем не менее, в некоторых случаях интракапсулярная хирургия может быть правильным выбором.
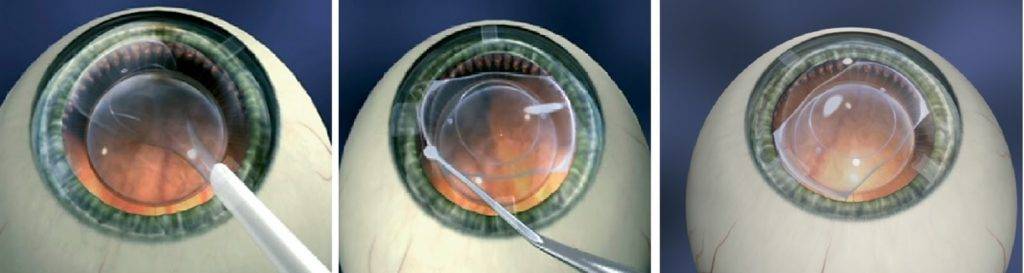
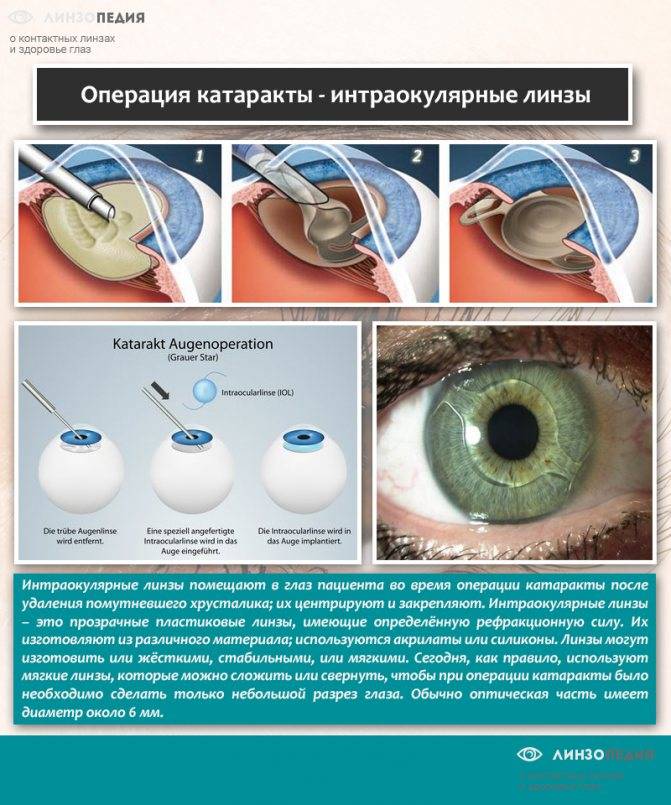
Материалы для интраокулярной линзы
Отечественные хрусталики применяются с 1967 года в микрохирургии глаза. Производятся из специально разработанного материала — биоинертной пластмассы. Отсутствуют последствия после установки, не отторгается тканями организма. Размеры надреза составляют не более 3 мм. Более гибкая структура позволяет свернуть линзу во время проведения операции.
Интраокулярные линзы могут иметь фильтр, избирательный к ультрафиолету, защищая тем самым глаза от вредоносной части солнечного света. Для сетчатки глаза опасны синие лучи, естественный хрусталик имеет возможность задерживать их. Чтобы сохранить эти свойства, в искусственную модель добавили соответствующий фильтр. Линза была окрашена в жёлтый цвет.
Виды материалов:
- акрил;
- гидрогель;
- силикон;
- колламер.
Виды дальтонизма у прекрасного пола
Дальтонизм не является приговором и не всегда накладывает некоторые ограничения на жизнь девушек. Все зависит от того, какой вид дальтонизма диагностирован.

Врожденные нарушения
Врожденные нарушения цветового зрения связаны с наследованием двух аномальных хромосом. Это может быть только в том случае, если мама является носителем такой хромосомы, а у папы присутствует дальтонизм.
По статистике, вероятность, что мужчина с дальтонизмом встретит женщину-носителя гена дальтонизма, крайне невелика, потому и частота встречаемости врожденного дальтонизма у девушек мала.
Аномальная трихромазия
Аномальной трихромазией называют такую патологию, при которой женщина не различает один из трех цветов: красный, синий, зеленый. Причем способность различать цвета снижается, но не исчезает полностью.
Аномальная трихромазия бывает только наследственной. Выделяют 3 степени нарушения:
- А — человек различает только 2 основных цвета;
- В — средняя степень;
- С — легкая степень, при которой человек почти нормально различает оттенки.
При данной патологии нарушается способность видеть в темноте, а так же в 80% случаев снижается острота зрения. Глаза быстро утомляются, нередко развивается светочувствительность и диплопия (в 50% случаев).
Дихромазия
Дихромазия бывает как унаследованной, так и приобретенной, и встречается у 0,4% женщин. При этом нарушении человек способен различать только 2 основных цвета.
Причины:
- катаракта;
- патологии сетчатки;
- функциональные нарушения ЦНС и головного мозга;
- длительный прием некоторых лекарств.
Выделяют 3 вида дихромазии.
- Дейтеранопия — невозможность восприятия зеленого цвета и оттенков красного.
- Тританопия — самый редкий вид нарушения, при котором нет чувствительности к синему цвету.
- Протанопия — неспособность различать красные оттенки.
При данном виде дальтонизма человек не может работать в некоторых отраслях, водить машину и служить в ряде войск.
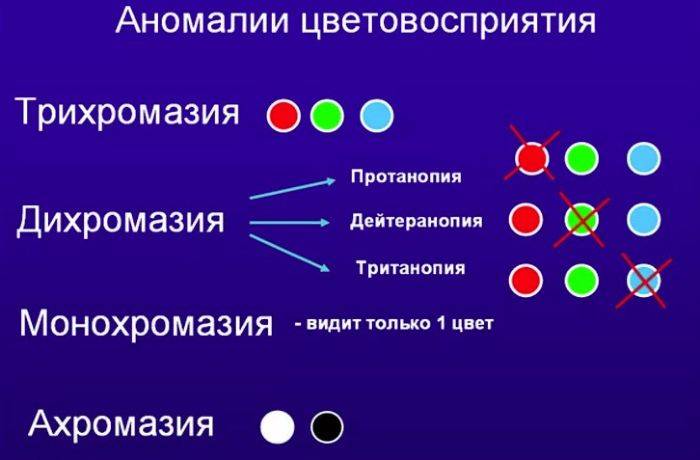
Монохромазия
Монохромазия встречается очень редко, и может как быть унаследованной, так и приобретенной вследствие разных факторов:
- возрастные изменения;
- травмы глаз;
- катаракта;
- длительный прием лекарств.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
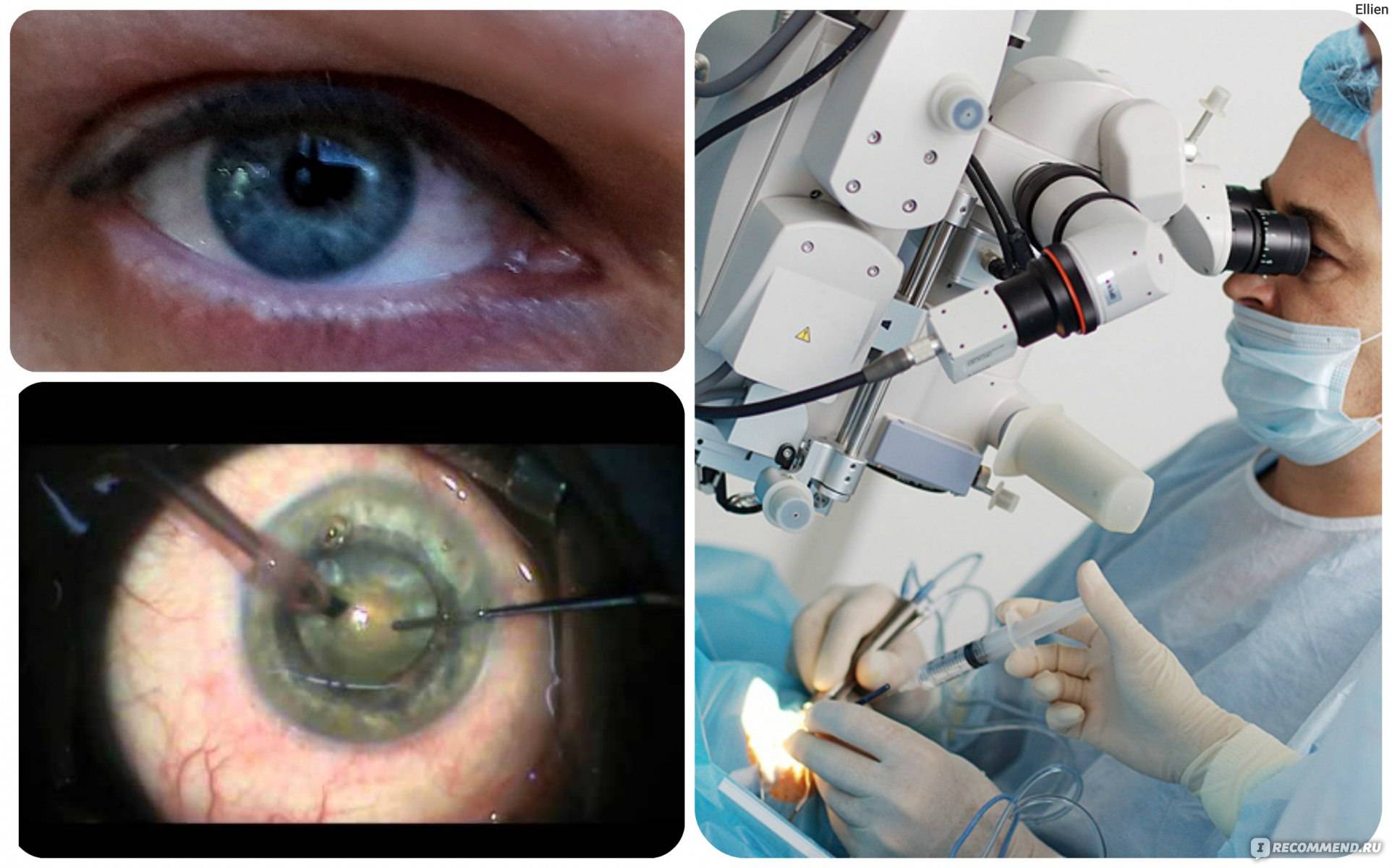
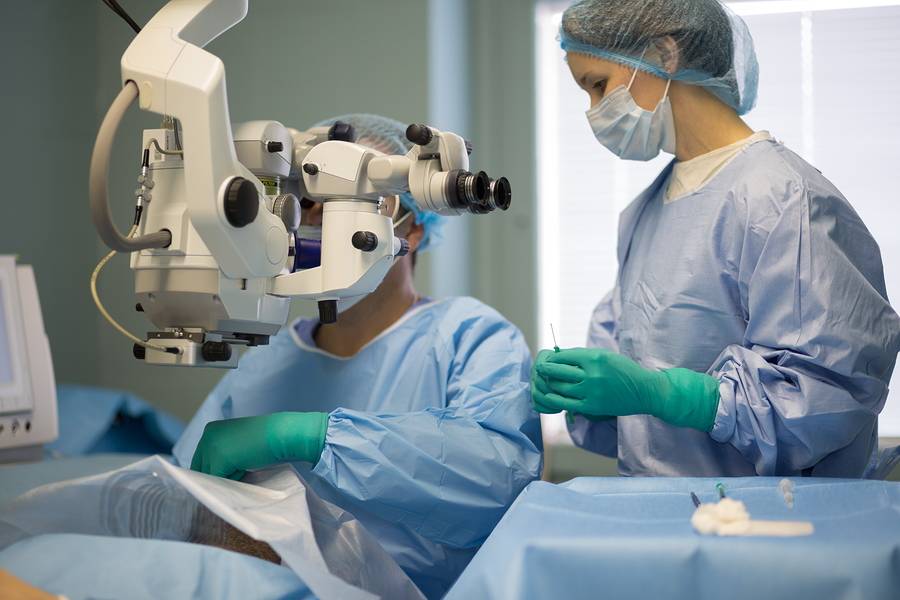
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
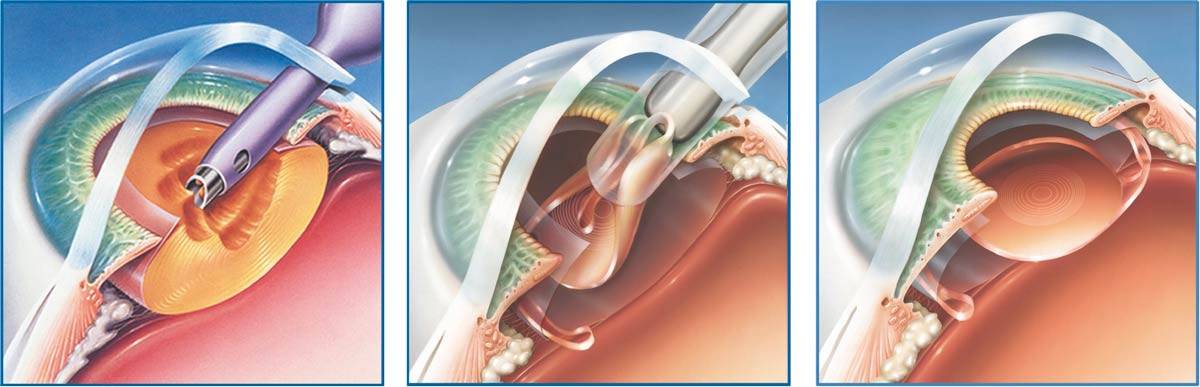
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
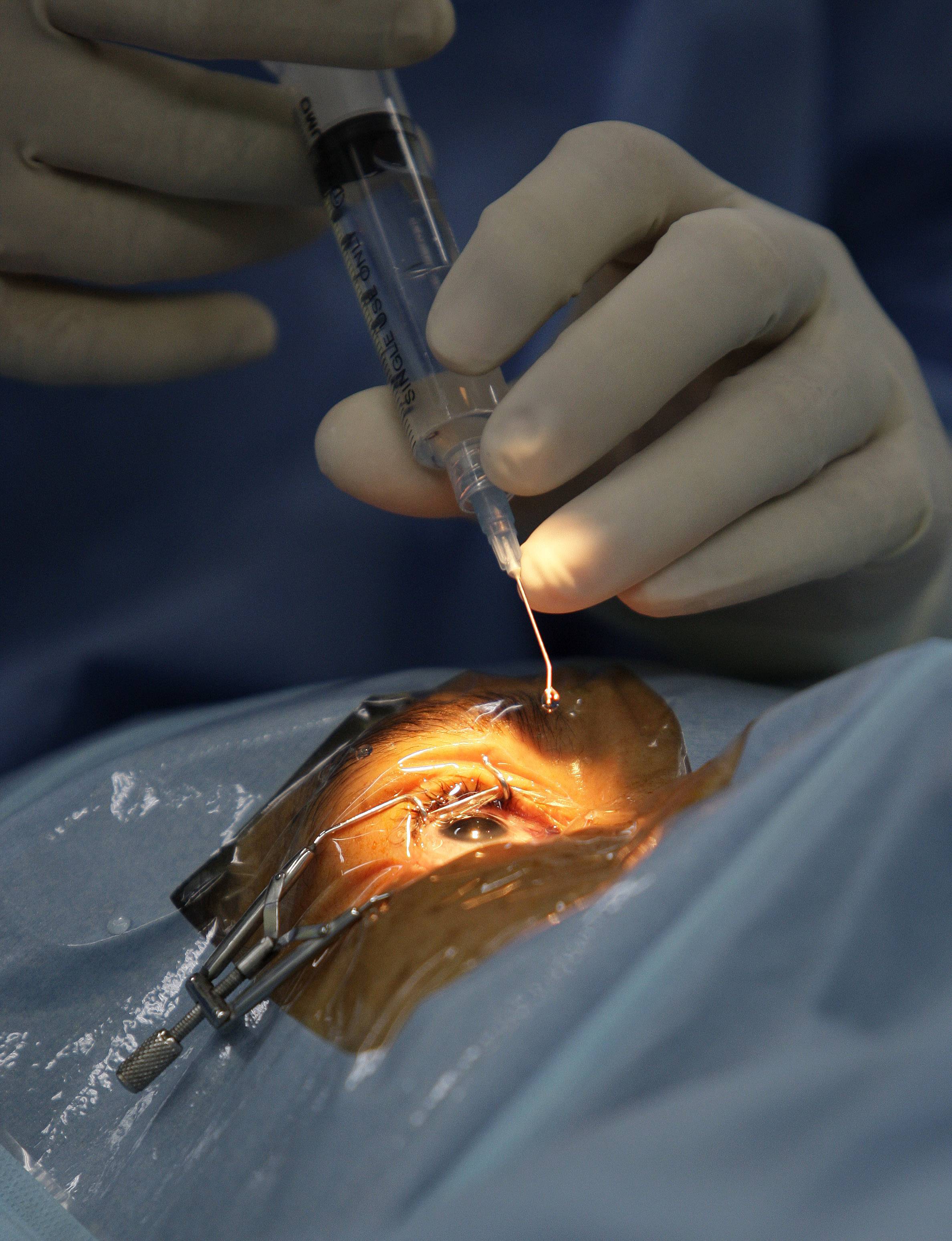
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Симптомы проявления заболевания
Помутнение хрусталика у взрослого человека происходит очень медленно, первые проявления можно заметить только спустя долгое время. Болезнь имеет следующие симптомы:
- нечеткая и блеклая картинка действительности;
- цвета кажутся не такими яркими, вещи искажаются;
- контраст утрачивает четкость;
- чрезмерная чувствительность к свету;
- ослепление при взгляде на солнце или светящиеся фары машин.
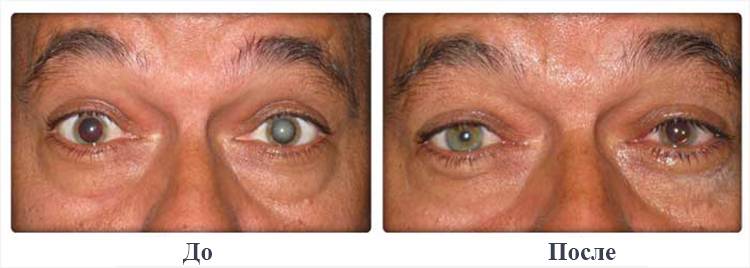
Симптомы катаракты проявляются не сразу – лишь спустя долгое время
Катаракта также может поменять рефракцию хрусталика, так как помутневший хрусталик по-другому преломляет свет. Поэтому некоторые больные отмечают резкое улучшение зрения и возможность больше не носить очки. Явление сопутствующей близорукости, заменяющей дальнозоркость, также сказывается на том, что заболевание выявляют поздно.
Катаракта – это наиболее важная предотвратимая причина слепоты в мире
Витрум вижн форте | Российские аналоги лекарств с ценами и отзывами
Какие могут быть осложнения после операции катаракты?
Последствия установки искусственной линзы
Изучив все проблемы заболевания катаракта (операция, отзывы, какой хрусталик лучше), врачи пришли к выводу: некачественная искусственная линза является основным негативным последствием после установки. В первые годы использования заметить разницу не представится возможным. При хорошей геометрии и характеристиках преломления некачественный материал может начать деформироваться по причине:
- низкого запаса прочности, при высокой эластичности;
- помутнения области фокусировки.
Хрусталик не стоит на месте, испытывает постоянную нагрузку, изменяя свою выпуклость. Это происходит при взгляде вдаль или очень близком чтении текста. Любой материал имеет запас прочности. Импортные производители выпускают линзы, рассчитанные на всю жизнь.