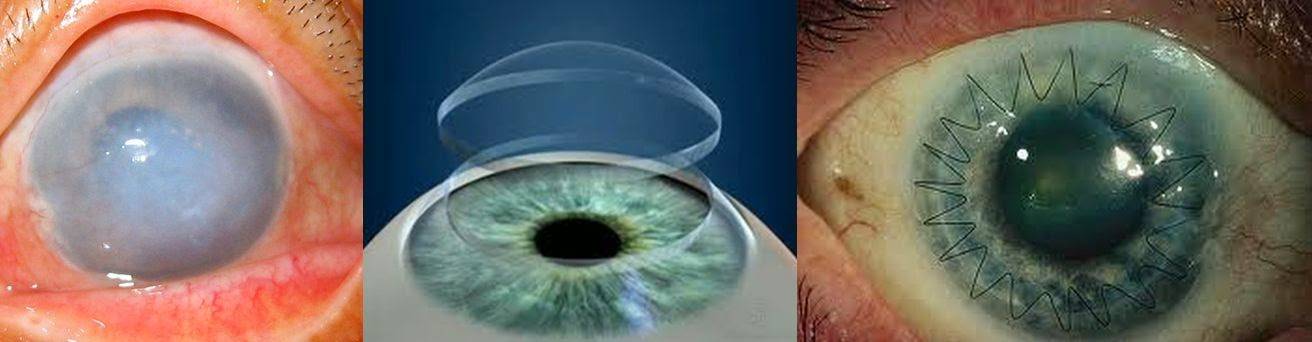
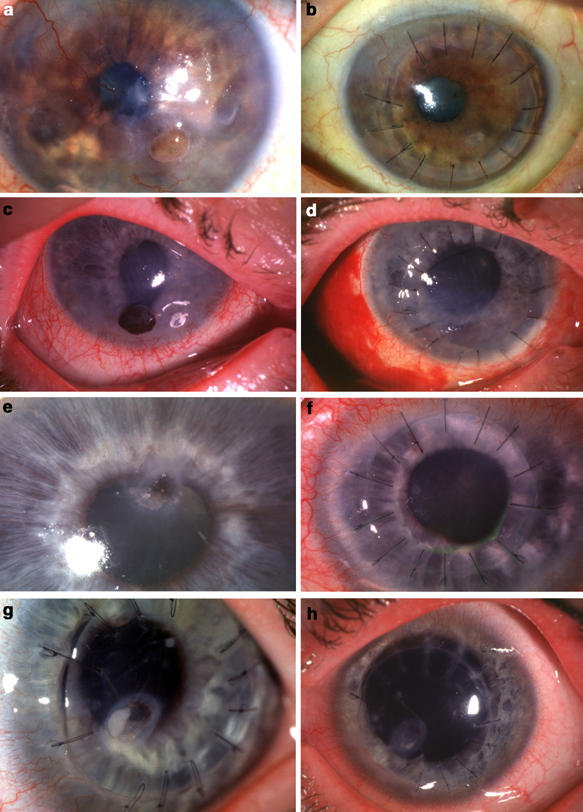
Показания к операции по пересадке роговицы
Среди всех болезней зрительной системы патологии роговичного слоя составляют четверть. Зачастую заболевания роговицы провоцируют необратимые ухудшения зрительной функции. Опасность патологий этой части глаза заключается в том, что большинство из них не поддается коррекции очками и контактными линзами. По этой причине кератопластика считается практически единственным способом восстановить зрение пациентам с помутнением роговицы или изменением ее сферичности.
Показания к пересадке роговицы:
- кератоконус (невоспалительная патология, при которой роговица принимает коническую форму и постепенно истончается);
- кератоглобус (невоспалительная патология, при которой истончается и выпячивается строма роговицы, что приводит к ее глобусообразной деформации);
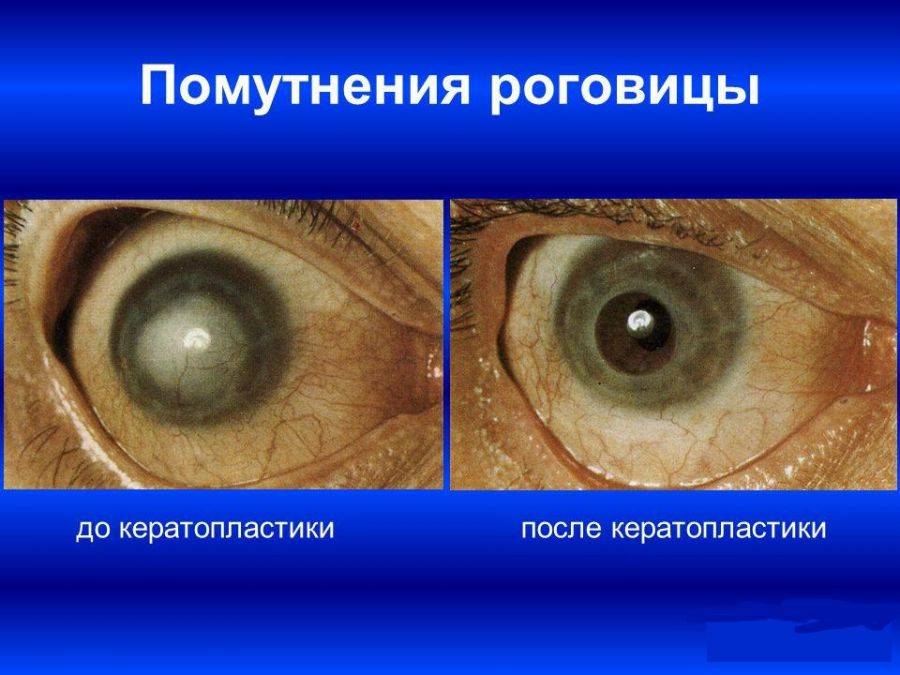
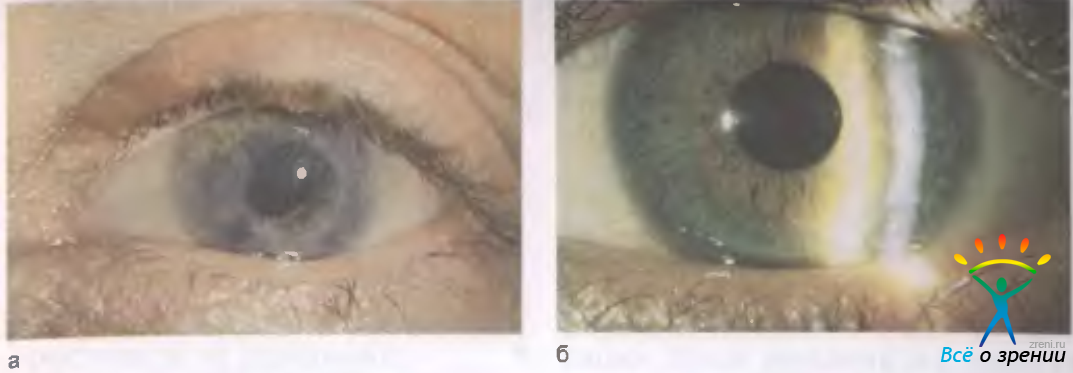
- бессосудистое бельмо роговицы (помутнение, которое возникает при травме, воспалении, химическом или термическом ожоге, осложнении кератита или язвы);
- посттравматические рубцы (результат воспаления или операции);
- дистрофия роговицы (врожденная или приобретенная).
Перед кератопластикой, как и перед любой другой хирургической процедурой, пациент должен пройти обследование. Оно позволит выявить все показания и противопоказания, определить факторы риска, спрогнозировать результаты процедуры.
Противопоказания к кератопластике:
- энтропион (заворот века, при котором край века и ресницы контактируют с роговицей и конъюнктурой глаза и раздражают их);
- эктропион (выворот века, при котором нарушается контакт века и глазного яблока, слизистая глаза обнажается);
- блефарит (группа болезней, которые провоцируют хроническое воспаление века);
- бактериальный кератит (острый воспалительный процесс в роговице, который имеет бактериальную природу).
При обнаружении этих или других противопоказаний нужно провести полное лечение, после чего сделать повторное обследование и операцию (при отсутствии болезней).
Прогноз и послеоперационный период
У большинства пациентов операция проходит успешно, с последующим 100% приживлением трансплантата. Неблагоприятный прогноз вероятен у пациентов, страдающих следующими нарушениями:
- аномалиями век (эктопией, блефаритом, трихиазом);
- дисфункцией слёзной плёнки (синдромом сухости глаз);
- рецидивирующими воспалениями конъюнктивы (атрофической формой конъюнктивита, рубцовым пемфигоидом);
- передними синехиями, при наличии которых радужная оболочка «приклеивается» к хрусталику или роговице;
- выраженной васкуляризацией стромы;
- недостаточной чувствительностью роговицы;
- увеитом (заболеванием воспалительного характера, затрагивающим сосудистую оболочку глаз);
- некомпенсированной глаукомой.
После хирургической процедуры состояние пациента постоянно отслеживается медперсоналом. Для скорейшего восстановления показано применение гормоносодержащих медикаментов (внутривенно и субконъюнктивально), антибиотиков, ранозаживляющих препаратов. При возникновении признаков увеита назначается курс с мидриатиками. Подобные средства используют дважды в сутки 2-недельным курсом.
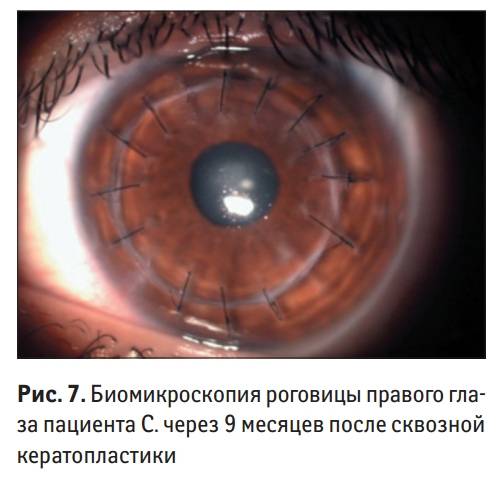
Реабилитационный период способен занять около одного года. Чаще всего швы снимают на 9–12 месяцы после операции.
Восстановление зрения происходит постепенно. В среднем зрительная функция стабилизируется на протяжении 2–3 месяцев. В течение этого срока у прооперированного могут присутствовать искажения изображения, светобоязнь.
Восстановление проходит с назначением инстилляций в конъюнктивальную полость. Пациентам назначаются растворы гормонов, средства, являющиеся заменителями натуральной человеческой слезы. Помимо местных процедур нередко рекомендуется ношение временной корригирующей оптики (с этой целью применяются очки).
Несколько месяцев, последующие за операцией по пересадке роговицы, требуют соблюдения некоторых ограничений:
- Отказа от тяжёлых физических работ, подъёма тяжестей.
- Воздержания от посещений саун, бань, бассейнов, соляриев.
- Обязательного ношения солнцезащитных очков в ясную погоду.
Чтобы избежать любых негативных явлений, необходимо принимать меры профилактики, направленные на защиту от респираторных инфекций, не допускать трения глаз, давления на органы зрения. Пациентам, перенёсшим трансплантацию роговицы, следует спать на животе или на боку со стороны незатронутого глаза, избегать пребывания в загрязнённых и запылённых помещениях.
Виды оперативного вмешательства
Существует несколько способов проведения таких операций. Большинство из них проводится под общим наркозом с помощью фемтолазерного ножа, и все они требуют длительного периода реабилитации.
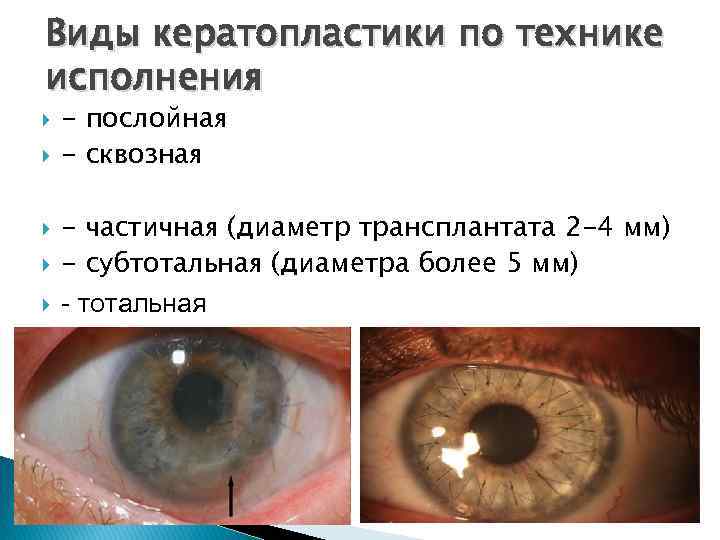
Классификация по объему пересаженного материала следующая.
- Тотальную пересадку, которую проводят при необходимости замены всех слоев роговицы на участке в диаметре больше 9,5 мм и до 12 мм. Иногда (при сильных ожогах) в таких случаях проводят пересадку роговицы частично со склерой.
- Субтотальную кератопластику, ее назначают при необходимости замены участка в диаметре более 6,5 мм.
- Локальную кератопластику или частичную делают при диаметре пересаживаемой склеры не более 4-6,5 мм.
В отношении слоев, подлежащих замене, используют следующую классификацию.
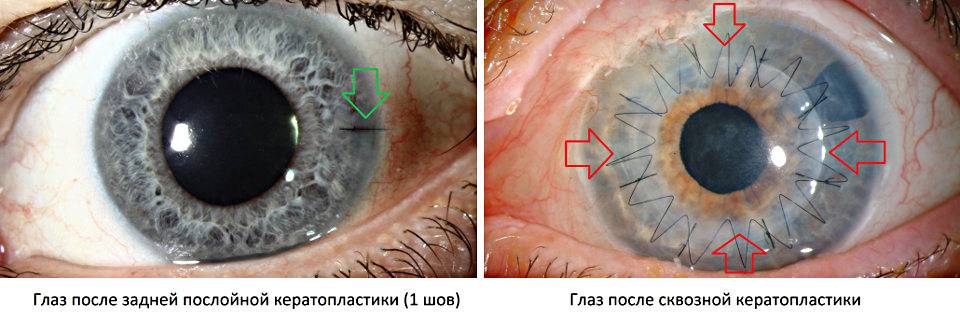
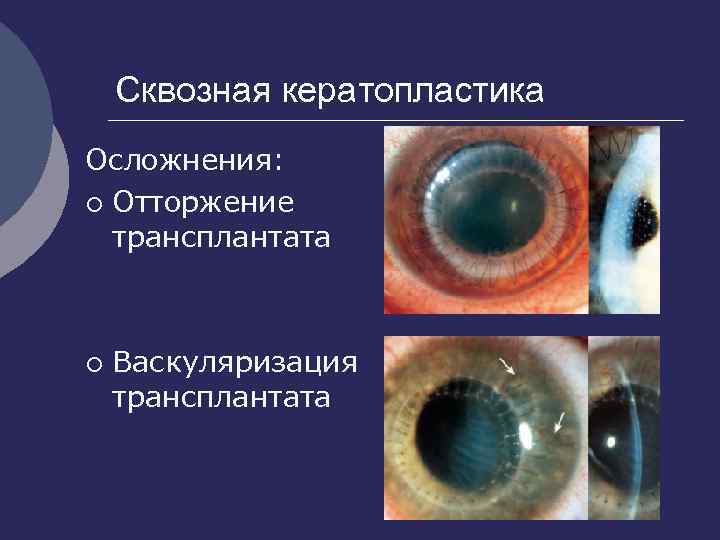
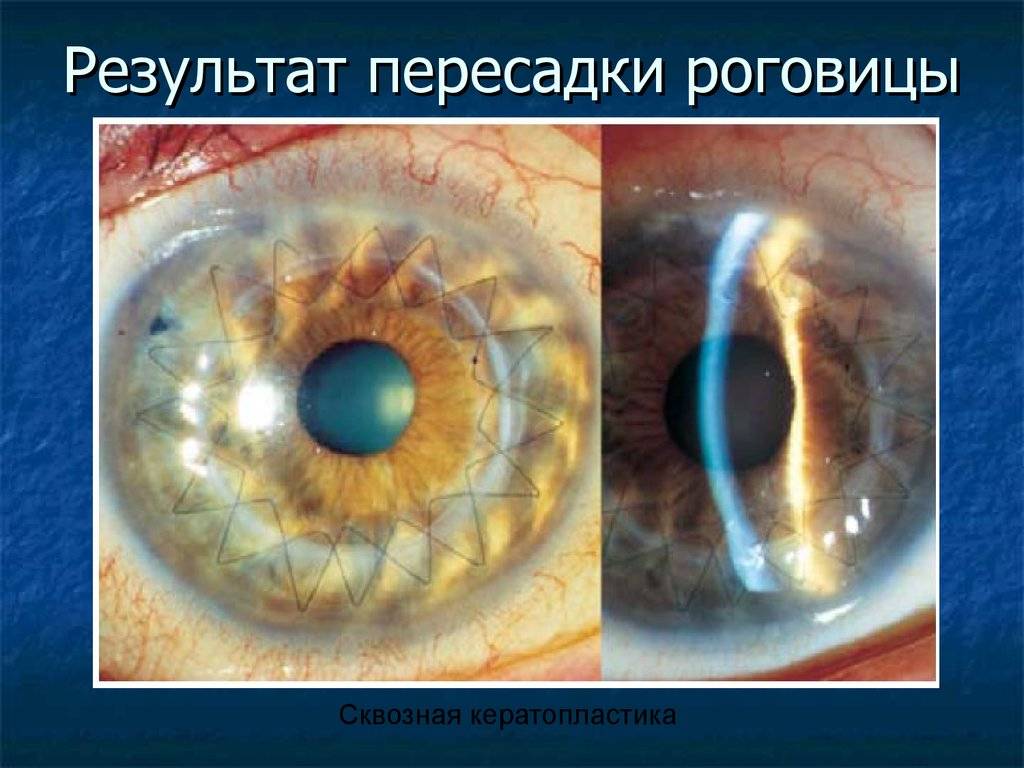
Сквозная кератопластика
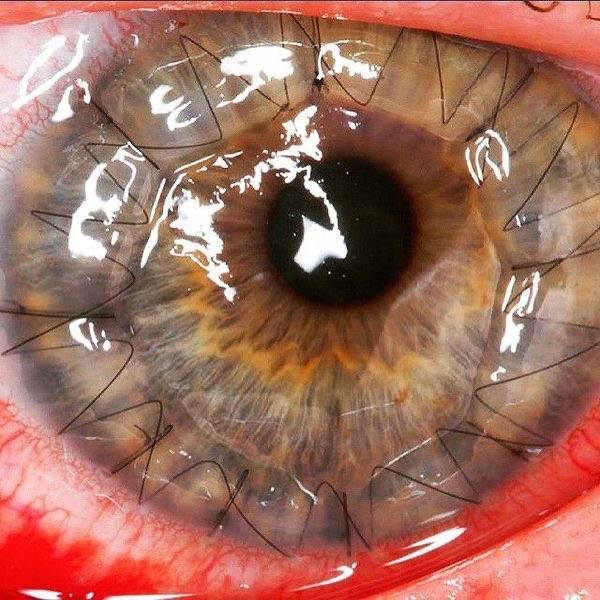
При этом типе операции происходит замена всех слоев роговицы. Она показана при наличии помутнения большой площади роговицы (кератоконус, ожоги, дистрофии).
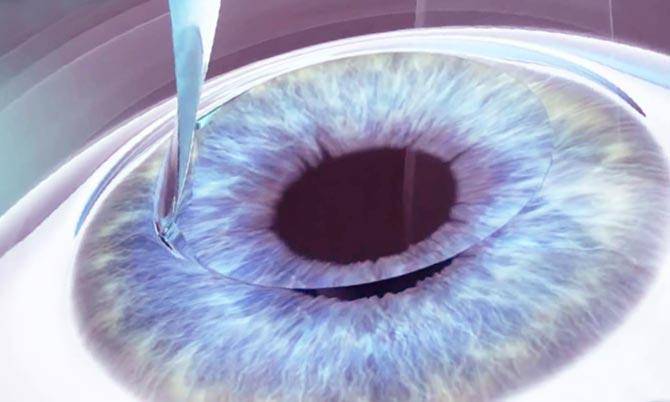
В ходе кератопластики специальным круглым ножом (трепаном) иссекают все слои и на их место ставят трансплантат. Это наиболее часто проводимая операция, сегодня большой популярности набирает использование лазера для ее проведения. Специальный фемтосекундный лазер делает очень точный разрез, его края идеально гладкие, а накладываемые швы тонкие. Это улучшает процесс приживления материала и сокращает период реабилитации после перемещения.
При сквозных заменах роговицы можно также проводить другое оперативное вмешательство: удаление катаракты и замену хрусталика на ИОЛ, иссечение рубцов и спаек в передней камере, переднюю витрэктомию.
Сквозная замена роговицы дает отторжение имплантата в 10-30% случаев.
Послойная кератопластика
Данный метод позволяет замещать не все слои, а только часть, что значительно увеличивает шансы на приживление донорского материала (практически 100%). При этом удается сохранить прозрачность роговицы и избежать астигматизма.
Существует несколько видов данной кератопластики.
- При передней послойной — происходит замена внешних слоев на глубину их поражения.
- При задней послойной кератопластике замещение требуют внутренние слои.
Это сложные операции, так как требуют иссечения пораженного участка реципиента, а также расслоения донорской роговицы на слои. При этом заменяемые лоскуты могут быть различных размеров и находиться в любой части глаза.
Различают еще виды перемещений по их цели.
Так при проведении кератопластики с лечебной целью, вопрос о восстановлении зрения и прозрачности роговицы не стоит, здесь важно иссечь пострадавшие в результате травмы, болезни или ожога ткани, а уже затем после затухания процесса проводят повторную операцию — оптическую кератопластику. При этой операции в качестве цели ставят как раз улучшение оптической среды: создание прозрачной роговицы
Однако нередки случаи, что после первого перемещения трансплантат хорошо приживается, зрение улучшается, а вторая пересадка не требуется.
При косметическом проведении пересадки, операцию проводят на слепых глазах, и о возвращении зрения вопрос не стоит, здесь это косметическая процедура.
Рефракционную кератопластику проводят на здоровых глазах, ее цель – улучшение остроты зрения. Эти операции делают под местным наркозом.
Меры профилактики
Нередко повреждения роговицы встречаются у детей, поэтому родители должны организовать дополнительную защиту глаз малыша во время игр в песочнице или с мелкими игрушками. Если профессиональная деятельность человека связана с потенциальной опасностью, нужно всегда использовать средства защиты. При работе с древесиной и металлом нельзя сдувать щепки и стружку. В быту нужно использовать перчатки, а при работе с щелочами еще и очки.
С любым повреждением роговицы, даже самым незначительным, нужно обращаться к врачу. Офтальмолог проанализирует степень ранения и назначит правильное лечение, которое поможет избежать тяжелых осложнений
Сильные повреждения роговицы могут закончиться полной слепотой, поэтому нужно проявляться осторожность при потенциально опасной работе
Почему мы рекомендуем проводить кератопластику в “Международном Офтальмологическом Центре”
Подготовка к хирургическому вмешательству начинается с проведения полного обследования зрительной системы, которое позволяет врачам определить показания к проведению операции, спрогнозировать ее результат. Наша Клиника располагает всем необходимым оборудованием и материалами для проведения операций плановой пересадки роговицы.
В “Международном Офтальмологическом центре” работают специалисты мирового уровня. В нашей клинике проводятся все виды операций пересадки роговицы.
Сквозная кератопластика – одно из приоритетных направлений деятельности клиники. Операции по пересадке роговицы выполняет офтальмохирург с мировым именем Дементьев Дмитрий Давидович – признанный лидер в области трансплантации роговицы, хирург, регулярно проводящий «живую» хирургию для коллег-офтальмологов на сессиях Американской Академии Офтальмологии, на конгрессах Европейского общества катарактальных и рефракционных хирургов и многих других. Среди коллег-офтальмологов Доктор Дементьев является признанным авторитетом в области лечения пациентов с различными патологиями роговицы. Дмитрий Дементьев – один из немногих российских хирургов, который выполняет не только операции сквозной кератопластики, но и операции пересадки эндотелия, а также операции послойной кератопластики и передней послойной кератопластики.
В «Международном Офтальмологическом Центр» операции сквозной кератопластики проводят также профессор, д.м.н., хирург высшей категории Пивоваров Николай Николаевич и профессор, д.м.н., хирург высшей категории Золоторевский Андрей Валентинович
В ходе операции хирург при помощи микрохирургического инструмента или фемтосекундного лазера формирует роговичный лоскут и отделяет поврежденную часть роговицы. На ее место имплантируется биоматериал – «Материал для восстановления роговицы», который точно соответствует размерам сформированного ранее лоскута. При помощи специально шовного материала он присоединяется к периферической части роговицы пациента. После окончания операции на глаз пациента накладывается повязка или специальная защитная контактная линза.
Кератопластика в нашей клинике выполняется амбулаторно под местной анестезией при помощи современных препаратов, которые не оказывают нагрузку на сердечно-сосудистую систему и хорошо переносятся пациентами разного возраста. После операции и осмотра врача, пациент возвращается домой, что, безусловно, способствует максимально комфортному восстановлению.
Реабилитационный период после кератопластики длится до года, в связи с особенностями строения роговицы. В этот период пациент регулярно наблюдается у своего лечащего врача, который следит за динамикой восстановления. Снятие швов обычно происходит через 6—12 месяцев после операции.
Применяемое современное оборудование, биоматериал для восстановления роговицы, одноразовые инструменты и расходные материалы соответствуют всем мировым стандартам, прошли строгие клинические испытания и имеют необходимые сертификаты и разрешения. Послеоперационные осложнения и восстановительный период сведены к минимуму, достигается максимальный зрительный результат.
У врачей «Международного Офтальмологического Центра» есть постоянный доступ к роговичному банку, и возможность проведения операции зависит только от пожеланий пациента и индивидуальных показаний к проведению кератопластики.
«Материал для восстановления роговицы» отбирается, основываясь на мировых стандартах. Проводятся биологические, вирусологические, исследования эндотелиального слоя клеток, которые дают возможность сделать прогноз о дальнейшей жизнеспособности материала и результатах будущей операции.
«Материал для восстановления роговицы», обладает хорошей приживляемостью, значительно снижен риск возникновения помутнений. Используя такой биоматериал, офтальмохирурги «Международного Офтальмологического Центра» добиваются лучших оптических характеристик зрения после операции.
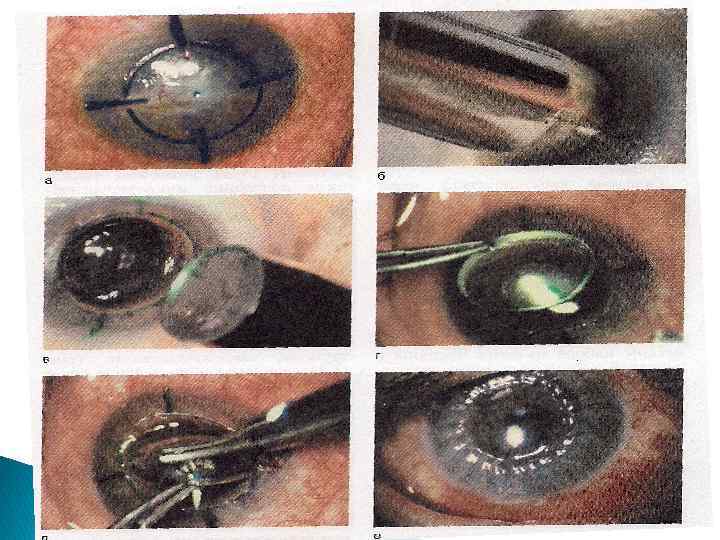
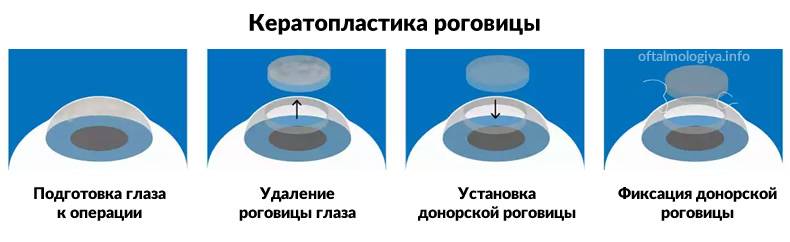
Этапы кератопластики
Пересадка роговицы проводится в амбулаторных условиях. В зависимости от самочувствия пациента и его возраста врач выбирает тип наркоза. Нахождение в стационаре не требуется, спустя несколько часов после вмешательства больного отправляют домой.
Кератопластика проходит в несколько этапов:
- На веко закрепляется фиксирующее устройство, чтобы исключить моргание в процессе коррекции;
- Перед началом операции доктор определяет параметры поврежденной области, подлежащий удалению;
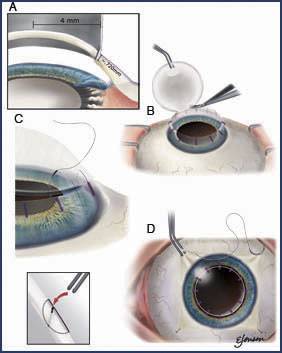
- По результатам полученных измерений формируется роговичный лоскут. Он должен быть на 0,25 миллиметров больше по диаметру области трепанации;
- Удаление поврежденных участков. Лоскут вырезается вручную, автоматически или с помощью вакуумного трепана. Процесс изъятия пораженной области проводится очень аккуратно, чтобы не повредить рядом расположенные структуры. Для защиты хрусталика создают пилокарпиновый миоз, в процессе вмешательства вводят вискоэластик. После наложения швов его замещают солевым раствором;
- Чтобы избежать декомпрессии, которая может спровоцировать выпадение роговицы, выполняют частичную трепанацию и для вскрытия передней камеры используют алмазный нож;
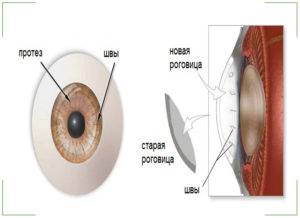
- Следующим этапом является установка имплантата, он должен идеально подходить по размерам удаленному участку;
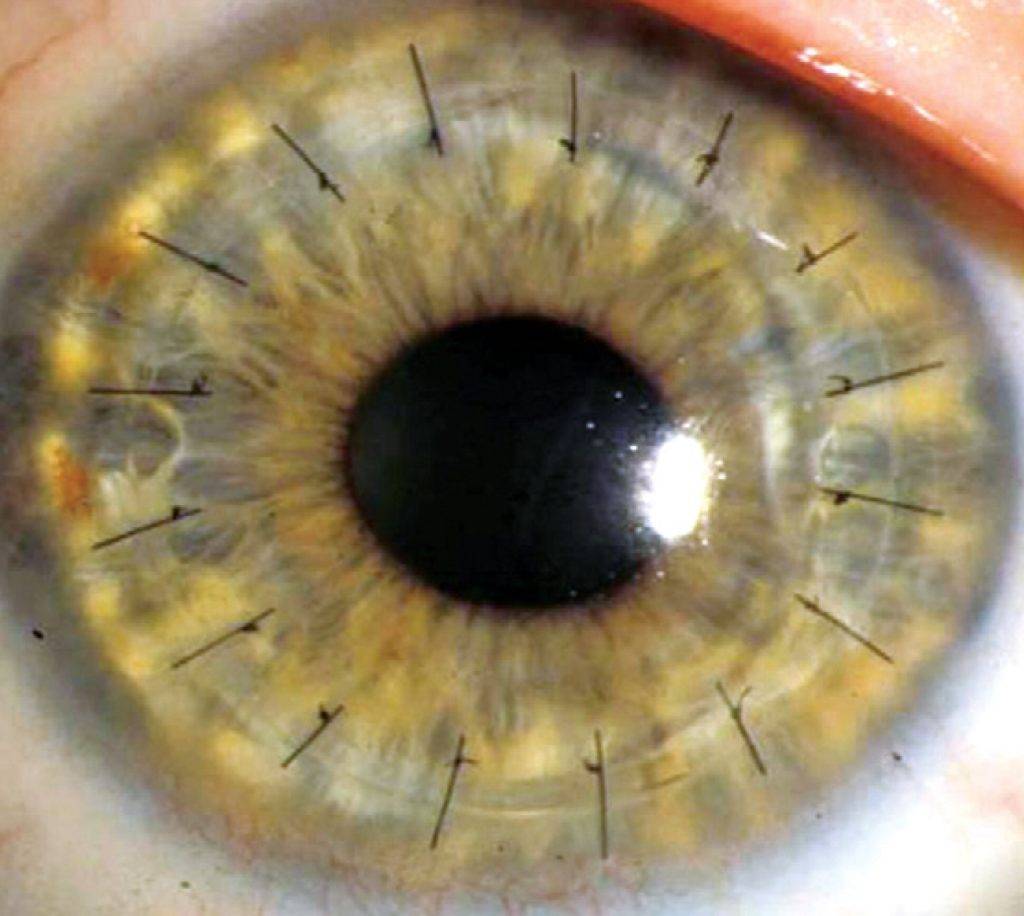
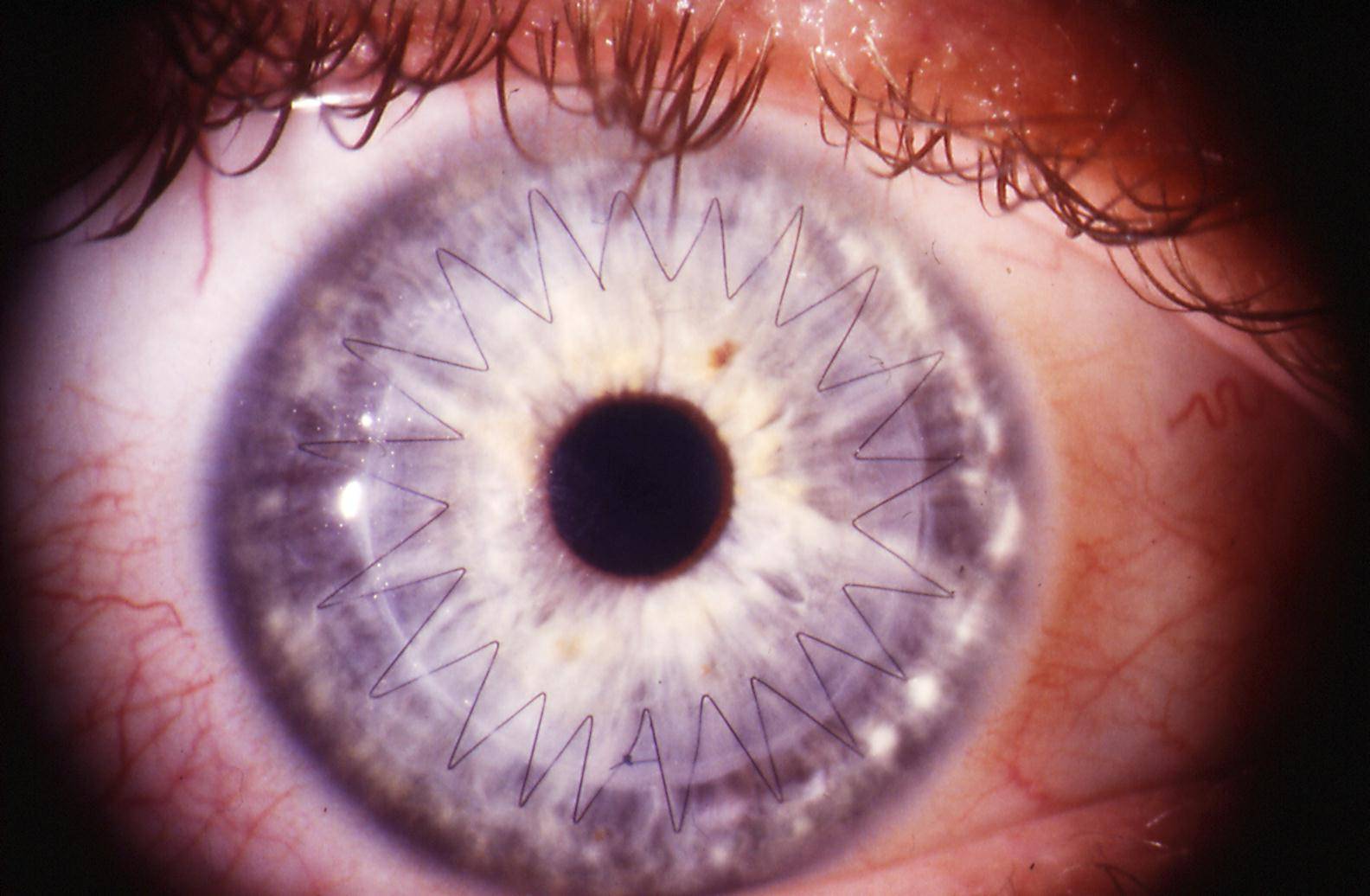
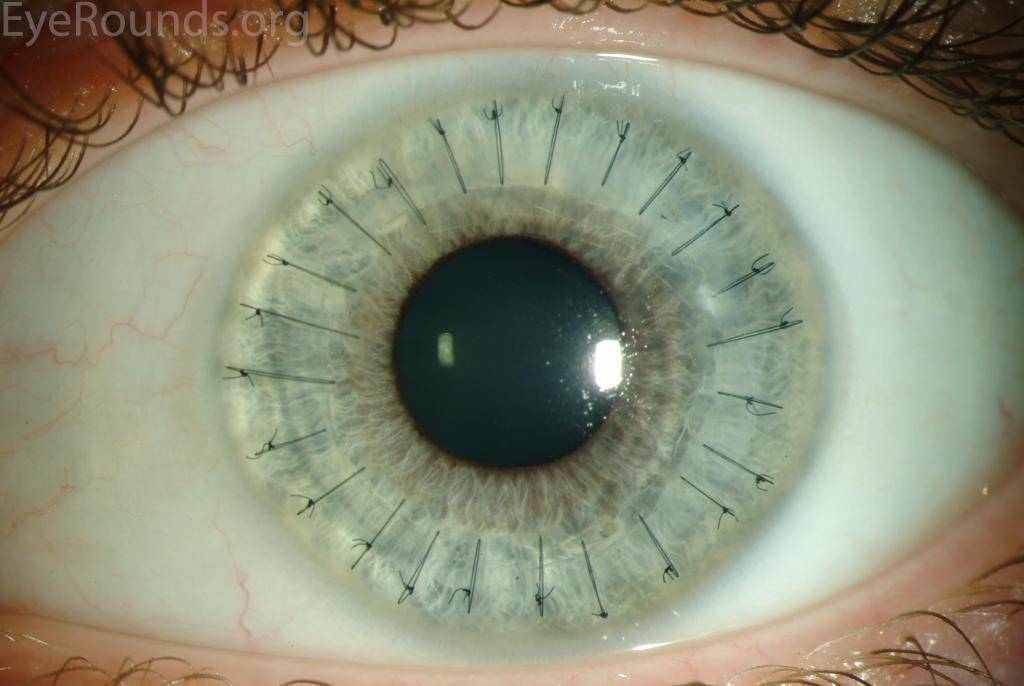
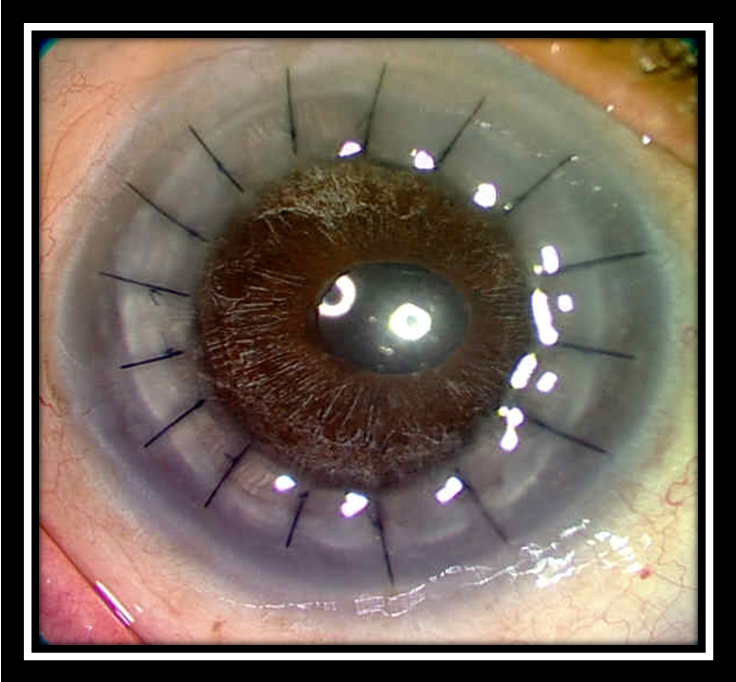
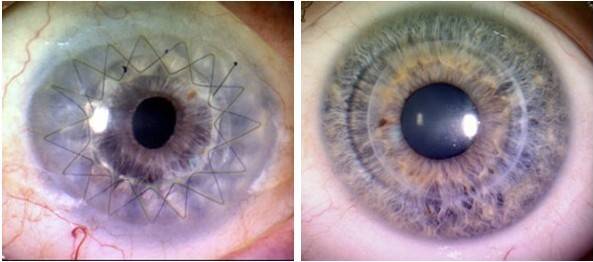
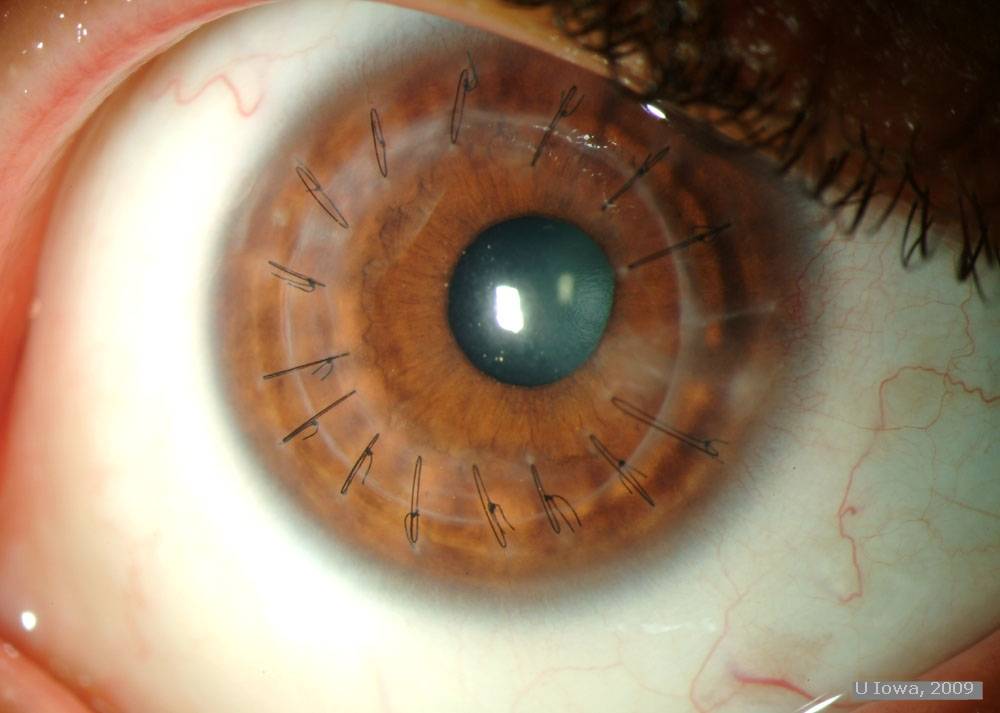
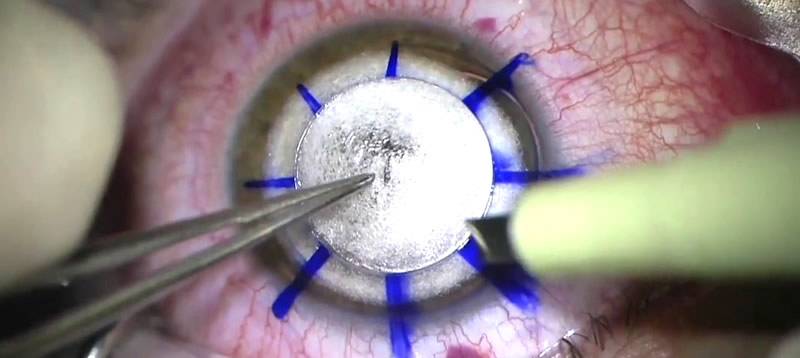
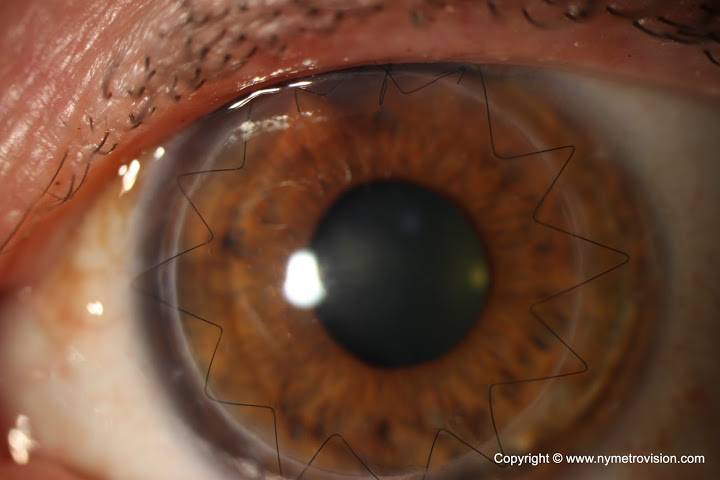
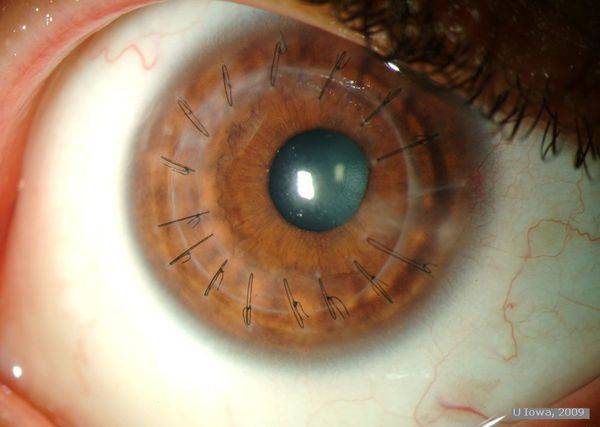
- Уникальным материалом для сшивания трансплантат фиксируют. Как правило, применяют нить тоньше человеческого волоса. Донорский элемент закрепляют с помощью нейлона 10/0 на всю толщину роговой оболочки. Сначала доктор накладывает четыре узловых шва, затем добавляют непрерывный круговой шов и комбинируют их;
- После фиксации на прооперированное око накладывают давящую повязку. В некоторых случаях используют защитные контактные линзы.
Иногда для выполнения коррекции применяют фемтосекундный лазер, обладающий высокой скоростью вырезания лоскута.
К вопросу о цене
При существующем разнообразии контактных линз месячные бюджеты на использование разных моделей будут заметно различаться. В случае с мягкими линзами ежемесячной замены эта сумма, в зависимости от диагноза носителя, будет колебаться от 540 до 1080 рублей за пару. Однодневные линзы, по словам Людмилы Степановой, всегда стоят дороже, и минимальная для Новосибирска сумма в месяц — 1800 рублей для обоих глаз. Мультифокальные и другие сложные линзы обойдутся еще дороже — порядка 4000 рублей в месяц.
Жесткие линзы всегда делаются на заказ, и цена их, в зависимости от диагноза пациента, колеблется от 4000 до 34 000 рублей в год. В годовом пересчете они иногда обходятся дешевле мягких. В практике нашей собеседницы были случаи, когда люди переходили на жесткие линзы из соображений экономии. Впрочем, терпеть первоначальный дискомфорт ради этого готовы далеко не все.
Часто задаваемые вопросы
Бывают осложнения после трансплантации роговицы?
Как и при любом оперативном вмешательстве, при проведении кератопластики возможны нежелательные эффекты. Существуют риски, связанные с анестезией, инфицированием, разрывом швов, кровотечением. Послеоперационные осложнения связаны с отторжением донорских тканей. В отдельных случаях у пациента может развиться астигматизм, повышается внутриглазное давление, появляется макулярный отек сетчатки глаза.
Какой материал используют для замены роговичных тканей?
Для замены поврежденных участков используют уникальный донорский материал. Офтальмологический трансплантат имеет разрешительные документы и сертификаты. Качество изделий подтверждено вирусологическими и биологическими испытаниями. Снижен риск возникновения помутнений и других осложнений, здоровый материал для восстановления роговичных тканей прекрасно приживается и дает возможность отлично видеть.
Какова длительность реабилитационного периода?
После оперативного вмешательства и врачебного осмотра пациент отправляется домой. В течение года после кератопластики необходимо наблюдаться у специалиста. Такой продолжительный период связан со спецификой строения роговицы и необходимостью следить за процессом приживления донорских тканей. Швы снимаются через 6-12 месяцев после трансплантации. Сразу после операции на глазу необходимо отказаться от подъема тяжестей и других физических нагрузок.
Какие способы кератопластики используют в Москве?
Традиционные методы трансплантации роговицы совершенствуются. В Москве роговичные диски иссекают не металлическим ножом-трепаном, а с помощью фемтосекундного лазера. Благодаря этому повышается точность среза, лучше приживаются донорские ткани, укорачивается послеоперационный период, исключаются многие осложнения.
Какие задачи решает трансплантация роговицы?
Хирургическое вмешательство решает следующие задачи:
- Реконструкция глаза, удаление деформированных и поврежденных тканей, улучшение внешнего вида.
- Абсолютное либо частичное избавление от серьезных недугов. Трансплантация донорских тканей проводится при опухолях, язвах, кистах и перфорациях роговицы. Успешно восстанавливаются поврежденные ткани после перенесенных кератитов, сложнейших ожогов и в других случаях.
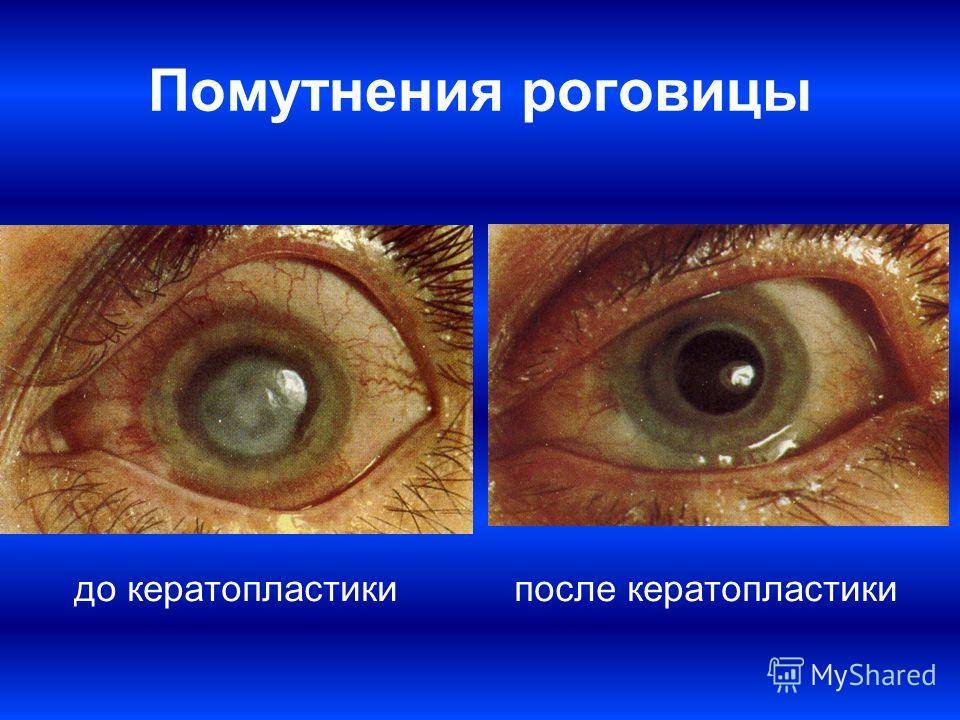
- Восстановление прозрачности роговицы улучшает остроту зрения. Микрохирургическая операция избавляет от бельма на глазу, от помутнений роговичных слоев и от других патологических процессов. У 90% пациентов улучшается острота зрения.
Где лучше делают кератопластику?
В Москве открыто множество высококлассных учреждений, которые работают по мировым стандартам, имеют соответствующие сертификаты и удостоверения. В клинике ЦЭЛТ оперируют офтальмологи с успешным опытом проведения трансплантаций. К минимуму сведен реабилитационный период, благодаря использованию фемтосекундного лазера. В качестве трансплантата используется только материал высокого качества, прошедший клинические испытания. Гарантируется индивидуальный подход к каждому клиенту, учитываются все пожелания к проведению операции.
Когда показана послойная кератопластика?
Передняя послойная кератопластика – микрохирургическая операция, в процессе которой иссекаются только верхние роговичные слои. По сравнению со сквозной пересадкой роговицы не нарушается строение переднего сегмента глаза, исключен риск отторжения, у пациента меньший астигматизм. Данные операции устраняют только поверхностные помутнения роговичных слоев. Основные показания – поверхностные ожоги, начальные дистрофические изменения и пр. Во всех остальных случаях показан метод сквозной пересадки трансплантата.
Ход операции
Возможные техники и методики, которые используются:
- сквозная;
- послойная;
- лазерная.
Требования к донорскому материалу при послойной технике менее жесткие, т. к. один из слоев роговицы, используемой при сквозной кератопластике, более чувствителен к негативным факторам.
Общие этапы:
- вводится местная или общая анестезия;
- пациент должен находиться в горизонтальном положении, при этом голова фиксируется;
- органы зрения обрабатываются специальным средством;
- накладывается трансплантат.
Сквозная операция
Для проведения сквозной кератопластики используется ткань толщиной до 600 мкм. Высокая эффективность операции по пересадке роговицы обусловлена тем, что эта часть органа зрения не содержит кровеносных сосудов. В результате донорская ткань приживается хорошо. Роговица меняется полностью.
Для сквозной кератопластики используется ткань.
Послойная трансплантация
В основе метода лежит частичная замена тканей.
Возможные варианты:
- Передняя глубокая кератопластика роговицы. Удаляют ткань по всей толщине, кроме десцеметовой мембраны, эндотелия.
- Задняя послойная кератопластика. Проводится пересадка только задних слоев.
Лазерная кератопластика
Применяется фемтосекундный лазер. Преимущества метода – высокая точность, низкий риск развития осложнений. Принцип проведения операции с помощью лазера основан на разделении слоев благодаря образованию пузырьков воздуха в структуре тканей.
Лазерная кератопластика проводится в крупных специализированных центрах.
Специальность:
Хирурги:
АкушерГинекологКардиохирургЛОР (оториноларинголог)МикрохирургМаммологНейрохирургОнкохирургОнкогинекологОртопедОфтальмологПластический хирургПроктологРентген – хирургСосудистый хирургТравматологТоракальный хирургУрологХирургЧелюстно – лицевой хирургЭндокринный хирург
Терапевты:
АллергологВенерологГастроэнтерологГепатологГематологГенетикДерматологИммунологИнфекционистКардиологКосметологМорфологНаркологНеврологНефрологОнкологПульмонологПсихиатрРадиологРевматологТерапевтФтизиатрХимиотерапевтЭндокринолог
Педиатры:
Детский аллергологДетский гематологДетский дерматологДетский иммунологДетский неврологДетский онкологДетский ортопедДетский стоматологДетский травматологДетский хирургПедиатр
Стоматологи:
Диагностические манипуляцииПротезированиеСтоматолог ортопедСтоматолог терапевтСтоматолог хирургЭстетическая стоматология
Диагностика и лечение:
КТЛабораторная диагностикаМРТ РентгенУЗИФункциональная диагностика-ЭКГ-ЭЭГЭндоскопия–Бронхоскопия–Колоноскопия–Гастроскопия (ФГДС)Другие услуги
Подготовка и проведение трансплантации
Ели офтальмолог принимает решение, что пациенту необходима пересадка роговицы, начинается подготовка к операции. Из-за особенностей строения и функционирования роговичной оболочки нет необходимости предварительно проверять на совместимость ткани донора и реципиента, что существенно упрощает процедуру и снижает ее стоимость.
Перед операцией человек проходит комплексное медицинское обследование, где оценивают функции всех жизненно важных органов, а при выявлении проблем, проводят их коррекцию или лечение
Также очень важно перед оперативным вмешательством пройти и полное офтальмологическое обследование на предмет выявления возможных абсолютных или относительны противопоказаний к трансплантации. К таким можно отнести, например, болезни век, воспаление мейбомиевых желез, конъюнктивит и другие инфекционные поражения, заворот век, неправильный рост ресниц, болезни слезного аппарата, тяжелая степень глаукомы
По возможности проводится коррекция и лечение выявленных патологических состояний и только потом пациенту назначают дату операции.
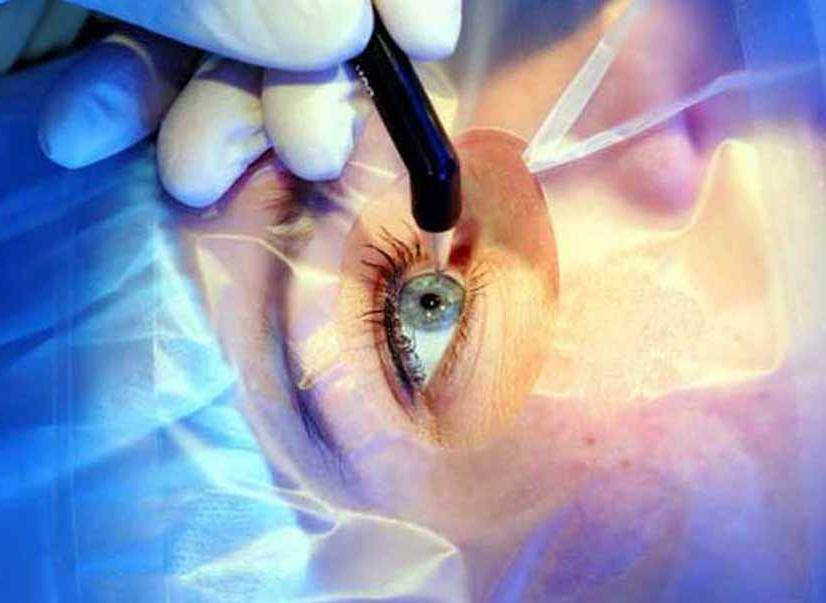
Оперативное вмешательство проводится только в стационарных условиях. На пребывание в клинике выделяют, как правило, один день без последующей госпитализации. Трансплантацию проводят как под общим наркозом, так и под местной анестезией. В каждом случае выбор метода обезболивание осуществляет врач в индивидуальном порядке.
На этапе предоперационной подготовки хирург-офтальмолог точно определяет, какую часть роговицы необходимо удалить, соответственно, он готовит и трансплантат, который будет точно отвечать по размерам и форме удаляемому участку.
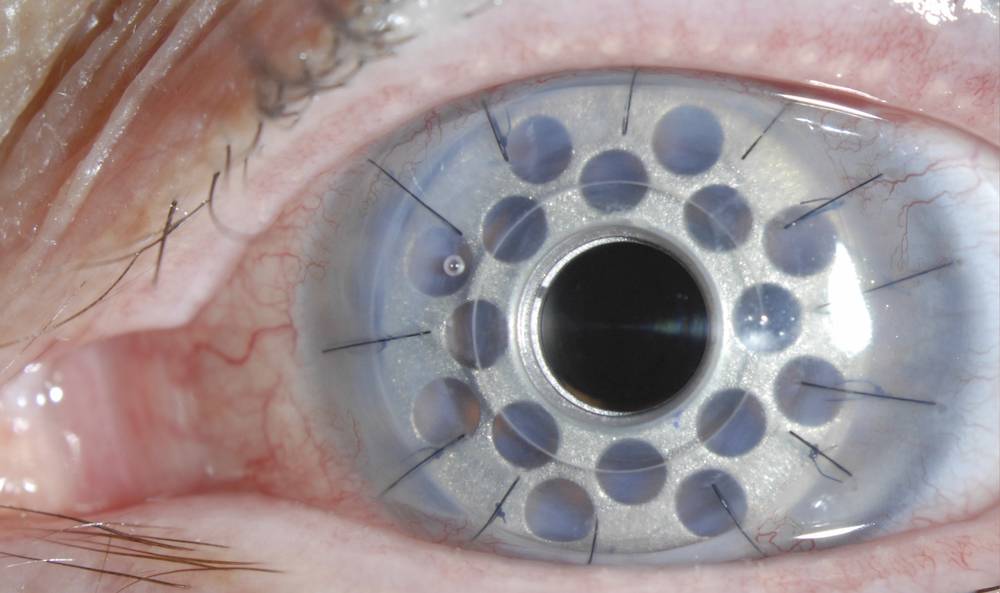
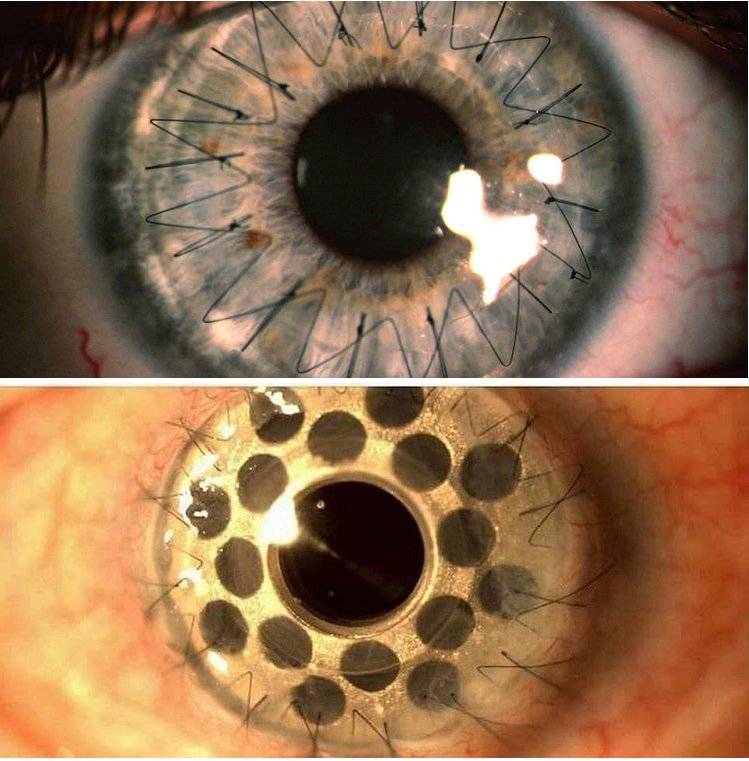
Все действия хирург осуществляет под операционным микроскопом. Глаз пациента фиксируют в широко открытом положении с помощью векорасширителя. Фемтосекундным лазером врач удаляет больной участок роговицы, на место которого накладывается подготовленный донорский трансплантат. Пересаженный биоматериал фиксируемся швами по всему контуру.
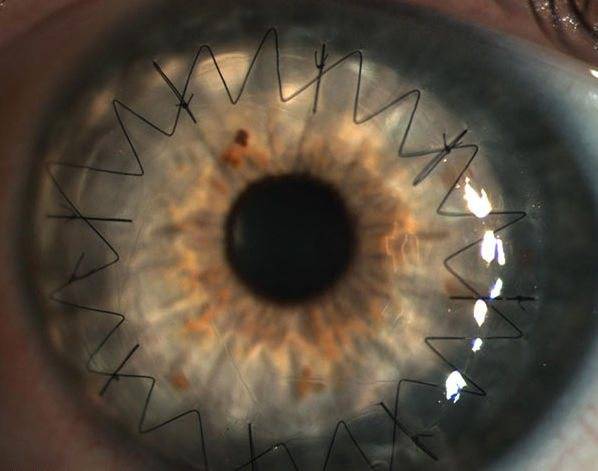
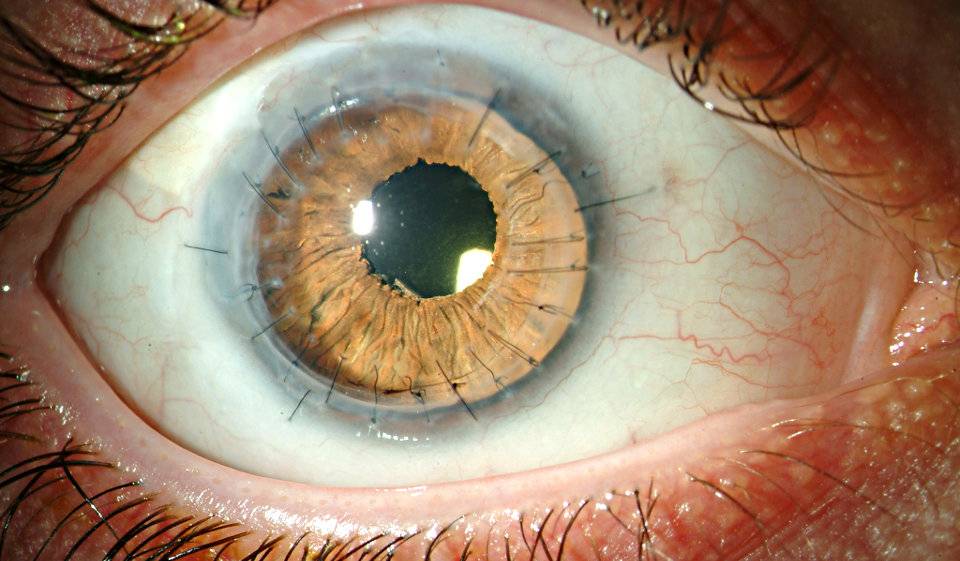
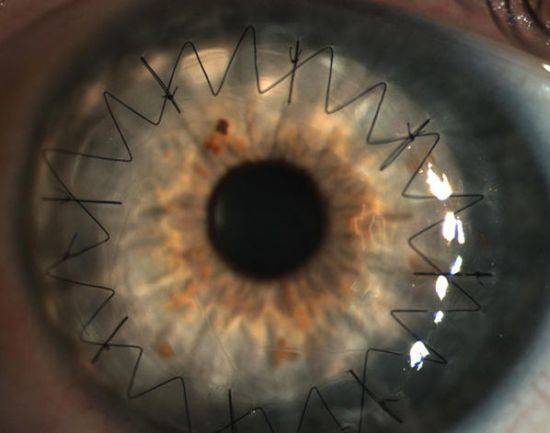
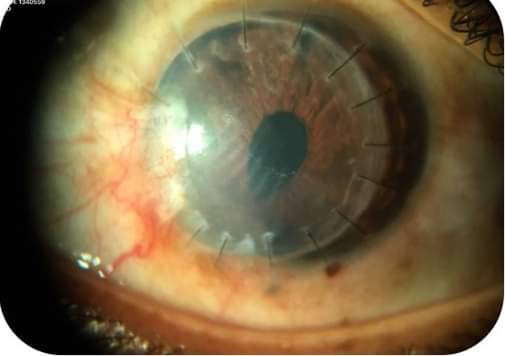
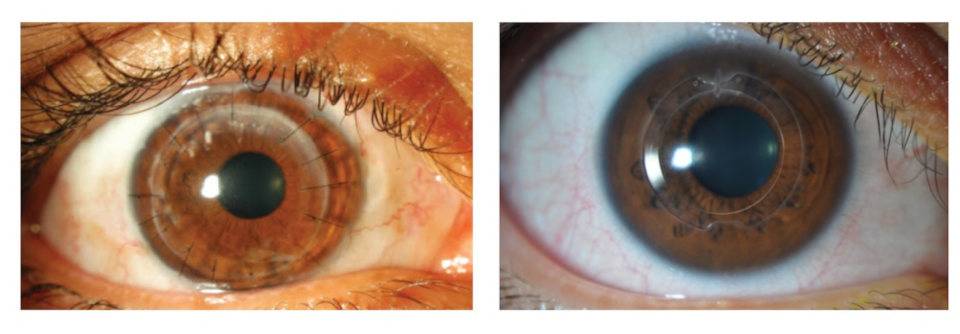
На фото хороши видны швы по всему контуру роговичного трансплантата
Швы снимают не раньше 4 месяцев после операции. Полное выздоровление и возобновление зрительных функций может длиться больше года и зависит от глубины операции и ее вида.
На протяжении нескольких дней после кератопластики пациент должен пребывать под врачебным контролем и регулярно посещать осмотры и перевязки. Обязательно назначают прием антибактериальных средств и глюкокортикоидных гормонов, средств для ускоренного заживления послеоперационной раны в виде глазных капель, иногда и внутрь. Все это время прооперированное глазное яблоко находится под стерильной повязкой.
После выписки человек продолжает послеоперационный уход и восстановление самостоятельно, строго следую врачебным рекомендациям.
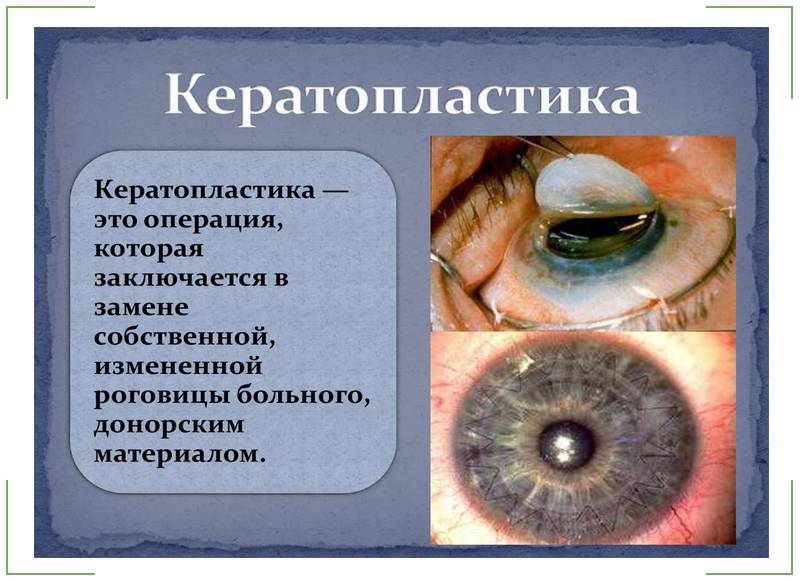
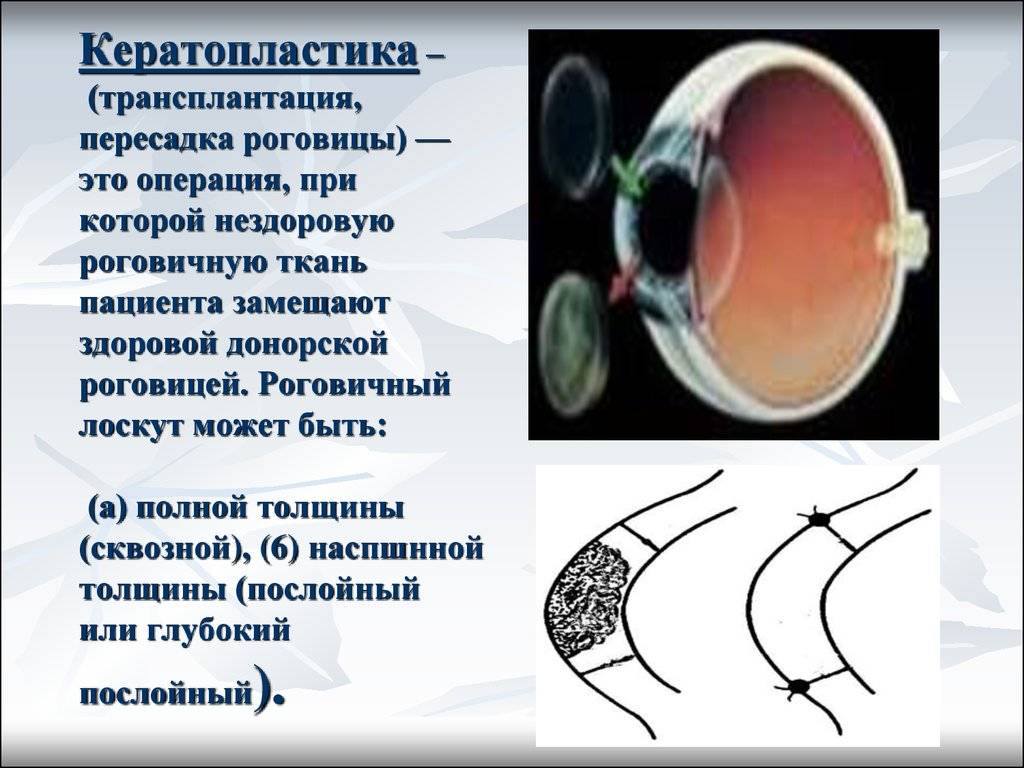
Что такое кератопластика роговицы
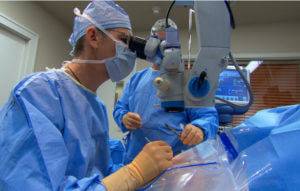 Кератопластика роговицы — сложная хирургическая операция
Кератопластика роговицы — сложная хирургическая операция
Кератопластика – это любая хирургическая операция на роговице глаза человека. Основное, на что направлено ее проведение, это:
- восстановление функций и формы роговой оболочки;
- терапия врожденных патологий роговицы;
- устранение ее приобретенных дефектов.
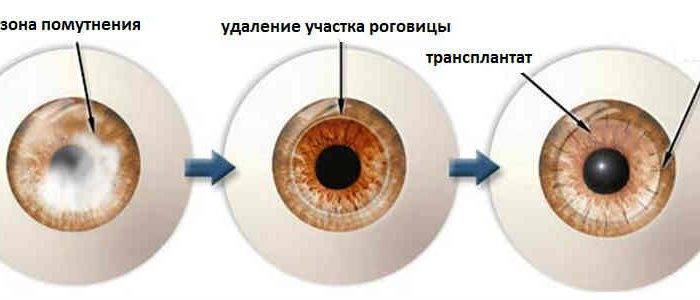
В связи с уникальностью роговой ткани операции на ней проводятся с одной целью – удалить поврежденную часть и пересадить новую, нормально функционирующую роговицу.
Уникальные свойства последней заключаются в том, что данная часть глаза не имеет кровяной системы снабжения, вследствие чего она очень легко «приращивает» к себе пересаженные элементы. К слову, в качестве элементов пересадки могут выступать:
- либо донорская роговица;
- либо искусственные трансплантаты.
Сам процесс пересадки роговой ткани проходит под местной анестезией, реже – под общим наркозом. Благодаря тому, что кератопластика несложна в проведении и не имеет особых осложнений, она очень востребована в офтальмологической сфере медицины.
Стоит отметить, что данный вид операций на глаз имеет ряд классификаций. Основные из таковых следующие:
- по виду трансплантата – донорская или искусственная кератопластика;
- по степени поражения роговицы – тотальная (пересаживается вся роговая оболочка глаза) иди частичной (пересаживаются отдельная часть или части ткани);
- по преследуемым целям – оптическая (связана с восстановлением функций зрения), косметическая (применима для
- устранения косметических дефектов) и лечебная (проводиться для остановки развития недугов роговицы и ее восстановления).
В любом случае, необходимость назначения кератопластики может определить только профессиональный офтальмолог, основываясь на своих наблюдениях пациента и медицинской практике терапии имеющихся у него недугов.
Пересадка эндотелия
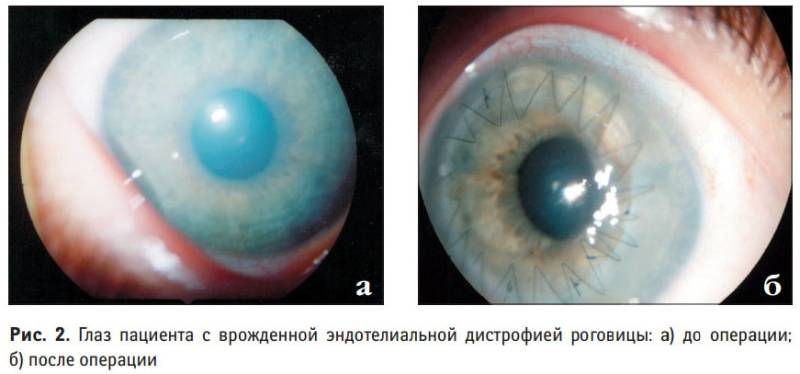
Новый, современный вид кератопластики, который применяют для восстановления прозрачности роговицы при эндотелиально-эпителиальной дистрофии роговицы. Задняя поверхность роговицы человека выстлана монослоем клеток, которые называют эндотелием. Эти клетки выполняют барьерную функцию: препятствуют проникновению внутриглазной жидкости в толщу роговицы. Их особенностью является невозможность восстановления. Другими словами, если часть клеток в результате воспаления или травмы гибнет, то оставшиеся клетки не в состоянии полноценно осуществлять трофику роговицы, последняя отекает, теряет прозрачность. У больных существенно снижается острота зрения, развивается выраженный болевой синдром. Это тяжелое заболевания развивается у больных вследствие перенесенных тяжелых глазных операций или глазных воспалительных заболеваний (увеита, иридоциклита, кератита различной этиологии). Часто заболевание сопровождается повышенным внутриглазным давлением. Эндотелиальная дистрофия роговицы наиболее распространена у пожилых людей в связи со значительной физиологической потерей эндотелиальных клеток. Через утолщенную отечную роговицу не могут правильно проходить внутрь глаза лучи света, чтобы формировать изображение на сетчатке, что приводит к сильному снижению зрения. В тяжелых случаях происходит формирование булл (пузырьков на передней поверхности роговицы). Разрыв буллы вызывает сильнейший дискомфорт и болевой синдром.
На видео – Комбинированная операция: факоэмульсификация катаракты с имплантацией ИОЛ + эндотелиальная пересадка роговицы
Задняя кератопластика предполагает замену только эндотелиального пласта измененной роговицы больного. При этом толщина донорского трансплантата составляет 110-140 мкм. Необходимо отметить, что такой вид хирургического вмешательства проводят в нескольких клиниках России.
Вылечить консервативным путем заболевание невозможно. При дистрофии роговицы единственный способ восставить зрение и избавиться от болевых ощущений – проведение операции по пересадке роговицы (кератопластики).
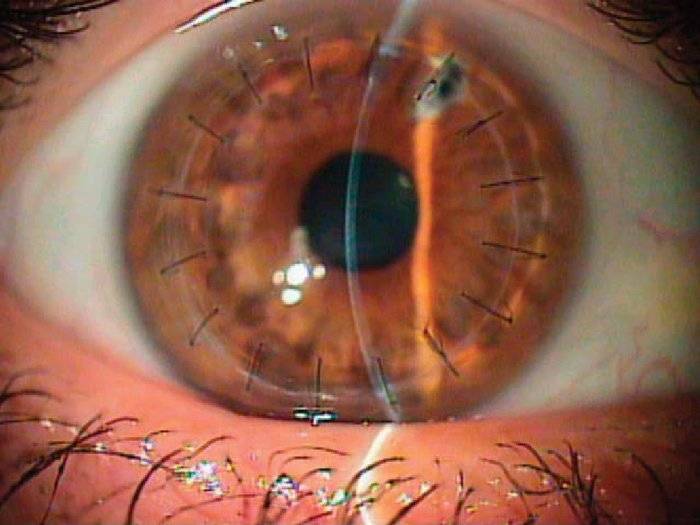
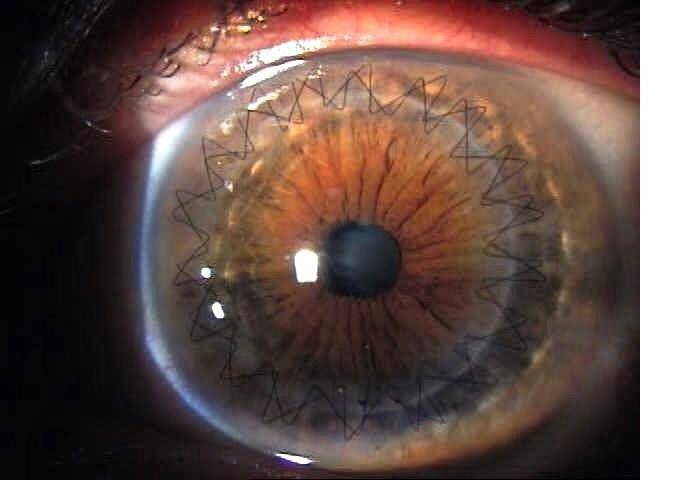
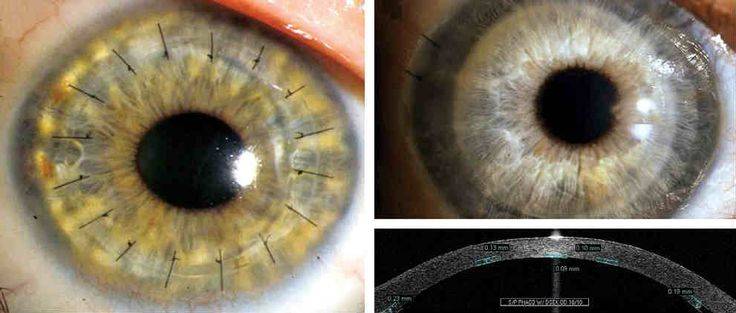
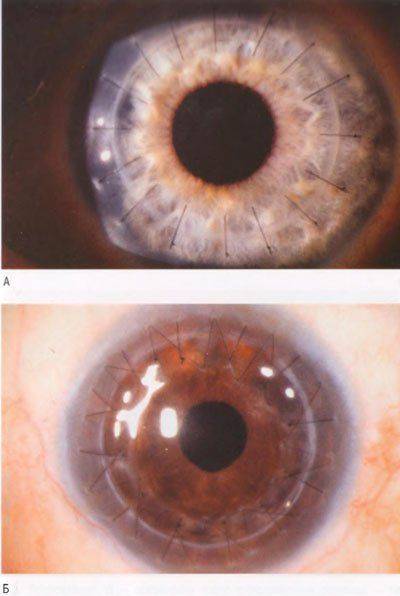
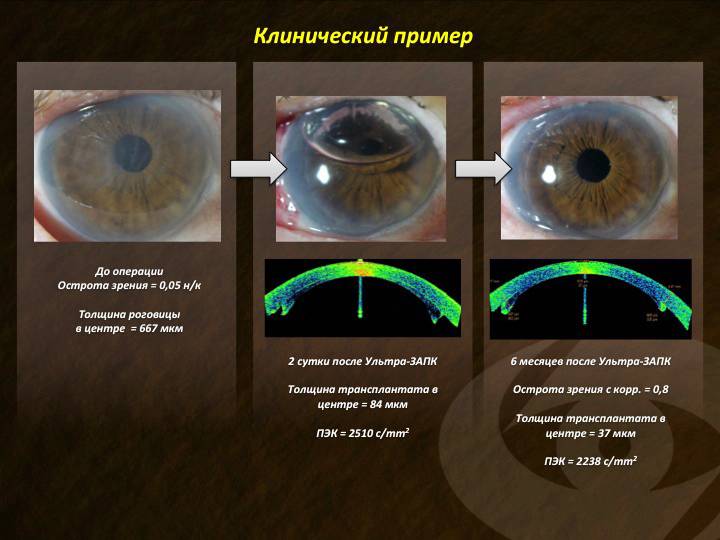
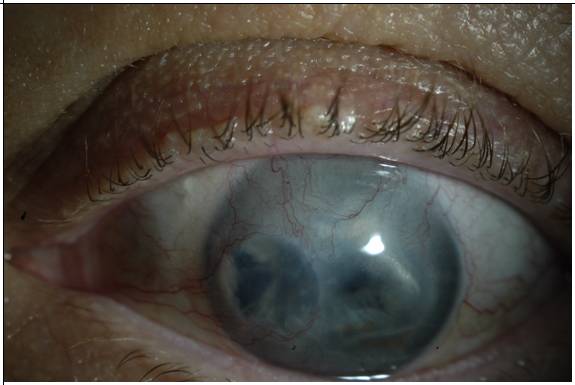
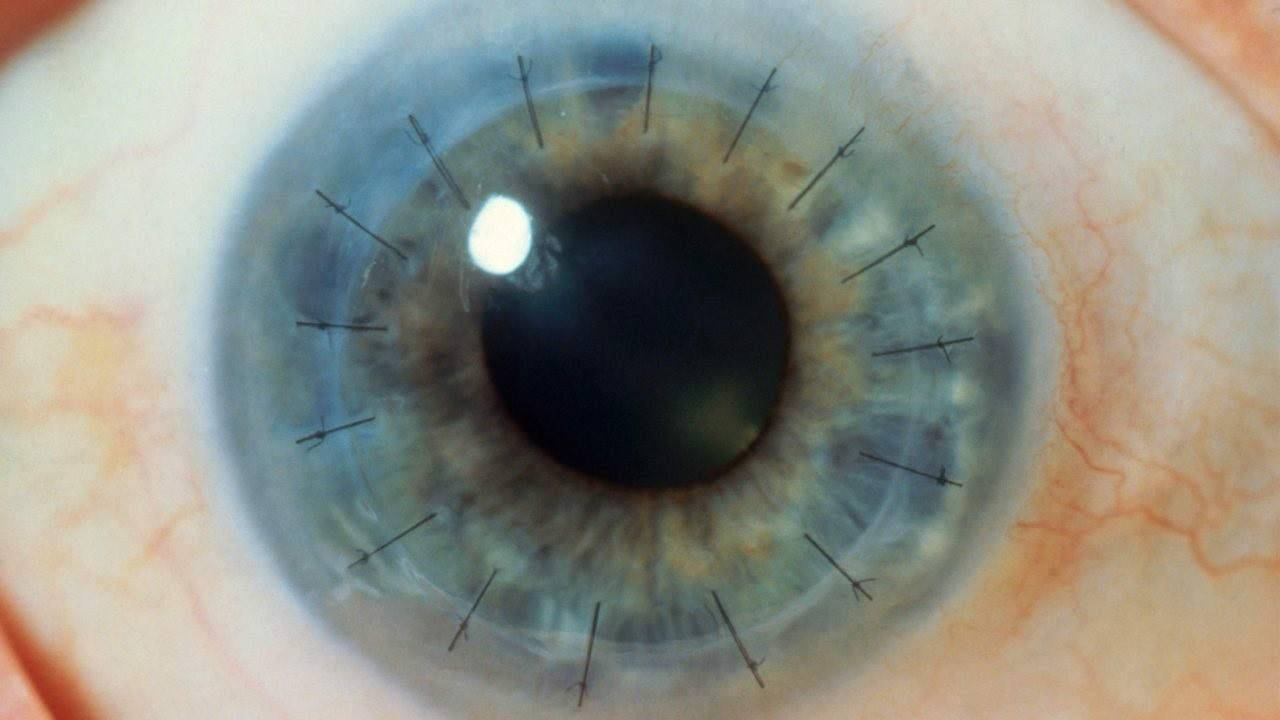
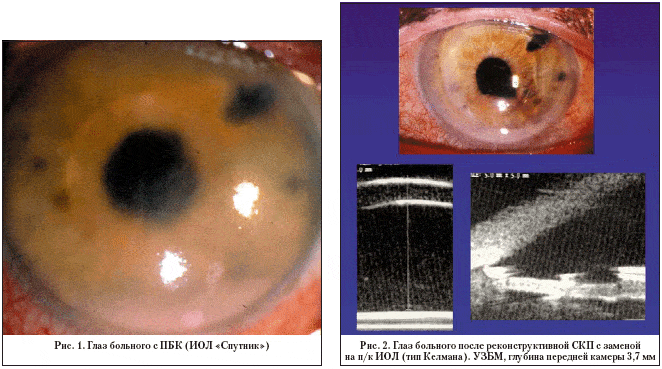
Глаз с развившейся эндотелиально-эпителиальной дистрофией роговицы. Видна отечная, тусклая роговица. Острота зрения до операции 0.07–0.09.
Больному выполнена сквозная субтотальная кератопластика. Трансплантат прозрачный, виден обвивной непрерывный шов. Острота зрения с коррекцией 0.8.
Отдельно следует остановиться на описании донорского материала для проведения кератопластики. В нашей клинике мы применяем консервированную донорскую ткань. Ее особенностью является полная стерильность, апирогенность, сниженная иммунная активность. Подобный материал широко применяется для проведения кератопластик практически во всех ведущих клиниках мира.
Читать также:
- Кератопластика
- Кератопротезирование
- Диагностика зрения
Можно ли пересадить донорский глаз?
Пересадка целого донорского глаза невозможна ввиду того, что подобная операция является невероятно сложной. Есть множество нюансов, против которых современные медики бессильны.
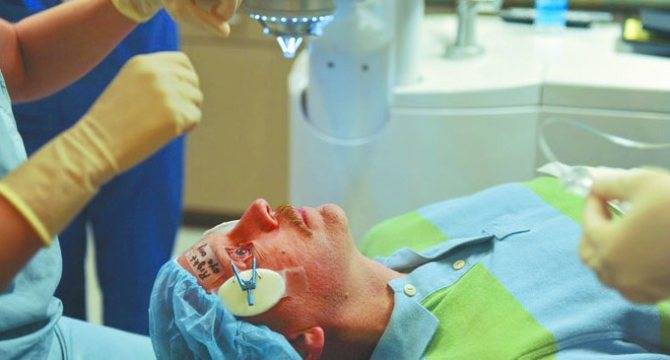
Вот лишь некоторые из них:
- Из-за высокого уровня антигенности зрительного органа (глаза) происходит его отторжение, поэтому пересадка донорского органа зрительного виденья, как и его дальнейшая установка, не могут быть произведены.
- Сложность сосудистого аппарата зрительного органа обусловлена огромным количеством питающих так званых кровеносных каналов, из которых он собственно и состоит. Даже электронные ультрасовременные микроскопы и самые новейшие компьютеры, модное медицинское оборудование не помогут произвести соединение этих каналов.
- Как известно, передача информационных импульсов с сетчатки в головной мозг осуществляется через важный орган — зрительный нерв. В дальнейшем происходит её интеграция в изображение, за которую отвечают импульсы, поступающие соответственно от самих нейронов.