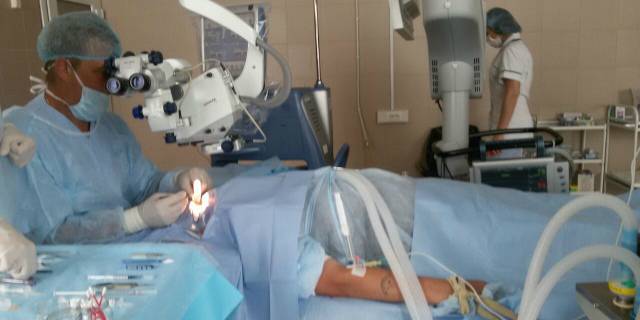
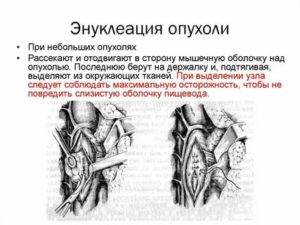
Послеоперационный период
После проведения подобной операции больному могут назначать специальные препараты, которые остановят развитие воспалительного процесса. К подобным препаратам можно отнести: антибиотики, мази, гели или капли. В редких случаях искусственный глаз может смещаться и вызывать у пациента боль. Если вы столкнулись с подобными проблемами, тогда необходимо обратиться к специалистам, которые проведут дальнейший осмотр.
Чаще всего в подобных случаях назначают повторную операцию. Энуклеация глазного яблока на сегодняшний день проводится во многих офтальмологических клиниках
Во время выбора клиники в обязательном порядке обращайте свое внимание на оборудование. Стоимость проведения операции по удалению глаза зависит от клиники, которую вы выбрали
https://youtube.com/watch?v=rl7wFqxKloU
Теперь вы знаете, как проходит операция по удалению глаза и при каких показаниях его необходимо удалять. Надеемся, что эта информация была полезной и интересной.
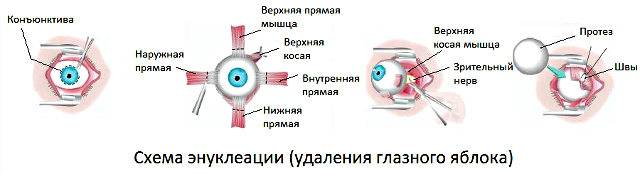
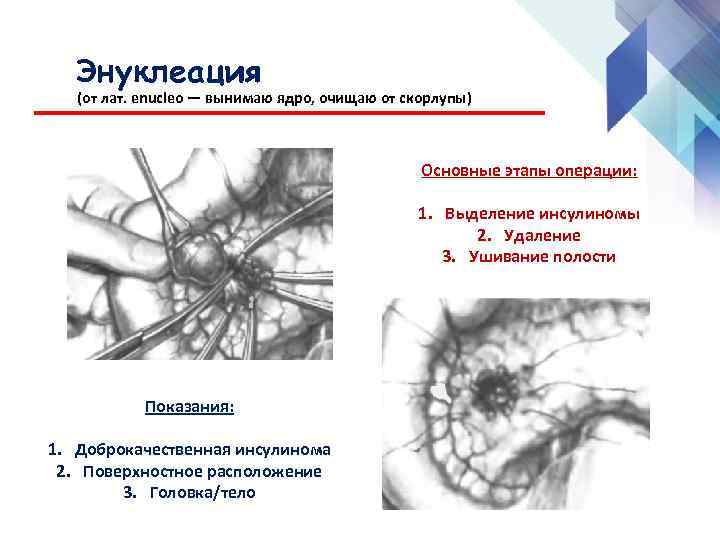
Энуклеация глаза — это операция удаления глазного яблока.
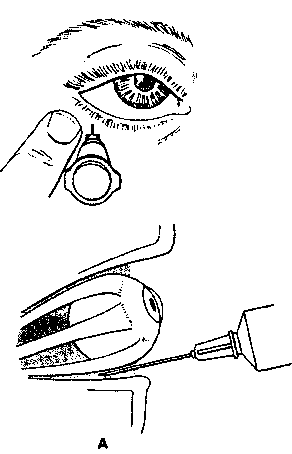
Энуклеация глаза показана при травматическом иридоциклите в случае угрозы симпатического воспаления здорового глаза, внутриглазной злокачественной опухоли, при болях в ослепшем глазу. Операцию производят обычно под местной анестезией. Расширив векорасширителем глазную щель, надрезают конъюнктиву у лимба и отсепаровывают ее от склеры (см. Глаз); при помощи крючка выделяют каждую из прямых мышц и отсекают их от склеры; изогнутыми ножницами, введенными за глаз, пересекают зрительный нерв и удаляют глазное яблоко. На оперированный глаз накладывают давящую повязку.
Фельдшер ассистирует во время операции и в послеоперационном периоде производит перевязки с закапыванием 30% раствора сульфацил-натрия.
Через неделю производят протезирование глаза.
Энуклеация глаза (enucleatio bulbi; лат. enucleare — извлекать ядро) — операция удаления глазного яблока.
Показания: внутриглазная опухоль, травматический иридоциклит с потерей зрения при угрозе симпатического воспаления другого (здорового) глаза, боли в ослепшем глазу и др.
Операция противопоказана при панофтальмите (см.) во избежание распространения инфекции в ткани глазницы и головной мозг.
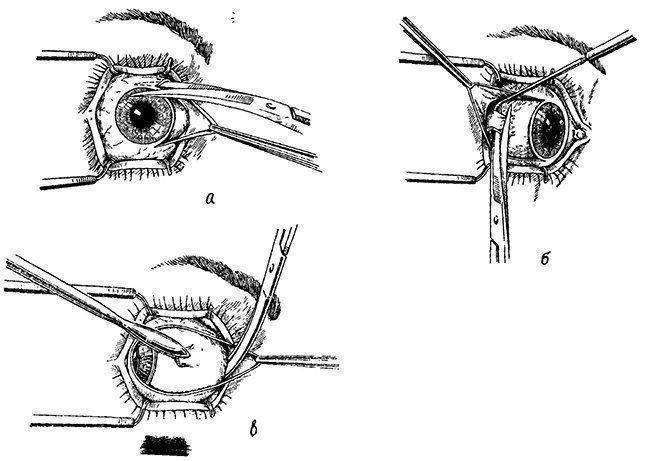
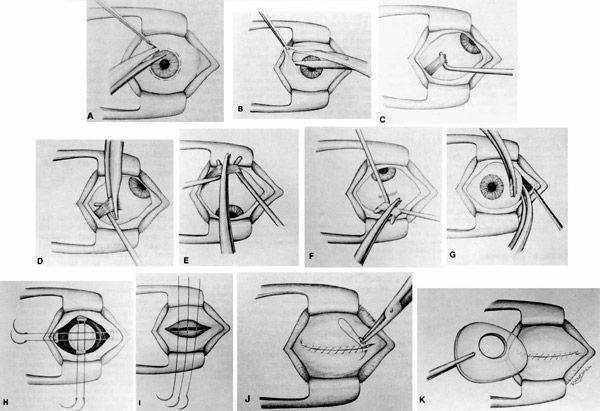
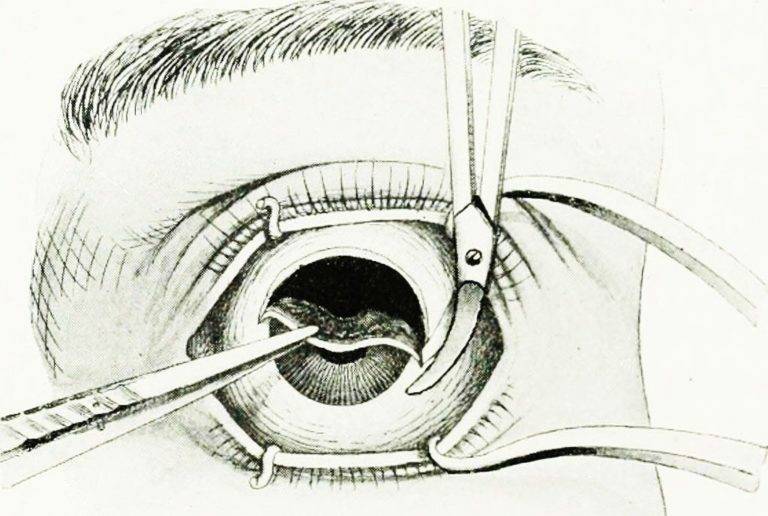
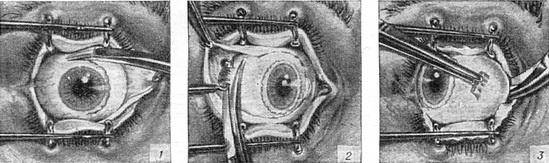
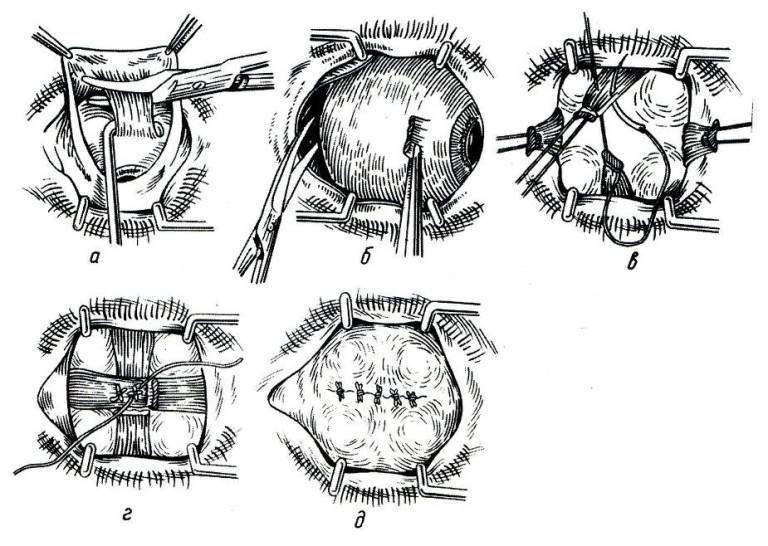
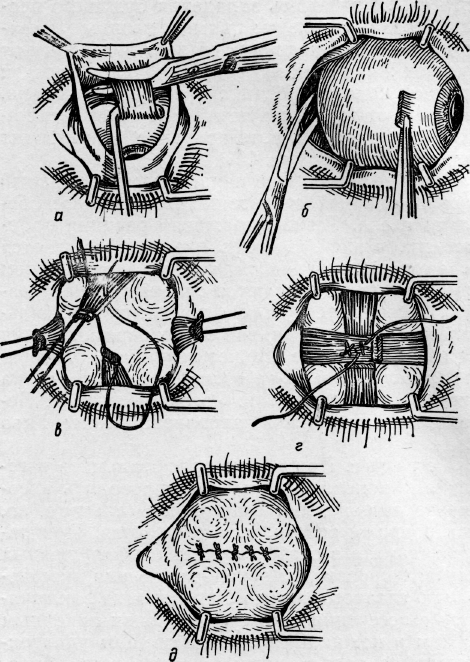
Операцию у взрослых производят под местной анестезией, у детей под общим наркозом. За полчаса до операции назначают этаминал-натрия 0,1 г и димедрол 0,05 г внутрь, под кожу вводят 1 мл 1% раствора омнопона. В конъюнктивальный мешок закапывают 1% раствор дикаина, ретробульбарно вводят 2 мл 2% раствора новокаина, под конъюнктиву склеры и по ходу мышц — 4 мл 1% раствора новокаина. Широко раскрыв векорасширителем глазную щель и захватив пинцетом конъюнктиву склеры у лимба, надрезают ее ножницами по окружности роговицы. Конъюнктиву и тенонову капсулу отсепаровывают от склеры по всей окружности. Конец мышечного крючка вводят под сухожилие прямых мышц и отсекают их от склеры, только внутреннюю (или наружную) прямую мышцу пересекают не у склеры, а несколько отступя от нее, так, чтобы на склере остался небольшой кусок сухожилия, за который фиксируют пинцетом глазное яблоко. Подтягивая глаз вперед и заведя в рану снутри (или снаружи) за глазное яблоко изогнутые куперовские ножницы с сомкнутыми браншами, нащупывают ими зрительный нерв (рис.); затем ножницы несколько вытягивают назад, раскрыв их, снова продвигают вглубь и, охватив браншами зрительный нерв, пересекают его. Далее этими же ножницами пересекают у склеры косые мышцы и удаляют глазное яблоко из орбиты.
Небольшое кровотечение останавливают тампоном, смоченным раствором перекиси водорода. На рану конъюнктивы накладывают 3—4 кетгутовых шва, закапывают 30% раствор сульфацила и накладывают давящую повязку.
С косметической целью для создания подвижной выпуклой культи на место удаленного глазного яблока подсаживают кусок жира, взятый из ягодичной области, или вкладывают сферический имплантат из пластмассы; закрывают его теноновой капсулой и конъюнктивой с помощью швов.

Существует немало заболеваний органов зрения, где необходимо удалить глаз. Это делают крайне редко и только в том случае, если других шансов на выздоровление не имеется. Это помогает избежать дальнейших серьезнейших осложнений и помочь человеку жить. Рассмотрим поподробнее этот метод и разберемся в чем его суть, где он применяется, как проводится и какие результаты дает пациенту.
1 Показания и противопоказания
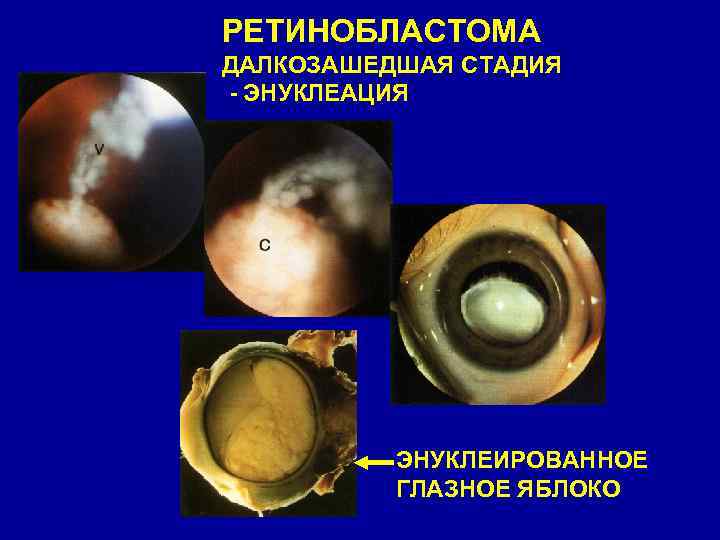
Основным абсолютным показанием для проведения энуклеации глаза является злокачественная онкопатология (ретинобластома, меланома и другие).
Кроме того, причинами для удаления глаза служат:
- возникновение в слепом глазу болевого синдрома;
- вероятность развития симпатической офтальмии в здоровом глазу;
- тяжелые травмы органа зрения (проникающие ранения);
- часто повторяющиеся и длительные эпизоды воспаления в слепом глазу;
- конечная стадия глаукомы, не поддающаяся лечению.
Противопоказаниями к операции считаются панофтальмит и другие воспалительные заболевания офтальмологического профиля (кератит, конъюнктивит, иридоциклит). В этом случае энуклеация выполняется после снятия воспаления.
Рекомендуем
Осложнения энуклеации
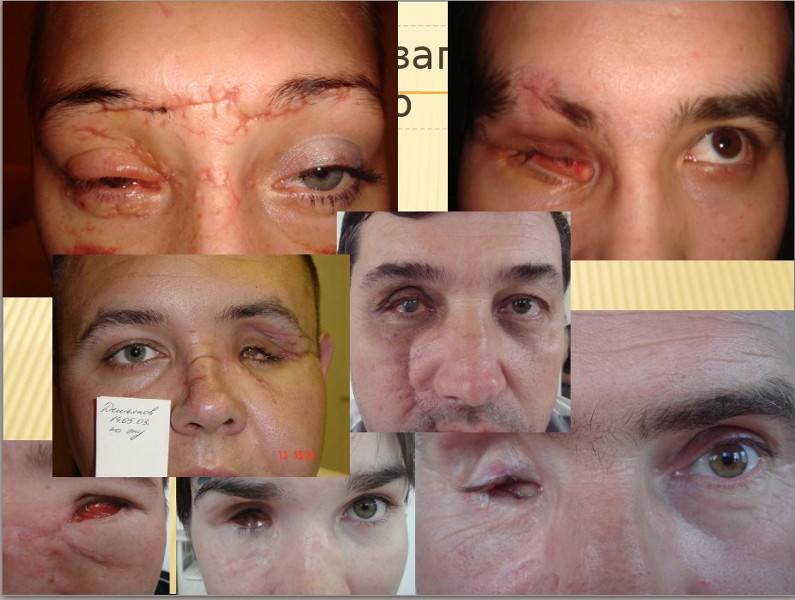
Отзывы об удалении глаза среди пациентов разные. Большинство из них ведут привычный образ жизни и не чувствуют дискомфорта. Но бывают случаи, когда у человека по тем или иным причинам возникают осложнения после операции. Самыми частыми осложнениями после энуклеации бывают открытие кровотечения и воспалительные процессы. С последним медики борются при помощи антибактериальной терапии.
Однако, несмотря на это, пациент после хирургического вмешательства чувствует облегчение и ведет более качественную жизнь, нежели до этого.

Также на фоне неблагополучного завершения операции возможны такие осложнения:
- Сидероз – осложнение энуклеации, которое возникает из-за длительного нахождения в глазу соединений железа. Они могут там находиться от одной недели до года. Самый первый знак, по которому можно определить сидероз, – скопление сидеротического пигмента под хрусталиком.
- Халькоз – самое серьезное и сложно протекающее осложнение энуклеации. Халькоз характеризуется наличием в глазу соединений меди. Она, в отличие от железа, вызывает не только атрофические процессы, но и способствует значительным воспалительным процессам глазного яблока. Это осложнение также сопровождается растворением меди в глазных тканях, что со временем перерастает в гнойные процессы. Зачастую первые признаки халькоза могут появиться спустя несколько месяцев или даже несколько лет после оперативного вмешательства. Медь в сравнении с остальными веществами медленно раскладывается и расщепляется внутри глаза, что значительно замедляет процесс развития данного осложнения. Халькоз также характеризуется помутнением радужки и ее окрасом в зеленоватый оттенок. Помимо вышеперечисленных характеристик, это осложнение сопровождается наибольшим скоплением соединений меди в передней камере. Халькоз в дальнейшем часто перерастает в заболевания зрительного аппарата. Среди них глаукома, катаракта, иногда полная гибель живых мышц и нервов, находящихся рядом. Иногда возможно появление слепоты второго глаза, уменьшение границ зрения и появление скотомов (маленькие участки зрительного поля, где абсолютно отсутствует свет).
Офтальмология в XXI веке ушла далеко вперёд и сегодня ей известны многие методы, помогающие лечить глаза, но всё-таки встречаются случаи, когда необходимо радикальное оперативное вмешательство, а именно удаление глаза у человека, для того чтобы сохранить здоровье, а в некоторых случаях и его жизнь.
Осложнения после энуклеации глазного яблока
Операция проведена, после чего пациента ждет период послеоперационного восстановления и психологической реабилитации, который может быть омрачен послеоперационными осложнениями.
Как и любая операция, рассматриваемое мероприятие достаточно травматично. Поэтому осложнения после энуклеации глазного яблока возможны такие:
Развитие воспалительного процесса в травмированной глазнице. Кровотечение. Отечность поврежденных тканей. Если требования санации были нарушены, возможно, инфицирование глаза, что «тянет» за собой еще более опасные последствия. Если поставлен протез, то в единичных случаях может произойти его смещение относительно места закрепления. В этом случае требуется повторное хирургическое вмешательство по устранению дефекта. Аллергическая реакция на применение определенных лекарственных средств.
Послеоперационный период Чтобы не допустить развития воспалительного процесса и быстрее убрать отечность тканей в месте проведения операции, в послеоперационный период больному в обязательном порядке назначаются антибиотики широкого спектра действия. Это может быть внутримышечные инъекции, мази и капли местного применения. Например, такие как ципролет, вигамокс, дилатерол, цилоксан, левомицетин, тобрекс, цифран, ципрофлоксацин, флоксал, сигницеф.
Глазные капли вигамокс (vigamox) капают в область пораженного глаза на протяжении не менее четырех суток. График и дозировка введения просты: по одной капле трижды в день. При этом следует соблюдать все правила стерильности, чтобы в рану не попал источник инфекции. Для этого, после того как колпачок с упаковки снят, не следует пипеткой касаться не стерильных предметов. Руки, проводящие закапывание, должны быть так же санированы.
Противопоказанием к использованию данного лекарственного средства может служить высокая индивидуальная чувствительность к основным или вспомогательным компонентам препарата.
При угрозе вирусной инвазии, больной получает антисептические медикаментозные средства: окомистин, витабакт, мирамистин.
Какое то время прооперированный больной получает и обезболивающие лекарства, позволяющие снизить болевой синдром в области пострадавшего глаза. В большинстве случаев врач – офтальмолог назначает своему больному один из данных препаратов: бенокси, инокаин, алкаин.
Глазные капли инокаин капают по одной капле непосредственно в область поражения. Обезболивающее действие препарата может быть продлено, если проводится трехкратное капанье с интервалом в четыре – пять минут.
Противопоказанием к использованию данного лекарственного средства инокаин может служить повышенная чувствительность к компонентам препарата.
На период полного заживления раны должны быть повышены требования к стерильности материалов, соприкасающихся с местом операции.
На данном этапе немаловажна и психологическая сторона. Пациент может болезненно переживать потерь глаза и ему может понадобиться помощь профессионального психолога, но и психологическую и физическую поддержку близких ничем не заменить.
Как уже было сказано в данной статье, оперативное вмешательство, имеющее в медицине термин — энуклеация глазного яблока — назначается достаточно редко. Но если встал вопрос о ее проведении, следует защитить себя от неприятных последствий. Для этого больному следует подобрать для лечения соответствующее учреждение. Оно должно иметь хорошую репутацию, должно быть оснащено соответствующим современным клиническим оборудованием. Не последнюю роль, а, пожалуй, даже главенствующую, имеет опыт и квалификация врачей на проведении именно этого вида хирургического лечения. Чтобы решить данный вопрос, можно воспользоваться сетью интернет или пообщавшись с пациентами выбранной для лечения клиники. В психологическом плане, такому больному, как никогда, в этот период необходима поддержка родных и близких.
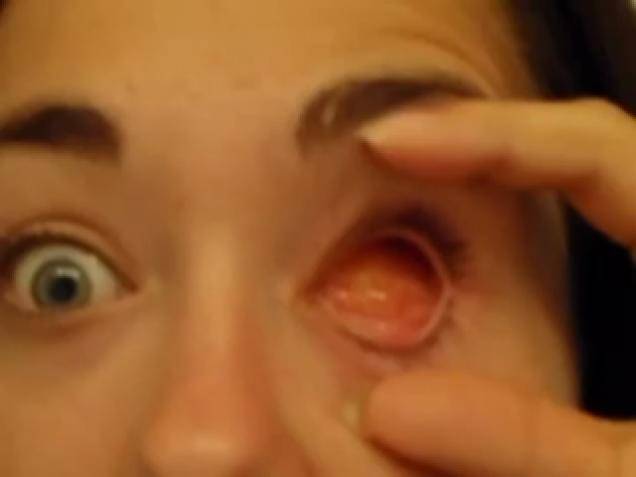
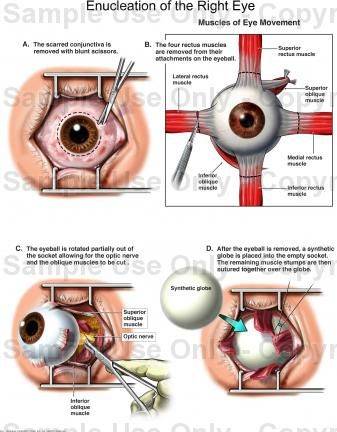
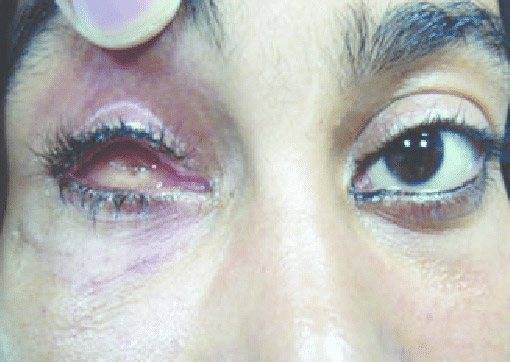
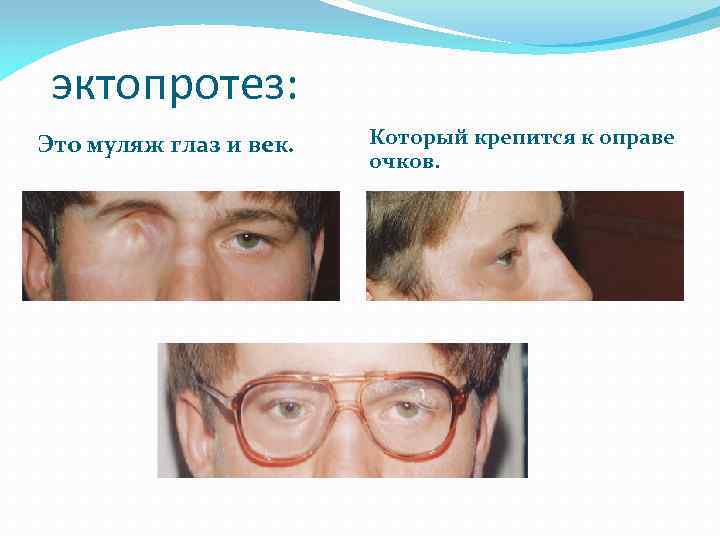
Энуклеация – это оперативное вмешательство, предусматривающее удаление глазного яблока вместе со всеми его оболочками. Выполняется в случае тяжелой офтальмологической патологии, не поддающейся консервативному лечению. Прямые и косые глазодвигательные мышцы, конъюнктиву и теноновую капсулу в ходе операции не удаляют. На место извлеченного глаза ставят искусственный имплант.
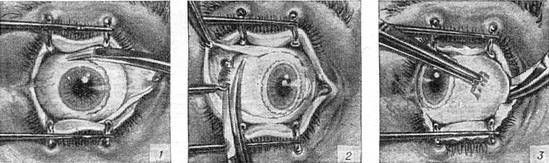
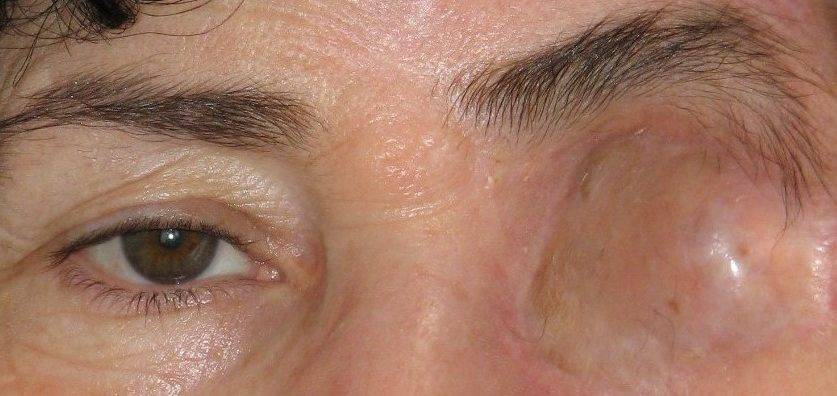
Пластмассовый или стеклянный протез в глазницу помещают с целью устранения косметического дефекта. На его поверхности нарисована радужка, зрачок, роговица и склера, в точности имитирующие живое глазное яблоко. На сегодняшний день существует большой выбор протезов разного размера, формы, посадки радужки и т.д. Носить их можно несколько месяцев или лет – все зависит от материала и качества протеза.
Этапы хирургического лечения
Поставив диагноз, врач назначит время и день операции. Выделяют следующие этапы хирургического лечения:
- Подготовительный период.
- Обезболивание.
- Оперативное вмешательство.
- Ранний послеоперационный период.
- Реабилитационные мероприятия с проведением протезирования глаза.
https://youtube.com/watch?v=rl7wFqxKloU
Процедура по удалению глазного яблока проводится в специализированной клинике опытными и квалифицированными офтальмологами
Важно строго и последовательно выполнять рекомендации специалиста на всех этапах лечения
Подготовка к вмешательству
Никаких специальных подготовительных мероприятий не требуется. Обязательным является проведение стандартных гигиенических мероприятий и отказ от пищи в день операции. При необходимости можно за 1-2 дня до вмешательства начать прием успокаивающих таблеток.
Обезболивание
Выбор метода анестезии является прерогативой доктора. При выраженном страхе, наличии хронических заболеваний и низком пороге болевой чувствительности используется общий наркоз. Для большинства людей оптимально применять внутривенную анестезию. В редких случаях врач назначит местное обезболивание.
Методики операции
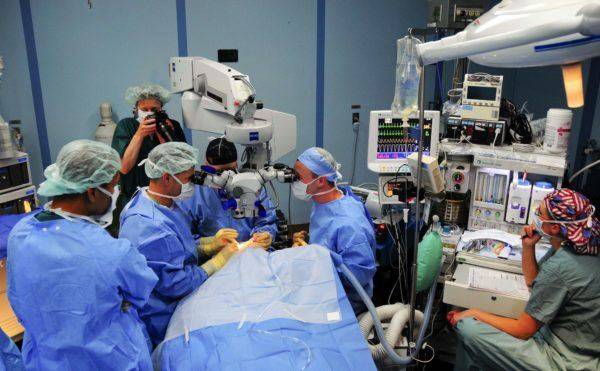
Хирургическая операция проводится в специализированной клинике бригадой опытных врачей При эвисцерации хирург удалит все внутренние структуры глаза, кроме наружной оболочки с глазодвигательными мышцами, что существенно улучшит процесс реабилитационных мероприятий.
Энуклеация предполагает полное хирургическое удаление структур органа зрения. Офтальмолог оставит только конъюнктиву, чтобы обеспечить будущее протезирование глаза.
Экзентерация применяется при запущенных формах злокачественных опухолей, когда максимально полно удалить пораженные раком ткани. Абсолютное иссечение глазных структур создает массу сложностей для восстановительного периода.
Осложнения после энуклеации глазного яблока
Любое хирургическое вмешательство может привести к появлению серьезных последствий. Операция по удалению глаза считается особо травматичной. После энуклеации человек может столкнуться со следующими осложнениями:
- Отек поврежденных тканей;
- Кровоизлияние;
- Активация воспалительного процесса в прооперированной глазнице;
- При несоблюдении правил санации повышается риск инфицирования, что приведет к еще большим осложнениям;
- При смещении имплантата потребуется повторная операция;
- Возникновение аллергической реакции на медикаменты.
| Чтобы исключить риск воспаления и устранить отечность в течение некоторого времени больному нужно принимать антибиотики, например, «Цилоксан», «Левомицетин» или «Флоксал». |
Реабилитационный период
Для предотвращения развития осложнений необходимо придерживаться основных предписаний офтальмолога в первые несколько дней:
- после проведения процедуры пациент остается в стационаре около 3 дней;
- на этом этапе накладывают тугую повязку, при ослабевании которой необходима перевязка;
- для устранения болезненности вводят инъекции с обезболивающими медикаментами;
- ощущается наличие инородного тела на месте глаза;
- повышается количество вырабатываемой слезной жидкости;
- при открывании органа зрения присутствует выраженный дискомфорт.
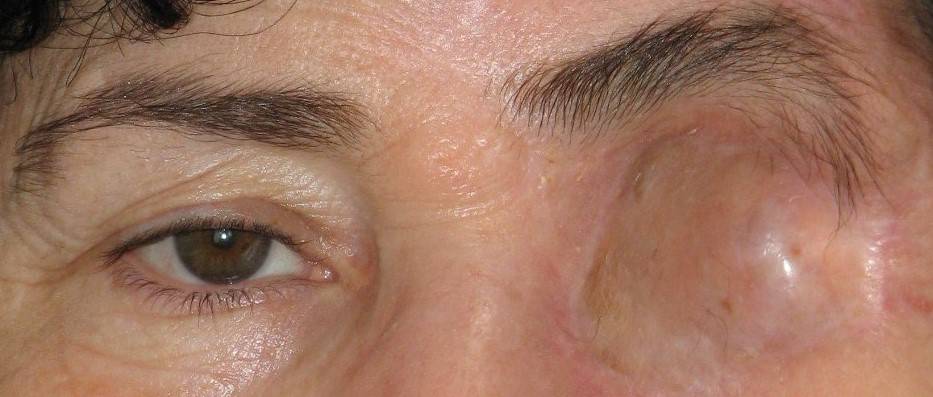 После выписки из медицинского учреждения для ускоренной реабилитации необходимо соблюдать правила:
После выписки из медицинского учреждения для ускоренной реабилитации необходимо соблюдать правила:
- не рекомендуется для умывания использовать мыльные компоненты;
- следует избегать попадания в глаза мелких чужеродных частиц;
- прооперированный орган зрения промывают Мирамистином или Хлоргексидином;
- запрещено прикасаться к оперированному глазу;
- вытирать слезы допускается только чистой мягкой салфеткой;
- закапывать средства, прописанные офтальмологом, допустимо после предварительной обработки антибактериальными растворами.
По истечению 2 или 4 недель проводится плановый осмотр у врача. При необходимости устраняются швы и отменяются назначенные медикаменты. При выписке с медицинского учреждения пациента не ставят на диспансерный учет.
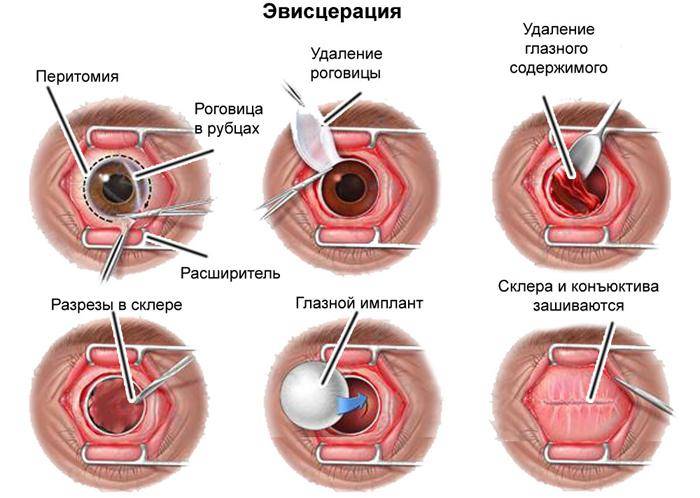
Эвисцерация глаза. Противопоказания к энуклеации
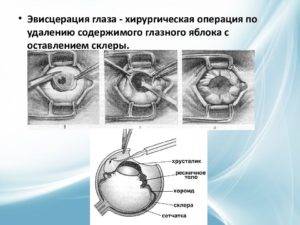
В тех случаях, когда имеется явная картина бурно прогрессирующего панофталмита, вместо энуклеации производят эвисцерацию глаза. Энуклеация при панофталмите считается противопоказанной, поскольку были описаны случаи, когда после удаления глаза, пораженного панофталмитом, наблюдали развитие гнойного менингита со смертельным исходом.
Эвисцерация глаза производится под общим наркозом (или под новокаиновой анестезией, как при энуклеации, с обязательным добавлением пенициллина к новокаину).
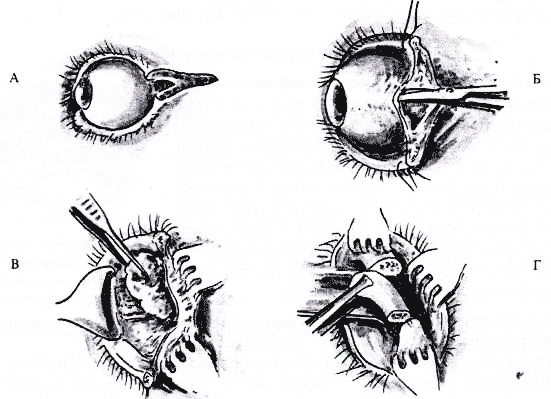
Катарактальным линейным ножом производят по горизонтальному меридиану вкол и выкол в склере, отступя на 0,5 мм кзади от лимба.
Пилящими движениями ножа отрезают верхнюю половину роговицы, а затем ножницами заканчивают отрезание роговицы в нижней половине, сохраняя конъюнктиву.
https://youtube.com/watch?v=mdHY1nC10ng
Все содержимое глазного яблока удаляют из его полости с помощью плоской ложки, причем стенки полости осторожно очищают, стремясь удалить всю сосудистую оболочку и цилиарное тело. В полость склеры закладывают рыхло марлевую турунду, смоченную пенициллином (20 000 ед
в 1 мл). Назначают также пенициллин внутримышечно и сульфанил.
амиды внутрь. Повязка на один глаз. Первая перевязка через сутки. Эвакуация возможна через 2—4 дня в зависимости от общего состояния раненого и от состояния послеоперационной культи. Косметическое протезирование назначается через 3—4 недели после операции или несколько позже в зависимости от хода заживления послеоперационной раны.
Эвисцерация глаза имеет ряд отрицательных сторон по сравнению с энуклеацией. Главным недостатком является то, что после эвисцерации весьма нередко обнаруживают в культе остатки сосудистого тракта (Вагенман, И. Э. Барбель и др.). Это может привести к развитию в дальнейшем симпатической офталмии второго глаза.
Такие случаи описывались неоднократно после эвисцерации, произведенной по поводу негнойного увеита. По-видимому, после гнойного панофталмита эта угроза для второго глаза, как правило, отсутствует.
К недостаткам эвисцерации следует отнести также более продолжительное заживление культи с большим количеством отделяемого, чем после энуклеации. Частичный некроз склеры, нередко имеющий место после эвисцерации, надолго задерживает процесс заживления.
Не лишен поэтому практического интереса вопрос о том, в какой мере обоснованы противопоказания к энуклеации при панофталмите. Случаи менингита и смерти после этой операции описывались преимущественно в конце прошлого и в начале этого столетия.
Вместе с тем уже в 1890 г. Нойс сообщил, что на 164 энуклеации, произведенные при панофталмите, не было ни одного случая менингита или смерти. Аналогичное сообщение о хороших исходах после 118 энуклеации, сделанных при панофталмите, было опубликовано в 1910 г.
(из клиники Гааба).
Ливелл считает, что при панофталмите, вызванном анаэробной инфекцией, лучше производить энуклеацию, чем эвисцерацию, особенно в тех случаях, когда можно заподозрить, что инфекция распространяется и на содержимое глазницы за глазным яблоком. До и после операции рекомендуется применение пенициллина и стрептомицина. Исходы хирургического лечения в этих случаях такие же, как при панофталмитах обычной этиологии.
Временным противопоказанием к энуклеации являются гнойные заболевания по соседству с глазом (гнойный дакриоцистит, острый гнойный конъюнктивит, гноящиеся раны век, глазницы, носа и придаточных пазух, фурункул, ячмень).
Энергичное лечение этих гнойных заболеваний с помощью антибиотиков и сульфаниламидов, а также использование хирургических методов (например, на слезном мешке) должны предшествовать энуклеации.
– Также рекомендуем “Симпатическое воспаление глаза: история изучения”
Оглавление темы “Осложнения травм глаза”:
Подготовительный процесс

В день проведения процедуры нельзя принимать никакую пищу
Данная процедура выполняется только с применением наркоза, поэтому проводится исследование на предмет аллергической реакции и противопоказаний пациента к одному из анестетиков. В это же время делаются анализы на наличие инфекции, анализ крови, электрокардиограмма.
Перед тем как вводить наркоз, медики осуществляют поддержку дыхательной и сердечно-сосудистой системы при помощи специальных препаратов. После введения наркоза пространство вокруг глаза очищается от волосяного покрова, обрабатывается специальным раствором и накрывается стерильной салфеткой.
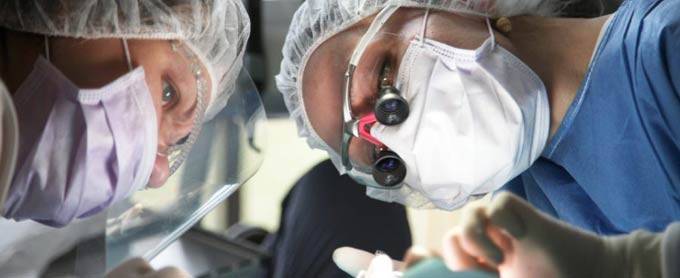
Энуклеация глаза: описание оперативного вмешательства
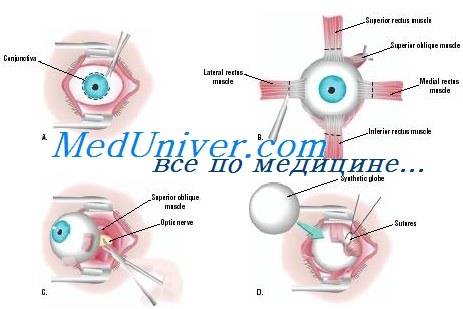
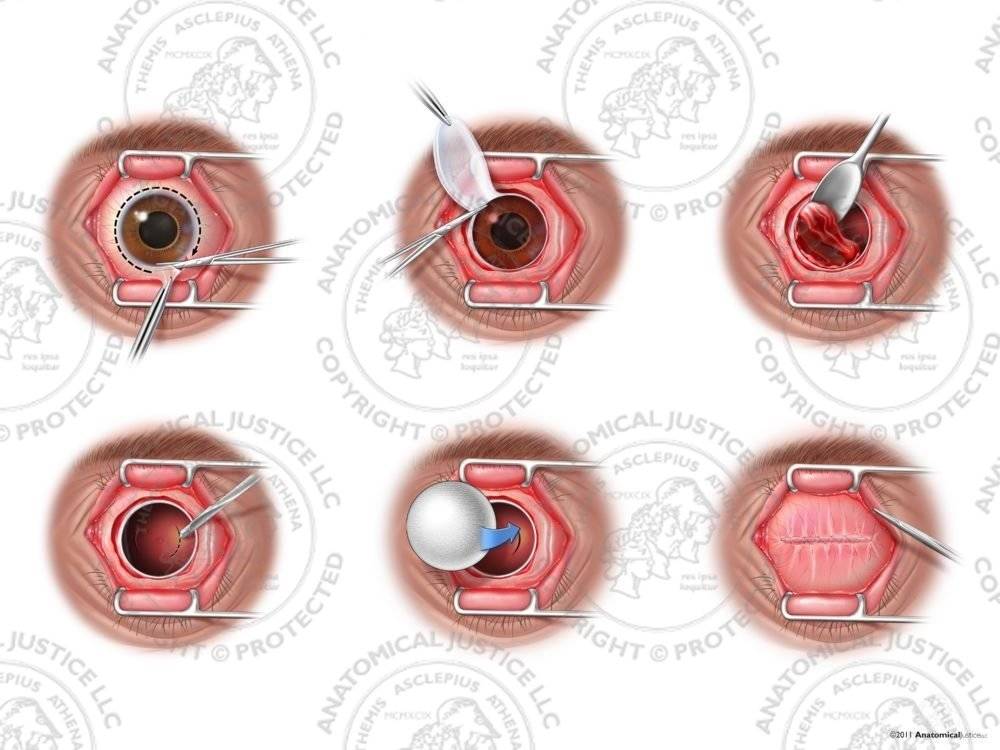
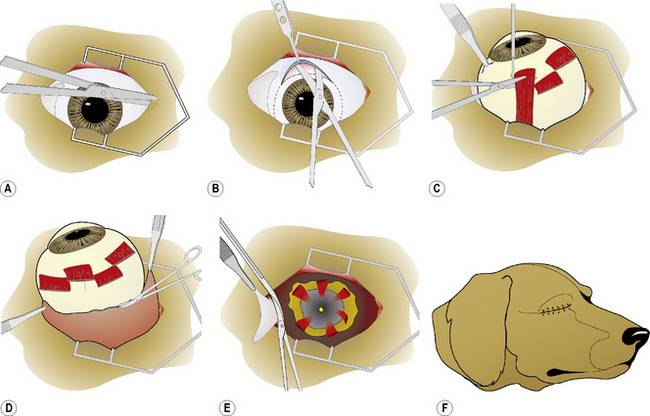
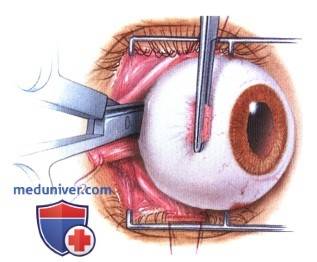
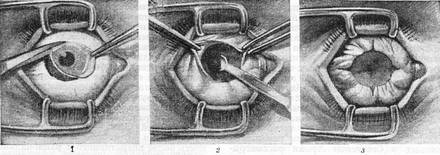
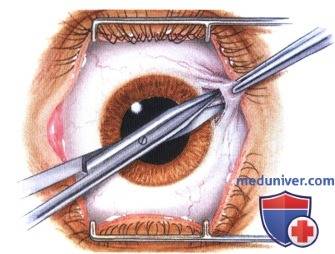
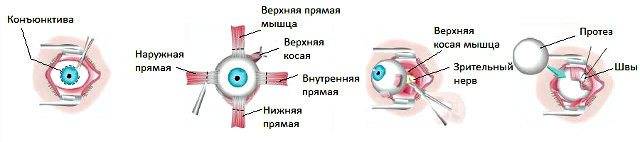
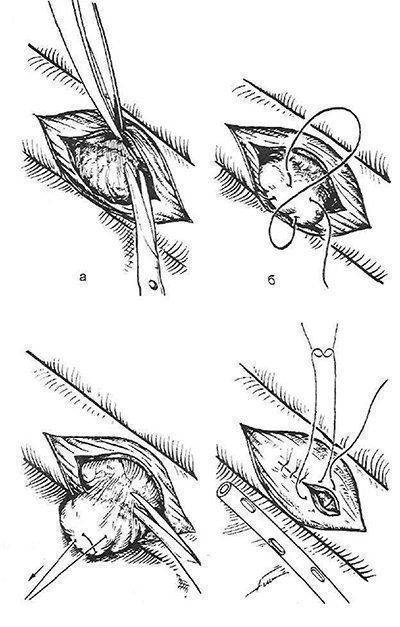
Через несколько минут после проведенной анестезии малыми изогнутыми ножничками делают надрез конъюнктивы по кругу. Конъюнктиву надрезают непосредственно у края лимба, ведь ее следует беречь для будущего протезирования. Затем следует отсепаровать ее от глазного яблока. У самой склеры отсекают сухожилие наружной, нижней, верхней прямой мышцы.
Кровоостанавливающим пинцетом захватывают сухожилие внутренней мышцы, сильно повернув глаз наружу, помогая себе тупоконечными ножницами для энуклеации, которые заблаговременно вводят глубоко в операционное поле. Теми же ножницами пересекают зрительный нерв. Осталось только вывести глаз из глазницы, затем отсечь тяжи и нетронутые косые мышцы.
https://youtube.com/watch?v=dMCZ5Mh6GUI
Обильного послеоперационного кровотечения практически нет. Рану дренируют, накладывают нетугую давящую повязку. Швы накладывают крайне редко, а их количество не превышает 3-4 штук. Постельный режим соблюдают сутки. Через 24 часа делают первую послеоперационную перевязку. Желательно назначить антибактериальную терапию. Она поможет избежать инфицирования послеоперационной раны.
Как проводится процедура
Подготовка к операции стандартная – не курить, не принимать алкоголь двое суток, не пить лекарства, которые могут повлиять на свёртываемость крови. Утром в день операции не завтракать, принять душ.
Пациента обычно кладут в стационар вечером перед операцией. Утром отвозят в операционную, вводят наркоз – детям всегда общий, взрослым по желанию либо общий, либо местный. Потом приступают непосредственно к процессу:
- удаляют ресницы на нужном глазу и прикрывают его стерильной салфеткой с отверстием посередине, чтобы хирург имел доступ только к нужной части;
- с помощью специального аппарата фиксируют веки в открытом положении;
- скальпелем отсекают глазное яблоко от ложа – для этого достаточно обвести его остриём по периметру;
- заводят за яблоко острый хирургический крюк;
- отсекают мышечные волокна и ткани нерва, которые удерживают его на месте;
- вынимают яблоко из ложа тем же крюком;
- останавливают кровотечение тампонами, которые вымочены в антисептическом растворе и зашивают рану;
- закапывают в рану антисептик и накладывают поверх давящую повязку.
Чтобы создать впечатление, что в глазнице остался глаз, в неё вкладывают кусочек жира, взятый у того же пациента. Или, что сейчас практикуется с куда большим распространением, вставляют в неё искусственный глаз.
Как проводится процедура
Подготовка к операции стандартная – не курить, не принимать алкоголь двое суток, не пить лекарства, которые могут повлиять на свёртываемость крови. Утром в день операции не завтракать, принять душ.
Пациента обычно кладут в стационар вечером перед операцией. Утром отвозят в операционную, вводят наркоз – детям всегда общий, взрослым по желанию либо общий, либо местный. Потом приступают непосредственно к процессу:
- удаляют ресницы на нужном глазу и прикрывают его стерильной салфеткой с отверстием посередине, чтобы хирург имел доступ только к нужной части;
- с помощью специального аппарата фиксируют веки в открытом положении;
- скальпелем отсекают глазное яблоко от ложа – для этого достаточно обвести его остриём по периметру;
- заводят за яблоко острый хирургический крюк;
- отсекают мышечные волокна и ткани нерва, которые удерживают его на месте;
- вынимают яблоко из ложа тем же крюком;
- останавливают кровотечение тампонами, которые вымочены в антисептическом растворе и зашивают рану;
- закапывают в рану антисептик и накладывают поверх давящую повязку.
Чтобы создать впечатление, что в глазнице остался глаз, в неё вкладывают кусочек жира, взятый у того же пациента. Или, что сейчас практикуется с куда большим распространением, вставляют в неё искусственный глаз.
Варианты оперативного вмешательства
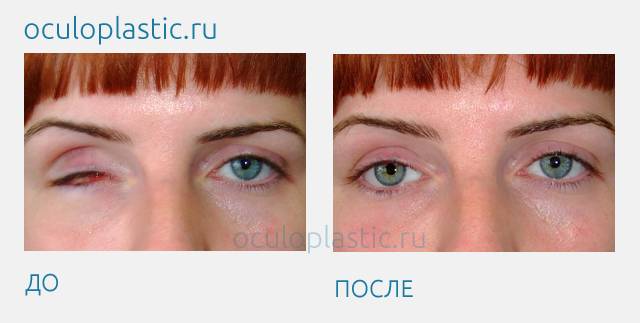
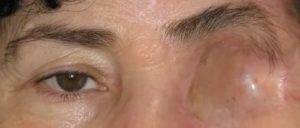
 Вне зависимости от метода операции внешний вид человека после удаления глаза сильно изменяется
Вне зависимости от метода операции внешний вид человека после удаления глаза сильно изменяется
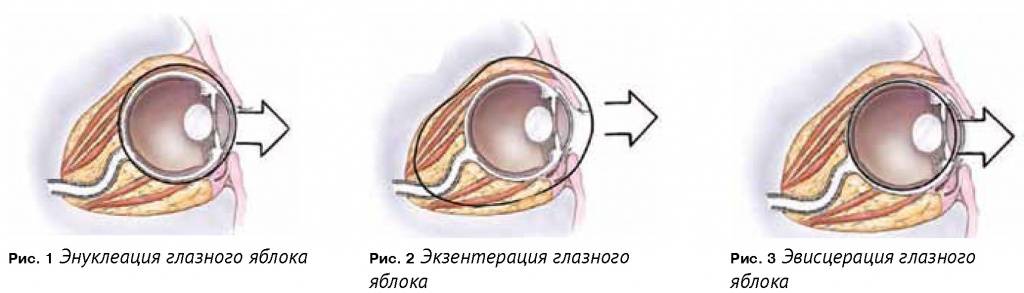
Выбор метода операции по удалению глазного яблока зависит от вида заболевания и риска возможных осложнений. Глазной хирург может использовать один из 3 вариантов хирургического вмешательства:
- Частичное удаление внутренних структур глазного яблока (эвисцерация);
- Полное извлечение больного глаза (энуклеация);
- Тотальное иссечение органа зрения с одной стороны вместе со всеми окружающими мягкими тканями (экзентерация).
Для каждого из вариантов существуют показания. Врач после проведения полного обследования с точным определением диагноза предложит варианты хирургического лечения.
Как проводится процедура
Подготовка к операции стандартная – не курить, не принимать алкоголь двое суток, не пить лекарства, которые могут повлиять на свёртываемость крови. Утром в день операции не завтракать, принять душ.
Пациента обычно кладут в стационар вечером перед операцией. Утром отвозят в операционную, вводят наркоз – детям всегда общий, взрослым по желанию либо общий, либо местный. Потом приступают непосредственно к процессу:
- удаляют ресницы на нужном глазу и прикрывают его стерильной салфеткой с отверстием посередине, чтобы хирург имел доступ только к нужной части;
- с помощью специального аппарата фиксируют веки в открытом положении;
- скальпелем отсекают глазное яблоко от ложа – для этого достаточно обвести его остриём по периметру;
- заводят за яблоко острый хирургический крюк;
- отсекают мышечные волокна и ткани нерва, которые удерживают его на месте;
- вынимают яблоко из ложа тем же крюком;
- останавливают кровотечение тампонами, которые вымочены в антисептическом растворе и зашивают рану;
- закапывают в рану антисептик и накладывают поверх давящую повязку.
Чтобы создать впечатление, что в глазнице остался глаз, в неё вкладывают кусочек жира, взятый у того же пациента. Или, что сейчас практикуется с куда большим распространением, вставляют в неё искусственный глаз.
Показания циклоскопии
Циклоскопия, это способ диагностики, который не проводится для общей оценки состояния глазного аппарата. Врач-офтальмолог назначает процедуру только при наличии определенных показаний.Показания циклоскопии существуют в таких случаях:
- есть подозрения на глаукому (высокое внутриглазное давление);
- существует вероятность сдавления, отслоения или разрыва сетчатки;
- в цилиарном теле возникли доброкачественные или злокачественные опухоли;
- во внутреннюю структуру глаза попало инородное тело, и есть подозрения, что оно распространилось во внутреннюю структуру глаза;
- возрастная макулодистрофия;
- существует вероятность нарушения в состоянии сосудов микроциркуляции глаза (атеросклероз, ишемическая болезнь, сдавление, тромбоз, повреждения механического характера, диабетическая ретинопатия);
- инфекционное воспаление, которое распространилось на область сетчатки и переднюю часть глаз.
Также циклоскопия назначается женщинам, которые готовятся к беременности, или уже являются беременными. Особенно это касается пациенток с высокой степенью миопии. Роды, это сложный процесс, во время которого женщина очень сильно напрягается. В результате могут возникнуть нарушения различной степени тяжести вплоть до полной потери зрения.
Если во время циклоскопии врач заметил патологии зрительного органа, естественные роды крайне нежелательны, поскольку может возникнуть разрыв сетчатки. Если врач обнаружил разрыв сетчатки, он назначает спайку с помощью лазерного луча. Уже при повторном осмотре перед родами офтальмолог делает заключение, можно рожать самостоятельно, или стоит сделать кесарево сечение.
Иногда циклоскопия назначается перед эксимерлазерными операциями.
Если у пациента есть показания к данной процедуре, врач должен проинформировать его о правилах подготовки и проведения циклоскопии.
Период реабилитации и восстановления
Период реабилитации занимает длительное время, поскольку при хирургическом вмешательстве разрушается орган зрения и пациент делается инвалидом.
Вначале после операции больного наблюдают в клинике минимум одну неделю. В первые сутки после оперативного вмешательства необходим постельный режим. Затем делается первая перевязка и пациента переводят в палату.
После операции пациент наблюдается у врача минимум полгода в зависимости от состояния. Ему рекомендованы антибактериальные, противовоспалительные, обезболивающие средства в виде глазных капель, инъекций, таблеток или капсул.
Главная мера при восстановлении пациента – работа с психологом. Поскольку человек лишается глаза и частично зрения, ему необходимо смириться с этим фактом, научиться новой жизни
Например, осторожно переходить проезжую часть, внимательно выполнять работы
Виды удаления и принципиальные отличия
На данный момент существует три основных вида операционного вмешательства с удалением глаза. Это эвисцирация, энуклеация и экзентерация. Названия операций расположены по степени тяжести и обширности вмешательства. Проводятся манипуляции под местным или общим наркозом в зависимости от степени тяжести устраняемой проблемы. Обаглаза.ру рекомендует ознакомиться с техникой выполнения всех видов операций, это помогает справиться со страхом неуверенностью.
Эвисцерация глаза
Эта процедура предусматривает удаление только внутренних частей глазного яблока. Существует несколько подвидов эвисцерации, которые применяются по мере необходимости. В процессе конъюнктива отделяется от склеры, удаляется сначала роговица, после чего содержимое глазного яблока удаляется с помощью инструмента, похожего на ложечку. В глазнице остаётся фиброзная оболочка глазного яблока. После проведения процедуры полость промывается и обрабатывается антисептиками. При необходимости проводится невротомия и иссечение заднего полюса.
Косметическая реабилитация проходит с наименьшими осложнениями, поскольку сохраняется естественная оболочка глаза и функционирующий двигательный аппарат. Помещённый в пустую оболочку глазного яблока протез внешне практически неотличим от настоящего глаза.
Энуклеация глаза
Энуклеация предусматривает полное удаление глазного яблока и применяется в более тяжёлых случаях. В процессе проведения операции иссекается глазной нерв, отсекаются двигательные мышцы, а глазное яблоко извлекается из орбиты. При этом сохраняется конъюнктива, опорно-двигательная культя. В большинстве случаев выполняется протезирование с целью сохранения привычного визуального облика пациента.
Косметическая реабилитация также возможна, но она несколько тяжелее, чем при проведении эвисцерации. Обaглазa.ру рекомендует обращаться с дипломированным специалистам, имеющим лицензию на изготовление имплантов и протезов.
Экзентерация глаза
Экзентерация относится к самой травматичной и тяжёлой разновидности удаления глаза, применяется в большинстве случаев либо в результате тяжелейших травм с безнадёжным повреждением тканей, либо при удалении злокачественных опухолей. В этом случае удаляется не только глазное яблоко, но и мягкие части глазницы вплоть до костной поверхности.
Косметическая реабилитация связана с определёнными техническими трудностями, но уровень развития современного протезирования постоянно повышается.
Хирурги-офтальмологи в «Московской Глазной Клинике»
Где проводят операции
Операции на глазах любого уровня сложности проводят в центрах микрохирургии и хирургии глаза. Профессиональные хирурги-офтальмологи каждый день выполняют несколько десятков таких вмешательств. Как правило, такие центры предоставляют преимущественно платные услуги.
Некоторые операции можно сделать и бесплатно в государственных клиниках (особенно простые, как удаление образований на глазу).
https://youtube.com/watch?v=CVJ9f2hJthw
Восстановление зрения при дальнозоркости
Чтобы справиться с этим патологическим процессом, можно прибегнуть к традиционным методам терапии.
Ими являются:
- Проведение оперативного вмешательства (микрохирургия глазных органов). В настоящее время используют два основных метода для лечения этого патологического процесса: Первый вариант, это замена хрусталика на искусственный имплант. После проведения такого вида операции больному возвращается стопроцентная зрительная функция.
- Во втором случае в глаз внедряется факичная линза. Главным плюсом этой методики является отсутствие искажения зрительного изображения попадающего на сетчатку.
Коррекция при помощи линз и очков. Этот способ позволяет применять его пациентами любого возраста. К минусам можно отнести то, что полного восстановления зрения, применяя данную методику добиться невозможно.
Операции при помощи лазера. В настоящее время это самый популярный и эффективный метод терапии дальнозоркости. Он имеет небольшое количество противопоказаний и побочных проявлений.
Помимо этого людям страдающим дальнозоркостью рекомендуется использовать:
- Лечебную гимнастику на основе работ Бейтса.
- Рецепты народной медицины. В этом случае хорошо использовать отвары и настои из: Черники.
- Черешни.
- Травы очанки.
А также выпивать черничный или морковный сок.
Анестезия и побочные явления при операции по удалению зрительного органа
Чаще всего хирургическое вмешательство осуществляется под местным наркозом. В качестве анестезирующего вещества используют двухпроцентный новокаин с адреналином. Перед началом операции пациенту обязательно вводят наркотический анальгетик, например, «Промедол».
Общая анестезия назначается только в том случае, если помимо удаления глаза проводится хирургическое вмешательство на другом внутреннем органе. Также ее используют при перевозбуждении больного, когда пациент категорически отказывается, чтобы энуклеацию проводили под местным наркозом. Общая анестезия используется при ярко выраженных психических расстройствах у человека.
Витрэктомия
Это хирургическое удаление стекловидного тела глаза или его части. В зависимости от объема вмешательства, операция проводится под местным или общим наркозом и продолжается около 2-3 часов. Необходимая часть стекловидного тела удаляется через хирургические проколы, после чего хирург выполняет уплотнение тканей сетчатки или прижигание их лазером.
Витрэктомию выполняют при следующих угрожающих зрению состояниях:
- Обильные кровоизлияния в глаз, приведшие к помутнению стекловидного тела.
- Предупреждение отслоения сетчатки.
- Грубые рубцы на тканях.
Наиболее частыми осложнениями витрэктомии является повышение ВГД и отек роговицы. Восстановление зрения при обширных зонах поражения, хирургическое вмешательство не гарантирует.