Как и зачем проводится экстракция катаракты: виды операций, реабилитация, стоимость
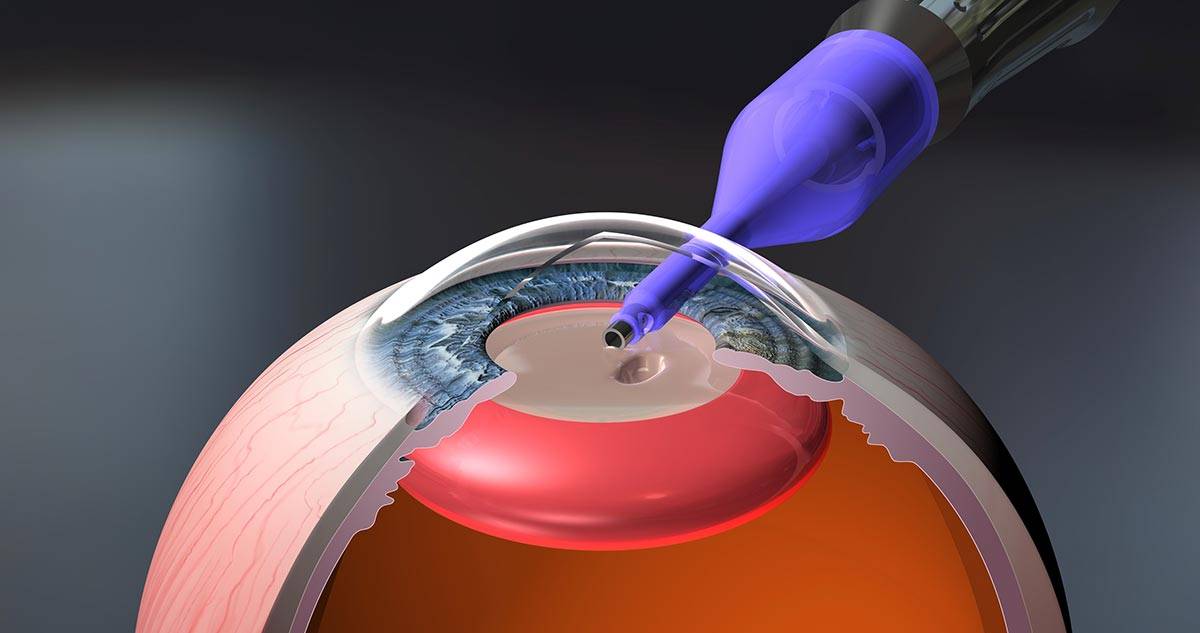
Экстракция катаракты – это метод удаления помутневшего хрусталика хирургическим путем. Замена измененной естественной линзы на искусственную интраокулярную позволяет вернуть зрение человеку.
Виды операции
Хирургическая экстракция катаракты – несколько устаревший метод лечения. Общая суть операции состоит в извлечение измененного хрусталика хирургическим путем и замене на искусственный.
Операция требует наложения швов, имеет долгий период восстановления, повышены риски осложнений, но имеет меньшую стоимость по сравнению с более современными способами лечения данной патологии.
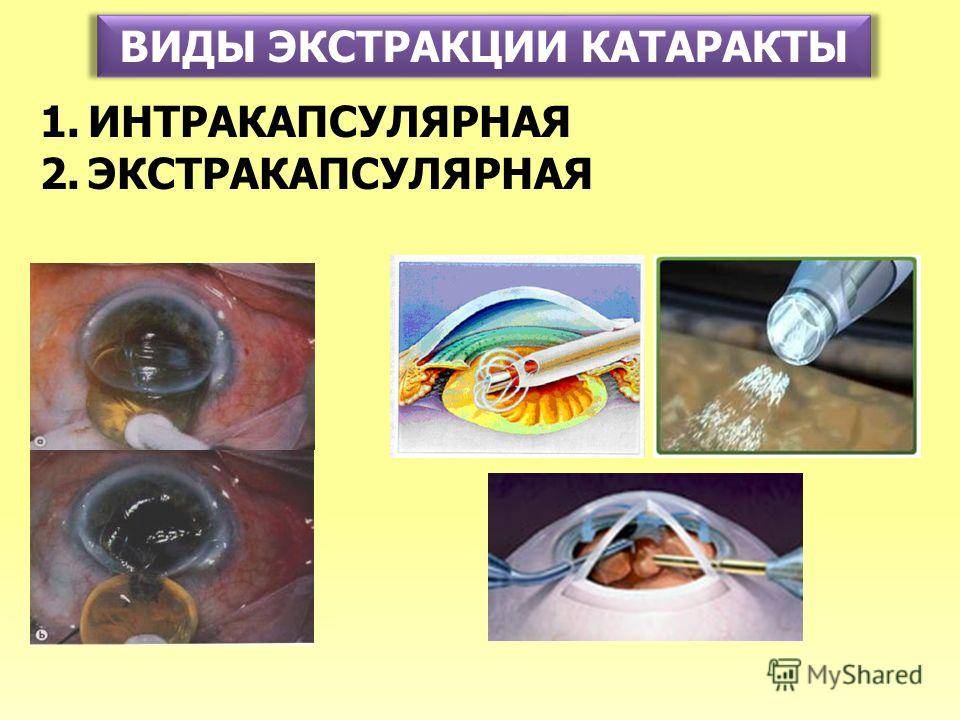
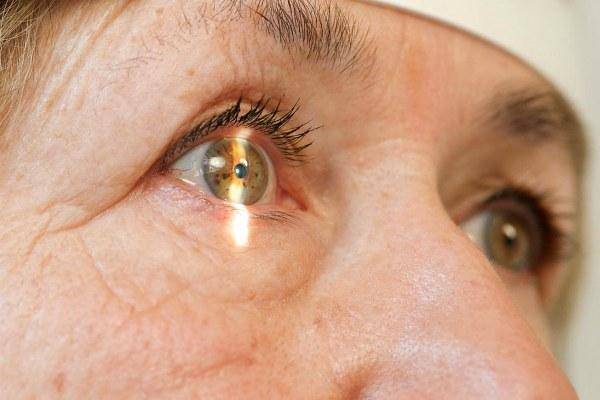
Экстракцию катаракты разделяют на два вида:
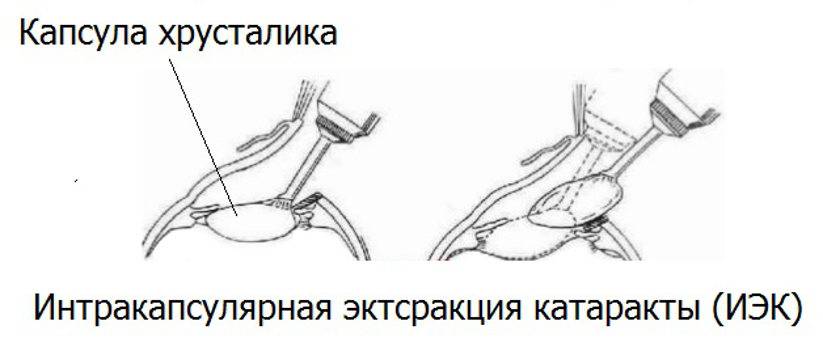
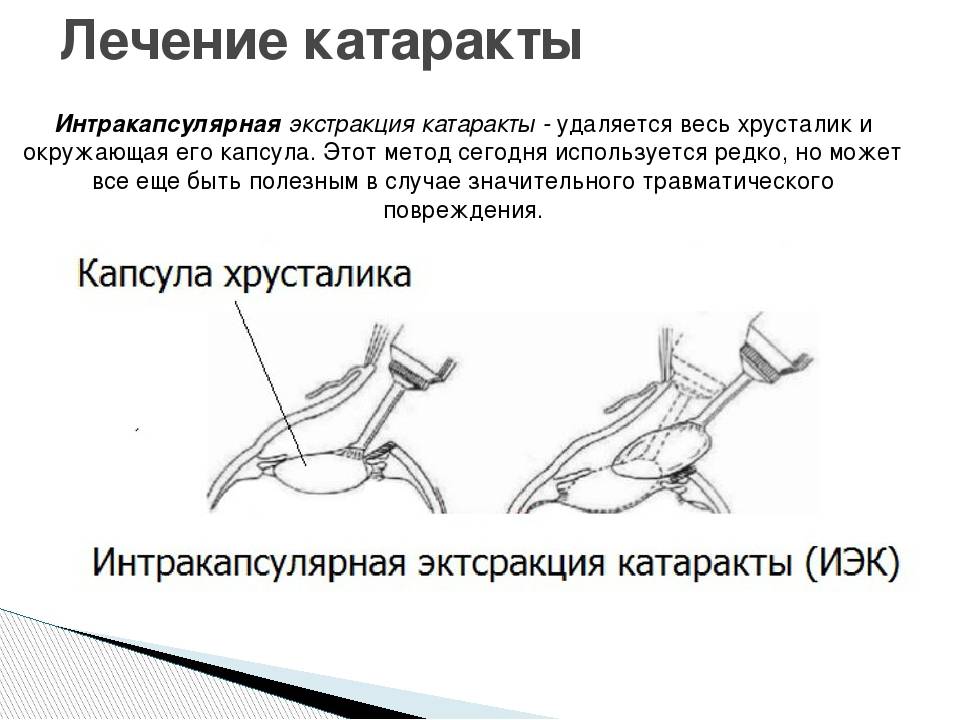
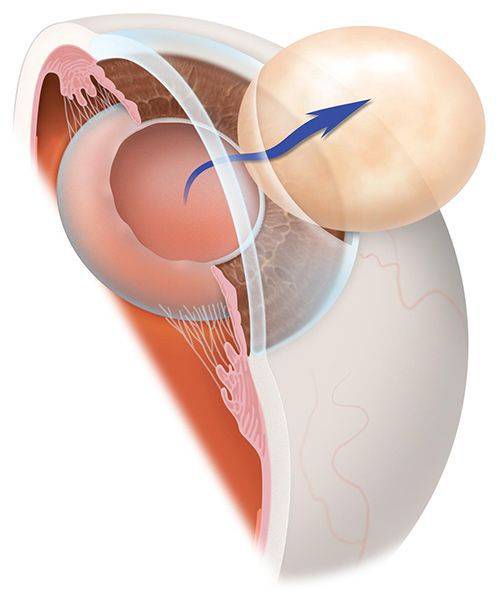
- Интракапсулярная. Интракапсулярную экстракцию катаракты проводят с помощью криоэкстрактора, который примораживает капсулу к телу хрусталика. Это позволяет извлечь естественную линзу вместе с капсулой.
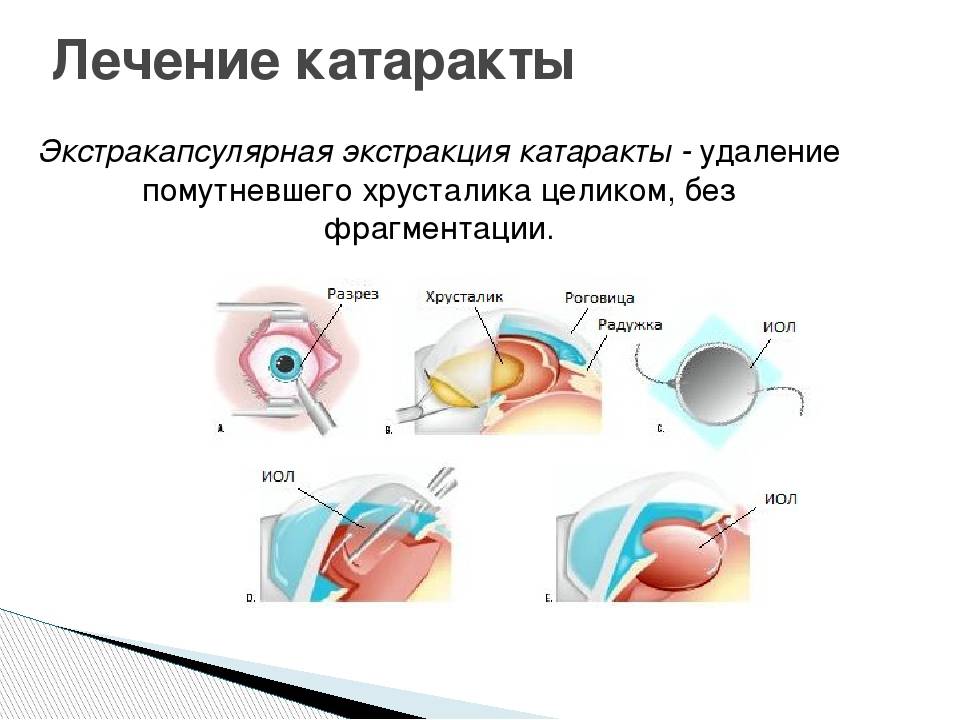
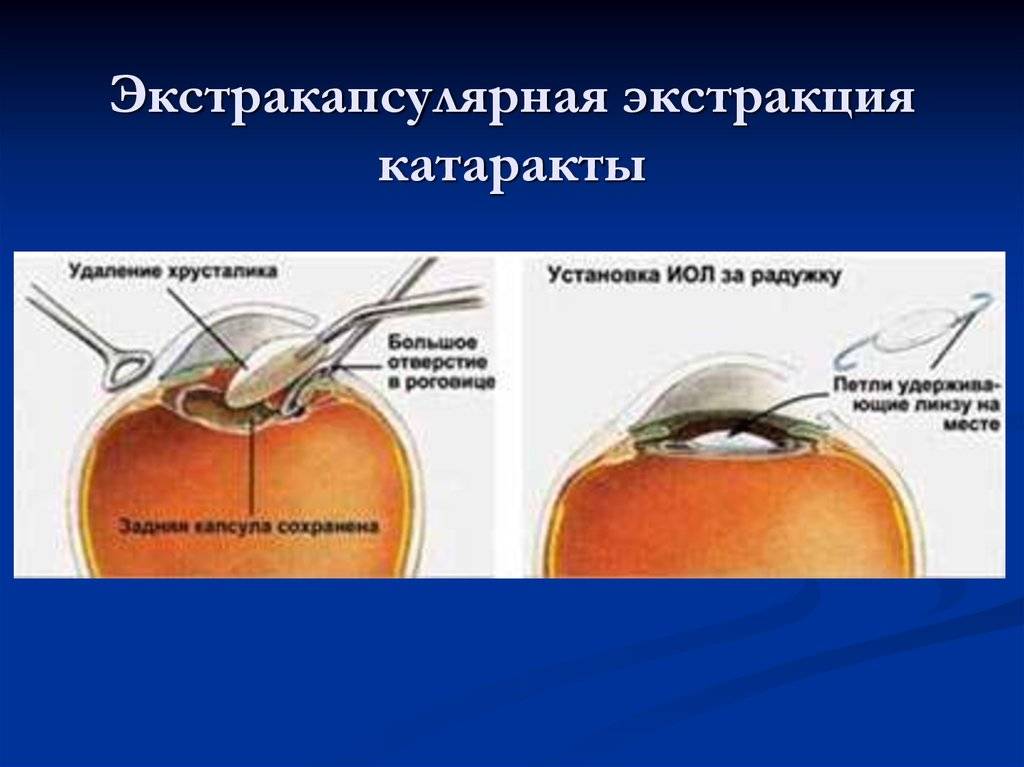
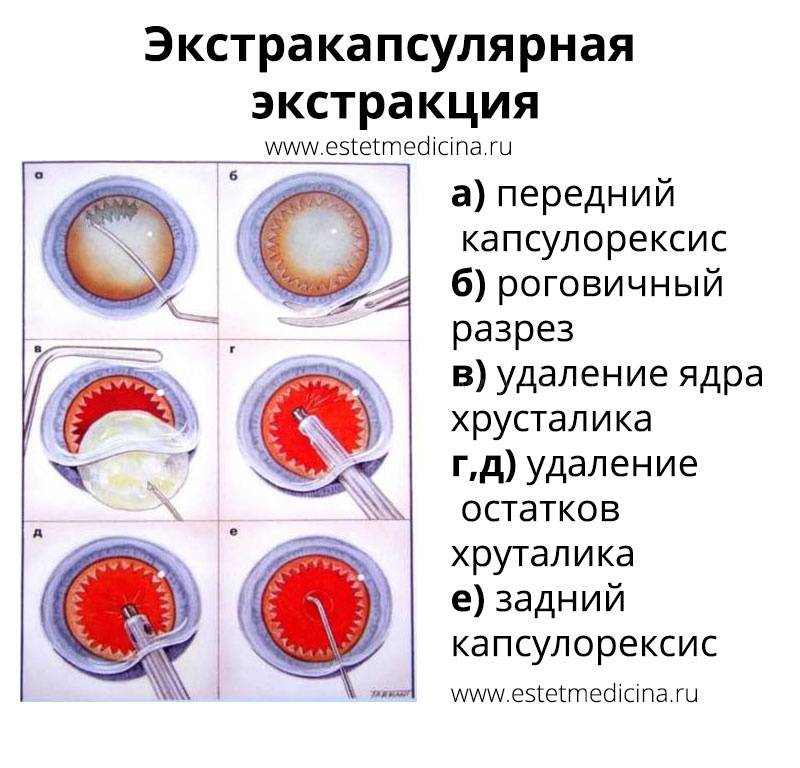
- Экстракапсулярная. Суть экстракапсулярной экстракции катаракты состоит в удалении вещества хрусталика с сохранением капсулы.
К выполнению хирургического удаления прибегают при наличии определенных показаний, при которых другие способы удаления недостаточно эффективны или противопоказаны.
Показания
Хирургическое лечение заболевания проводят при:
- твердом хрусталике;
- перезрелой, пленочной, набухающей катаракте;
- слабых или поврежденных связках;
- дистрофии роговицы;
- зрачке, который не расширяется;
- вторичном помутнении ввиду распада линзы.
Вид проводимой экстракции катаракты с имплантацией ИОЛ (экстракапсулярная или интракапсулярная) выбирает оперирующий врач в индивидуальном порядке.
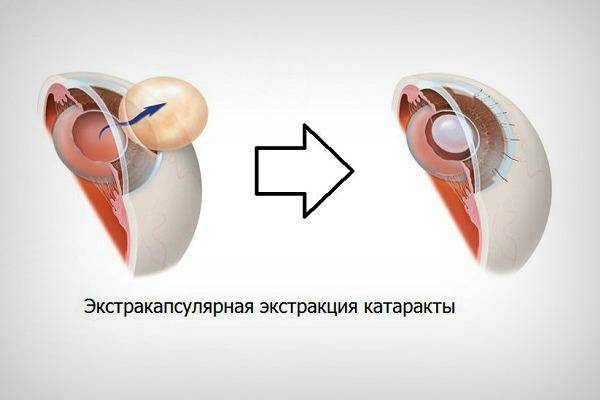
Как проходит операция?
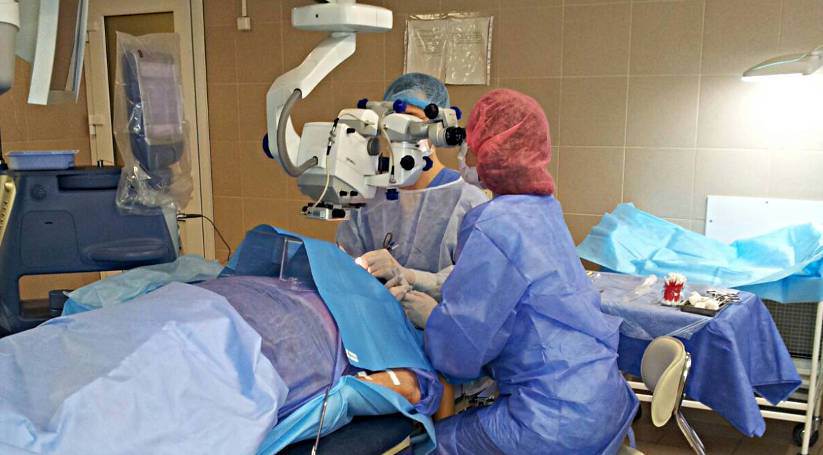
Удаление измененной естественной линзы проводится в условиях операционной на базе стационара.
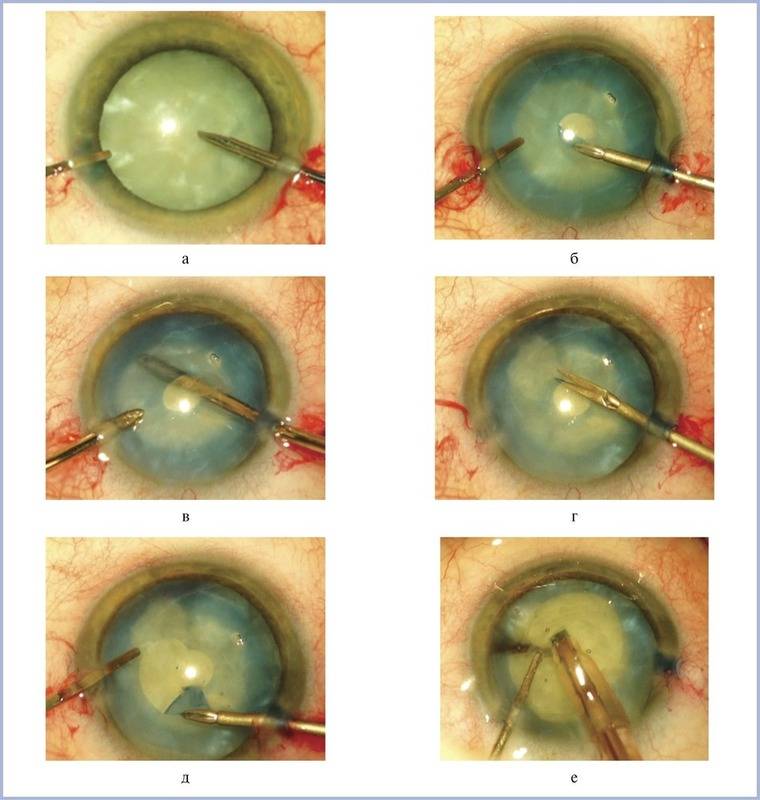
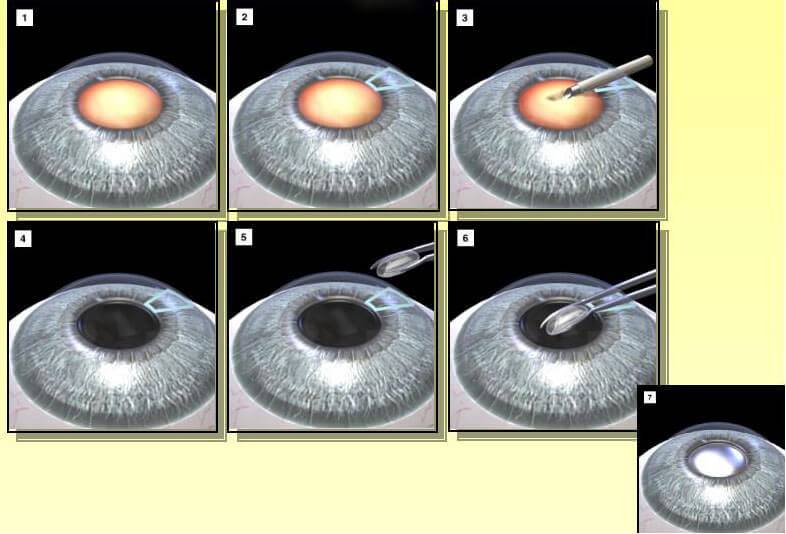
Поэтапный ход операции:
- проводят обезболивание (местная или общая анестезия);
- ограничивают оперируемый глаз стерильным материалом;
- вводят векорасширитель;
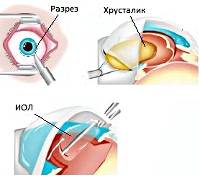
- делают разрез роговицы;
- удаляют целый или раздробленный хрусталик с капсулой или без;
- промывают полость;
- камеру глаз наполняют вископротектором;
- вводят интраокулярную линзу;
- проводят ушивание разреза;
- выполняют завершающую антисептическую обработку;
- накладывают асептическую повязку.
Весь процесс длится не более 30 минут. Швы снимаются через несколько месяцев.
Дополнительно смотрите видео операции экстракапсулярная экстракция катаракты:
Реабилитация
Период восстановления длится от нескольких дней до 4 месяцев. Первые улучшения человек обнаруживает в первые дни после удаления катаракты. Затем зрительные функции постепенно налаживаются.
В период реабилитации запрещено:
- выходить на улицу без солнцезащитных очков (1 мес);
- тереть веки;
- использовать косметику для глаз (2 нед);
- посещать места с высокой температурой (баня, сауна, пляж) в течение месяца;
- купаться в бассейне, естественных водоемах с загрязненной водой (1 мес);
- поднимать вес более 3 кг, выполнять интенсивные упражнения, заниматься боевыми видами спорта (1–3 мес).
Из медикаментозных средств врач назначает обезболивающие таблетки в первые дни после экстракции катаракты: «Ибупрофен», «Диклофенак», «Индометацин». Из местных форм назначают капли:
- Противомикробные капли для профилактики вторичной инфекции: «Левомицетин», «Альбуцид».
- Капли на основе слезы для увлажнения слизистой и снятия воспалительных признаков: «Визин», «Натуральная слеза», «Систейн».
- Для снятия воспаления капли НПВС: «Диклофенак», «Индоколлир».
- При выраженном отеке, покраснении глазного яблока могут применяться капли «Дексаметазон», относящиеся к гормональной группе.
Осложнения и послеоперационный прогноз
Экстракций катаракты имеет благоприятный прогноз излечения при качественно проведенной манипуляции и соблюдении человеком рекомендаций врача. В иных случаях возможны осложнения:
- вторичная катаракта;
- глаукома;
- риск отслойки сетчатки;
- отек макулы;
- смещение ИОЛ;
- кровоизлияние;
- присоединение инфекции.
При появлении первых неблагоприятных симптомов обращайтесь за медицинской помощью. Это поможет справиться с патологией на ранней стадии.
Стоимость услуги
Цена складывается из типа клиники, где будет проводиться операция, вида экстракции, типа ИОЛ. Стоимость варьирует от 30 до 100 тысяч рублей. Есть возможность получить лечение по полису ОМС. Для этого нужно обратиться в поликлинику по месту жительства.
Оставляйте комментарии о вашем знакомстве с хирургическим удалением хрусталика. Делитесь статьей в соцсетях. Будьте здоровы.
Экскурс в историю
Впервые катаракта упоминается еще в древнеиндийских медицинских трактатах за много тысяч лет до нашей эры. И попытки лечения ее в те времена подтверждают памятники Древнего Египта и Ассирии. О чем свидетельствуют и инструменты для проведения операции, которые найдены при раскопках в Греции.
Подобное лечение отражено и в трудах известных древних врачевателей – Галена и Цельса. Техники удаления катаракты немного различались в разных странах. К примеру, индийские врачи применяли для этого шпатель и иглу, а римские – вырезали ее острым инструментом наподобие ножа.
Суть операции при этом заключалась в разрушении цинновых связок, поддерживающих хрусталик. После этого, он опускался на дно освобождая дорогу свету. Больше половины подобных операций сопровождал временный эффект, после чего зрение уходило безвозвратно, а глаз погибал, из—за воспалений или иных осложнений.
Для нормального восстановления зрения подобного метода было недостаточно, ведь восстановить утраченную оптическую силу помутневшему хрусталику нечем. А это примерно 20 D! Это было время, когда мало что знали о катаракте, и тем более способах ее лечения. Только много позже, к 1705 году, французский врач Бирссо доказал, что катаракта, является помутнением хрусталика человеческого глаза, а уже в 1748 году Жак Давиэль описал технику его удаления.
Этот момент стал отправным в истории лечения катаракты. А к окончанию второй мировой войны, английский хирург-офтальмолог Гарольд Ридли провел первую имплантацию ИОЛ искусственного хрусталика, выполненного из оргстекла (пластика).
Типы патологии
Катаракта может быть врожденной, детской, старческой и приобретенной. В зависимости от причин развития выделяются следующие разновидности патологии:
- Возрастная. Старческие и синильные катаракты возникают с 40-45 лет.
- Лучевая. Она возникает вследствие длительного воздействия лучей на хрусталик. Они могут быть инфракрасными, рентгеновскими и ультрафиолетовыми.
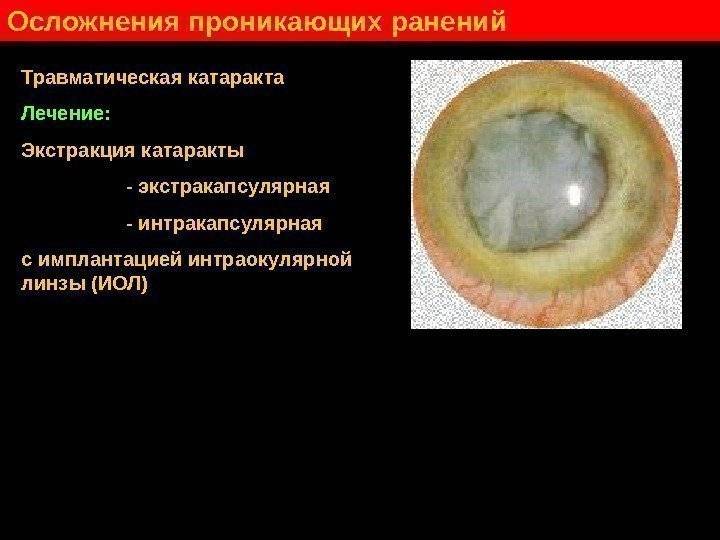
- Травматическая. Это может быть тупое повреждение или проникающая травма.
- Медикаментозная. Такой вид возникает на фоне злоупотребления или неправильного приема кортикостероидов, трициклических антидепрессантов и стероидных гормонов.
- Обменная. Возникает в результате нарушений в обмене веществ и заболеваний эндокринной системы.
В зависимости от локализации катаракта может быть ядерной, корковой и смешанной. По степени развития патологический процесс может быть начальным, незрелы, зрелым и перезрелым. На последней стадии хрусталик начинает распадаться. В результате этого человек слепнет.
Факоэмульсификация катаракты с имплантацией ИОЛ
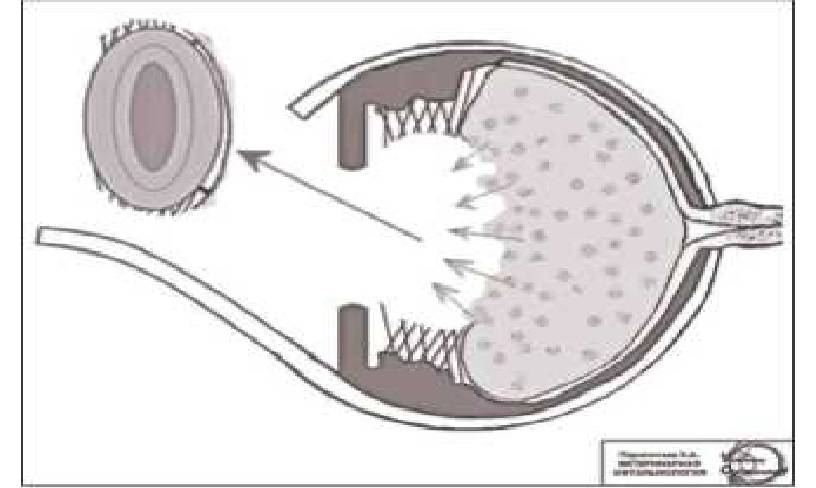
Сегодня хирургическое удаление катаракты методом ультразвуковой факоэмульсификации с имплантацией ИОЛ является одной из самых безопасных и эффективных операций в медицине. Почти 95 % случаев катаракты в Европе, США и в России удаляется по этой методике.
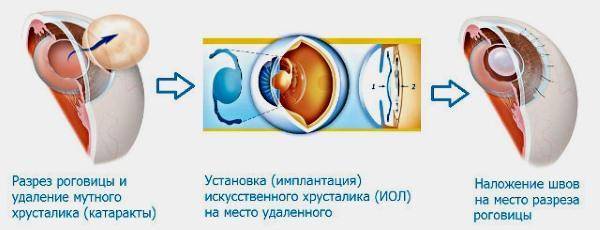
Принцип факоэмульсификации катаракты заключается в 3 основных этапах:
1. Создание микроразрезов роговицы и доступа к хрусталику
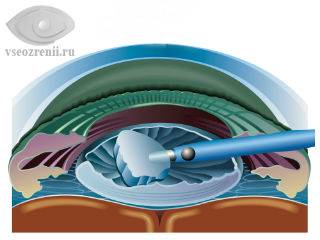
2. Превращение мутного хрусталика в эмульсию с помощью ультразвука и ее удаление
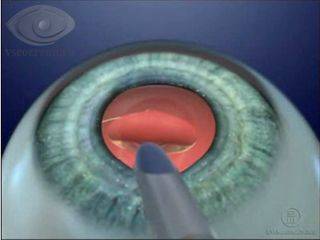
3. Имплантация искусственной линзы на место удаленного хрусталика
Для лучшего понимания методики мы предлагаем вашему вниманию наглядное видео с описанием всех этапов операции.
https://youtube.com/watch?v=A8RLIW7qQII
Становится понятным, что только отточенная технология и дорогостоящее высокотехнологичное оборудование в руках опытного хирурга дают столь высокие результаты. Процент успешных операций у таких врачей достигает 97-98%.
Основные преимущества Факоэмульсификации для пациента
Раньше классическая операция была достаточно тяжелой для пациента и требовала нахождения в больнице в течение 2-3 недель. Выполнялся большой разрез на половину глаза и мутный хрусталик извлекался целиком из глаза. На полгода накладывались швы и пациент соблюдал значительные ограничения. Современная операция на порядок комфортнее и легче переносится пациентом. Убедитесь сами в преимуществах ФЭК:

Современная операция на порядок комфортнее и легче переносится пациентом. Убедитесь сами в преимуществах ФЭК:
- Амбулаторная операция — с появлением нового оборудования и мягких искусственных хрусталиков ФЭК занимает 15-20 минут и проводится амбулаторно, т.е. лежать в больнице не нужно.
- Без боли — хрусталик не имеет нервных окончаний, поэтому он не болит. Как правило, операция проходит под местной анестезией.
- Без швов — Современные технологии позволяют удалить хрусталик через прокол в 2 мм! Такая операция не требует наложения швов, а значит их не нужно снимать, все заживает само собой.
- Короткое время операции — время операции составляет 15 — 20 минут, что очень комфортно для пациента
- Быстрое восстановление зрения — в большинстве случаев уже через несколько часов после операции к пациенту возвращается зрение
- Максимальный результат — при правильно подобранном искусственном хрусталике и профессионально выполненной операции, пациент имеет максимально возможную для него остроту зрения
- Качество зрения — современные искусственные хрусталики отличаются великолепной цветопередачей и контрастностью
- Минимальные ограничения — в сравнении с устаревшими методиками, при факоэмульсификации пациент имеет минимальный набор ограничений по нагрузкам и режиму
- Быстрая реабилитация — через 7-10 дней можно идти на работу, ограничения действуют 1 месяц до конца домашнего лечения каплями
Когда назначают операцию?
Экстракция катаракты назначается в запущенных случаях. Основные показания:
- слабый связочный аппарат;
- перезрелая стадия;
- частичный отрыв связок;
- дистрофия роговицы;
- узкие и не расширяющиеся зрачки.
Оперативное вмешательство проводится при обнаружении вторичной катаракты, что возникла на фоне распада линзы.
Существует несколько видов экстракции катаракты. Операция может быть интракапсулярной, экстракапсулярной и с имплантацией ИОЛ.
Интракапсулярная
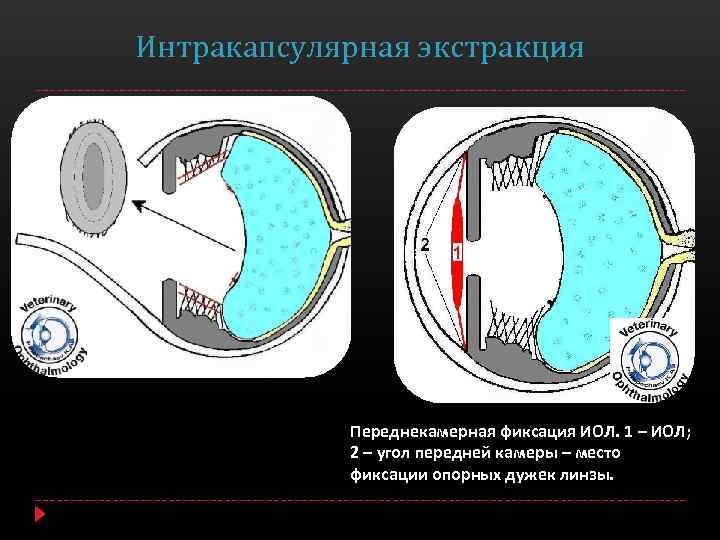
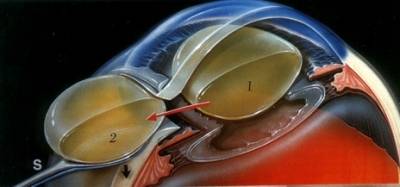
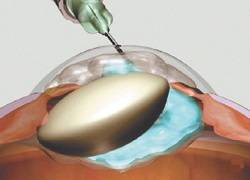
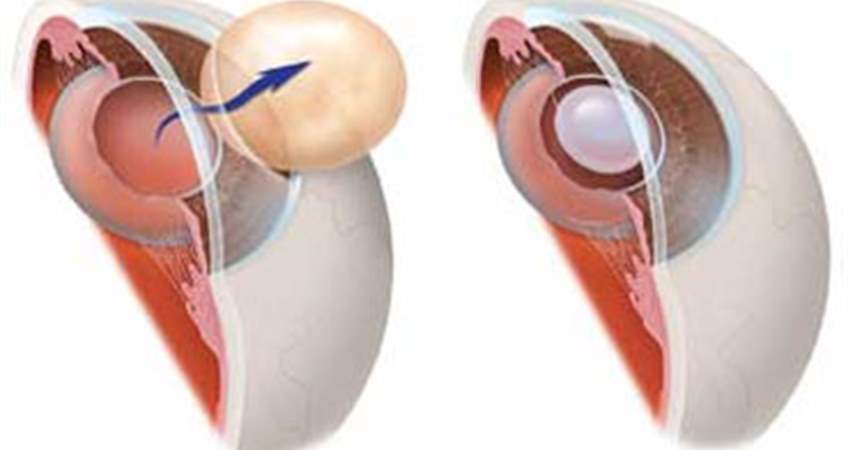
Интракапсулярный вариант операции предполагает удаление хрусталика вместе с капсулой. Для этого используется специальный замораживающий прибор. В этом случае необходим большой разрез роговицы. Это вмешательство с высокой травматизацией практически не используется.
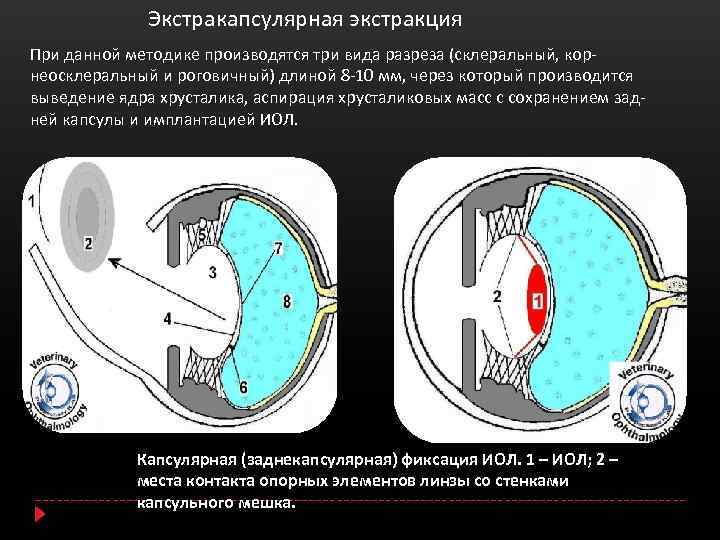
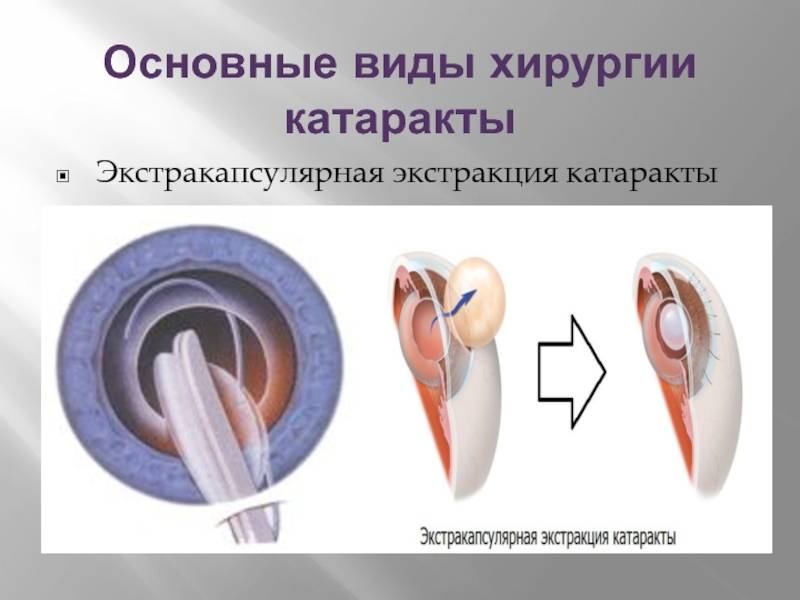
Экстракапсулярная
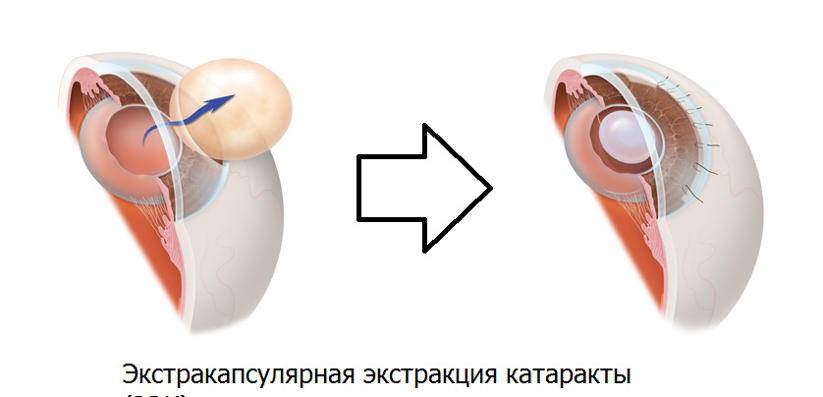
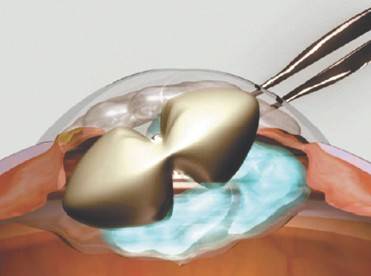
Экстракапсулярная экстракция предусматривает удаление катаракты с сохранением задней капсулы. Преимущество такой манипуляции заключается в сохранении барьера между передним отрезком глаза и его задним участком.
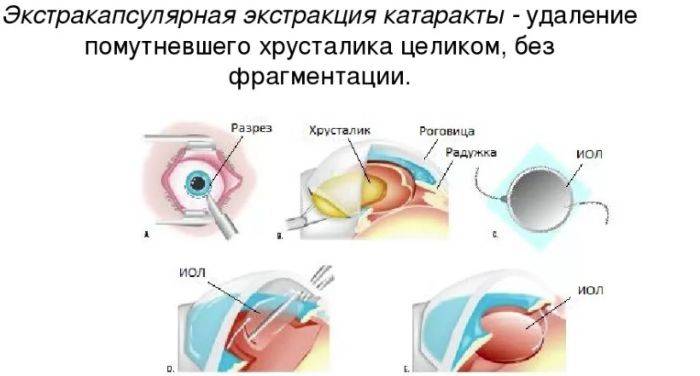
Недостатки такого вмешательства:
- высокая травматичность;
- необходимость снятия швов;
- длительный реабилитационный период.
Многие специалисты переходят на более безопасные и бесшовные методики – лазерные и ультразвуковые.
С имплантацией ИОЛ
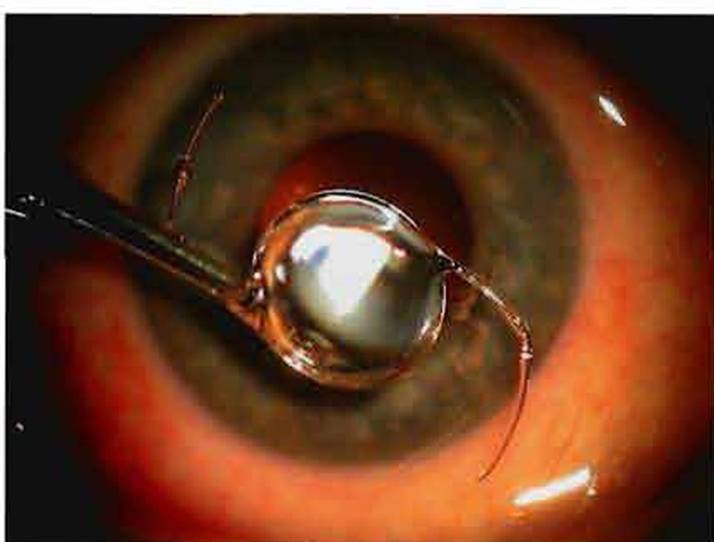
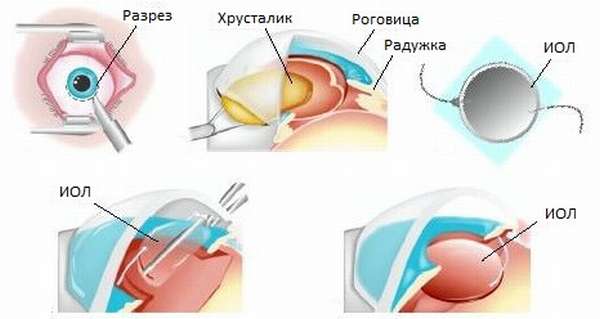
Экстракапсулярная экстракция катаракты может проводиться с имплантацией интраокулярной линзы. Она представляет собой искусственный хрусталик, который имплантируется после удаления ядра хрусталика. Такие линзы могут быть афакичным и факичными. Первые заменяют сам хрусталик, когда требуется его полное удаление. Факичные исправляют патологию рефракции. При этом не проводится удаление хрусталика.
После такой операции практически не наблюдаются осложнений. В редких случаях возможно незначительное искажение цветовосприятия. Зрение восстанавливается довольно быстро и в дальнейшем человек не ощущает никакого дискомфорта.
Новый взгляд Офтальмологическая клиника
- УслугиУдаление катаракты глаза Экстракция катаракты
Методики экстракции катаракты
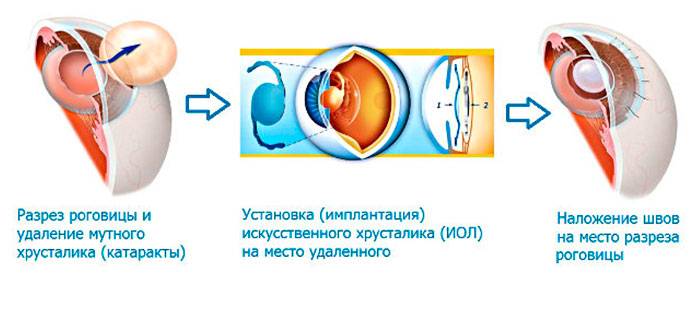
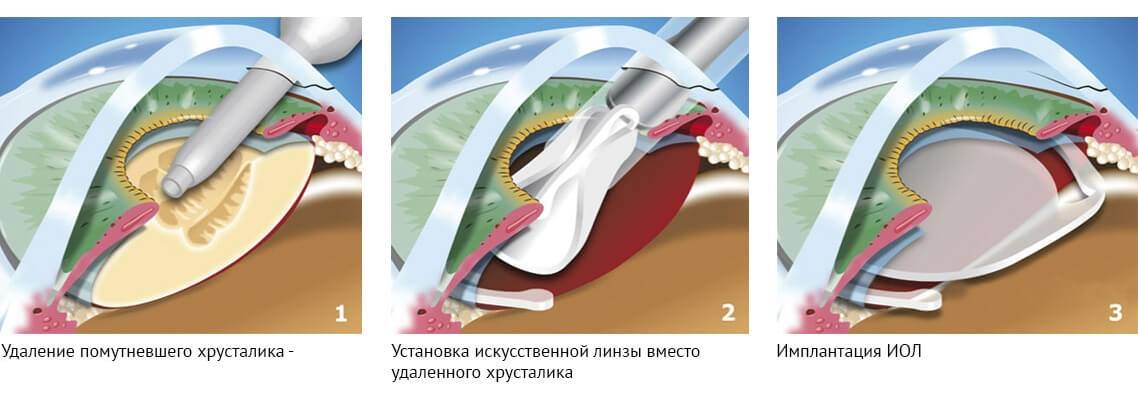
Экстракция катаракты послужила отправной точкой для развития всего направления лечения катаракты. Это полостная операция, которая выполняется в условиях стационара. В ходе операции:
- на роговице делают широкий разрез;
- хрусталик удаляют и заменяют искусственным;
- рану ушивают;
- швы снимают через несколько месяцев (до полугода).
Восстановительный период, как правило, длится не менее 2-х месяцев. Пациент должен ограничить себя физически и снизить зрительную нагрузку.
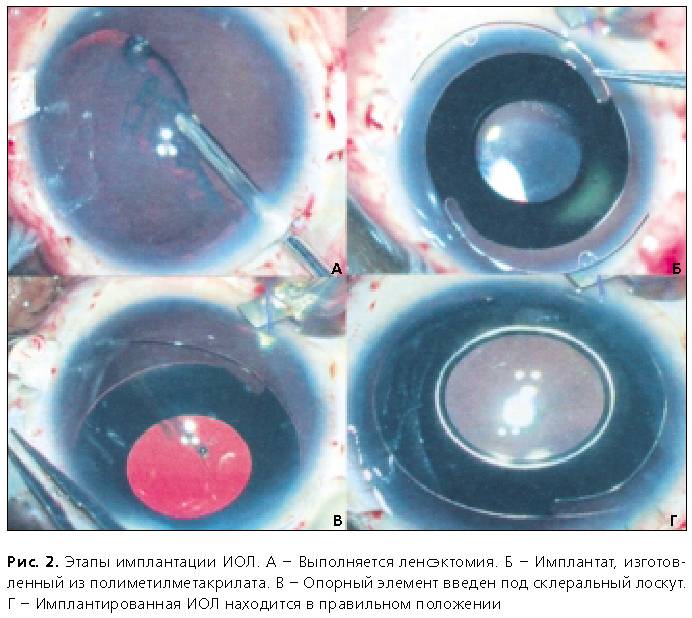
Операция экстракции выполняется в двух вариантах. 1. Интракапсулярная экстракция катаракты – хрусталик удаляют с капсулой специальным прибором, использующим замораживание. Для этого нужен большой разрез роговицы. Операция с высокой травматизацией глаза, в настоящее время практически не используется. 2. Экстракапсулярная экстракция катаракты. Методика предусматривает удаление катаракты с сохранением задней капсулы. Эта особенность является преимуществом, так как сохраняется барьер между передним отрезком глаза и его задним участком.
Экстракапсулярная экстракция катаракты с имплантацией ИОЛ – преимущества и недостатки
Операция экстракапсулярной экстракции катаракты в настоящее время практически не применяется, так как на данный момент существуют современные менее травматичные методики удаления катаракты.
Недостатки:
- высокая травматичность, связанна я с необходимостью делать большой разрез роговицы и накладывать швы;
- проводить операцию можно при созревшей катаракте, когда хрусталик затвердел;
- необходимость выполнения в условиях стационара и дальнейшего наблюдения пациента;
- нужно снимать швы;
- длительный реабилитационный период.
Эта методика в настоящее время успешно вытеснена более современными бесшовными методами факоэмульсификации — лазерной и ультразвуковой.
Достоинства факоэмульсификации катаракты
- минимальный травматизм;
- возможность провести операцию даже на самой ранней стадии заболевания;
- минимальное количество осложнений;
- отсутствие швов;
- манипуляция проводится амбулаторно, нет необходимости в стационарном наблюдении;
- эффект заметен практически сразу;
- нет ограничений по возрасту;
- быстрая реабилитация.
Пациент после операции должен использовать глазные капли и периодически приходить на осмотр к офтальмологу. Другие ограничения не предусмотрены – пациент может вести привычный образ жизни.
Первое время после операции следует:
- физические нагрузки максимально уменьшить в первые 7-10 дней после операции;
- исключить алкоголь;
- не посещать сауну, баню, бассейн в течение 1 месяца после операции
Факоэмульсификация может быть ультразвуковой и лазерной. Современное оборудование позволяет оперировать катаракту на любой стадии. Причем, на ранних стадиях удаление наименее травматично.
Консультация офтальмолога
Для точной диагностики стадии развития катаракты, а также назначения эффективного лечения требуется очная консультация офтальмолога и проведение соответствующих обследований.
Мы находимся по адресу: Московский научно-исследовательский офтальмологический центр «Новый взгляд», м. «Пятницкое шоссе», 6-ой км. Пятницкого шоссе, клиническая больница «Медси», седьмой этаж.
Записаться на прием можно по телефону +7 (495) 412-20-01 или через форму на сайте
Зачем проводится хирургическое вмешательство?
Интраокулярная линза – искусственный хрусталик, состоящий из оптического и опорного элементов. Первый представляет собой прозрачную линзу, которая биологически совместима с тканями глаза. На поверхности второго располагается дифракционная зона, позволяющая получать чёткое изображение.
Методики
Все метод хирургических операций по удалению катаракты безопасные для здоровья человека, с низким процентом осложнений. Несмотря на более высокую стоимость, пациенты чаще выбирают один из методов факоэмульсификации, ввиду наименьшей травматичности и быстрых сроков реабилитации.
Лазерная факоэмульсификация
Самый распространённый способ лечения катаракты, во время которого потерявший прозрачность хрусталик меняют на интраокулярную линзу. Его особенностью является разрушение мутного хрусталика через роговицу, не повреждая её. В ходе процедуры лазер превращает мутный хрусталик в жидкость, которую выводят из глаза. А на его место устанавливают интраокулярную линзу.
ВАЖНО. Хирургу не нужно использовать инструменты, что снижает риск возникновения осложнений.
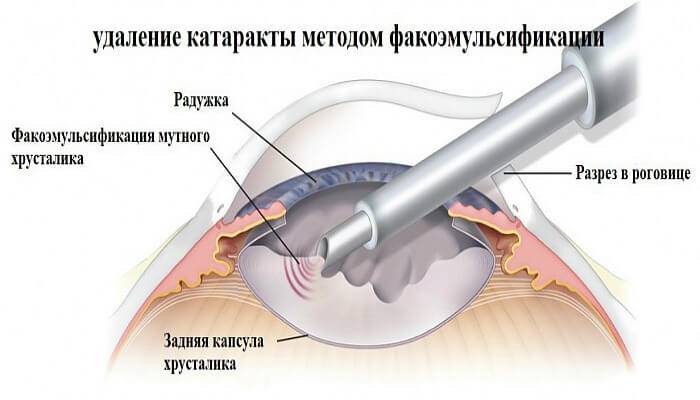
Ультразвуковая факоэмульсификация
Операция проводится через небольшой прокол (не более 1,8 мм) алмазным ножом. Пинцетом обеспечивают свободный доступ в оболочку, в которой находится хрусталик. Введённый в глаз ультразвуковой наконечник разрушает хрусталик, измельчённые частицы которого выводят с помощью высасывания.
Через этот же прокол устанавливают интраокулярную линзу в виде свёрнутой трубочки. В глазу эластичная искусственная линза расправляется и занимает нужное положение.
В ходе операции не требуется накладывать швы. Прокол самостоятельно герметизируется, затягивается.
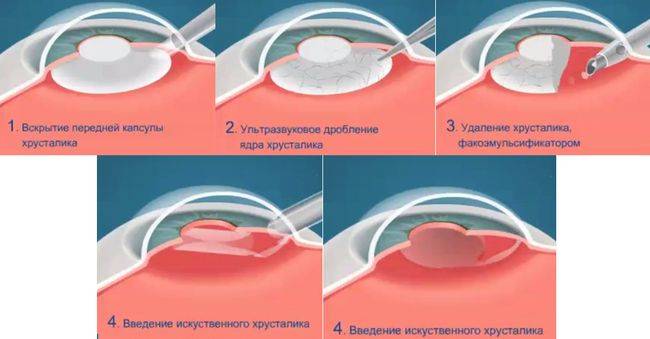
Экстракапсулярное удаление хрусталика
Экстракапсулярное удаление хрусталика – один из первых методов хирургического лечения катаракты. В ходе операции выполняется широкий разрез роговицы (10-12 мм), через который удаляют хрусталик. На место удалённого имплантируют искусственный, после чего накладывают швы.
Операция проводится под наркозом. Реабилитационный период составляет около 4 месяцев.
Интракапсулярная экстракция хрусталика
Суть метода заключается в удалении хрусталика вместе с капсулой с помощью заморозки. Производят большой разрез роговицы, а хрусталик примораживают к специальному прибору – криоэкстрактору.
Такой метод используют при вывихе хрусталика (смещении с его места).
Интракапсулярная экстракция хрусталика – очень травматичный способ удаления хрусталика. В настоящее время практически не используется.
Реабилитация
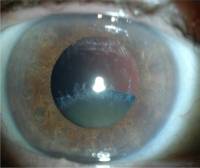
Полное восстановление зрительной функции наблюдается только после снятия швов. Это проводится через 3-4 суток после вмешательства. Срок реабилитации зависит от возраста пациента и от вида используемого ИОЛ.
На период реабилитации нельзя:
- наклонять голову;
- использовать декоративную косметику;
- прикасаться к прооперированному глазу;
- находиться на солнце без солнцезащитных очков;
- поднимать тяжести;
- лежать на боку прооперированного глаза;
- посещать бассейн;
- купаться в открытом водоеме.
Эти ограничения имеют временный характер и направлены на быстрое заживление глазного яблока.
В период восстановление рекомендуется использование антибактериальных, противовоспалительных или комбинированных глазных капель.
Зона формирования
На нижних веках
После блефаропластики нижних век отек держится, в среднем, около недели. Избежать явления практически невозможно в связи с чувствительностью кожных покровов вокруг глаз и особенностями анатомического строения данной области.
В некоторых случаях, в особенности при классическом методе коррекции, возможно распространение отечности на больший периметр, достигающий вплоть до скуловой кости.
На верхних веках
Характерна меньшая выраженность симптома, однако увеличивается срок реабилитации. Обусловлено это тем, что соединительная ткань верхнего века не так активно снабжается кровью, нежели нижнее.
В некоторых случаях возможно появление асимметрии глаз. Причин может быть несколько.
- Различная степень вмешательства хирурга в связи с отличающимися изначальными характеристиками век. Если на одном глазу необходимо было удалить большее количество подкожных грыж, то и выраженность отека будет более заметной.
- Низкий тонус глазных мышц и не одновременное заживление шва.
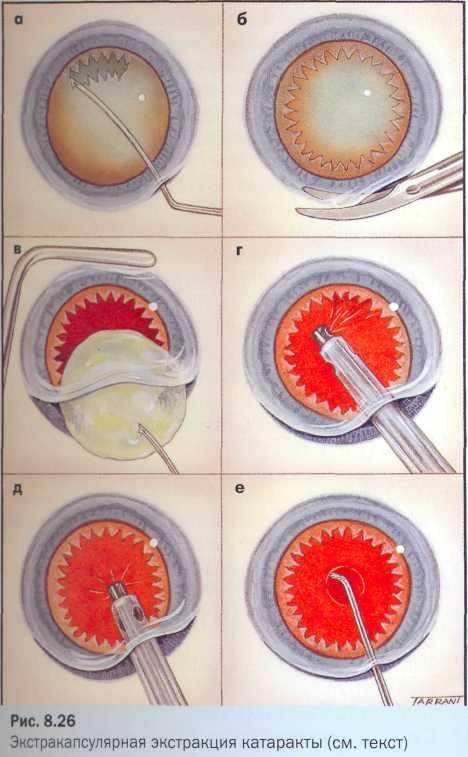
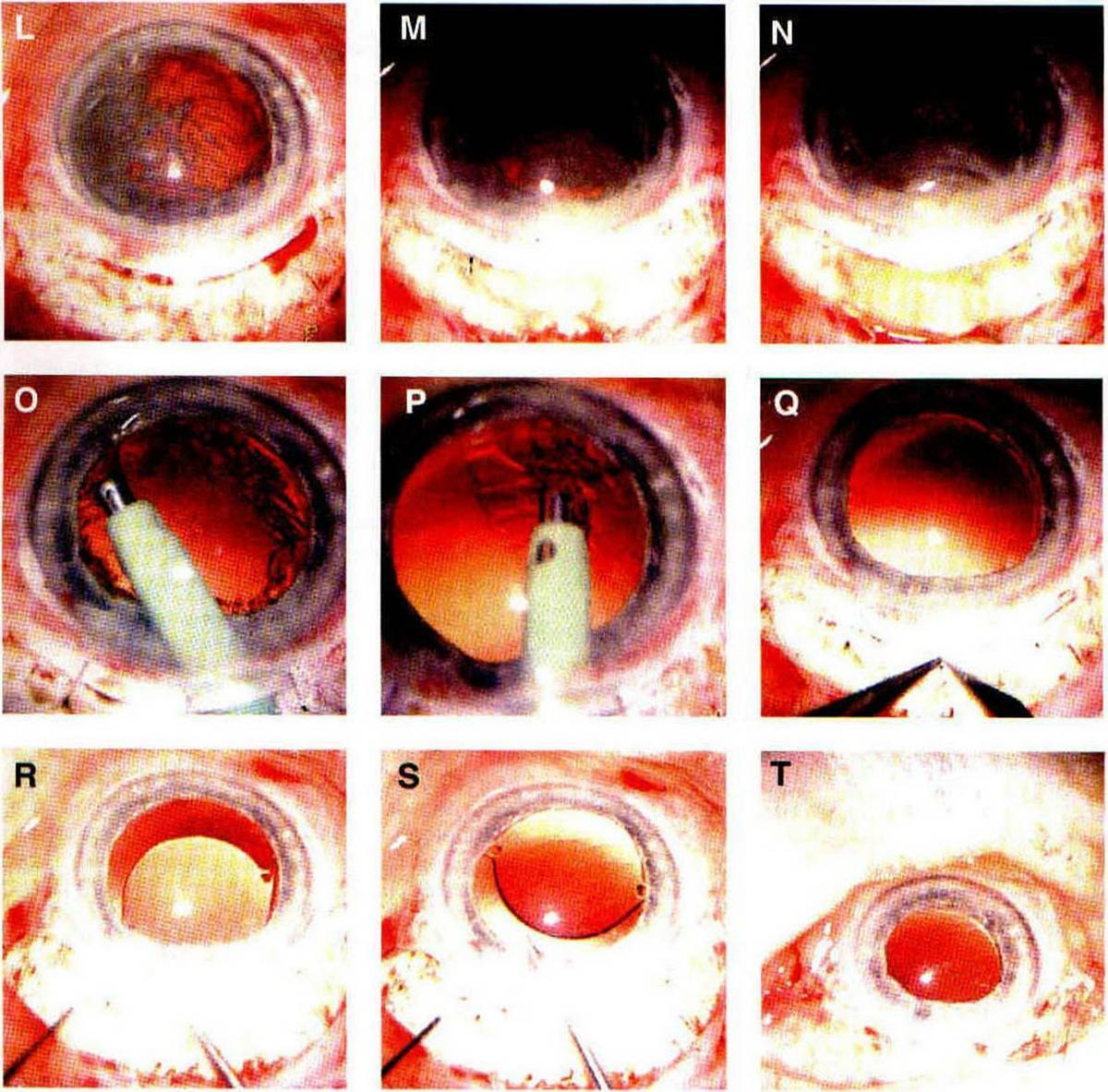
ЭКСТРАКЦИЯ КАТАРАКТЫ (ЭКСТРАКАПСУЛЯРНАЯ И ИНТРАКАПСУЛЯРНАЯ)
Этот вид хирургического лечения катаракты относят к самому старому, так как используется еще со времен Древнего Египта. Конечно, технологии с тех пор значительно изменились, но суть процедуры осталась прежней. Задача хирурга при этой операции — удалить помутневший хрусталик, а на его место поставить ИОЛ, которая и будет выполнять функции естественной линзы.
КОГДА НАЗНАЧАЮТ?
Несмотря на обилие других хирургических методик, иногда назначается именно экстракция катаракты. Эта необходимость возникает, если:
- У пациента слабый связочный аппарат.
- Отмечается частичный отрыв связок.
- Зрачки узкие и не расширяются.
- Стадия катаракты — перезрелая, набухающая или пленочная.
- Диагностирована дистрофия роговицы.
- Обнаружена вторичная катаракта, вызванная распадом линзы.
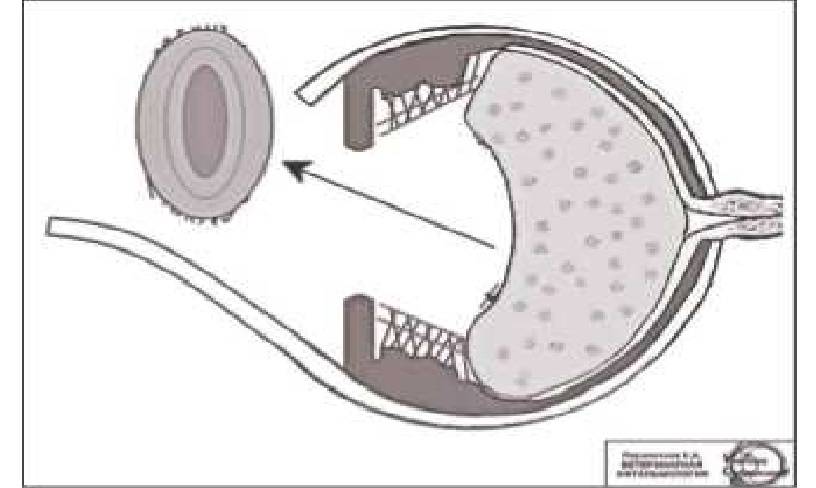
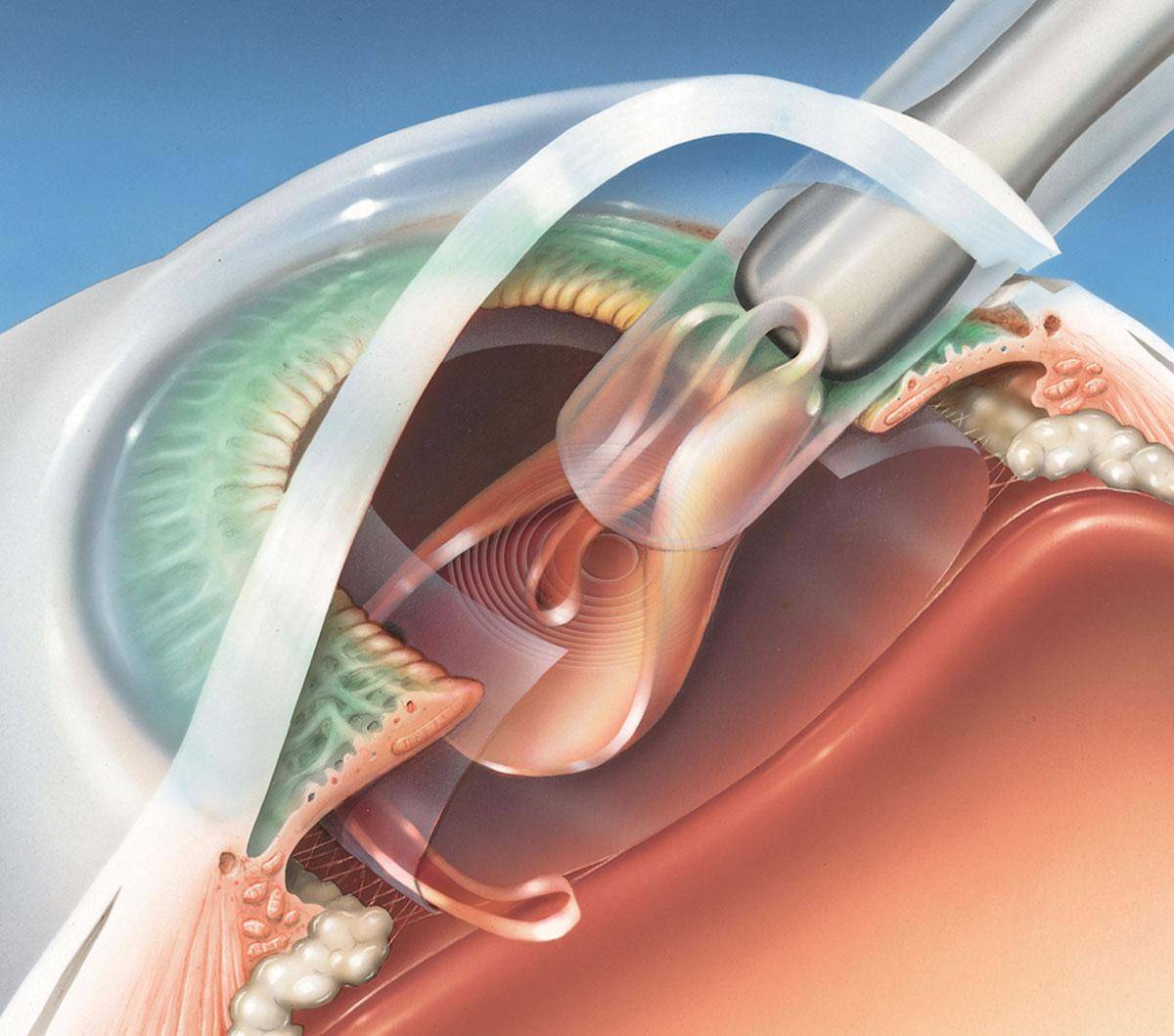
Выделяют два вида экстракции катаракты — экстракапсулярная и интракапсулярная. Отличаются они методиками проведения и видом используемых инструментов. Экстракапсулярная экстракция катаракты проводится через разрез на роговице глаза, через который и удаляется пораженный хрусталик. При этом сохраняется капсула хрусталика, которая служит естественным барьером между искусственной линзой и стекловидным телом. Интракапсулярная экстракция катаракты проводится с помощью специального инструмента — криоэкстрактора. Он мгновенно замораживает хрусталик, делает его твердым, что облегчает его изъятие из глаза. При этом удаляется и сама капсула, которая примерзает к телу хрусталика. Такой метод чреват тем, что возможен остаток частичек хрусталика в глазу, что может вызывать патологические процессы.
ПРЕИМУЩЕСТВА
- Нет необходимости в использовании дорогостоящих инструментов, благодаря чему снижается стоимость лечения.
- Остается капсула хрусталика (при экстракапсулярном лечении).
- Широкие возможности лечения при наличии сопутствующих глазных заболеваний.
- Возможность лечения при очень твердом хрусталике.
НЕДОСТАТКИ
- Долгий срок реабилитации, который занимает до 4 месяцев.
- Необходимость в наложении швов на роговицу, что сопряжено с осложнениями и воспалительными процессами.
- Среди осложнений после операции — астигматизм и другие нарушения зрения.
- Возможность развития вторичной катаракты, которая развивается из неудаленных частичек хрусталика — они разрастаются и заполняют собой свободное пространство.
- Большое количество осложнений, среди которых астигматизм и близорукость.
КАК ПРОХОДИТ ОПЕРАЦИЯ?
Современная экстракция катаракты чем-то похожа на факоэмульсификацию: перед извлечением хрусталик делят на 2-3 части, после чего удаляют. Это позволяет сделать меньший разрез роговицы и облегчить экстракцию.
Начинается операции с предварительной подготовки пациента и обезболивания. Причем анестезия проводится как местная (закапываются капли, делаются окологлазные инъекции), так и общая. Необходимость в использовании общего наркоза заранее согласуется с пациентом и применяется при отсутствии серьезных противопоказаний.
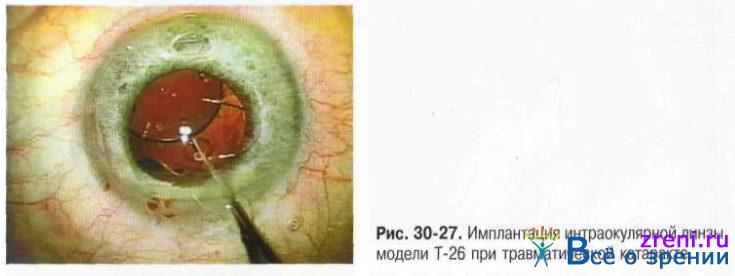
После этого выполняют разрез роговицы, через который и происходят все манипуляции. Хрусталик удаляется целиком или дробится на кусочки, капсульный мешок очищается от остатков масс. Устанавливают ИОЛ, которая может быть жесткой или мягкой (предпочтительнее). Какая именно линза будет установлена — решает сам пациент. От этого будет зависеть и результат операции, возможности органов зрения после восстановления. После установки имплантата проводят герметизацию разреза роговицы путем наложения нескольких швов. Экстракция катаракты с имплантацией ИОЛ длится не более 30 минут. Время может быть увеличено, если одновременно хирург производит другие лечебные процедуры.
РЕАБИЛИТАЦИЯ
Полное восстановление зрительных функций происходит только после того, как снимают швы. А это производится спустя 3-4 месяца после операции. Однако уже после операции пациент замечает первые изменения: он различает предметы, видит лица людей и может постепенно радоваться улучшению зрительных функций. Окончательный срок реабилитации зависит от возраста человека, используемого вида ИОЛ, как именно проводилась операция, не было ли осложнений
Очень важно убедиться в отсутствии других заболеваний глаз, которые также могут стать причиной сниженного зрения. Глаукома, повреждение сетчатки или зрительного нерва, выраженная близорукость — все это не связано с исходом операции и может спровоцировать дальнейшее ухудшение зрения
Дизельный двигатель не заводится зимой

Дизель не заводится на холодную по причине того, что летнее дизтопливо при минусовой температуре густеет, превращаясь в парафинизированный гель в топливной системе. Образовавшиеся кристаллы парафина закупоривают топливный фильтр дизеля. Помочь завести дизель может подогрев топливной системы, замена топливного фильтра, добавка специальной присадки в топливо. Проникновение воды в дизельный двигатель может вывести из рабочего состояния топливный насос высокого давления. Вода в баке появляется при образовании конденсата в холодную погоду. Вода и другие примеси задерживаются в фильтре грубой очистки. Если дизель не заводится в мороз, причиной может быть замерзшая вода в фильтре. Для предупреждения концентрации воды в топливной системе можно добавить в бак небольшое количество спирта или специальную присадку – дегидратор. Воздух в топливной магистрали после простоя приводит к падению давления. Наиболее часто происходит повреждение и потеря эластичности топливных шлангов, уплотнительных резинок, колец, сальников. Воздух удаляют, прокачивая ТНВД и топливную магистраль. В условиях низких температур часто используемое моторное масло 15W-40 становится густым и может отягощать пуск дизеля. Большинство проблем со стартером и аккумулятором проявляются в холодное время года. Дизель имеет усиленный стартер, так как для запуска необходима высокая степень сжатия дизельного топлива. При минусовой температуре аккумулятор заметно теряет свой заряд. Дизель плохо заводится на холодную, когда слабый аккумулятор не может провернуть коленвал с требуемой частотой для создания давления. С недозаряженным аккумулятором и неисправным стартером дизель практически завести невозможно.
Золотой стандарт хирургической офтальмологии — ультразвуковая факоэмульсификация катаракты
Ультразвуковое дробление хрусталика впервые было применено более 40 лет назад. К настоящему времени ультразвуковая факоэмульсификация катаракты считается золотым стандартом лечения заболевания.
Видео операции ультразвуковой факоэмульсификации катаракты можно найти в поиске.
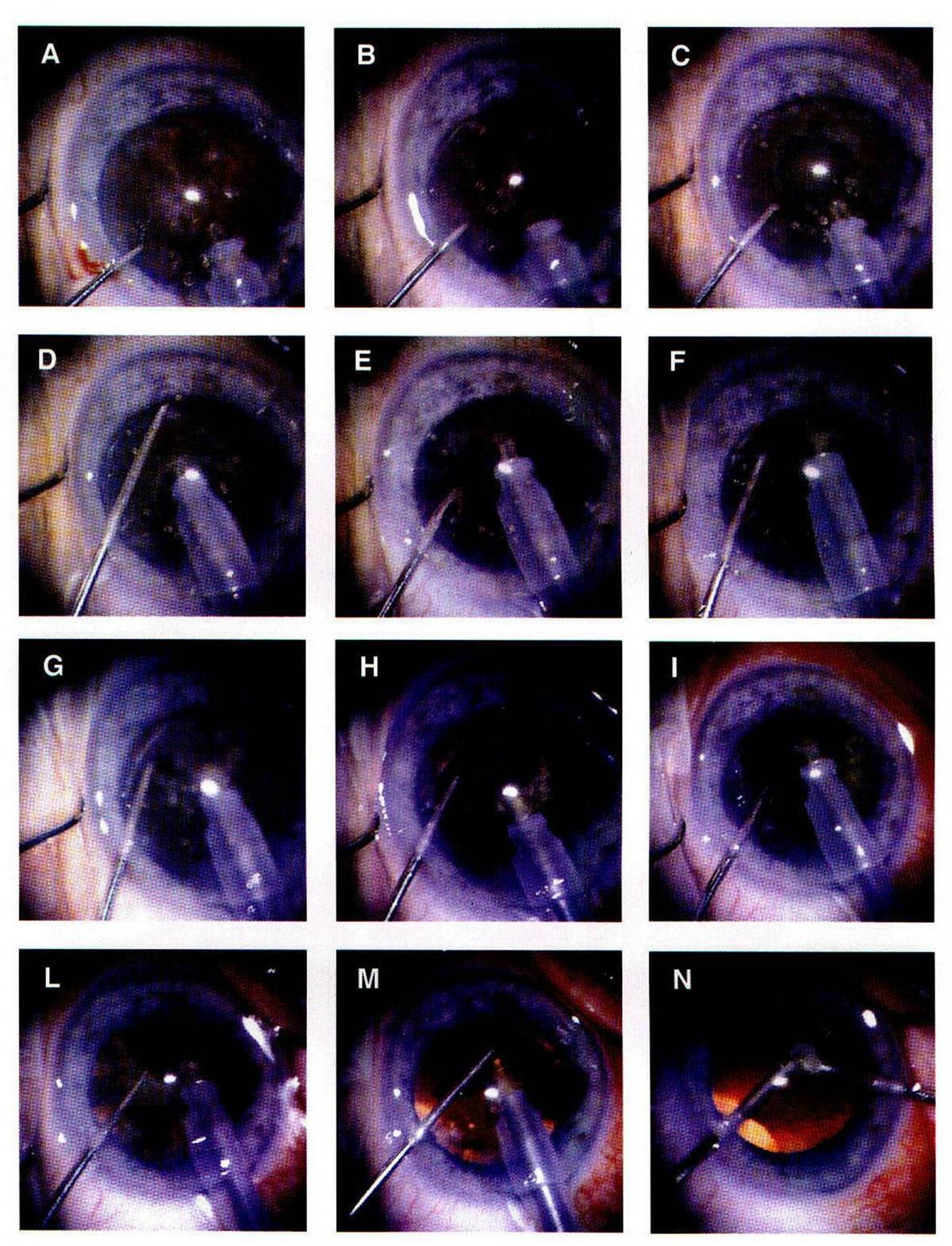
- Предоперационный и подготовительный этап этой хирургической операции соответствуют таковым при экстракапсулярной экстракции катаракты. Для анестезии часто используется только местные (капельные) препараты.
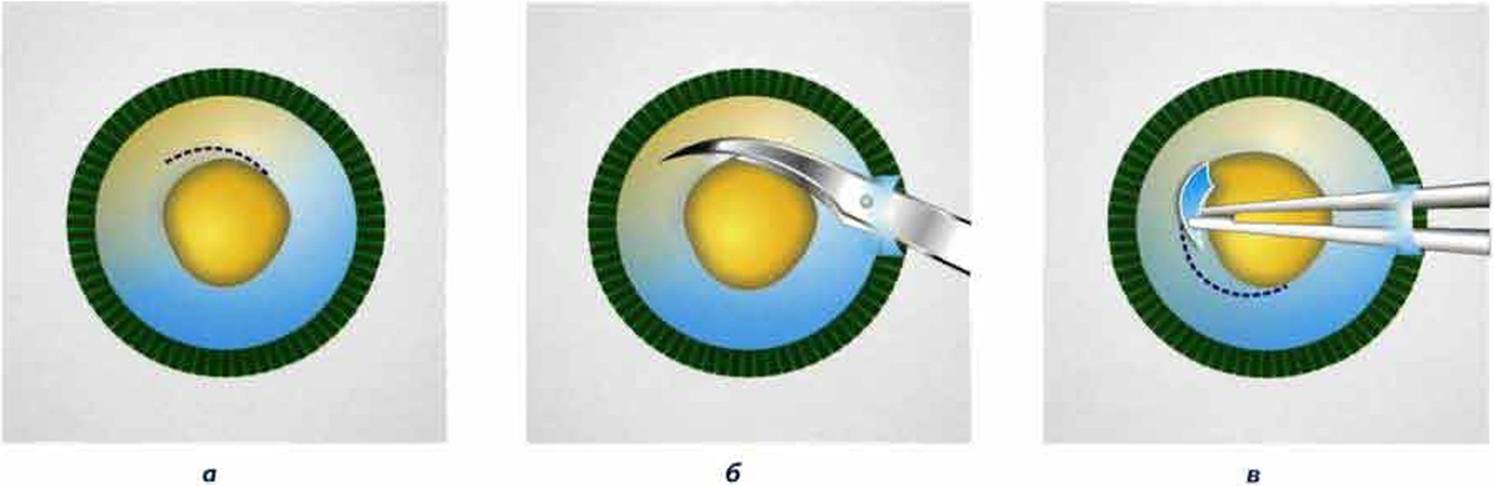
- Разрез роговицы делают минимальным — до 3-3,5 мм. Этой длины достаточно, так как больших элементов после дробления извлекать не придется.
- Далее в передней капсуле хрусталика выполняют круговое отверстие (капсулорексис).
- Внутрь капсулы вводят жидкость. Гидродиссекция нужна для снижения устойчивости хрусталика.
- Далее выполняется ультразвуковое дробление хрусталика. Под действием волн ткань разрушается — эмульсифицирует.
- Мелкие фрагменты аспирируются через систему факоэмульсификатора. Хирург удаляет всю ткань хрусталика, все остаточные массы и эпителиальные клетки с поверхности задней капсулы.
- После удаления ткани хрусталика на его место устанавливают интроокулярную линзу.
- Разрез герметизируют без применения шовных материалов.
Плюсами ультразвуковой факоэмульсификации катаракты является низкая травматичность, небольшая продолжительность реабилитационного периода.
Осложнения возможны у 1-1,5% пациентов. Наиболее опасными последствиями могут быть кровоизлияния и отслойка сетчатки. Причиной таких осложнений считают повреждение структур глаза ультразвуковыми волнами. Во время вмешательства хирург старается максимально сократить время и интенсивность работы факоэмульсификатора.
Пациенты с особо плотными тканями хрусталика и ангиопатией сетчатки не направляются на ультразвуковое лечение. Им в большей степени рекомендовано классическое вмешательство — экстракапсулярная экстракция катаракты.