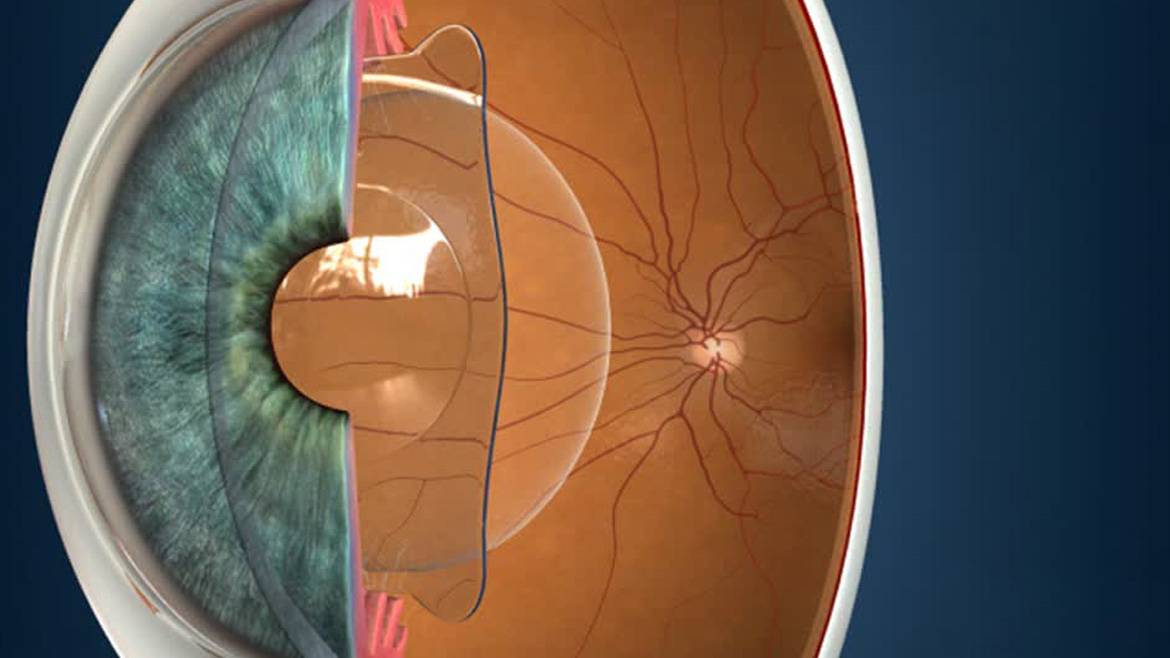
Разновидности интраокулярных линз
ИОЛ по размерам и способам установки
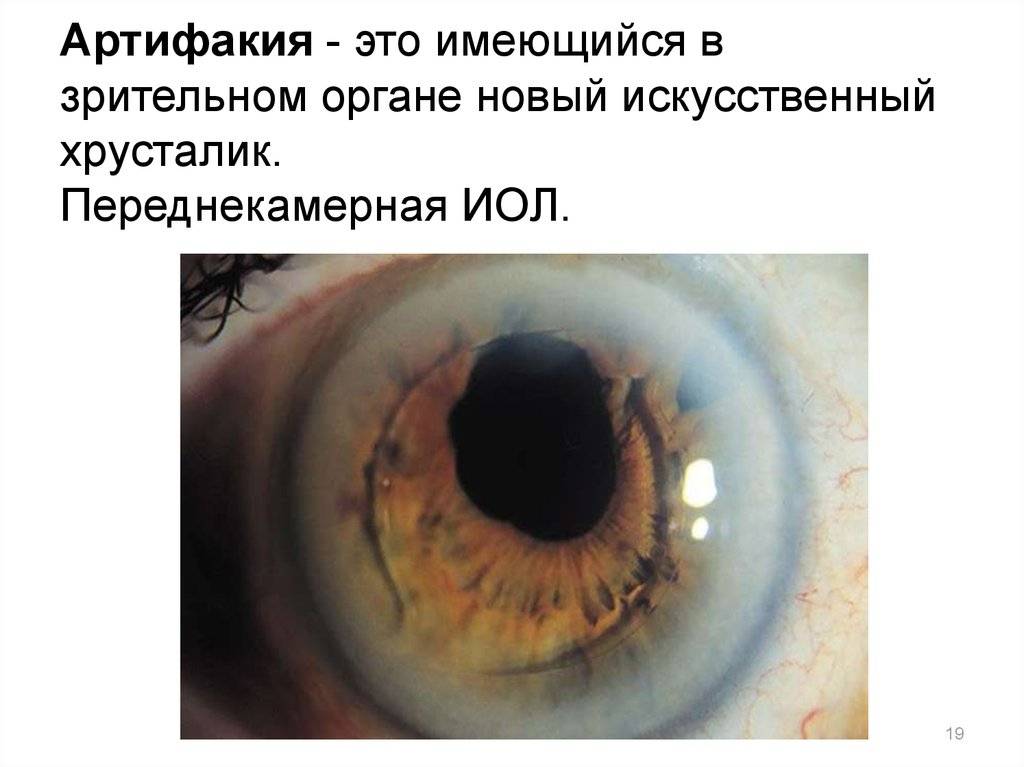
- Переднекамерные ИОЛ. Устанавливаются, что ясно из названия, в передней камере глаза, на фронтальной части глазного яблока. Применение ограничено, так как у большинства людей из-за типичных особенностей глаза может случаться контакт ИОЛ с роговицей и радужкой, что может вызвать появление синехий (спаек) в углу передней камеры. Из осложнений также случаются иридоциклит и буллёзная дистрофия. Самый частый материал переднекамерных ИОЛ – полиметилметакрилат, материал, имеющий идеальную, близкую к здоровому хрусталику, прозрачность. При вживлении делается маленький надрез роговицы, который потом закрывается швом из рассасываемых нитей.
- Зрачковые, или пуппилярные. Встраиваются непосредственно и напрямую в окружающие зрачок ткани ириса по типу клипсы. Удобные в установке, не препятствуют глазу в выполнении его функций, но могут выпадать при ударных травмах.
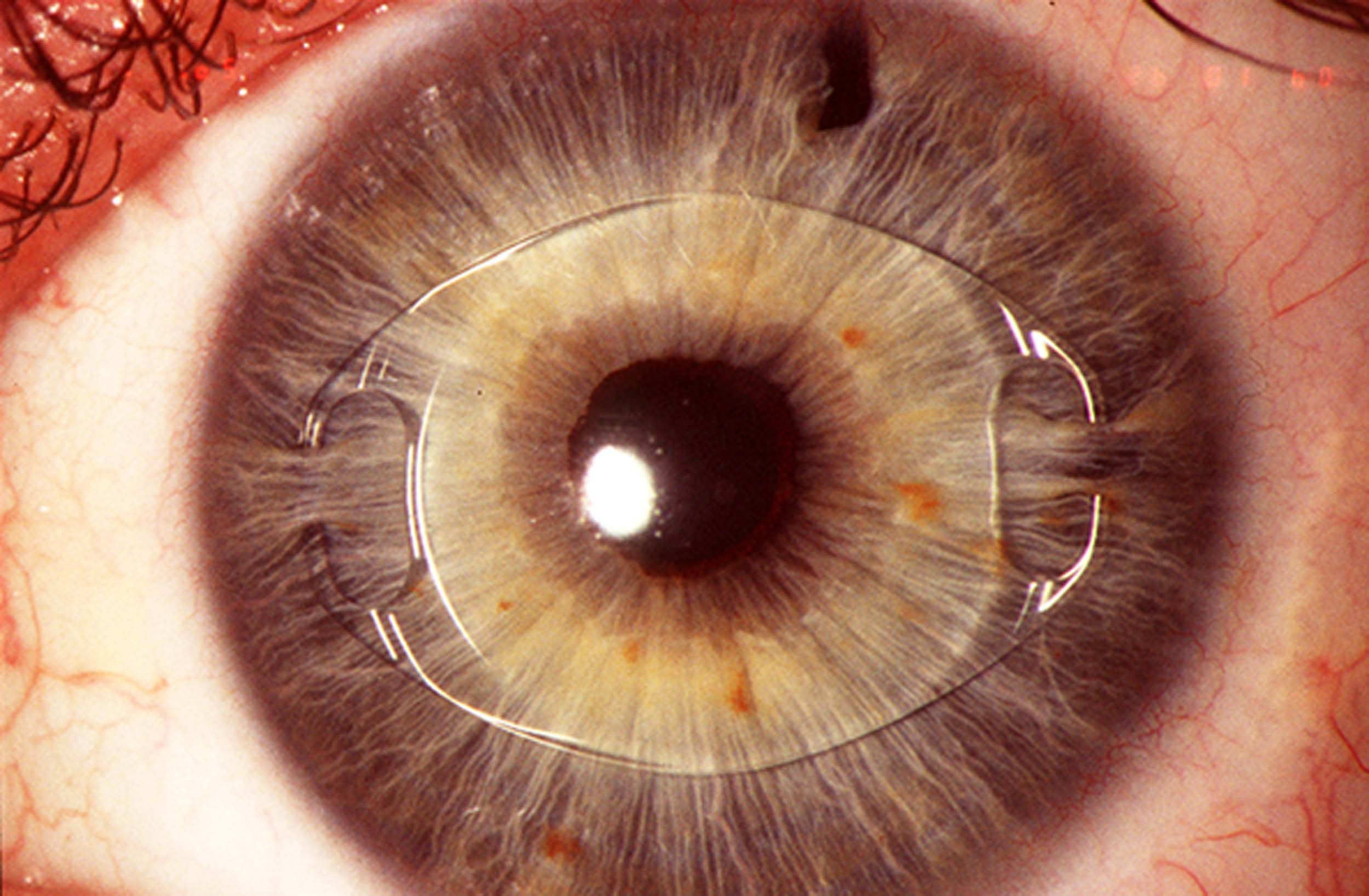
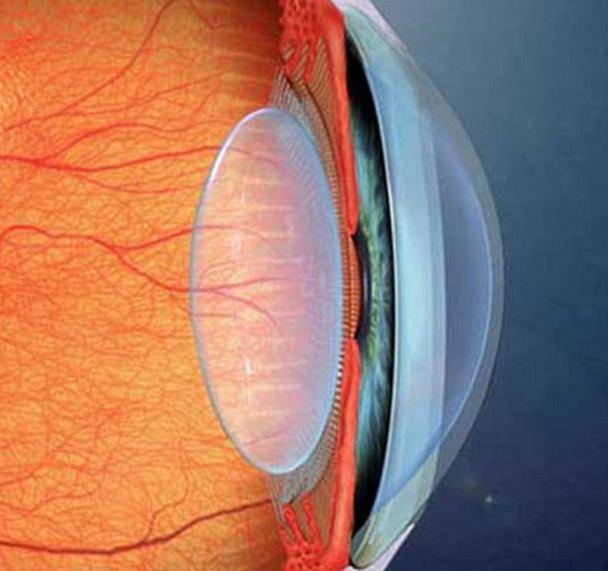
- Заднекамерная. Так как встаёт на место удалённого хрусталика в его сумку, такое положение ИОЛ бывает естественным и самым безопасным с физиологической точки зрения. Такая линза соответствует удалённому хрусталику, контактируя только со стенками капсулы, в которой нет нервных волокон и сосудов. Как следствие – при такой артифакии невозможны воспалительные процессы, из-за которых может случиться отторжение имплантата. Применяют в 90% случаев оперативного вмешательства и активно рекомендуется врачами. Окружающими незаметны, в отличие от переднекамерных или зрачковых (если присмотреться вблизи, они видны, так как на границе сред свет несколько переламывается).
Как разновидности последних применяют заднекапсулярные – такие ИОЛ ставят при полном удалении натурального хрусталика. Крепление производится в капсуле.
Материалы линз могут быть жёсткими и мягкими. Лучшей имитацией естественных материалов представляются ИОЛ из гидрогелей, подобных по фактуре и структуре линзам для контактной оптики, используемых для повседневной носки.
По типу патологии или состояний роговицы
- сферические и асферические, из которых предпочтительнее вторые – из-за более широкого поля зрения и максимального контраста строящегося на сетчатке изображения. Вдобавок такие линзы полностью исключают образование внутрительных бликов;
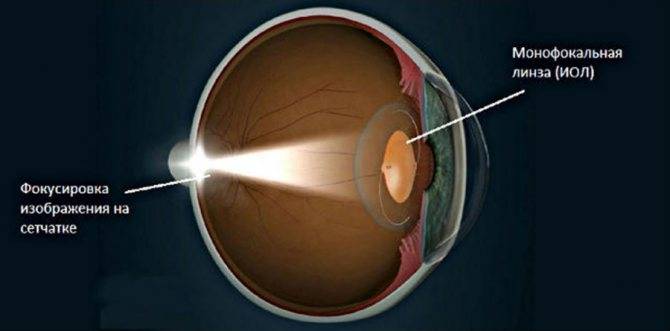
- с монофокальной или мультифокальной структурой. Первые в силу простоты конструкции не способны полностью имитировать работу живого хрусталика, и пациент может испытывать трудности с аккомодацией, то есть оценкой расстояния до рассматриваемого объекта. Требуют дополнительного ношения очков, «плюсовых» или минусовых», в зависимости от того, на какую дистанцию рассчитана монофокальная линза. Вторые, из-за наличия нескольких фокусировочных зон, лишены этого недостатка и способны исправлять пресбиопию – дальнозоркость, присущую пожилому и старческому возрасту. Есть и торические линзы, корректирующие астигматизм. Показаны пациентам, перенёсшим трансплантацию роговой оболочки. Мультифокальные линзы чаще всего устанавливают, если есть проблемы со зрительным нервом;
- интраокулярные линзы с защитной функцией. Самые совершенные, но самые дорогие искусственные изделия. Имеют жёлтый или синий оттенок в отражённом свете, но на цветовосприятии это никак не сказывается. Это их свойство, связанное с опалесценцией, предохраняет ткани глаза, а особенно сетчатку, от УФ-излучения.
- АИОЛ. Аккомодирующие линзы. Составные, имеют двойную структуру из пары параллельных линз с разными степенями кривизны. Во время напряжения глазных мышц такие линзы двигаются способны изменять фокусное расстояние искусственного хрусталика не хуже, чем настоящий, здоровый.
Полезное видео
Разновидности ИОЛ
Перед операцией потребуется выбрать интраокулярную линзу, если изменения затронули оба глаза, то необходимо подобрать пару ИОЛ.
- Переднекамерные. Их вживляют в переднюю части глазного аппарата. Используются крайне редко, поскольку имплантат соприкасается с роговой оболочкой и может спровоцировать её спайку с хрусталиком;
- Заднекамерные. Их помещают в заднюю сумку хрусталика, ядро полностью удаляется. Самый распространенный вариант, поскольку отсутствует прямой контакт, линза «дотрагивается» только до капсулы хрусталика, а ней нет нервов и сосудов. К тому же ЗКЛ ИОЛ укрепляет переднюю и заднюю стенку глаза, предотвращая осложнения после хирургического вмешательства;
- Зрачковые. Их вставляют непосредственно в зрачок, наподобие клипс. Крепятся с помощью специальных держателей, установленных спереди и сзади. Главный минус линзы – высок риск вывиха всей конструкции или опорных элементов;
- Заднекапсульные. Используется в исключительных случаях, если хрусталик полностью удален или имеет серьезные повреждения. Крепление имплантата проводится на капсулу;
- Мультифокальные. Человек, страдающий от проблем со зрительным аппаратом, часто имеет в «ассортименте» две или три пары очков на разные случаи, поскольку они обладают монофокальным действием. При вживлении линзы с несколькими оптическими зонами, картинка в полной многомерности переносится на сетчатку. После операции зрение восстанавливается на 100%, поэтому их применяют чаще всего.
| Помните, что подбирать имплантат нужно только вместе со специалистом, который учтет все нюансы вашего заболевания и порекомендует оптимальный вариант. |
Причины
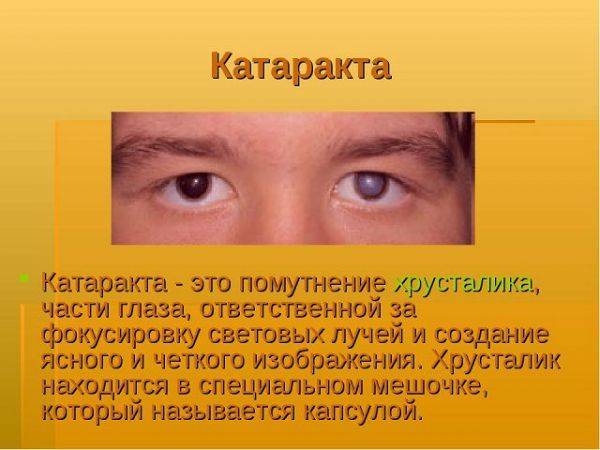
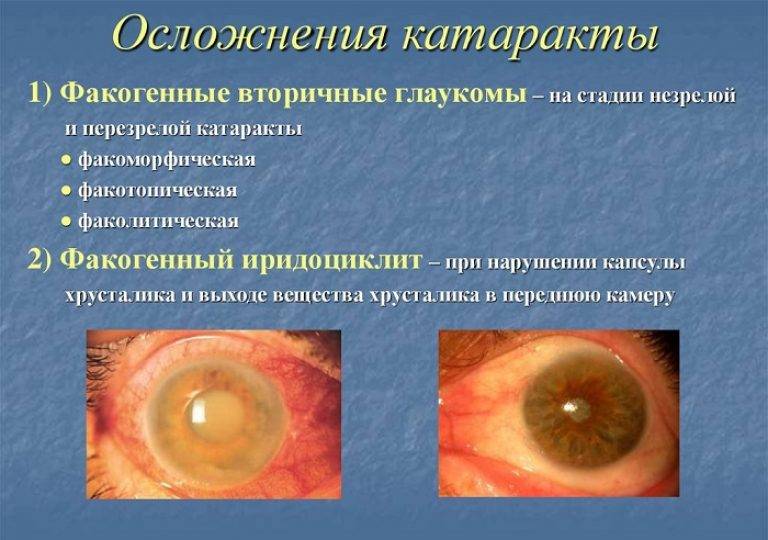
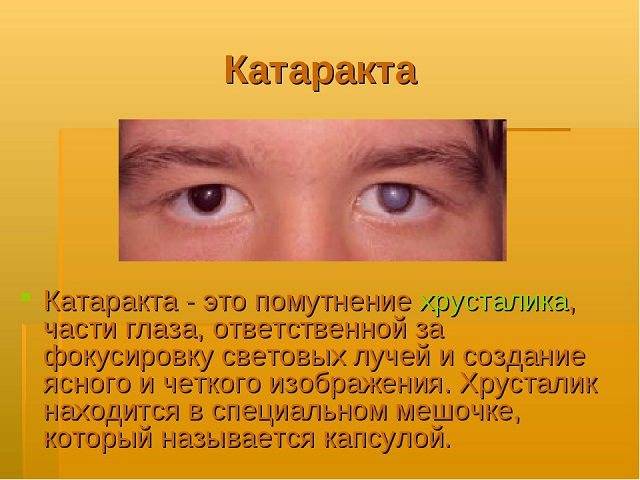
Хрусталику нужна замена, если натуральный был повреждён в результате травмы. У человека также может быть диагностирован врождённый дефект. Но самой распространённой причиной является катаракта. Во время болезни просто необходима артифакия. Что это за процедура, детально проинформирует офтальмолог, хотя вряд ли он расскажет о первоисточнике проблемы. Ведь до сих пор лучшие умы человечества ломают голову над тем, почему развивается катаракта. Кто-то утверждает, что это наследственное заболевание, другие указывают на пожилой возраст, считая его наибольшим фактором риска.
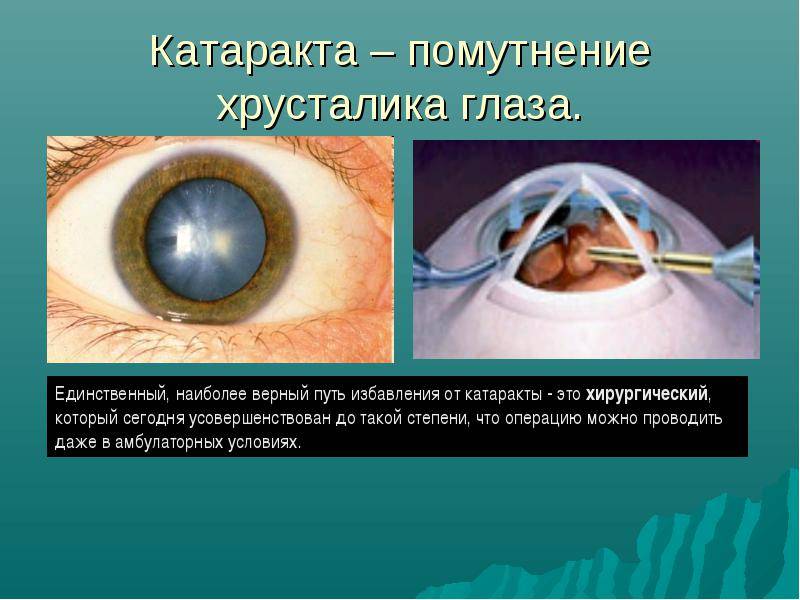
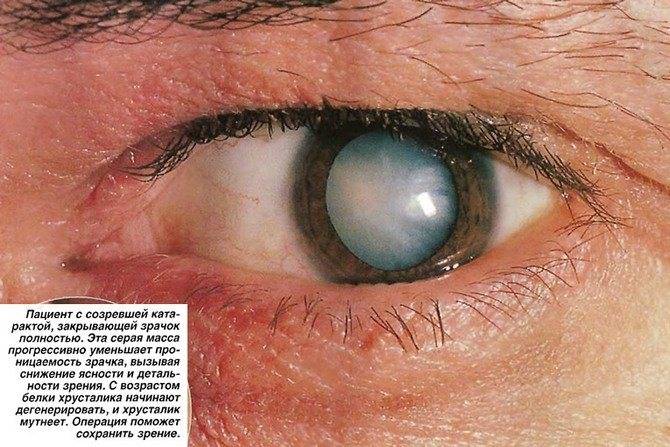
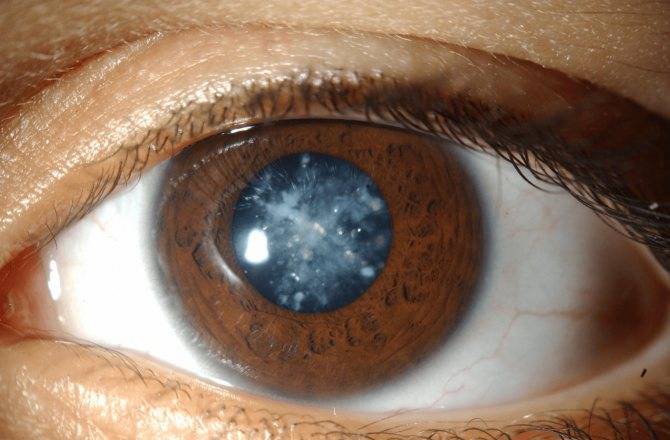
 Катаракта – сильное помутнение хрусталика, что становится причиной падения зрения. Под микроскопом пятнышко по форме напоминает остроконечную звезду. Если процесс лечения затянуть, помутневший хрусталик уплотняется. При этом он занимает больше места и становится причиной повышения глазного давления – развивается глаукома, опасное и неизлечимое заболевание. В этом случае утрата зрительных функций необратима.
Катаракта – сильное помутнение хрусталика, что становится причиной падения зрения. Под микроскопом пятнышко по форме напоминает остроконечную звезду. Если процесс лечения затянуть, помутневший хрусталик уплотняется. При этом он занимает больше места и становится причиной повышения глазного давления – развивается глаукома, опасное и неизлечимое заболевание. В этом случае утрата зрительных функций необратима.
Последствия замены хрусталика
Возникают ли осложнения при артифакии? Они развиваются редко.
Бывают такие осложнения:
- Вторичная катаракта. Она возникает вследствие разрастания оставшихся в капсуле тканей.
- Глаукома. Повышение внутриглазного давления может быть временным побочным эффектом.
- Отслоение сетчатки. Устраняется дефект в ходе лазерной коагуляции.
- Вывих или выпадение линзы с повреждением тканей глаза, что чаще всего происходит из-за травм.
- Развитие инфекционного или воспалительного заболевания — иридоциклита, кератита и пр. Причина таких осложнений — нарушение правил гигиены в период восстановления.
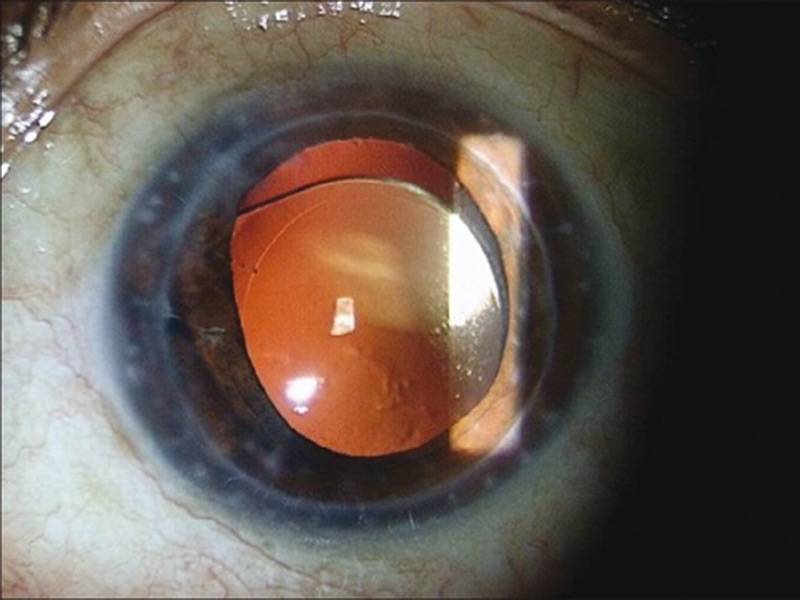
- Образование спаечного процесса в передней камере глазного яблока. Ранее такой дефект наблюдался при установке переднекамерных ИОЛ.
- Белковый налет на ИОЛ. Проводится чистка линзы.
Проведение манипуляции и виды
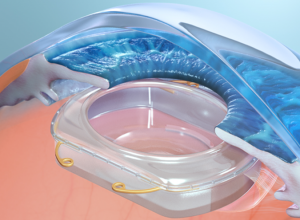 Одним из видов искусственной линзы может быть зрачковый.
Одним из видов искусственной линзы может быть зрачковый.
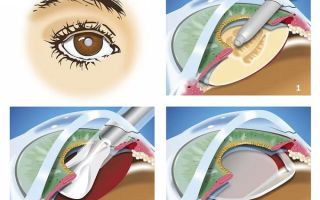
Процедура проводится в амбулаторном режиме, используют метод местного обезболивания. Происходит лазерное удаление хрусталика и установка искусственного тела. Сложность манипуляции средняя, применятся пациентам всех возрастных категорий. Дополнительно может быть удалена катаракта. Подготовительный период предусматривает выбор имплантата. Существует несколько типов биологических линз, они классифицируются в зависимости от структуры и способа крепления.
- Переднекамерный. Расположен между роговицей и радужной оболочкой. Быстро приживается, но часто вызывает образование спаек.
- Зрачковый. Помещается непосредственно на центр глаза и прикрепляется передними и задними парами клипсов.
- Заднекамерный. Предусматривает внутреннее внедрение в сумку стекловидного тела. Помещается после удаления ядра органа.
Предоперационная диагностика
Перед операцией нужна детальная, с привлечение комплекса лабораторных исследований, диагностика состояния как органов зрения, так и всего организма. С офтальмологом обсуждается тип вживляемой линзы, особенно если она будет монокулярной и после её приживления потребуется носить очки.
Учитывается сохранность связок и общее состояние роговой оболочки глаза, потому что возможны случаи противопоказания вживлению имплантата.
Артифакия пошагово:
- За сутки до операции проводится ещё одно, дополнительно обследование по полному или сокращённому циклу – в зависимости от общего состояния пациента.
- Утром в день операции режим дня ничем не отличается от привычного. То есть можно есть, пить, принимать назначаемые офтальмологом или другими врачами препараты – кроме разжижающих кровь антикоагулянтов.
- На операционном столе или даже на стерильной больничной кушетке делают анестезию, вводя в глаз (глаза) анестезирующие средства. Они являются анестетиками местного действия не мешают пациенту разговаривать и воспринимать окружающее. Но может применяться общий наркоз – по показаниям ил по желанию пациента, если он испытывает страх перед инструментами. Тем более, он будет их видеть, психологически это не каждый может вынести.
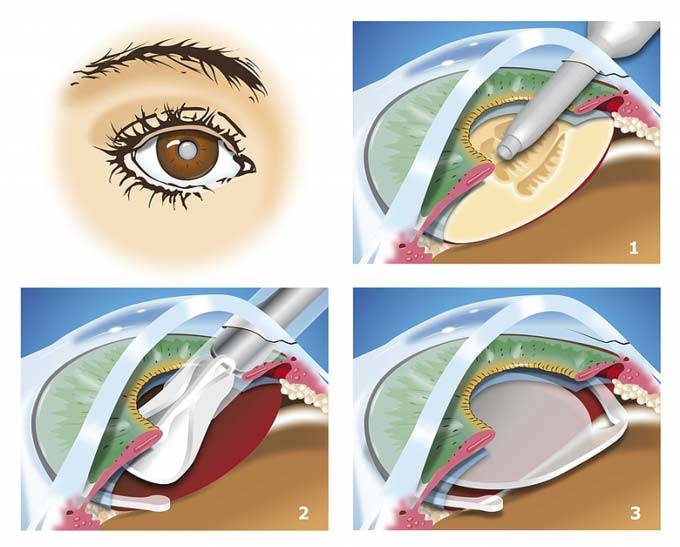
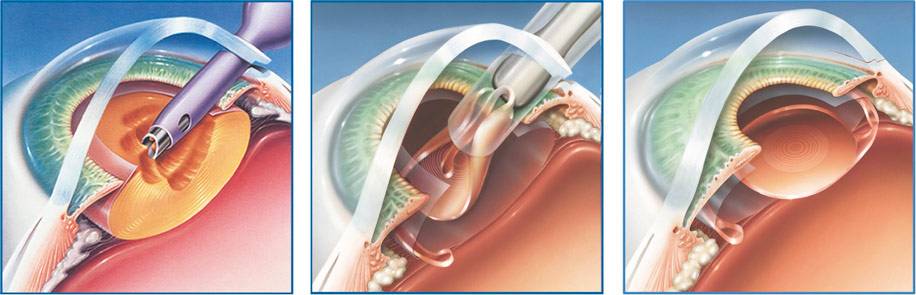
- Помутневший и потерявший функциональность хрусталик измельчается до состояния эмульсии лазерным или ультразвуковым пучком, а потом высасывается специальным микронасосом через небольшое, 2 1,5-2 мм отверстие.
- В освобождённую капсулу хрусталика инжектором вводится свёрнутая линза, которая тут же расправляется и занимает место удалённого органа и фиксируется там.
- Производится закрытие микроотверстия, через который имплантат вводился в камеру глаза.

Что необходимо учесть
После операции нельзя:
- Тереть глаза.
- Касаться к ним грязными руками.
- Заниматься физическими нагрузками.
- Резко наклоняться.
- Использовать моющие средства.
- Выходить на улицу в ветреную погоду.
- Подвергать глаза УФ излучению.
Иногда проведение артифакии на одном глазе приводит к ухудшению оптических способностей второго. В подобных ситуациях через определённый промежуток времени пациенту может быть проведена операция и на втором органе зрения.
При подборе искусственного имплантата хирург должен быть предельно внимательным, поскольку неправильно подобранный размер нового хрусталика может вести к его выпадению или смещению.
Проводить процедуру нельзя при наличии:
- Инфекционных поражений глаз.
- Декомпенсированной глаукомы.
- Беременности и ГВ.
- Злокачественных новообразований, инфаркта, инсульта.
Понятие афакии
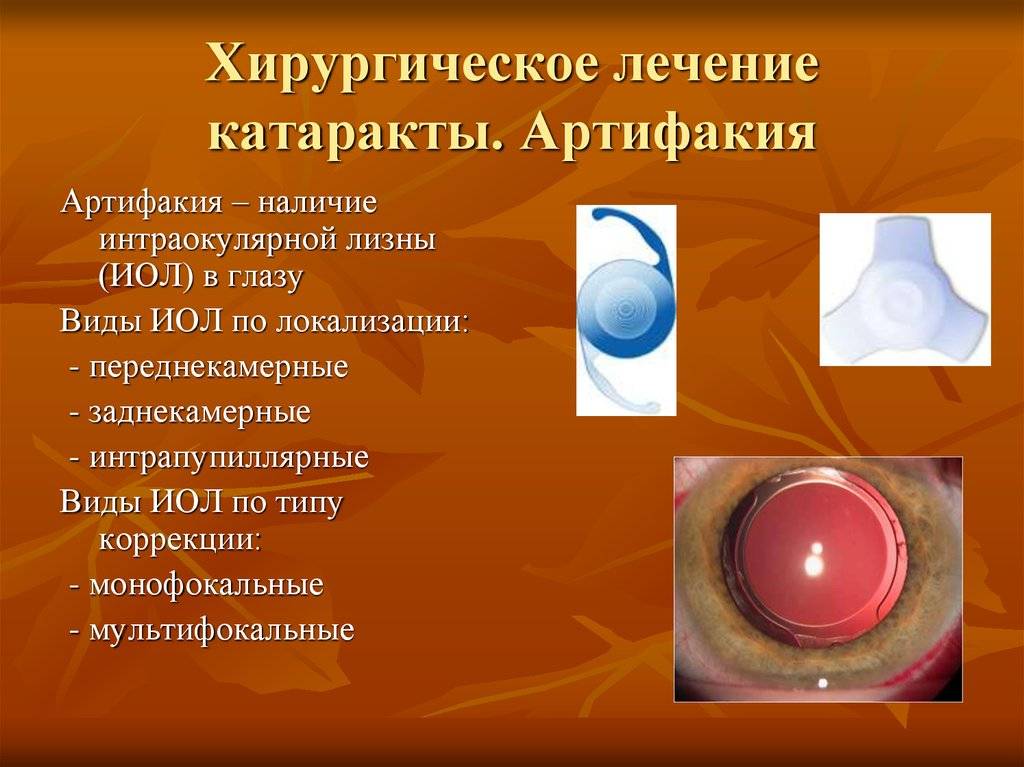
ИОЛ
По какому принципу выбирается линза? Это сугубо индивидуальные параметры каждого пациента, которые определяются в ходе офтальмологического осмотра и анализов. На данный момент известно огромное число искусственных хрусталиков. Учитывая особенности фиксации, они делятся на несколько видов.
- Переднекамерные. Линзы помещаются при процедуре в переднюю глазную камеру. Их поддержкой служит угол передней камеры. Эти хрусталики касаются наиболее чувствительных частей: радужной оболочки и роговицы. Этот тип используется крайне редко, так как такие линзы вызывают синехии, то есть слипания.
- ИКЛ – зрачковые пупиллярные линзы, используются как клипсы. Их удерживают задние, а также передние опорные составляющие. Самым первым подобным имплантатом была линза Федорова-Захарова. Она имела три антеннки спереди и три дужки сзади, благодаря чему надежно закреплялась. Данная артифакия была применена в середине 20-го века. Она стала революционной в своем роде, поскольку до этого использовались исключительно интракапсульные экстракции катаракты. Она широко использовалась, единственным минусом имплантата была вероятность выворота опорных составляющих.
- ЗКЛ – заднекамерные линзы. При процедуре в сумке хрусталика устанавливается специальная тонкая линза. Но сначала удаляется ядро с кортикальными массами. Именно они занимают место натуральной линзы. Такие линзы хорошо усиливают границу между глазными зонами. Такая операция оптимальна, и в большинстве случаев не вызывает осложнения. ЗКЛ предупреждает развитие определенных постоперационных синдромов. Например, глаукома или отслойка сетчатки. Контакт происходит только с капсулой самого хрусталика. Она не содержит сосудов или нервов, за счет чего не может воспаляться. Заднекапсульные линзы названы так из-за способа крепления. Они располагаются, прикрепляясь к задней стенке капсулы. В особенности, их часто применяют, когда есть проблемы с сумкой хрусталика, например, впоследствии травмы глаза.
Какие бывают хрусталики?

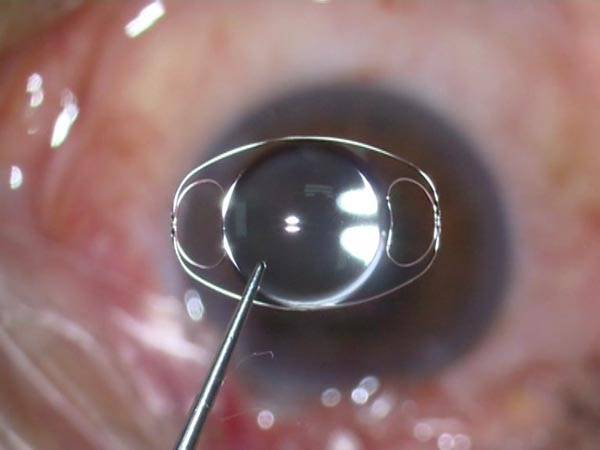
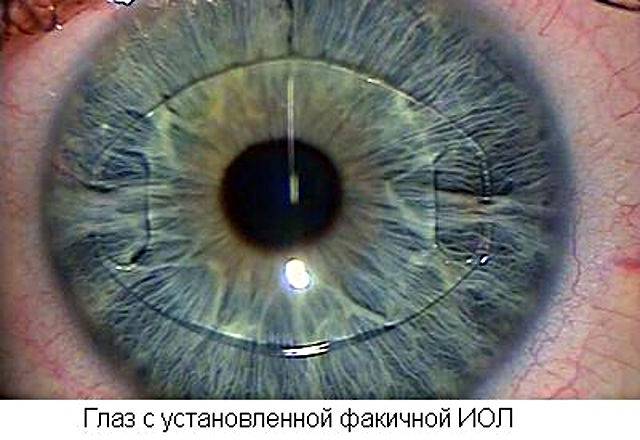
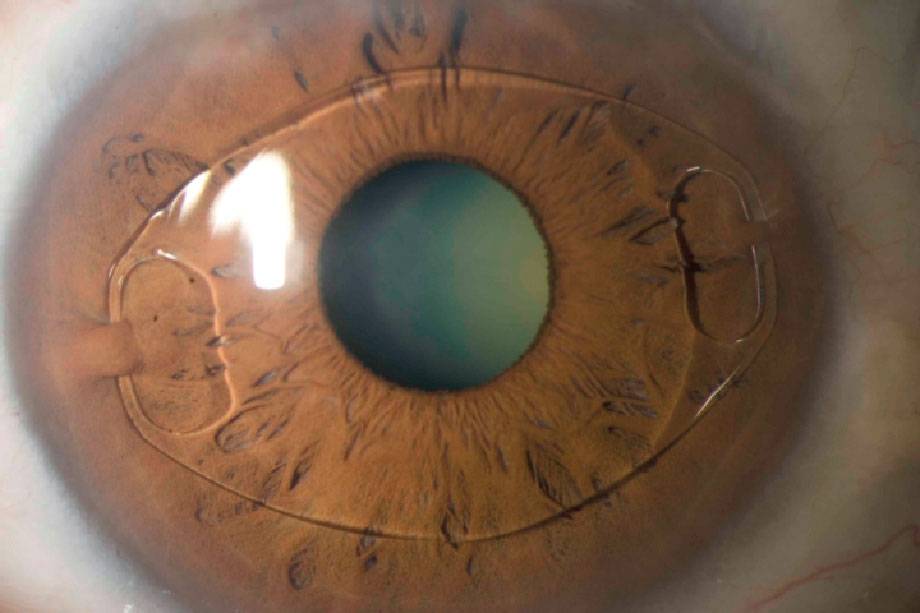
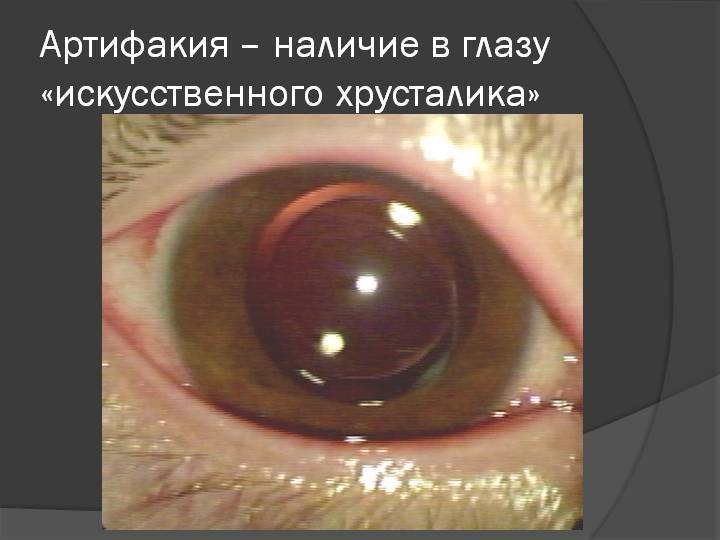
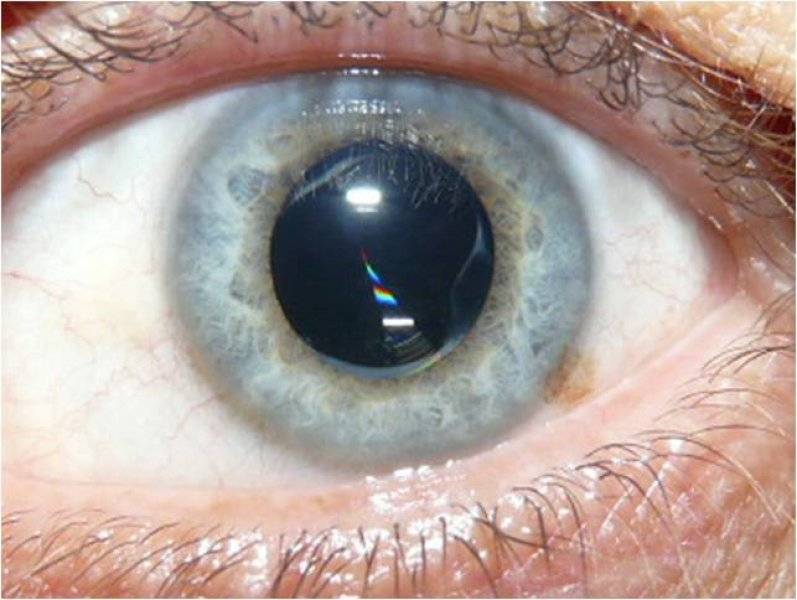
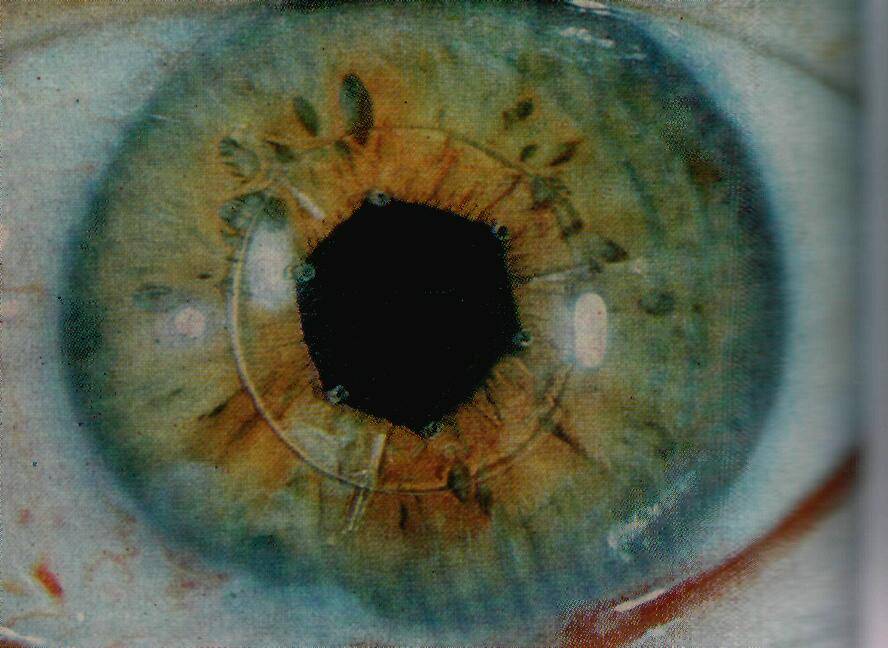
На фото: искусственный хрусталик
Количество искусственных хрусталиков большое множество, но согласно их креплению в камере глаза, можно выделить три типа:1. Линзы переднекамерные – вставляются в переднюю камеру глаза, при этом опора делается в углу. Контакт будет с наиболее чувствительными тканями в глазу – радужной и роговой оболочками. Однако, т.к. при их установке часто образуются синехии в углу передней камеры глаза, данный тип ИОЛ применяется довольно редко.2. Линзы зрачковые – размещаются в глазу как клипсы, их удерживают передние и задние опорные элементы. Существует большой минус при их использовании: возможен вывих опорных элементов или даже всего искусственного хрусталика.3. Линзы заднекамерные – устраиваются в сумке хрусталика, после удаления его ядра и кортикальных масс при наличии экстракции катаракты (экстракапсулярного типа). Этот вид линз дает отличное качество зрения; также, по сравнению с другими ИОЛ, укрепляет барьер между передним и задним отделами глаза; предупреждает развитие осложнений после операции (глаукома вторичная, отслоение сетчатки). Линзы заднекамерные контактируют только с капсулой хрусталика, поэтому не приводят к развитию воспалений.
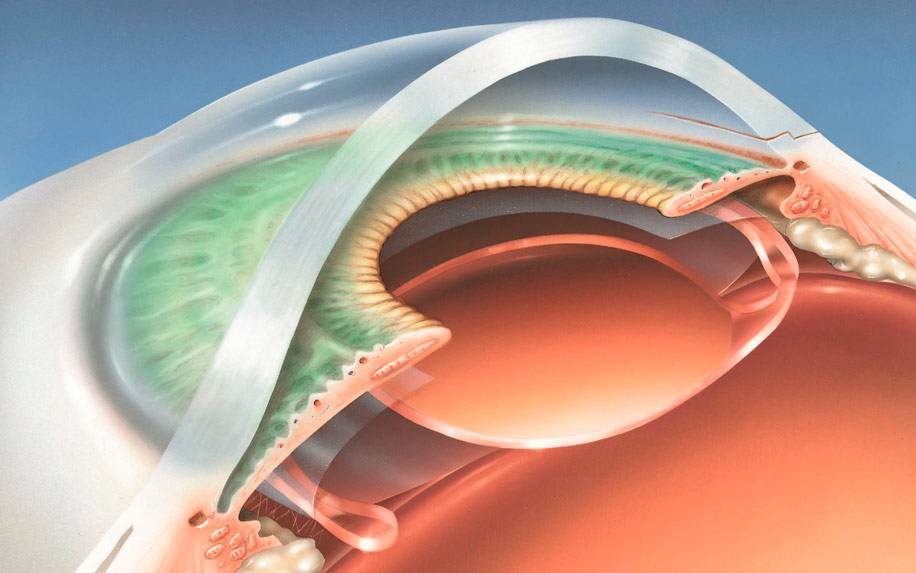
На рисунке представлены конструкции различных моделей интраокулярных линз и способы их крепления
Предпочтение следует отдать ИОЛ, крепящимся к самой капсуле. Использовать их следует в том случае, если после травмы сумка хрусталика повреждена, и в наличии только задняя капсула, которая срослась с передней (ее остатками).
ИОЛ выполняют из различных материалов:• жестких – полимеры, лейкосапфир; • мягких – гидрогель, силикон, полиуретан метакрилат.
Форму искусственные хрусталики имеют мультифокальную или в виде призмы. В некоторых случаях в одни глаз может быть введено две линзы (интраокулярные). Это может потребоваться в случае, если в артифакичном глазу имеется несовместимость с оптикой другого глаза, для этого требуется дополнение искусственной линзой с необходимыми диоптриями.
Как проходит операция?
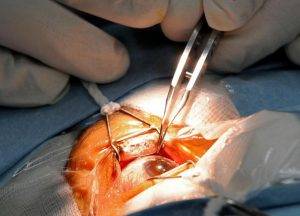
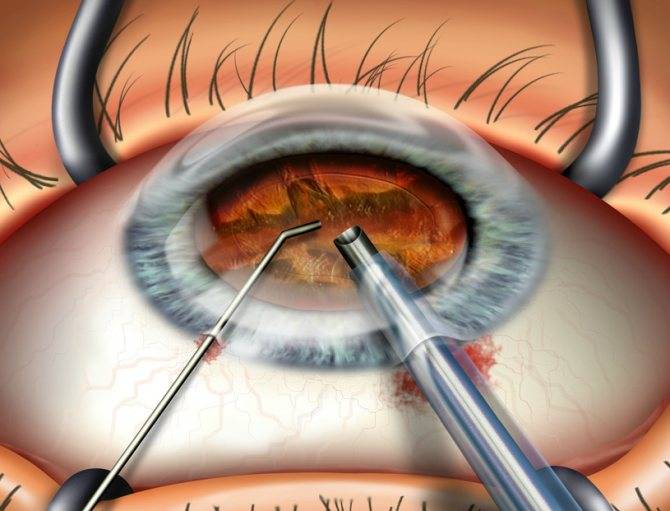
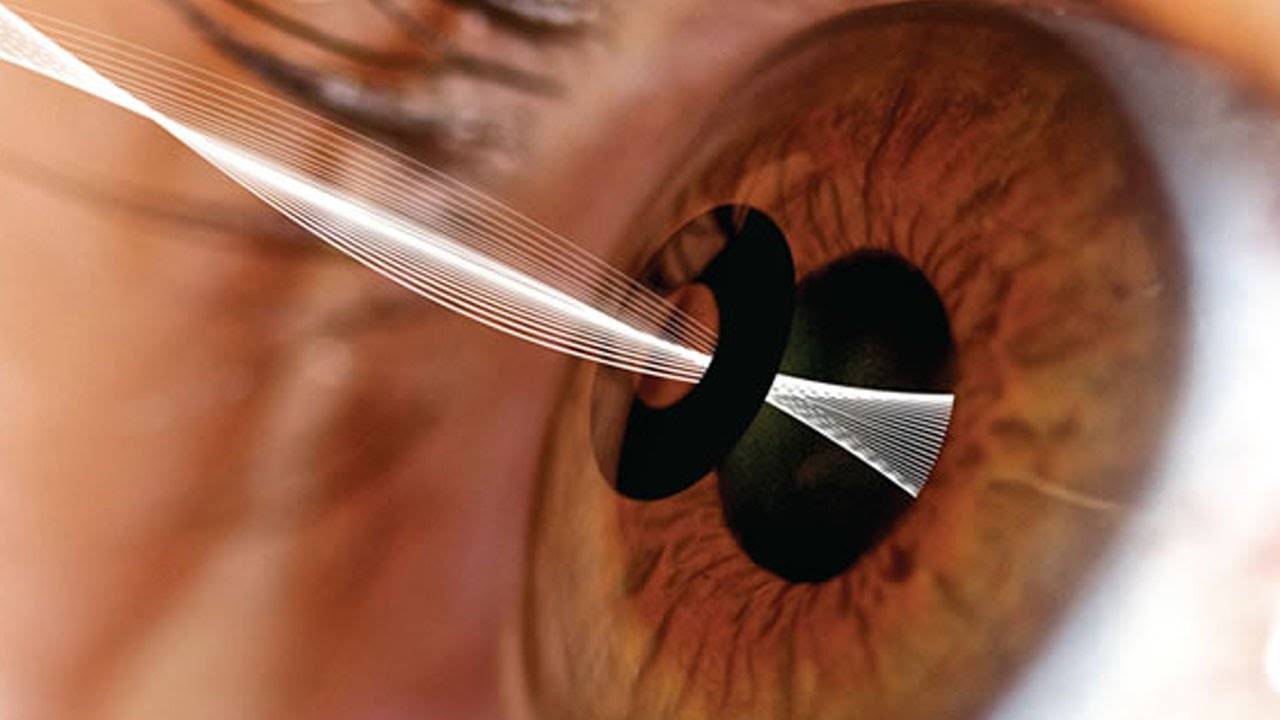
На фото: проведение операции по артифакии глаза
Артифакия глаза выполняется под местным наркозом. Операция, во время которой удаляется хрусталик и вживляется ИОЛ, называется имплантация. Длительность ее примерно 40-50 минут. Не стоит беспокоиться, даже в возрасте 80–90 лет никаких проблем не будет.
Часто указанное хирургическое вмешательство выполняют параллельно с иссечением катаракты. Но нужно быть готовым к развитию осложнения, т.к. организм отвергнет инородное тело, которым является имплант.
Существуют и другие виды операций:• криоэкстракция катаракты – дефект устраняется специальным инструментом, который охлаждают до минус 60 градусов; • ультразвуковая и лазерная факоэмульсификация – данные методы используются на ранних стадиях развития заболевания. После операции, больного выписывают на 5 день. • операция по удалению повторной катаракты.
https://youtube.com/watch?v=ObjpQBC0f7I
Следует сказать, что при внедрении современной техники все хирургические операции становятся малотравматичными, протекают без осложнений и проблем. Поэтому не сомневайтесь, выполняйте артифакию глаза и с новым искусственным хрусталиком вы обретете потерянное зрение и его остроту.
Кому и когда показана артифакия
Есть как минимум три причины, когда больному рекомендуют такую процедуру:
- Аномалия состояния глаза: в прозрачном теле есть крупные дефекты или оно полностью отсутствует.
- Постоперационное отсутствие хрусталика.
- Посттравматическое отсутствие хрусталика (был повреждён или полностью выпал из мышечного кольца).
Но это перечислены только самые общие случаи. В основном причиной замены прозрачного тела становятся афакия и катаракта.
Афакия
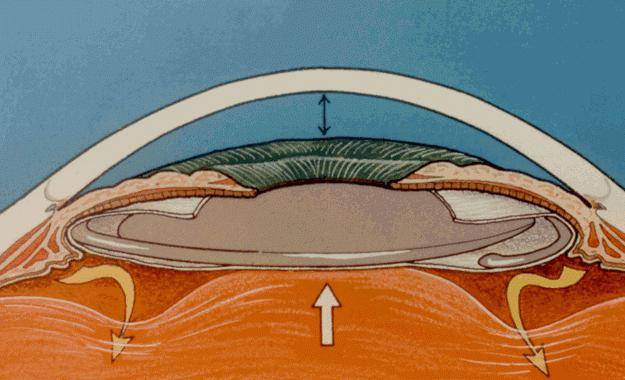
Патология, когда наблюдается врождённое или приобретённое в результате травмы или операции состояние глаза. Бывает как односторонней, так и двусторонней. Проявляется одинаково как на левом, так на правом глазу, при поражении только одного глаза сразу резко страдает бинокулярное зрение. Что выражается в потере способности адекватно оценивать расстояние до рассматриваемых предметов, а иногда даже их форму. Среди следствий афакии – падение остроты зрения, затруднённая фокусировка на рассматриваемые объекты, проблемы получения на сетчатке однородных изображений.
Самый частый признак афакии – дрожание радужки, вызываемое рассогласованностью работы цилиарных мышц. Часто сопровождается помутнением зрачка. Проблема решаема, если пациенту в капсулу хрусталика операционным путём вставляется интраокулярная линза.

Катаракта
У пожилых возникновение катаракты может быть обусловлено не травмами, а возрастными изменениям в белковой ткани хрусталика, из-за чего он начинает терять свои светопропускающие качества. Медикаментозное лечение может только приостановить ( в лучшем случае – совсем остановить) процесс помутнения, но обернуть вспять оно катаракту не способно. Медикаменты могут также убрать симптоматику, что не решает проблемы. Среди этих проблем чаще всего можно рассматривать следующее:
- Падает острота зрения.
- Развивается диплопия, когда вместо одного объекта наблюдения человек видит два, смещённые по горизонтали или (реже) по вертикали. Такая зрительная иллюзия вызывает головные боли, головокружения и чувство тревоги.
- При недостаточном освещении человек видит посторонние блики в поле зрения, особенно на его периферии.
- Падает световосприятие в сумерках, как и острота зрения.
- Повышается светочувствительность, слепит даже неяркий направленный свет.
- Нарушается цветоощущение.
- Перед глазами плавают тёмные «мушки».
- Вокруг зрачка белые и серые включения.
- Невозможность подбора очков и линз – ни «плюсовые», ни «минусовые» стёкла зрение не корректируют. Или, в лучшем случае, корректируют на фиксированных расстояниях, а аккомодация протекает долго.
Полное лечение катаракты возможно только операбельно, когда помутневший хрусталик заменяется на ИОЛ.
Как проходит замена хрусталика?
Проводится операция в амбулаторных условиях. Пациенту закапывают в глаз обезболивающий препарат, после чего начинается процедура по удалению хрусталика. Сегодня применяются два способа лечения катаракты:
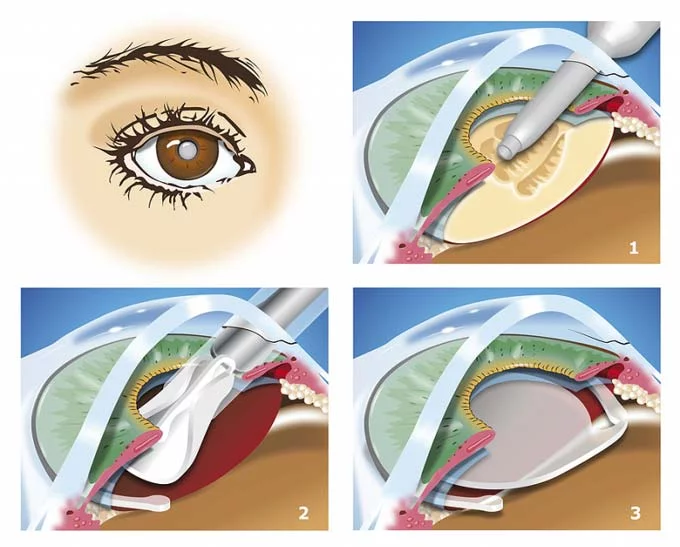
1. Ультразвуковая факоэмульсификация. В ходе этой операции в камеру глазного яблока после выполнения небольшого разреза на его поверхности вводится факоэмульсификатор. С его помощью разрушается содержимое прозрачного тела. Воздействие на хрусталик оказывается ультразвуком. После этого полученная эмульсия выводится из глаза через специальный насос. Задняя часть капсулы хрусталика оставляется на месте. Она становится барьером между стекловидным телом и радужкой. Далее врач полирует капсулу изнутри, удаляя оставшиеся ткани, и вживляет в нее ИОЛ в свернутом виде. Внутри она расправляется и занимает правильное положение. Накладывать швы после операции не нужно. Поврежденные ткани заживают быстро.2. Фемтолазерная факоэмульсификация. Эта операция проводится по точно такому же алгоритму, что и предыдущая процедура, но вместо ультразвука используется лазер, которым хрусталик превращают в однородную эмульсию.
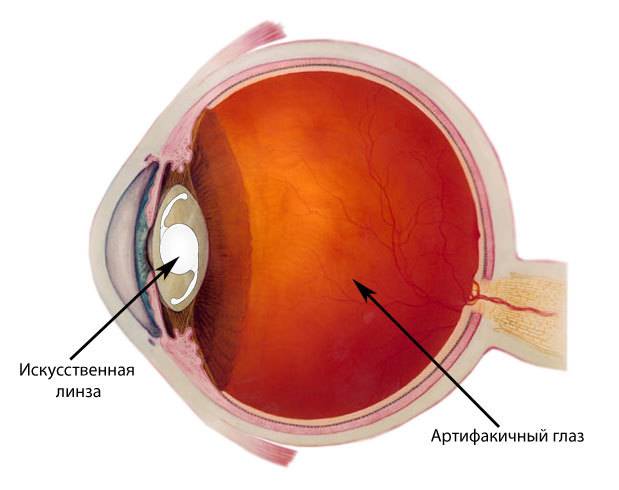
Артифакия глаза, что это?
Данный вопрос часто мы задаем себе, перед походом к офтальмологу на консультацию. Медики предлагают избавить от чувства «инородного предмета» в глазу при помощи операции, которая заключается во вживлении в глаз искусственного хрусталика. Глаз, который снабжается таким имплантом, называется — артифакичный.
Большинство обывателей, не зная методики, изначально боятся операции, но для этого нет никаких причин. Можно заметить, что артифакия имеет даже некоторые преимущества по сравнению с коррекцией зрения при помощи очков.
Существует аналогичный метод — интраокулярная коррекция, который не уменьшает поле зрения и не искажает предметы, т.к. на сетчатке получается нормальный размер изображения.
Артифакия глаза помогает избавиться от очков, т.к. их уже не нужно будет применять. Человек научится чувствовать себя комфортно без постоянного присутствия линз перед глазами.
https://youtube.com/watch?v=gK–0ay5Kjk
Самое главное, перед проведением хирургического вмешательства в глазу, нужно получить консультацию у офтальмолога, оценить все плюсы и минусы, и только потом принять единственно правильное решение.
Причины
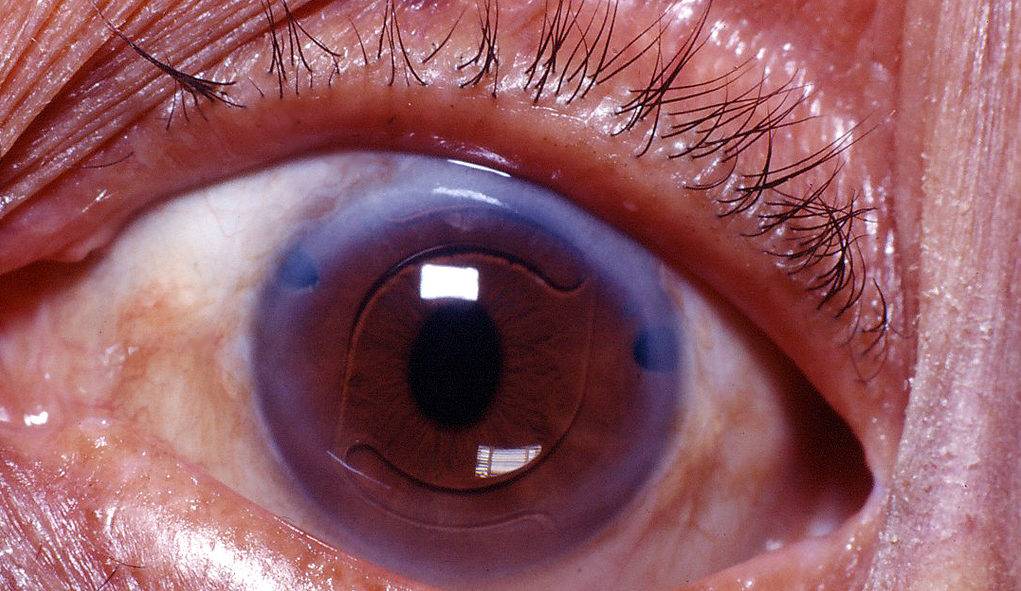
На фото: глаз с установленным искусственным хрусталиком
При повреждении хрусталика (например, при катаракте, вследствие травмы, при врожденном дефекте) его нужно заменить.
Во время болезни (катаракте) нужна артифакия. Специалисты до сих пор не установили точную причину, которая приводит к развитию катаракты. Некоторые врачи-офтальмологи утверждают, что это наследственная болезнь глаз, другие подчеркивают значение пожилого возраста при ее развитии.
При длительном откладывании лечения, хрусталик, который уже помутнел, становится плотным. Он занимает больше положенного места, что приводит к повышению глазного давления и развитию глаукомы, более опасной и уже неизлечимой болезни глаз.
https://youtube.com/watch?v=FvfMMmLCWy8
Симптоматика

Основной симптом артифакии глаза, частые мушки перед глазами
Давайте разберемся, как узнать, что нужна артифакия глаза? Что это за операция? Диагноз может поставить только квалифицированный офтальмолог, который объяснит пути ее решения и возможные последствия.
Даже при незначительном снижении зрения, следует обращаться к врачу, это могут быть:• частые «мушки» перед глазами; • помутнение предметов; • искажение изображения.
Данные признаки – первые приметы, которые должны подтолкнуть вас к посещению поликлиники. Не стоит затягивать с диагностикой, т.к. у одних катаракта может развиваться на протяжении нескольких лет, у других – за несколько недель.
При запущенной форме болезни человек практически становится незрячим, может только отличить светло в помещении или темно. На данном этапе развития заболевания линзы или очки уже не спасут, т.к. им будет мешать помутневший хрусталик, и изменить этот дефект можно только с помощью проведения операции.
Раньше экстракция проводилась только при зрелой катаракте, следовательно восстановить зрение можно было только на 30–40 %. Сейчас технологии дают возможность определить наличие проблемы на ранней стадии развития, что гарантирует возвращение 100% зрения в глазу после операции.
https://youtube.com/watch?v=BZD8-PYPp8M
Не стоит прибегать к помощи «народных лекарей» или альтернативной медицины, это может привести только к ускорению развития болезни или к другим негативным последствиям.
Зрачковые (пуппилярные)
Данный способ фиксации ИОЛ в первое время вызывал сильные осложнения. Сейчас пуппилярные ИОЛ усовершенствованы, они отличаются относительной доступностью вторичного вживления.
Зрачковые изделия не связаны с диаметром передней камеры, не вызывают давления на роговую оболочку. Однако имеют много недостатков.
Пуппилярные ИОЛ известны недостаточной устойчивостью, поэтому не так популярны среди хирургов-офтальмологов. Они склонны к дислокациям.
Клинических примеров вживления зрачковых ИОЛ мало. Операцию проводят через небольшой разрез величиной 2,2 мм с помощью картриджа или инжектора.
Возможны ли осложнения?
Как и любая медицинская процедура артифакия может сопровождаться появлением осложнений со здоровьем и отклонениями. Самая распространенная проблема, с которой сталкиваются пациенты после хирургического вмешательства – это ухудшение остроты зрения на втором глазу. Если наблюдается подобная симптоматика, рекомендуется провести повторную операцию для вживления имплантат во второе око.
| Отклонения может спровоцировать неверно установленная линза или неправильно подобранный искусственный хрусталик. В этом случае стоит незамедлительно обратиться к окулисту. |
Если после артифакии зрение улучшилось, но спустя некоторое время признаки патологии вновь вернулись, и глаз стал хуже видеть, скорей всего на нём образовалась белковая плёночка. Она не представляет опасности для здоровья и жизни, необходимо просто провести чистку имплантата. Также прооперированный пациент может столкнуться с такими проблемами, как:
- Кератит;
- Вторичная глаукома;
- Образование спаек в камере глаза;
- Выпадение линзы.