Ход операции
Процедура по устранению повышенного внутриглазного давления проводится в несколько этапов:
- Разрез на глазном яблоке. Его осуществляют с помощью скальпеля, чтобы открыть доступ в склеру.
- С помощью разрезов делают дополнительные пути, по которым внутриглазная жидкость может свободно вытекать.
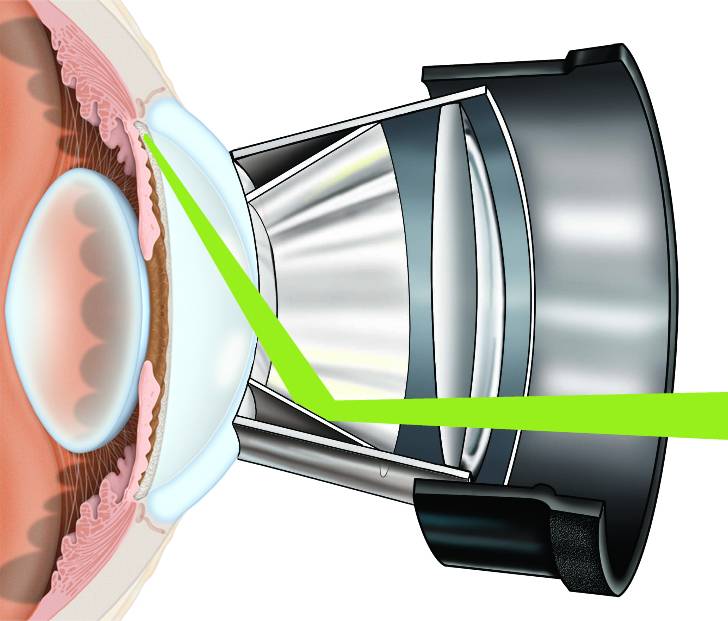
- Наложение контактных линз, которые препятствуют переходу внутриглазной жидкости в другие структурные элементы глазного яблока.
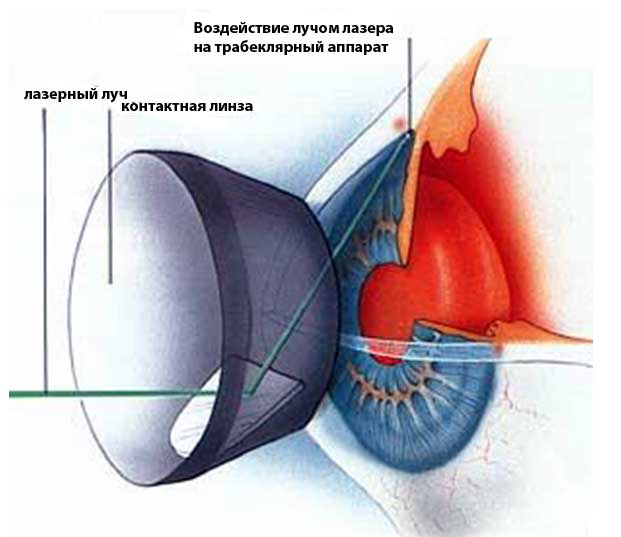
- Воздействие лазером на стенку шлеммова канала. Процедура позволяет совместить канал и переднюю камеру глаз. Это дополнительный путь для оттока внутриглазной жидкости.
О группах риска
К группам риска относятся пациенты:
- в 40-летнем возрасте;
- с темными радужками глаз и смуглым кожным покровом;
- с наследственным риском появления заболевания, когда глаукомой болели близкие родственники;
- с особенностями строения органа зрения (темные радужки, врожденные особенности зрительного нерва, патологическая глазная гипертензия, тонкая роговица);
- у которых наблюдается механическое травмирование глаза.
Риск возможных осложнений присущ любым видам хирургических вмешательств, но при данной высокотехнологичной операции он сведен к минимуму.
Благодаря возможности лазерного излучения фокусироваться в глубоких средах глаза (на радужке) не повреждая роговицу, процедура обычно позволяет избежать более масштабных хирургических манипуляций. И все же ЛИЭ может сопровождаться некоторыми неприятными моментами:
- Иногда в сформированных отверстиях развивается сращение тканей (синехии), ухудшающие отток жидкости.
- Со временем отверстия частично зарастают и возникает необходимость в проведении повторной операции, поскольку организованная фильтрация ухудшается.
- В процессе выполнения ЛИЭ существует незначительный риск повредить кровеносные сосуды радужной оболочки, ресничное тело или хрусталик глаза.
- Незапланированно большой размер сформированного отверстия, иногда становится причиной возникновения эффекта «второго зрачка» и проявляется возникновением незначительных дефектов зрения.
Однако высокий профессионализм хирургов нашей клиники, строгое соблюдение технических нюансов операции и необходимая предоперационная подготовка (включая тщательное обследование, поддержание необходимой ширины зрачка, контроль за состоянием пациента и пр.), гарантируют сведение к минимуму всех имеющихся рисков вмешательства, помогают полностью избежать осложнений.
Симптомы при закрытой форме глаукомы
Когда человек страдает закрытоугольной глаукомой, может не быть очевидных симптомов. Это связано с тем, что заболевание может развиваться медленно. Не все люди испытывают так называемую «атаку», то есть развитие болезни, но врач, во время дифференциальной диагностики может распознать опасность, прежде чем пациент начнет испытывать какие-либо неудобства.
Симптомы могут быть, как общими, так и более характерными.
К общим симптомам можно отнести:
— незначительное нарушение зрения; — красноту глаз и ореал — боль в глазу и голове — отёк роговицы глаза
К более характерным симптомам относятся:
— ярко выраженное резкое ухудшение зрения (туман в глазу, полная слепота); — ощущение давления в глазу — нарастающая и затихающая, НО, постоянная боль в глазу и соответствующей части головы — появление орел вокруг рассматриваемого объекта — уменьшение глубины передней камеры глаза — расширение зрачка — отсутствие реакции зрачка на свет — отёк роговицы глаза
Вам может быть интересно Капли для глаз Дексаметазон: инструкция, аналоги, отзывы
Наше оборудование для лечения глаукомы
Микроскоп — новейшая система всемирно известной немецкой компании ZEISS, производящей оптику, ставшую легендой. Ксеноновое освещение позволяет хирургу различать мельчайшие объекты и достигать непревзойденного уровня микрохирургии.
Антиглаукоматозные дренажи — мы используем антиглаукоматозные коллагеновые дренажи «Ксенопласт». Эти материалы, созданные с помощью современных биотехнологий, в хирургии глаукомы являются ведущими на сегодняшний день, на порядок превосходят аналоги и обеспечивают долгосрочную стабилизацию внутриглазного давления.
Более того, материалы «Ксенопласт» являются наиболее безопасными, поскольку технология их производства, стерильность и биологическое происхождение обеспечивают высочайшую биосовместимость с тканями пациента, в результате чего вероятность побочных эффектов материала стремится к нулю.
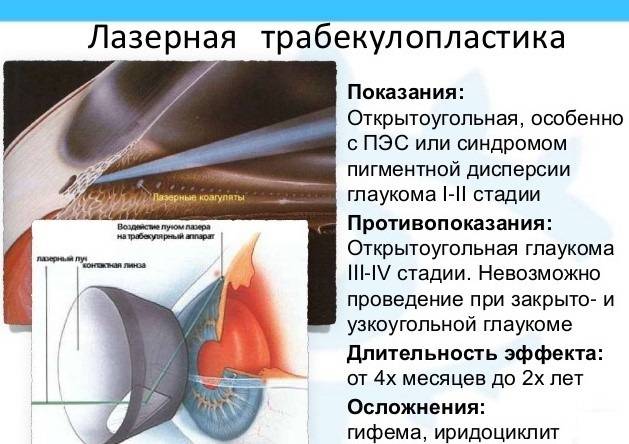
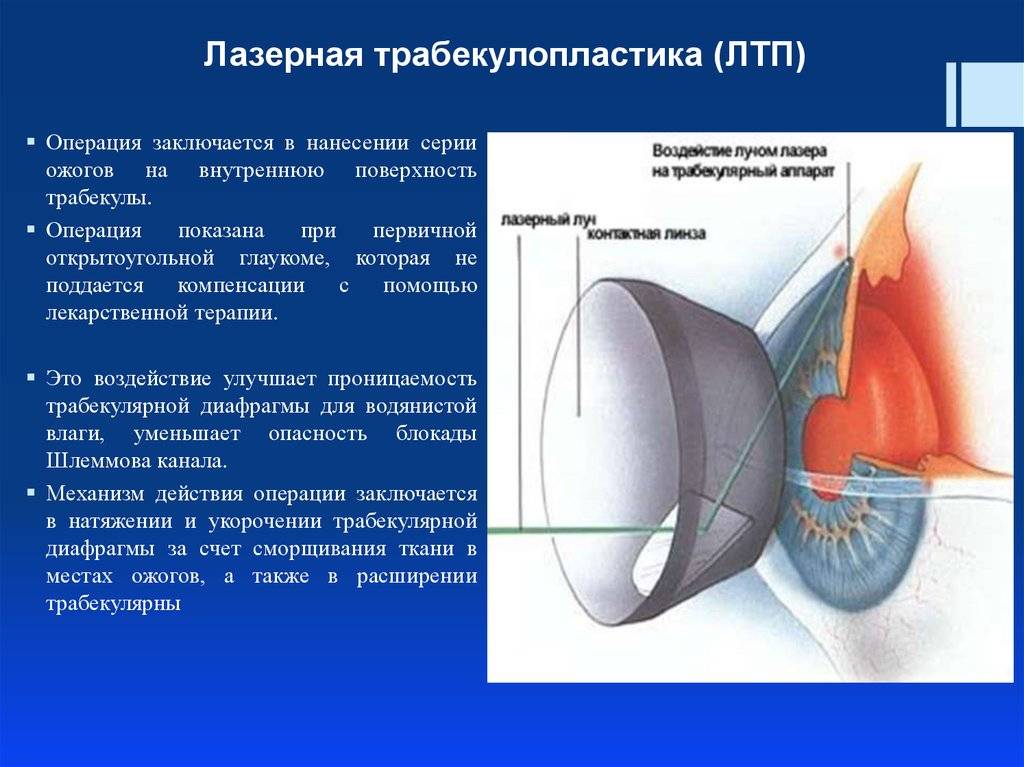
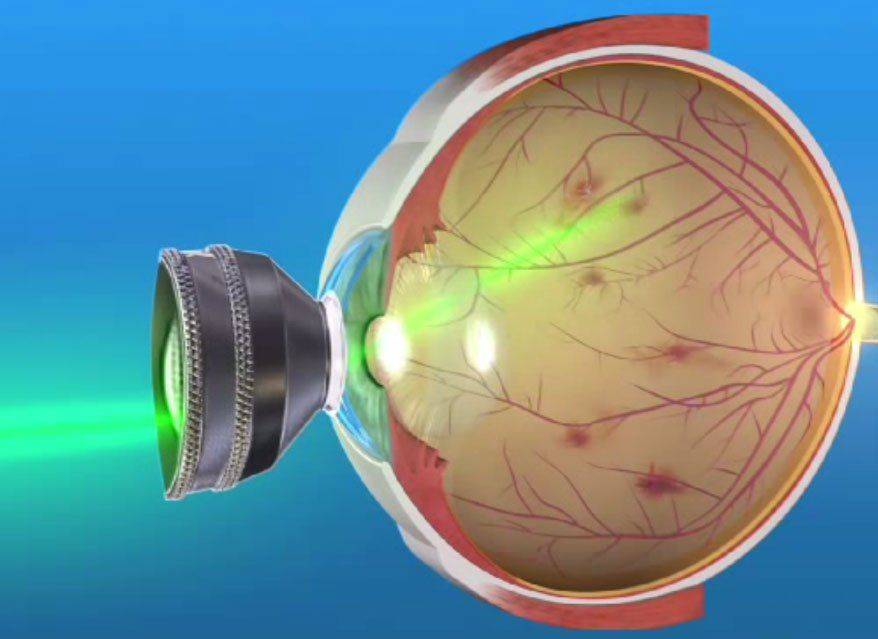
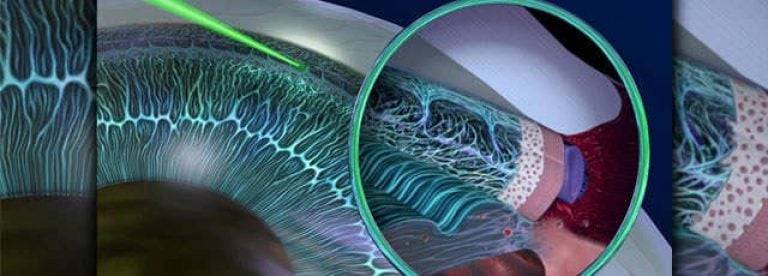
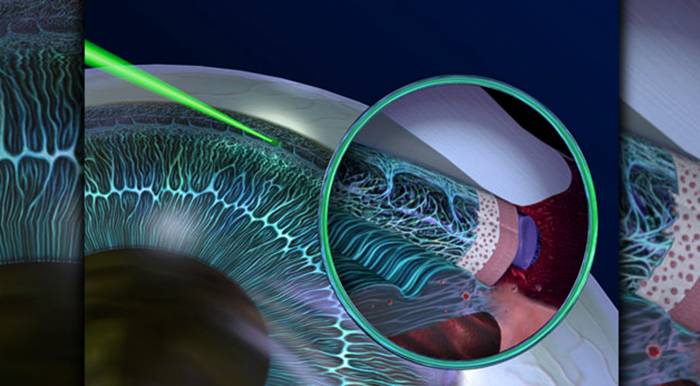
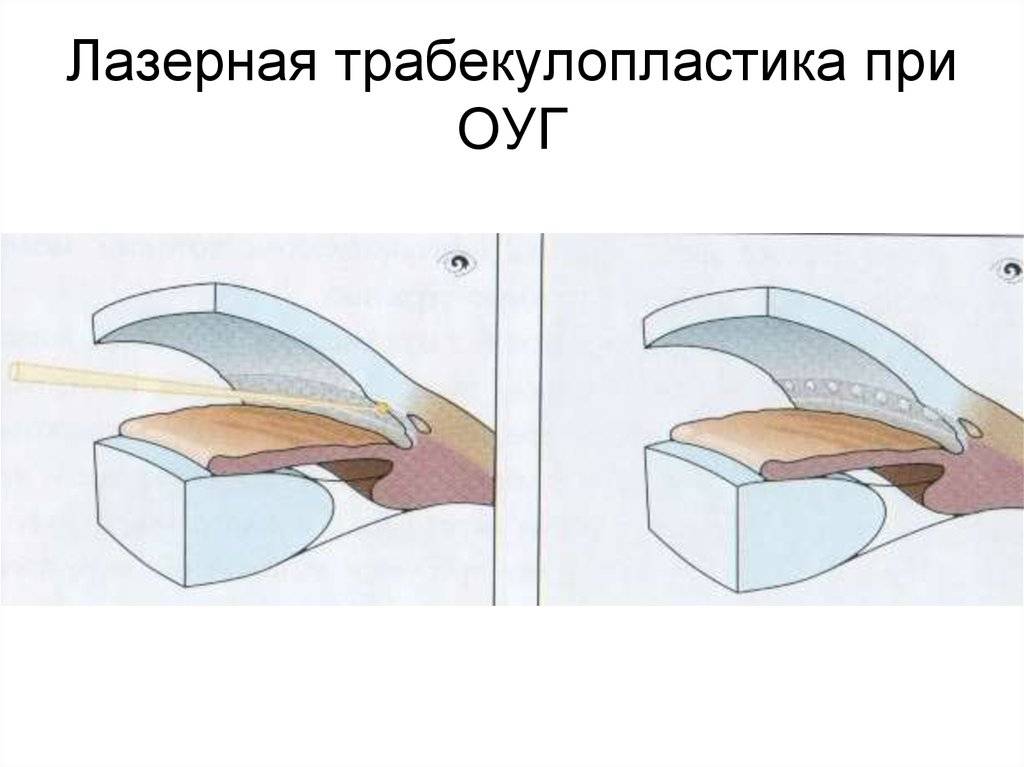
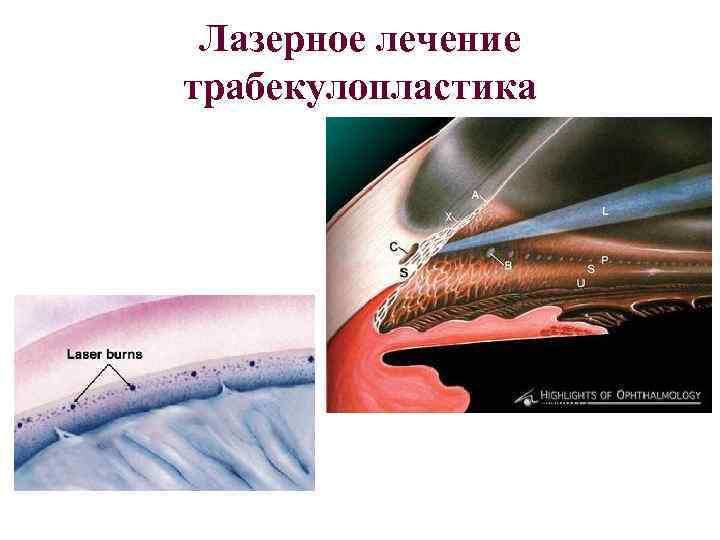
Лазерное лечение глаукомы
При всех огромных и очевидных преимуществах офтальмолазерной технологии (малоинвазивность, амбулаторность, резкое сокращение операционного времени, риска осложнений, продолжительности реабилитационного периода), далеко не каждый лазер применим для лечения глаукомы. Лишь с разработкой и внедрением мощных Nd:YAG-лазеров (диодные твердотельные генераторы с ультракоротким импульсом) у офтальмологов появились буквально революционные возможности в лечении ряда заболеваний, которые ранее лечились только хирургическим путем. К таким относительно новым, но уже прочно зарекомендовавшим себя техникам устранения глаукомы относятся лазерные варианты трабекулопластики, иридэктомии, транссклеральной циклофотокоагуляции и др. методики, целью которых, как правило, является реконструкция или создание достаточно эффективной дренажной системы глаза. Возвращаясь к вышеупомянутой «традиционной» операции НГСЭ (которой в этом году исполняется, собственно, лишь тридцать лет), нельзя не упомянуть новейшую методику лазерной десцеметогониопунктуры, или ЛДГП.
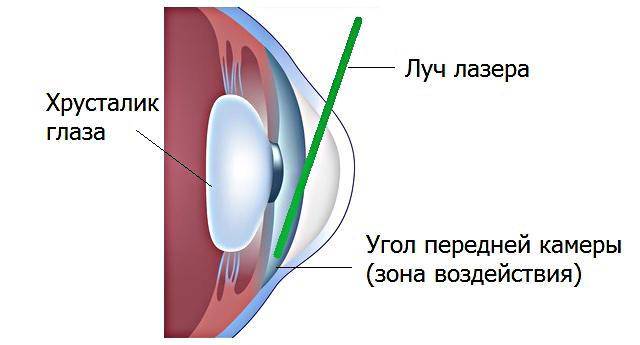
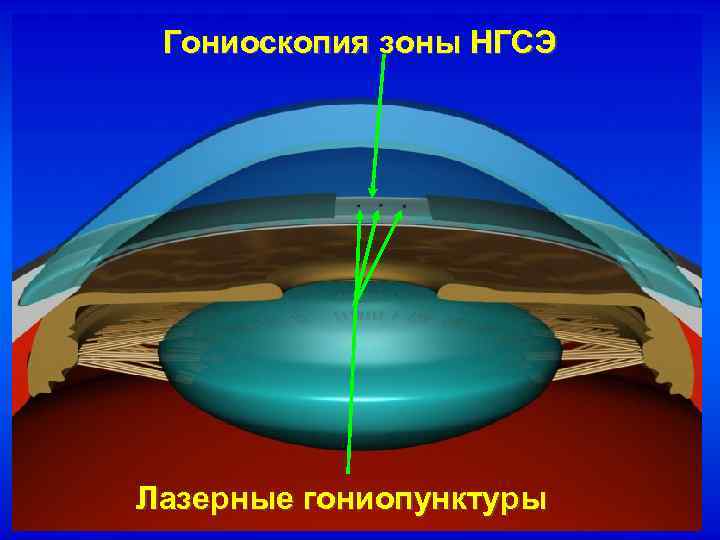
Лазерная гониопунктура
Во время гониопунктуры врач проводит перфорацию наружных оболочек глазного яблока. Область пункции обычно располагается в зоне радужно-роговичного угла. Целью лазерной гониопунктуры является улучшение циркуляции водянистой влаги внутри глаза. Обычно такой тип операции назначают при врожденной и ювенильной форме глаукомы.
Глаукома является распространенной офтальмологической проблемой, которая приводит к выраженному снижению зрительной функции, а при отсутствии лечения или низкой его эффективности заканчивается слепотой. В последние годы лечение глаукомы стало актуальной проблемой, потому что количество пациентов с этим заболеванием неуклонно растет. В связи с этим многие клинические офтальмологи проводят исследования в этой области.
Основными направлениями в лечении глаукомы является операция или медикаментозная терапия. Лазерные вмешательства относятся к оперативному методу лечения и являются перспективным направлением.
Особенностями лазерного излучения, которое используют при выполнении операций пациентам с глаукомой, являются:
- Малая расходимость лучей;
- Монохроматичность;
- Высокая точность фокусировки (при этом происходит воздействие на объем определенной длиной волн);
- Высокий показатель энергии (мощность, энергия импульса).
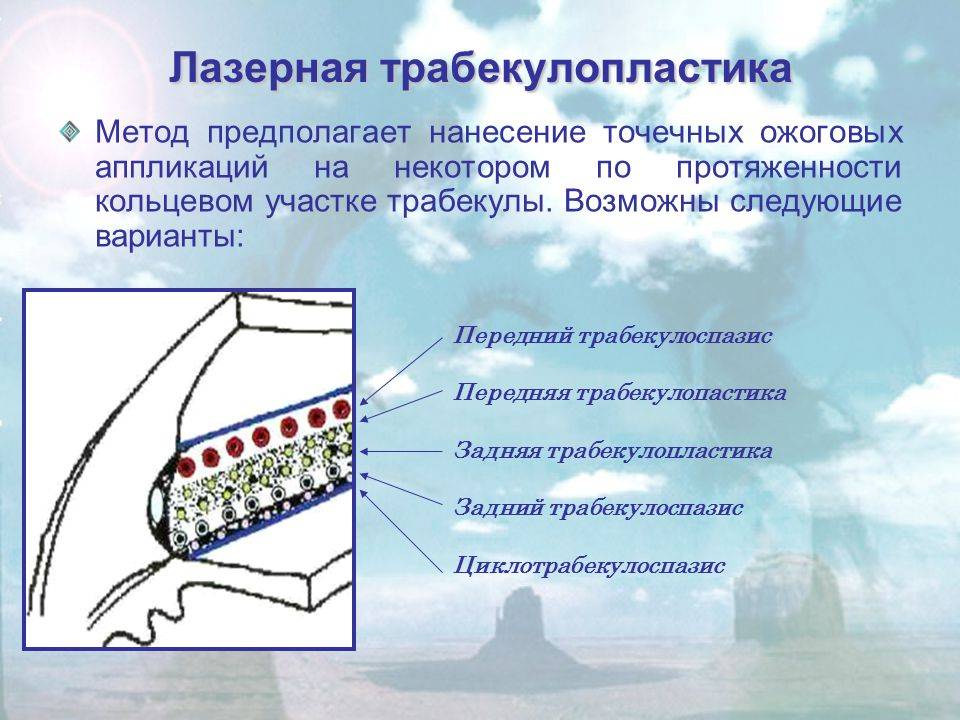
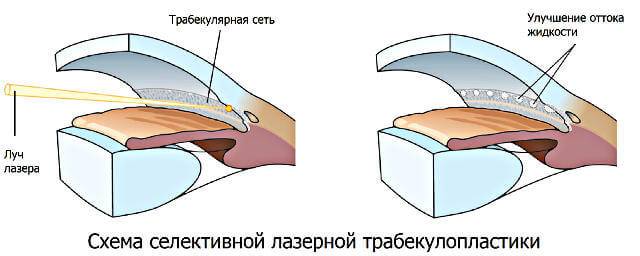
Лазерные операции при глаукоме, которые затрагивают трабекуярный аппарат, предложил использовать для лечения пациентов советский офтальмолог М.М. Краснов еще в 1972 году. Через год после этого и западные ученые стали выполнять подобные операции.
Показанием к этой операции является повышение уровня внутриглазного давления, которое связано со снижением оттока водянистой влаги. Причиной застоя внутриглазной жидкости является послеоперационные осложнения при непроникающей глубокой склерэктомии.
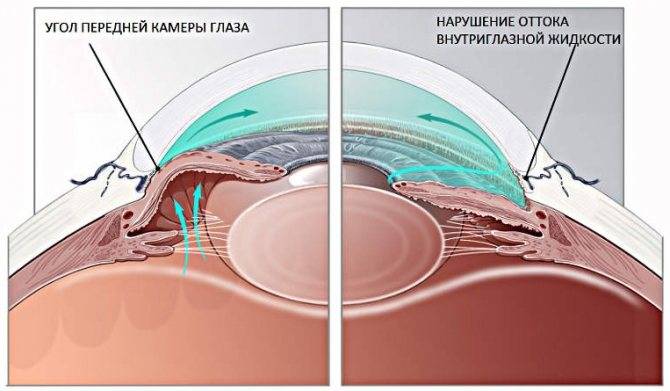
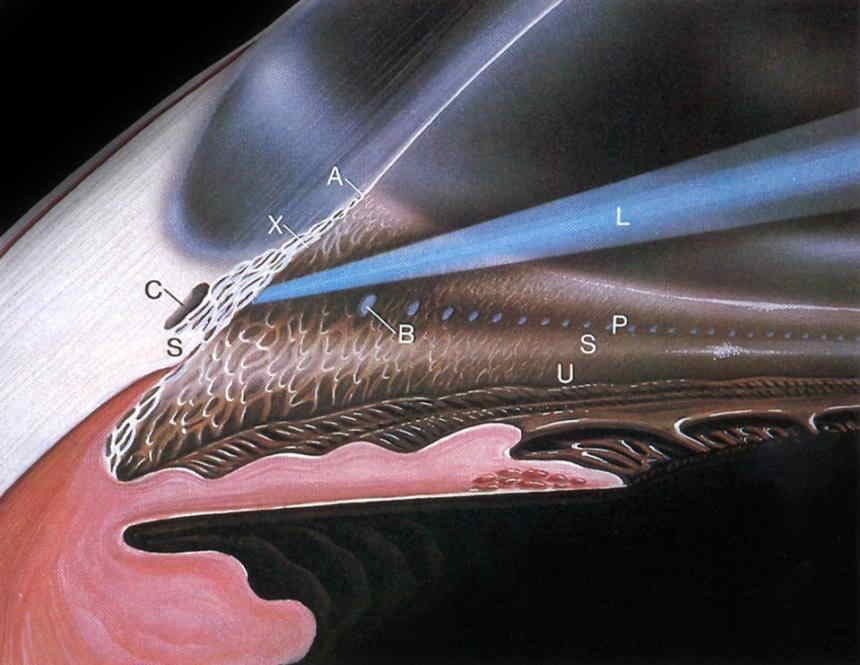
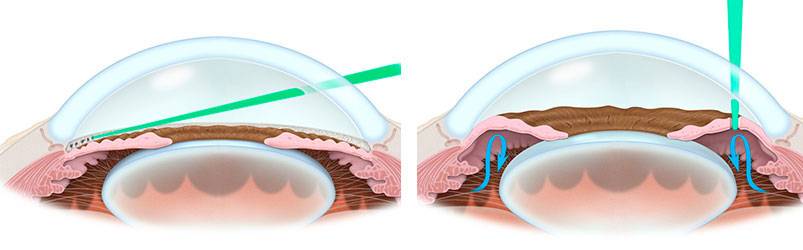
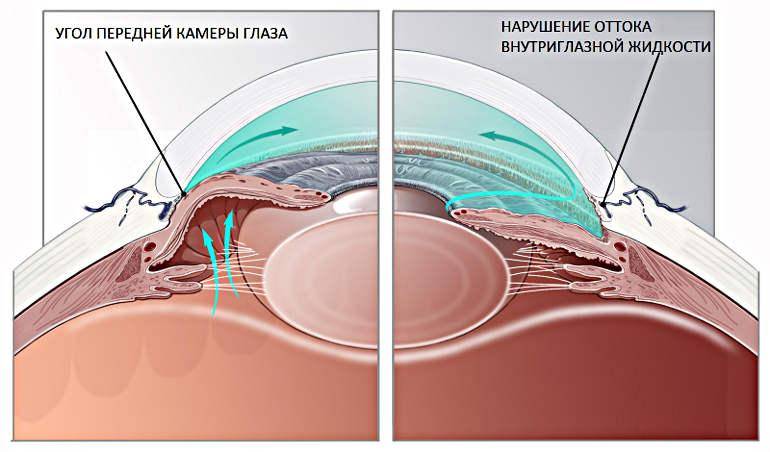
Цель лазерной гониопунктуры заключается в создании достаточного количества перфораций в зоне угла передней камеры глаза, которые соединяют полость этой камеры и новые пути оттока водянистой влаги.
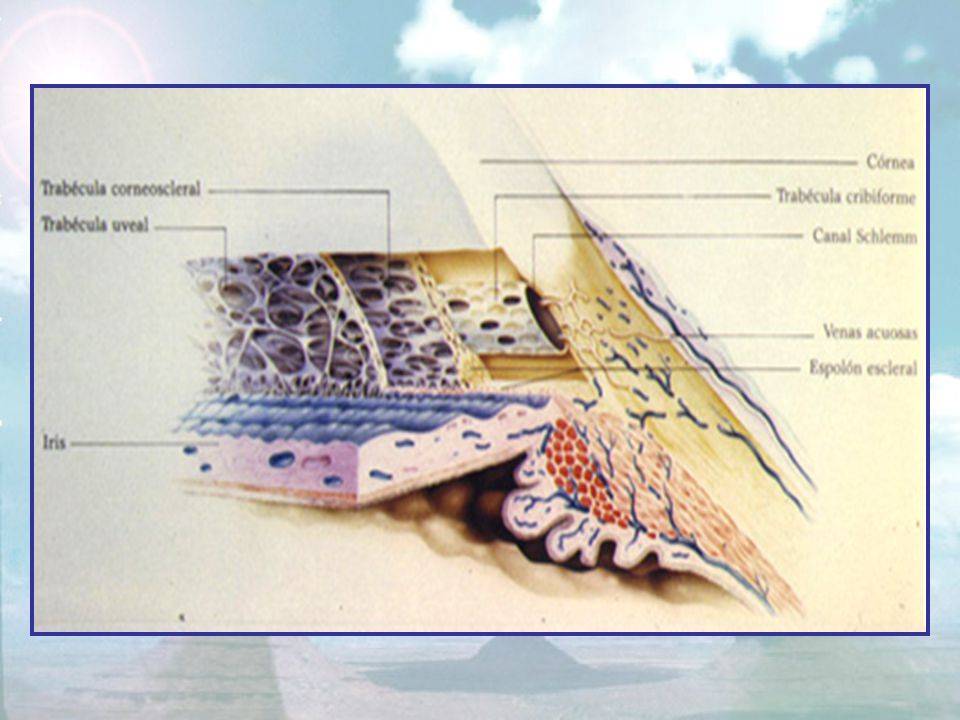
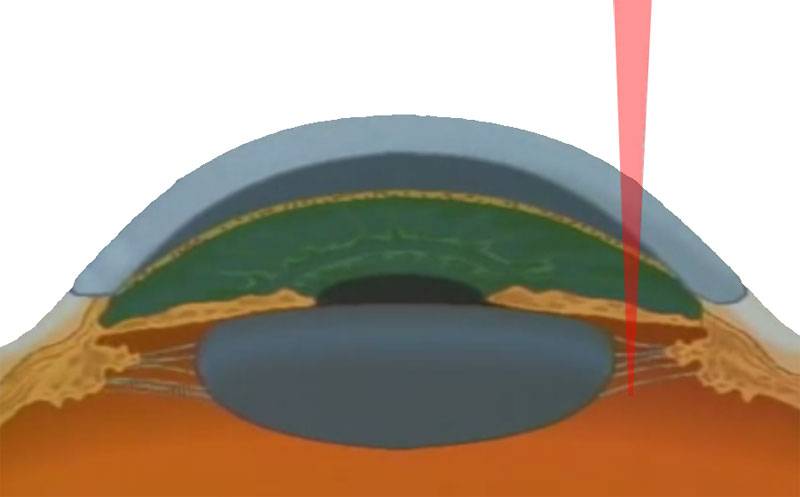
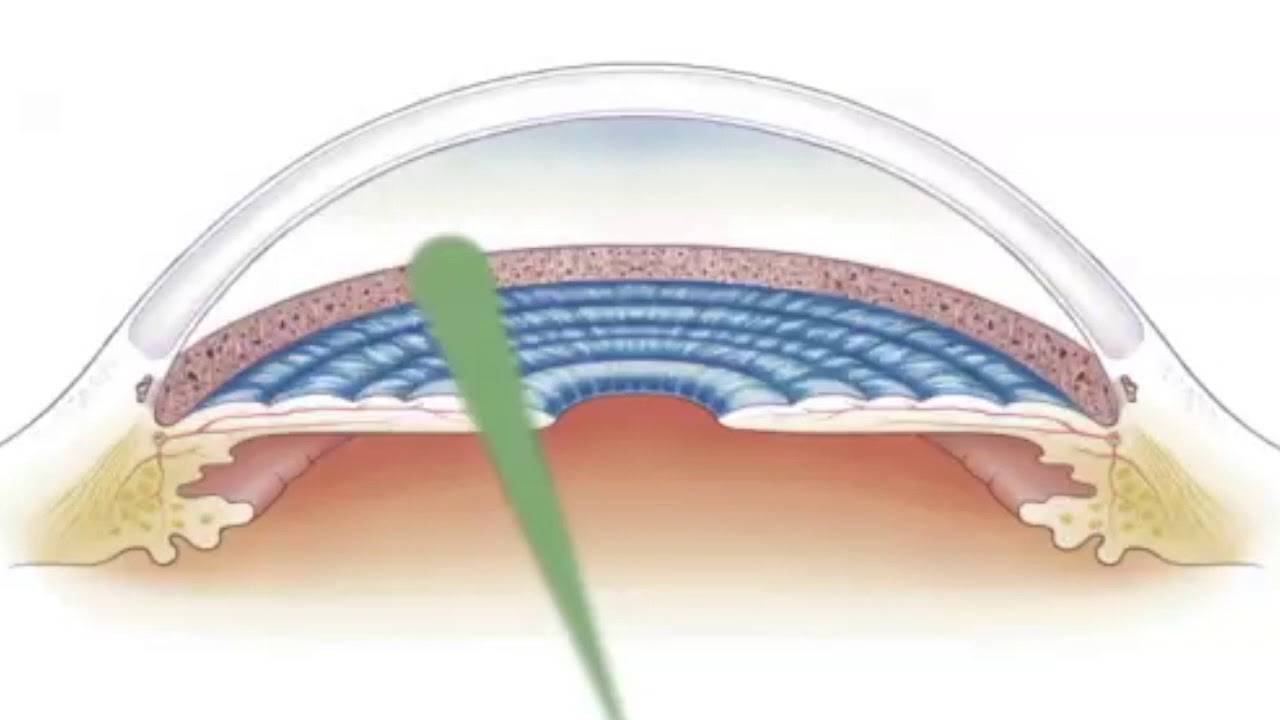
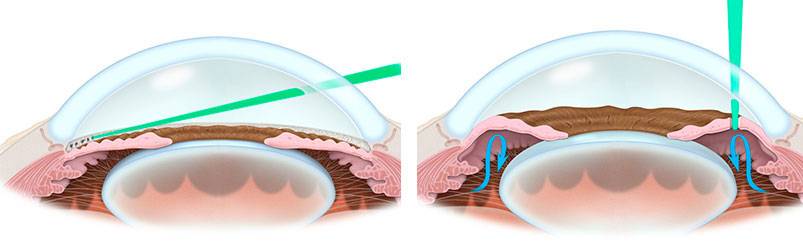
В ходе операции можно выделить несколько этапов. Сначала в шлеммовом канале, расположенном в области соединения склеры с роговицей, глазным скальпелем врач наносит хирургический разрез
При этом важно, чтобы лезвие скальпеля стало заметным под конъюнктивой. Этим путем создают дополнительный дренаж для внутриглазной жидкости из полости передней камеры глаза в подконъюнктивальное пространство
Чтобы не повредить окружающие структуры, необходимо надеть специальные контактные линзы.
После этого продолжают лазерный этап операции (гониопунктуру), при которой лазерным устройством наносят повреждения на трабекулярную сеть, прилежащую к стенке шлеммова канала. В результате этих действий формируется новое сообщение между передней камерой глаза и шлеммовым каналом, позволяющее водянистой влаге оттекать через дополнительные пути.
Лазерную гониопунктуру можно выполнить как самостоятельное вмешательство, так и в комбинации с лазерной трабекуопластикой.

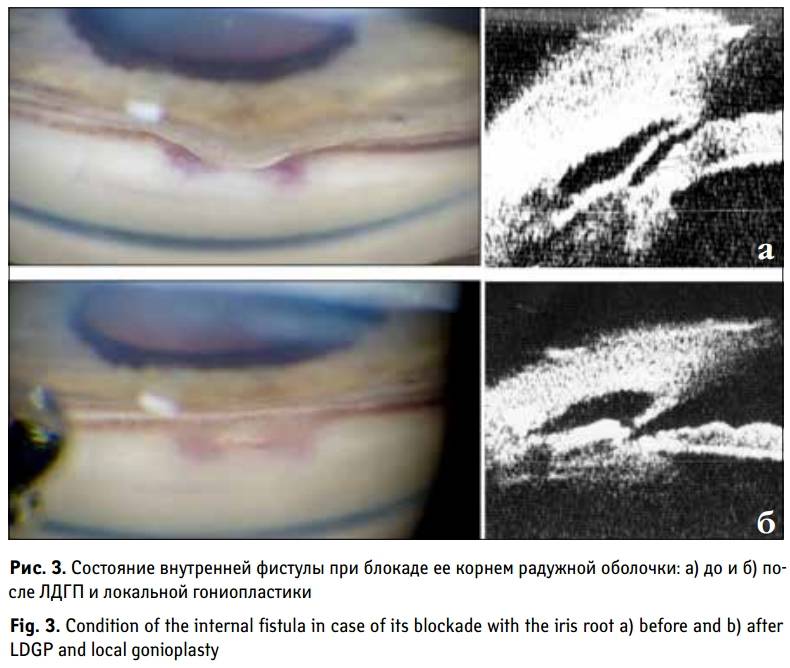
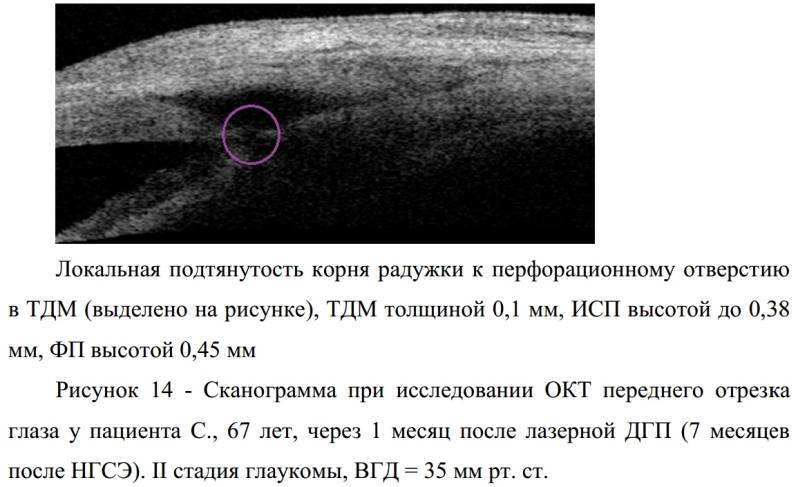
После непроникающей глубокой склерэктомии одним из частых осложнений является повышение уровня внутриглазного давления. Это осложнение является поводом для проведения лазерной десцеметогониопунктуры. При этой операции при помощи лазерного устройства в пограничной зоне задней пластинки роговицы производят формирование фистулы. В результате жидкость оттекает по этой фистуле, а уровень внутриглазного давления нормализуется.
Эффективность лазерной десцеметогониопунктуры составляет 75%. Обычно стойкое устранение внутриглазной гипертензии отмечается на протяжении года, а иногда и дольше.
Эффективность операции
В большинстве случаев процедура помогает пациентам с глаукомой. Внутриглазное давление будет стабилизировано.
 Но бывают случаи, когда оно продолжает повышаться или полностью отсутствует эффект. В этом случае больному показано хирургическое вмешательство.
Но бывают случаи, когда оно продолжает повышаться или полностью отсутствует эффект. В этом случае больному показано хирургическое вмешательство.
Риски и осложнения ЛИЭ
Риск возможных осложнений присущ любым видам хирургических вмешательств, но при данной высокотехнологичной операции он сведен к минимуму.
Благодаря возможности лазерного излучения фокусироваться в глубоких средах глаза (на радужке) не повреждая роговицу, процедура обычно позволяет избежать более масштабных хирургических манипуляций. И все же ЛИЭ может сопровождаться некоторыми неприятными моментами:
- Иногда в сформированных отверстиях развивается сращение тканей (синехии), ухудшающие отток жидкости.
- Со временем отверстия частично зарастают и возникает необходимость в проведении повторной операции, поскольку организованная фильтрация ухудшается.
- В процессе выполнения ЛИЭ существует незначительный риск повредить кровеносные сосуды радужной оболочки, ресничное тело или хрусталик глаза.
- Незапланированно большой размер сформированного отверстия, иногда становится причиной возникновения эффекта «второго зрачка» и проявляется возникновением незначительных дефектов зрения.
Однако высокий профессионализм хирургов нашей клиники, строгое соблюдение технических нюансов операции и необходимая предоперационная подготовка (включая тщательное обследование, поддержание необходимой ширины зрачка, контроль за состоянием пациента и пр.), гарантируют сведение к минимуму всех имеющихся рисков вмешательства, помогают полностью избежать осложнений.
Показания к операции
Оперативное вмешательство показано для следующих состояний и заболеваний:
- глаукома с сильным затруднением или полным отсутствием выхода внутриглазной жидкости;
- повышенная концентрация пигмента в радужной оболочке;
- профилактика приступов глаукомы, во время которых резко повышается внутриглазное давление, что может привести к патологии сетчатки и зрительного нерва;
- аномалии строения внутриглазных камер, которые приводят к затруднению оттока жидкости;
- блокировка зрачка, которая затрудняет его аккомодацию.
 Если пациент вовремя не провел оперативное вмешательство для снижения внутриглазного давления, у него могут возникнуть слепые пятна. То есть он не сможет видеть все пространство перед глазами. Постепенно давление будет повышаться, камеры глаз будут сдавливать соседние элементы глаз, что приведет снижению остроты зрения вплоть до полной слепоты.
Если пациент вовремя не провел оперативное вмешательство для снижения внутриглазного давления, у него могут возникнуть слепые пятна. То есть он не сможет видеть все пространство перед глазами. Постепенно давление будет повышаться, камеры глаз будут сдавливать соседние элементы глаз, что приведет снижению остроты зрения вплоть до полной слепоты.
Лазерная десцеметогониопунктура
Образно говоря, это тот случай, когда название операции значительно сложнее самой процедуры. В основе ЛДГП лежит меньшая, по сравнению с другими тканями, подверженность десцеметовой мембраны рубцеванию. А поскольку десцеметова оболочка играет важную роль в фильтрации жидкости и, соответственно, в регуляции ВГД, то несколько практически мгновенных микроскопических проколов лазерной «иглой» способны кардинально изменить клиническую ситуацию после непроникающей глубокой склерэктомии по С.Федорову, закрепив достигнутый гипотензивный эффект и переведя его на качественно иной уровень.
Большинство клиницистов, освоивших и практикующих методику лазерной десцеметогониопунктуры (и, соответственно, имеющих уже достаточно большой объем наблюдений для достоверной оценки ее эффективности), сходятся в том, что ЛДГП должна производиться в ближайшем послеоперационном периоде: в разных источниках рекомендуются сроки от одного месяца до полугода
При наличии в клинике современного YAG-лазера с необходимыми техническими параметрами такая операция позволяет не только существенно и стабильно активизировать дренажные процессы, но и снизить (что не менее важно) вероятность развития серьезных осложнений, напр., вторичной катаракты, отслоения сосудистой оболочки и пр
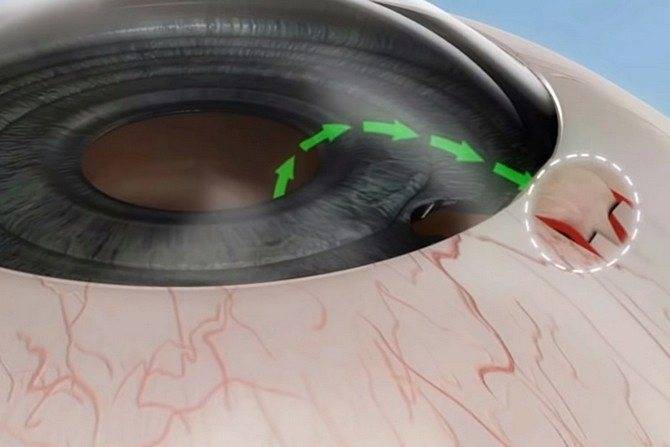
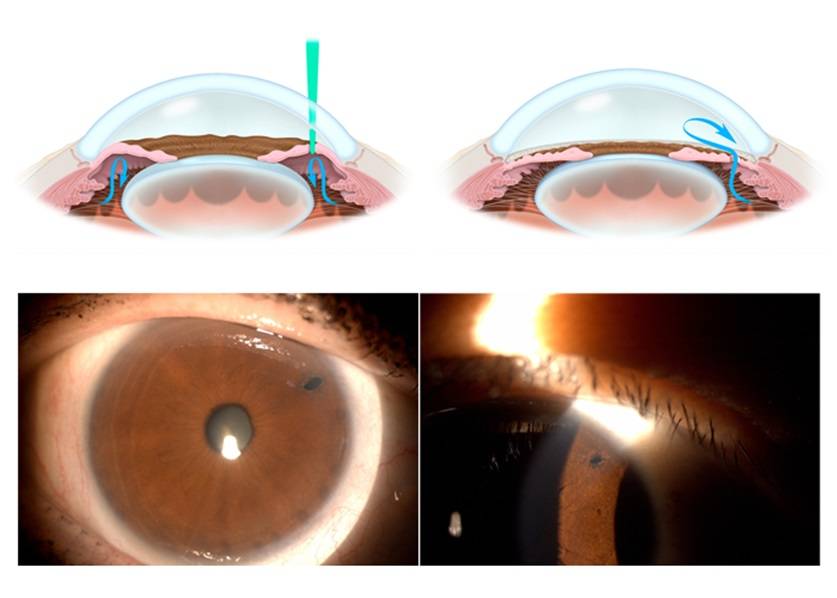
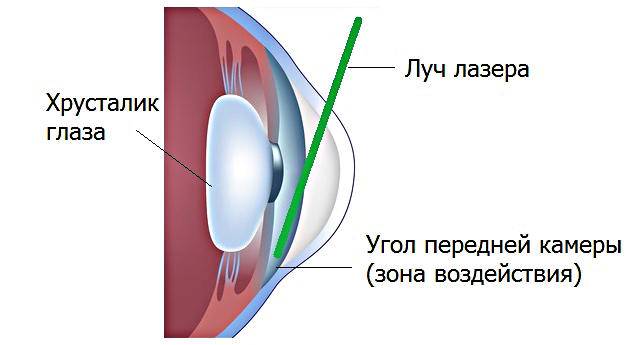
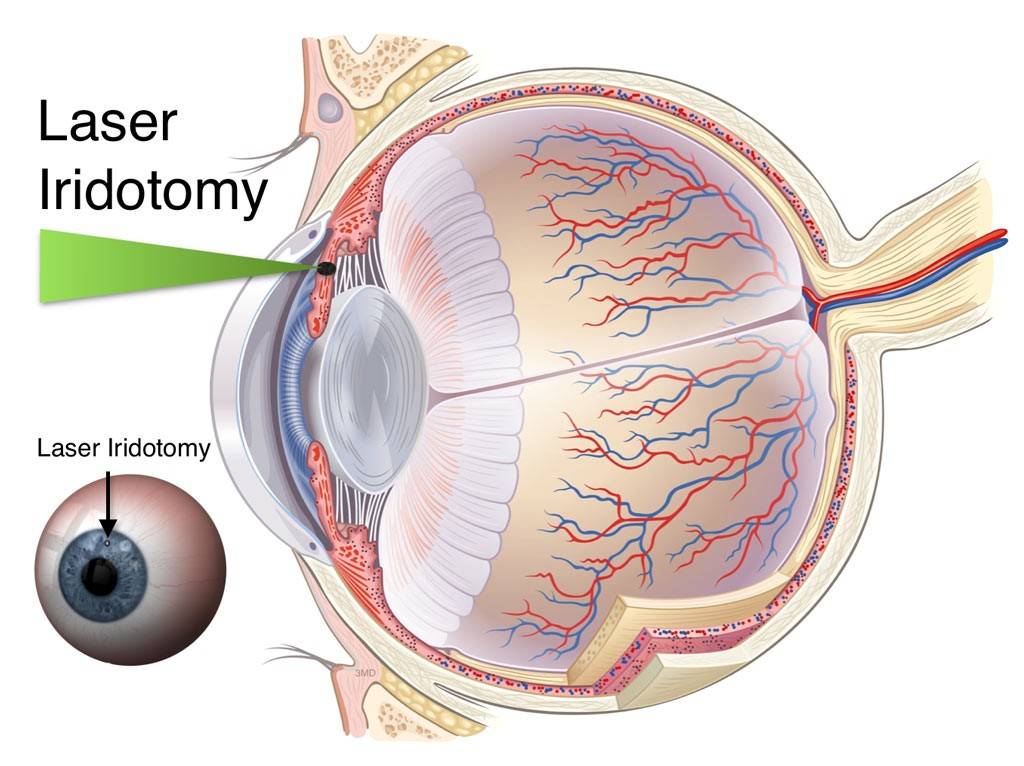
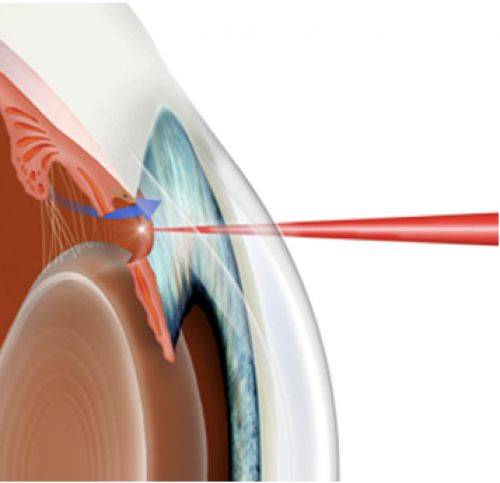
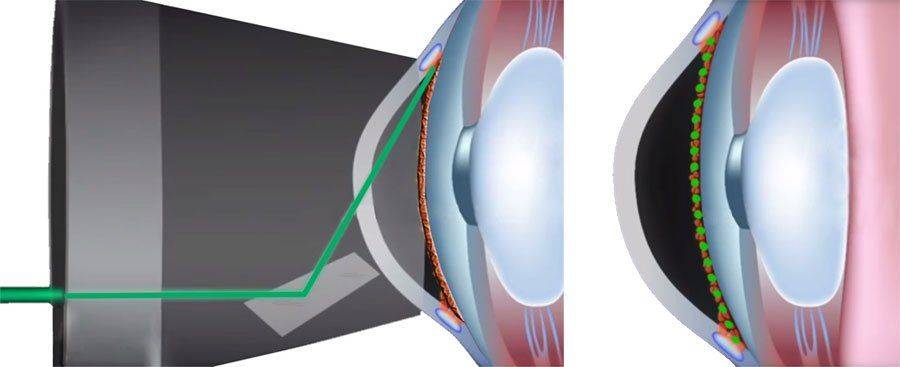
Что такое лазерная иридэктомия
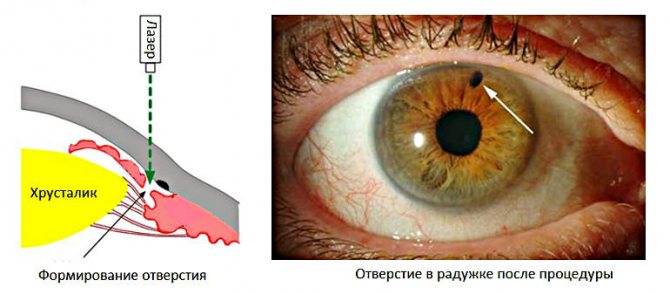
Это хирургическое вмешательство, предназначенное снизить внутриглазное давление. Цель коррекции – привести в норму циркуляцию жидкости внутри органа зрения. В процессе операции врач формирует несколько небольших отверстий на поверхности радужной оболочки. Выделяют три методики иридэктомии:
- Одномоментная коррекция,
- Этапное вмешательство,
- Послойная операция.
В первом случае используется импульсный лазер с мощностью от 5 до 15 мДж. Аппликация осуществляется от одного до трех раз. В результате хирург формирует сквозное отверстие в радужке. Главное достоинство методики – быстрота исполнения. Операцию проводят пациентам с любым оттенком глаз.
Поэтапное вмешательство осуществляется в несколько стадий. Перерыв между каждым сеансом составляет от двух до трех недель. В итоге процесс формирования отверстий в радужке затягивается на длительный срок. Данный тип операции проводят только у пациентов со светлым оттенком глаз.
| Поэтапная коррекция требуется для того, чтобы исключить риск повреждения тонкой ткани радужки и остальных структур зрительного аппарата. Мощность установки, с помощью которой проводят вмешательство, составляет от шестисот до одной тысячи мегаватт. Длительность воздействия , до 0,5 секунды. |