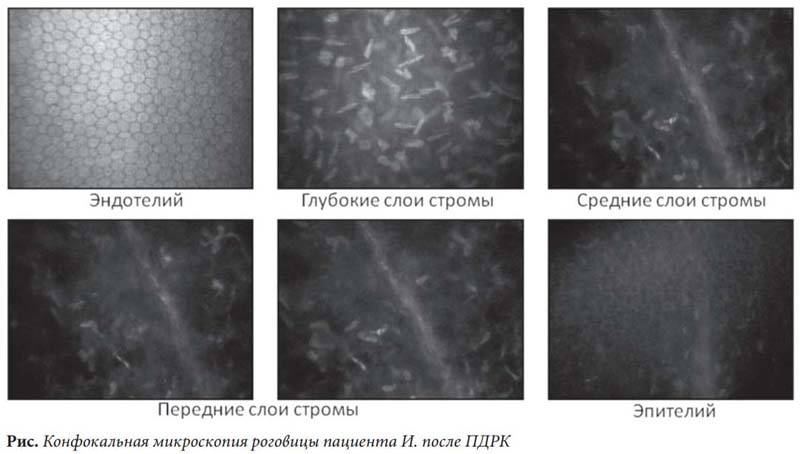
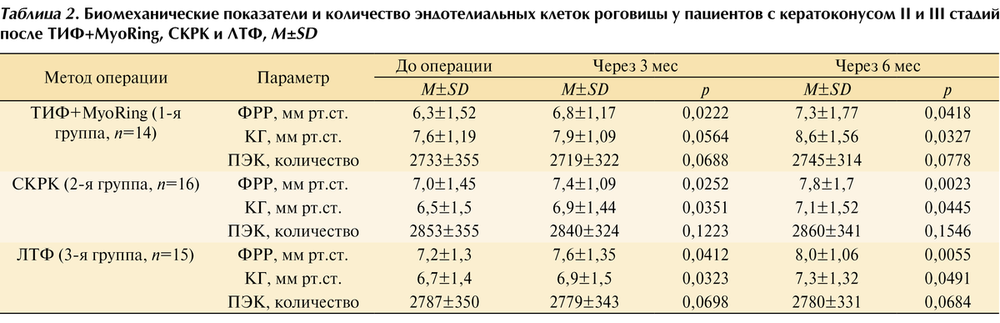
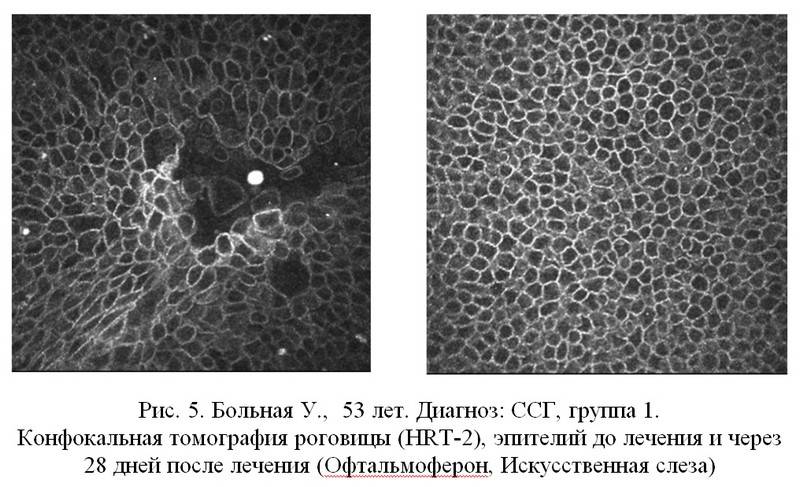
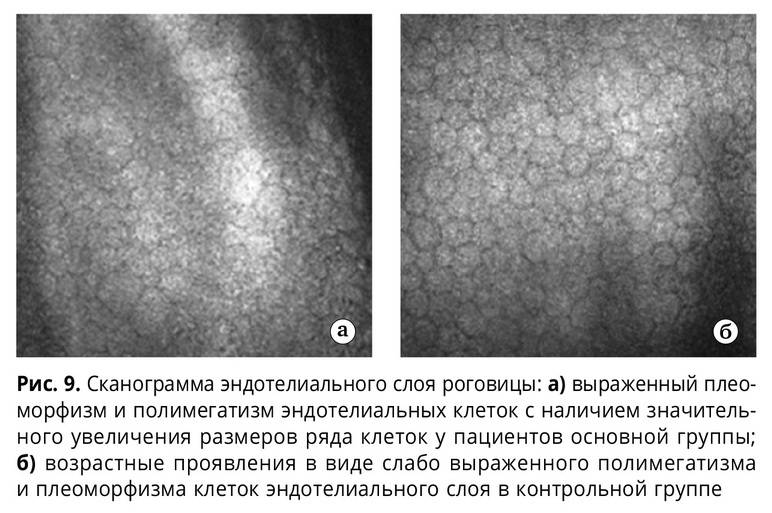
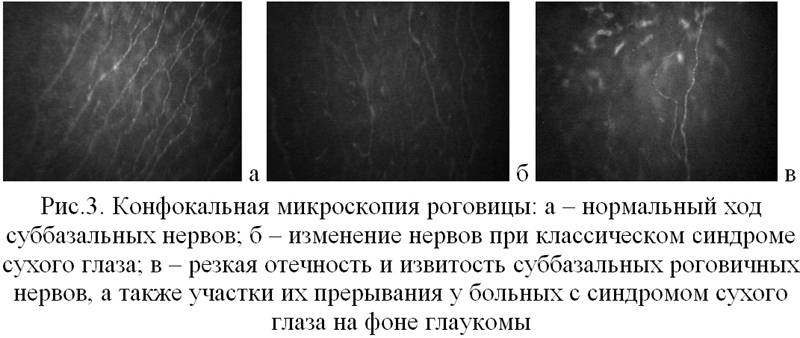
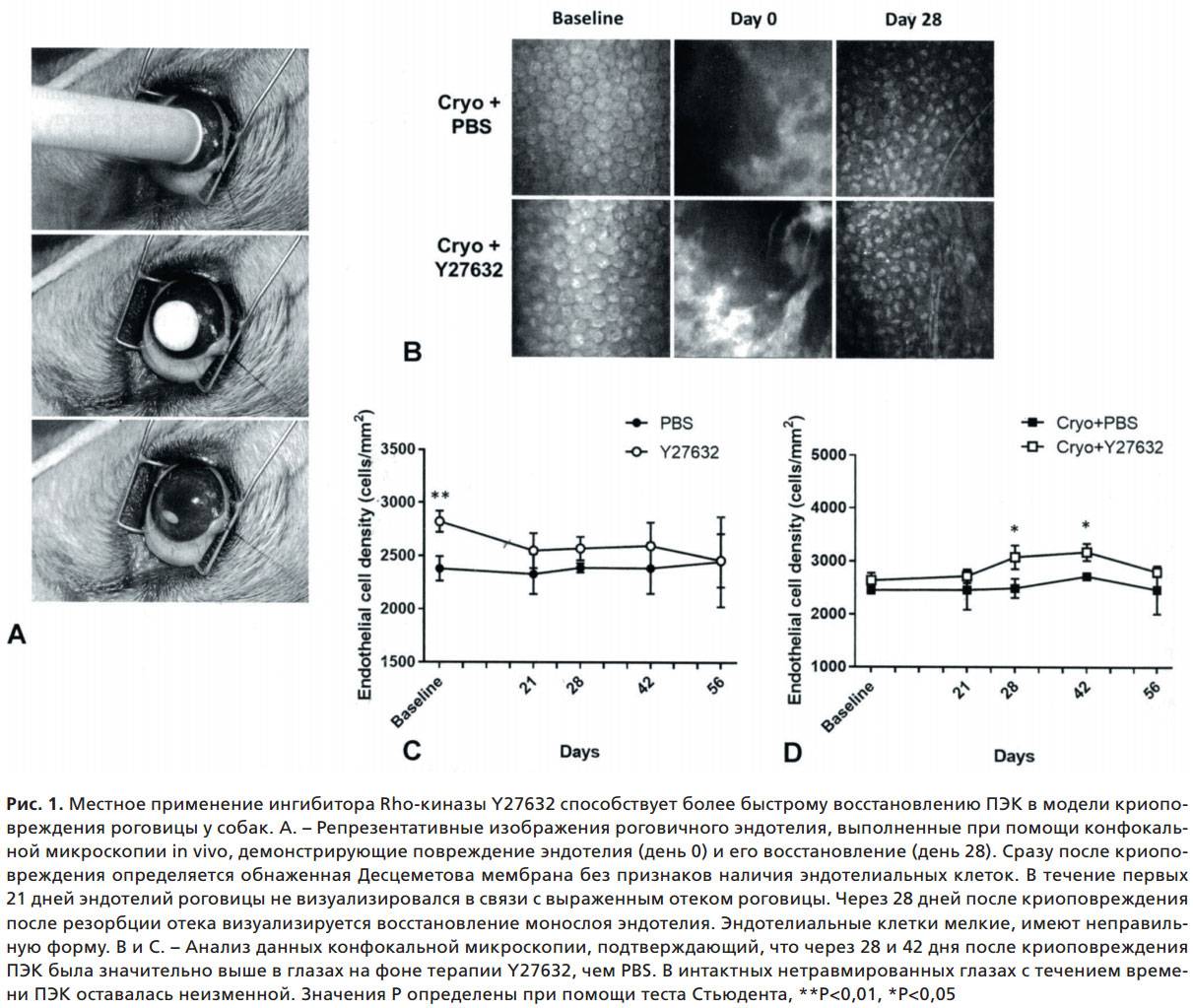
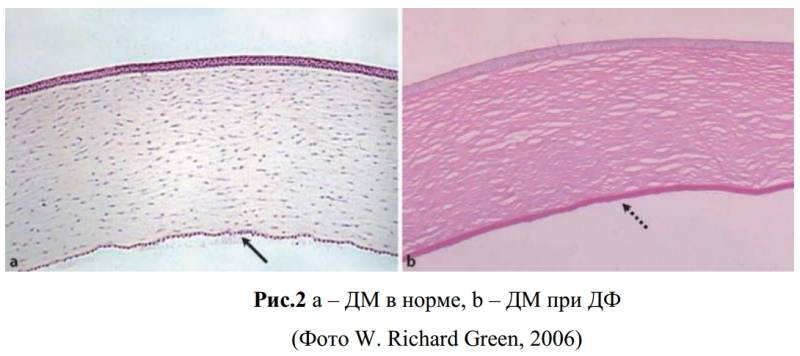
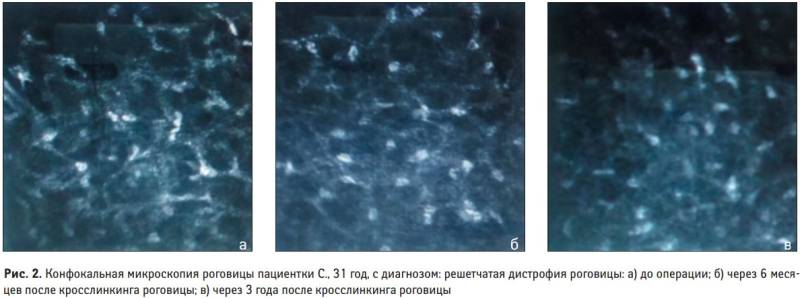
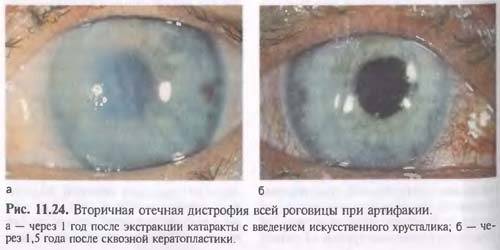
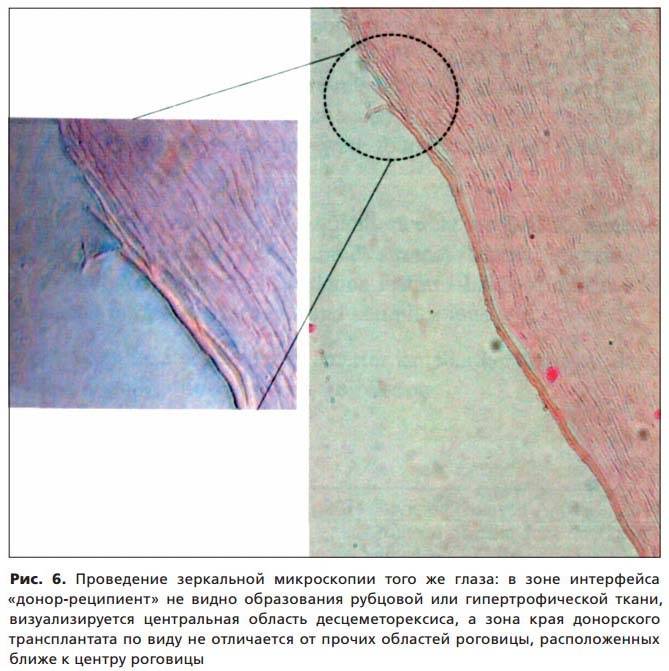
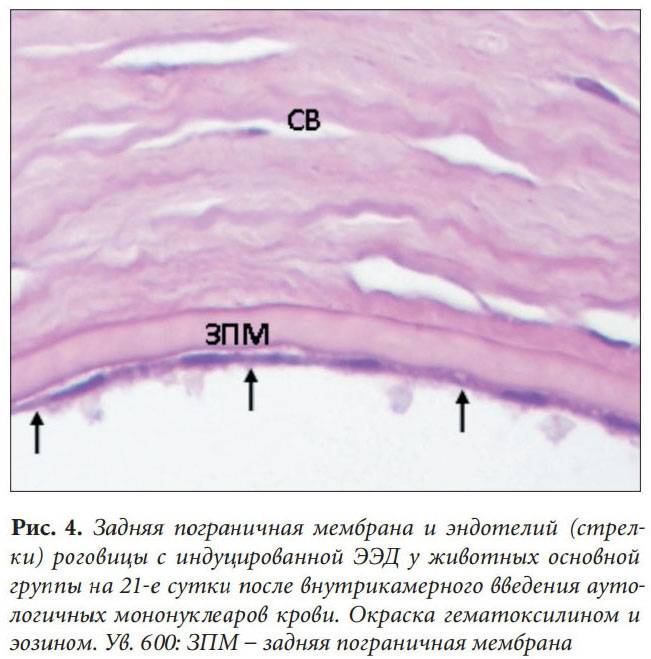
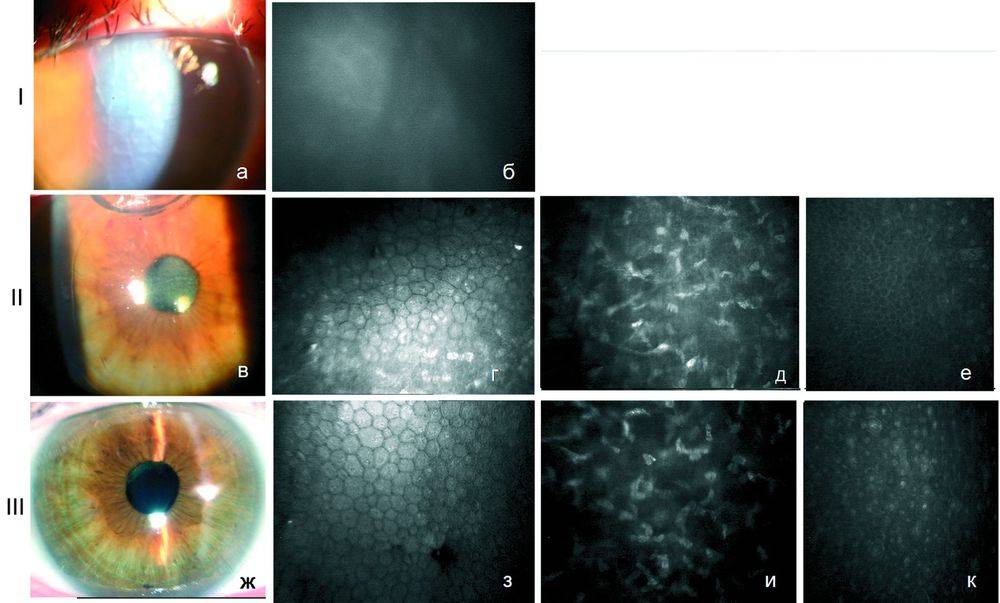
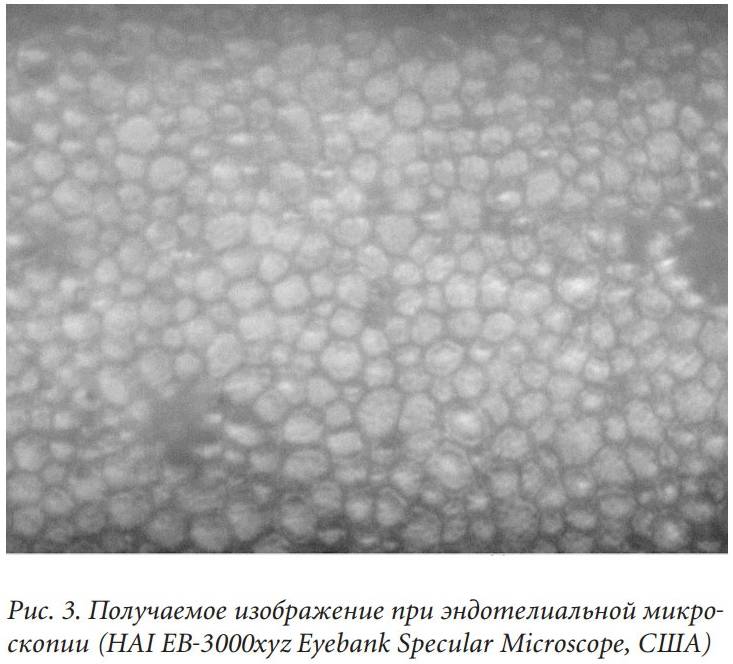
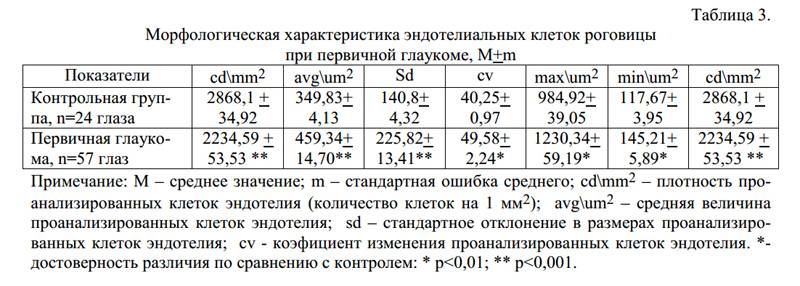
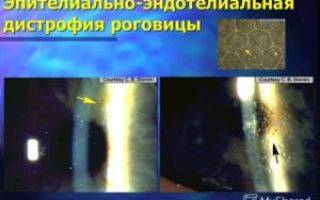
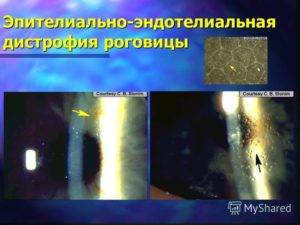
Эндотелиально-эпителиальная дистрофия роговицы (ЭЭД)
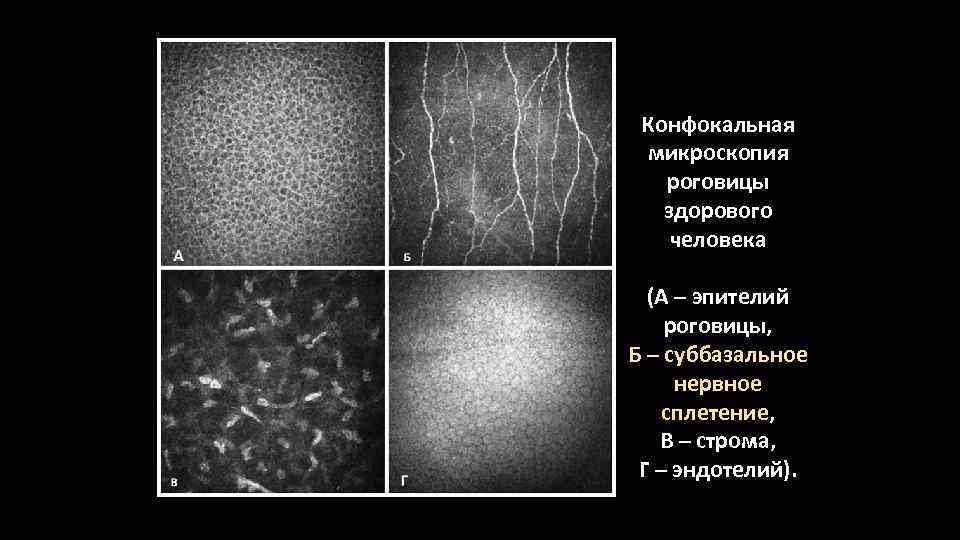
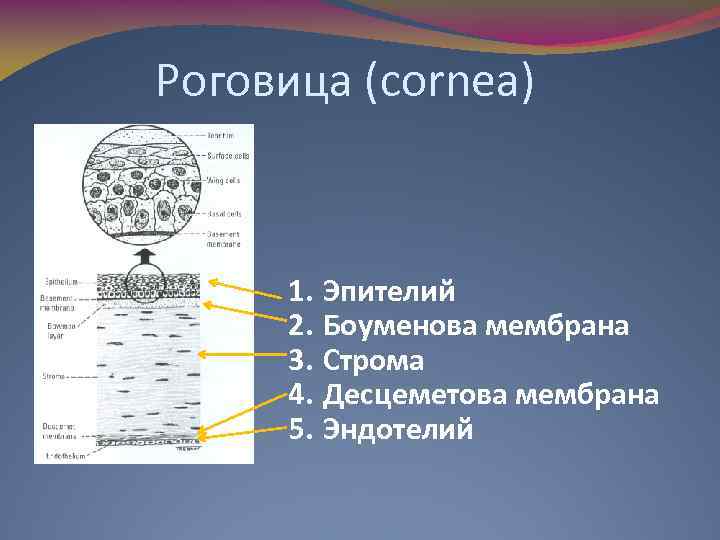
Роговица состоит из слоев.
Эпителий покрывает плотную строму.
Изнутри она выстлана эндотелием.
Клетки внутреннего слоя отвечают за отток глазной жидкости. Эндотелий не обновляется. При повреждении влага попадает в следующие за ним слои, создавая отек. В эпителии появляются пузырьки-буллы. Роговица мутнеет, становится белой, матовой. Патологическое состояние называется эндотелиально-эпителиальной дистрофией (ЭЭД), дистрофией Фукса, псевдофакичной буллезной кератопатией.
Группа риска
Наиболее склонны к ЭЭД люди с наследственным фактором. В этом случае диагностируют раннюю первичную дистрофию у детей до 3 лет. Позднее первичное заболевание начинает проявляться после 45 лет. Женщины страдают от ЭЭД чаще, так как в этот период начинается гормональная перестройка, связанная с менопаузой.
Лекарство для восстановления зрения отказываются продавать в аптеках…
Осложнения
После кератопластики в редких случаях возникает:
- отторжение, смещение трансплантата;
- ускорение развития катаракты;
- астигматизм;
- ухудшение зрения вблизи на 1 диоптрию.
После послойной пересадки период восстановления короче, так как ткани быстрее заживают.
Прогноз
Трансплантат приживается в 55-100% случаев в течение 2 лет после операции. Благоприятный прогноз дается при ранней диагностике и терапии ЭЭД.
Профилактика
Эндотелиально-эпителиальная дистрофия роговицы возникает только у людей с наследственной предрасположенностью. Поэтому специальных правил не существует.
Как предупредить активное развитие диагностированного генетического заболевания:
- защищать глаза от повреждений;
- проходить осмотр у офтальмолога каждые полгода.
Новорожденным необходимо проводить скрининг. При обнаружении патологии — сразу приступать к лечению.
К сожалению сейчас врачи не выписывают действенные лекарства, а предпочитают навязывать дорогие неэффективные препараты, получая свой процент. Это стало обычной практикой в России. Так, например, в аптеках отказываются продавать… Была ли статья полезной?
Проверка зрения дополнительными методами
Вспомогательные методы используются после прохождения основной диагностики. Обычно их назначают, когда необходимо уточнить некоторые индивидуальные особенности заболевания. Если планируется установка искусственного хрусталика, вспомогательные методики позволяют уточнить его тип.
Справка! Вспомогательные диагностические процедуры и тесты точно подсчитывают оптическую силу, необходимую для линз.
Рефрактометрия

Современные офтальмологические клиники применяют для исследований компьютеризированные системы, которые отличаются высокой точностью и скоростью выполнения работы.
Если диагностика катаракты уже проводилась ранее, обследование не назначается.
При проведении хирургического вмешательства рефрактометрия является обязательной процедурой, она дает информацию о положительном или негативном результате операции.
Офтальмометрия
Для измерения угла перелома световых лучей применяется специальный инструмент – офтальмометр. Высокая точность оборудования обеспечивает детализацию с точностью до 0,1 мм. Используется при обнаружении первых симптомов катаракты.
Обследование позволяет определить радиус и кривизну хрусталика, выявить стадию патологии.
Важно! Офтальмометрия – незаменимая диагностическая мера при наличии глаукомы, вызванной катарактой. Процедуру назначают перед операцией, когда необходима установка искусственного хрусталика. Исследование предоставляет данные, которые являются основанием для создания глазного имплантата
Исследование предоставляет данные, которые являются основанием для создания глазного имплантата.
Определение ПЗО
Это процедура, которая предоставляет данные о размере хрусталика. Информация важна для изготовления искусственного имплантата.
УЗИ

Процедура незаменима при обнаружении катаракты с ярко выраженными проявлениями. Методика позволяет обеспечить офтальмолога информацией, когда традиционные методы невозможно применить из-за помутнения хрусталика.
В большинстве случаев используется перед проведением операции.
Специалист при помощи УЗИ сканирует глаз и получает информацию о любых патологических изменениях в строении мышц, зрительном нерве, сосудах и сетчатке.
Ультразвуковая биомикроскопия
Совершенно новый вид проведения биомикроскопии. Благодаря акустике обеспечивается визуализация внутренних глазных структур, особенно переднего сегмента. Методика пришла на смену менее точным способам биомикроскопии. Но аппараты для проведения процедуры сегодня имеются не во всех клиниках.
Биомикроскопия выполняет анализ большинства структур органа зрения.
Денситометрия
Денситометрия – процедура определения плотности хрусталика и роговицы глаза. Для получения информации об элементах структуры глаза применяется ультразвук.
Процедура позволяет узнать, насколько однородны ткани в органе зрения.
Фото 3. Денситометрия — процедура, в которой применяется ультразвук для диагностики элементов структуры глаза.
Эндотелиальная биомикроскопия
Используется преимущественно в дооперационной практике, а также в период после хирургического вмешательства. Позволяет выявить изменения в эндотелии глаза.
Лабораторные методы исследования
В лаборатории проводятся окончательные исследования для выявления катаракты, ее причин и общего состояния пациента.
Обязательными процедурами считаются:
- анализ крови;
- анализ мочи;
- определение уровня сахара в крови;
- определение кальция крови;
- коагулограмма;
- тесты на ВИЧ, на гепатиты группы В и С, на сифилис;
- рентген грудной клетки, придаточных новых пазух;
- консультация у терапевта, ЛОРа, стоматолога, при необходимости и других врачей.
На чем основана методика
Это обследование выполняется с помощью щелевой лампы. Она включает в себя источник света, стереоскопический микроскоп и линзу. Прибор имеет также щелевую диафрагму, которая создает необходимые для исследования глаза осветительные щели.
Корпус специального микроскопа имеет устройство, позволяющее увеличивать изображение в несколько десятков раз. Над микроскопом находится отрицательная линза в 60 дптр, позволяющая осматривать глазное дно. Диагностика органа зрения проводится в условиях полной темноты. Только так можно создать необходимый контраст между яркой лампой и затемненными областями глаза.
Фокусируя свет, врач способен разглядеть все поверхности органа зрения и его структуры. При обнаружении воспалительного процесса или помутнения офтальмолог видит глубину, локализацию измененного участка.
Если свет фокусируется на глазную линзу — хрусталик, то офтальмолог видит двояковыпуклое тело. В нем могут обнаруживаться патологические полосы, помутнения, которые свидетельствуют о развитии начальной стадии катаракты.
Офтальмолог также имеет возможность изучать сетчатку, диск глазного нерва. Диагностика стекловидного тела позволяет обнаружить характерные симптомы воспалительных процессов в глазном яблоке. Биомикроскопия позволяет охарактеризовать состояние радужки и конъюнктивы.
Преимущества биомикроскопии:
- бесконтактность обследования;
- точность полученных результатов;
- возможность обследования глаза на разной глубине;
- оперативность;
- возможность проведения исследования в амбулаторных условиях:
- невысокая стоимость;
- практически полное отсутствие ограничений;
- может проводиться при любых патологиях глаза.
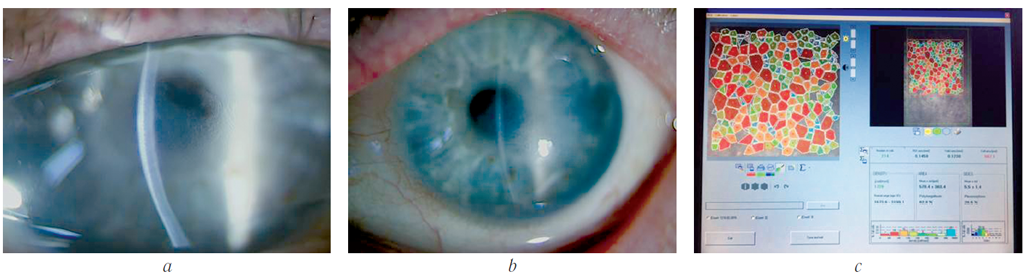
Клиническая картина дистрофии Фукса
В зависимости от степени и тяжести дистрофического процесса у каждого пациента клиническая картина может иметь различия. Патология долгое время может не проявляться четкими симптомами, но её прогрессирование может привести к развитию буллезной кератопатии.
Начальные стадии эндотелиальной дистрофии Фукса характеризуются повышенной светочувствительностью, а острота зрения после ночного сна и в утренние часы значительно ниже, чем в течение дня. Нарушение функции зрения обусловлено повышенным уровнем жидкости из-за того, что в период сна не происходит процесс испарения.
Постепенно, в течение дня зрение восстанавливается, отек роговицы уменьшается ввиду испарения лишней влаги. Если процесс развития патологии не остановить, то со временем восстановления зрения не будет происходить. В том случае, если болезнь затрагивает другие слои роговицы, пациент может ощущать дискомфорт (словно в глазу имеется инородный предмет), болезненные ощущения усилятся, как и чувствительность к яркому свету.
Показания к обследованию
Биомикроскопия входит в перечень необходимых методов осмотра глаз офтальмологом, также как проверка остроты зрения, обследование глазного дна, измерение внутриглазного давления. Рекомендуется биомикроскопия в следующих случаях:
- инфекции, аллергические и другие воспаления конъюнктивы;
- эрозийные нарушения роговицы;
- опухоли, наличие новообразования в виде кисты на глазных веках или конъюнктиве;
- век глаза;
- воспалительные процессы, отеки век глаз;
- различные врожденные или приобретенные аномальные явления, имеющиеся в строении радужки;
- увеиты, иридоциклиты (воспалительные процессы) глазной радужной оболочки;
- кератит – воспаление роговицы;
- склерит и эписклерит – воспаление склеры;
- изменения дистрофического характера роговицы и склеры;
- глаукома, которая характеризуется повышенным давлением внутри глаза, атрофия зрительного нерва и нарушение зрения;
- катаракта – помутнение хрусталика;
- болезнь по гипертоническому типу, чтобы обследовать состояние сосудистой системы конъюнктивы;
- заболевания эндокринной системы (сахарный диабет);
- наличие посторонних частиц, определение области поражения глазного яблока;
- осмотр после операции или после проведенного лечения.
С помощью биомикроскопии выявляют: количество влаги в камере, расположенной между роговицей и радужкой; глубину и размеры этой камеры; наличие примесей крови в передней стенке стекловидного тела.
Имеются противопоказания для проведения биомикроскопии. Это обследование нельзя выполнять после употребления алкоголя и наркотиков.
Как проводится биомикроскопия, покажет видео:
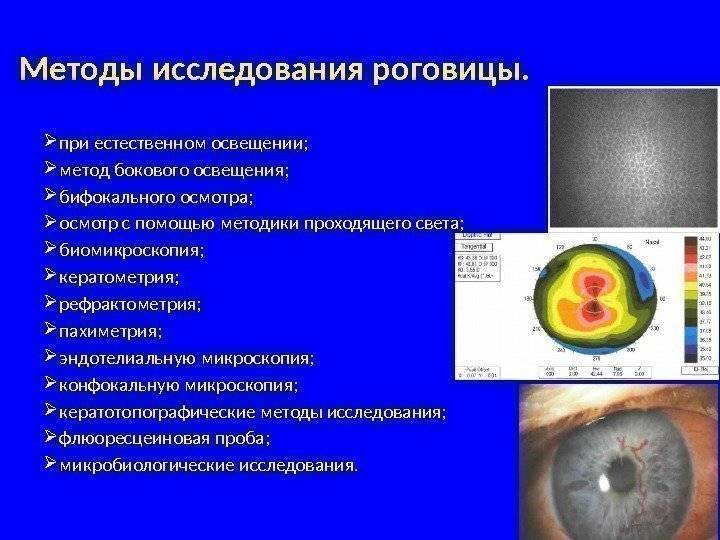
Орган зрения человека является сложным и тонким механизмом. Поэтому при возникновении патологий в редких случаях офтальмолог может установить диагноз лишь по визуальному осмотру глаз пациента. В большинстве случаев специалист применяет специальные методики, которые базируются на использовании приборов и аппаратов. Один из таких способов – биомикроскопия. Узнаем о нем подробно.
Техника исследования
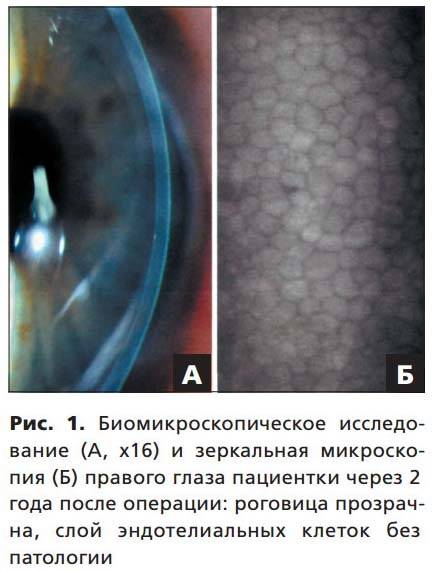
На сегодняшний день могут использовать любые виды зеркальных микроскопов. Перед началом работы в конъюнктивальный свод инсталлируют 1% раствор дикаина. Проведение исследования начинается со здорового глаза, который служит контролем
Специалисты будут осматривать участки роговицы в 3-5 точках, при этом особое внимание будет уделяться участку ЗЭР над новообразованием. При соприкосновении опухоли с эндотелием контактный элемент располагается рядом с пораженным участком
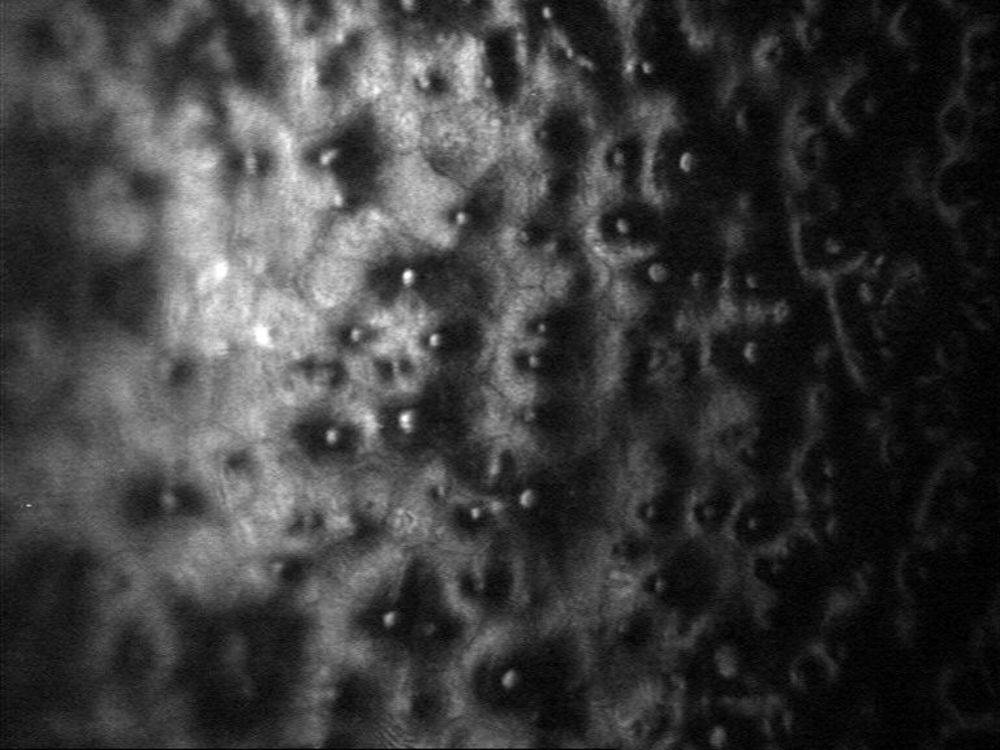
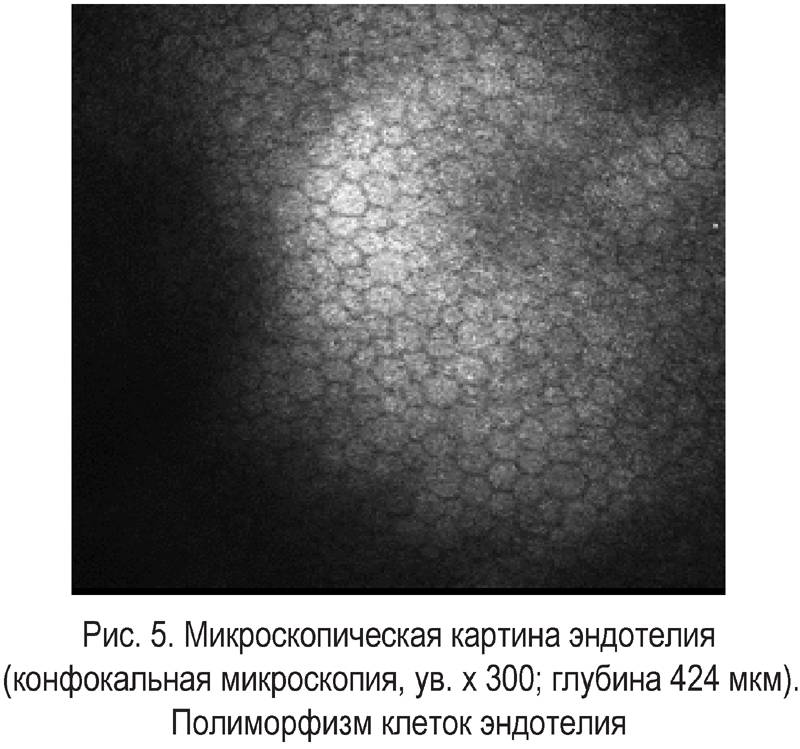
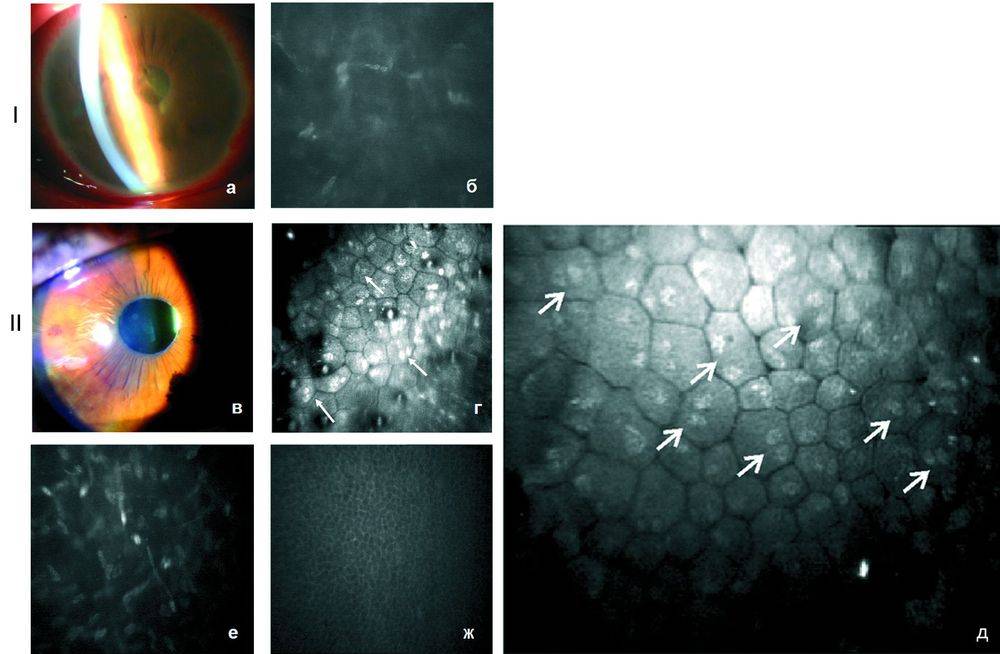
По данным зеркальной микроскопии, уже до оперативного вмешательства может наблюдаться уменьшение количества клеток заднего эпителия роговицы в глазах, где имеется опухоль, причем выявляется не только потеря клеток, но и нарушение гексагональности.
При доброкачественных опухолях максимальная потеря клеток выявляется в зоне контакта опухоли с ЗЭР. В среднем потеря клеток составляет 840 на 1 мм2, или 24% от исходного и зависит от длительности анамнеза. Увидеть это вы можете на фото ниже:
 а — эндотелий роговицы здорового глаза; б — потеря клеток роговицы при доброкачественной опухоли радужки.
а — эндотелий роговицы здорового глаза; б — потеря клеток роговицы при доброкачественной опухоли радужки.
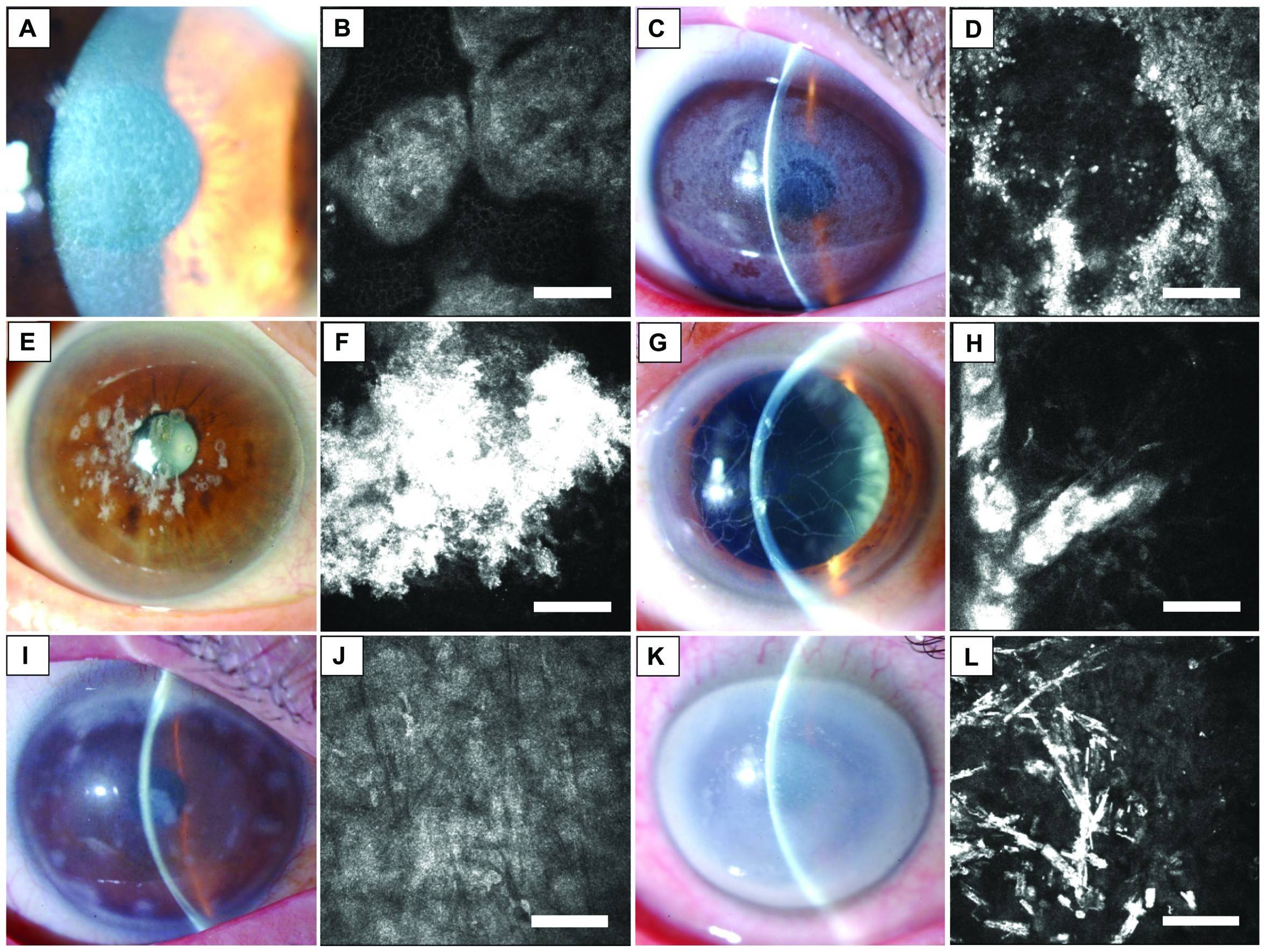
При наличии злокачественных опухолей количество клеток не будет зависеть от длительности анамнеза и составляет в среднем 1070 на 1 мм2 или 33% от контроля. Уже через 6 месяцев после начала заболевания можно наблюдать потерю клеток более чем на треть от контрольных цифр. При этом выявляется не только их снижение, но и изменение формы. Практически по всей поверхности роговицы клетки становятся овальными или круглыми. Увидеть это вы можете на фото ниже:
 а — эндотелий роговицы здорового глаза; б — потеря эндотелиальных клеток при злокачественной опухоли иридоцилиарной зоны
а — эндотелий роговицы здорового глаза; б — потеря эндотелиальных клеток при злокачественной опухоли иридоцилиарной зоны
Опыт показывает, что зеркальная микроскопия позволяет не просто констатировать потерю клеток заднего эпителия роговицы, но и может быть использована, как дифференциально-диагностический тест. С помощью этого метода теперь можно достаточно быстро дифференцировать опухолевые клетки от гранул пигмента, которые появляются в результате механического отпечатка.
Многим людям на сегодняшний день известно, что само по себе оперативное вмешательство является причиной потери ЗЭР. Оказывается, что после локальной эксцизии опухоли при использовании щадящей методики потеря клеток составляет 100 на 1 мм2. Не отмечено ухудшения состояния роговицы по сравнению с исходным при условии потери клеток в зоне не более 30%.
Таким образом с уверенностью можно сказать о том, что использование зеркальной микроскопии в комплексе с другими клиническими и инструментальными методами диагностики помогает уточнить генез патологического процесса и соответственно объем оперативного вмешательства при опухолях иридоцилиарной зоны с целью выполнения экономных резекций радужки при органосохранных операциях. Это в свою очередь позволяет значительно уменьшить функциональные расстройства, которые возникают после операции, вернуть больного к трудовой деятельности и сохранить высокий уровень качества жизни.
Как видите, процедура действительно является необходимой, так как с ее помощью можно констатировать потерю клеток заднего эпителия. Надеемся, что эта информация была полезной и интересной.
Рекомендуем прочесть: что такое пневмотонометрия.
Расшифровка результатов
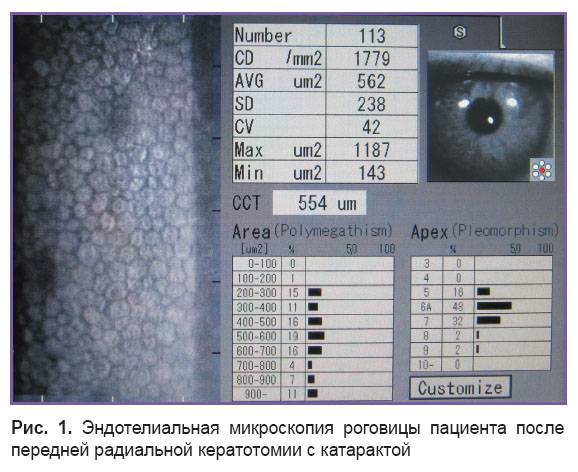
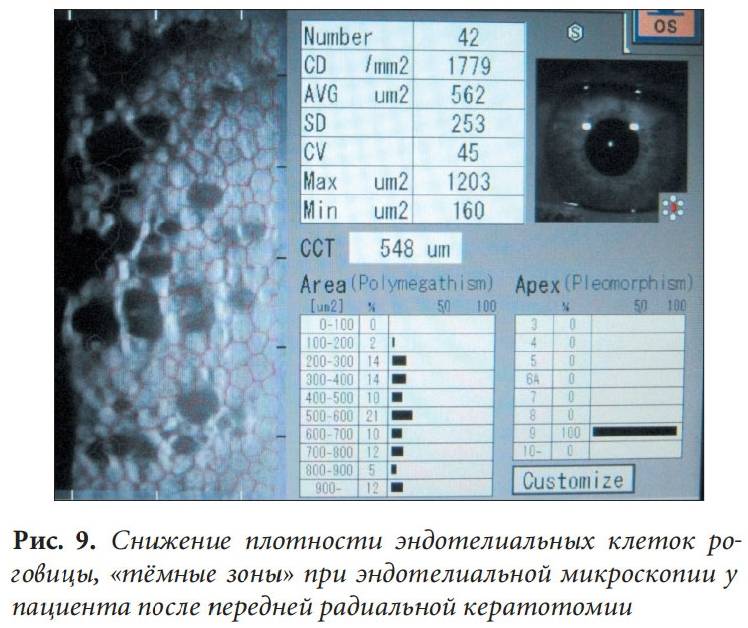
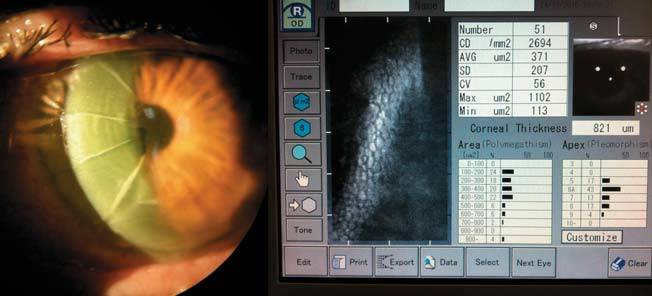
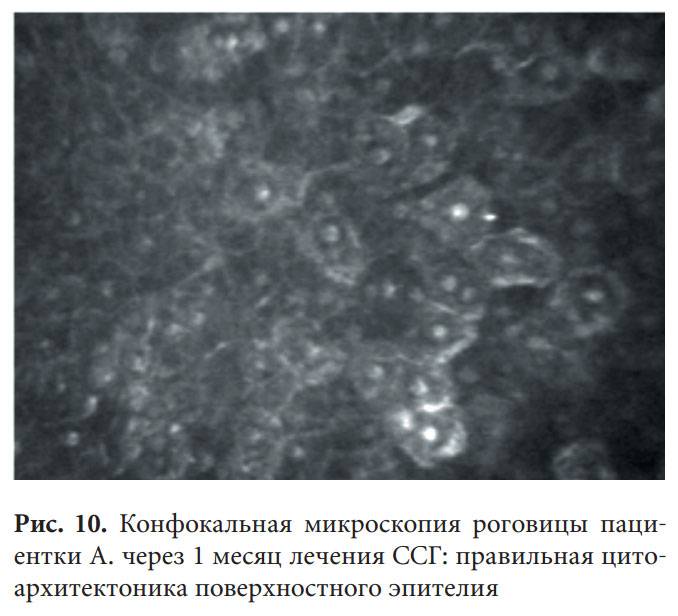
 Врач-лаборант выдает бланк, на котором записаны различные показатели строения роговицы. Его необходимо отнести к лечащему врачу, чтобы он произвел расшифровку, рассказал, нормальны ли результаты, назначил лечение. На бланке исследования будут обозначены следующие результаты:
Врач-лаборант выдает бланк, на котором записаны различные показатели строения роговицы. Его необходимо отнести к лечащему врачу, чтобы он произвел расшифровку, рассказал, нормальны ли результаты, назначил лечение. На бланке исследования будут обозначены следующие результаты:
- плотность клеток эндотелия на 1мм2;
- коэффициент полимегатизма клеток;
- плеоморфизм (размер, строение, форма клеток, которая отличается или идентична нормальным клеточным элементам роговицы);
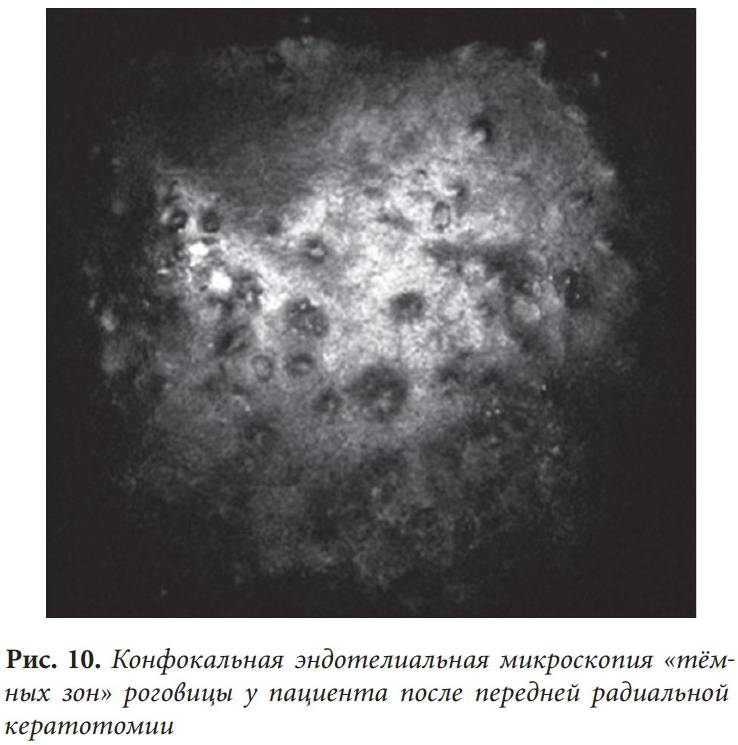
- отсутствие просматривания эндотелия (темные зоны).
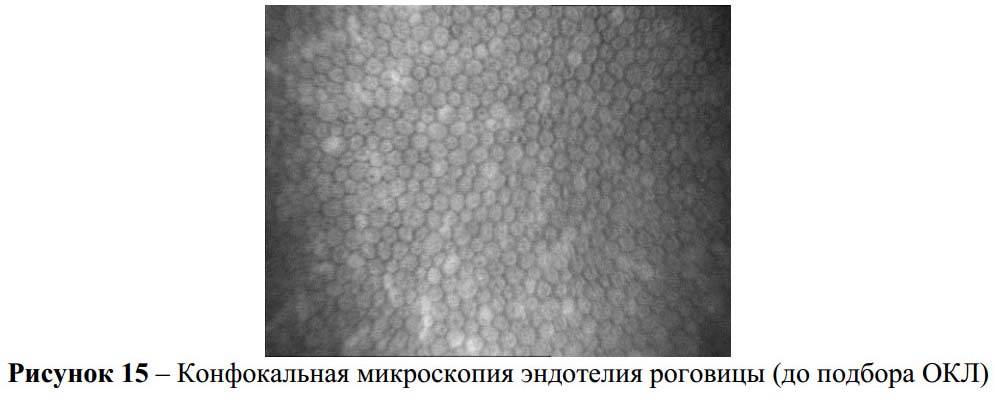
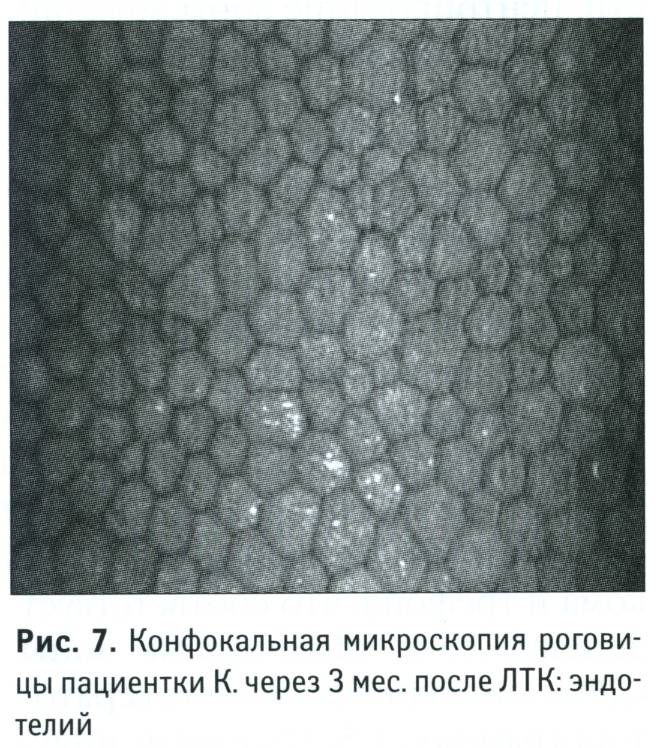
С помощью эндотелиальной микроскопии роговицы выявляются параметры, не доступные для определения невооруженным взглядом. До настоящего момента такие данные определялись только при биопсии, которая осуществлялась не при жизни, а после смерти пациента. С помощью методики можно подготовиться к операционному вмешательству, следить за состоянием пациента после его проведения.
Что это за болезнь
Биомикроскопия что это?
Биомикроскопия — это бесконтактное обследование органов зрения при помощи современного офтальмологического прибора щелевой лампы, который с научной точки носит название бинокулярный микроскоп.
Данный тип исследования был разработан еще в 1911 году. В настоящее время обследование такого рода является одним из точнейших методов диагностики малейших изменений структуры глаза, которые невозможно увидеть при визуальном осмотре. Основу исследования составляет феномен контрастности света, за счет направления луча на объект в затемненном помещении.
Прибор для диагностики оснащен специальной осветительной системой, микроскопом с возможностью увеличения до 60 раз и линзой, которая позволяет с точностью осмотреть анатомическую особенность ока. Для создания осветительных щелей на пути луча имеется щелевая диафрагма, которая направляется в нужную точку зрачка. Прибор может быть ручным и полностью компьютеризированным.
| При этом осветительная зона механизма подается в вертикальном или горизонтальном положении. |
Процедура безболезненна, однако зафиксированы случаи дискомфортной для пациента реакции на направленный поток света. При возникновении данной ситуации офтальмолог закапывает обследуемому раствор, что полностью решает проблему.
Биомикроскопию разделяют в зависимости от способа освещения:
- Диффузионное для одновременного осмотра всех областей глаза с целью установления очага поражения.
- Фокусное прямое для выявления помутнений, воспалений и инородных тел.
- Фокусное непрямое для глубинных отделов глаза на предмет изменений.
- Колеблющееся для установления световой реакции зрачка и инородных тел (крошек стекла и т.п.).
- Проходящее для осмотра участка глаза с обратной стороны.
- Скользящее для диагностики изменений радужной оболочки и неровностей поверхности хрусталика.
- Зеркальное для исследования роговицы.
Биомикроскопия как любой метод диагностики имеет положительные и отрицательные стороны. К преимуществам можно отнести:
- бесконтактность процедуры;
- точность определения аномалий;
- исследование ока на разной глубине;
- оперативность обследования;
- возможность диагностики амбулаторно;
- относительно невысокая стоимость;
- нет возрастных ограничений;
- проводится при наличии любых заболеваний органов зрения;
- не имеет большого количества противопоказаний.
Среди существенных недостатков метода выделяют:
- неполнота картины об исследуемой области глаза (для более точного диагноза требуется проведение дополнительного ряда осмотров и процедур);
- отсутствие сведений о функциональных способностях ока (исследование направлено исключительно на проверку анатомии органов зрения).
Проведение биомикроскопии
При проведении биомикроскопии глаза пациент должен сидеть напротив офтальмолога, поместить подбородок на фиксированную подставку в офтальмологической лампе. Это устройство создает узкий луч света, попадающий прямо в глаз.
При осмотре целостности роговой оболочки в глаз вводится окрашивающее вещество. Оно взаимодействует с тканями глаза, а затем смывается. Если есть пораженные области глаза, то на них остаются частицы окрашивающего вещества.
Во время осмотра глаза врач выключает свет в темной комнате. После этого он усаживается напротив пациента со стороны офтальмологической лампы. В процессе процедуры проводится регулировка яркости направленного в глаза света, чтобы можно было охватить все пораженные области.
В Сколково рассказали про возможность полного восстановления зрения

В инновационном презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться…
Читать полностью
Больной должен сохранять неподвижность во процессе диагностики. Насколько это возможно, ему нужно воздерживаться от моргания или делать это реже. При невозможности сохранять определенное положение глаз в них закапываются капли-анестетики.
Продолжительность биомикроскопии переднего отрезка глаза занимает не больше 10 мин. После этого человеку не нужны восстановительные меры. Любые побочные эффекты после препаратов, которые закапываются в глаза, имеют кратковременное действие.
Детям в возрасте до трех лет процедуру биомикроскопии глаза делают только в лежачем положении. В глаза закапываются препараты, уменьшающие чувствительность роговой оболочки.
Как происходит обследование
Процедура проводится в несколько этапов:
- глаза и кожные поверхности должны быть чистыми, поэтому перед процедурой рекомендуется промыть эти области проточной водой или с помощью антисептических средств;
- человек садится перед микроскопом, на его глаза наводят окуляр;
- глаза должны быть открытыми в течение нескольких секунд, за это время происходит фотографирование различных зон роговицы.
Проведение процедуры
Расшифровка результатов
Расшифровка результатов кератотопография проводится после проведения диагностики и получения результатов диагностики соответствующего профиля специалистами. Как отмечалось ранее, расшифровка проводится по цветовой палитре полученной картинки, тем самым, определяя, в каком участке глаза локализован очаг патологии, его размеры и характеристики.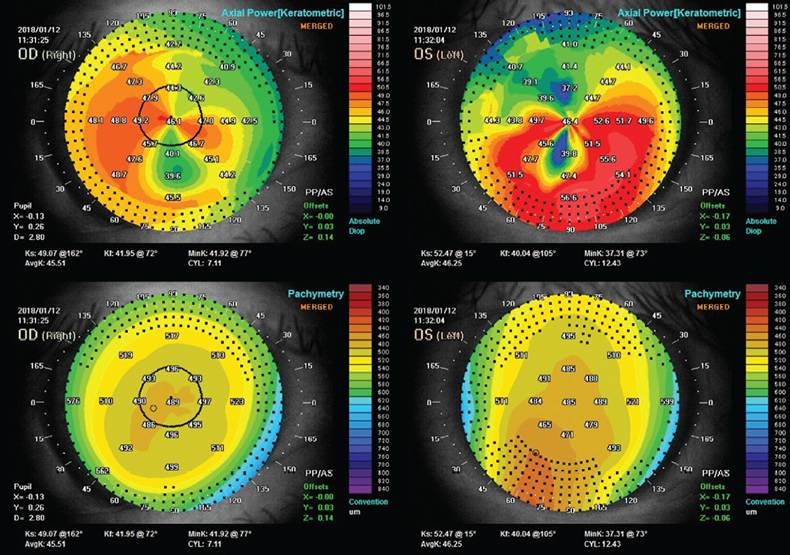
Результаты проведенного исследования выводят на экран монитора – во внимание принимают как цветовую гамму, так и направление в глазном яблоке меридианов, искажение и сила выраженности. Данные кератотопографии отображают в таких типах:
Данные кератотопографии отображают в таких типах:
- Фотокератоскопичний вид – показывает, насколько правильно отображены на роговице глаза кольца Плацида. Результаты помогут определить расположение вершины конуса, фиксации у пациента взгляда. И в норме – расстояние меж самими кольцами будет меньше, но расположение к основанию носа – ближе;
- Численный вид помогает определить степень кривизны само роговицы, как и симметричность самого астигматизма;
- Профильный вид – это графическое отображение результатов диагностики, на котором отображены круглые/плоские меридианы.
Также результаты отображаются и в виде цветных карт – именно они и отображают самый широкий спектр данных диагностики.
Биологические особенности
Черноморский лобан очень похож на других представителей кефалевых. Он имеет все то же вытянутое торпедообразное тело. Окраска спинки сероватая, брюхо более светлое, беловатое. На боках обнаруживаются буроватой расцветки продольные полосы. На глазах рыбы расположены крупные жировые веки, которые доходят примерно до зрачка. Длина тела большинства представителей до 50 сантиметров, однако отдельные особи встречаются и более внушительных размеров – вылавливали рыбин длиной чуть менее метра. Масса же лобана может доходить до 7 килограммов, так что это крупная кефаль, уступающая разве что пиленгасу.
По вкусу лобан превосходит остальных представителей семейства. с эти м связано одно этимологическое недоразумение.
Внимание! Часто можно встретить название лобань. Это отнюдь не второе название нашего героя, а уловка черноморских торговцев, которые называют так других кефалей, мясо которых менее ценно, чем у настоящего лобана
https://youtube.com/watch?v=V7tXior6SO8
Преимущества и недостатки метода
Биомикроскопия имеет ряд существенных преимуществ перед другими методами офтальмологического исследования:
- Возможность точной локализации аномалий. В связи с тем, что пучок света от щелевой лампы при биомикроскопии может проникать в структуры глаза под разными углами, вполне реально определить глубину патологических изменений.
- Повышенные диагностические возможности. Прибор обеспечивает освещение в вертикальной и горизонтальной плоскостях под разными углами.
- Удобство в детальном обследовании конкретного участка. Узкий луч света, направленный в глаз, обеспечивает контраст между освещённой и затемнённой областями, образуя так называемый оптический срез.
- Возможность проведения биомикроофтальмоскопии. Последняя успешно используется для обследования глазного дна.
Метод считают высокоинформативным, лишённым существенных недостатков и противопоказаний. Но в ряде случаев целесообразно предпочесть ручной прибор стационарному, хотя ручная щелевая лампа обладает ограниченными возможностями. К примеру, её используют:
- для биомикроскопии глаз малышей, находящихся пока в лежачем положении;
- при обследовании беспокойных детей, которые не могут высидеть положенное время у обычной щелевой лампы;
- для осмотра больных в послеоперационном периоде, во время строгого постельного режима она является альтернативой стационарной версии прибора.
В указанных случаях ручная лампа обладает преимуществами перед рассеянным (диффузным) освещением, даёт возможность детально обследовать операционный разрез и переднюю камеру с внутриглазной жидкостью, зрачок, радужную оболочку.

Ручная щелевая лампа обладает скромными возможностями, но иногда она бывает незаменима
Прогноз и профилактика
Специфических мер по предотвращению развития патологии не существует, поскольку до сих пор неизвестны точные причины, провоцирующие появление аномалии. При выявлении дистрофии необходимо минимум два раза в год посещать окулиста, который проводит ряд диагностических мероприятий (визометрия, тонометрия, гониоскопия и т.д.). Это позволит предотвратить развитие таких осложнений, как катаракта и глаукома.

Также стоит пересмотреть свой рацион, пропить витаминно-минеральный комплекс, привести в порядок режим сна и отдыха. Чаще всего врачи дают благоприятный прогноз для лечения синдрома Фукса. На протяжении длительного времени патология протекает без ярко выраженной симптоматики и никак не сказывается на привычном образе жизни.
Однако если затягивать с лечением, то к дистрофии может присоединиться катаракта или глаукома. В этом случае высок риск полной потери зрения и получения инвалидности.
Диагностика
Чтобы выявить заболевание, врачу достаточно визуального осмотра. Если определяется болезнь, все веко увеличивается в размерах. Это свидетельствует о наличии острого воспалительного процесса. Если же наблюдается хроническая форма с возможностью формирования халязиона, уплотнение будет небольшим, сосредоточенно в виде шарика под веком.
Заключение
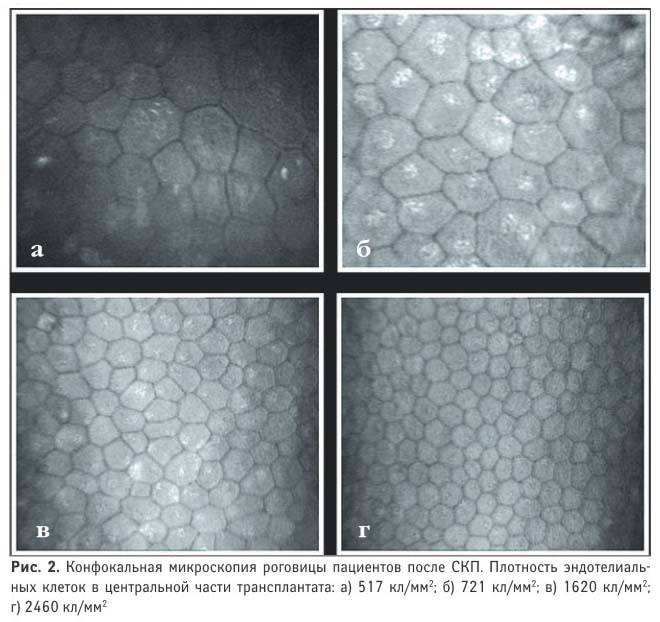
Таким образом, несмотря на множество методик хирургического лечения, патогенетически ориентированным способом лечения патологии эндотелия является эндотелиальная кератопластика в модификациях DSAEK и DMEK. Выбор каждой из них определяется наличием сопутствующей патологии. При наличии стромальных помутнений роговицы по-прежнему операцией выбора считается сквозная кератопластика и ее виды со сложным профилем. Эффективность изолированного десцеметорексиса, трансплантации культивированных эндотелиальных клеток и ингибитора ROCK в лечении эндотелиальной патологии роговицы требует дальнейшего изучения.