Оперативное лечение
Если степень помутнения в хрусталике не оказывает отрицательного воздействия на формирование центрального зрения, то такая патология не требует радикального решения и ребенок ставится на диспансерный учет. Если участок помутнения в толще хрусталика достаточно обширен и негативно влияет на центральную остроту зрения, то офтальмологом ставится вопрос о хирургическом удалении катаракты.
Конечно, любое оперативное вмешательство – это определенный риск возникновения осложнений, связанных в первую очередь с воздействием общей анестезии на детский организм. Также подобная манипуляция может спровоцировать развитие вторичной глаукомы, которая характеризуется стойким повышением внутриглазного давления.
Одно из основных условий полноценного развития зрительного аппарата у ребенка, перенесшего операцию по удалению катаракты, – это правильная очковая или контактная коррекция зрения. Если родители и офтальмолог приходят к выводу, что ношение контактных линз для конкретного ребенка наиболее приемлемый способ коррекции, в большинстве подобных случаев назначаются линзы для длительного ношения. Повышенный спрос на них связан с упрощенными правилам эксплуатации.


Сроки имплантации искусственного хрусталика, после удаления помутневшего, устанавливаются для каждого ребенка индивидуально, так как есть вероятность, что интраокулярная линза будет создавать дополнительные затруднения в процессе роста глазного яблока.
Рассчитать в точности оптическую силу хрусталика достаточно непросто из-за увеличивающегося глазного яблока, и, соответственно, меняющейся его преломляющей силы. Но, если все-таки удалось правильно определить этот параметр, то можно избежать развития послеоперационных осложнений, например, таких как афакия (полное отсутствие хрусталика в глазу)

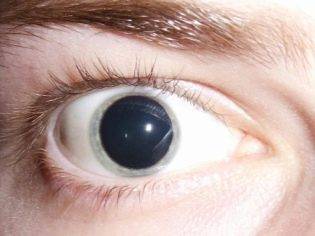
Также к числу вероятных осложнений после хирургического удаления катаракты относят:
- изменение нормальной формы зрачка;
- косоглазие;
- повышение внутриглазного давления;
- вторичная катаракта;
- повреждение сетчатки глаза;
- развитие тяжелого воспалительного процесса в какой-либо части глаза.
Подобные явления возникают достаточно редко, однако, в случае появления одного из вышеперечисленных признаков, проводится еще одна операция, с помощью которой устраняется появившийся дефект.
Для удаления помутневшего хрусталика у ребенка применяется микрохирургическая операция, которая проводится под общей анестезией. Лазерная коррекция для лечения детской катаракты не используется.
Лечение врожденной катаракты
Если диагностирована врожденная катаракта у детей или у взрослых, лечение проходит по индивидуальному плану, который составляется после тщательного обследования специалистом-офтальмологом. Принятие решения по виду лечения будет ориентировано на локализацию и размеры помутнения хрусталика. Выделяют два основных вида в лечении такой патологии развития органов зрения, остановимся поподробнее на каждом из них.
Консервативное лечение
Такие методы лечения применяются только в тех, случаях, когда помутнения хрусталика глаза незначительно и его размеры не препятствуют правильному развитию зрительных функций. В комплексной терапии используются цитопротекторы (препараты, защищающую слизистую оболочку) и витамины. Заболевание должно постоянно контролироваться у специализированного врача.
СПРАВКА. Следует помнить, что применение глазных капель и другие методы консервативного лечения способы лишь предотвратить развитие болезни. В случае, если качество зрения начинает ухудшаться, врачи рекомендуют проводить хирургическое удаление помутневшего органа и заменять его на искусственный имплант.
Хирургическое лечение
К сожалению, лекарств, возвращающих хрусталику прозрачность, не существует и, чаще всего, врожденная катаракта лечится оперативным способом. Хирургическое удаление следует провести как можно раньше, чтобы обеспечить условия для развития правильной зрительной системы у ребенка.
Операция по удалению катаракты (ленсвитрэктомия) считается наименее травмоопасной в детском возрасте. Состояние после удаления хрусталика называется афакией и требует длительного динамического наблюдения и коррекции зрения.
Афакия корригируется при помощи очков либо контактных или интраокулярных линз. Необходимо продолжение наблюдения у врача-офтальмолога с целью исключения возможных послеоперационных осложнений, в том числе, глаукомы.
На сегодняшний день микрохирургическое лечение — это единственная гарантированная возможность избавиться от катаракты. По наблюдениям врачей, нормальное зрение после операции возвращается к 90% пациентов.
Народные средства
Как и при лечении любого заболевания, так и при врожденной катаракте существуют ряд способов оздоровления с помощью народных средств. Рассмотрим основные методы, которые веками применялись нашими предками:
- Лечение медом – данный продукт насыщает хрусталик глаза полезными и необходимыми веществами, способствуя быстрому исцелению. Однако перед выбором такого метода обязательна консультация с офтальмологом для исключения аллергических реакций. Применяют мед в виде примочек на глаза и как капли;
- Лечение травами — травяные сборы до сих пор используются при профилактике многих заболеваний, в том числе и катаракты. В основном делают компрессы на глаза, но также возможно применение внутрь. Часто используют такие травы как петрушка, укроп, зверобой, крапива, календула, шалфей, хвощ;
- Лечение с помощью питания и гимнастики для глаз — часто применяется как возможный способ добиться успеха в лечении катаракты с поддержанием в меню продуктов, обогащенных витаминами для зрения. Гимнастика рекомендуется к применению как способ помощи оптическому аппарату восстановиться в короткие сроки.
Следует помнить! Любое лечение необходимо согласовать с врачом-офтальмологом!
Разновидности
Существует несколько видов врожденной катаракты, в зависимости от локализации патологического процесса в структуре хрусталика:
- Передняя полярная катаракта. Точечное помутнение локализуется в передней части хрусталика. Данный вид заболевания связан с генетической предрасположенностью. Считается легкой формой катаракты, так как практически не оказывает влияния на остроту зрения ребенка и не нуждается в оперативном лечении;
- Задняя полярная катаракта. В этом случае патологический процесс локализован в задней части хрусталика;
- Ядерная катаракта. Это наиболее часто встречающийся вид катаракты. Здесь помутнение локализовано в центральной части хрусталика;
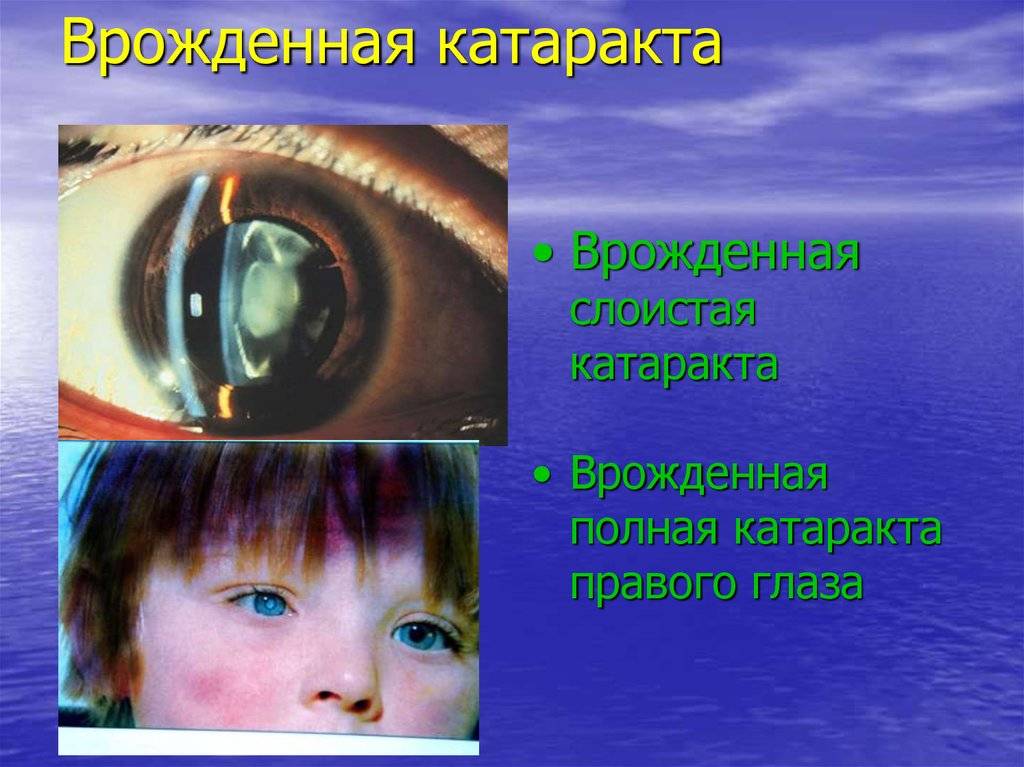
- Слоистая катаракта. Это так же часто встречающаяся форма данного заболевания. Помутнение хрусталика локализуется в его центральной части вокруг прозрачного или мутноватого ядра. При данной патологии зрение может снизиться до минимальных показателей;
- Полная катаракта. Помутнение распространяется на все слои хрусталика.
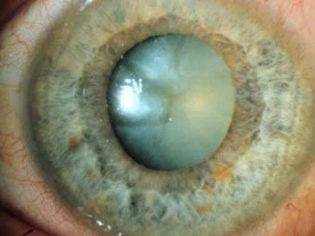
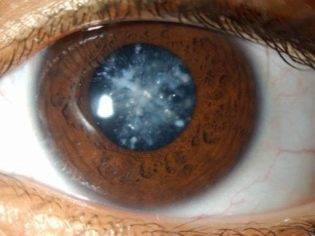
Лечение врожденной катаракты
Удаление врожденной катаракты в течение 17 недель после рождения обеспечивает развитие зрения и зрительных путей коры головного мозга. Катаракты удаляют путем аспирации их через маленький разрез. У многих детей можно имплантировать искусственный хрусталик. Послеоперационная коррекция зрения при помощи очков, контактных линз или и того, и другого, необходима для того, чтобы достигнуть хорошего зрения.
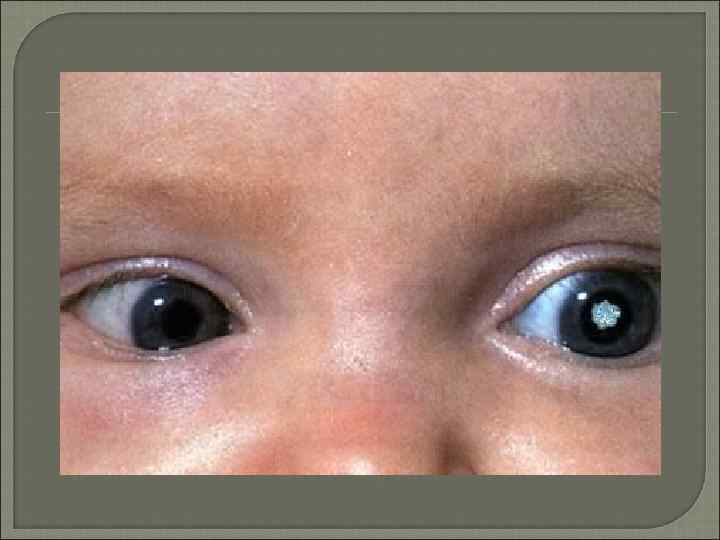
После удаления односторонней катаракты, качество изображения от оперированного глаза оказывается хуже, чем неоперированного (считая, что второй глаз нормальный). Поскольку предпочтение отдается лучше видящему глазу, мозг подавляет изображение худшего качества, и развивается амблиопия (см. ранее). Таким образом лечение амблиопии необходимо для развития нормального зрения в оперированном глазу. У некоторых детей, несмотря на это, не развивается хорошая острота зрения. В отличие от этого у детей с двухсторонней катарактой, у которых качество изображения одинаковое от обоих глаз, более часто развивается одинаковое зрение в обоих глазах.
Некоторые катаракты являются частичными (задний лентиконус) и помутнение развивается в течение первых 10 дней жизни. Частичная врожденная катаракта имеет лучший прогноз для зрения.
Вы здесь
Главная Пациентам Статьи
Профилактические меры
Принимать меры по предотвращению развития катаракты у ребенка необходимо еще на этапе планирования беременности, и на всем протяжении ее течения. Необходимо:
Если у одного из родителей имеет место аналогичная проблема, будущей маме необходимо пройти соответствующее генетическое обследование.
Важно строго соблюдать предписания врача, наблюдающего беременность, принимать меры для предотвращения осложнений ее течения.
Своевременно лечить острые и хронические заболевания, приобретенные до зачатия и в период беременности.
С осторожностью относиться к употреблению лекарственных препаратов.
Отказаться от вредных привычек.
Для предотвращения приобретенной катаракты необходимо:
- Защищать ребенка от травм головы и глаз.
- Приучать его пользоваться солнцезащитными очками в солнечную погоду.
- Не давать ребенку лекарственные препараты без назначения врача.
- Ограничивать время, проведенное ребенком у компьютера, телевизора.
- Своевременно лечить заболевания. Которые могут спровоцировать патологии глаз.
- Подросток не должен курить, употреблять алкоголь.
Катаракта – опасное заболевание, которое может привести к полной потере зрения и другим неприятным последствиям. Нередко патологию можно заметить невооруженным взглядом, однако, для подтверждения диагноза и установления стадии развития патологии необходимо обратиться к специалисту.

Это очень важно, ведь лечение зависит от формы патологии, стадии ее развития, индивидуальных особенностей детского организма. Определить эти факторы и назначить подходящее лечение может только врач после осмотра маленького пациента
Определить эти факторы и назначить подходящее лечение может только врач после осмотра маленького пациента.
Родителям важно принимать все меры, способствующие профилактике развития патологии. Делать это необходимо еще до зачатия ребенка, и на всем протяжении беременности
О причинах возникновения врожденной катаракты у детей в этом видео:
https://youtube.com/watch?v=r5yMoqubmxc
Способы лечения
После того как проведены тщательные обследования и подтвержден диагноз с определением вида и формы патологии, детский офтальмолог составляет индивидуальный лечебный план для каждого маленького пациента.

Особенности лечения катаракты
Операция
В каких случаях необходимо хирургическое вмешательство, а когда можно подождать – решает врач. Но если острота зрения снижается динамично, необходимость операции возникает немедленно. По поводу тактики хирургии детской врожденной катаракты есть разные мнения у хирургов-офтальмологов. Данная операция имеет определенную степень риска, поскольку осложнением вмешательства является повышенное давление внутри глаза. Это в свою очередь дает возможность развиться вторичной глаукоме. Опасен также и общий наркоз, который используется для проведения операции.
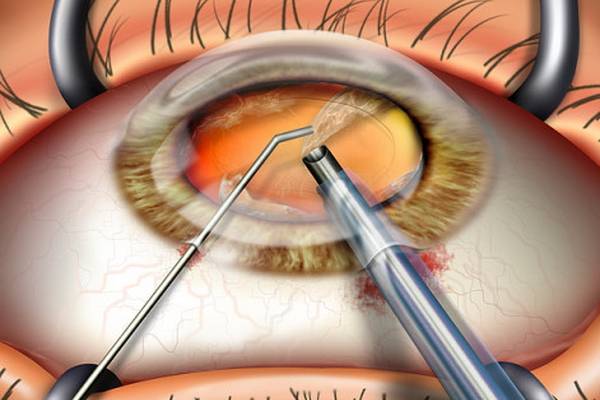
Хирургическое лечение
Самой сбалансированной по безопасности и эффективности является операция факоэмульсификации. Она проводится у детей с двухлетнего возраста. Грудничкам ее делают редко. Это действенный способ спасти ребенка от ожидающей его потери зрения при динамично развивающейся катаракте. Хрусталик удаляется полностью, происходит его замена интраокулярной линзой.
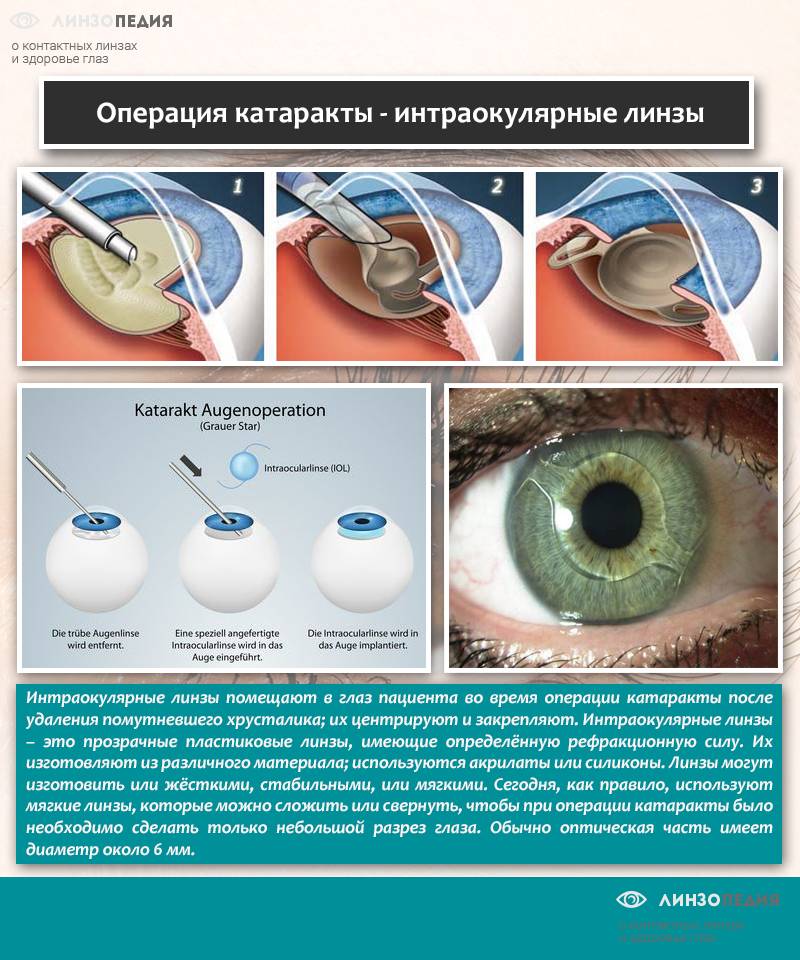
Операция катаракты — интраокулярные линзы
Оперируют ультразвуковым способом или лазером. Этими приборами патологический хрусталик разжижается и выводится из глаза через микроскопический разрез, который затягивается в дальнейшем сам, без швов.
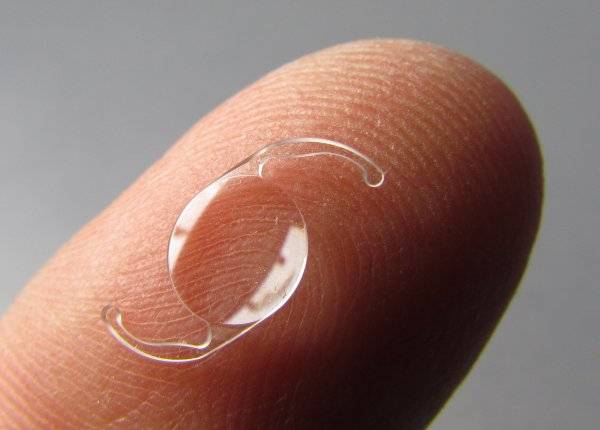
Интраокулярная линза
Как только операция окончена, а наркоз прекратил воздействие, пациента можно забрать домой.
Есть мнение некоторых специалистов, что после разжижения и удаления хрусталика не стоит сразу вживлять имплантат, поскольку глазное яблоко продолжает рост и увеличивается в размерах. Но чем раньше искусственный заментиель окажется в глазу, тем правильнее и в пределах номы будет в дальнейшем развиваться зрение. Для решения данной проблемы были изобретены растягивающиеся под рост глазного яблока искусственные линзы. После вмешательства может понадобиться оптическая коррекция зрения, которая проводится по окончании заживления микроразреза.

Этапы введения искусственного хрусталика
Новорожденным детям делают ленсвитрэктомию на закрытом глазу. Эта хирургическая манипуляция может назначаться в первые месяцы жизни ребенка, поскольку технически риск отслойки сетчатки незначителен. Но в постоперационный период маленького пациента нужно длительно и тщательно наблюдать.
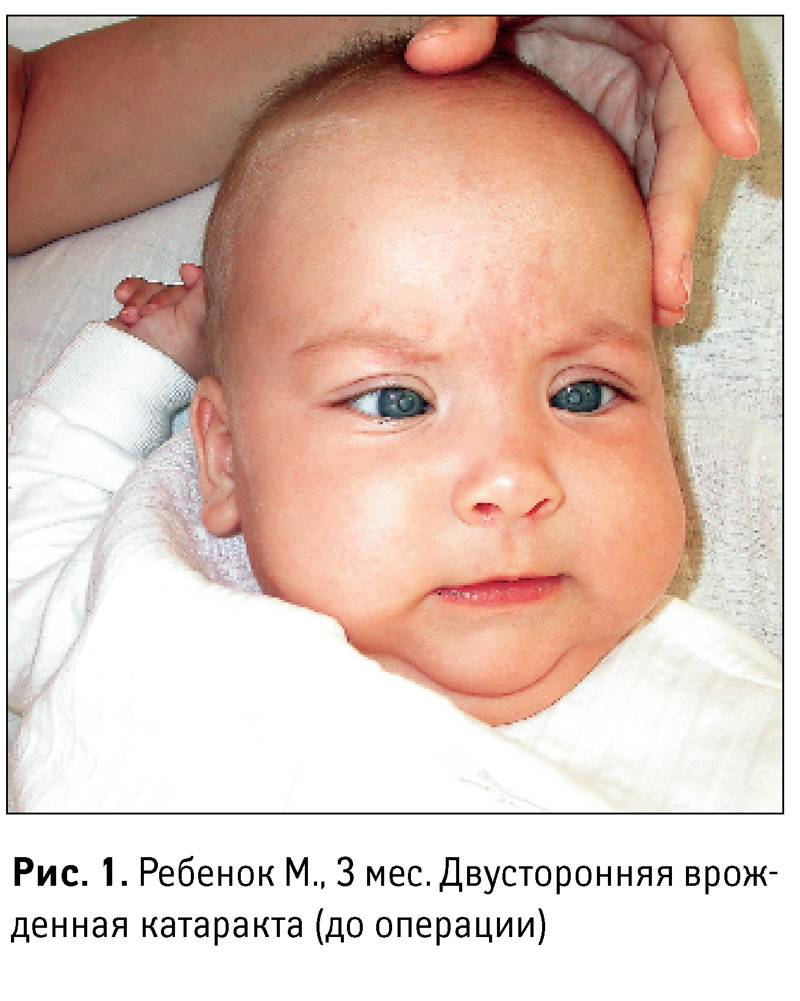
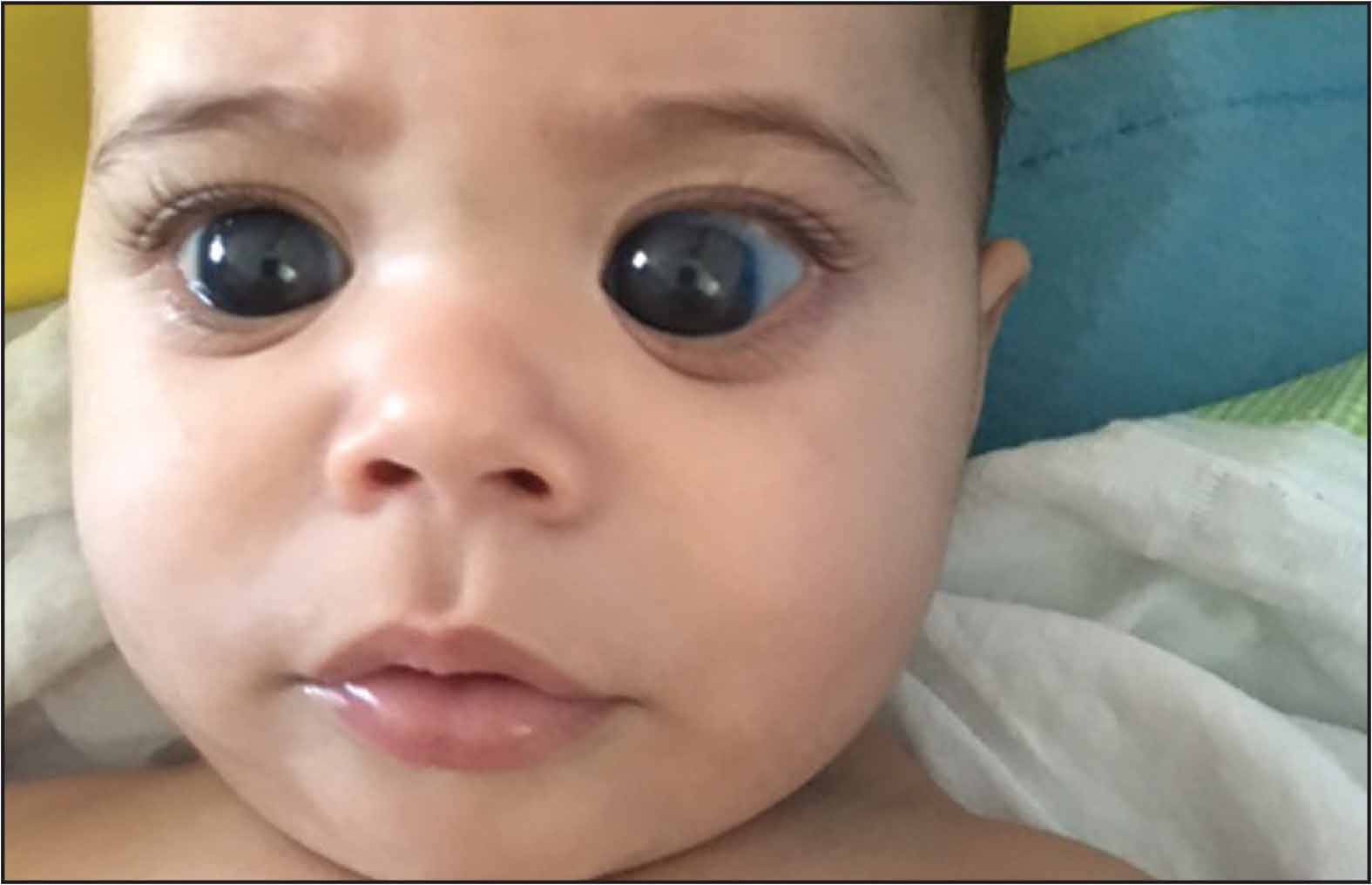
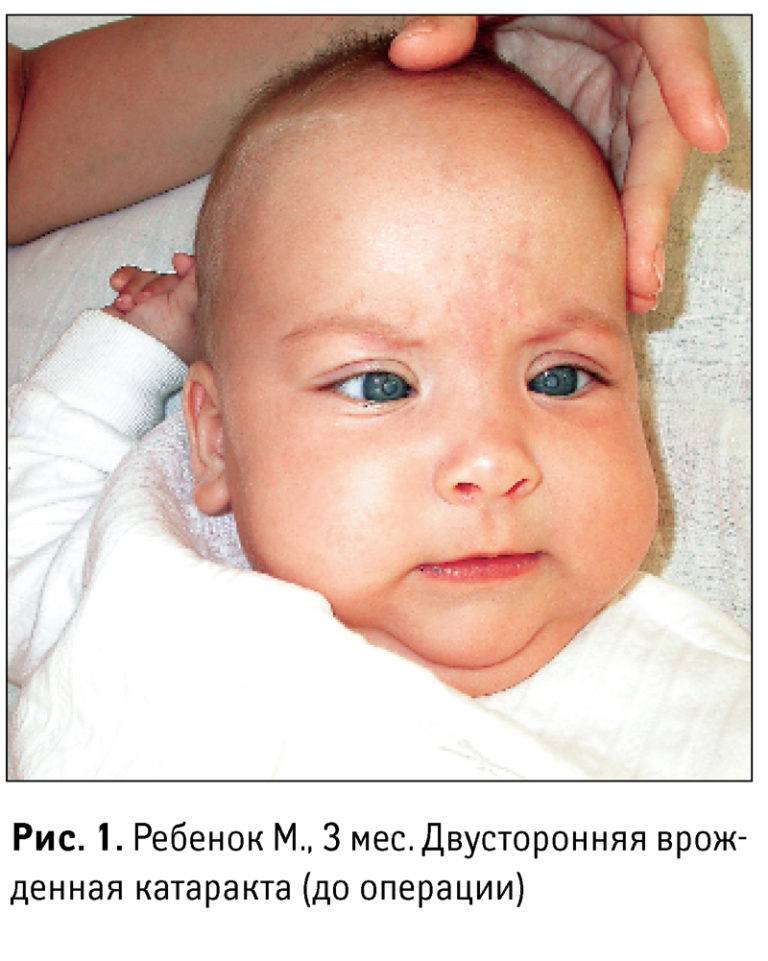
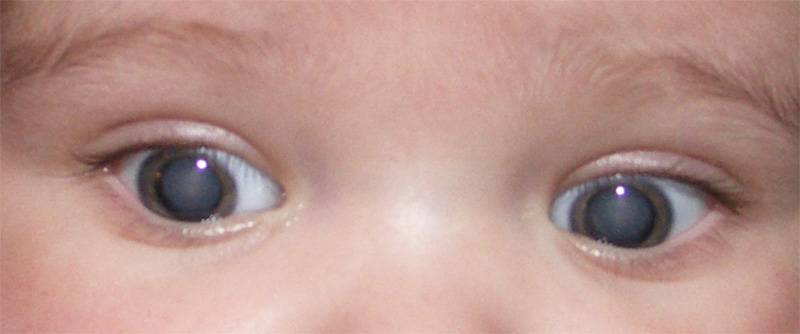
Трехмесячный ребенок с врожденной катарактой
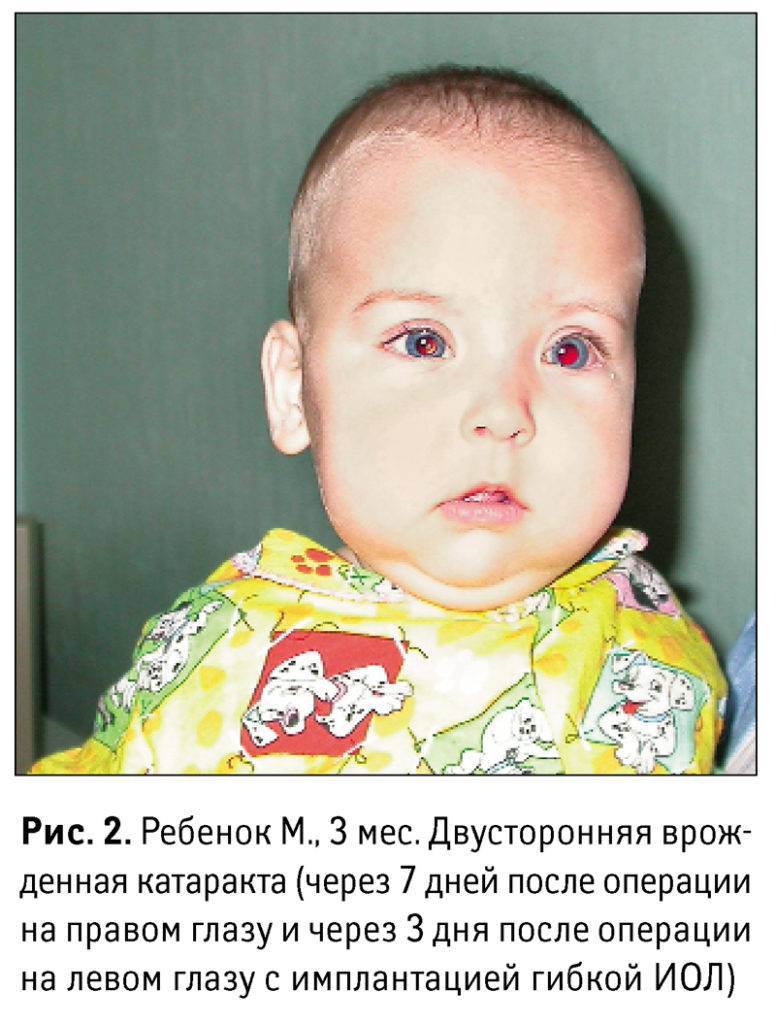
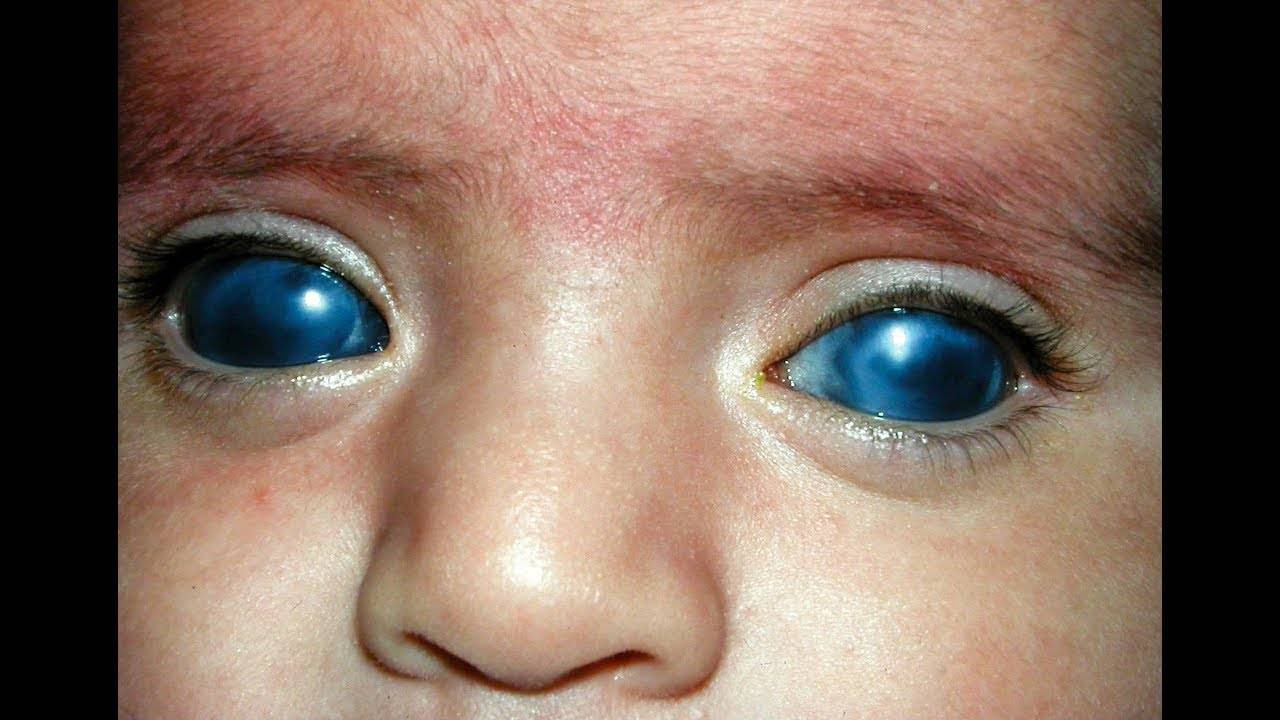
Трехмесячный ребенок после операций
Что касается консервативных методов лечения врожденной катаракты – они могут применяться лишь в качестве коррекции незначительных помутнений, не вызывающих глобальное ухудшение зрения. Для терапии используются витаминные препараты и цитопротекторы.
Профилактика и прогноз
Благодаря современным хирургическим открытиям постоперационный прогноз благоприятный. Если хрусталик уделен и заменен на первых неделях или месяцах (до шести), а затем проведена коррекция зрения, адаптация ребенка проходит без проблем. Но врожденная катаракта редко бывает изолирована и не сопровождается осложнениями. Из-за этого прогноз не всегда бывает хорошим, если он сопровождается сопутствующими патологиями.

Врождённая катаракта. Советы
Профилактические меры должны приниматься матерью во время беременности.
- Исключается контакт с инфицированными людьми.
- Минимизируются тератогенные факторы, среди которых курение и алкоголь занимают не последнее место.
- Исключаются лучевые диагностические и терапевтические методы.
- При наличии у беременной диабета она должна весь срок находиться под наблюдением эндокринолога.
Сахарный диабет и беременность
Врожденная катаракта – масштабная патология, которую необходимо обнаружить как можно раньше
Поэтому, если присутствовали факторы риска на любом этапе беременности, необходимо обратить внимание на возможность развития патологии при диагностическом обследовании беременной, а также сразу же после рождения ребенка осуществить полный офтальмологический осмотр
Особенности течения врожденной катаракты
Врожденная катаракта не прогрессирует, симптомы заболевания со временем не усугубляются. Клиническая картина остается на той стадии, которая диагностирована с рождения.
Пациент с раннего детства жалуется на проблемы со зрением. Болезнь сложно поддается консервативному лечению. Требуется операция.
Отдельно выделяют точечную катаракту, которая сочетается с другими заболеваниями глаз. Эту врожденную болезнь сложно диагностировать в младенчестве. Симптомы помутнения хрусталика беспокоят пациента в дошкольном или школьном возрасте. Ребенок жалуется на ухудшение зрения, ощущение песка в глазах, устает при минимальной зрительной нагрузке.
Астигматизм у детей — что это такое и каковы причины возникновения заболевания?
Лечение
Терапия врождённой катаракты подбирается индивидуально для каждого ребёнка после тщательного исследования органов зрения.
Прогноз зависит от тяжести патологии, площади помутнения, сопутствующих болезней. Без хирургического вмешательства обходятся лишь на начальной стадии заболевания, если размер помутнения не критичен, не провоцирует неправильного формирования зрительной функции, а также не затрагивает другие органы зрения.
Для этих целей врач подбирает медикаменты, позволяющее не развиться катаракте и наладить качество зрения:
- цитопротекторы – назначают при отслоении сетчатки;
- метаболические лекарства: помогут наладить обменные явления, рассосать непрозрачные белки (Офтан Катахром);
- лекарства, расширяющие зрачок. Позволят улучшить зрительную функцию (Цикломед, Мидриацил);
- капли, содержащие витамины: Тауфон, Таурин. Налаживают питание клеток.
Такие средства, как правило, требуют длительного использования. Они также могут назначаться пациентам после операции. Дополнительно рекомендуется принимать аскорбиновую кислоту и витамины группы В.
Однако наиболее часто болезнь лечится хирургическим путём. Операция поможет создать условия для нормального формирования зрительного аппарата.
Группа риска
В группу риска входят следующие категории пациентов:
- дети, у которых родители страдали врожденными формами офтальмологических заболеваний, особенно катарактой;
- младенцы, чьи матери употребляли во время беременности опасные лекарства, алкоголь, наркотики;
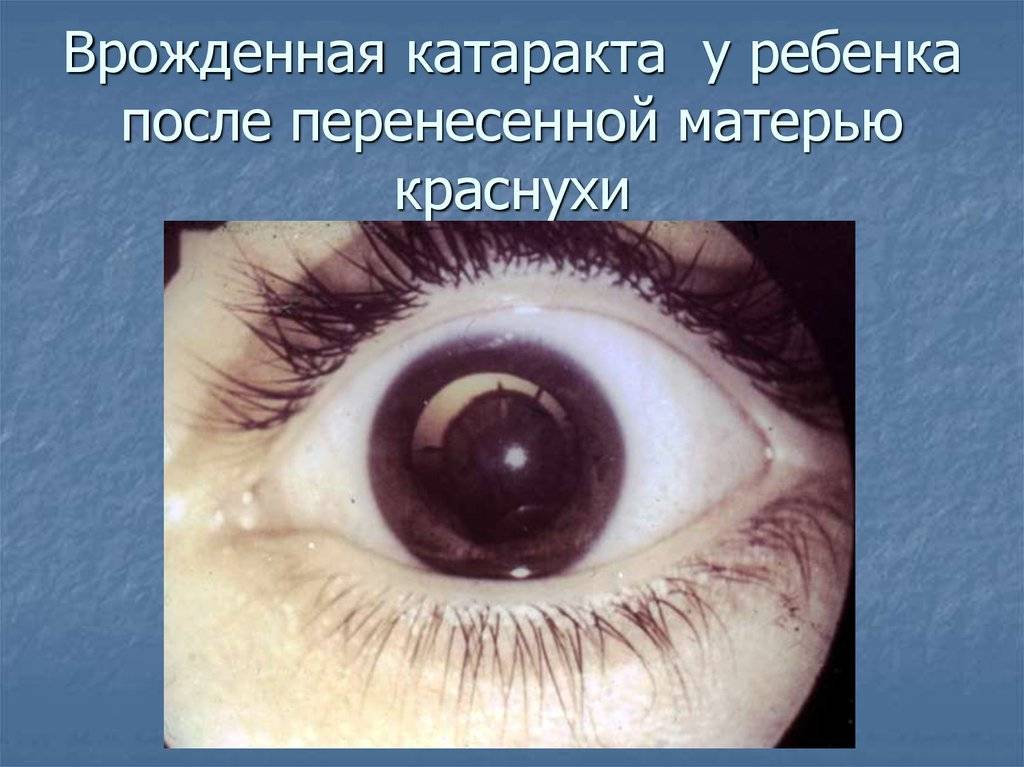
- дети, которые во внутриутробный период заболели вирусным или инфекционным заболеванием;
- младенцы, страдающие врожденным сахарным диабетом, гипертонической болезнью, нарушением обмена веществ.
Если ребенок входит в группу риска, родителям необходимо осматривать его органы зрения 1 раз в 6 месяцев. Если болезнь обнаружена на ранних стадиях, можно обойтись консервативными способами лечения.
Общие сведения
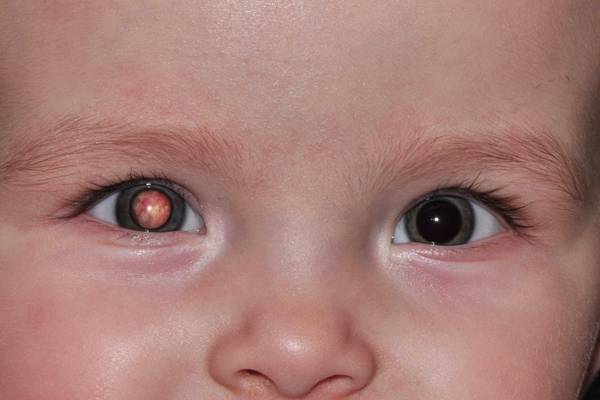
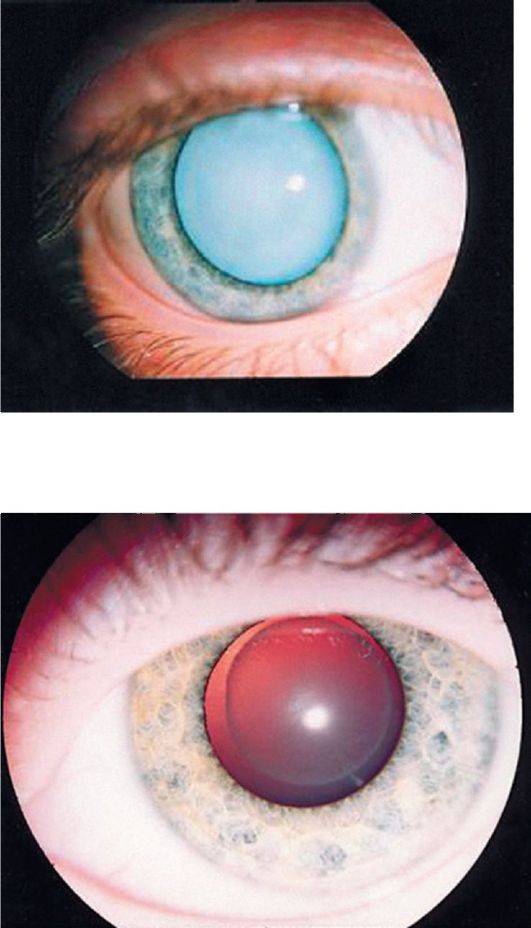
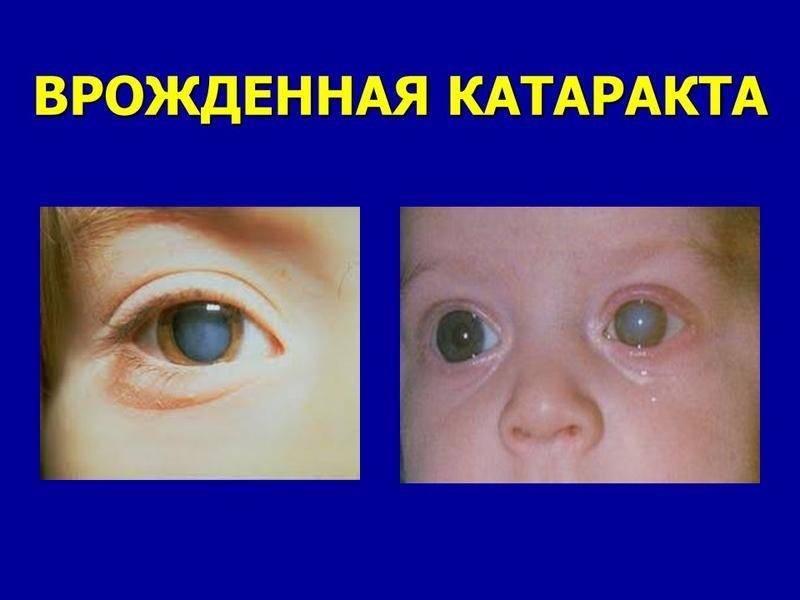
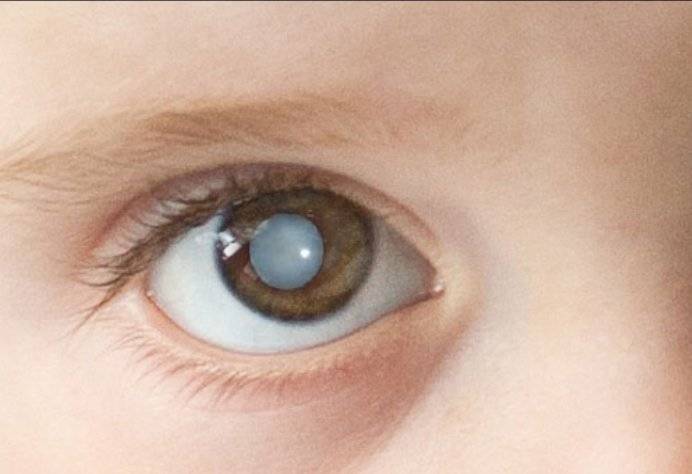
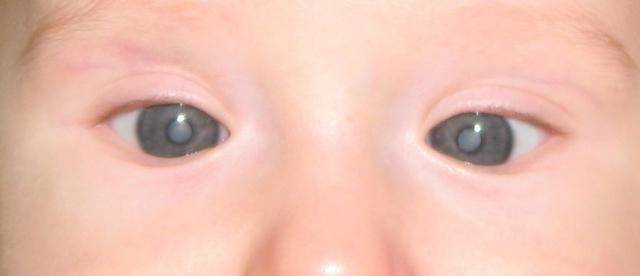
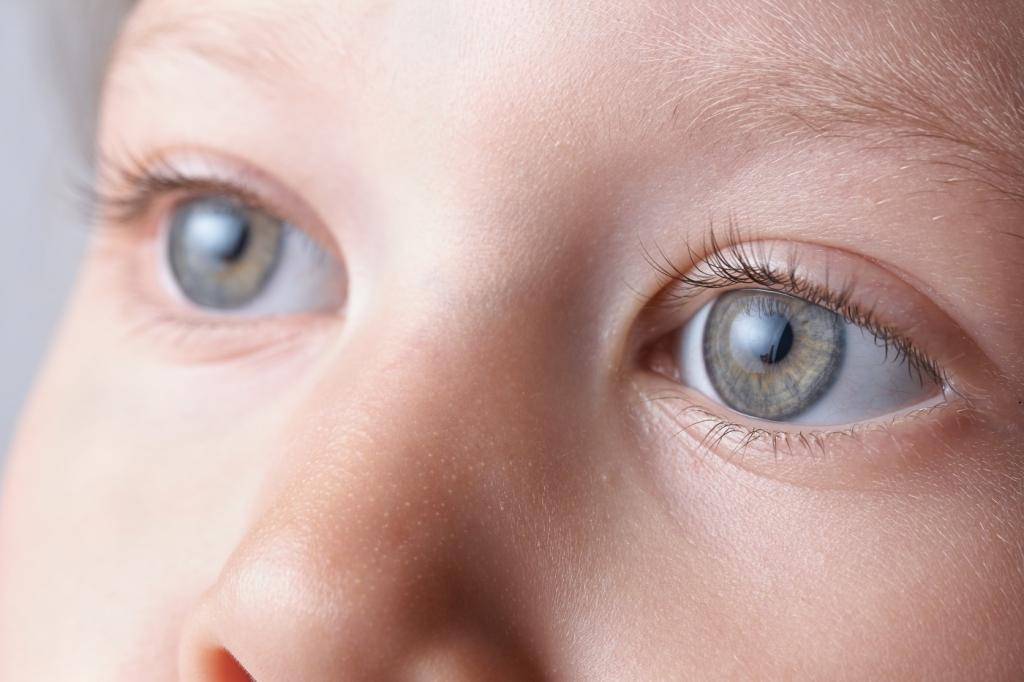
Врожденная катаракта – достаточно распространенная патология органа зрения, поражающая хрусталик, основная функция которого фокусировать изображение. Для получения четкой картинки, хрусталику необходимо изменять оптическую силу.
Если ребенок здоров, его двояковыпуклая линза абсолютно прозрачна, и в ней отсутствует кровоснабжение. Но по различным причинам и при воздействии определенных факторов хрусталик начинает мутнеть, в его структуре можно заметить пятна, мешающие качественно визуализировать предметы.

Такой дефект имеет достаточно широкое распространение, составляя 60 % от общего числа заболеваний органа зрения
Поэтому современная педиатрия уделяет особое внимание проблеме врожденной катаракты и тщательно изучает все возможные причины его возникновения
Интракапсулярная экстракция
В таком случае удаляют хрусталик одновременно с капсулой. Хрусталик выводят посредством его заморозки. Вмешательство не проводится маленьким детям (такое противопоказание обусловлено анатомической структурой глаз ребенка).
Законодательная база
Основные симптомы
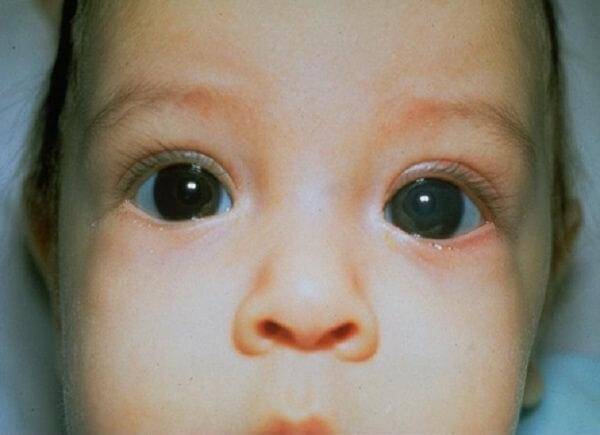
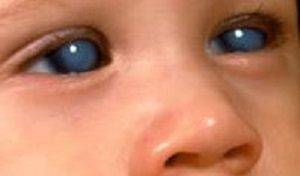
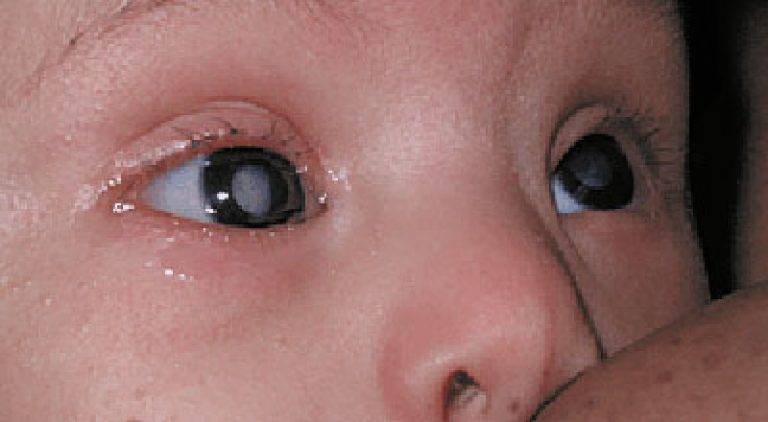
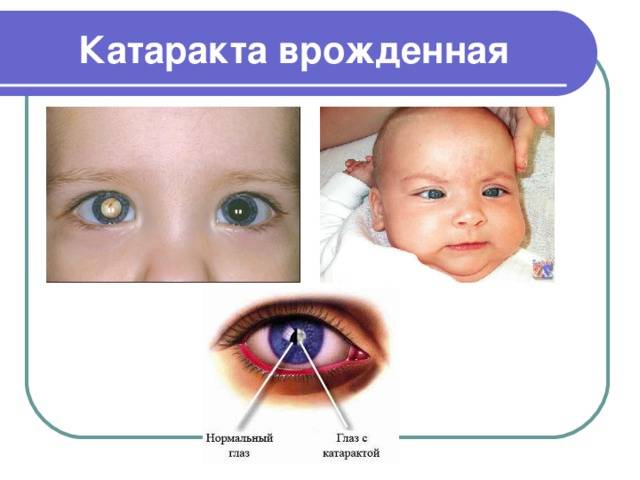
После рождения ребенка осматривают специалисты, в том числе врач-офтальмолог. Если при обследовании обнаруживается помутнение зрачка, назначается оперативное вмешательство (в большинстве случаев). Когда помутнение локализовано в периферийной области, новорожденный ставится на учет – его регулярно наблюдают и проводят консервативное лечение врожденной катаракты.
У взрослых болезнь диагностируется в любом возрасте. Она опасна тем, что развивается крайне стремительно, в короткий срок заканчивается потерей возможности видеть. Для нее характерны следующие признаки:
- появление тумана (белесой пелены) перед глазами;
- происходит раздвоение изображения;
- замечен частичный дальтонизм, человек плохо различает синий и красный оттенки;
- ухудшение зрения в сумерках.
Для появления перечисленных симптомов не обязательны конкретные причины, они возникают внезапно и неожиданно. Обращение пациента в клинику сразу же после их обнаружения позволяет обойтись минимальными терапевтическими мерами, окулист назначит глазные капли. Лекарство затормозит деструктивный процесс, в ряде случаев даже способствует рассасыванию помутнения. Это оптимистичный прогноз, вероятный только при быстрой реакции на проблему больного и специалиста. Если функция глаза значительно ухудшилась, заболевание было запущено. Восстановить зрение поможет только операция, в ходе которой поврежденный хрусталик будет заменен на искусственную линзу. Возможность имплантации искусственного хрусталика определяется возрастом ребенка. Чаще всего по истечении суток после хирургической манипуляции зрительная функция нормализуется.
Классификация врожденной катаракты
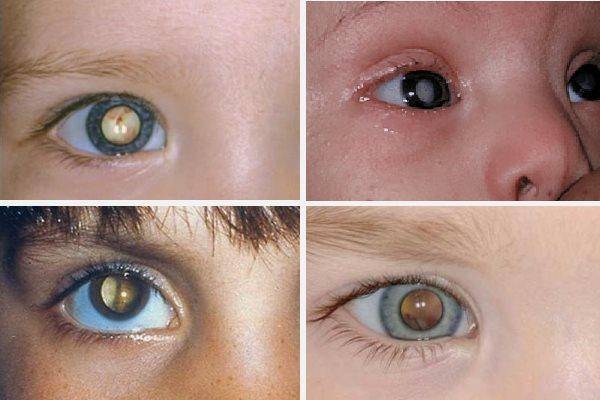
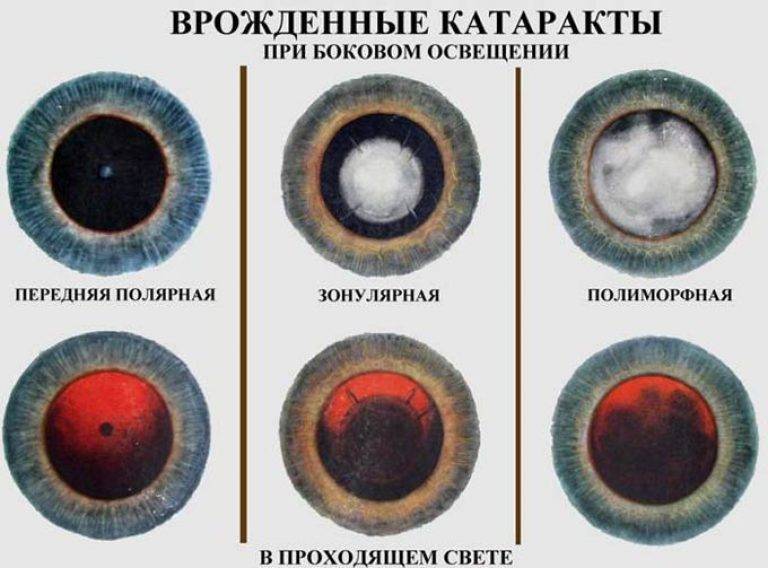
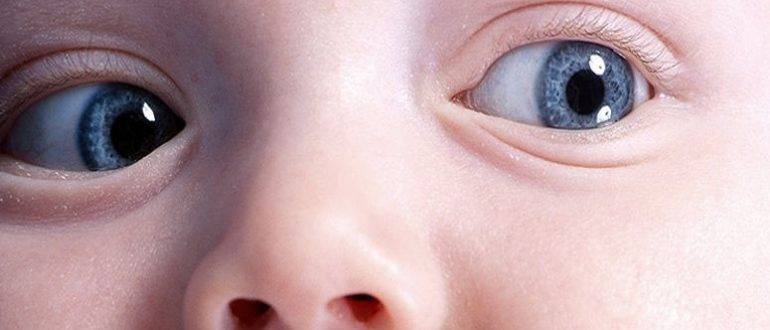
Специалисты различают несколько видов патологии, в зависимости от локализации области помутнения и ее размера. Классификация врожденной катаракты:
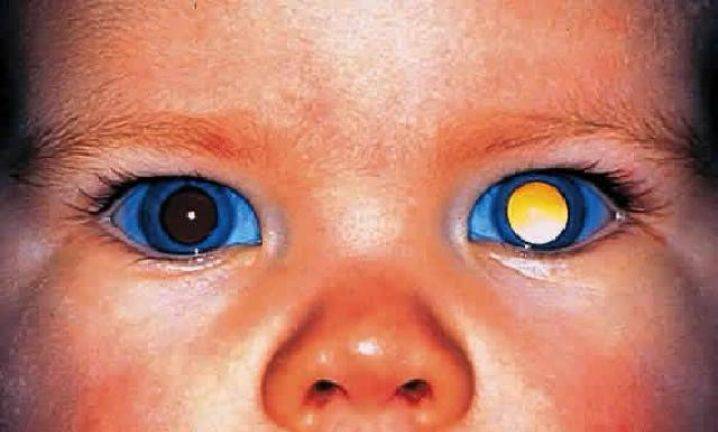
- Капсулярная. Особенностью этой формы является потеря прозрачности передней и задней капсулой хрусталика. При этом он сам остается нетронутым. Зрение нарушено не глобально, однако встречается и такое, когда капсула подверглась обширному поражению, были повреждены обе из них: передняя и задняя.
- Полярная. Деструктивные изменения касаются переднего либо заднего участка хрусталика. В этом процессе часто участвует и капсула. Данный тип заболевания характеризуется двусторонним поражением. Нарушение зрения может быть любым, от незначительного до сильного.
- Слоистая. Затрагиваются один или несколько центральных слоев хрусталика. Повреждение обычно двустороннее, зрительная функция значительно снижена. Это самый часто встречаемый вид врожденной катаракты.
- Ядерная. При заболевании мутнеет ядро – центральная часть хрусталика. Оно поражает в наследственном порядке двусторонним образом. Возможна абсолютная слепота.
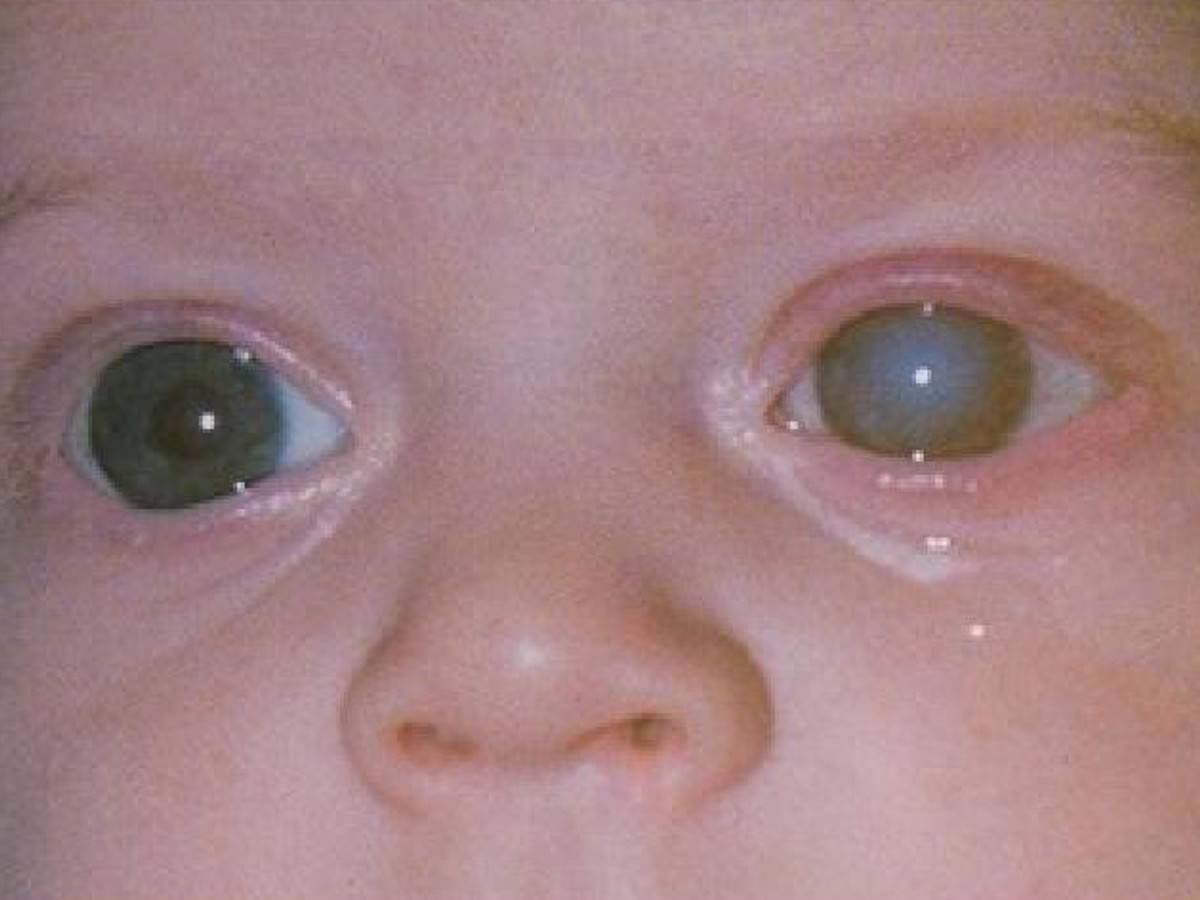
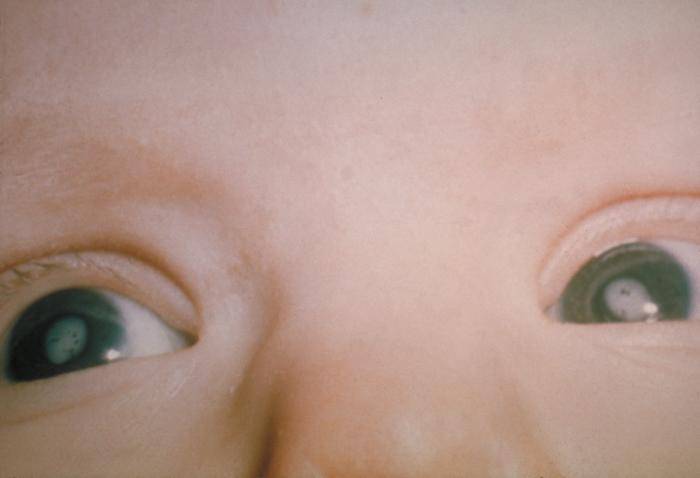
- Полная. Врожденная катаракта тотальной формы диагностируется, когда мутнеет весь хрусталик с двух сторон. Степень помутнения может быть разной, но, к сожалению, ребенок чаще всего рождается слепым.
Врожденная катаракта различается и по своему происхождению – наследственная и внутриутробная. Генетически заложенное заболевание передается детям от одного из родителей. Приобретенная развивается непосредственно в период вынашивания плода. Существуют также катаракта атипичная, односторонняя и двусторонняя. Патология делится по степени снижения способности видеть – на I, II и III степень.
Лечение
Лечение катаракты — необходимое условие для дальнейшего полноценного развития ребенка. Врач после проведенного обследования и определения вида катаракты предложит оптимальный вариант терапии.
Консервативное
Консервативное лечение включает в себя применение различных лекарств, направленных на восстановление прозрачности хрусталика. Такие препараты, как Квинакс, Тауфон, Офтан Катахром способствуют улучшению кровоснабжения тканей глаза, стимулируют процессы их восстановления.
Как правило, консервативное лечение способно предотвратить дальнейшее развитие недуга, но не устранить его последствия. Для более полного восстановления зрения врачи-офтальмологи рекомендуют хирургический метод.
Хирургическое, операция в 2 месяца
Хирургический метод лечения предусматривает проведение операции по замене хрусталика. У младенцев эта операция разбивается на два этапа, значительно разведенных по времени.
Вначале проводятся манипуляции по удалению помутневшего хрусталика, которые должны быть сделаны максимально быстро, обычно в возрасте 2 месяцев. Эту операцию проводят под общей анестезией, с применением препаратов, вызывающих расширение зрачка. Наиболее эффективным методом признана факоэмульсификация — сочетание использования ультразвука и мельчайшего разреза для удаления пораженных тканей. Она проходит в три этапа:
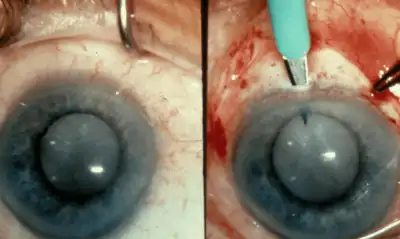
- обеспечение доступа к хрусталику посредством микроразреза;
- разрушение хрусталика с помощью ультразвука;
- выведение разрушенных тканей в виде эмульсии.
Сам разрез не требует наложения швов, так как происходит естественная герметизация. Вся операция занимает около двух часов. Некоторое время малыш должен будет провести под наблюдением врача, так как общая анестезия является серьезным испытанием для маленького пациента. Но через несколько дней он будет уже дома.
Следующая операция, целью которой будет установка искусственного хрусталика — интраокулярной линзы, проводится детям в возрасте около 4—5 лет. Ее обычно не делают ранее 2 лет, так как в период раннего детства рост глаза происходит быстро, и искусственный хрусталик просто перестает выполнять свою функцию.
Иногда врачи устанавливают искусственный хрусталик пациентам младше двух лет, тогда в возрасте 5—7 лет будет необходима операция по его замене. Такой вариант выбирают, если катаракта односторонняя. Первое оперативное вмешательство проходит в четыре этапа:
- обеспечение доступа к хрусталику посредством микроразреза;
- разрушение хрусталика с помощью ультразвука;
- выведение разрушенных тканей в виде эмульсии;
- введение искусственного хрусталика через микроразрез.
Видео: проверки без предупреждения
Катаракта приобретенного типа у детей
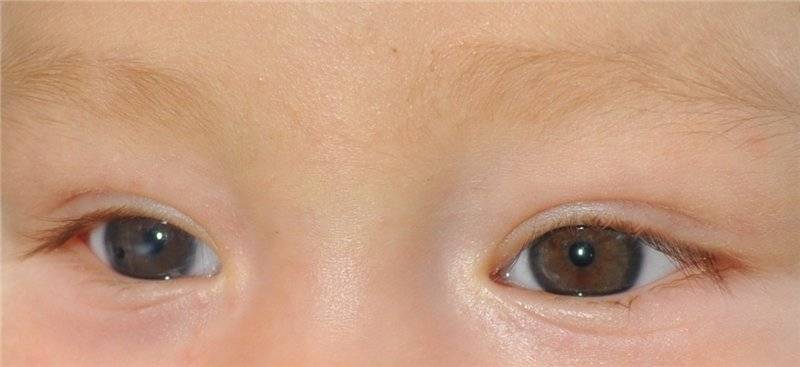
Приобретенная катаракта возникает обычно в старшем возрасте и зачастую имеет односторонний характер. Эта форма болезни может возникнуть у ребенка по таким причинам:
- травматические повреждения глаза (проникающие ранения, контузии);
- последствие хирургического вмешательства, проведенного на глазном яблоке;
- прием определенных медицинских препаратов;
- воспалительный процесс внутри глазного яблока;
- новообразование (опухоль) внутри глаза
- болезни эндокринного типа (чаще всего – сахарный диабет);
- болезнь Вильсона-Коновалова неврологического типа.
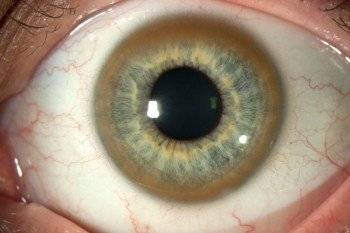
Кольцо Кайзера-Флейшера — один из поводов заподозрить катаракту
Стоит отметить, что есть факторы, которые значительно повышают риск развития катаракты у ребенка. В первую очередь, это отсутствие адекватного лечения сахарного диабета, во-вторых – неправильное, нерациональное питание.
Основные симптомы аналогичны врожденному типу заболевания, однако вовремя обнаружить проблему намного легче – ребенок уже может указать на то, что начинает видеть хуже. Для катаракты характерно:
- снижение интенсивности воспринимаемых цветов;
- неприятные ощущения при ярком освещении (частая жалоба – это реакция на фары автомобилей);
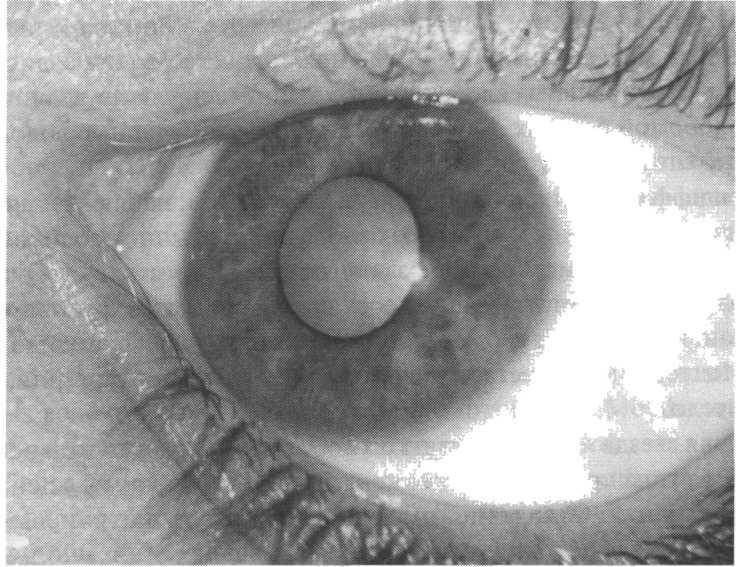
- помутнение хрусталика (появление на зрачке мутной области);
- картинка становится менее четкой, перед глазами как будто пелена или туман.
Возможные осложнения
Амблиопия

Если опоздать с операцией, то возможно развитие амблиопии. В дооперационный период из-за помутнения хрусталика глаз неправильно развивается и «привыкает» не фокусировать четкое изображение.
В дальнейшем после операции, несмотря на отсутствие помутнения, глаз также не фокусирует изображение. Этот феномен носит название «ленивого глаза», или амблиопии.
С этим состоянием сложно бороться, поэтому желательно его предотвратить.
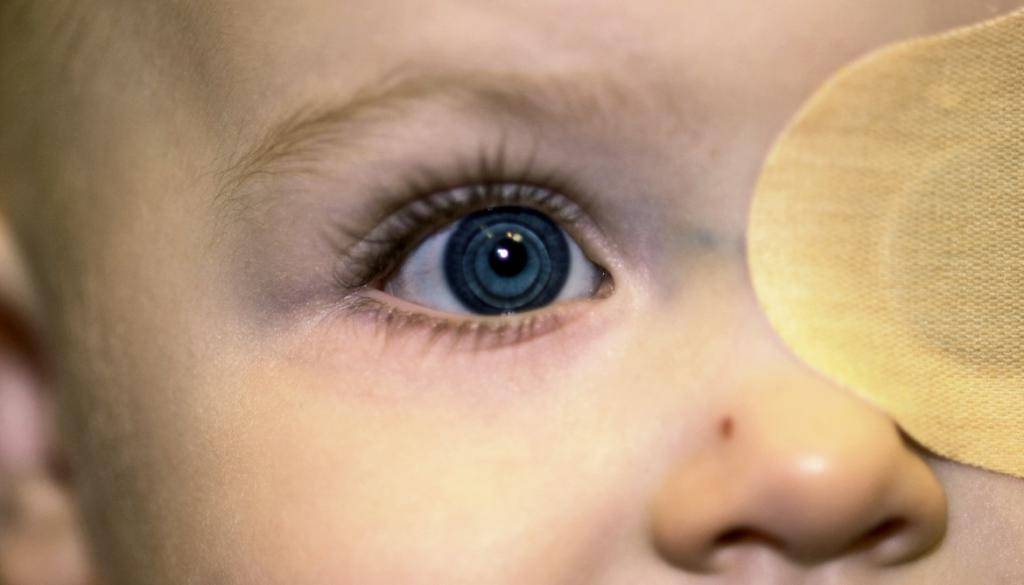
Лечение амблиопии проводится с использованием корригирующих очков. Второй метод — активизация глаза. Для этого здоровый глаз закрывают повязкой, а больной начинает фокусировать изображения на сетчатку.
Чем дольше больной носит повязку, тем лучше становится его зрение. Известны случаи, когда острота восстанавливалась до 100%.
Эффективность лечения во многом зависит от срока выявления. При раннем выявлении и дальнейшем лечении удается восстановить зрение. Катаракта успешно лечится в нашей стране.
Причины, симптомы и лечение болезни:
Большое значение имеет предупреждение катаракты у детей. Следует избегать чрезмерных нагрузок на зрение, опасаться травм и соблюдать гигиенические требования.