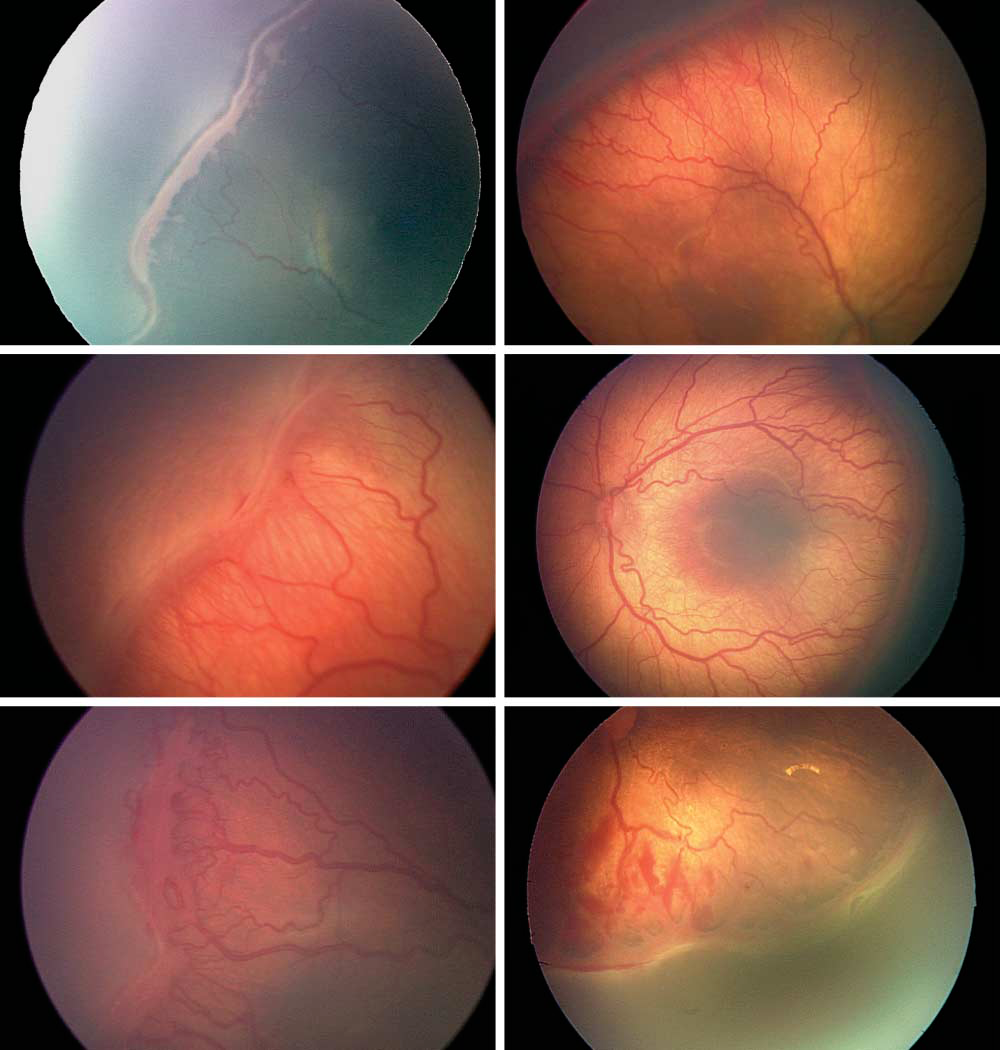
Классификация ретинопатии у новорожденных детей по степени заболевания
В современной практике офтальмологии используется Международная классификация ретинопатий недоношенных — International Classification of Retinopathy of Prematurity (ICROP), основанная на стадиях развития патологических процессов сетчатки. Классификация не используется в изучении стадийности заболевания у взрослых пациентов вследствие патогенетических и этиологических различий.
Есть смысл подчеркнуть, что все стадии, упомянутые в классификации, носят последовательный характер. Причем патологический процесс активной ретинопатии может замедлить свое прогрессирование на любой из этих стадий.
Завершающим этапом заболевания может стать как полный регресс патологических изменений на фоне полного отсутствия нарушений зрения, так и образование рубцов на сетчатке, вызывающие некоторые нарушения зрительной функциональности или полную слепоту по причине деструктуризации сетчатки глаза.
Международная классификация ретинопатий недоношенных включает следующие стадии:
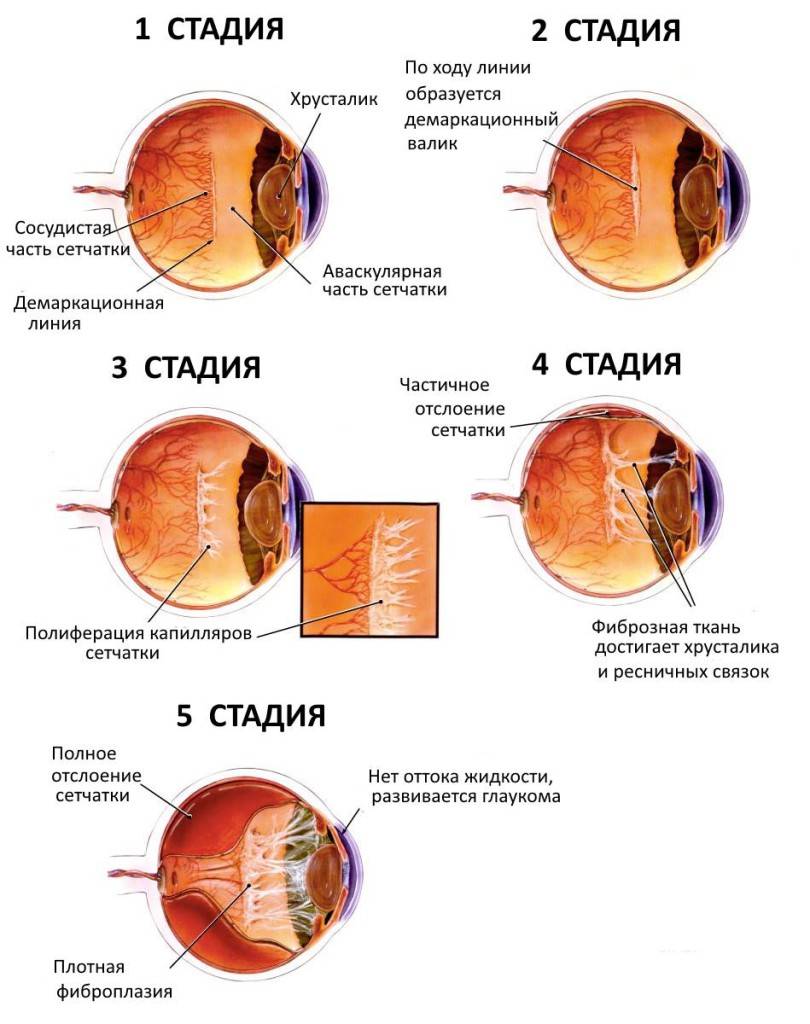
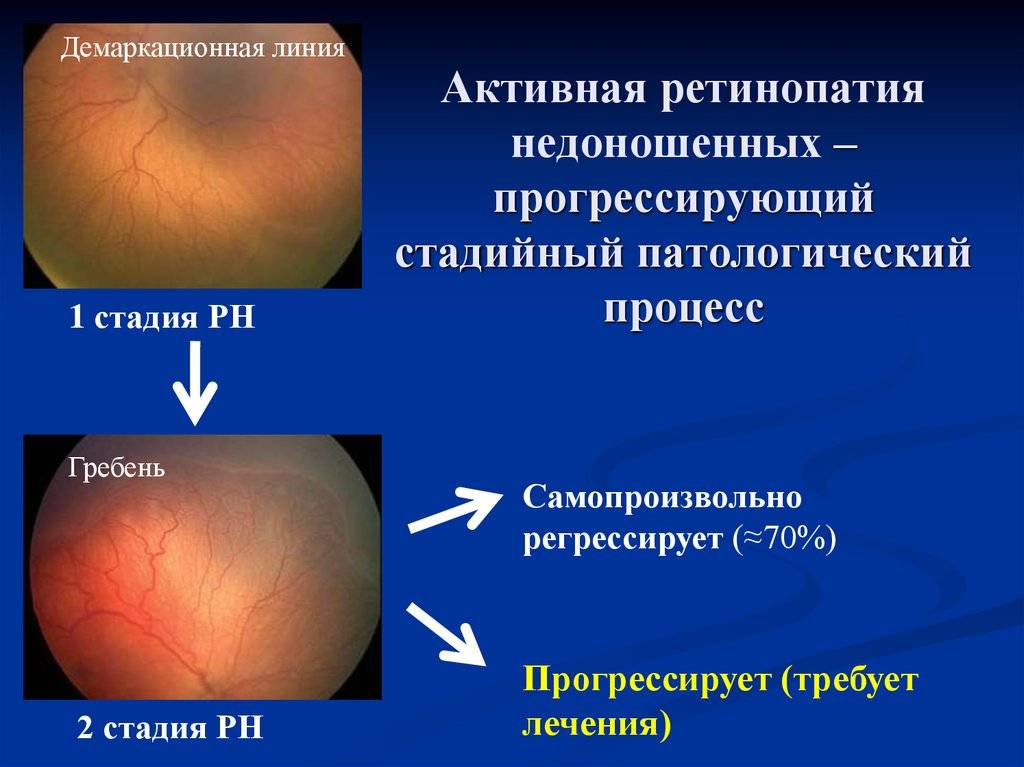
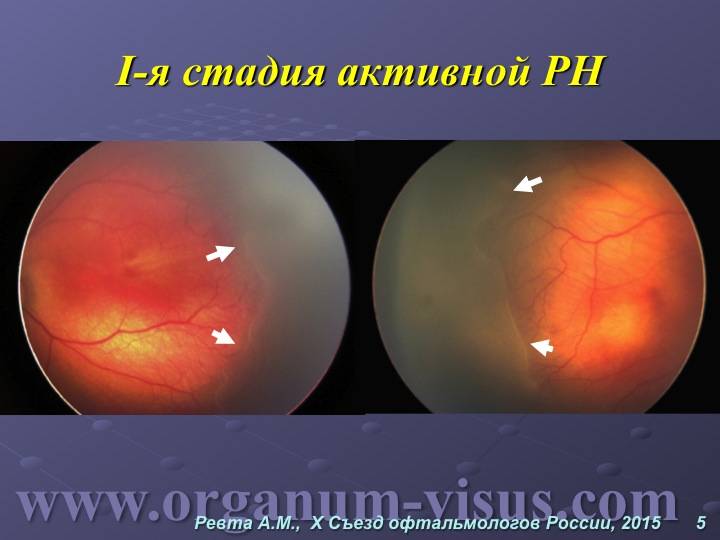
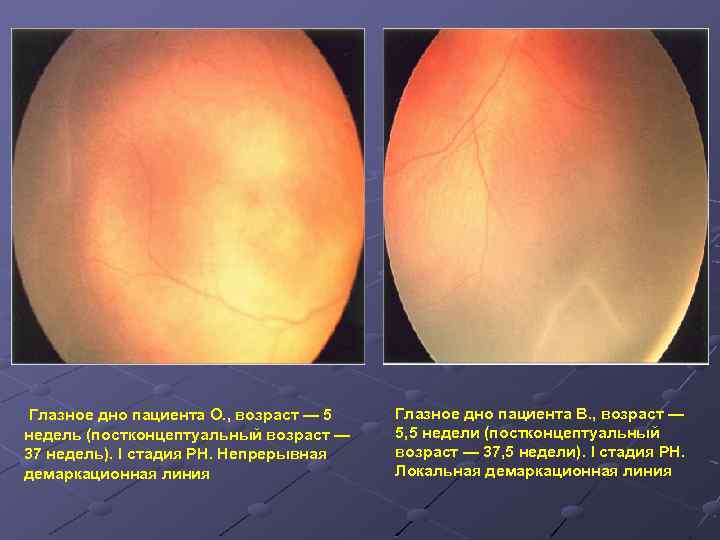
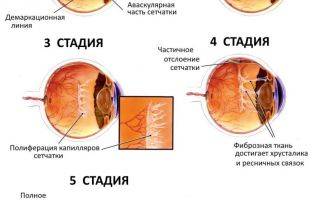
- Первая стадия, характеризующаяся появлением демаркационной линии между сосудистой сетью сетчатки и ее аваскулярной плоскостью. Прогноз при первой стадии считается благоприятным, если в течение 38 недель патогенетическое развитие болезни не переходит в активную форму, тогда можно говорить о регрессе болезни и понизить число регулярных осмотров у окулиста до одного раза в неделю.
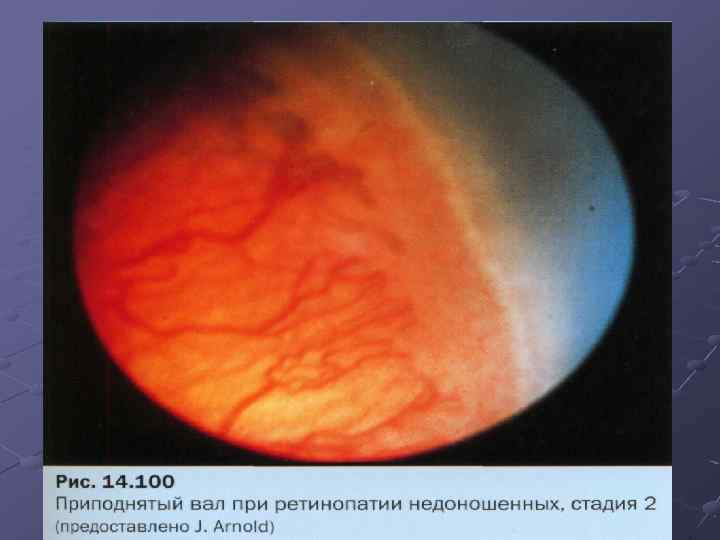
- Вторая стадия характеризуется образованием валика на протяжении упомянутой выше демаркационной линии, что является тревожным сигналом для специалистов.
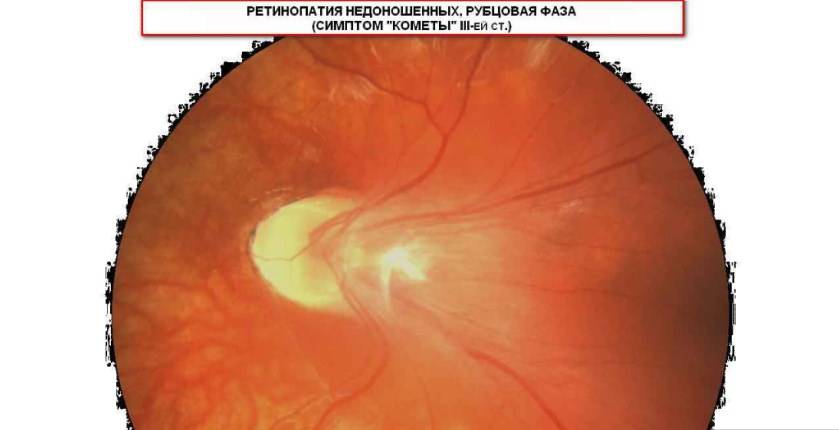
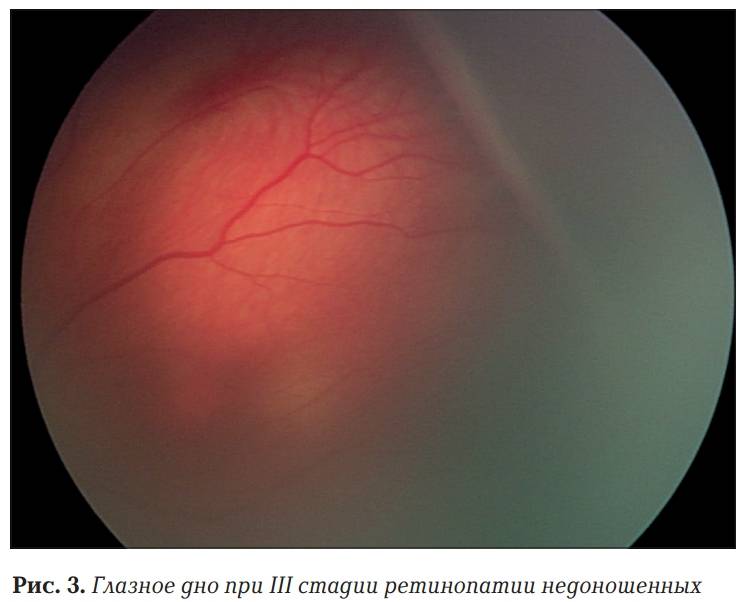
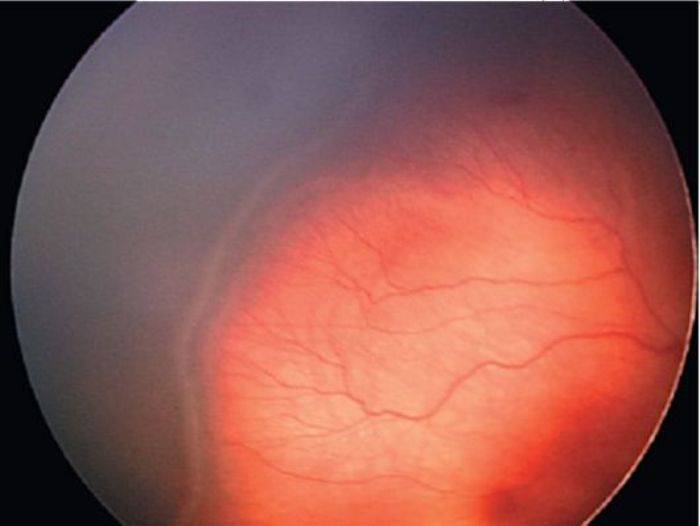
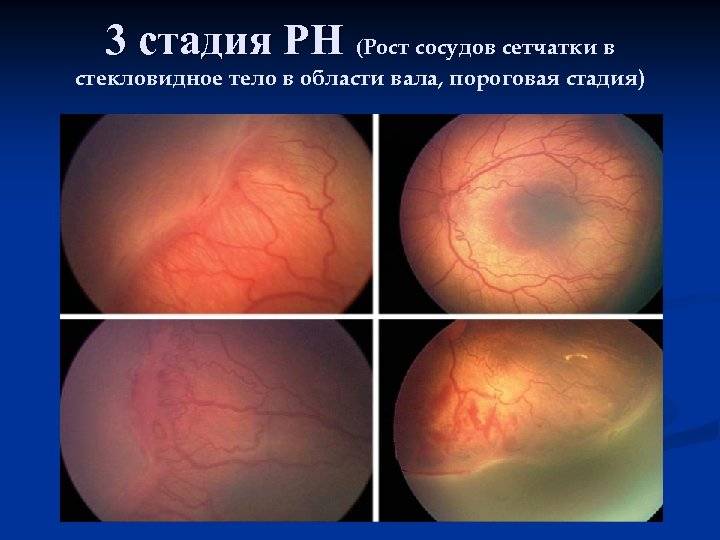
- На третьей стадии появляются образования соединительной ткани по ходу валика и повышение плотности стекловидного тела с некоторым его помутнением. В дальнейшем происходит затягивание капилляров в массу стекловидного тела, что обуславливает натяжение сосудистого слоя и его деформацию. В этой стадии характерно образование рубцовых тканей на сетчатке.
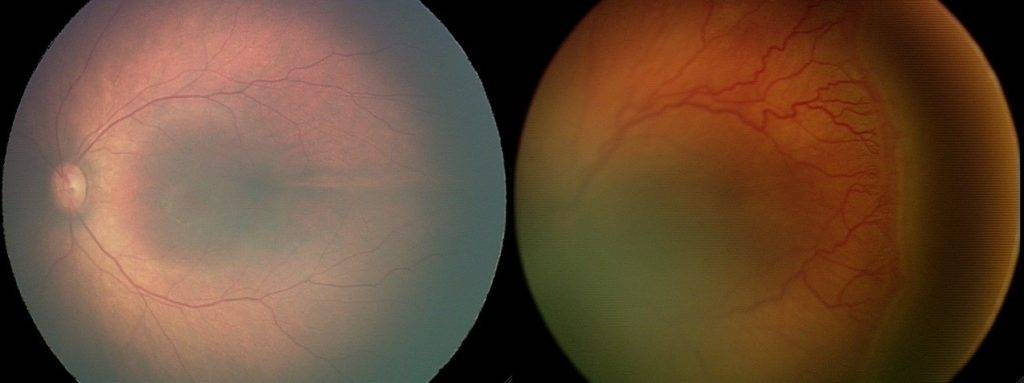
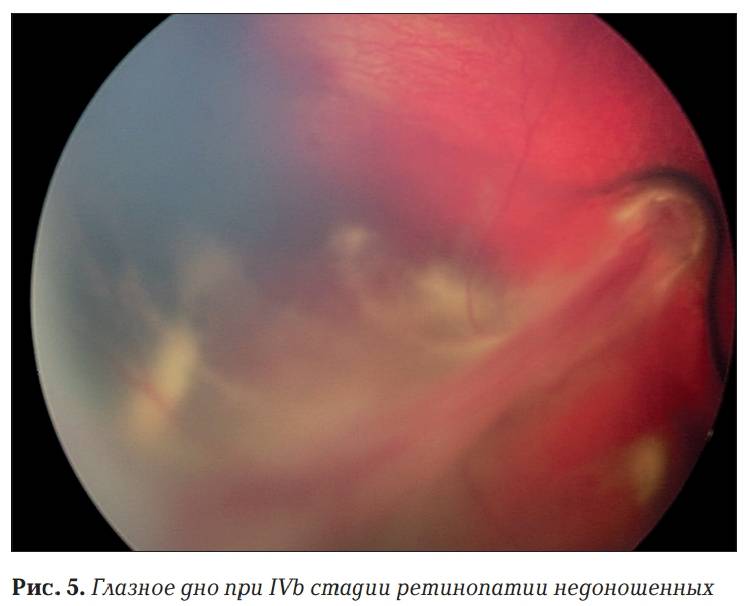
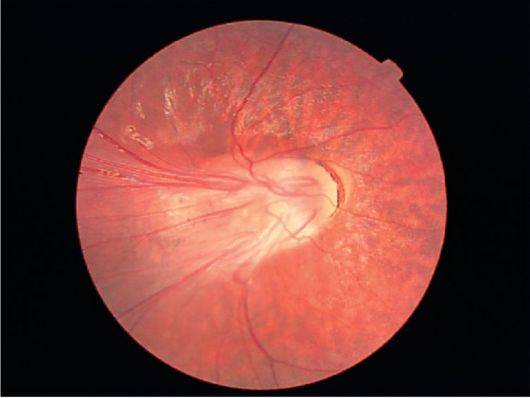
- Четвертая стадия характеризуется началом активного отслоения сетчатки.
- Пятая стадия прогресса болезни, характеризующаяся полным отслоением сетчатки. У пациентов возникает полная двусторонняя слепота.
В некоторых случаях патогенез заболевания выходит за рамки пятой стадии, обуславливая злокачественное течение болезни, так называемые «плюс»-болезнь и злокачественная форма. В других случаях эти патологии возникают параллельно классической форме ретинопатии.
Для злокачественных форм характерен спонтанный прогресс, характеризующийся достаточной активностью прогрессирования и отсутствием стадийности. Отслоение сетчатки происходит без предварительного образования рубцовой соединительной ткани на фоне отечности стекловидного тела и массовых кровоизлияний в сети питающих сетчатку капилляров.
Симптомы
Самостоятельно диагностировать заболевание на ранних сроках невозможно. В связи с незрелостью зрения и глаз большинство симптомов маскируются под обычную адаптацию глаз даже у здорового ребенка.
Самыми ярковыраженными признаками болезни являются:
малыш замечает игрушку, только если она очень близко к нему расположена. Когда ребенок научится удерживать предметы самостоятельно, то при осмотре предметов удерживает их прямо перед глазами; ребенок не замечает предметы, расположенные вдали, даже если ему на них указывают родители, или предмет имеет яркий окрас; при наблюдении за перемещением игрушки следит не глазами, а поворотом головы; если ребенок способен следить за игрушкой, то можно заметить движение только одного глазного яблока вслед за предметом; моргает одним глазом; имеет ярко выраженное косоглазие. Стоит отметить, что большинство недоношенных детей имеют в анамнезе косоглазие. Оно может быть как сходящимся, так и расходящимся
Родителям важно понять, когда косоглазие является отдельным заболеванием, а когда симптомом ретинопатии. В большинстве случаев отдельный диагноз «косоглазие» лечится у детей до достижения ими возраста 3-х лет; в возрасте после двух лет родители могут самостоятельно заметить плохое зрение
Ребенок смотрит книги, только очень близко наклонившись к ним. Не замечает предметы, на которые ему указывают родные; резкое ухудшение зрения после 2-х лет. Если до этого возраста ребенок видел все отчетливо и офтальмолог констатировал норму зрения, то сейчас малыш может начать жаловаться на плохую видимость.
Симптомы ретинопатии недоношенных
Первые симптомы возникают не сразу после рождения, а примерно на 4-8 неделе жизни. Заподозрить наличие заболевания у недоношенных детей можно по таким клиническим проявлениям:
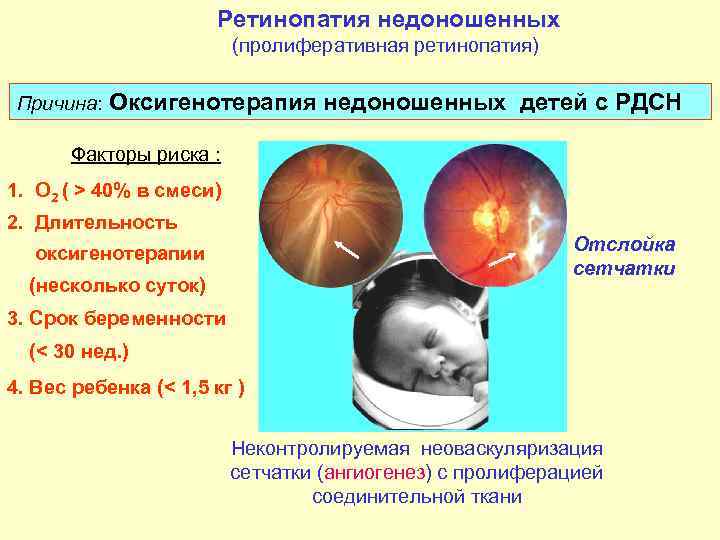
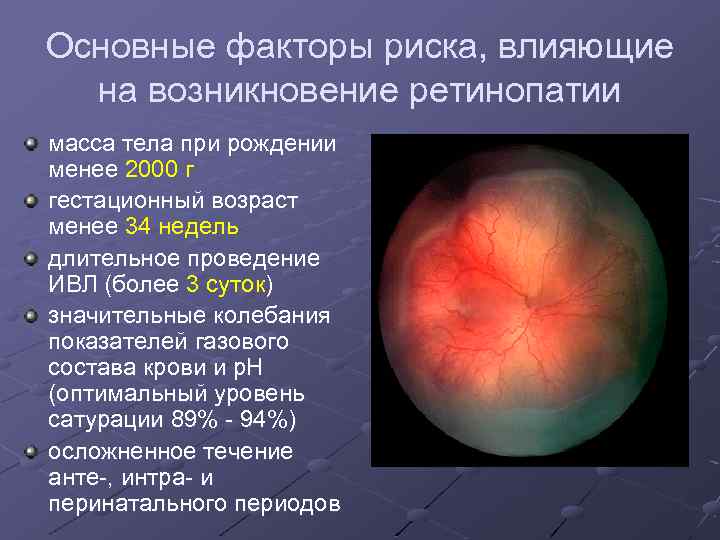
- недостаточный вес при рождении (менее 1400 грамм);
- нестабильное общее состояние;
- необходимость в дополнительной оксигенотерапии.
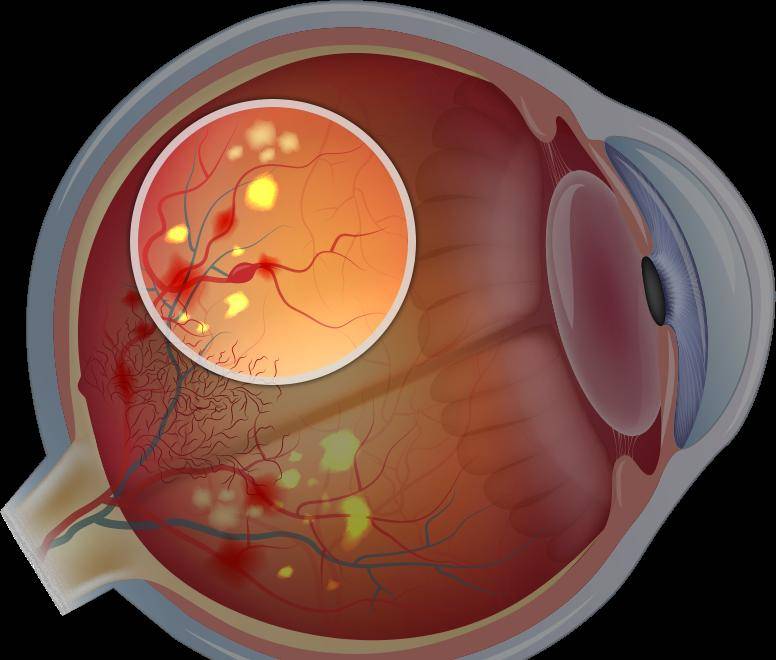
Основным проявлением ретролентальной фиброплазии является остановка формирования сосудов и образование новых патологических капилляров, которые прорастают внутрь стекловидного тела, не обеспечивая сетчатке достаточного питания. В результате этого за хрусталиком образовывается соединительная ткань, провоцирующая отслоение сетчатки. Во время обследования также наблюдаются следующие клинические признаки:
- отсутствие сосудов на периферии сетчатки;
- застойные капилляры в заднем полюсе;
- плохое расширение зрачков даже при введении медикаментов;
- внутриглазные кровоизлияния;
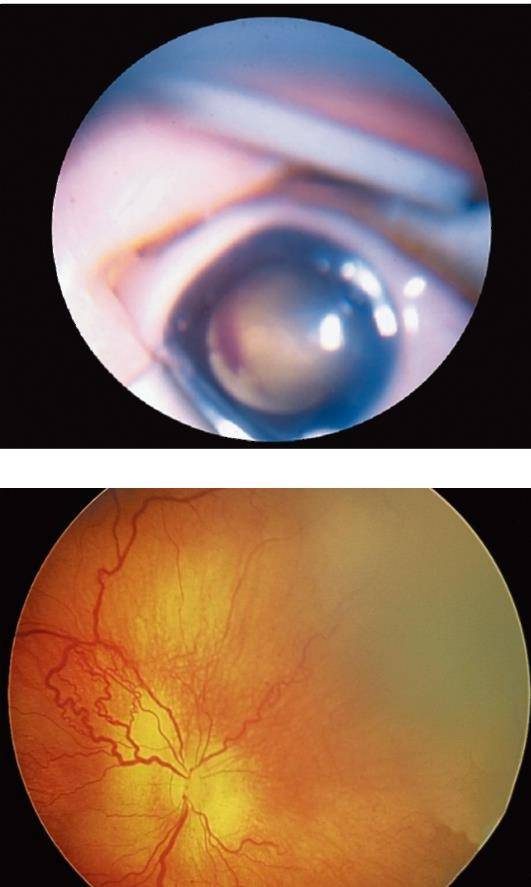
- двухсторонняя лейкокория.
У детей до 2-х лет ретинопатию сетчатки можно заподозрить по таким симптомам:
- плохая видимость предметов, расположенных на дальнем расстоянии;
- моргание одним органом зрения;
- косоглазие;
- в зрительном процессе участвует только один глаз;
- ребенок подносит игрушки близко к лицу.
При таком заболевании наблюдается ухудшение зрения, ребенок не замечает предметы, расположенные вдали. Ретинопатия недоношенных чаще всего поражает оба органа зрения, однако степень выраженности патологии на глазах может отличаться. Во многих случаях проявления заболевания остаются незамеченными до 3-6 месяцев жизни, когда уже происходят необратимые изменения зрения.
Для ранней диагностики проблемы необходимо регулярно проверяться у врача.
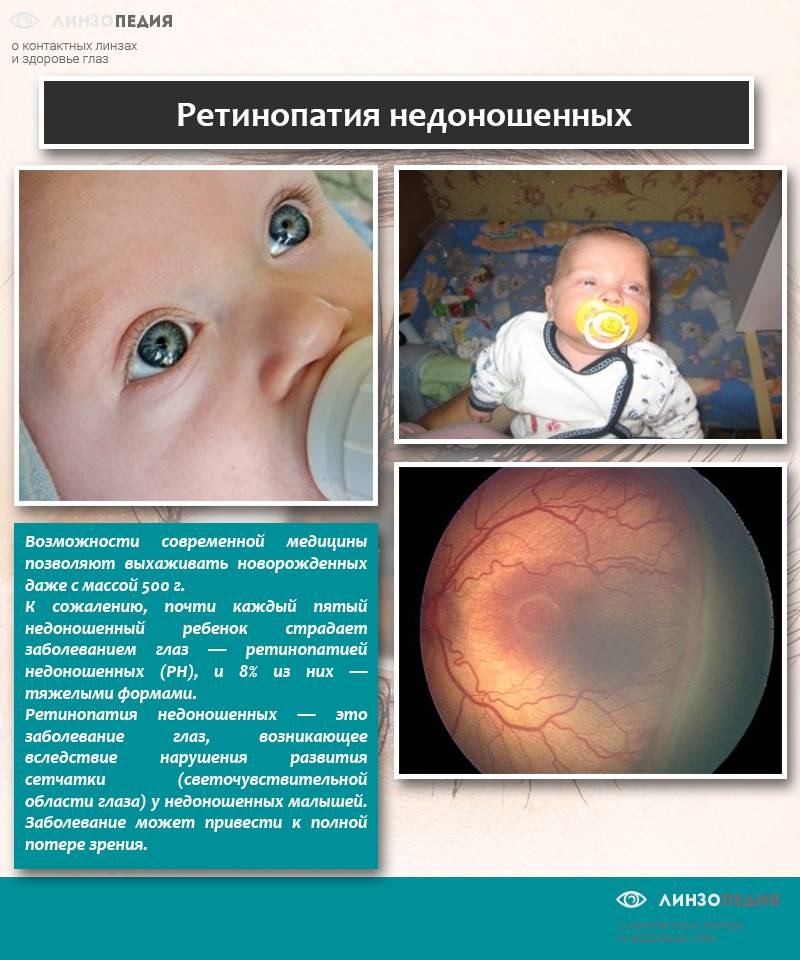
Что такое Ретинопатия недоношенных –
Ретинопатия недоношенных – это болезнь, которая ведет к слепоте, она распространена в большинстве стран мира, поражает глубоко-недоношенных малышей.
Болезнь стала известна в 1942 году благодаря офтальмологу из США Терри, в работах которого она называлась ретролентальная фиброплазия. На сегодня болезнь отличается тяжелым и быстрым течением.
Виды ретинопатии недоношенных:
1. По распространенности поражения
2. По расположенности патологического процесса
3. По активности течения
- активная
- рубцовая
4. По стадии (1-5)
У большинства детей (по статистике, от 60 до 80%) заболевание самопроизвольно регрессирует, и у 55-60% детей не наблюдается на глазном дне остаточных изменений. В иных случаях ретинопатия недоношенных протекает тяжело, наблюдается прогресс до образования рубцов.
В ¾ случаев наблюдается ретинопатия классического типа, которая проходит последовательно от первой до пятой стадии. Но бывает тяжелая форма – Rush-болезнь или плюс-болезнь, при которой течение наиболее быстрое, отличается злокачественностью процесса.
Осложнения при ретинопатии недоношенных:
- косоглазие и амблиопия
- астигматизм и близорукость
- катаракта
- глаукома
- отслоение сетчатки (может появиться у подростков в процессе активного роста яблока глаза и, как следствие, растягивания рубцовой ткани).
Гипертоническая ретинопатия
Характерное изменение сосудов в организме при гипертонии полностью отражается на глазах: происходит спазм мелких артерий в области глазного дна. Изменения тем выраженнее, чем упорнее держится высокое артериальное давление, и зависят от длительности заболевания.
В течении выделяют 4 стадии патологических преобразований:
- функциональная — спазм носит обратимый характер, может исчезнуть без лечения;
- ангиосклероз — появляется уплотнение стенок артерий, склеротические очаги сужают просвет и нарушают питание сетчатки, изменения становятся органическими, лечебными мерами можно предупредить распространение, но избавиться от них насовсем невозможно;
- собственно гипертоническая ретинопатия — нарушает структуру ткани, появляются мелкие кровоизлияния и плазморрагии (отечность из-за выхода плазмы), в клетках происходит жировое перерождение, в артериолах откладываются липиды, формируются зоны ишемии и инфаркта, требует постоянного поддерживающего лечения;
- нейроретинопатическая стадия — сопровождается отеком зрительного нерва, гиалинозом сосудов, возникновением очагов экссудации и отслоением сетчатки; при атрофии зрительного нерва необратимо теряется зрение.
Последняя стадия гипертонической ретинопатии сопутствует злокачественному течению гипертонической болезни, почечной недостаточности, токсикозу при беременности.
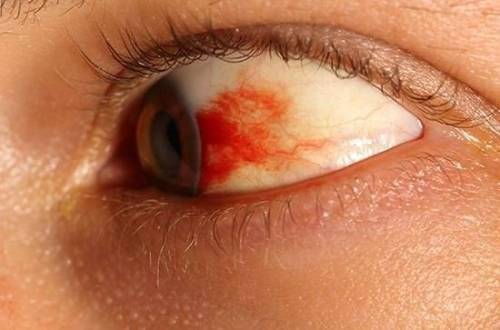
При гемофтальме после разрушения эритроцитов гемоглобин превращается в гемосидерин и оседает зернами в тканях стекловидного тела, они образуют тяжи, способствующие отслойке сетчатки
При офтальмоскопии обнаруживают картину:
- резкого сужения сосудов сетчатки до полной непроходимости;
- смещение вен в месте перекреста с артериями вглубь под действием тяжелых и плотных сосудов;
- экссудации.
Отсутствие медицинской помощи приводит к осложнениям по типу:
При подобных явлениях у беременной пациентки рекомендуется прерывание беременности для сохранения зрения и профилактики слепоты.
Классификация патологии + степени
Патологию классифицируют в соответствии со следующими критериями:
- локализация поражения (относительно зрительного нерва);
- обширность процесса;
- стадии болезни — всего выделяют 5 стадий, из которых на первых двух возможно самоизлечение заболевания, что и бывает у 65–75% детей; 3 стадия — пороговая, после неё заболевание переходит в рубцовую фазу (4–5 стадии) и в это время ребёнок нуждается в срочном хирургическом лечении;
- клиническое течение — имеет 3 фазы:
- активная (острая);
- регресса;
- рубцовая.
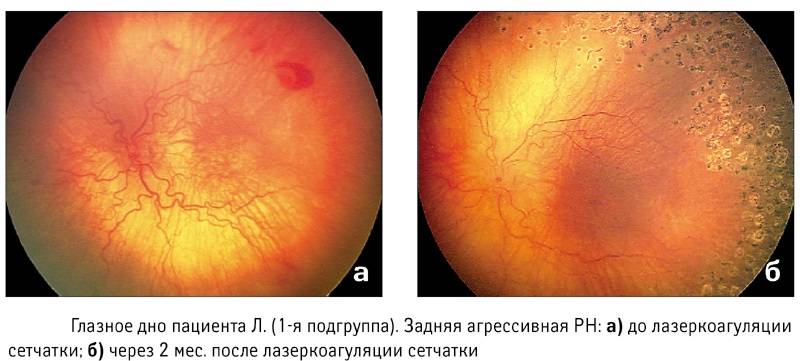
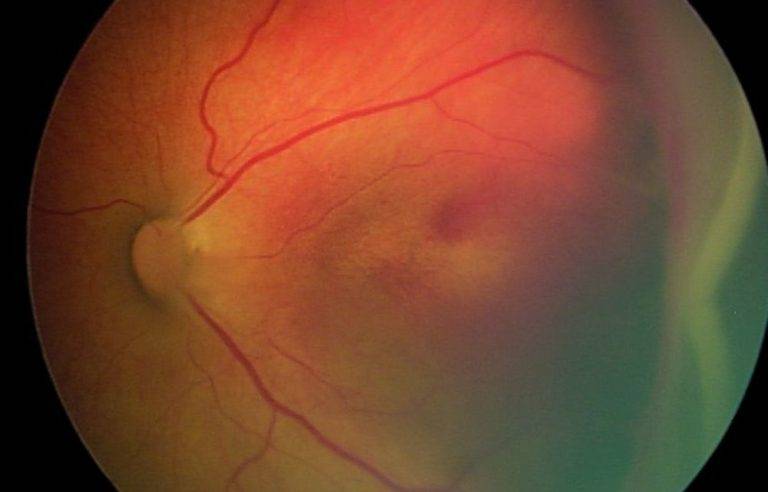
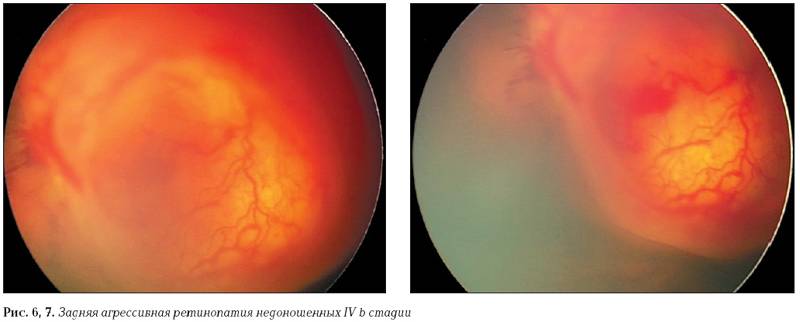
В 80% случаев заболевание имеет классическое течение и поочерёдно проходит все 5 стадий. Но иногда ретинопатия протекает атипично.Высокая степень агрессивности патологии и быстрая скорость её развития обозначается специальным термином «плюс-болезнь». Клинически этот симптом характеризуется расширением и сильной извитостью сосудов сетчатой оболочки в районе зрительного нерва, обширными кровоизлияниями. Появление этих признаков может случиться на любой стадии болезни, очень часто они появляются ещё до начала 1 стадии. Это свидетельствует о том, что патология имеет молниеносный, злокачественный характер.Существует также симптом пре – «плюс-болезнь» — пограничное состояние между нормально развитыми сосудами и изменениями, происходящими при «плюс-болезни».Отдельно выделяют редкую, тяжёлую, быстропрогрессирующую форму — заднюю агрессивную ретинопатию недоношенных. Эта форма является самостоятельным вариантом течения активной фазы заболевания. Она имеет крайне неблагоприятный прогноз и часто приводит к необратимой слепоте.
Видео — Что представляет собой ретинопатия недоношенных
Активная фаза, как правило, продолжается от 1 месяца до полугода и может закончиться полным регрессом симптомов болезни (в первых 2 стадиях) или рубцовой фазой с разными изменениями глазного дна вплоть до полного отслоения сетчатой оболочки.
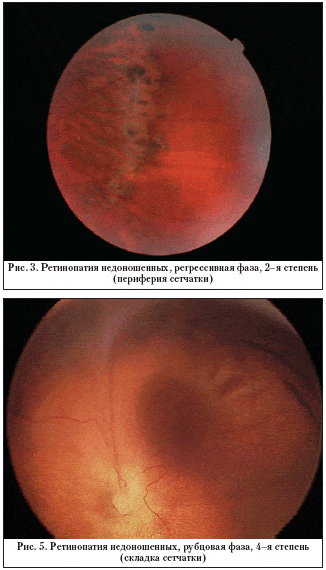
Рубцовые изменения могут иметь 5 степеней:
- 1 степень — минимум изменений в отдалённых от центральной зоны глазного дна частях, зрительные функции при этом практически полностью сохранены;
- 2 степень — характеризуется смещением центральной части сетчатой оболочки и дегенеративными изменениями периферических зон, которые могут впоследствии спровоцировать вторичную отслойку оболочки;
- 3 степень — проявляет себя сильным повреждением области вхождения зрительного нерва в сетчатую оболочку, её значительным смещением и дегенеративными изменениями не только периферических зон, но и центральных;
- 4 степень — образуются грубые рубцы сетчатой оболочки, приводящие к значительному ухудшению зрения;
- 5 степень — абсолютное отслоение сетчатки, приводящее к полной утрате зрения.
Рубцовые изменения сетчатки могут быть как незначительными и почти не влиять на остроту зрения, так и приводить к полной отлойке сетчатой оболочки и потере зрения
Симптомы и признаки у ребёнка
Единственными проявлениями ретинопатии на первых этапах развития (1–3 стадии) являются объективные данные офтальмологических осмотров, поэтому именно их принято расценивать как симптомы болезни. На ранних стадиях глазные симптомы (снижение зрения, боль в глазах) отсутствуют.
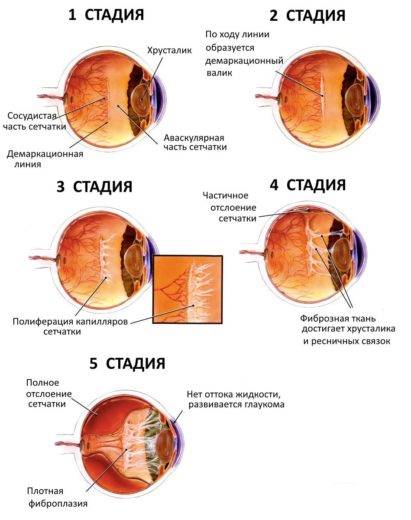
В своём развитии ретинопатия недоношенныхпроходит поочерёдно пять стадий, внешние проявления которых можно заметить, только начиная стретьей, четвёртой или пятой
Внешне заметить проявления ретинопатии можно только на последних этапах болезни — на 4 и 5 стадиях, когда уже образовались рубцовые изменения сетчатки. К таким видимым признакам относятся:
- изменение цвета зрачка (становится серым);
- развитие косоглазия (если один глаз поражён больше другого);
- нарушение поведения ребёнка:
- перестаёт фиксировать взгляд на предметах;
- не реагирует на свет;
- совершенно не различает крупные предметы, находящиеся от него на небольшом расстоянии.
Эти симптомы говорят о том, что момент, благоприятный для эффективного лечения, может быть уже упущен и процесс зашёл слишком далеко, то есть пороговая третья стадия осталась позади. Поэтому очень важна своевременная диагностика, которая заключается в первичном обследовании малыша офтальмологом (не позднее полутора месяцев) и регулярные осмотры в дальнейшем.
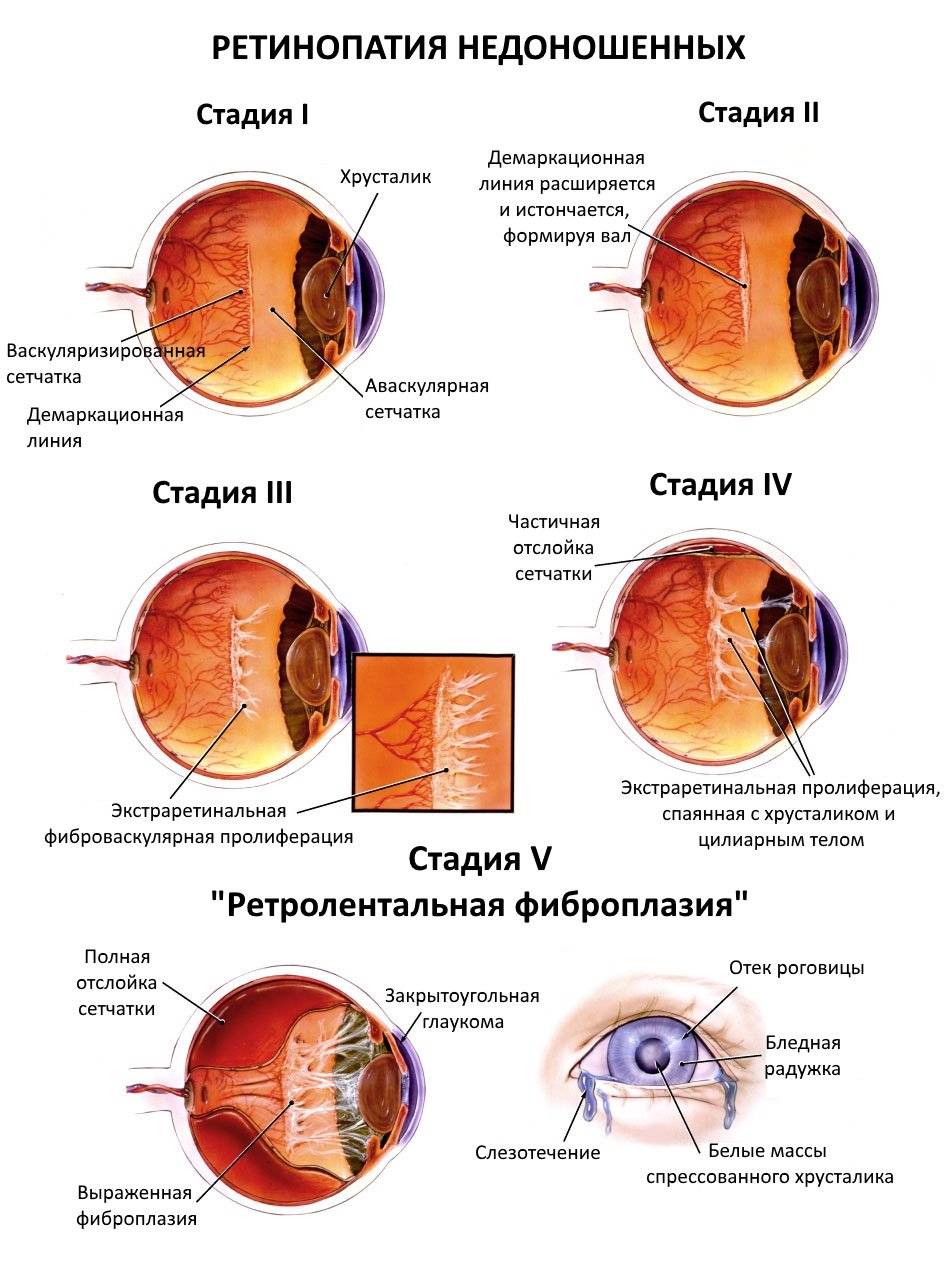
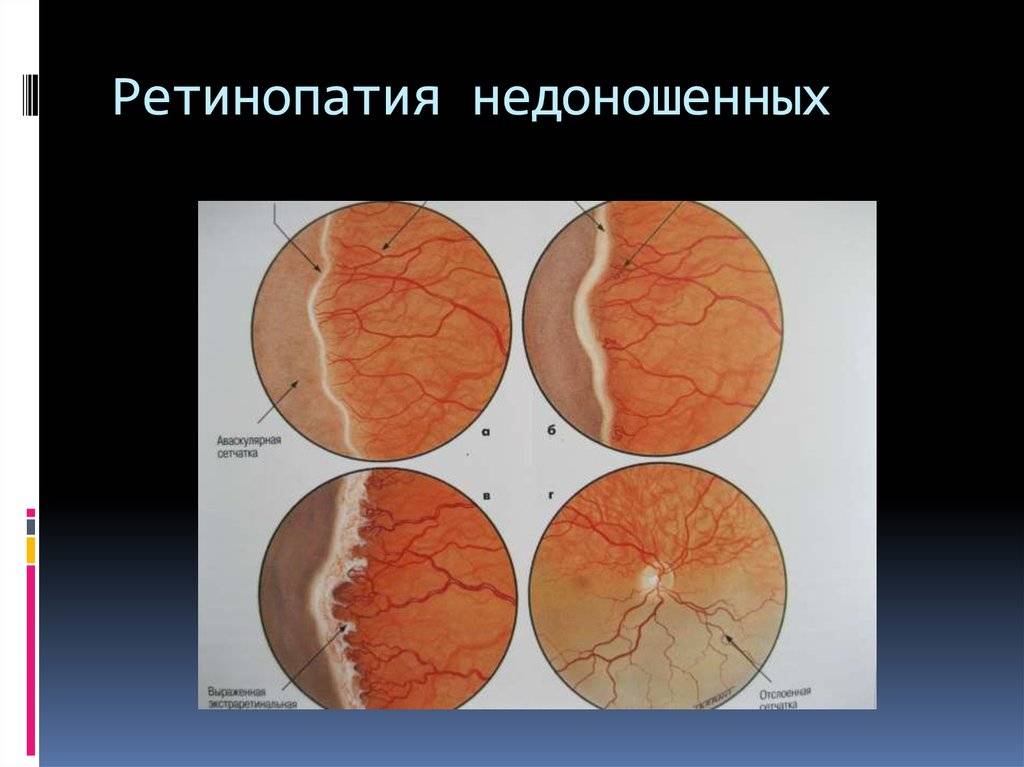
Развитие недуга по стадиям — таблица
| Стадии заболевания | Симптомы и проявления |
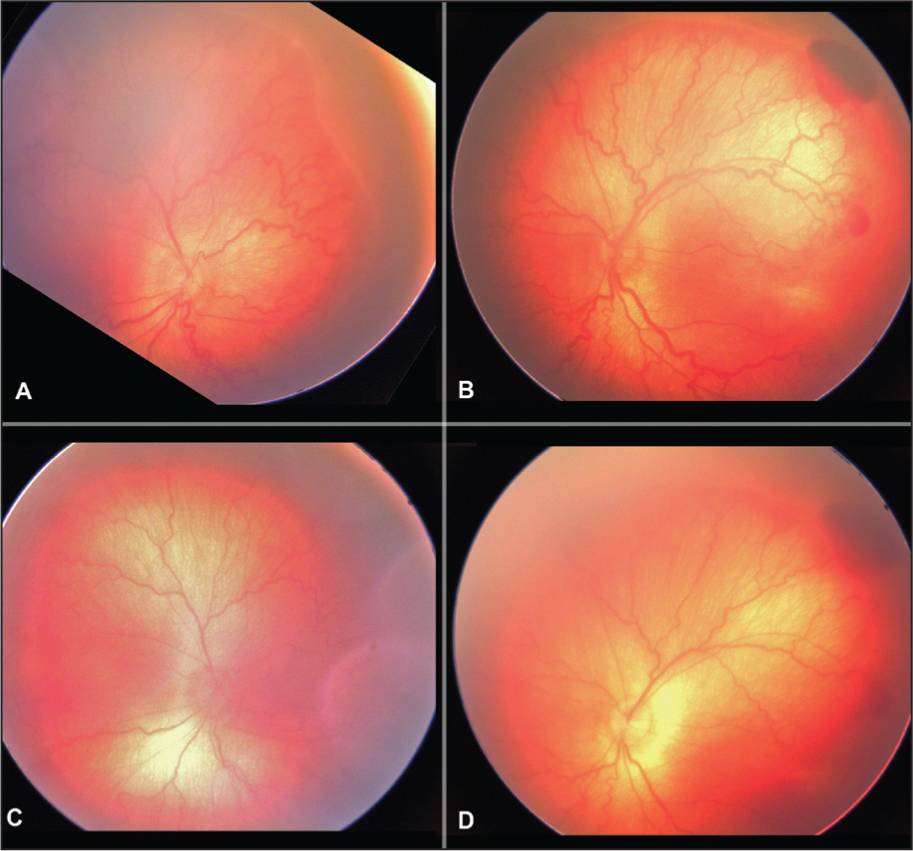
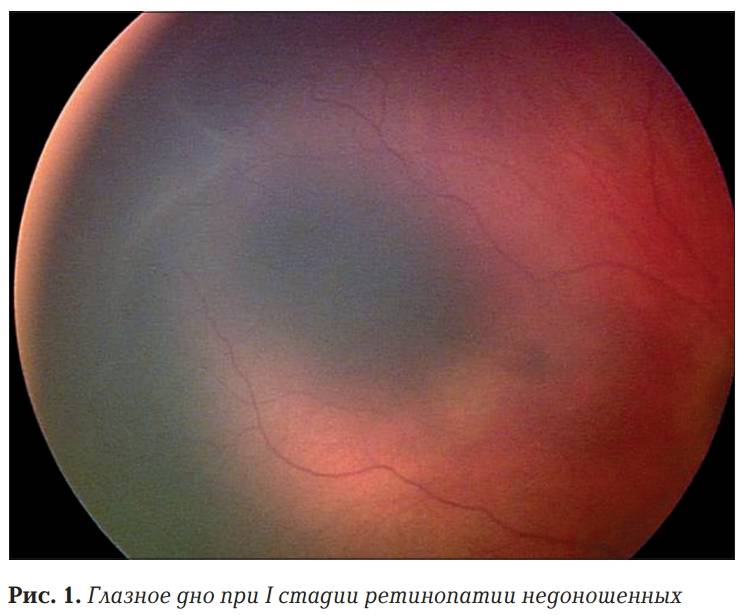
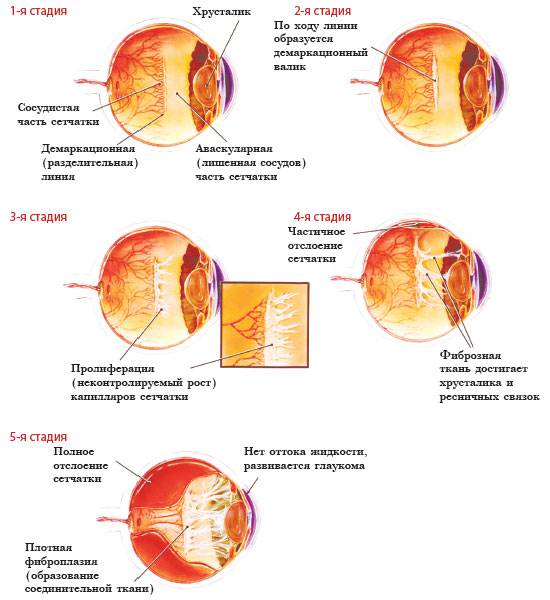
| 1 стадия | Начало заболевания: образование ограничительной (демаркационной) линии между частью сетчатки с нормально развитыми сосудами и зоной без сосудов. Патология может не развиваться дальше и здоровые сосуды могут со временемпродолжать расти правильно. |
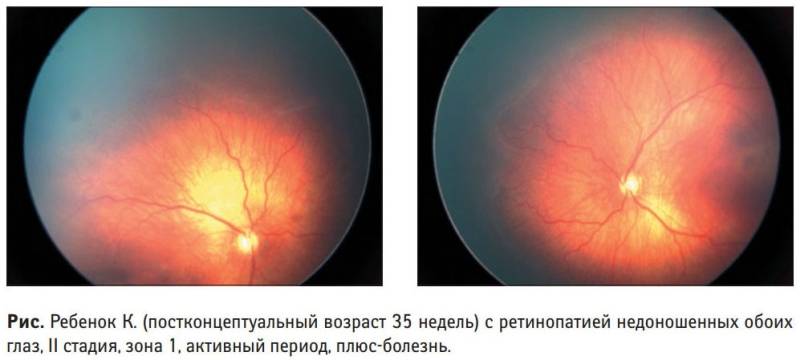
| 2 стадия | На месте разделительной линии образуется утолщение (гребень, вал). Сосуды (неполноценные) продолжают расти, но неправильно: они извиваются, прорастают в гребень.В этот период заболевание ещё может самопроизвольно регрессировать.Зрительные функции малыша нарушаются незначительно. |
| 3 стадия | Вновь образовавшиеся сосуды прорастают в стекловидное тело; в области разделительного вала, который значительно утолщается, происходит развитие фиброзной ткани, медленно разрастающейся по всей сетчатке. Ретинопатия приобретает необратимый характер.Происходит снижение зрения, ребёнок плохо фиксирует взгляд и не следит за предметами. Возможны кровоизлияния, которые показывают себя внезапным покраснением склеры глаз. |
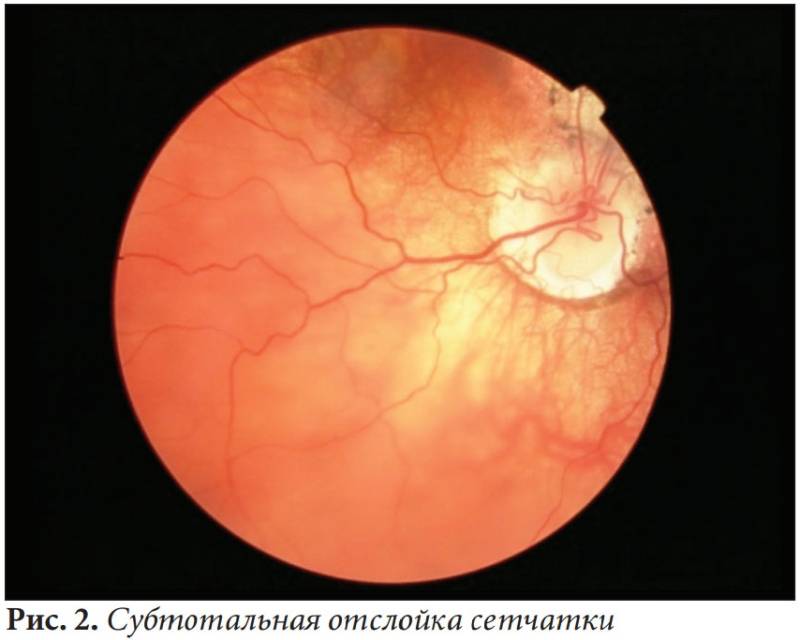
| 4 стадия | Начинается отслойка сетчатки (образовавшаяся рубцовая ткань буквально «сдёргивает» сетчатую оболочку со своего места). Зрительные функции резко снижаются. |
| 5 стадия | Тотальное отслоение сетчатой оболочки. Зрачок не реагирует на источник света. Зрение может быть утеряно безвозвратно. |
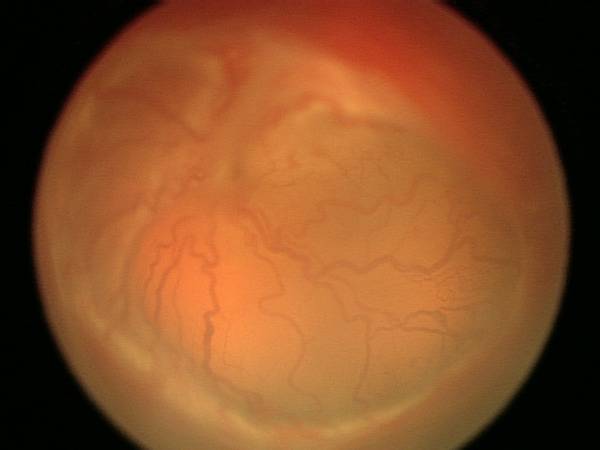
Стадии ретинопатии у недоношенных младенцев
У новорожденных с отставаниями в развитии врачи выделяют несколько стадий ретинопатии:
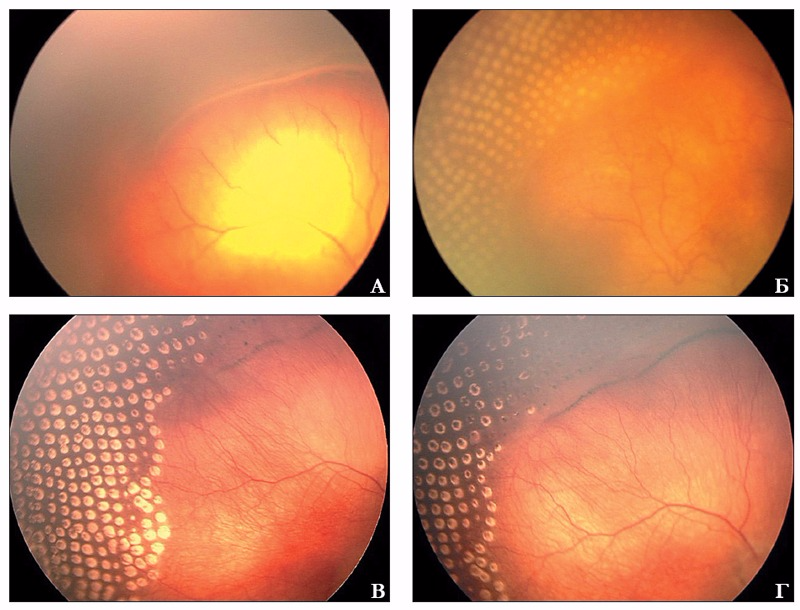
- 1 – начинает формироваться демаркационная линия, разделяющая сетчатку на две части – там, где есть сосуды, и где их нет совсем;
- 2 – установившиеся линия начинает прорастать и возвышаться над поверхностью сетчатки;
- 3 – у новорожденных образовываются новые сосуды, которые прирастают к центральной части глаза. Дети с нормальным развитием такой особенности не имеют. Врачи называют эту стадию пороговой у недоношенных младенцев. После нее требуется детям лечение;
- 4 – начинается отслоение сетчатки, стекловидное тело начинает рубцеваться и теряет свою прозрачность;
- 5 – у недоношенных малышей полностью отслаивается сетчатка.
Врачи должны как можно раньше выявить ретинопатию и назначить таким детям подходящее лечение. Следует помнить о том, что выше стадия развития патологии, тем труднее будет проходить лечение. На последней стадии заболевания терапия не имеет смысл, так как зрительный нерв полностью атрофируется и ребенок становится слепым.
По международной классификации РН имеет разные стадии протекания, протяженности и локализации, в зависимости от стадии ее развития. На первых начальных этапах у 70-80% младенцев может начинать самопроизвольно регресс и затухание болезни, после которой остаются остаточные патологии на глазном дне.
А первых стадиях процесс затрагивает немного меридианов и отличается небольшой локализацией. При таком течении РН наиболее ярко выражены остаточные изменения. На третьей пороговой стадии патологический процесс приобретает необратимый характер. Врачи делят эту стадию по степени развития на три этапа:
- легкий;
- средний;
- тяжелый.
Две последние стадии РН считаются терминальными. Врачи в этом случае дают плохие прогнозы на сохранение ребенком возможности видеть. При установлении стадии развития РН только для первых трех имеет значение распространение патологических изменений в сетчатке.
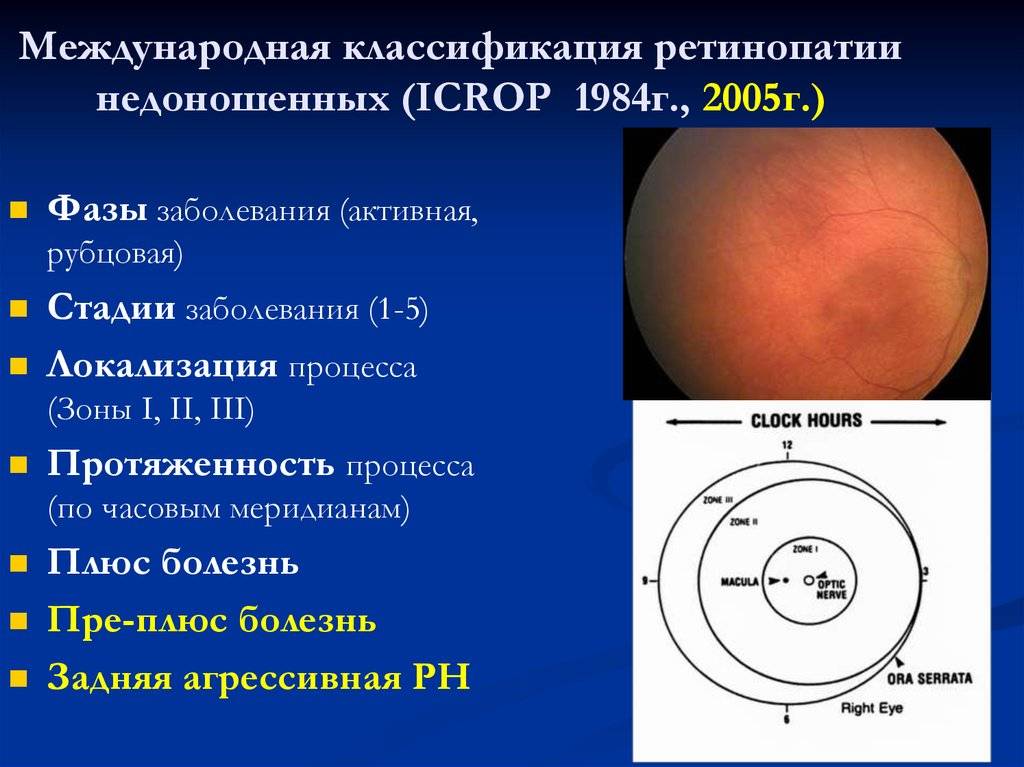
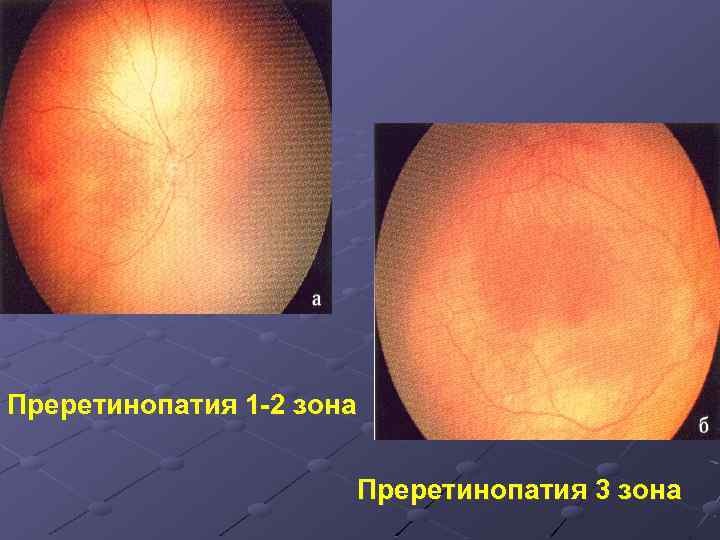
Врачи разделяют при диагностике такого заболевания по локализации три зоны часовых меридианов:
- 1 – это круг, центром которого является ДЗН, его радиус равен расстоянию диск-макула, умноженного на 2;
- 2 – это кольцо, захватывающее периферию первой зоны. Ее граница проходит по зубчатой линии носового сегмента;
- 3 – это зона в форме полумесяца, которая тянется от височной периферии от второй зоны.
Тяжелее всего патология протекает в первой зоне. При ее развитии в большинстве случаев настает слепота.
Как лечить?
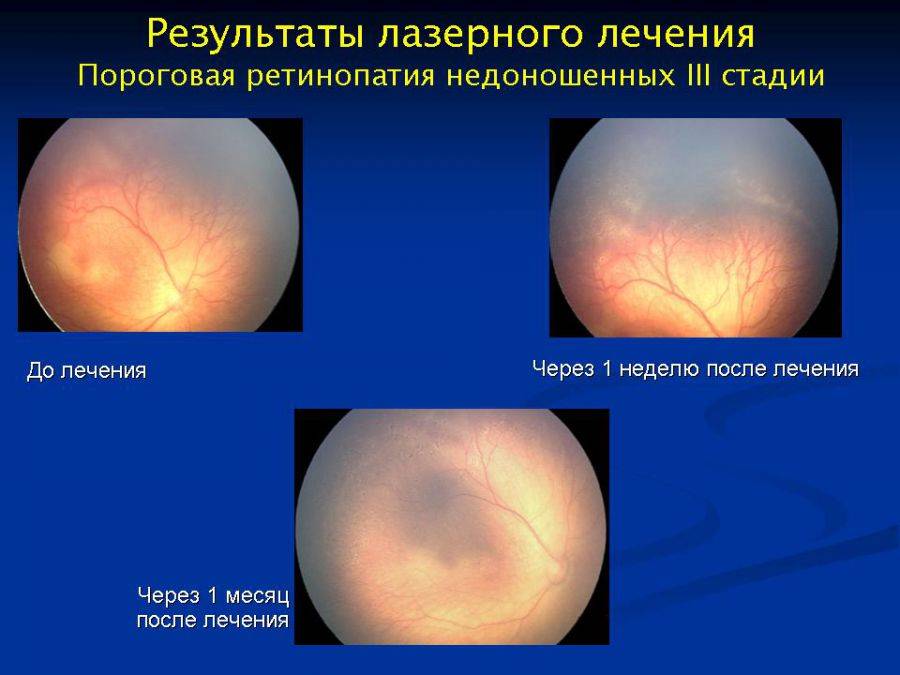
У многих детей с первой и второй стадиями ретинопатии наблюдается самопроизвольный регресс. Для лечения третей стадии ретинопатии у недоношенных применяется лазеркоагуляция или криокоагуляция бессосудистой области сетчатки.
Лечение должно быть применено в течение 3 суток с момента определения третей стадии заболевания. На четвертой и пятой стадиях используется хирургическое вмешательство –круговое пломбирование наружной плотной соединительнотканной оболочки глаза и витрэктомия, проводимая через цилиарное тело.
Криокоагуляция
Криокоагуляция зачастую осуществляется под наркозом, иногда – под местной анестезией. Процедура включает в себя замораживание бессосудистой области сетчатки. В 50-80% случаев данная процедура имеет положительный эффект, то есть прекращается формирование рубцовой ткани, и болезненный период заканчивается.
Но существует некоторый риск возникновения снижения деятельности сердца и проблем с дыханием. Вследствие этого при осуществлении криокоагуляции следует постоянно контролировать пациента.
После проведения процедуры около глаз малыша могут появиться отеки, гематомы, покраснения, которые пройдут через 7 дней.
Лазеротерапия
 Многие офтальмологи предпочитают лазеркоагуляцию бессосудистой сетчатки, так как она не такая травматическая и считается более эффективной, в результате нее имеется меньший риск побочных реакций. С помощью нее существует возможность контролировать процесс вмешательства наиболее точно. Аномально измененная сетчатка уничтожается лучом лазера.
Многие офтальмологи предпочитают лазеркоагуляцию бессосудистой сетчатки, так как она не такая травматическая и считается более эффективной, в результате нее имеется меньший риск побочных реакций. С помощью нее существует возможность контролировать процесс вмешательства наиболее точно. Аномально измененная сетчатка уничтожается лучом лазера.
К плюсам такой процедуры относится:
- несложность процедуры, она не вызывает боли, поэтому во время ее проведения не нужно обезболивающее;
- после ее проведения практически не возникают отеки тканей;
- влияние на сердце и систему дыхания минимально.
Если данные процедуры оказались неэффективными, то есть прогрессирует отслоение или ретинопатия переходит из третей в четвертую и пятую стадии, в данном случае не обойтись без хирургического вмешательства.
Склеропломбировка
Оперативная хирургия – склеропломбировка (круговое пломбирование наружной плотной соединительнотканной оболочки глаза), является действенной операцией для лечения отслоения сетчатки. При склеропломбировке с внешней стороны глаза вставляется «заплатка» в зоне отслоения и подтягивается до того момента, как сетчатка соприкоснется с местом отслоения.
Считается, что такая методика эффективна на четвертой и пятой стадиях. Зрение становится лучше после склеропломбировки, если она была удачной. Если склеропломбировка оказалась неэффективной или для ее осуществления не было возможности используется витрэктомия.
Витрэктомия
Витрэктомия – это операция, хирургическое вмешательство с целью устранения пораженного стекловидного тела и рубцовой ткани с сетчатки для ликвидации ее натяжки и отслоения. Если последняя была неполной, то с помощью операции есть возможность сохранить зрение. В случае полном отслоении сетчатки – прогноз неутешительный.
Классификация заболевания: формы и стадии
Для развития заболевания характерны следующие стадии:
- 1 стадия: в месте разграничения здоровой клетчатки и патологически изменённой зоны присутствует белая линия — подобный симптом указывает на необходимость обращения к врачу;
- 2 стадия: белая линия сменяется возвышением в виде гребня или вала, при этом велика вероятность улучшения ситуации (происходит в 70% случаев);
- 3 стадия: на возвышении формируется фиброзная ткань, происходит уплотнение стекловидного тела — сосуды в него втягиваются. В результате появляется натяжение сетчатки и увеличивается вероятность её отслоения;
- 4 стадия: происходит частичное отслоение сетчатки, и отсутствие вмешательства может привести к потере зрения;
- 5 стадия: в результате отслоения сетчатки глаза наступает слепота.
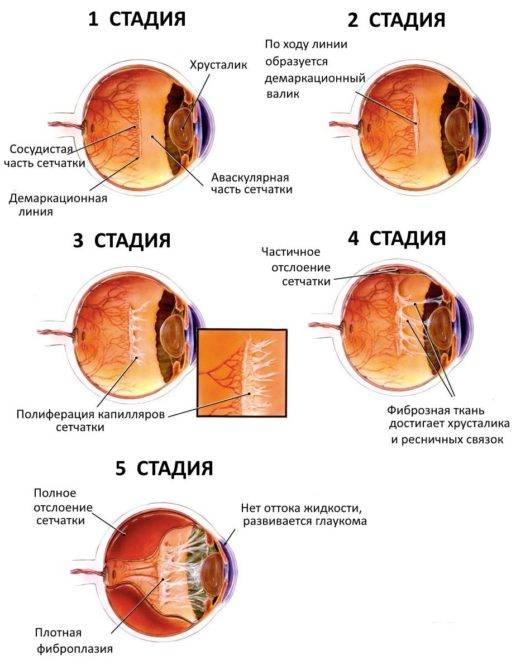
В развитии ретинопатии выделяют 5 стадий, на последней из них изменения приобретают необратимый характер
При типичном развитии ретинопатии характерны следующие моменты:
- появление патологии через месяц после рождения;
- постепенное развитие отклонения и ухудшение зрения;
- наступление пороговой (3) стадии к 4 месяцу жизни малыша;
- возникновение фазы обратного развития (регресса) происходит к 6 месяцам;
- с 1 года — начало рубцового периода.
В четверти случаев ретинопатия протекает нетипично. Выделяют следующие виды:
- «пре-плюс-болезнь» — повышенная сосудистая активность;
- «плюс-болезнь» — активная фаза развития ретинопатии, протекающая быстро с развитием осложнений;
- «задняя агрессивная ретинопатия» — наиболее опасная форма, для которой характерно быстрое развитие.
Симптомы диабетической ретинопатии
Опасность, которая свойственна данному заболеванию – это течение без проявления каких-либо симптомов. На ранней стадии ухудшения уровня зрения больному будет сложно заметить симптомы. Возможно, что человек начнет замечать макулярную отечность сетчатки глаза, она будет проявляться в ухудшении четкости изображения, что часто случается при поражении роговицы глаза
Больному станет сложнее читать, вести работу с деталями малых размеров, что чаще всего не берется во внимание из-за усталости, или списывается на обычное недомогание
Главный симптом пораженной сетчатки начинает проявляться при больших кровоизлияниях в стекловидном теле, сопровождающийся постепенным или резким падением остроты зрения у людей с диагнозом ретинопатии при сахарном диабете. Кровоизлияния внутри глаза идут «рука об руку» с появлением темных пятен перед глазами и пелены, которые со временем могут исчезнуть, будто их и не было, что часто принимается за помутнение в глазах. Однако, большие кровоизлияния со временем приведут к абсолютной потере зрения.
Мушки перед глазами
Советуем почитать:Влияние диабета на зрение
Характеризуются плавающими помутнениями перед глазами, являются довольно распространенной проблемой, с которой обращаются к врачу-офтальмологу. Патогенез данного недуга обусловливается нарушением стекловидного тела (внутренней структуры глаза), которое похоже на желеподобную субстанцию, обволакивающую глаз. В проникающем через наш глаз свете мушки отображаются на сетчатке, особенно их хорошо видно на однородном фоне, к примеру, белое полотно, стена или небо, и хуже видно, когда человек смотрит на темную либо неровную поверхность.
В основном данные симптомы беспокоят пожилых, или людей, страдающих близорукостью. Эти помутнения особенно заметны в самом начале их появления, со временем человек привыкает к ним и почти не замечает. В большинстве случаев появления плавающих помутнений перед глазами не лечатся, и полностью удалить данную неприятность не получится. Со временем мушки могут начать частично рассасываться, и проявление помутнений сократится.
Скотома
С греческого языка переводится как «темнота». Скотома – это нарушения поля зрения. Классификация плавающих помутнений:
- физиологическая;
- патологическая.
Причины возникновения скотомы могут быть разные:
- неврит диска зрительного нерва;
- дистрофические процессы периферических отделов сетчатки;
- хориотенит;
- диабетическая ретинопатия;
- глаукома;
- пигментная дегенерация сетчатки;
- ретинит.
К физиологическим симптомам относится пятно Мариотта (слепое пятно), еще его называют ангиоскотомой. Слепое пятно – это небольшой участок поля зрения, который полностью не воспринимает свет. Такие пятна могут быть обнаружены при исследовании, и даже будут считаться нормой. Дело в том, что они могут появляться из-за сосудов, которые расположены впереди элементов сетчатки глаза, чувствительных к свету.
Патологические ангиоскотомы образуются вследствие поражения сетчатки глаза, а также его сосудистой оболочки, зрительных центров и проводящих путей. Патологические скотомы делятся на положительные и отрицательные.
Офтальмологи рекомендуют проверяться не реже, чем раз в полгода
Если вы заметили пятна в глазах, то глазная клиника – это то место, куда следует идти в первую очередь, так как такое явление может быть вызвано каким-либо заболеванием, и важно, чтобы вас осмотрел и продиагностировал квалифицированный врач, изучив историю болезни
Вспышки в глазах, или фотопсия
Это иллюзия появления в глазах света, искр, светящихся колец, линий и тому подобное. Обычно данные вспышки вызваны неправильной стимуляцией нейрорецепторов сетчатки глаза, и других отделов зрительного анализатора. Данные явления одна из разновидности зрительных феноменов, объединенных общим термином – «энтоптические».
Фотопсия появляется при электрическом или механическом раздражении участков зрительного анализатора, которые носят название «фосфены». Они могут возникнуть, если надавить на наружные или внутренние углы глаза. Данный недуг может быть вызван опухолью или отслойкой сетчатки глаза, хориодитом, поражением зрительного нерва.
При частых вспышках в глазах не стоит думать, что это усталость или вам просто померещилось, следует сразу же обратиться к врачу-офтальмологу.
Пелена перед глазами
Пелена перед глазами выражается потерей яркости и четкости картинки. Данный симптом имеет различную этиологию. При диабетической ретинопатии такие явления могут различаться по интенсивности и периоду продолжительности.
Пелена перед глазами – явный признак того, что необходимо обратиться к врачу
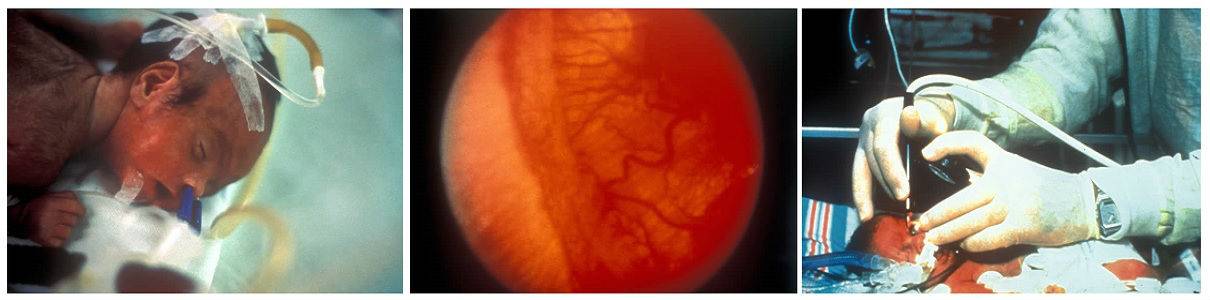
Диагностика ретинопатии недоношенных у новорожденного
Врачи сразу после появления младенца с дефицитом массы тела и недоношенностью не могут поставить точный диагноз по причине слабости развития таких грудничков, которым требуется прежде всего процедуры выхаживания на данном этапе их жизни.
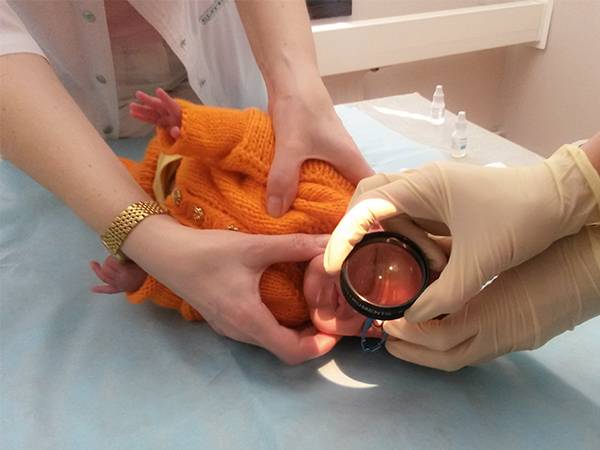
Первое диагностическое обследование начинается после первого года жизни ребенка. Сегодня в офтальмологии существуют различные диагностические методики:
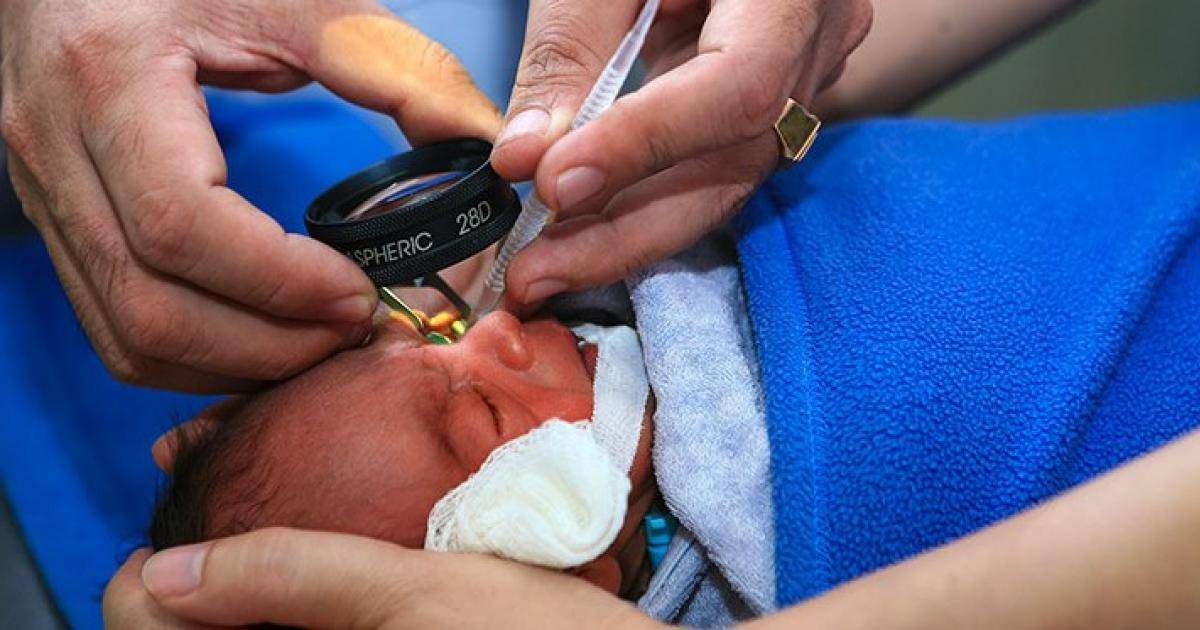
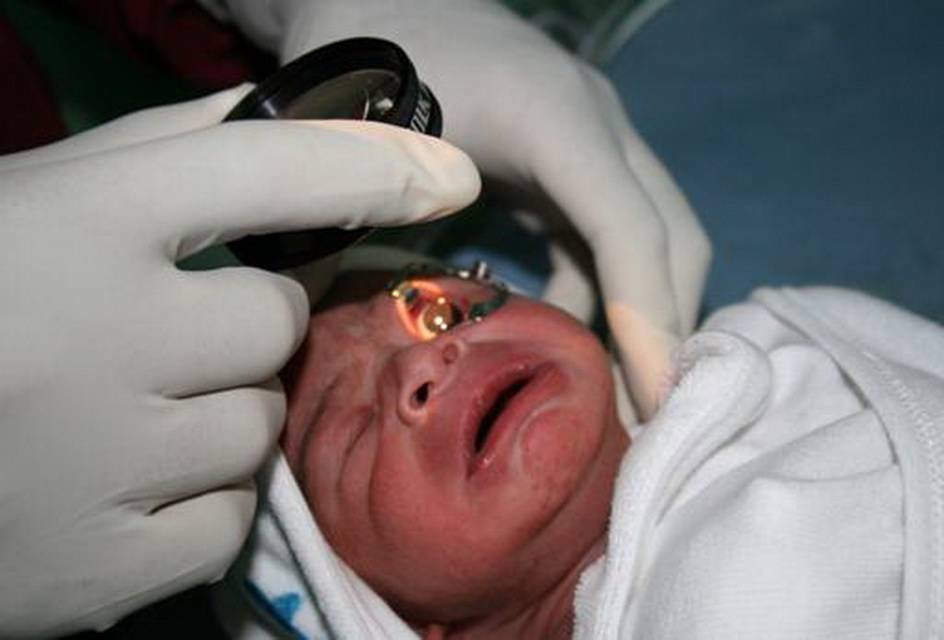
- офтальмоскопия при расширении зрачка;
- обследование с помощью ультразвука;
- диафаноскопия;
- оптическая когерентная томография.
После первого обследования младенцу назначают диагностические процедуры с частотой один раз в две недели. При наличии у младенца фоновых патологий обследование проводится через 2-3 дня. Таким способом офтальмологи следят за развитием васкуляризации – образованием сосудов сетчатки, которые не успели созреть во внутриутробный период. Медики таким образом получают возможность своевременно увидеть процесс стихийного развития патологии.
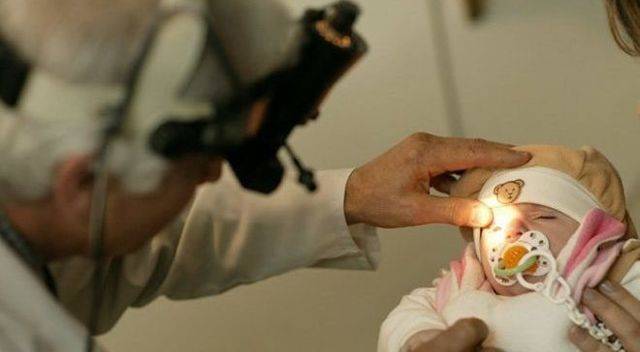
Глазное дно ребенка осматривается с помощью методики непрямой бинокулярной офтальмоскопии. Для этого используются специальные препараты, расширяющие зрачок и устройства для расширения век младенца. Первое диагностическое обследование таких новорожденных проводят в палате интенсивной терапии с использованием компьютерного оборудования. Вся информация выводится на специальные мониторы, позволяющие четко увидеть состояние сетчатки глаз младенца.
При необходимости в качестве дополнительной диагностики может использоваться ультразвуковое обследование глаз. Современная перенатальная медицина широко использует дифференциальную диагностику для выявления РН, так как часто у таких младенцев наблюдается наличие и иных сопутствующих патологи:
- частичной атрофии зрительных нервов;
- аномалий в их развитии и иных патологий.
Если в период первичной диагностики наблюдается регрессия патологии, то офтальмологические обследования проводят раз в полгода – в год до тех пор, пока ребенку не исполнится 18 лет. Это необходимо для своевременного выявления сопутствующих осложнений, вызванных РН. Особенно опасно отслоение сетчатки, которое может привести к полной потери зрения.
Дифференциальная диагностика
Такая диагностика проводится в тех случаях, когда имеются сопутствующие болезни глазного нерва у младенца. При соблюдении всех рекомендаций и учетом всех проявлений РН дифференцированная диагностика не вызывает затруднений при активном протекании заболевания.
При наличии сопутствующей патологии нужно правильно дифференцировать проявления патологии, чтобы не перепутать их с проявлениями патологий центральной нервной системы. Такая диагностика позволяет выделить симптомы и формы протекания РН из общего фона ретинальных кровоизлияний, которые наблюдаются в первые часы и дни жизни ребенка поле его появления на свет при патологиях внутриутробного развития. Также такие симптомы могут проявляться после затяжных родов и у нормальных младенцев, имеющих большой вес.
Дифференциальная диагностика также необходима для определения типа рубцовых тканей и стадий РН. Использование новейших диагностических методик расширяет возможности офтальмологов и позволяет поставить точный диагноз.