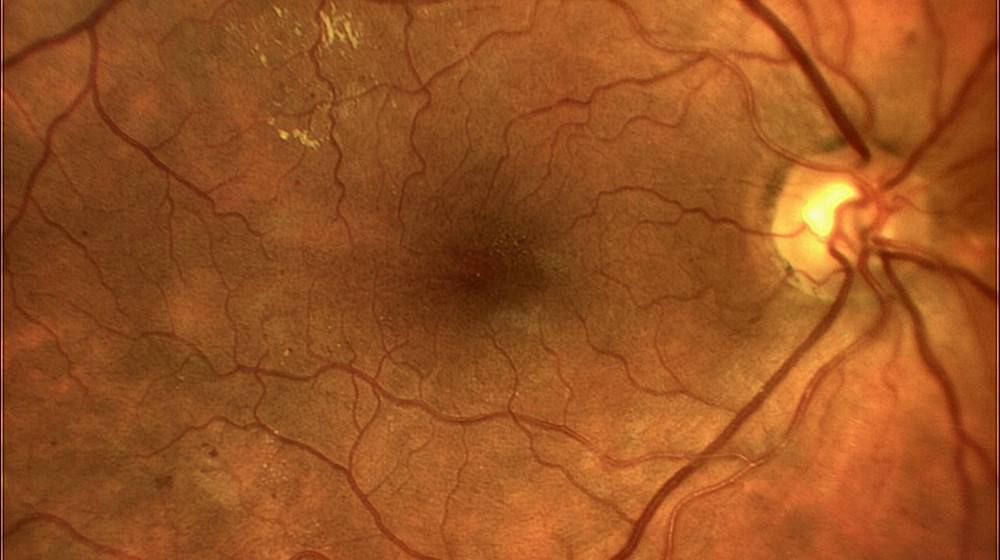
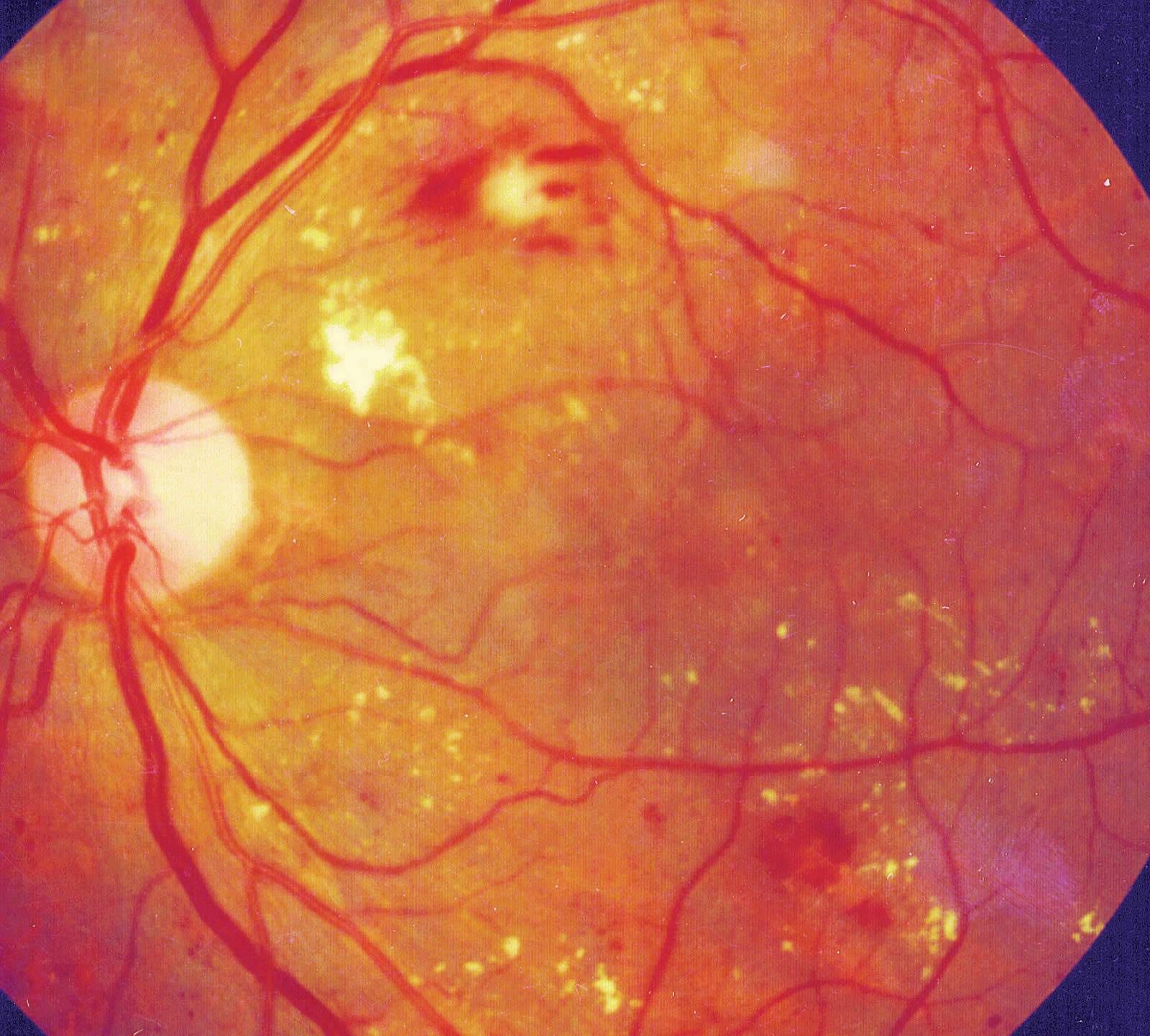
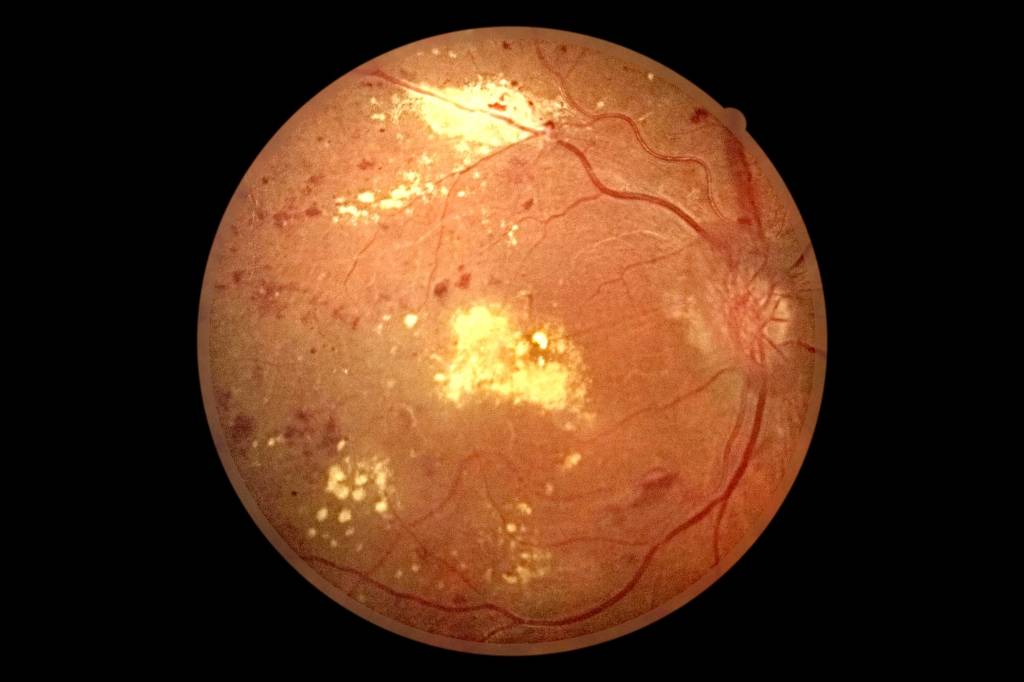
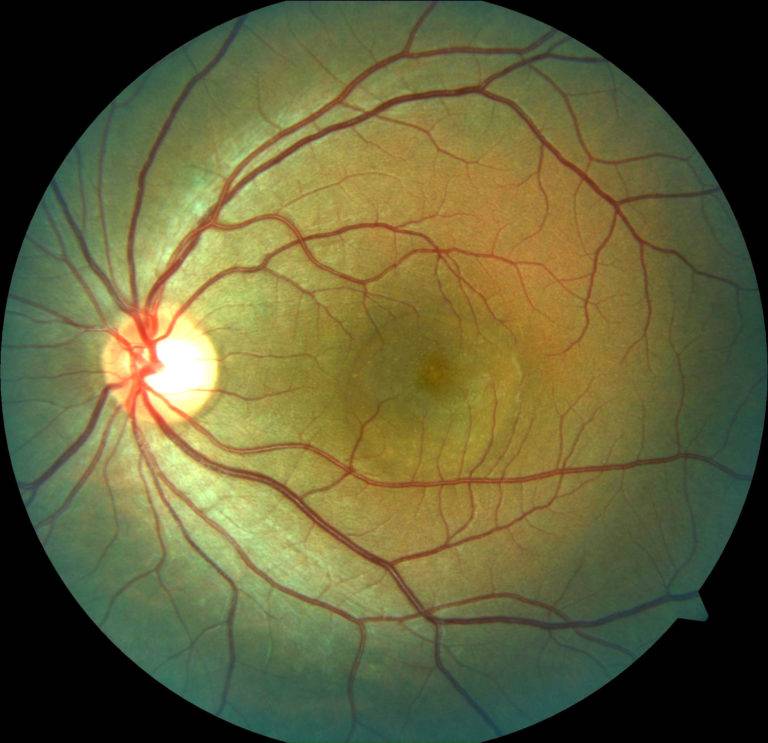
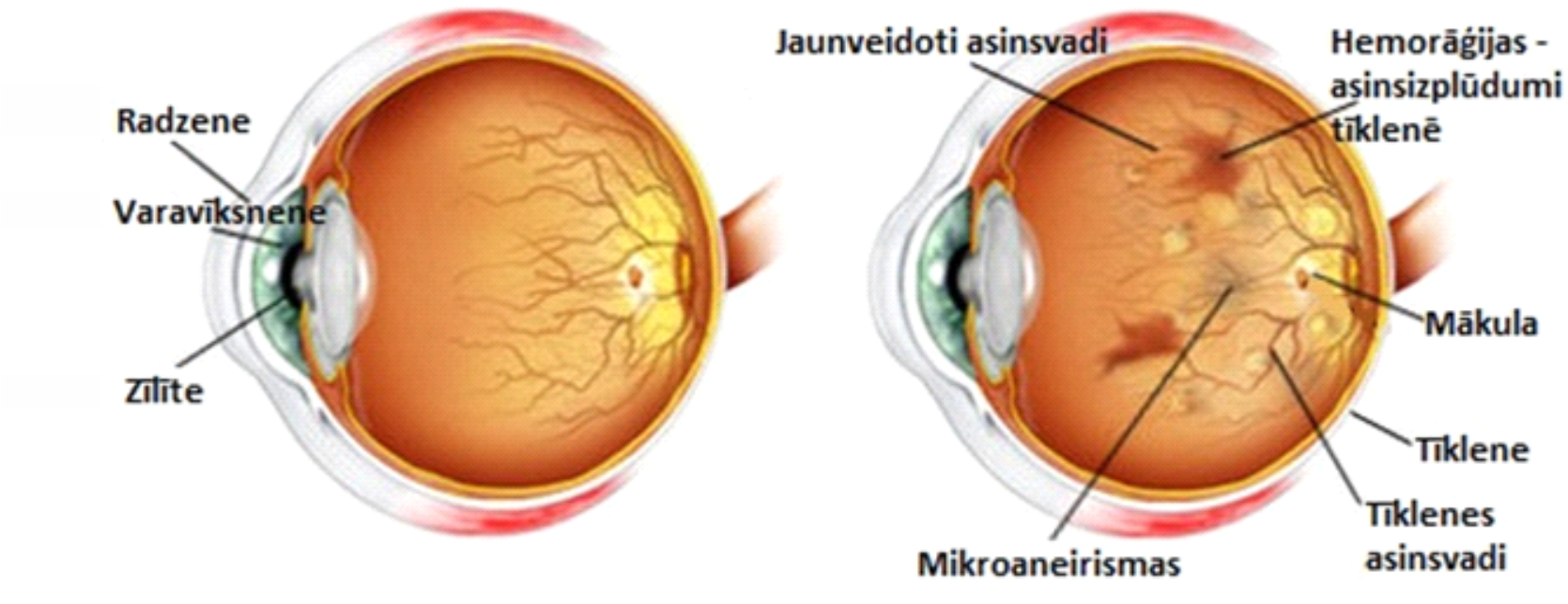
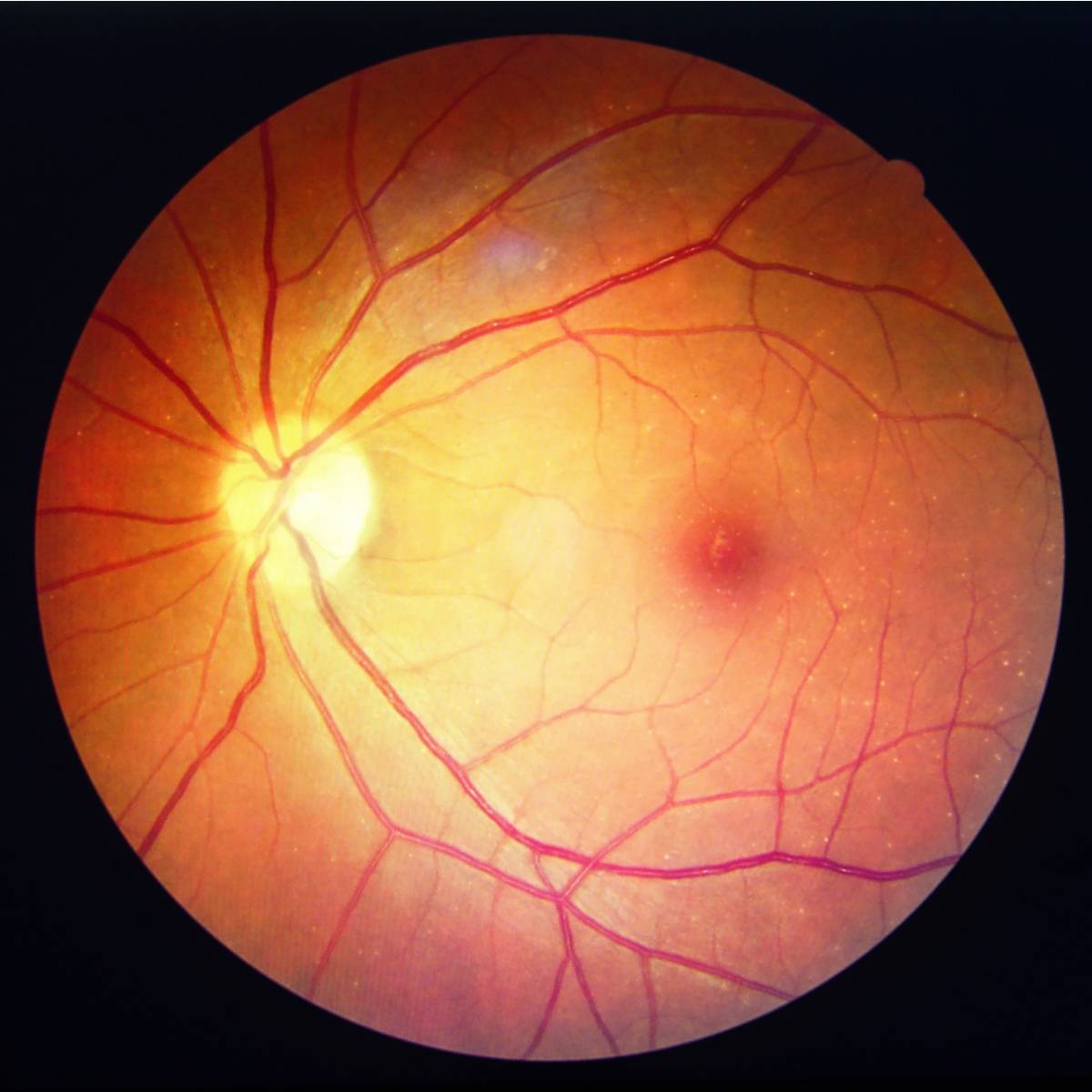
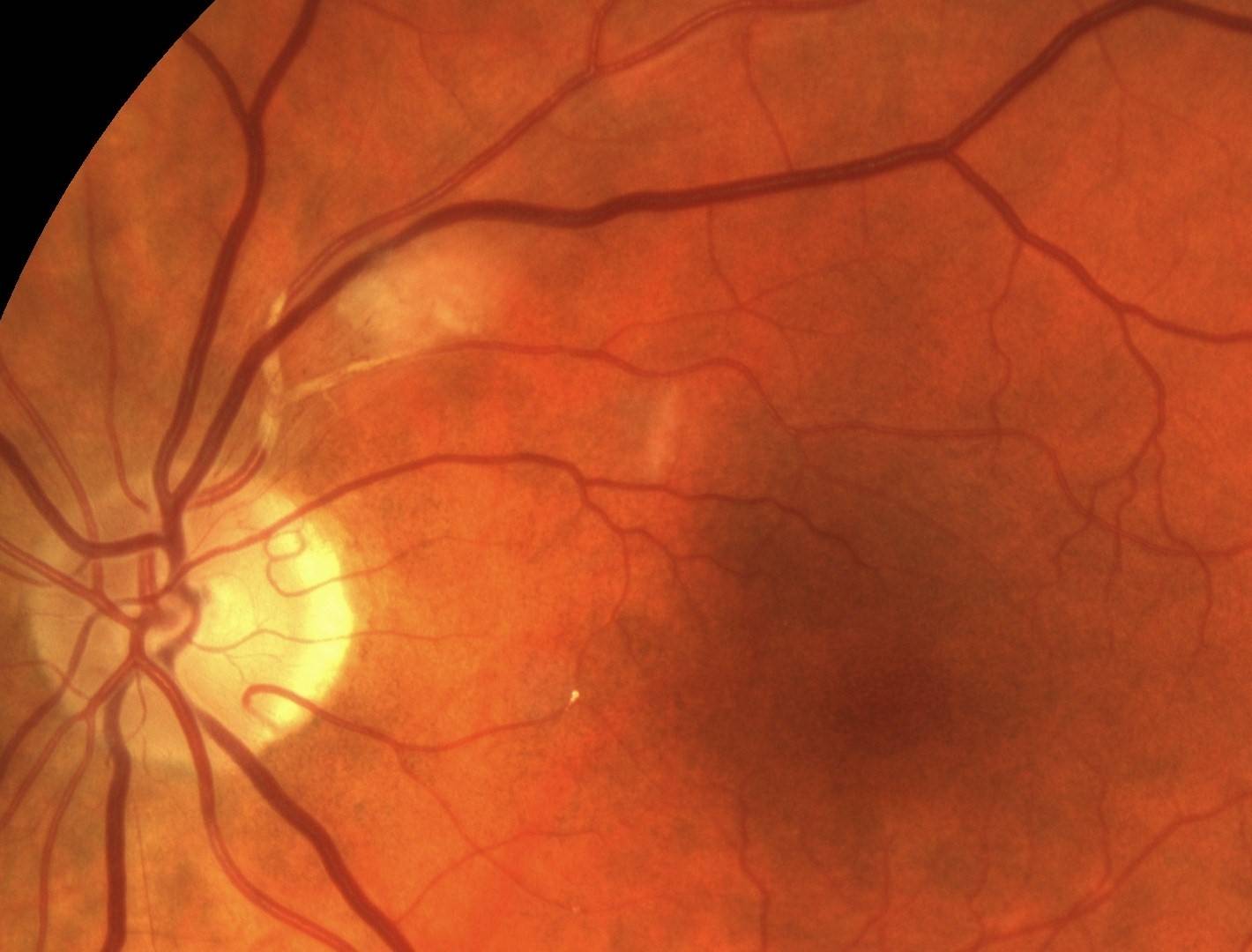
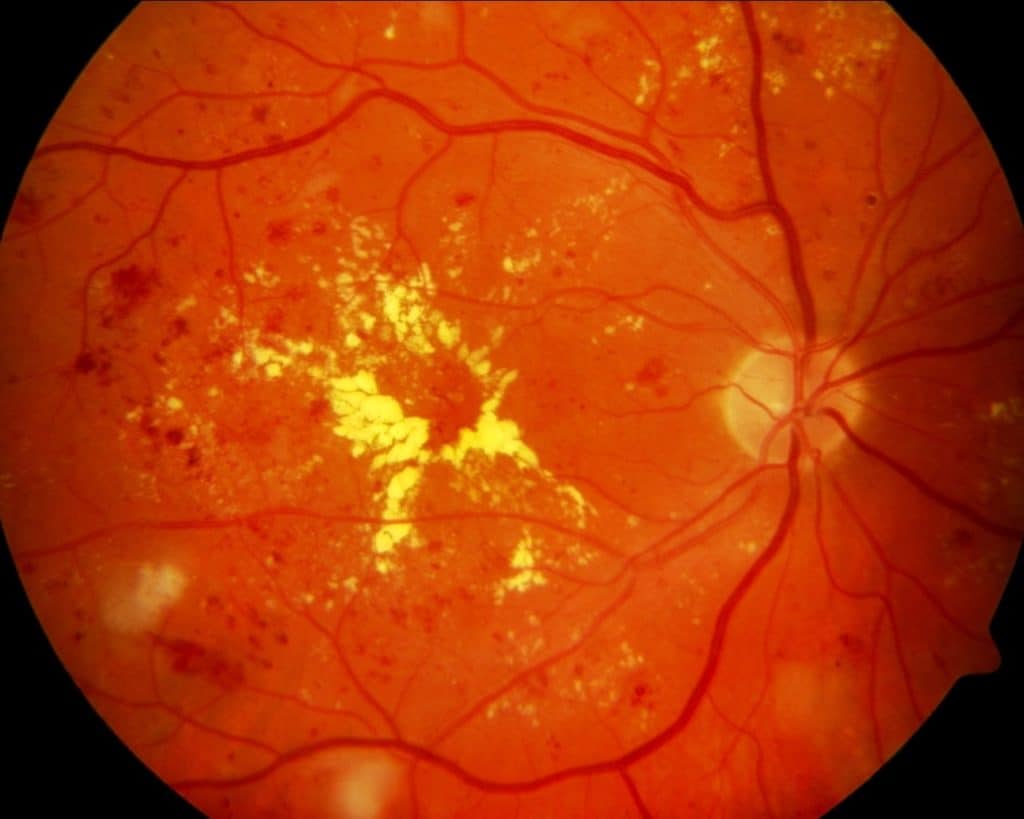
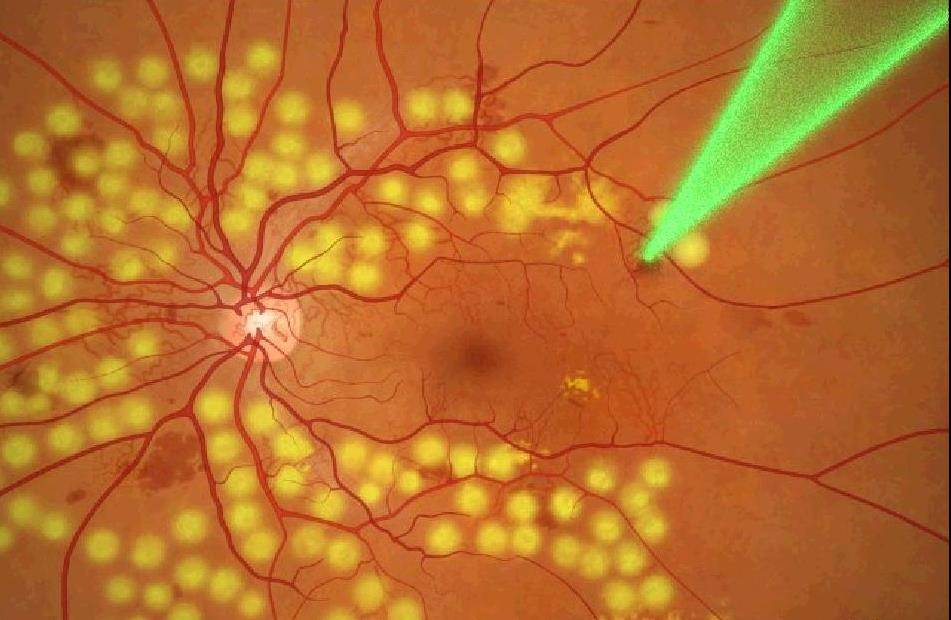
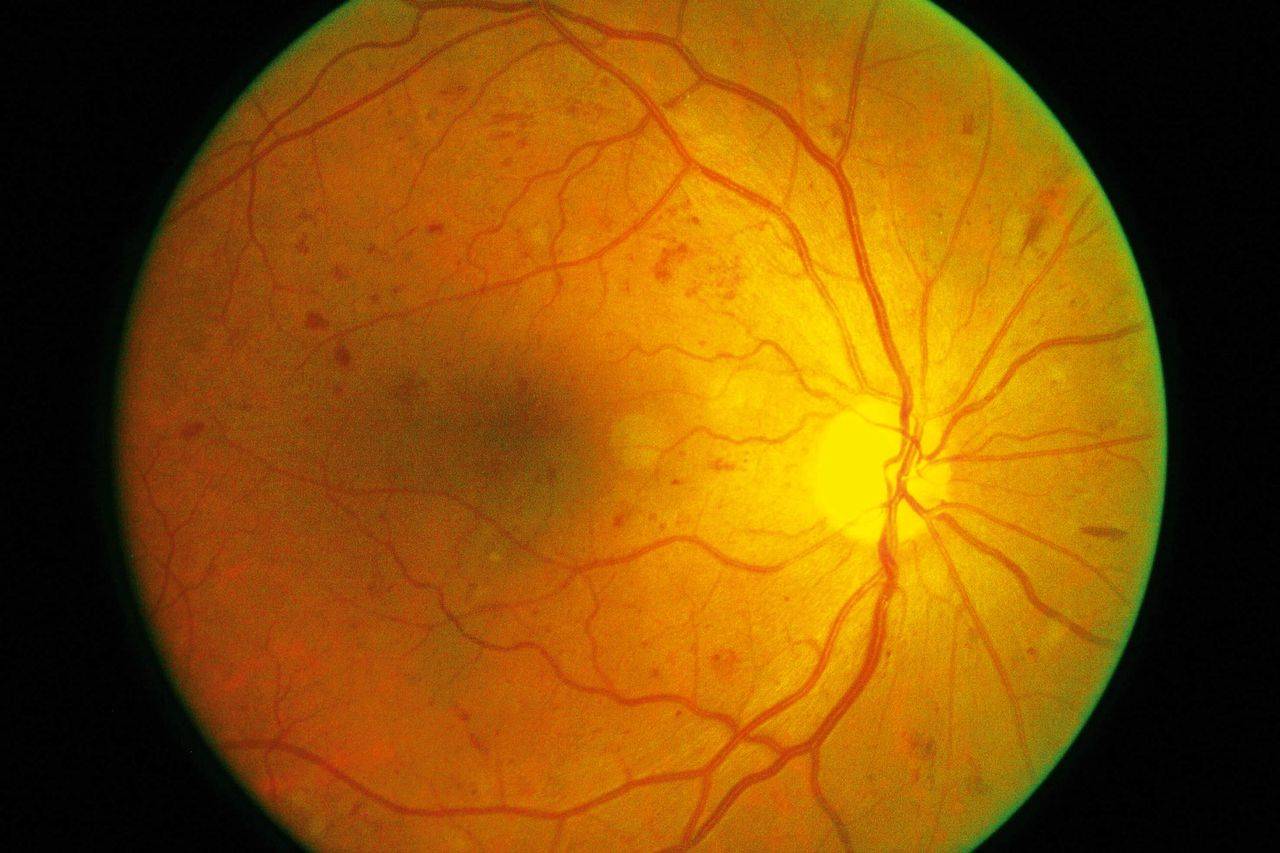
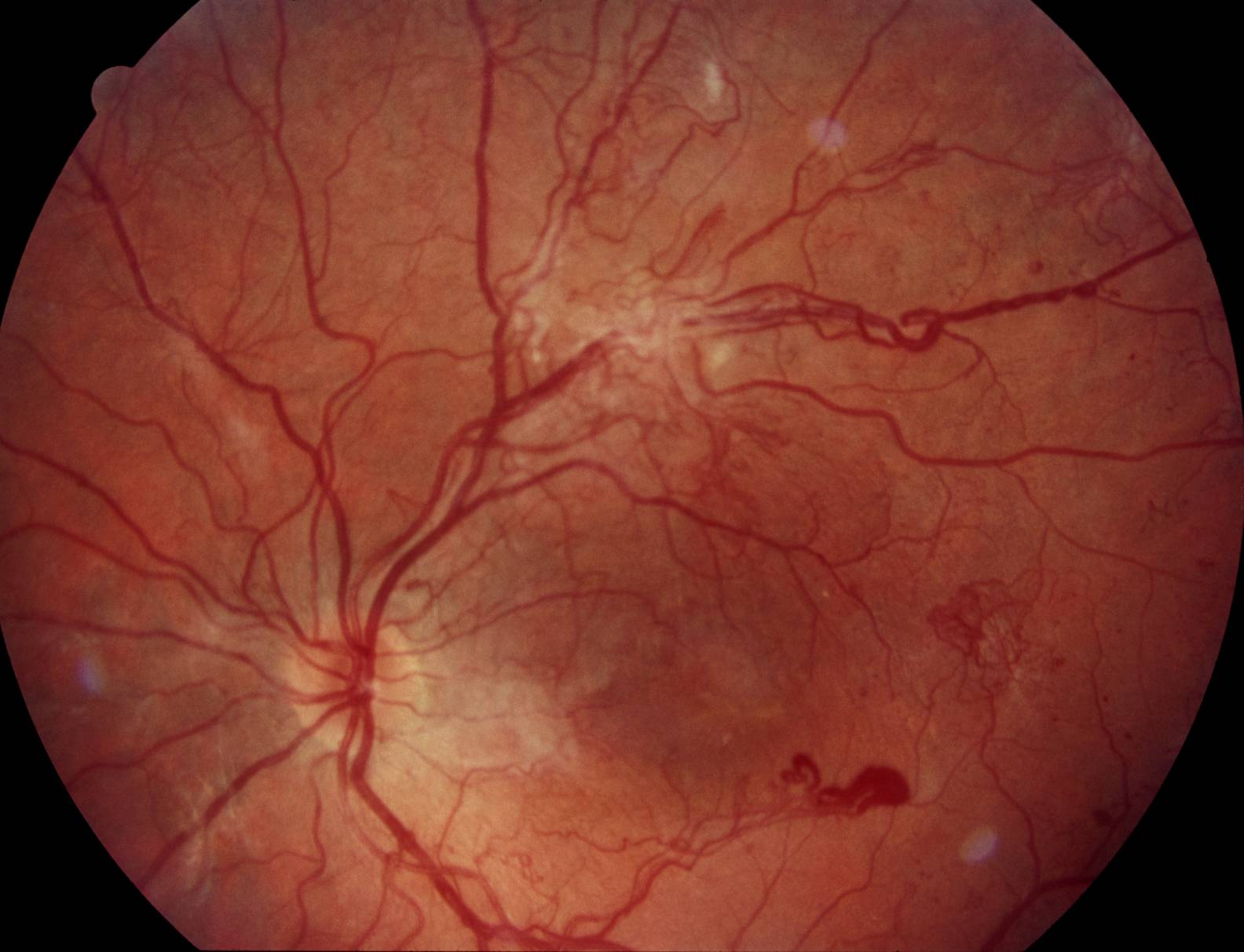
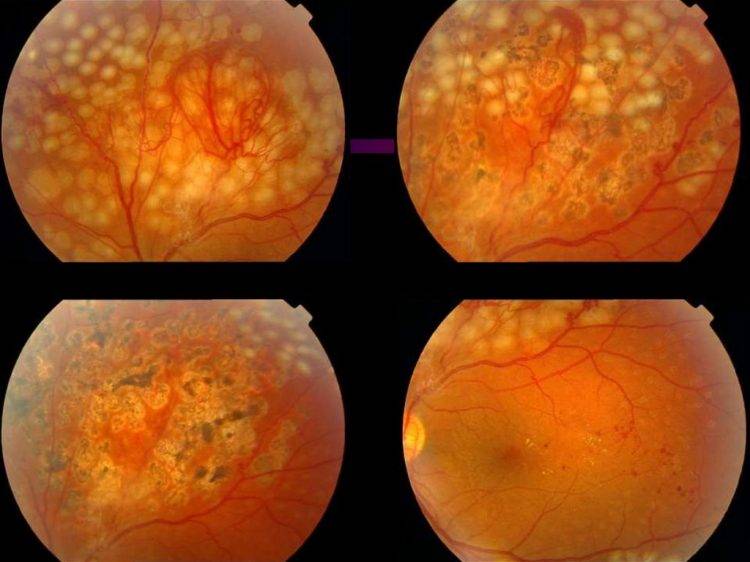
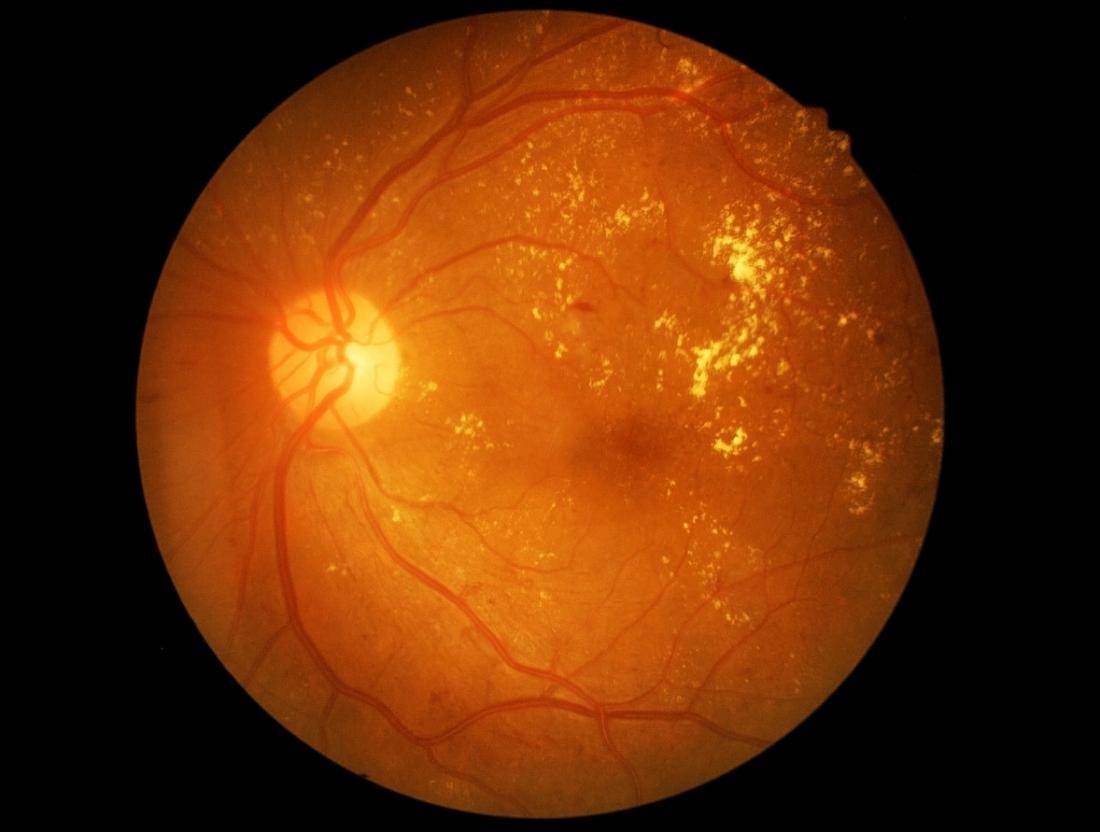
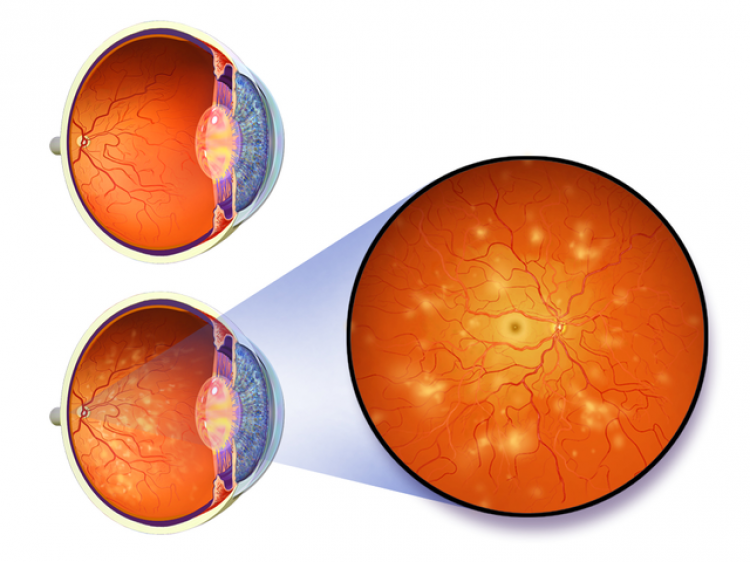
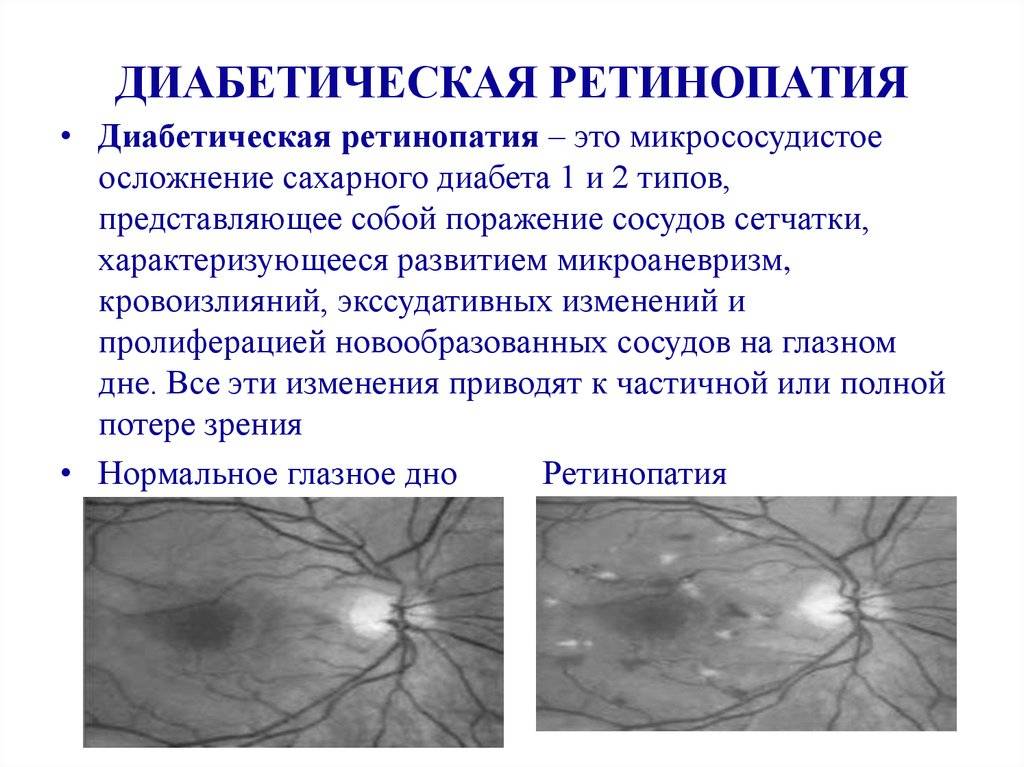
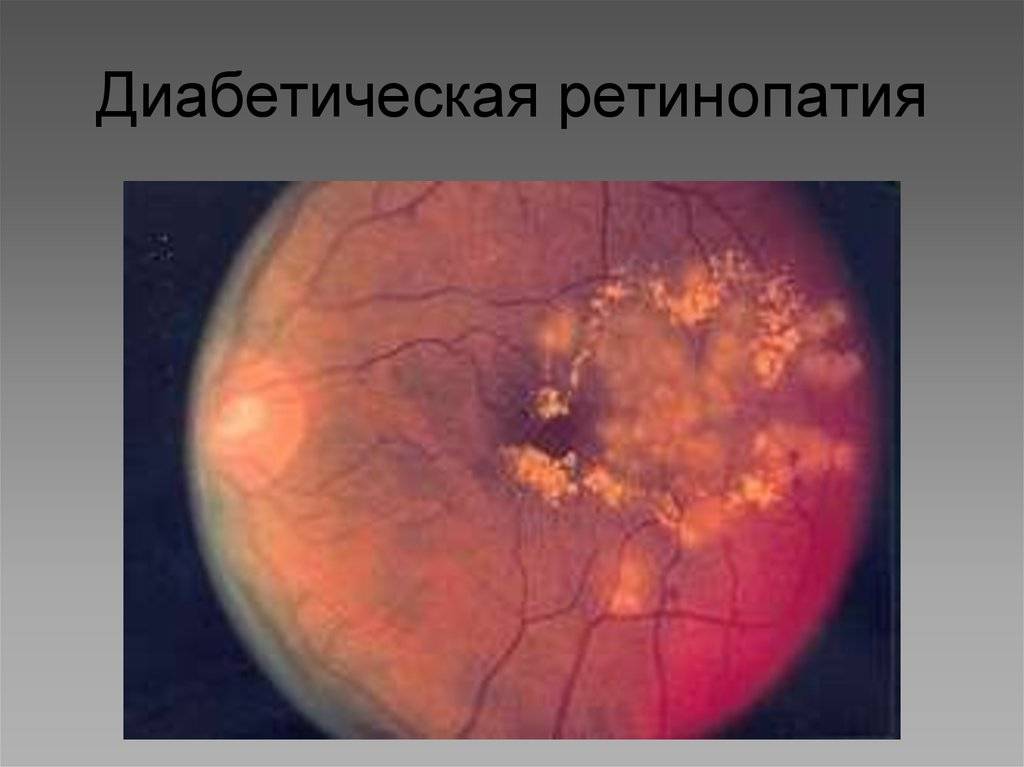
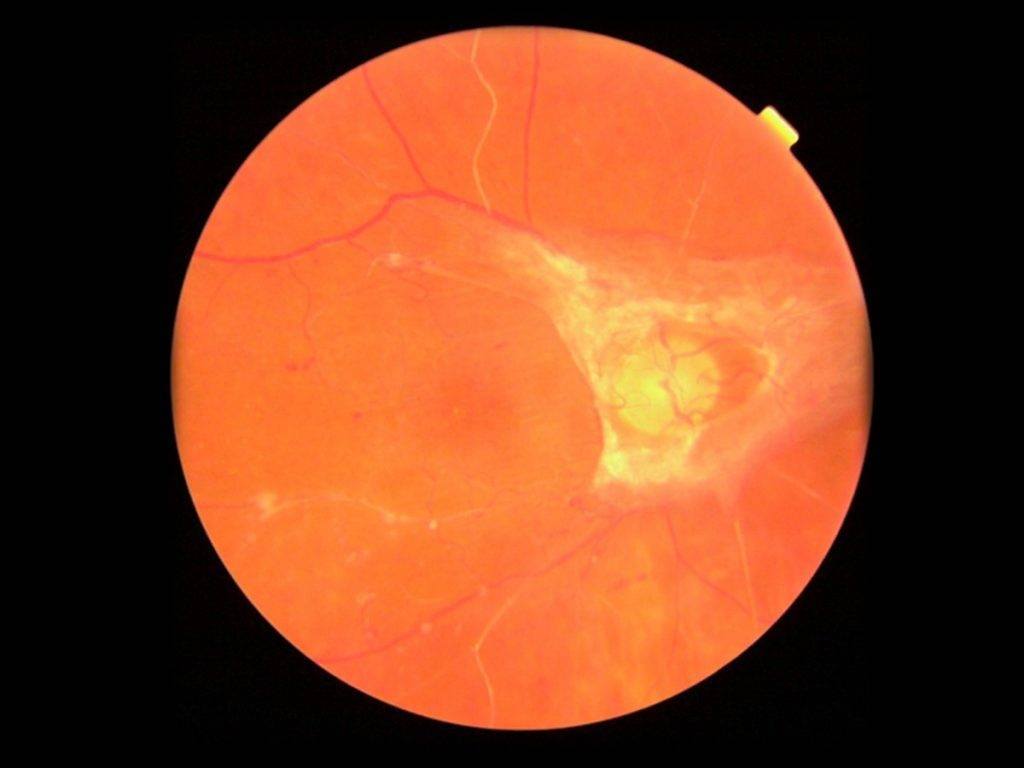
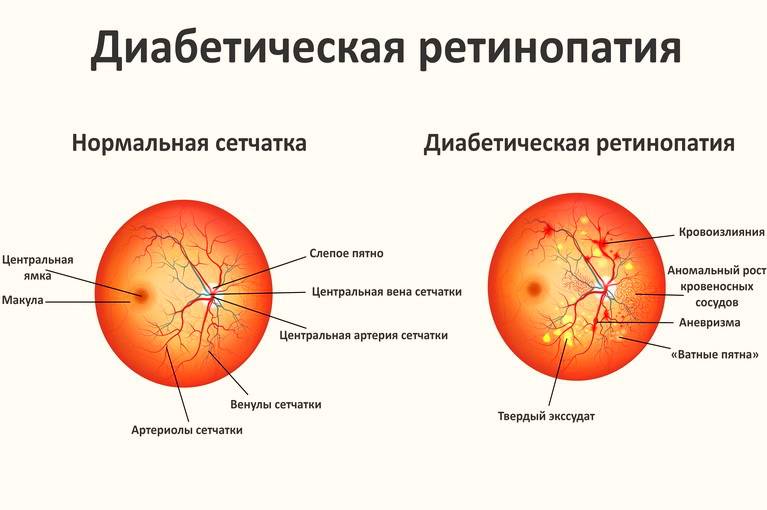
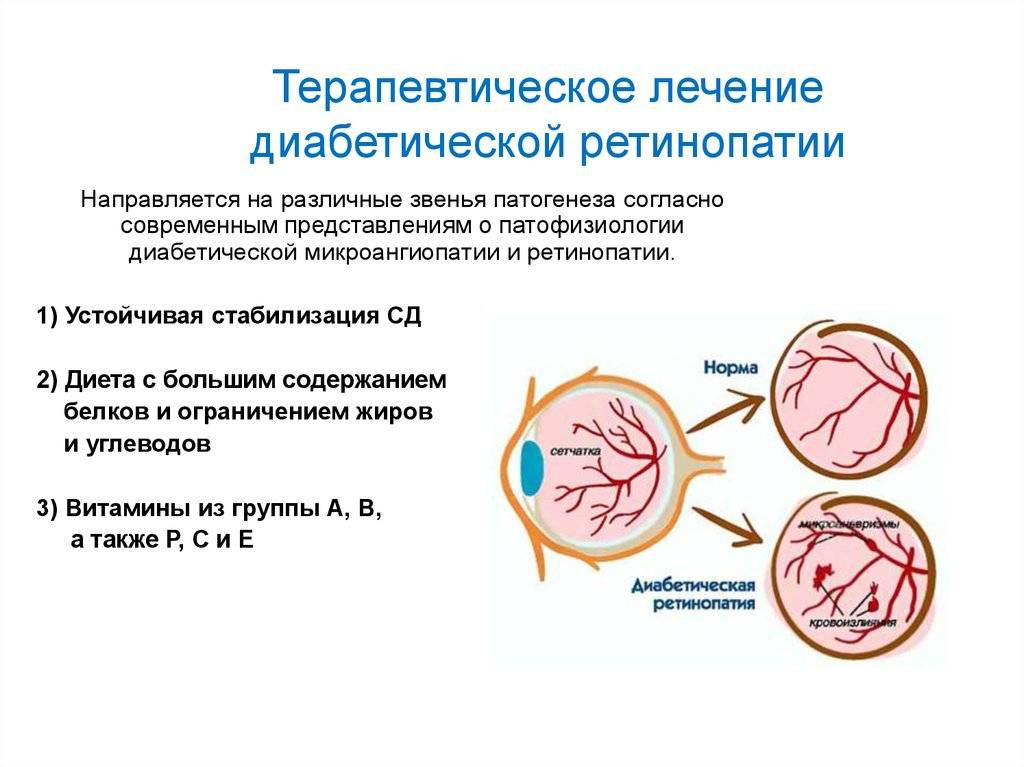
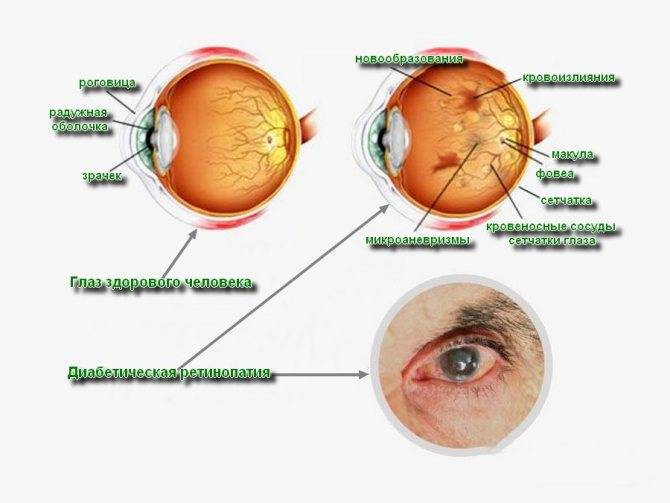
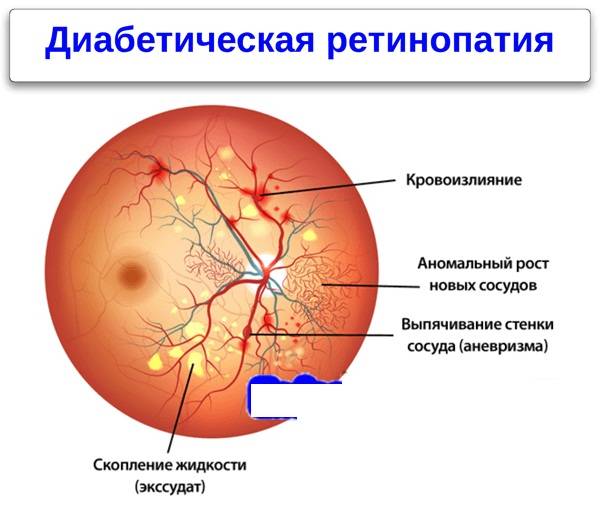
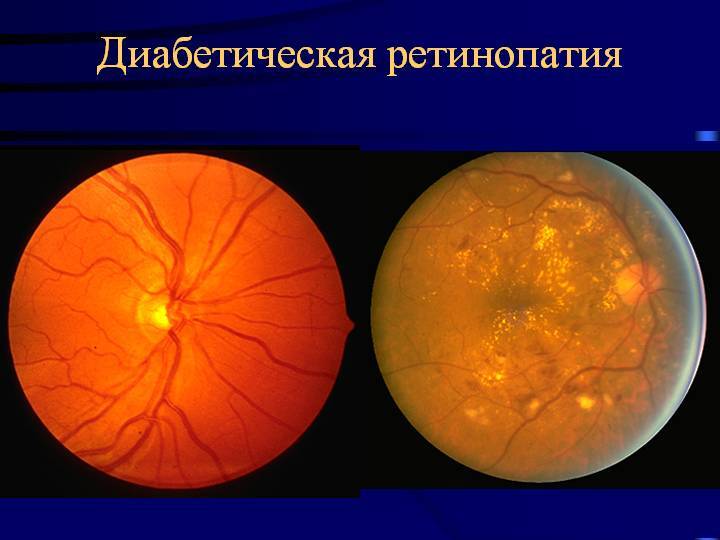
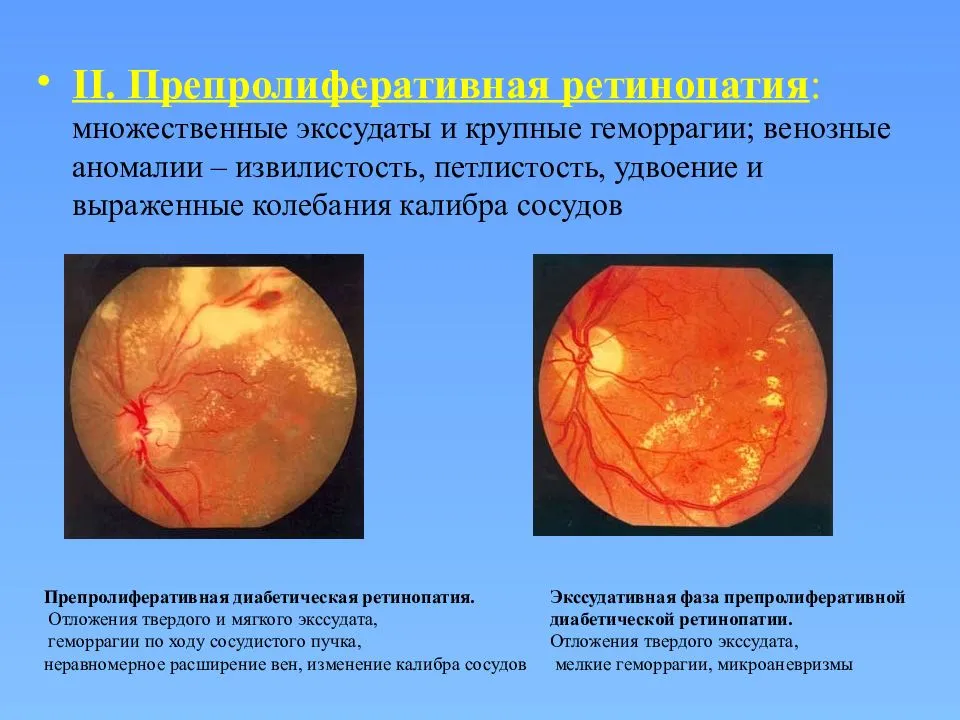
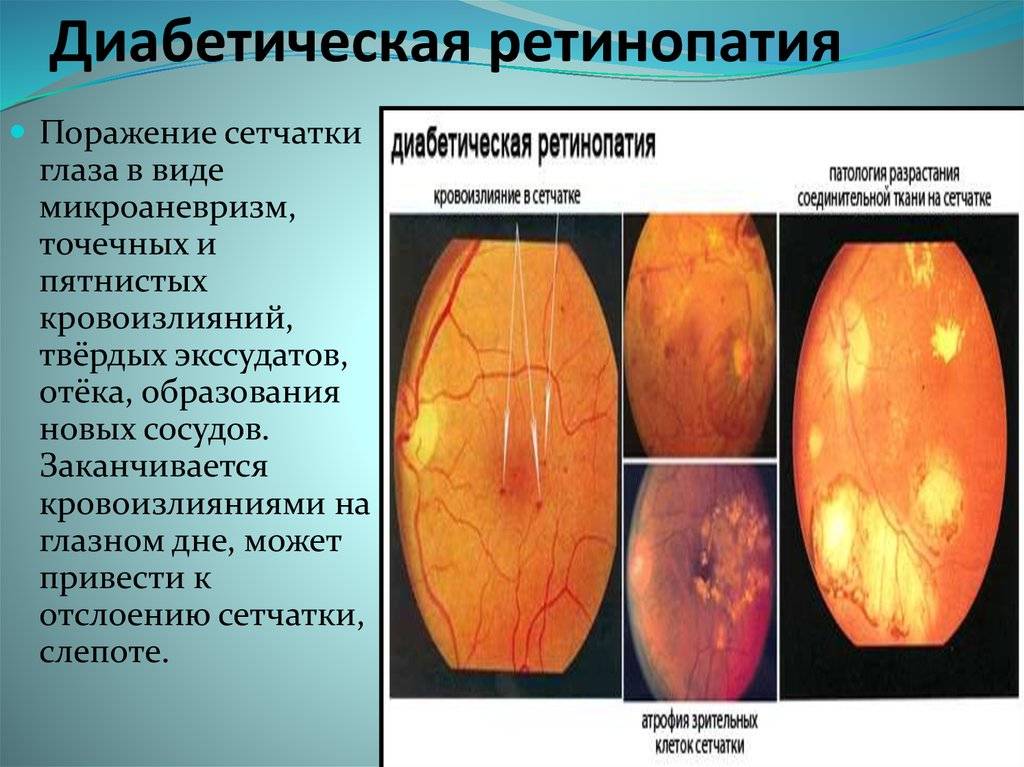
Фото заболевания
Возможно ли восстановить зрение, утраченное от ретинопатии?
Упражнения для глаз смогут только незначительно скорректировать близорукость, дальнозоркость или астигматизм. Это хороший способ избавиться от головной боли и мышечного напряжения глаз. Потеря зрения вследствие ретинопатии — другое дело. Восстановить его с помощью упражнений и «глазной зарядки» невозможно. С другой стороны, можно предупредить развитие глазных заболеваний профилактическими методами:
- Контролировать уровень артериального давления, следить за концентрацией сахара в крови и придерживаться диеты, которую порекомендовал диабетолог.
- По возможности защищать глаза от воздействия ультрафиолетовых лучей. Стараться делать перерывы в процессе чтения или работы с текстом.
- Проходить полный осмотр у врача-офтальмолога. Для людей с сахарным диабетом рекомендуется делать это не реже чем два раза в год. При первых симптомах ретинопатии или другого глазного заболевания проводить внеплановую диагностику.
Последнее особенно важно. Ретинопатия — это не единственное офтальмологическое осложнение, которое может возникнуть у пациента при сахарном диабете
Они также входят в группу риска развития катаракты и глаукомы.
Диагностика и лечение
 Начальным этапом обследования является визит к офтальмологу, который поможет идентифицировать изменения в структуре глаза. Не менее значимыми этапами скрининга следует считать визометрию, периметрию, биомикросокпию и некоторые другие обследования, которые должен осуществлять исключительно специалист.
Начальным этапом обследования является визит к офтальмологу, который поможет идентифицировать изменения в структуре глаза. Не менее значимыми этапами скрининга следует считать визометрию, периметрию, биомикросокпию и некоторые другие обследования, которые должен осуществлять исключительно специалист.
Наиболее существенное значение для идентификации этапа развития ретинопатии получила офтальмоскопическая картина. В том случае, когда идентифицируется помутнение хрусталика – специалисты настаивают на проведении УЗИ. Одним из важнейших методов визуализации сосудов в области сетчатки следует считать флюоресцентную ангиографию, которая дает возможность регистрировать кровоток в специфических сосудах
Следует обратить внимание на то, что у ангиографии имеются альтернативные варианты обследования, а именно оптическая когерентная и лазерная сканирующая томография данной области. Это дает офтальмологу идентифицировать наличие пролиферативной диабетической ретинопатии и каких-либо других форм заболевания
Также не следует забывать об инсулине, гликозилированном гемоглобине и некоторых других показателях. Не менее правильно будет постоянно проверять показатели артериального давления – все это вместе даст возможность начать максимально полноценную терапию.
Говоря о характеристиках восстановительного процесса, необходимо обратить внимание на:
необходимость корректировки возникающих нарушений в рамках метаболизма, обеспечение контроля за соотношением липидов;
возникает потребность в проведении максимально тщательного контроля показателей гликемии и глюкозурии
Не менее важно подобрать подходящие в индивидуальном порядке ангиопротекторы и другие лекарственные средства;
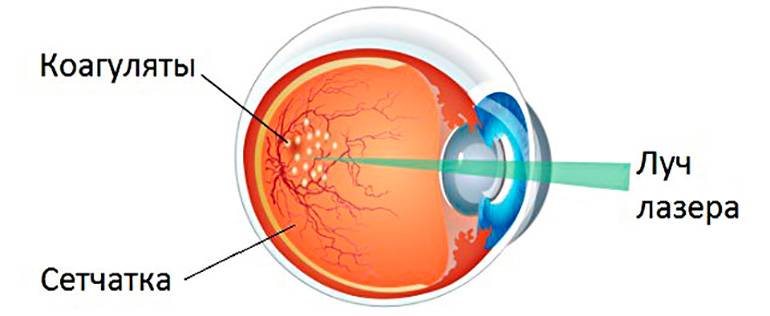
пациентам, у которых идентифицирована была прогрессирующая форма заболевания, назначается лазерная коагуляция сетчатки
Следует обратить внимание на то, что у данного вида вмешательства имеется несколько разновидностей, которые применяются в зависимости от особенностей в состоянии здоровья диабетика и прогрессирования недуга.. Если отмечается продолжительное помутнение оптических сред глаза, заменой лазерной коагуляции является специфическая транссклеральная криоретинопексия
Она основывается на деструкции ненормальных областей сетчатки за счет холода
Если отмечается продолжительное помутнение оптических сред глаза, заменой лазерной коагуляции является специфическая транссклеральная криоретинопексия. Она основывается на деструкции ненормальных областей сетчатки за счет холода.
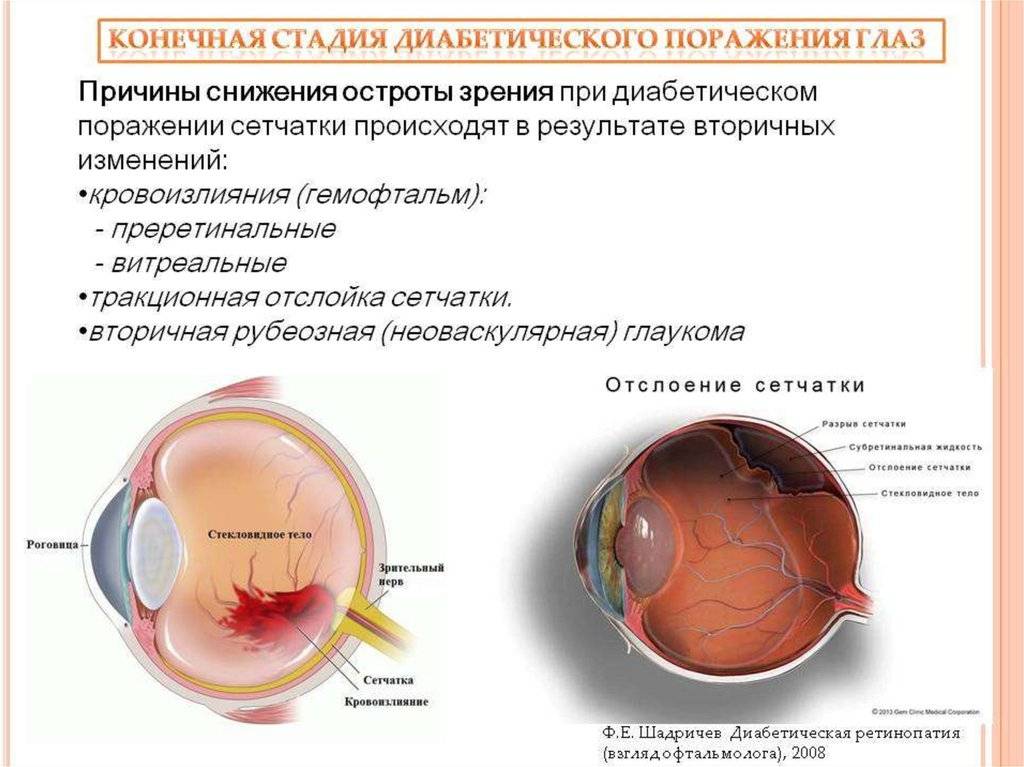
В рамках формирования специфической пролиферативной ретинопатии в тяжелой стадии (и при наличии осложнений в виде гемофтальма, тракции макулы или отслойкой сетчатки) осуществляют витрэктомию. В ходе применения представленной методики проводится удаление крови, а само по себе стекловидное тело подвергается рассечению соединительнотканных тяжей и проводится прижигание кровоточащих сосудов. Именно таким должно быть лечение заболевания, учитывая всю его специфичность, проводиться оно должно исключительно специалистом
Не менее серьезное внимание необходимо обращать на внедряемые профилактические мероприятия
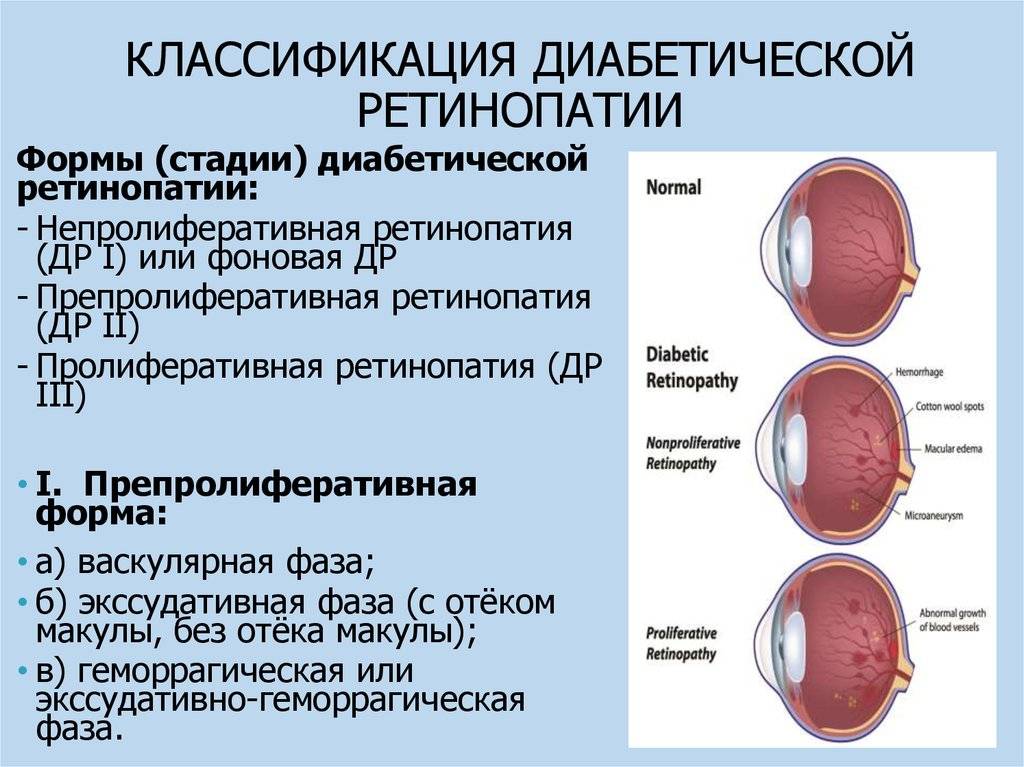
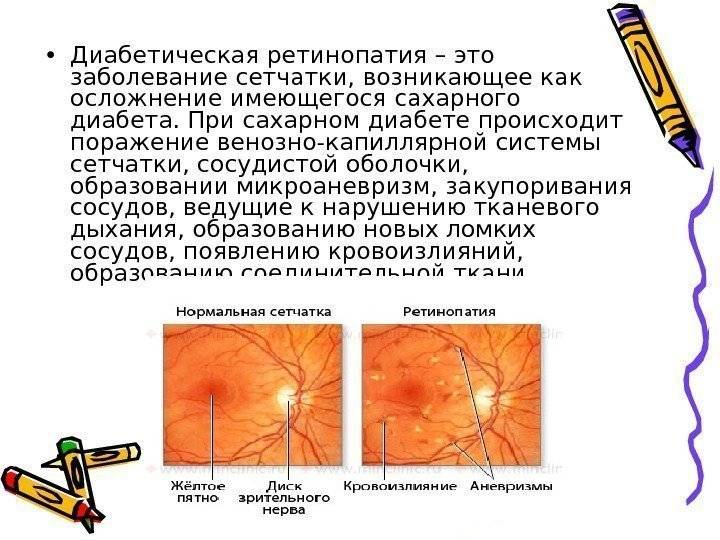
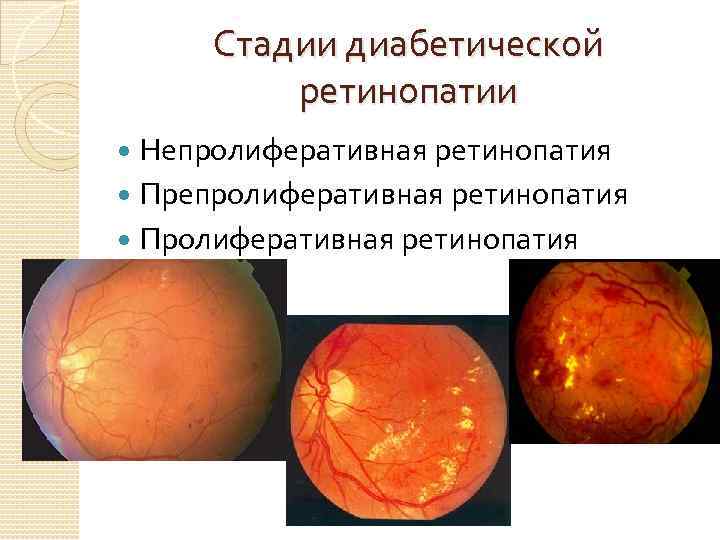
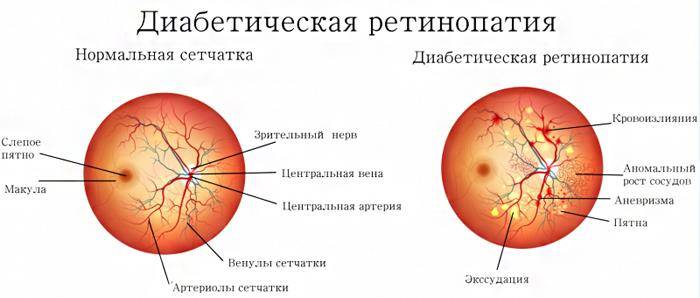
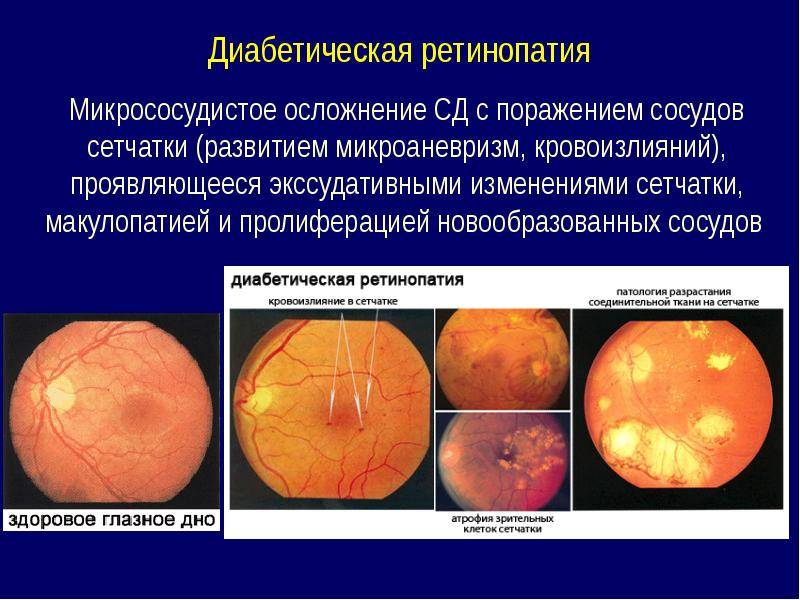
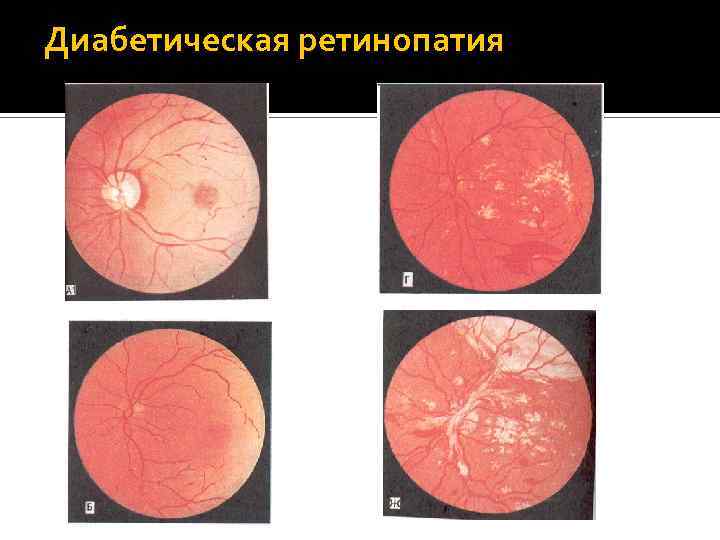
Стадии диабетической ретинопатии
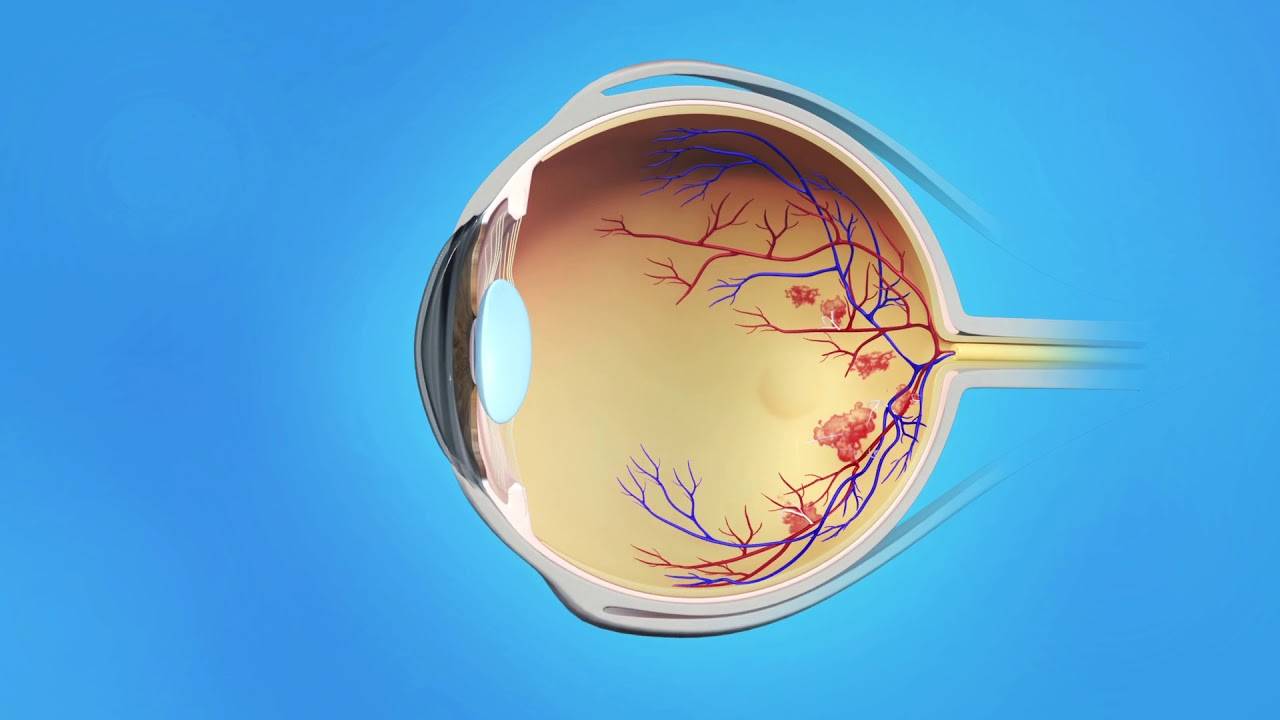
Диабетическая ретинопатия развивается постепенно с течением времени. Если у вас диагностирована диабетическая ретинопатия после диабетического скрининга, изменения образа жизни и/или лечение могут снизить риск усугубления вашего состояния.
Основные стадии диабетической ретинопатии описаны ниже. Вы не обязательно будете испытывать все это.
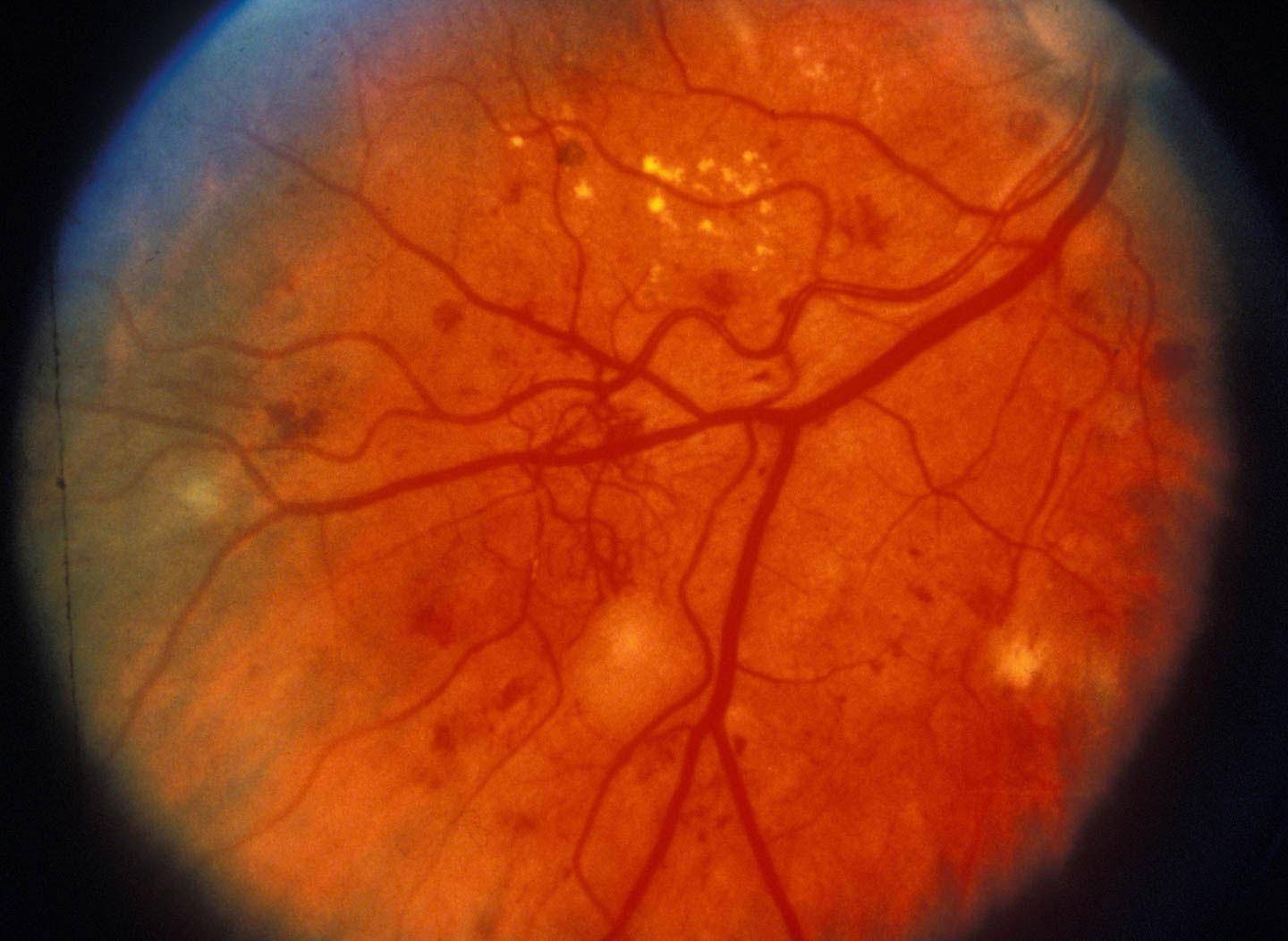
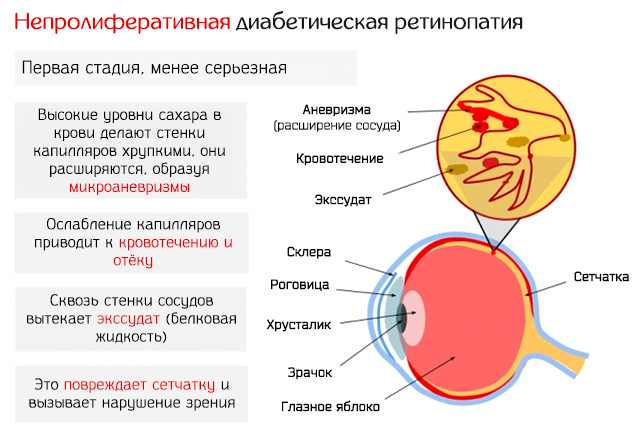
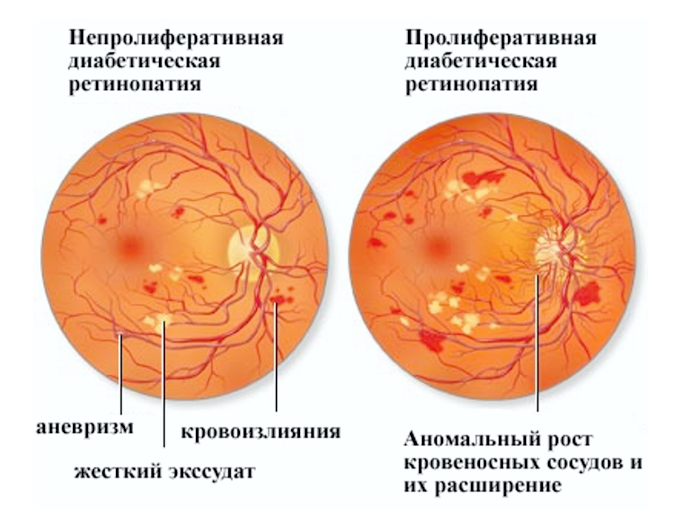
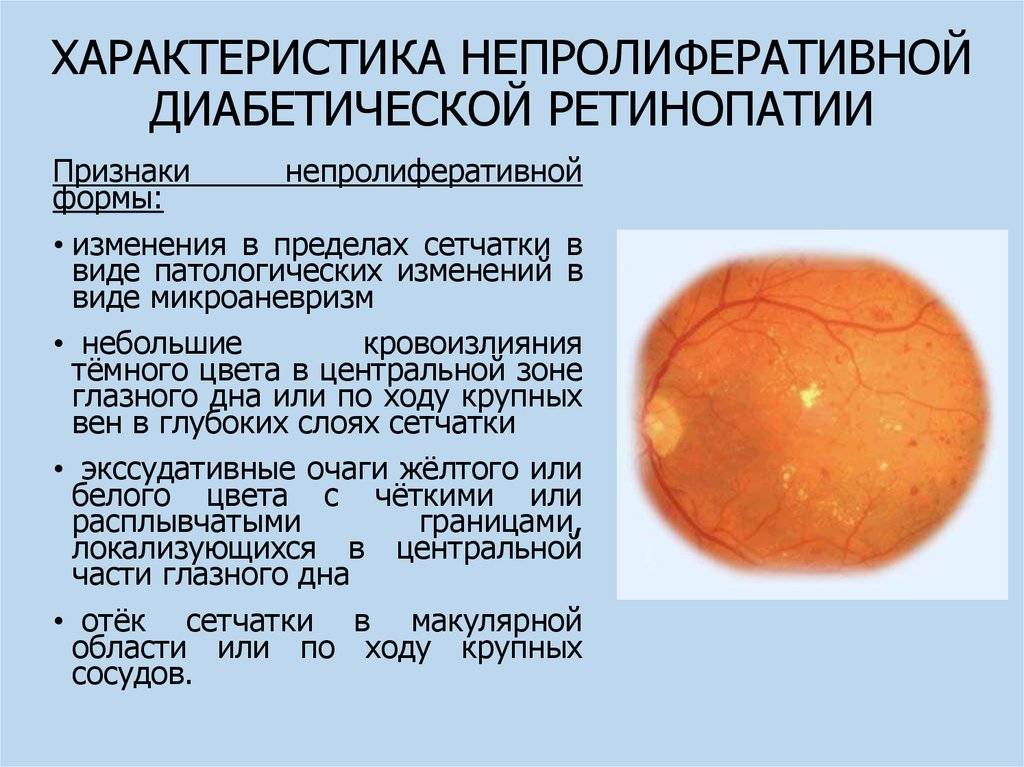
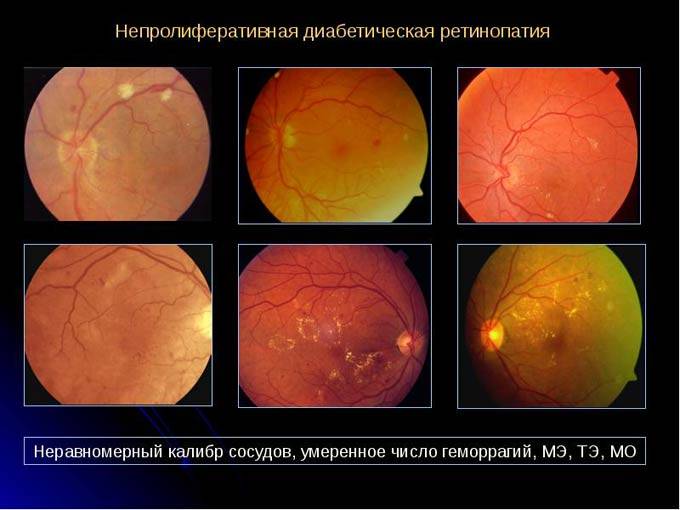
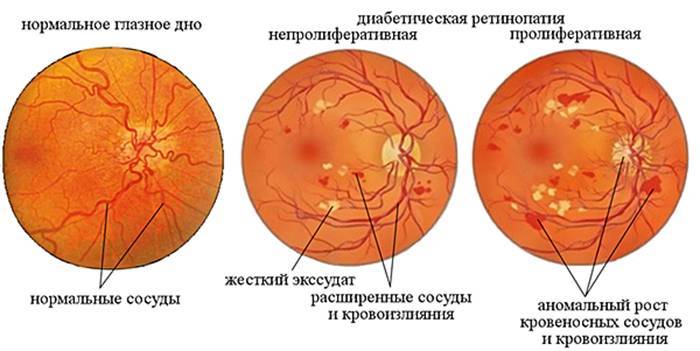
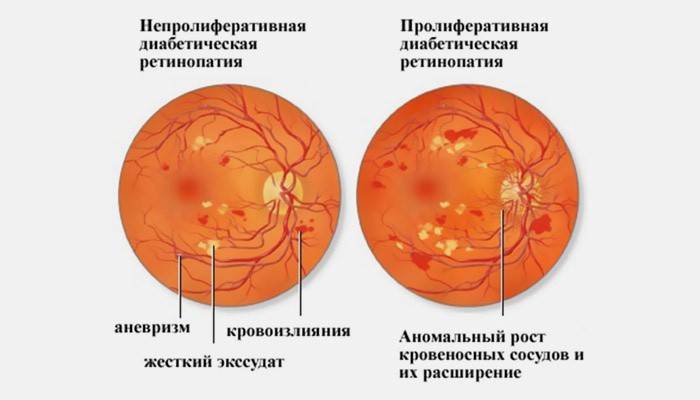
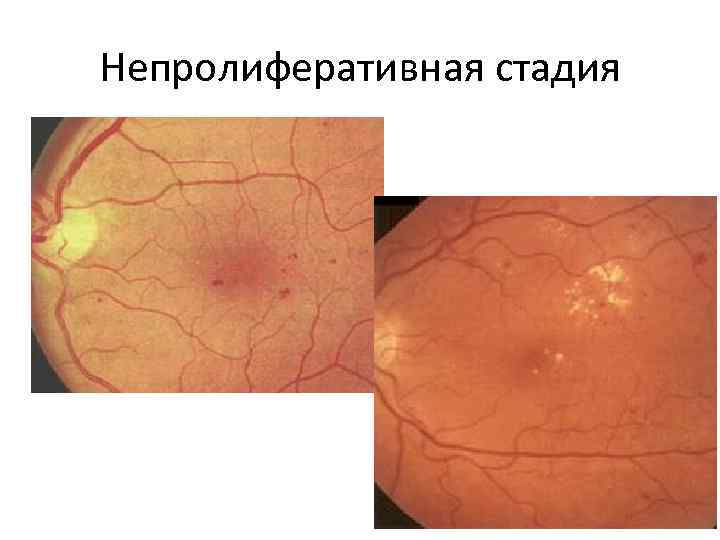
Первая стадия: непролиферативная (фоновая) ретинопатия
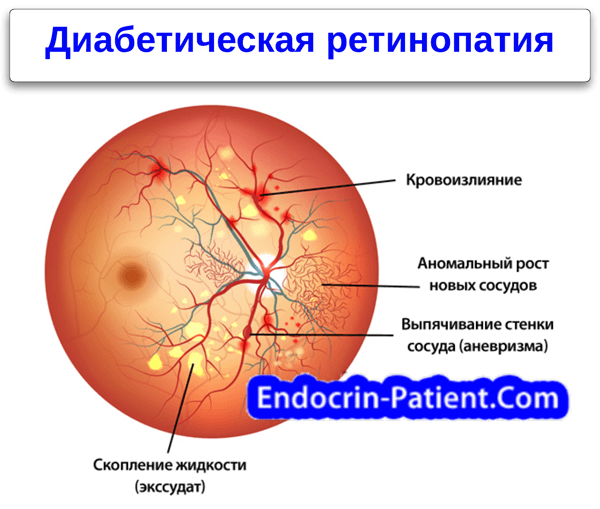
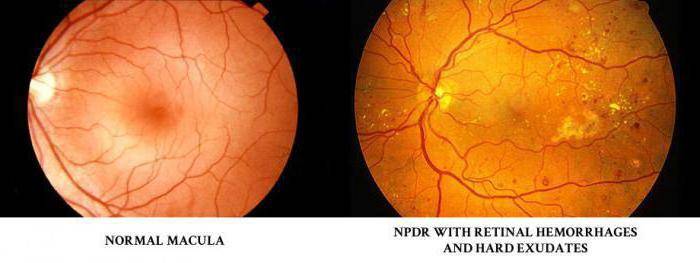
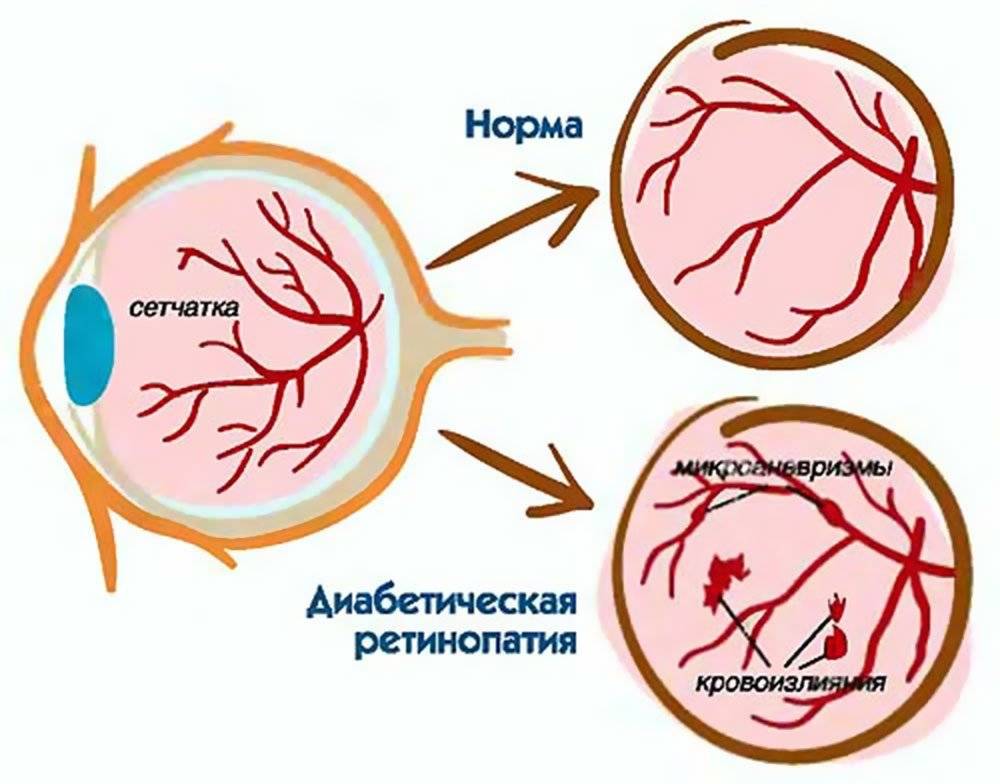
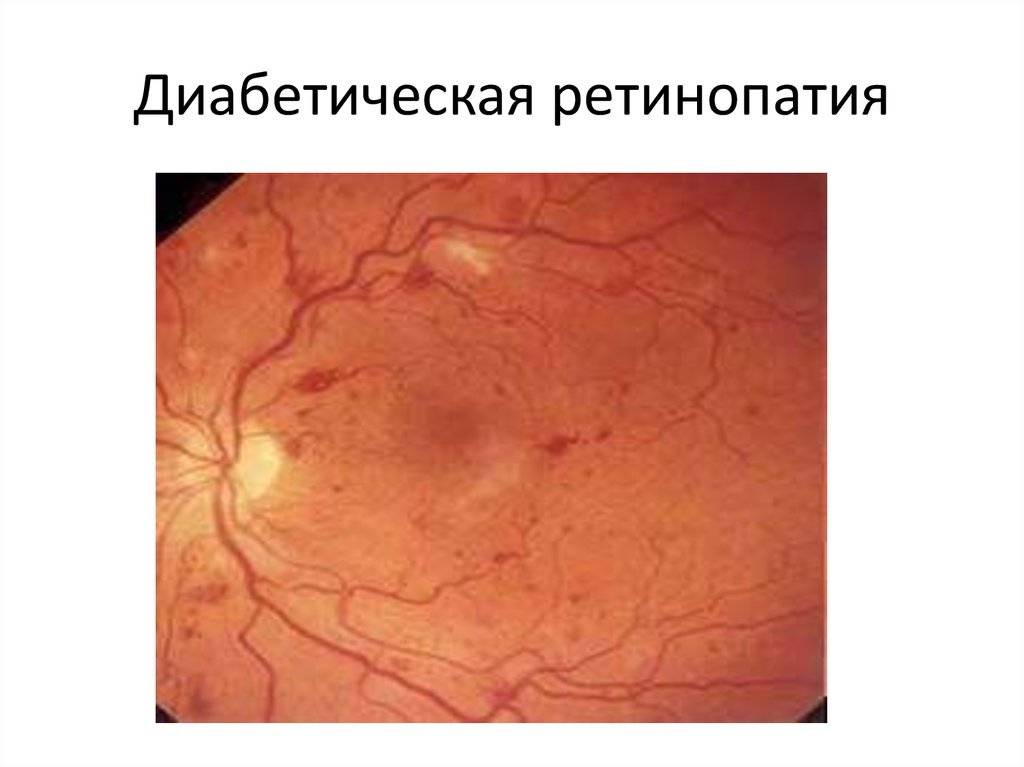
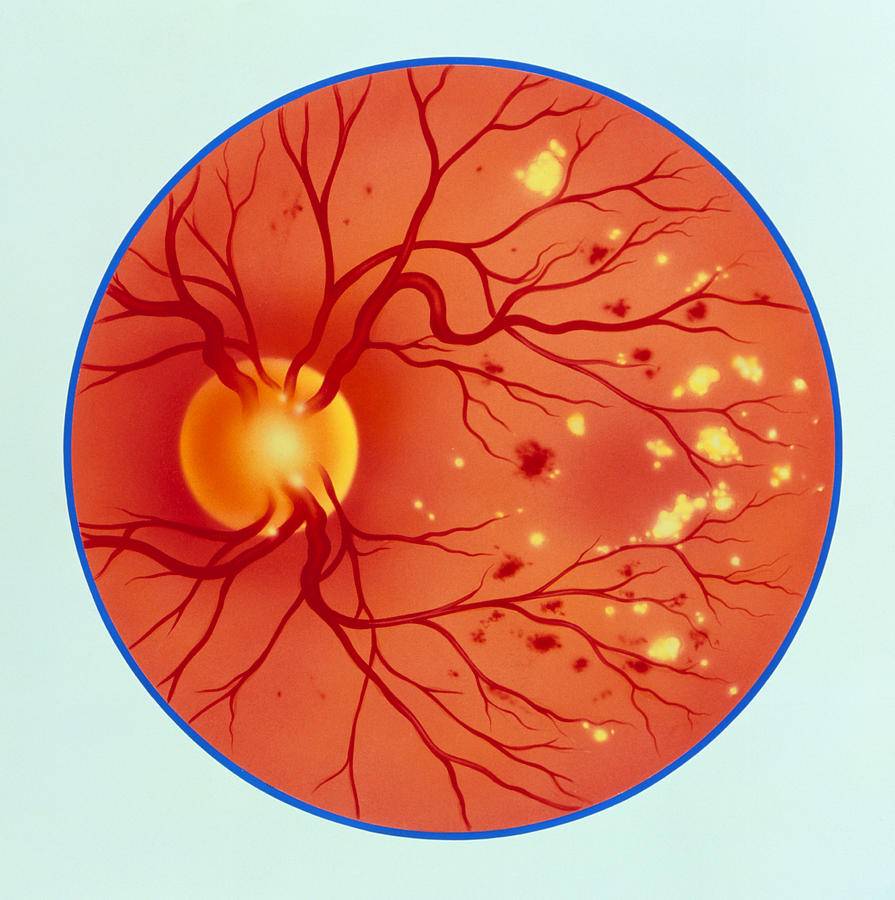
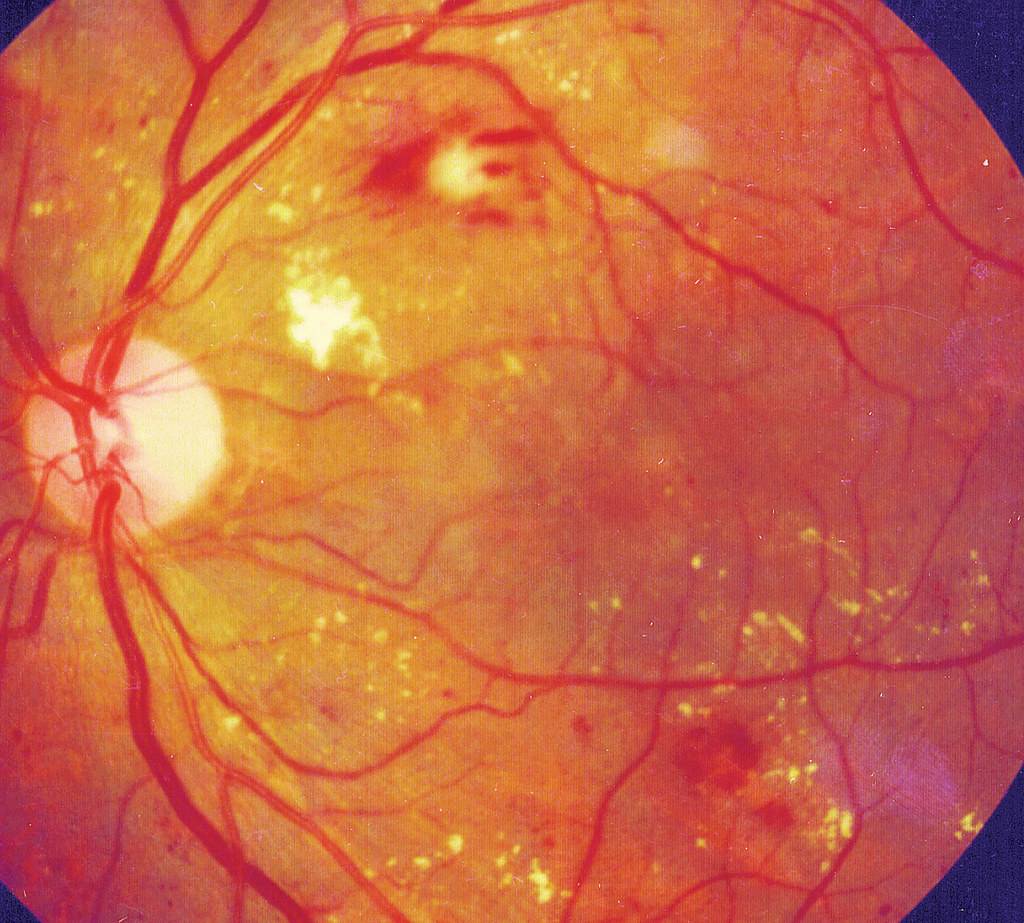
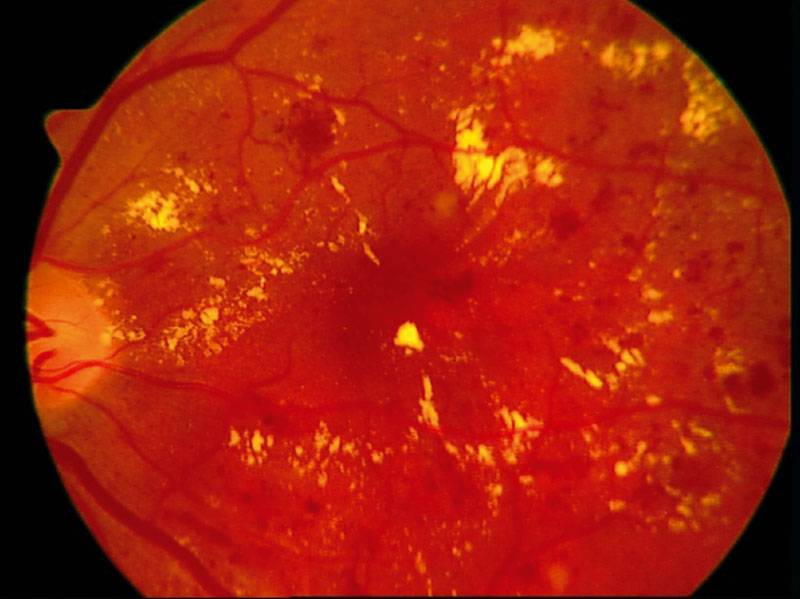
Характеризуется наличием в сетчатке глаза патологических изменений в виде крошечных выпуклостей в мелких кровеносных сосудах (микроаневризмы), что может привести к незначительным кровоизлияниям в глаз. Это состояние очень распространено среди людей с сахарным диабетом.
На данной стадии:
- Ваше зрение не затронуто, хотя вы подвергаетесь более высокому риску развития проблем со зрением в будущем.
- Вам не нужно лечение, но вам нужно позаботиться о том, чтобы эта проблема не ухудшалась.
- Риск того, что ваше состояние достигнет следующих стадий в течение трех лет составляет более 25%, если затронуты оба ваших глаза.
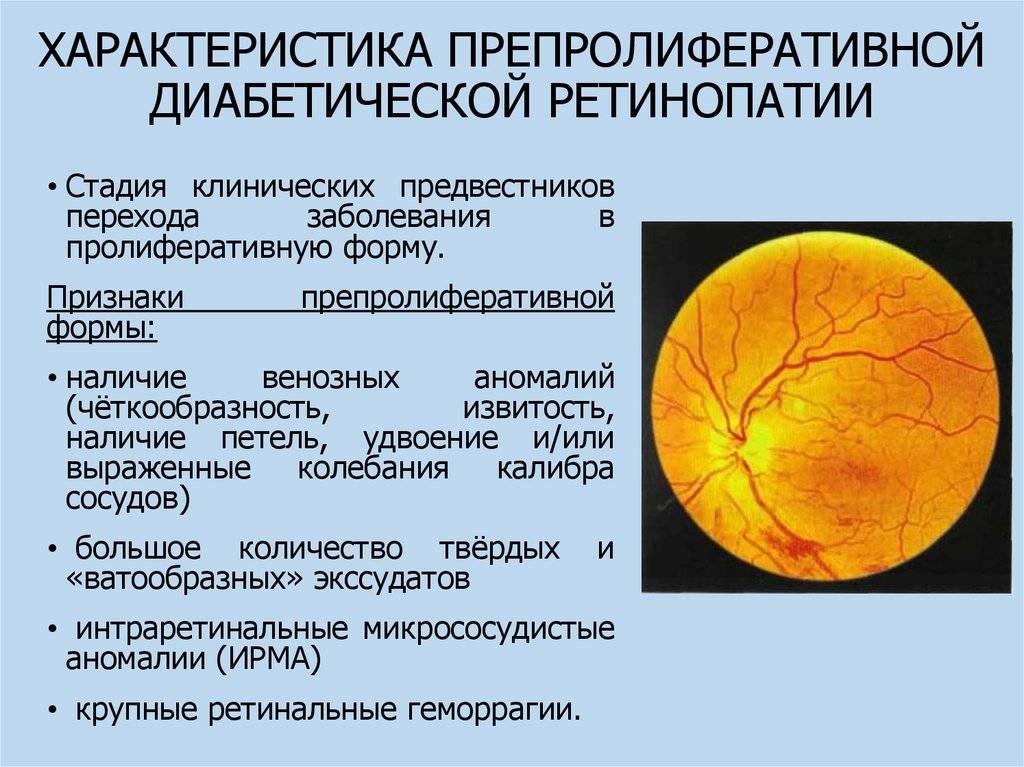
Вторая стадия: препролиферативная ретинопатия
Характеризуется наличием венозных аномалий в сетчатке глаза, включая ретинальные кровоизлияния.
На данной стадии:
- Существует высокий риск того, что ваше зрение в конечном итоге может ухудшиться.
- Вам, как правило, рекомендуется проходить более частые скрининговые тесты – каждые три или шесть месяцев, чтобы контролировать состояние здоровья ваших глаз.
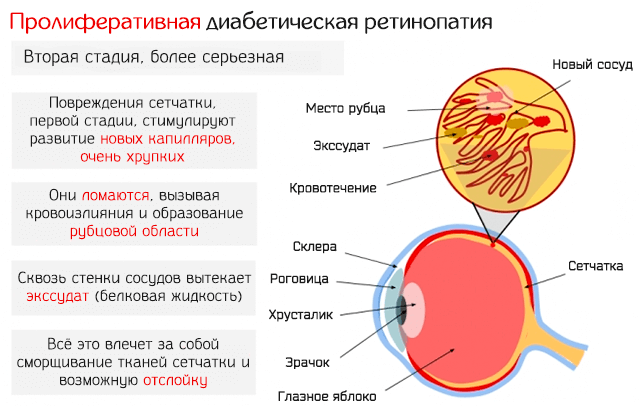
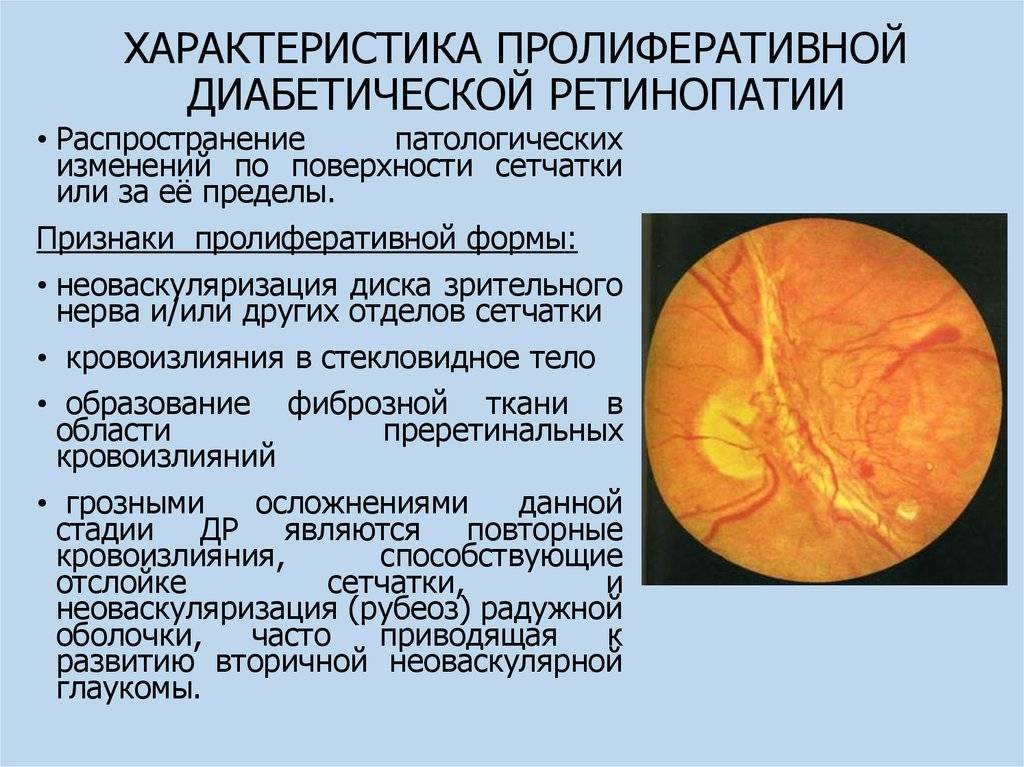
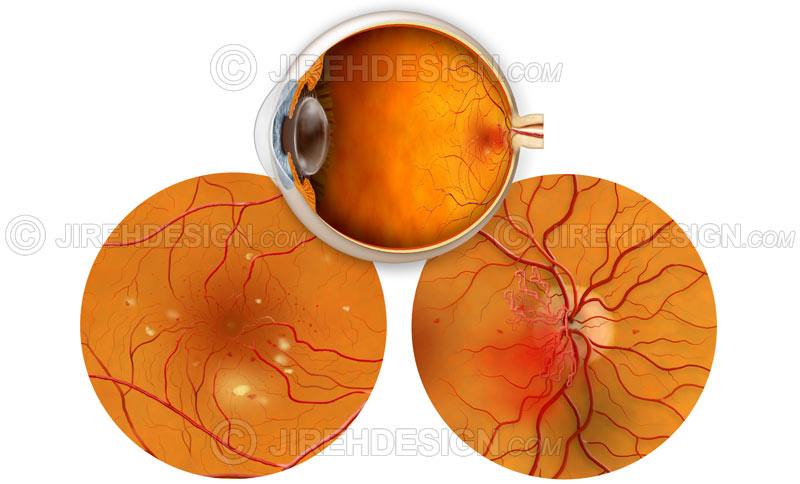
Третья стадия: пролиферативная ретинопатия
Характеризуется появлением на сетчатке новых кровеносных сосудов и рубцовой ткани, которые могут вызвать значительное кровотечение и привести к отслоению сетчатки.
На данной стадии:
- Есть очень высокий риск развития слепоты.
- Вам будет предложено лечение для стабилизации вашего зрения в максимально возможной степени, хотя восстановить потерянное зрение не удастся.
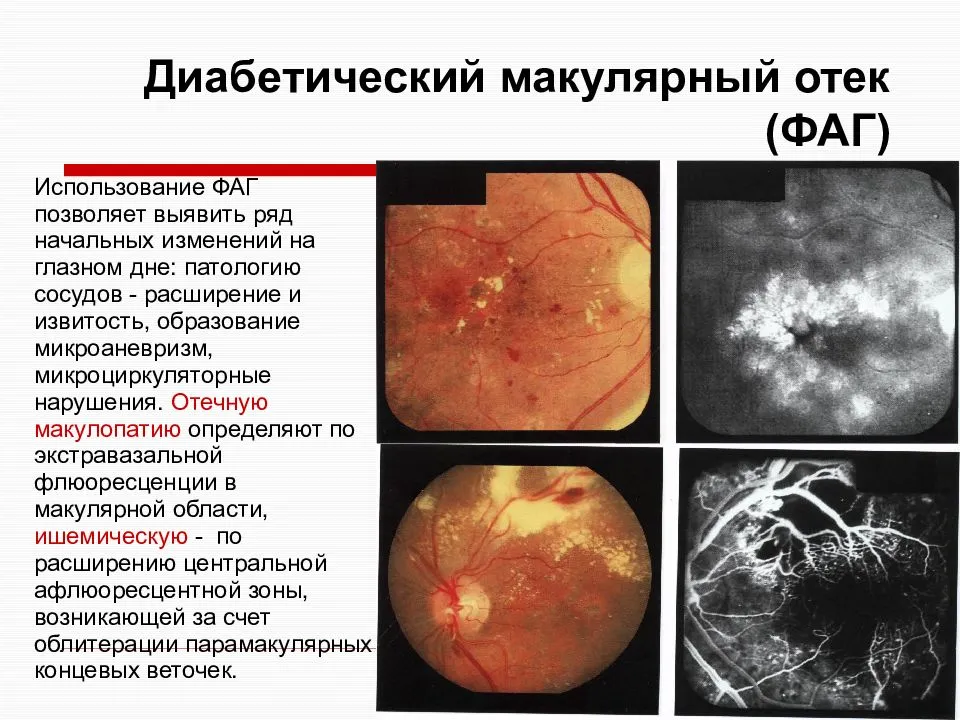
Диабетическая макулопатия
В некоторых случаях кровеносные сосуды в части глаза, называемой макулой (центральная область сетчатки), также могут кровоточить или могут стать закупоренными. Это состояние известно под названием диабетическая макулопатия.
Если оно обнаружено:
- Существует высокий риск того, что ваше зрение может в конечном итоге быть ухудшено.
- Вам может быть рекомендовано проводить более частые специализированные обследования для наблюдения за вашими глазами.
- Вас могут направить к специалисту в больницу для обсуждения лечения, которое поможет остановить усугубление проблемы.
Лечение
Лечить ретинопатию как самостоятельное заболевание, не приводя в норму сахар в крови, нецелесообразно, ведь она является осложнением диабета. Поэтому основные методы лечения направлены именно на коррекцию нарушений углеводного обмена в организме. Нормализация артериального давления, борьба с ожирением и поддержание здоровья почек – важные элементы комплексного подхода при избавлении от любых вторичных проявлений диабета.
Для улучшения состояния глаз применяют как консервативные, так и хирургические варианты лечения. Выбор оптимального способа зависит от стадии ретинопатии и общего течения сахарного диабета.
Консервативное лечение
Консервативные способы для лечения диабетической ретинопатии, к сожалению, не могут полностью восстановить нормальное состояние сетчатки глаза. Но им под силу притормозить развитие патологии и немного улучшить функциональность сосудистой оболочки. Все местные средства направлены на восстановление обменных процессов, кровообращения и газообмена. Лучше всего они помогают на начальных стадиях болезни, пока болезненные изменения еще не очень значительны.
Препараты для лечения ретинопатии должен подбирать только врач. Перед их использованием больному, помимо окулиста, желательно проконсультироваться и с эндокринологом, ведь не все подобные лекарства можно использовать при сахарном диабете. Для местного лечения офтальмолог может порекомендовать такие средства:
- капли, содержащие витамины и микроэлементы для улучшения обменных процессов;
- увлажняющие препараты для борьбы с сухостью глаза;
- глазные капли для предотвращения катаракты (они содержат в себе полезные витамины и другие биологически активные вещества, улучшающие кровообращение).
Помимо местного лечения, больным важно соблюдать диету. Все быстрые углеводы должны быть полностью исключены из меню, а жир животного происхождения нужно по максимуму заменить полезным растительным маслом (оливковым, льняным и т.д.)
Белый хлеб, любые сладости и другие продукты с высоким гликемическим индексом также попадают под запрет, ведь их употребление усугубляет течение диабета, а значит, и состояние сетчатки глаз. В меню больного должны преобладать продукты, которые расщепляют жиры и понижают уровень холестерина в крови. К ним относятся речная и морская нежирная рыба, овсяная каша, брокколи, топинамбур, чеснок и другие, разрешенные при диабете овощи.
Хирургическое лечение
Лазерное лечение патологий сетчатки – современный и безболезненный способ помощи пациентам с выраженными проблемами глаз. Существует 3 вида такого лечения:
- коагуляция кровеносных сосудов;
- операции по введению специальных медикаментов в полость глаза;
- удаление стекловидного тела (витрэктомия).
Коагуляция сосудов сетчатки – это операция по прижиганию отдельных участков, которая выполняется под местной анестезией. Благодаря точечному воздействию, здоровые области не затрагиваются, а в необходимых местах кровь сворачивается и прекращается процесс разрастания. Операция позволяет сохранить зрение пациентам на второй и третьей стадии болезни, но иногда она не помогает, и офтальмолог может порекомендовать более радикальные методы.
 Использование лазера позволяет совершать микроскопические разрезы и не травмировать обширные области глаз. Это значительно сокращает восстановительный период после операции
Использование лазера позволяет совершать микроскопические разрезы и не травмировать обширные области глаз. Это значительно сокращает восстановительный период после операции
С помощью оперативных методов в стекловидное тело можно вводить специальный препарат, который называется «Луцентис» (действующее вещество – ранибизумаб). Это лекарство препятствует прогрессированию пролиферации и улучшает кровообращение, уменьшает отек сетчатки. Острота зрения у многих пациентов, которые лечились этим препаратом, возрастала в течение года. Иногда для повышения эффективности средства его назначают параллельно с лазерным прижиганием сосудов.
Если вышеперечисленные методы не помогают, обычно заходит речь об витрэктомии. Эта операция проводится под общей анестезией, поскольку во время нее полностью удаляется стекловидное тело. На его место имплантируется искусственный заменитель в виде стерильного солевого раствора. Во время хирургического вмешательства врач также прижигает необходимые сосуды на сетчатке для остановки процесса их разрастания. В реабилитационном периоде больному некоторое время необходимо удерживать специальное положение головы, о чем обязательно должен предупредить офтальмолог. Оно зависит от вида заменителя стекловидного тела (иногда вместо солевого раствора в полость глаза вводят масляные или газовые имплантаты).
Лечение
Лечение недуга зависит от его вида, а также от степени развития. Врачи прибегают к использованию как консервативных методик, так и хирургических. Метод выбирает врач-офтальмолог, основываясь на результатах обследования, а также исходя из общего состояния пациента.
Консервативное лечение заключается в применении капель, содержащих витамины и гормоны. К хирургическим методикам лечения относят криохирургическую коагуляцию, лазерную коагуляцию, витрэктомию.
Лечение ретинопатии недоношенных имеет свои нюансы. Патология может исчезнуть самостоятельно, поэтому ребёнок находится под постоянным наблюдением врача-педиатра. Если же этого не происходит, прибегают к хирургическим методикам. Они дают возможность полностью устранить ретинопатию недоношенных.
Другие методики лечения недуга:
- оксигенобаротерапия;
- витреоретинальная операция.
Все ли корректно в статье с медицинской точки зрения?Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Да
Нет
Лечение диабетической ретинопатии
Лечение ретинопатии зависит от степени тяжести заболевания и состоит из целого ряда лечебных процедур.
На начальных этапах заболевания рекомендуется терапевтическое лечение. В этом случае назначается длительный прием препаратов, уменьшающих хрупкость капилляров — ангиопротекторов (дицинон, пармидин, предиан, доксиум), а также наблюдение за поддержанием уровня сахара в крови. Для профилактики и лечения сосудистых осложнений при ретинопатии назначается также сулодексид. Кроме этого, используется витамин Р, Е, аскорбиновая кислота, и антиоксиданты, например, Стрикс, в состав которого входит экстракт черники и бета-каротин. Этот препарат укрепляет сосудистую сетку, защищает их от действия свободных радикалов, и улучшает зрение.
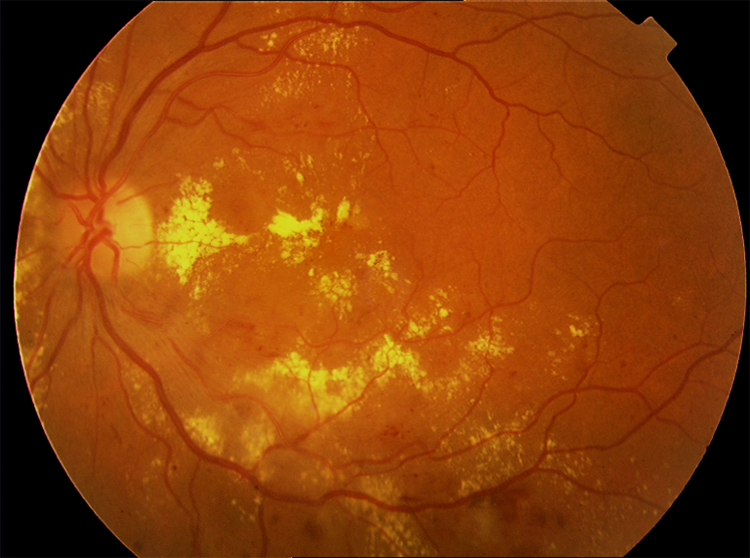
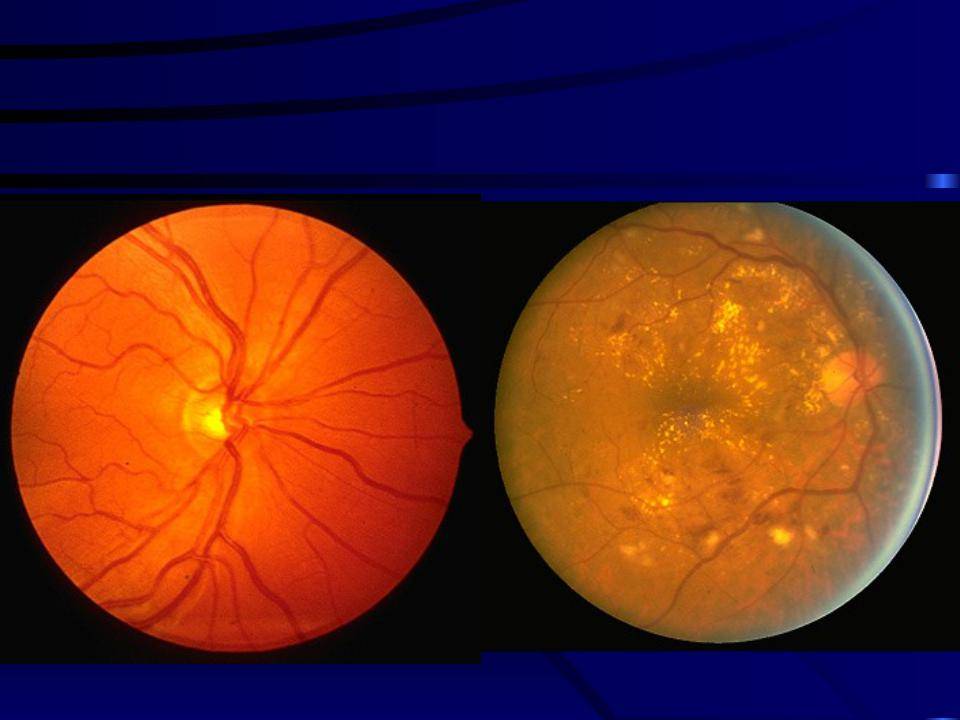
Если диагностика диабетической ретинопатии показывает серьезные изменения, такие как образование новых сосудов, отек центральной зоны сетчатки, кровоизлияния в сетчатку, то необходимо оперативно приступать к лазерному лечению, а в запущенных случая — к полостной хирургии.
В случае отека центральной зоны сетчатки (макулы) и образования новых кровоточащих сосудов, требует проведения лазерной коагуляции сетчатки. Во время данной процедуры лазерная энергия доставляется прямо к поврежденным местам сетчатки через роговицу, влагу передней камеры, стекловидное тело и хрусталик без разрезов.
Лазер также может использоваться для прижигания областей сетчатки вне зоны центрального зрения, которые испытывают кислородное голодание. В этом случае лазером разрушается ишемический процесс в сетчатке, в результате чего новые сосуды не образовываются. Также применения лазера убирает уже образованные патологические сосуда, что приводит к уменьшению отека.
Таким образом, основная задача лазерной коагуляции сетчатки — это препятствовать прогрессированию заболевания, и для достижения этого обычно проводится несколько (в среднем 3-4) сеансов коагуляции, которые выполняются с интервалом в несколько дней и длятся 30-40 минут. Во время сеанса лазерной коагуляции могут возникать болезненные ощущения, при котором может использоваться местное обезболивание в окружающие глаз ткани.
Через несколько месяцев после окончания лечения назначается проведение флуоресцентной ангиографии для определения состояния сетчатки.
Криокоагуляция сетчатки проводится, если у больного наблюдаются сильные изменения глазного дна, много свежих кровоизлияний, новообразованных сосудов, и в случае, если лазерная коагуляция или витрэктомия невозможна.
Если у больного непролиферативной диабетической ретинопатией развивается кровоизлияние в стекловидное тело, которое не рассасывается (гемофтальм), тогда назначается витрэктомия. Желательно проводить эту операцию на ранних стадиях, что значительно уменьшает риск получить осложнения диабетической ретинопатии.
Во время витрэктомии доктор удаляет стекловидное тело и скопившуюся здесь кровь, и заменяет его на солевой раствор (или силиконовое масло). Одновременно рубцы, которые вызывают разрывы и отслоение сетчатки, рассекаются и лазером (диатермокоагулятор) прижигаются кровоточащие сосуды.
В терапии такого заболевания как диабетическая ретинопатия особое место занимают нормализация углеводного обмена, т.к. гипергликемия способствует прогрессированию заболевания. Это происходит путем назначения сахароснижающих препаратов. Также важную роль играет и нормализация режима питания больного.
Лечение диабетической ретинопатии должно проводиться совместными усилиями офтальмолога и эндокринолога. При своевременной диагностике и комплексном лечении есть все шансы сохранить зрение и полноценную общественную и личную жизнь.
Доктора
специализация: Окулист (офтальмолог) / Эндокринолог / Диабетолог

Чернова Елена Михайловна
2 отзываЗаписаться
Подобрать врача и записаться на прием
Дицинон
Доксиум
Сулодексид
Аскорбиновая кислота
Стрикс
Трентал
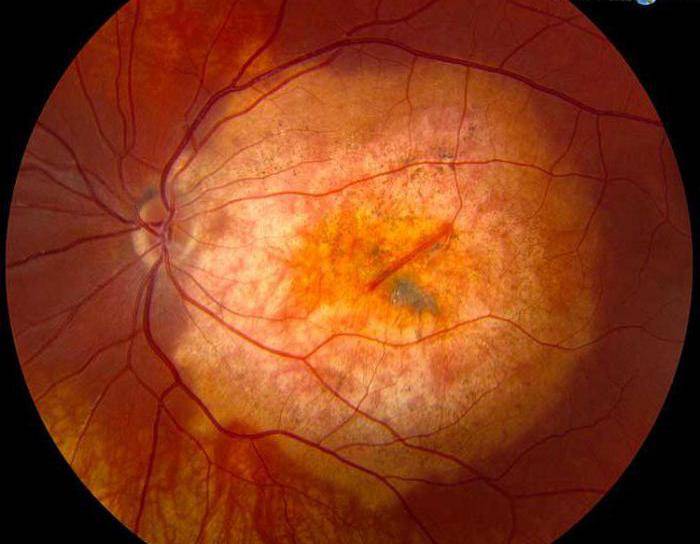
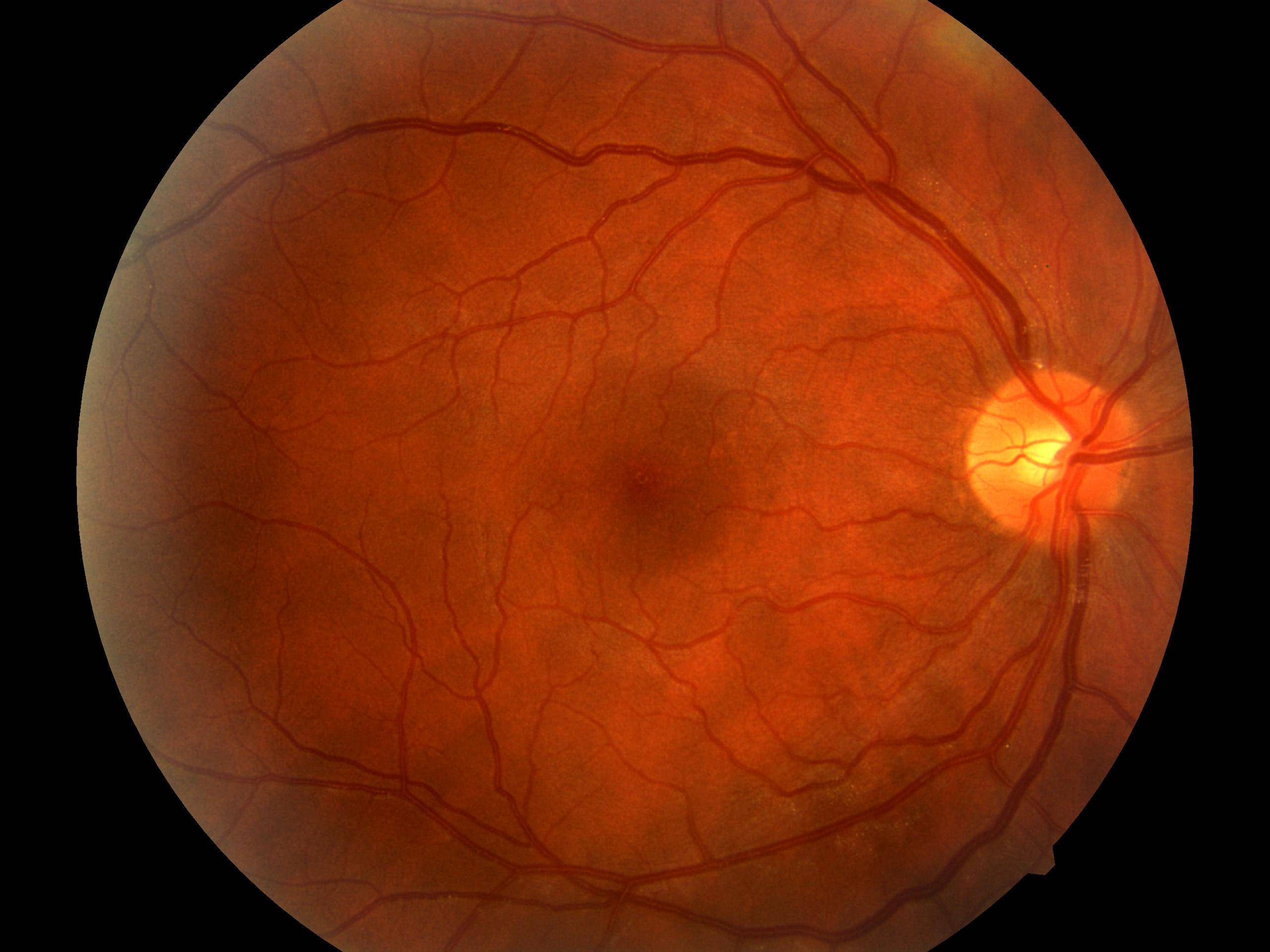
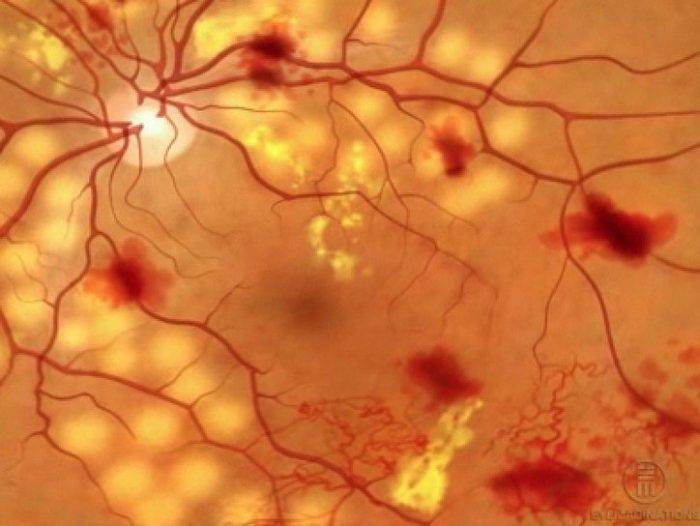
Признаки ретинопатии: как понять, что проблема есть?
Симптомы ретинопатии могут трактоваться диабетиком в качестве обычной усталости глазных мышц, что делает болезнь еще более опасной. Начальными «звоночками» диабетической ретинопатии являются:
- Затуманивание. Появляется своеобразная дымка, нарушается четкость, цвета теряют насыщенность — становятся блеклыми.
- Появление «зайчиков» перед глазами при диабетической ретинопатии. Витающие точки, похожие на те, что появляются у здорового, когда он сильно смыкает веки.
- Излияние крови в сетчатку. Вокруг зрачка появляется кровяной ободок, чем-то напоминающий лопнувший сосуд.
- Ухудшение зрения. Наблюдается уже на поздних, далеко зашедших стадиях заболевания.

Самостоятельно подтвердить или опровергнуть диагноз не получится. Легкая туманка и «мушки» могут оказаться симптомами перенапряжения или повышенной сухости глаза. Или, например, неправильного использования линз. Малое кровоизлияние легко спутать с безобидным лопнувшим сосудом.
Если вы входите в число людей, страдающих диабетом, обратитесь к врачу при появлении первых подозрений. Подтвердить наличие проблемы можно только с помощью компьютеризированной диагностики.
Лечение диабетической ретинопатии
Уровень глюкозы и гликированного гемоглобина в крови – одни из важнейших показателей при лечении. В основе терапии лежит строгий регулярный контроль за указанными показателями. Необходимо тщательно организовывать лечение основного заболевания пациента – сахарного диабета.
В ходе лечения диабетической ретинопатии необходим мультидисциплинарный подход, к лечению должны привлекаться не только офтальмологи, но и эндокринологи. Выбор метода лечения во многом зависит от текущей стадии развития заболевания.
В ФНКЦ ФМБА используются следующие методы лечения диабетической ретинопатии:
- Медикаментозная терапия. Применяются препараты ангиопротекторы, стероидные и нестероидные противовоспалительные лекарственные препараты, антикоагулянты, лекарства для улучшения микроциркуляции (по показаниям).
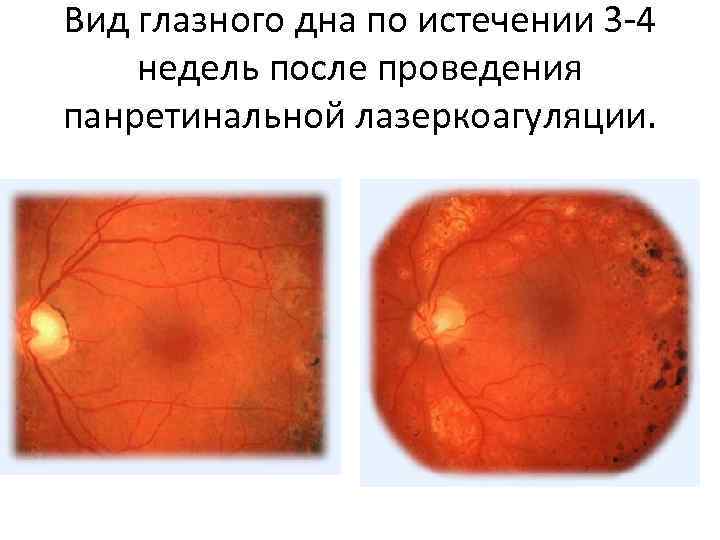
- Лазерное лечение. На данный момент времени самый эффективный и надежный метод предупреждения развития диабетической ретинопатии это лазерная коагуляция сетчатки (ЛКС). ЛКС — это амбулаторная процедура. Она абсолютно безболезненная для пациентов, при выполнении процедуры используется местная анестезия, которая и исключает болезненные ощущения. Цель проведения ЛКС — коагуляция («прижигание») ишемизированных зон сетчатки, а также наиболее несостоятельных «протекающих» сосудов сетчатки и, возможно, создание временных путей оттока скопившейся внутрисетчаточной жидкости.
- Эндовитреальное введение ингибиторов неоангиогенеза («Луцентис» или «Эйлеа») а также препарата “Озурдекс”. Данный вид лечения применяется при развитии макулярного отека. Данные препараты вводятся в стекловидное тело в условиях операционной под местной капельной анестезией. После введения препарата через 1 – 2 часа пациент уходит с необходимыми рекомендациями домой. Лечебный эффект имплантата сохраняется на протяжении от 30 до 90 дней с даты введения.
- Микроинвазивная витрэктомия. Удаление стекловидного тела (прозрачный гель, который заполняет глазную полость) – при наличии кровоизлияний в витреальную полость.
- Оперативное лечение тракционных отслоек сетчатки, возникающих при пролиферативной диабетической ретинопатии. Используются современные методики витреоретинальной хирургии с введением в полость глаза специальных веществ — силиконовое масло или газо-воздушные смеси.
Кто входит в группу повышенного риска?
Болезнь развивается у диабетиков с подавляюще большой вероятностью. Статистические анализы доказали, что у людей после 30 лет с продолжительностью диабета 10—15 лет ретинопатия сетчатки проявляет себя в поразительных 89 % случаях. В 30 % заболевание диагностируется уже на поздней стадии. Диабетическая ретинопатия стала причиной абсолютной потери зрения примерно у 2 % людей с диабетом, а у 10 % пациентов спровоцировала серьезные нарушения остроты зрения. Некоторые факторы только повышают вероятность прогрессирования и развития болезни. К ним относятся:
- продолжительность СД: чем дольше, тем выше риски;
- плохой контроль за гликемией;
- предрасположенность к диабетической ретинопатии;
- вынашивание ребенка.
Длительность диабета — основной фактор риска. С другой стороны, статистический анализ людей до 18 лет с диабетом I типа показал, что даже малая длительность заболевания не исключает возникновения офтальмологических проблем. При продолжительности диабета до 5 лет ретинопатия была зафиксирована у 6 % детей. Когда в выборку вошли дети с продолжительностью СД 5—10 лет, процент повысился практически до 20 %. Почти у половины из них наблюдалась развитая стадия заболевания глаз.
Лечение диабетической ретинопатии
Оптимальная терапия во многом зависит от степени поражения, а также индивидуальных особенностей пациента. Медикаментозные препараты, как правило, назначаются только для поддержания нормального состояния глазного аппарата, а также для восстановления после процедур. Используемые ранее препараты для лечения сосудов сейчас не применяются, ведь доказано большое количество побочных проявлений и низкая степень эффективности. Чаще всего используются следующие методы коррекции глаз, которые уже доказали свою эффективность
Лазерная коагуляция сетчатки глаз
Малотравматичная и весьма результативная процедура. На данном этапе развития медицины — это оптимальный вариант коррекции зрения при диабетической ретинопатии. Процедура проводится с использованием местного обезболивающего препарата в виде капель, не требует тщательной подготовки и длительного реабилитационного периода. Стандартные рекомендации предписывают предварительный осмотр, при необходимости медикаментозное лечение после процедуры и период покоя после вмешательства. Процедура проводится на специальном аппарате, который при помощи лазерного луча направленного действия прижигает поврежденные сосуды и формирует альтернативные пути поставки питательных веществ.
Процедура занимает примерно полчаса, пациент не чувствует боли и значительного дискомфорта. При этом даже не требуется госпитализация больного, ведь процедура проводится в амбулаторных условиях. Единственными недостатками лазерной коагуляции можно назвать поиск хорошего специалиста и недостаточное оснащение медицинских учреждений. Далеко не в каждой больнице есть подобное оборудование, поэтому жителям отдаленных мест проживания придется дополнительно учитывать расходы на поездку.
Операция на глазах
В некоторых случаях эффективность лазерной коагуляции может быть недостаточной, поэтому используются альтернативный метод — хирургическую операцию. Она называется витрэктомия и проводится под общим наркозом. Ее суть — удаление поврежденных мембран сетчатки, помутневшего стекловидного тела и коррекция сосудов. Также восстанавливается нормальное расположение сетчатки внутри глазного яблока и нормализация сосудистого сообщения.
Реабилитационный период занимает несколько недель и требует постоперационного приема медикаментозных препаратов. Они помогают снять возможное воспаление, предупреждают развитие послеоперационных инфекций и осложнений. Несмотря на то, что такая процедура представляет собой более сложное вмешательство, иногда именно витрэктомия становится единственным возможным способом лечения диабетической ретинопатии.
Выбор подходящей процедуры коррекции зрения при диабетической ретинопатии проводится согласно индивидуальным особенностям пациента. следует отметить, что полного излечения добиться невозможно, поэтому такие вмешательства обеспечивают замедление патологических процессов в глазу. Возможно, через несколько лет пациенту вновь понадобится подобное вмешательство, поэтому походы к офтальмологу после благополучно проведенной операции не отменяются.
https://youtube.com/watch?v=D0w0myxGLMs
Медикаментозное лечение, препараты
 К медикаментозным средствам причисляют всевозможные антиоксиданты и составы, снижающие степень проницаемости сосудов (Антоциан Форте). Кроме того, в перечень лекарств, таблеток и препаратов входят наименования, улучшающие обменные процессы в тканях глаза (Тауфон, Эмоксипин).
К медикаментозным средствам причисляют всевозможные антиоксиданты и составы, снижающие степень проницаемости сосудов (Антоциан Форте). Кроме того, в перечень лекарств, таблеток и препаратов входят наименования, улучшающие обменные процессы в тканях глаза (Тауфон, Эмоксипин).
При выраженной форме кровоизлияния осуществимо интравитреальное (внутриглазное) внедрение ферментных составов (например, Гемаза или Лидаза). Однако применение медикаментозных наименований не в состоянии на 100% справиться с диабетической ретинопатией. Наиболее успешным будет комплексное воздействие на структуру глаза.
Методы лечения и допустимость использования народных средств
Борьба с диабетической ретинопатией направлена, как правило, на предупреждение развития осложнений, в частности слепоты. При данном заболевании проводится комплексная терапия, которая включает в себя как консервативное лечение, так и хирургическое вмешательство.
Консервативная терапия заключается в:
- контроле уровня глюкозы, артериального давления (АД) и функции почек;
- приёме медикаментов;
- соблюдении диеты.
Пациентам в большинстве случаев назначают следующие препараты:
- Антиоксиданты и сосудоукрепляющие (Стрикс) – для снижения проницаемости сосудов сетчатки.
- Ферментные средства — для ускорения рассасывания кровоизлияний.
- Ингибиторы сосудистого эндотелилального фактора роста (Авастин, Луцентис — инъекции) – для уменьшения роста новообразованных сосудов.
Важное место в лечении диабетической ретинопатии отводится соблюдению пациентом определённой диеты. Пациент при сахарном диабете должен исключить употребление:
- сладостей (тортов, пирожных, конфет, мороженого и пр.);
- жирной и солёной пищи, почек, яичных желтков;
- газированных напитков;
- полуфабрикатов;
- изделий из сдобного теста;
- копчёностей;
- белого риса;
- консервированных и маринованных продуктов;
- пакетированных соков из магазина;
- алкоголя;
- винограда, бананов.
Кроме того, следует ограничить потребление соли и картофеля.
Продукты, которые следует исключить из рациона — галерея
Среди разрешённых продуктов оказываются:
- фрукты и овощи в свежем виде (допускается тепловая обработка) — капуста, кабачки, тыква, шпинат, огурцы, помидоры, редис, свёкла и другие;
- чай и некрепкий кофе;
- морсы и отвар шиповника;
- гречневая и ячневая каши;
- ржаной и цельнозерновой хлеб;
- овощные супы;
- нежирные виды рыбы и мяса (курица, кролик, индейка, минтай, треска и другие);
- молочные продукты и пр.
Продукты, разрешённые к употреблению — галерея
Хирургическое вмешательство: крио- и лазеркоагуляция сетчатки, витрэктомия
Оперативное лечение является наиболее эффективным методом терапии диабетической ретинопатии. Существует несколько вариантов хирургического вмешательства:
- Лазерная коагуляция (лазеркоагуляция) – заключается в прижигании кровоточащих сосудов. Проводится под местной анестезией. Не требует длительной реабилитации и является абсолютно безболезненной. Применяют при небольших повреждениях, а также для профилактики отслойки сетчатки.
- Криокоагуляция — используется зачастую тогда, когда по каким-либо причинам противопоказаны лазерная коагуляция и витрэктомия. В процессе операции применяют низкие температуры, действие которых аналогично прижиганию лазером.
- Витрэктомия — осуществляется в случае обширного кровоизлияния, а также при пролиферативной стадии болезни. Подразумевает удаление из полости глаза кровяных сгустков (гемофтальмов), фиброваскулярных тяжей на поверхности сетчатки. В большинстве случае удаляется и само стекловидное тело, которое заменяется солевым раствором. Все манипуляции проводятся под местным или общим наркозом. Продолжительность — 1–3 часа.
Первичные ретинопатии: симптомы, диагностика, формы, лечение
Наружная экссудативная
Появление этого вида ретинопатии (наружного экссудативного ретинита, синдром Коутса) чаще всего определяется у молодых мужчин. Заражение сетчатки, как правило, одностороннее. При этом заболевании под сосудами сетчатки концентрируются в большом количестве кристаллы холестерина, геморрагии, экссудат. Чаще всего изменения появляются на периферии глазного дна, реже происходит поражение макулярной части. При ангиографии сетчатки зачастую выявляют множественные артериовенозные шунты и микроаневризмы.
Прохождение экссудативной наружной ретинопатии глаз прогрессирующее и медленное. Лечение производится с помощью гипербарической оксигенации и лазеркоагуляции сетчатки. Прогноз осложняется отслоением сетчатки, что требует срочного вмешательства, появлением глаукомы и иридоциклита.
https://youtube.com/watch?v=Uv0CY_baVCo
Задняя острая пигментная многофокусная эпителиопатия
Этот вид болезни бывает двух- или односторонним. При этом появляются плоские множественные субретинальные очаги бело-серого оттенка, при обратном их развитии образуются зоны депигментации. Во время осмотра глазного дна выявляются отек ДЗН, расширение и извитость вен, периваскулярная отечность периферических сосудов сетчатки.
У основной части пациентов развивается иридоциклит и эписклерит, образуется помутнение стекловидного тела. В поле зрения появляются парацентральные или центральные скотомы, быстро нарушается центральное зрение.
Лечение этой формы заболевания производится консервативно и в себя включает назначение:
- сосудорасширяющих средств (пентоксифиллина, кавинтона и т.д.);
- витаминотерапии;
- гипербарической оксигенации;
- инъекций ретробульбарных кортикостероидов;
- ангиопротекторов (солкосерила).
Прогноз этом виде первичной ретинопатии чаще всего положительный.
Центральная серозная
Причины появлений первичных ретинопатий до сих пор не выявлены, потому их относят к идиопатическим. Центральная серозная (отслойка желтого пятна) ретинопатия обычно проявляется у мужчин 25-50 лет, которые не имеют соматических болезней. В анамнезе больные отмечают на перенесенные стрессы, постоянные боли в голове по типу мигрени. Поражение сетчатки при этом заболевании, как правило, одностороннее.
Симптомы включают появление скотом, микропсию (снижение в размерах видимых объектов), сужение полей и ухудшение остроты зрения. Немаловажным дифференциально-диагностическим симптомом является ухудшения зрения при ношении слабоположительных линз.
Патоморфологическая картина выражается серозной отслойкой эпителия пигмента в макулярной части, это определяется во время офтальмоскопии как круглое или ограниченное овальное выбухание более темного оттенка, в отличие от окружающих тканей сетчатки. Типично наличие сероватых или желтоватых преципитатов, а также отсутствие фовеального рефлекса (световой полосы около центральной ямки сетчатки).
В лечении применяется лазерная коагуляция сетчатки. Выполняется терапия, которая направлена на повышение микроциркуляции, укрепление стенок сосудов, уменьшение отечности сетчатки: используется оксигенобаротерапия. В 85% случаев, при активном своевременном лечении получается остановить отслоение сетчатки и до изначального уровня восстановить зрение.
Профилактика
Известно, что диабетическая ретинопатия развивается на фоне значительных колебаний в крови концентрации глюкозы. Исходя из этого, профилактика заболевания основывается на двух принципах, которых должен придерживаться больной СД:
- Добиваться компенсации диабета, контролируя содержание сахара в крови;
- Регулярно посещать врачей для профилактического осмотра с целью своевременного выявления начала заболевания.
Обнаружив у себя симптомы диабетической ретинопатии, незамедлительно обращайтесь к врачу. Достижения современной медицины позволят если не вылечить заболевание, то, по крайней мере, отодвинуть наступление его терминальной стадии.
Лечение диабетической ретинопатии, принципиальные подходы и методы
Назначения проводят совместно эндокринолог и окулист. Важнейшим моментом в лечении диабетической ретинопатии являются назначения, направленные против сахарного диабета – в первую очередь, регуляция уровня сахара в крови. Если для лечения нозологии применили новейшие методы, но сахар крови неотрегулирован – все выполненные манипуляции приведут к позитивному эффекту на очень короткое время.
Важное значение имеет лечебная диета. Ее основные правила:
- по максимуму ограничить жиры, животные заменить растительными;
- налегать на продукты, в которых высокое содержание липотропных веществ – это все виды рыбы, домашний творог, овсянка в разных видах (хлопья, крупа), фрукты, овощи (за исключением картофеля);
- забыть про легкоусвояемые углеводы – к ним относятся варенье (даже субъективно на вкус не очень сладкое), все разновидности конфет, сахар.
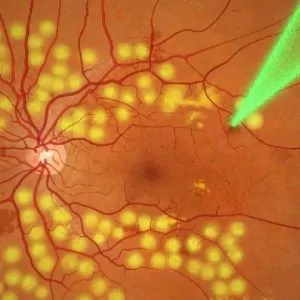 Диабетическая ретинопатия требует серьезного вмешательства – в частности, инвазивного (с внедрением в ткани глазного яблока). Несмотря на высокую степень зловредности процессов, лежащих в основе диабетической ретинопатии, спасти пациента от слепоты можно в 80% случаев вмешательств, применив инвазивные методики лечения.
Диабетическая ретинопатия требует серьезного вмешательства – в частности, инвазивного (с внедрением в ткани глазного яблока). Несмотря на высокую степень зловредности процессов, лежащих в основе диабетической ретинопатии, спасти пациента от слепоты можно в 80% случаев вмешательств, применив инвазивные методики лечения.
Лазерная фотокоагуляция – локальное, «точечное» прижигание пораженных участков сетчатой оболочки, которое выполняется, чтобы прекратить патологическое разрастание сосудов. Выполняется на лазерном коагуляторе. Принцип процедуры прост: в прижигаемых сосудах сворачивается кровь, останавливается процесс их деформации, вызывающий отек и отслоение сетчатки, уже успевшие образоваться «лишние» сосуды зарастают соединительной тканью.
Это один из самых эффективных методов лечения диабетической ретинопатии. Если он выполнен вовремя, то можно приостановить деструкцию сетчатки:
- в 75-85% случаев, если фотокоагуляция произведена на препролиферативной стадии;
- в 58-62% случаев, если фотокоагуляцию применили во время пролиферативной стадии процесса.
Даже если применить этот метод на поздних этапах развития патологии, зрение все равно удается сохранить у 55-60% больных на протяжении 9-13 лет. Иногда у таких пациентов непосредственно после манипуляции падает острота зрения – в частности, ухудшается ночное зрение. Но это удобоваримые результаты в сравнении с тем, что будет прекращено прорастание сетчатки новыми сосудами, которые действуют на нее деструктивно.
Если при диабетической ретинопатии случились кровоизлияния в стекловидное тело, проводится витрэктомия. Это операция, которая выполняется под наркозом. Ее назначают в следующих случаях:
- сгустки, образовавшиеся в результате кровоизлияний в стекловидное тело, не рассасываются более полугода;
- старые фиброзные прорастания стекловидного тела различной степени выраженности и локализации;
- существенное снижение зрения из-за «замусоренности» стекловидного тела сгустками крови.
- Во время витрэкомии удаляют скомпроментированное стекловидное тело, вместо него вводят специальный стерильный раствор. Витрэктомия позволяет восстановить зрение у 78-92% пациентов, страдающих диабетической ретинопатией.
Применяют также следующие медикаментозные препараты:
- антиоксиданты – связывая свободные радикалы, предотвращают повреждение сосудов сетчатки;
- сосудоукрепляющие средства – профилактируют ломкость стенки сосудов сетчатой оболочки;
- ферментные препараты – помогают рассасываться сгусткам, возникшим из-за кровоизлияний;
- препараты, которые не позволяют разрастаться новым сосудам (авастин, луцентис и другие);
- витамины – в первую очередь, представители группы B, которые существенно укрепляют сосудистую стенку. Эффективными также являются витамины C, P, E. Все их следует применять как внутрь (аптечные витаминомплексы, натуральные в составе продуктов), так и инъекционно – метод введения лучше чередовать.