Кто такой механик — особенности, плюсы и минусы работы
Соматосенсорные вызванные потенциалы (ССВП)
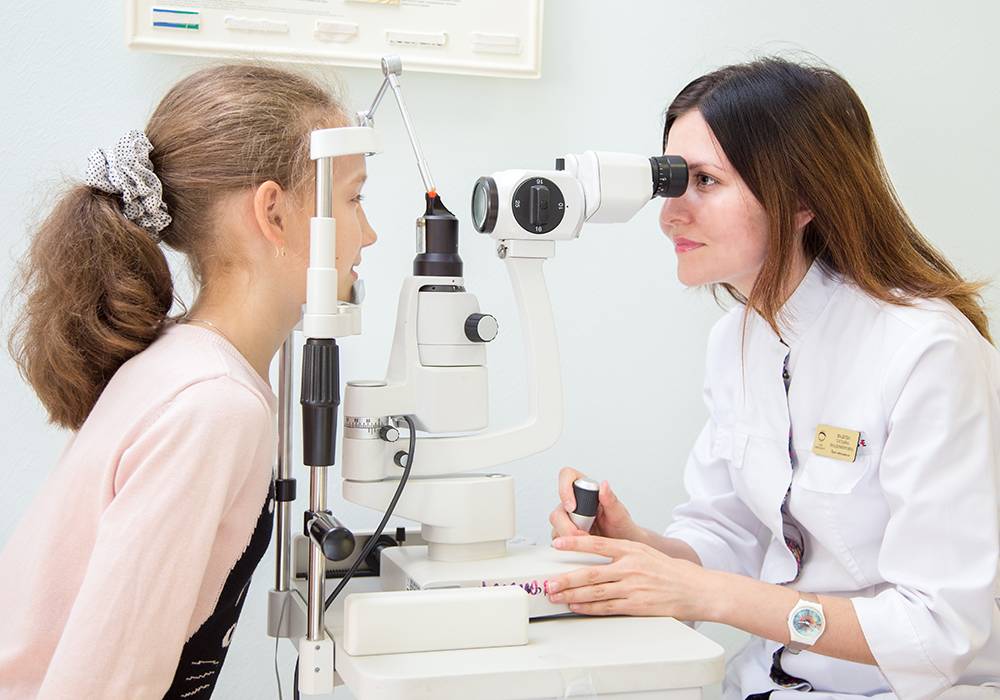
Метод позволяет исследовать состояние чувствительной системы от рецепторов кожи рук и ног до коры головного мозга. Применяется для диагностики рассеянного склероза, фуникулярного миелоза, полинейропатий, различных заболеваниях, травмах нервных сплетений, периферических нервов, спинного мозга. Наиболее часто в клинической практике исследуют ССВП при стимуляции срединного, либо большеберцового нерва.
Как проводится исследование ССВП
Стимулирующий электрод располагают на уровне лучезапястного сустава (стимуляция срединного нерва) либо на внутренней лодыжке (стимуляция большеберцового нерва). Регистрирующие электроды размещают на голове. Во время записи ССВП подается серия импульсов на стимулирующий электрод. Проведение по каждому нерву исследуется отдельно. Врач будет давать инструкции, что необходимо делать во время исследования. После исследования доктор проанализирует результаты и обсудит с Вами заключение.
Патологии зрения, вызванные другими заболеваниями
После падения, удара или ушиба повреждения головы могут привести к частичной или полной потере возможности видеть. Сотрясение мозга сказывается непредсказуемо на деятельности организма, а также защемление зрительного нерва вызывают серьезные отклонения, вплоть до слепоты.
Гипертония становится причиной ухудшения зрения, так как приводит к патологическим изменениям в стенках сосудов глазного дна. На начальном этапе капилляры теряют свою форму, эластичность и прямое направление. Следующей ступенью заболевания будет уплотнение стенок сосудов, а затем в них появляются закупоривающие участки.
История офтальмологии
Некоторые глазные болезни имеют древнейшие корни своего происхождения. Как свидетельствуют археологические находки, пару тысячелетий до нашей эры в Древнем Египте проживал сильный целитель Пени Анк Ири, прославившийся своими лекарскими способностями в вопросе зрительных патологий.
Есть также письменные доказательства того, что на заре цивилизации медикам тех времен была известна на практике фистула слезного мешка и катаракта, которая эффективно лечилась.
После открытий Гиппократа и Галена до девятого столетия нашей эры применялись их терапевтические методики по лечению болезней офтальмологического профиля.
В начале 17-го века, выдающийся астроном Иоганн Кеплер, основатель экспериментальной оптики, заложил теорию о глазе, как об оптической системе. Ему принадлежит также определение близорукости и дальнозоркости. В период следующего столетия Жаку Давиэлю удалось доказать, то что возможно вернуть зрение, после катаракты. Во время операции просто удаляется помутневший хрусталик.
Снелпену (1862 г.) присуща разработка табличного метода, с помощью которого определяется острота зрения. За изобретение офтальмоскопа мы благодарны Герману Гельмгольцу, так же как и за другие открытия в офтальмологической области. Его именем до сих пор зовутся некоторые клиники и высшие учебные учреждения медицинского профиля во всем мире.
Имя Альбрехта Грефе почетно связывают со становлением клинической офтальмологии, после того, как он основал офтальмологический журнал, являющийся первым изданием подобного рода.
В 18-19 веке, в России буйно распространялись заболевания инфекционного характера, к которым относили оспу, гонобленнорею и трахому. Чаще всего они приводили к слепоте. Именно это послужило толчком для открытия кафедры офтальмологии в Санкт-Петербурге и тщательному изучению науки.
Какие органы лечит офтальмолог
- глазное яблоко;
- веки;
- слезные органы;
- конъюнктива;
- глазница.
Хирургическая офтальмология
Наибольшие практические успехи в лечении глазных заболеваний за последние два десятилетия были достигнуты благодаря развитию хирургических методов. В первую очередь это относится к появлению и распространению микрохирургической техники. Офтальмология явилась одной из самых первых медицинских дисциплин, в к-рых микрохирургия быстро завоевала господствующее положение, вытеснив традиционные методы, причем в такой степени, что можно без особого преувеличения говорить о втором рождении оперативной офтальмологии
Исключительно важной явилась разработка микрохирургических игл и шовного материала. Современные микрохирургические иглы (обычно ок
5 мм в длину) с ромбовидным сечением позволяют без существенного усилия прошивать плотную ткань стенки глазного яблока. Микрохирургические шовные нити (толщиной до 15—25 мкм) из биологически инертных материалов (капрон, супрамид, полипропилен и др.) практически не вызывают изменений в оболочках глаза. Усовершенствование операционных микроскопов для офтальмологии шло главным образом по линии разработки систем управления ими в процессе хирургической операции. Так, современные устройства позволяют освободить руки хирурга от любых манипуляций, не имеющих прямого отношения к операции: фокусировка, освещение, перемещение зоны наблюдения, степень увеличения — все это, как правило, регулируется с помощью ножного управления. Оптимальным вариантом для стационарных условий является крепление микроскопа к потолку, что обеспечивает свободу его перемещений по окружности оперируемого глаза. Одноразовое использование режущих инструментов позволило намного улучшить качество операционных разрезов. В последние годы все более широкое применение получают алмазные и рубиновые ножи, к-рые не требуют заточки. Соответственно требованиям микрохирургии произошла миниатюризация всего глазного инструментария (пинцеты, ножницы, иглодержатели и др.). Применение современных ирригационно-аспирационных устройств для промывания полости глазного яблока позволило усовершенствовать целый ряд методов глазной хирургии.
В хирургии катаракты нашла применение ультразвуковая микрохирургия. Суть метода состоит в том, что в глаз вводят наконечник ультразвукового аппарата в виде канюли (ок. 1,5 мм в диаметре), при прикосновении рабочего конца инструмента к хрусталику происходит его дробление; образующуюся при этом взвесь удаляют из глаза путем промывания с одновременным отсасыванием (ирригация-аспирация). Этот метод (факоэмульсификация) впервые дал возможность удалять катаракту без широкого разреза в стенке глазного яблока. Не менее важным нововведением явились фрагментаторы стекловидного тела. Для дробления филаментарной структуры стекловидного тела используют механические устройства. Фрагментированную массу удаляют из глаза потоком промывной жидкости. Внедрение этого метода (витреоэктомии) позволяет успешно лечить помутнения стекловидного тела (вызванные, напр., кровоизлиянием в полость глаза), дает возможность хирургического лечения внутриглазных фиброзов (в т. ч. на преретинальном пространстве, напр, при диабетической ретинопатии), что также является совершенно новым этапом в развитии оперативной офтальмологии.
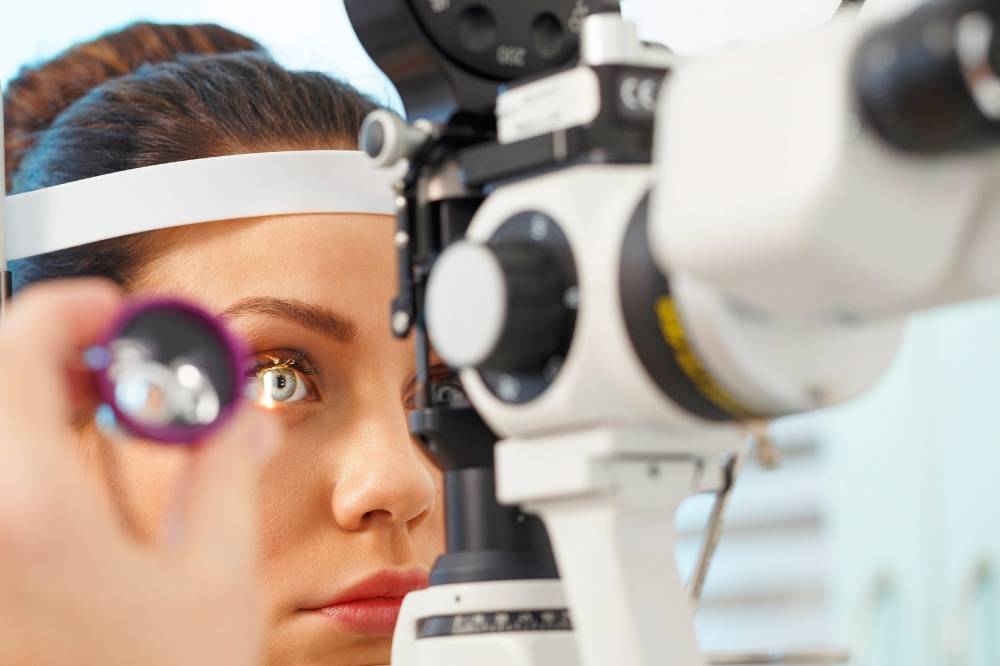
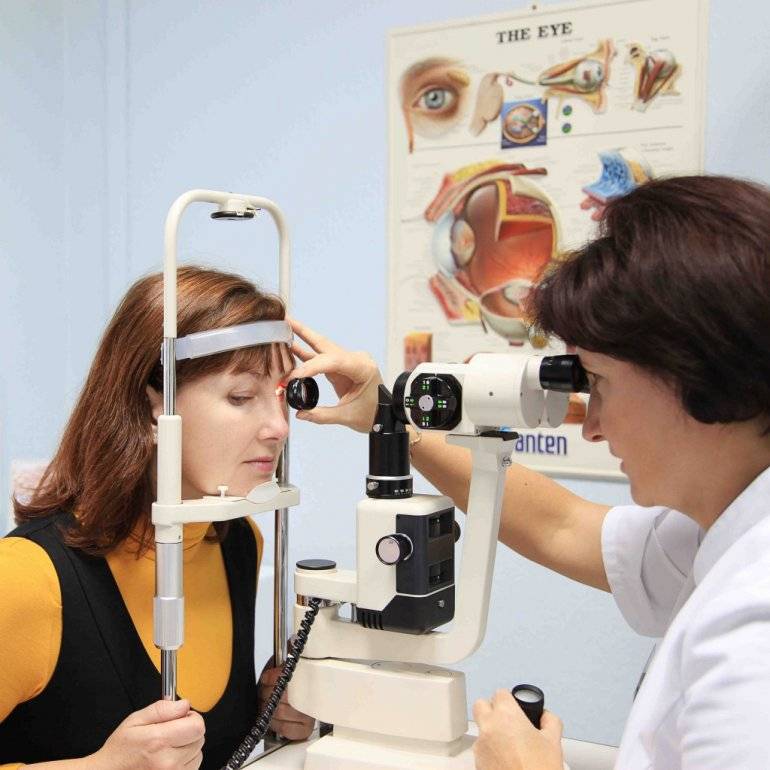
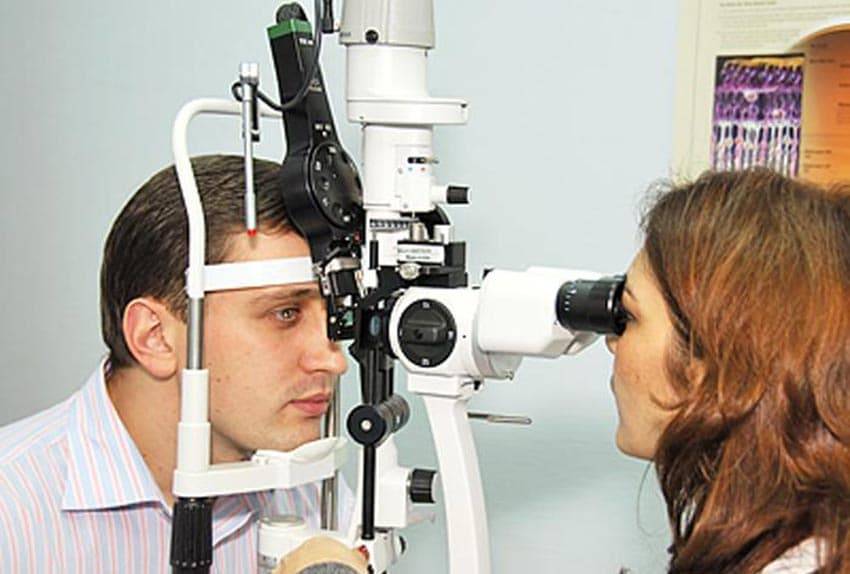
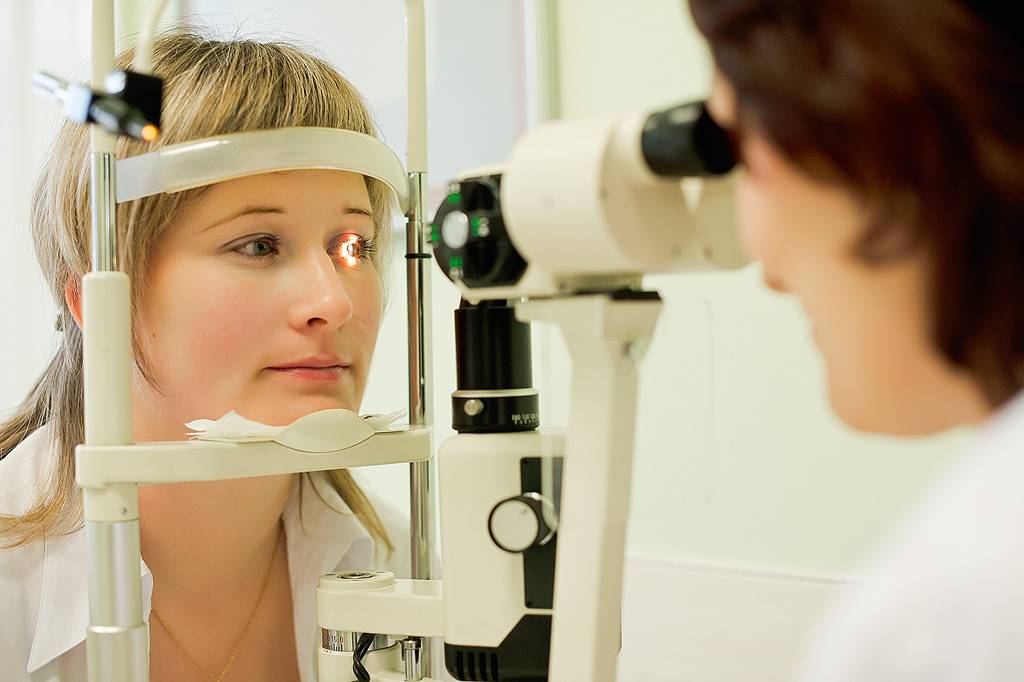
Что делает офтальмолог (окулист)
Орган зрения – это сложная и хрупкая система, подверженная негативному влиянию большого количества факторов. Поэтому фронт работа у «глазного доктора», вне зависимости от того, окулистом его называют или офтальмологом, весьма широк.

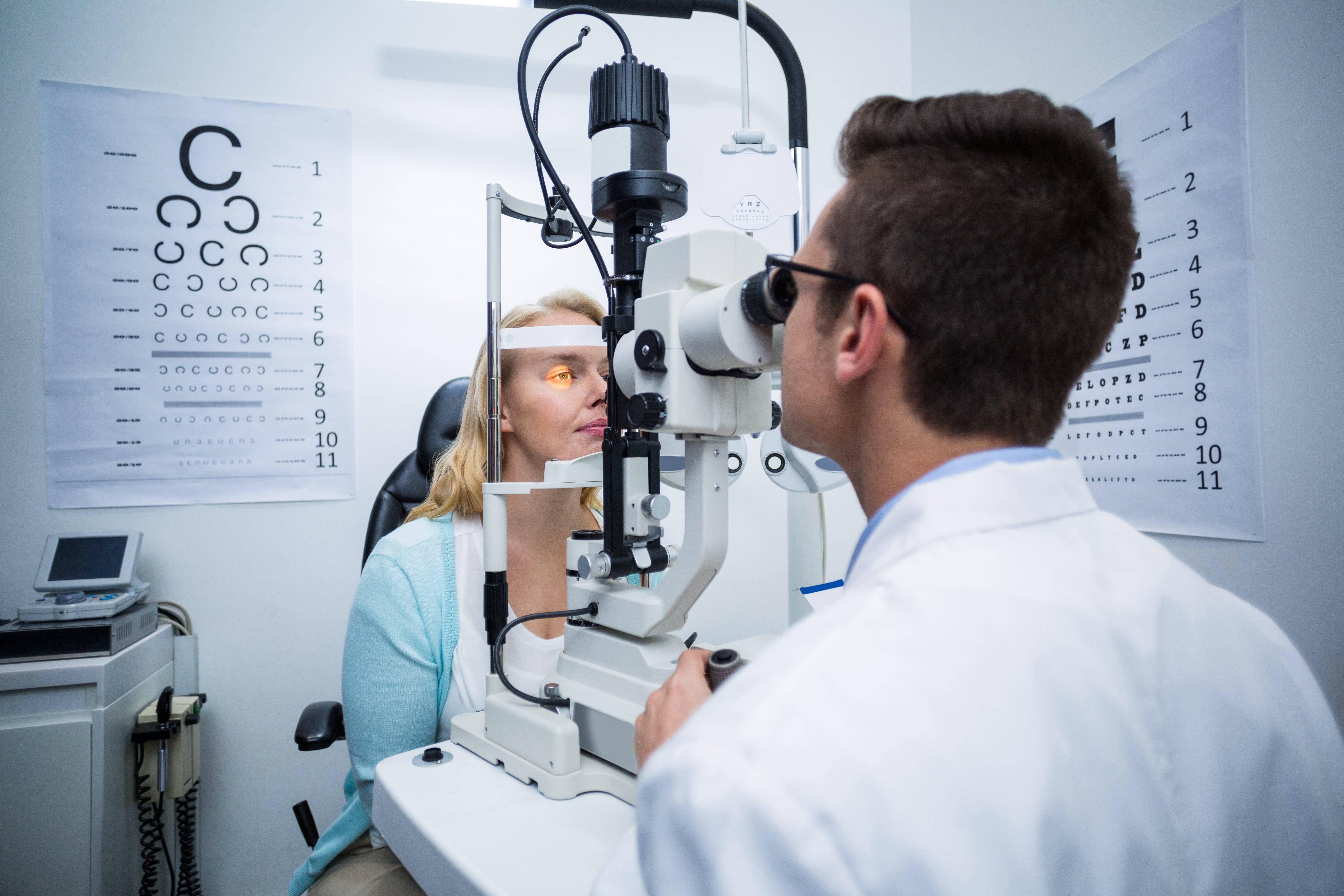
Какие болезни лечит офтальмолог
В ведении этого врача находится диагностика и лечение патологий органа зрения. Вот наиболее распространенные из них:
- Воспалительные заболевания: конъюктивит (поражение слизистой оболочки глаз), кератит (воспаление роговицы), ячмень (поражение волосяного ресничного фолликула, имеющее бактериальную природу), демодекоз (болезнь паразитарного характера, провоцируемое угревыми клещами), т. д.
- Глаукома – состояние, связанное с увеличением внутриглазного давления, вызванного нарушением оттока внутриглазной жидкости. В итоге поражается зрительный нерв и сетчатка. При неблагоприятном развитии событий может вести к слепоте.
- Катаракта. Развивается помутнение хрусталика, расположенного позади радужки. В норме он является прозрачным. В результате нарушается его способность пропускать свет и преломлять лучи. Развивается в силу возрастных изменений, травм глаза и т.д. Лечится хирургическими путем.
- Близорукость, или миопия. Картинка наблюдаемых объектов фокусируется перед сетчаткой, а не на нее. Восприятие нарушается, все предметы представляются нечеткими, с размытым контуром. Если не предпринять меры, это состояние будет прогрессировать: зрение станет все более ухудшаться.
- Дальнозоркость (гиперметропия). Световые лучи в этом случае фокусируются позади сетчатки, поэтому возникают трудности с разглядыванием близко находящихся объектов. Причины – врожденные аномалии, а также повреждения глазного яблока, роговицы, хрусталика. У многих переступивших 60-летний рубеж появляется возрастная дальнозоркость.
- Спазм аккомодации. Связан со спазмированием ресничной мышцы: она сокращается, но не расслабляется. Больной не может нормально рассматривать дальние объекты. Может возникать при долгом чтении, пребыванием за компьютером или просмотре телевизора при близком расположении к экрану.
- Косоглазие – отклонение зрительной оси одного или двух глаз в определенном направлении. Бывает врожденным или появляется в результате травм, поражений глазодвигательных мышц разной природы, осложнений после перенесенных болезней, т.д. В таком состоянии больному сложно сфокусироваться на объекте одновременно двумя глазами.
- Астигматизм – деформация роговицы или хрусталика (они могут поражаться одновременно). Человеку становится трудно сфокусироваться на конкретном предмете.
- Ангиопатия сетчатки – поражение сосудов, возникающее на фоне других заболеваний (сахарного диабета, т. д.), в результате травм. Возникают вспышки и потемнение в глазах, страдает зрение.
Полезный видеоролик о том, какие проблемы со зрением встречаются у детей:
https://youtube.com/watch?v=DYP1X-ZInDQ
Врач-офтальмолог оказывает помощь при травмах и ожоговой болезни глаза, получаемых в результате аварий, падений, в бытовых ситуациях, т. д. Травмы глаза часто сопровождаются черепно-мозговыми травмами, поэтому окулист в таких ситуациях взаимодействует с врачом-неврологом.
Причины эндофтальмита
Развитие патологии наблюдается на фоне внешних и внутренних факторов. К первой группе причин эндофтальмита относят проникающие повреждения, заражение внутренних структур глаза опасными бактериями при проведении операции, появление гнойных язв на роговице.
Также к провоцирующим факторам относят инфицирование ожогов. Это обусловлено нарушением правил асептики. Травматические повреждения или попадание внутрь глаза инородного объекта существенно повышают риск появления эндофтальмита.
К внутренним причинам эндофтальмита относят гематогенное распространение патогенной микрофлоры. В этом случае она с током крови попадает в радужку или реснитчатое тело из удаленных очагов воспаления. К развитию патологии приводят стафилококки, пневмококки, стрептококки.
Также орган зрения может быть инфицирован синегнойной или гемофильной палочкой, коринебактериями, клебсиеллами. К провоцирующим факторам относят нейссерии и энтеробактерии. Иногда заболевание вызывают грибки.
К развитию патологии приводят такие процедуры:
- Хирургия катаракты. Это самая частая причина развития заболевания. Тем не менее, его могут спровоцировать любые оперативные вмешательства.
- Интравитреальные инъекции. Они могут применяться для лечения макулярной патологии у людей, страдающих сахарным диабетом, или при возрастной дегенерации макулы либо желтого пятна.
- Операции для лечения глаукомы. В этом случае появление проблем возможно не только на начальной стадии послеоперационного периода. Они нередко возникают и через длительный период времени после вмешательства.
- Витрэктомия. Эта операция проводится при отслоении сетчатки. Также эндофтальмит возможен и при других видах хирургических вмешательств на глазах.