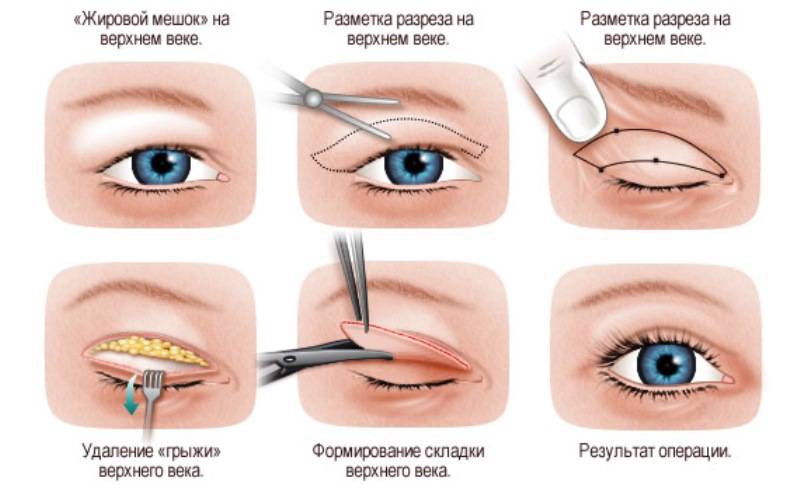
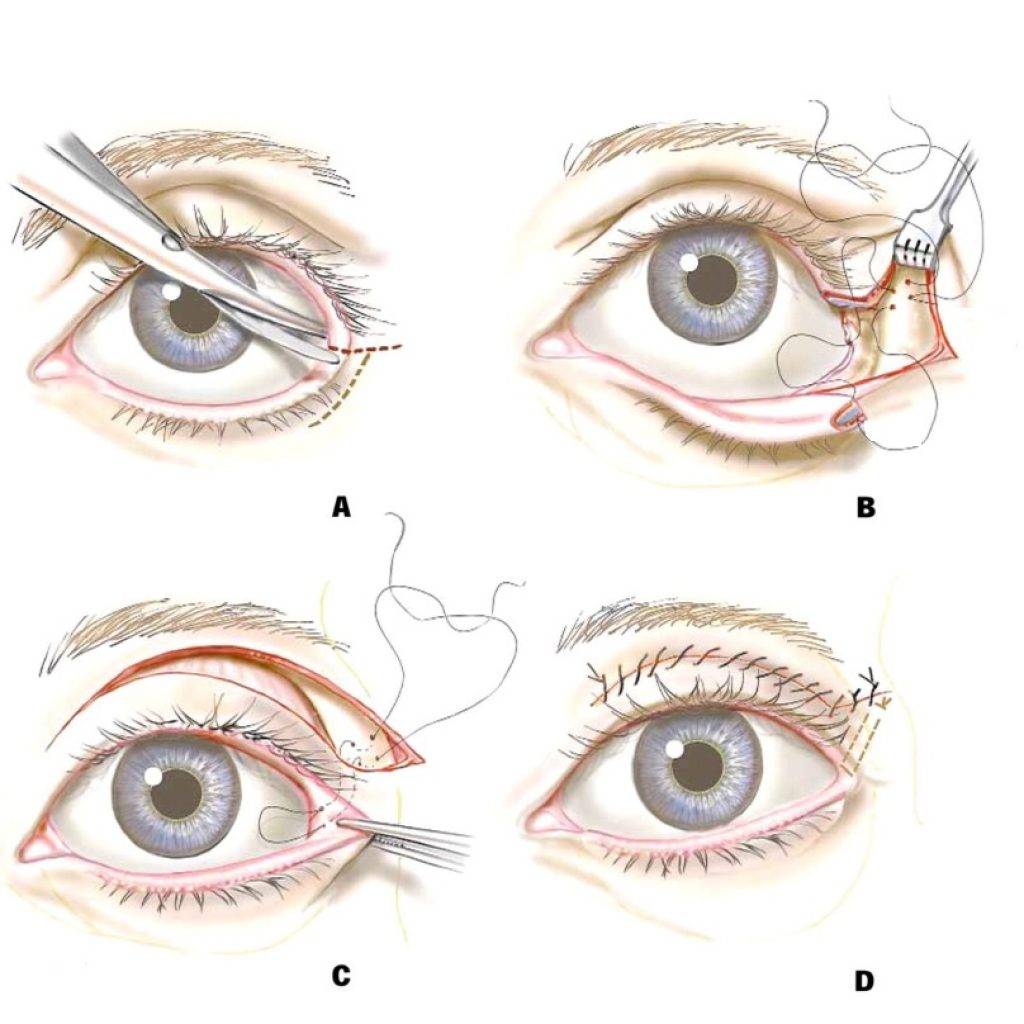
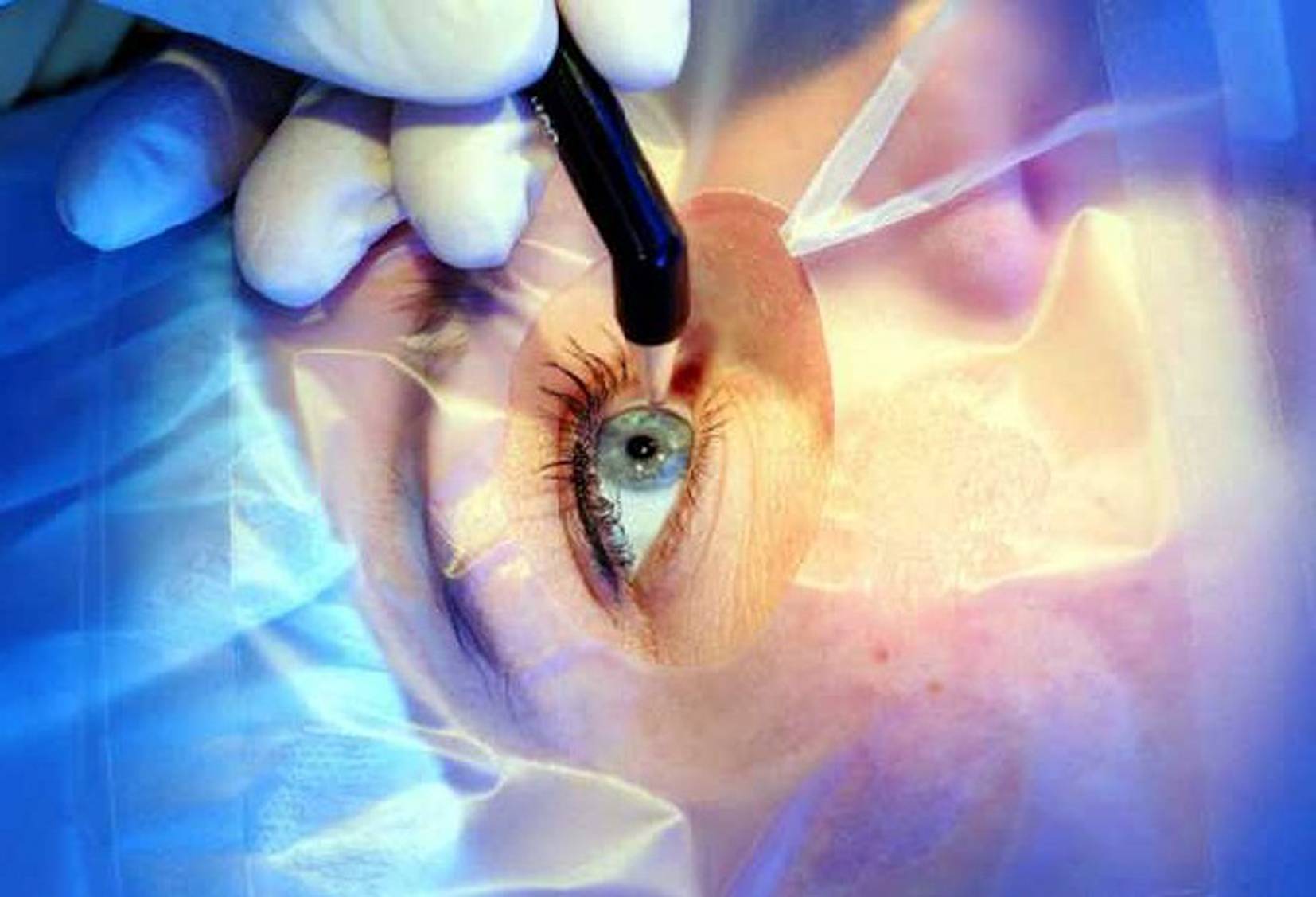
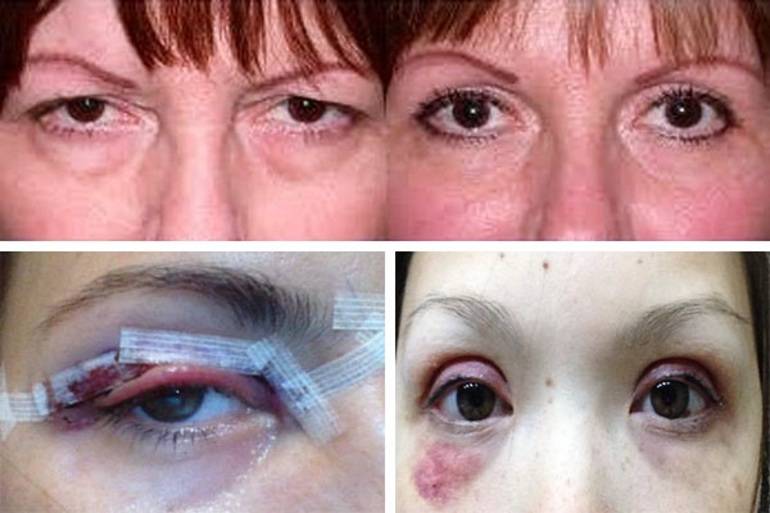
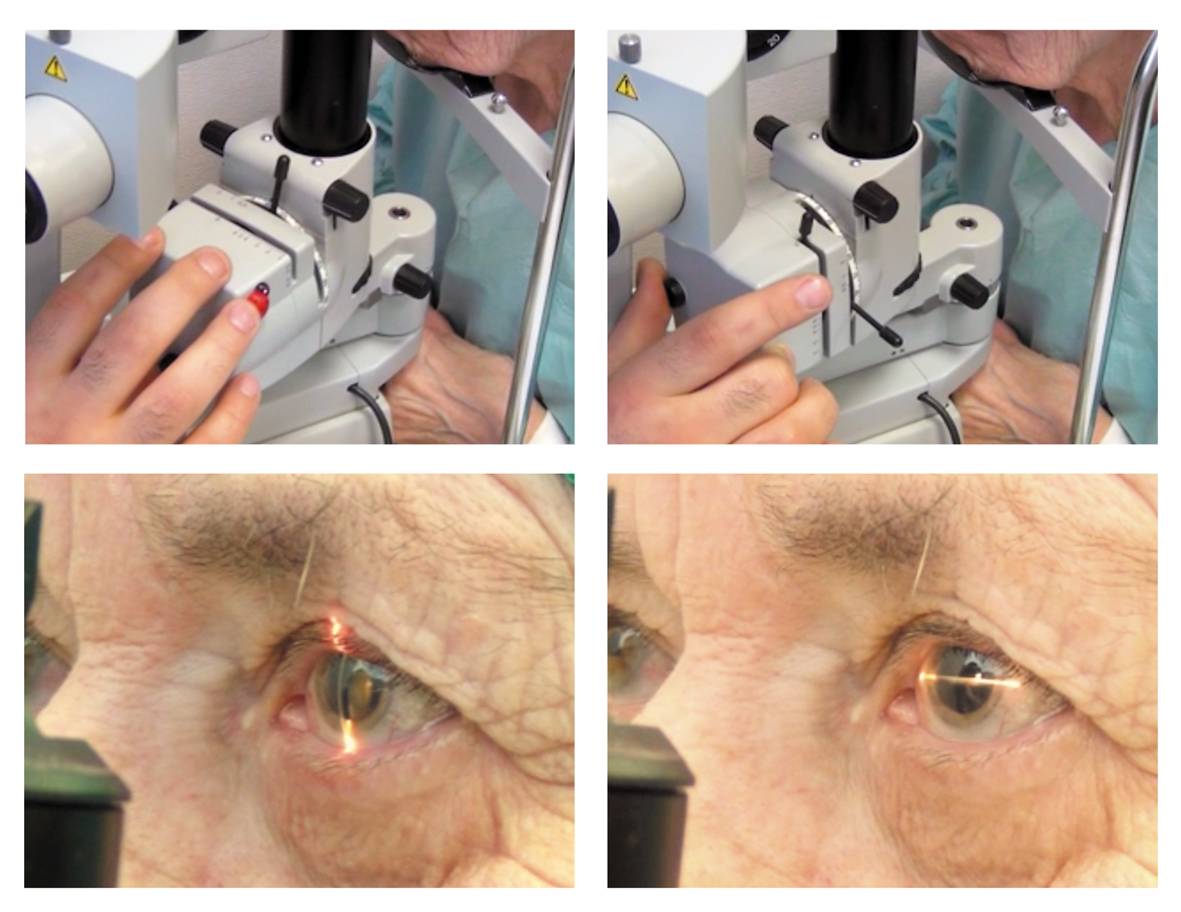
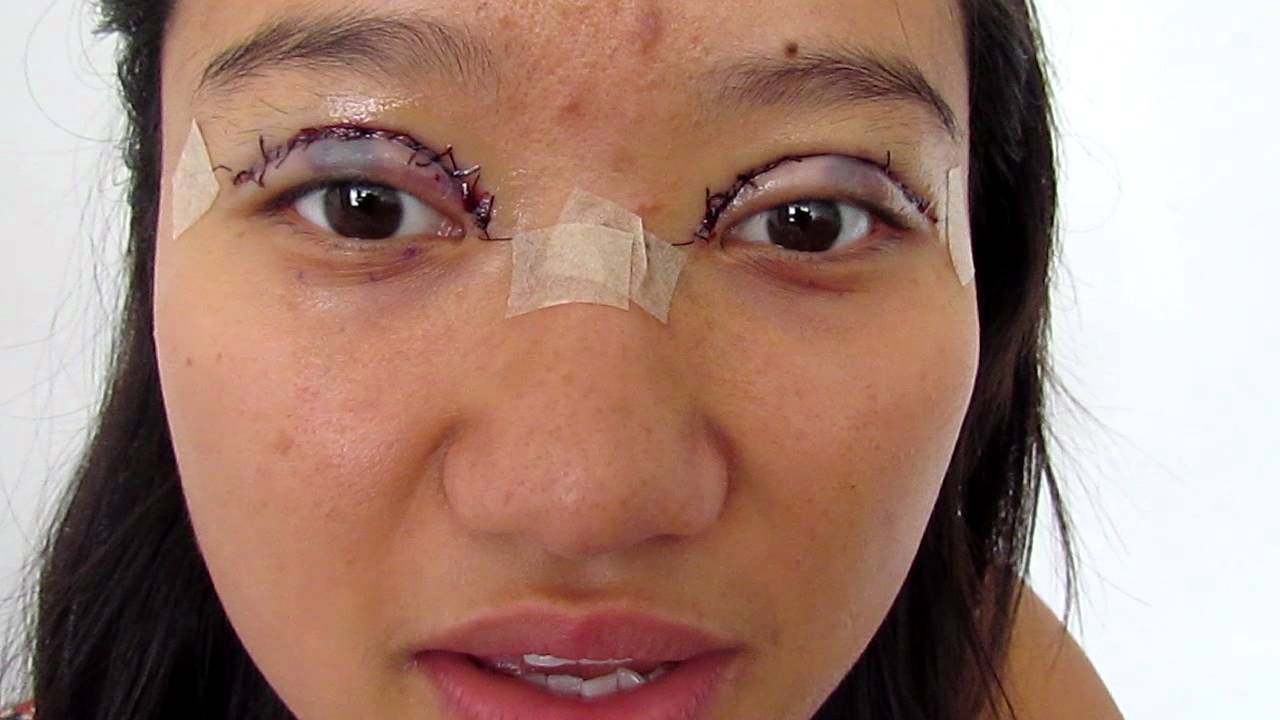
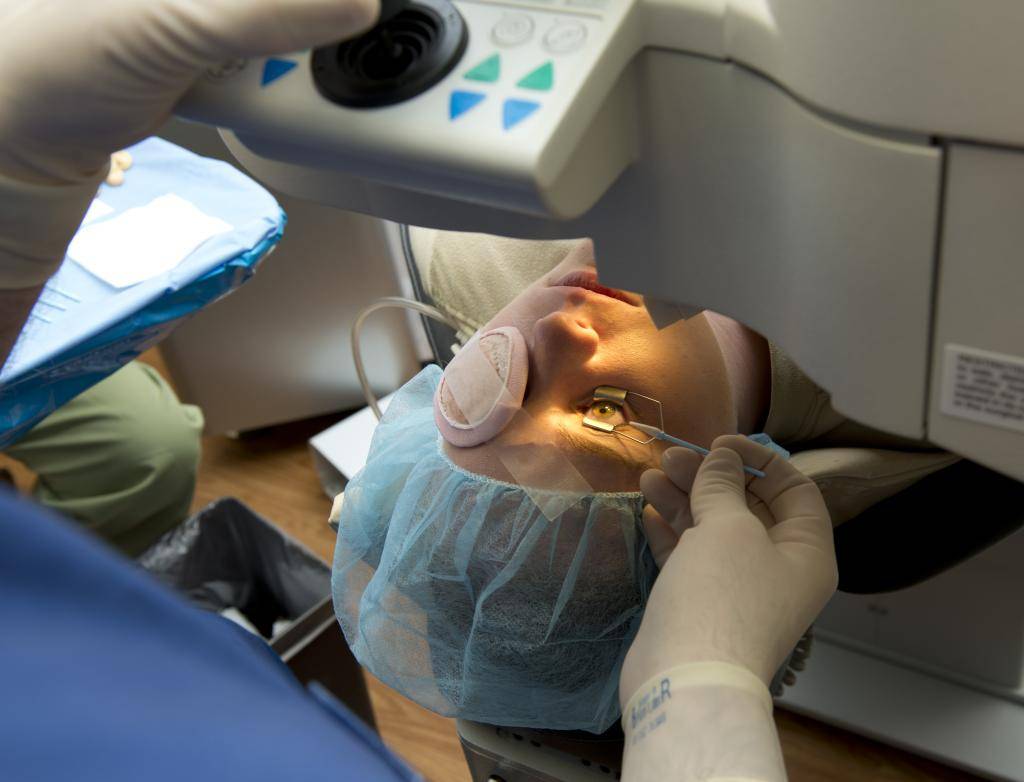
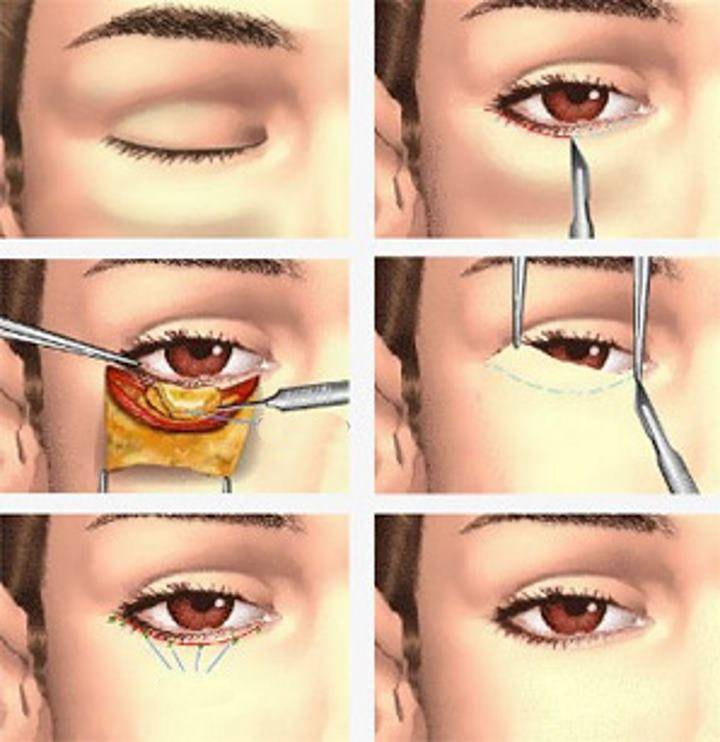
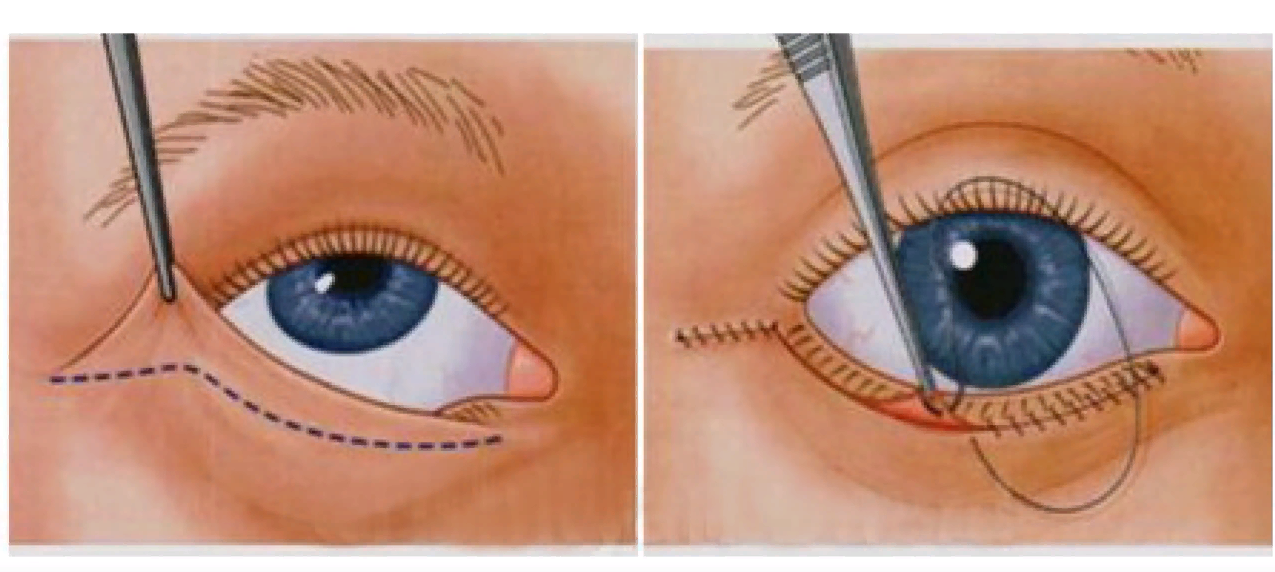
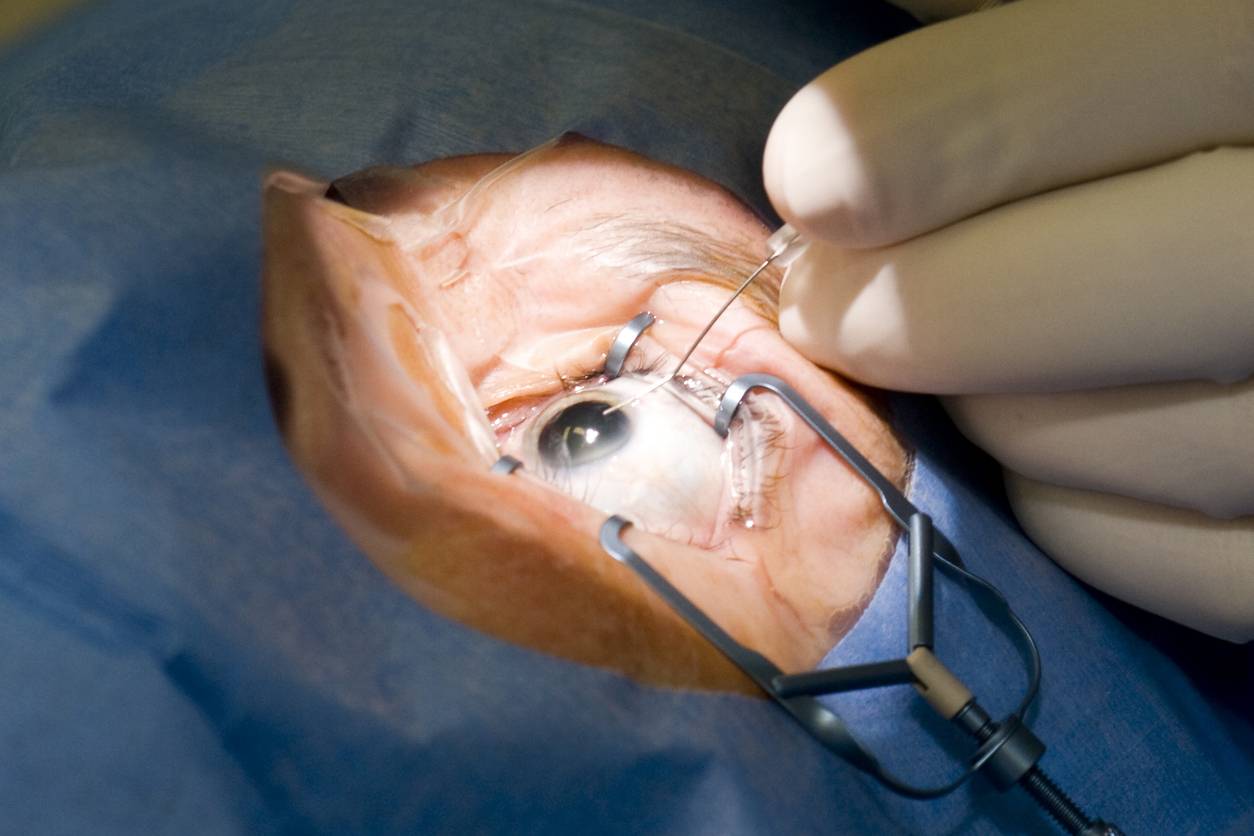
Подготовка к обследованию
Лечение
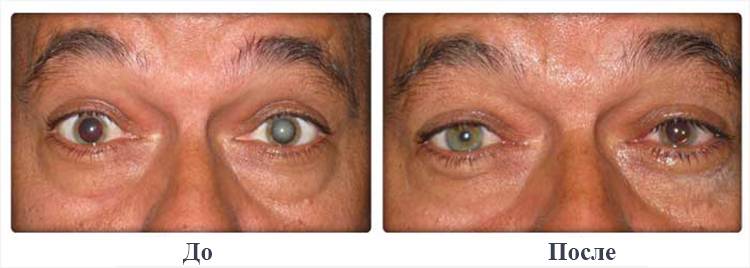
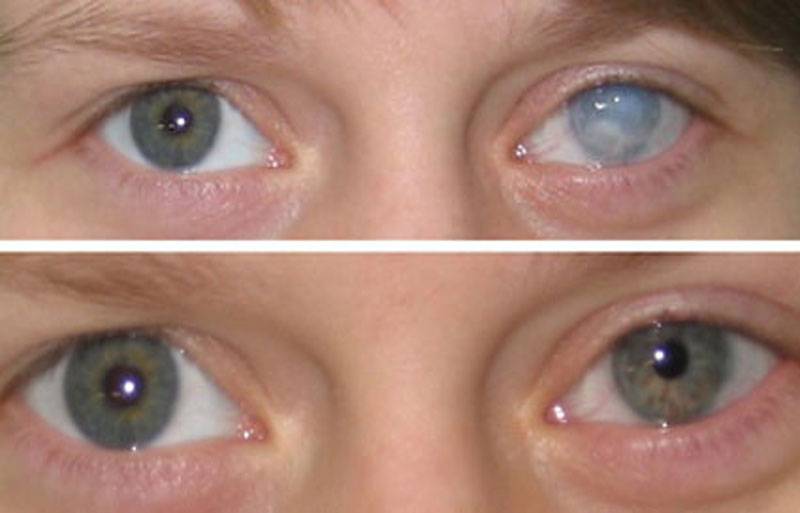
Проблему афакии можно решить консервативными методами или путём хирургического вмешательства. Второй вариант более предпочтителен, так как позволяет полностью восстановить бинокулярное зрение.
В обоих случаях при своевременном обращении к врачу прогноз благоприятный, так как правильно подобранная оптическая коррекция позволяет сохранить нормальную остроту зрения и трудоспособность, но только при условии отсутствия поражений нервных окончаний.
Медикаментозным способом
Консервативная терапия предлагает пациентам скорректировать зрение афакичного глаза с помощью очков и контактных линз.
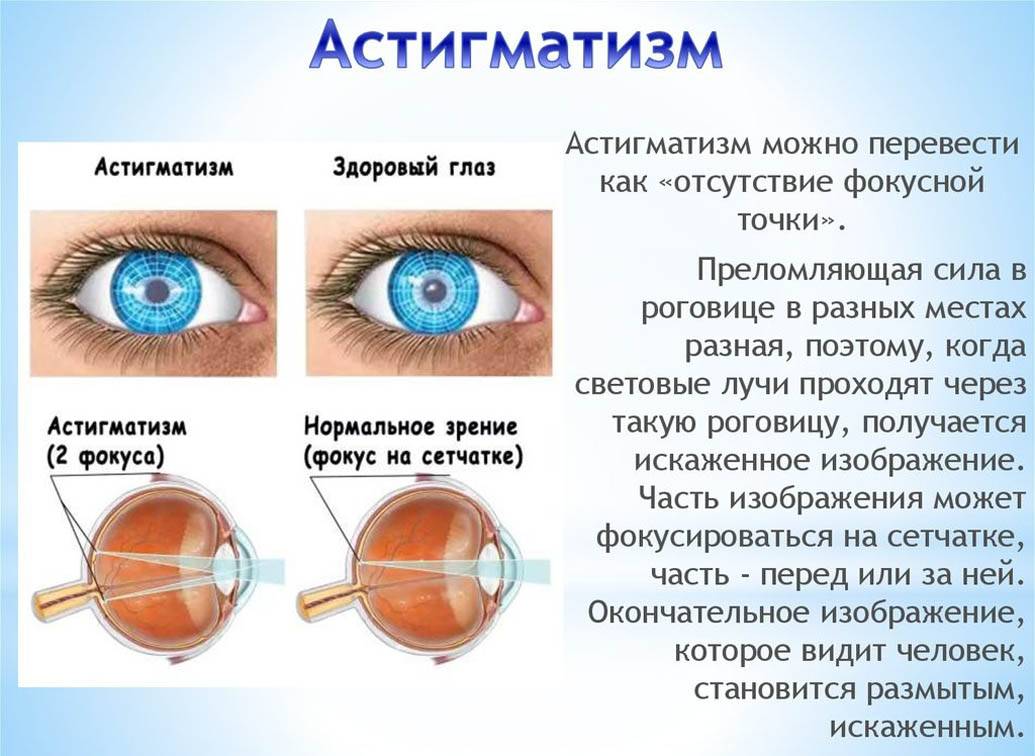
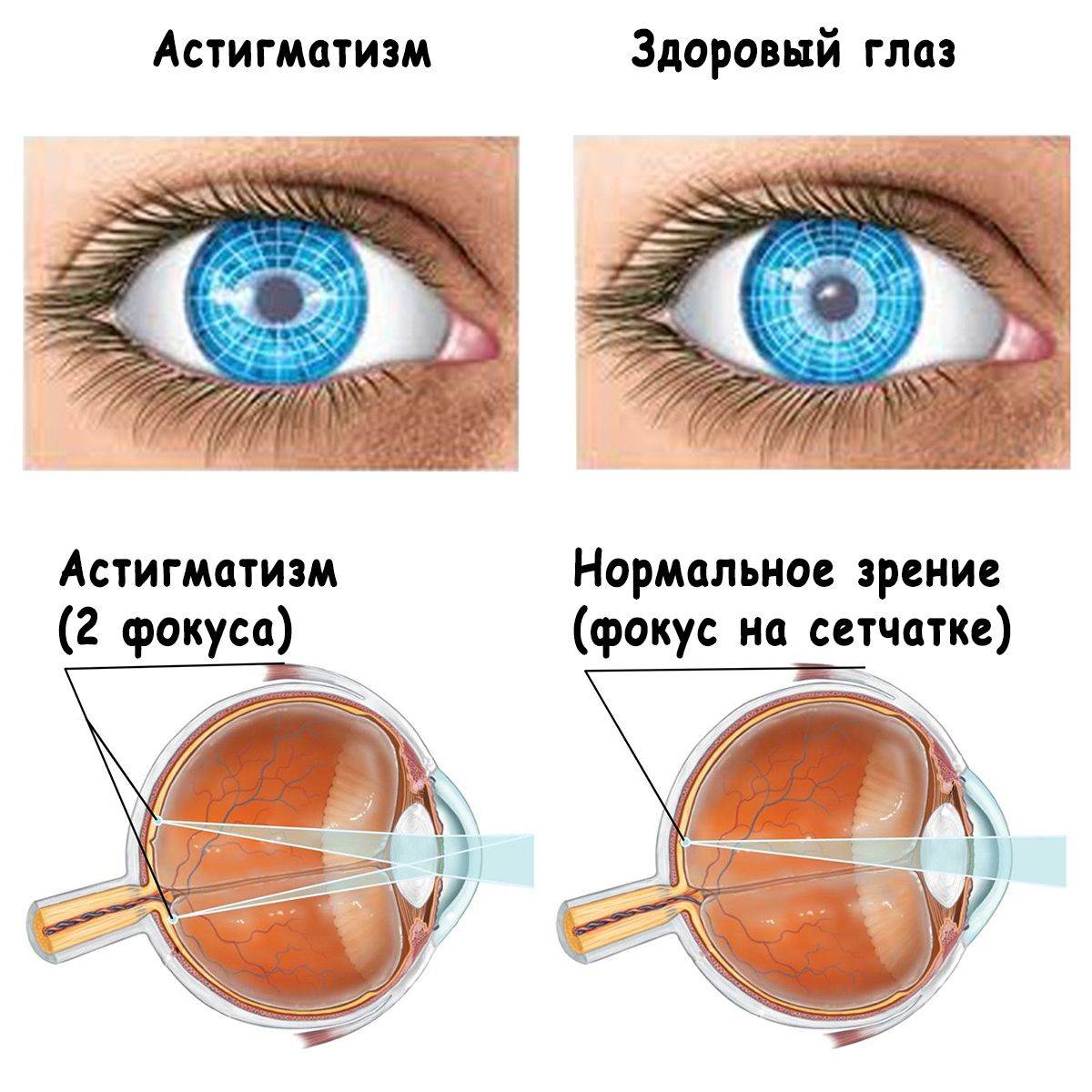
Афакия часто сопровождается астигматизмом. В подобных случаях необходимо добавление цилиндрического компонента. Это очень усложняет технику изготовления, утяжеляет стёкла и делает очки внешне неэстетичными.
Недостаток применения очков при афакии: Сильные плюсовые стёкла очков могут стать причиной кольцевой скотомы, то есть у пациента выпадает из поля зрения целый участок. Это приводит к появлению тяжёлых и неприятных ощущений от регулярного внезапного возникновения перед глазами того или иного объекта, что существенно осложняет жизнь пациентов. Им сложно переходить через дорогу, особенно на оживлённых перекрёстках и пр.
Контактные линзы
На сегодняшний день контактная оптика – это наиболее распространённый способ решения проблем со зрением при афакии. Огромным преимуществом метода является возможность его применения как при односторонней, так и при двухсторонней афакии.
При изготовлении линз учитывается возраст пользователя. Так для новорождённых выпускаются специальные мягкие силиконовые линзы, а для детей постарше – мягкие дышащие или жёсткие.
Контактные линзы – более удобный способ коррекции зрения, чем очки, но при этом и более дорогостоящий, поскольку пациентам регулярно приходится приобретать новые комплекты линз и дезинфицирующие средства для них.
Хирургическое лечение
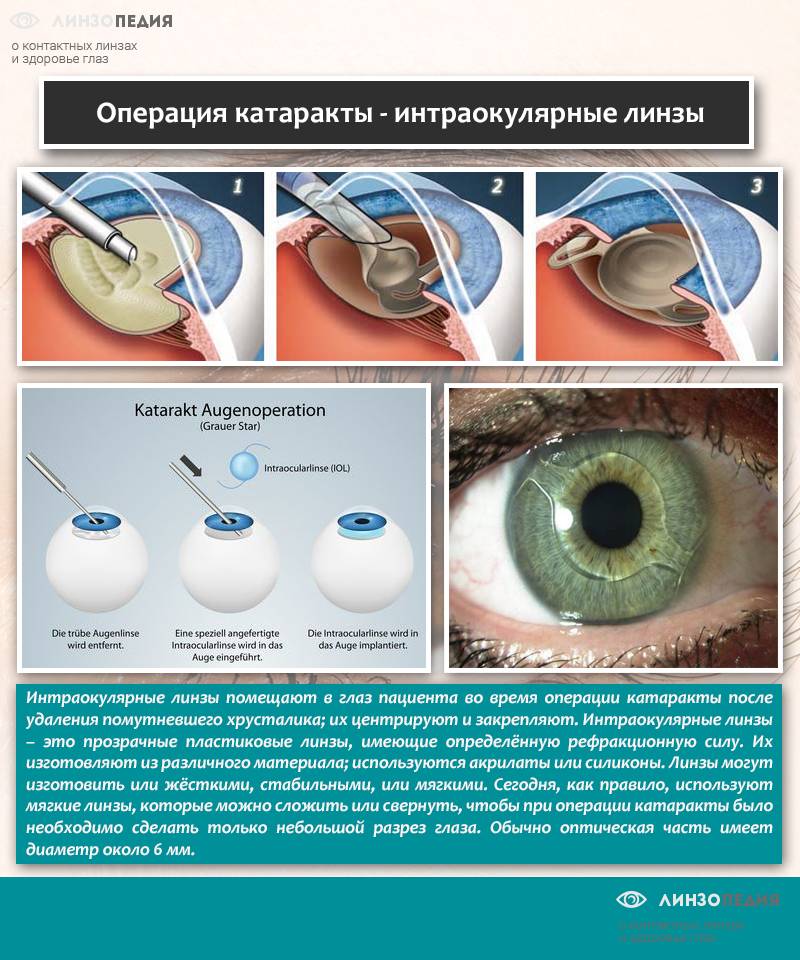
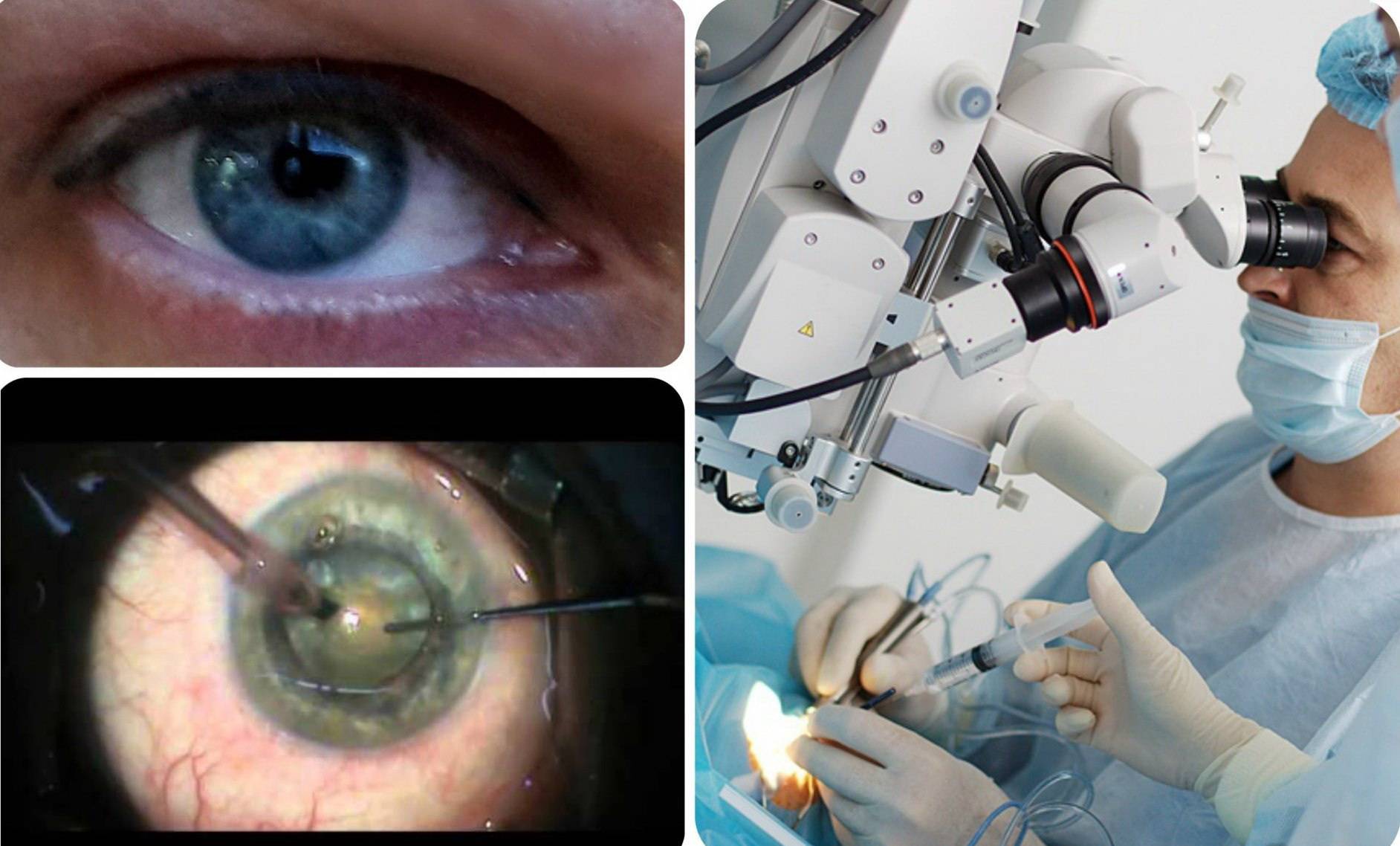
Хирургическое вмешательство предполагает внедрение в глаз пациента искусственного имплантанта.
Данный вид коррекции зрения представляет собой хирургическую процедуру по установке пластиковой линзы определённой силы, величину которой рассчитывают с помощью специально созданных компьютерных программ и таблиц
При расчётах принимается во внимание:
- Толщина хрусталика;
- Преломляющая сила роговицы;
- Глубина передней камеры;
- Длина глазного яблока.
Коррекцию зрения после проведения операции планируют индивидуально для каждого пациента, руководствуясь его желаниями. Например, если работа больного связана с необходимостью постоянно сидеть за компьютером, ИОЛ подбирают таким образом, чтобы это можно было выполнять без очков.
Существует 4 типа ИОЛ, отличающихся по способу установки:
- Линза с фиксацией в углу передней камеры;
- Ирис-клипс-линза (зрачковая);
- Экстракапиллярная ИОЛ;
- Заднекамерная линза.
Оптимальным вариантом искусственного хрусталика считается заднекамерная ИОЛ, которая не препятствует нормальному расширению зрачка и обеспечивает лучшее качество зрения, поскольку занимает естественное положение в глазу.
Иногда пациентам требуется 2 операции по внедрению ИОЛ. Это происходит в случае, если по тем или иным причинам оптика прооперированного глаза несовместима с оптикой другого глаза.
Народные средства
Одна из частых причин возникновения афакии – это катаракта. Данное заболевание можно предупредить с помощью одного народного средства.
В «бабушкиных» рецептах указано, что на начальных стадиях катаракты полезно принимать внутрь (не капать!) настой из картофеля. Для приготовления этой настойки нужно собрать и высушить картофельные глазки, затем залить их 0,5 л водки. Настаивают это средство 7 дней. Принимают 3 раза в день ежедневно. Это народное средство позволит предотвратить развитие катаракты, а значит – и возникновение афакии.
Осложнения после лазерной коррекции зрения: на сколько они страшны
После лазерной коррекции зрения могут возникнуть некоторые осложнения.
Постоперационное помутнение или эрозия роговицы
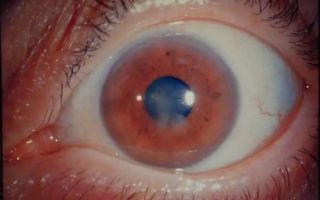
Помутнение роговицы вызывается загнивающими клетками. В них вырабатывается секреция, которая напрямую влияет на прозрачность роговицы. Для решения проблемы используются капли, в крайних случаях рекомендуется лазерное вмешательство. Эрозии роговицы разной степени могут появляться при царапинах и микротравмах во время проведения коррекции. При должном послеоперационном уходе за глазами, заживают самостоятельно.
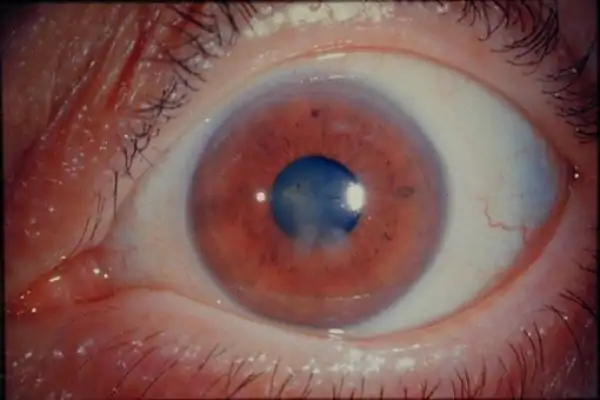
Фото 1. Помутнение роговицы после лазерной операции. На глазу области возникают небольшие белые пятна.
Травматическое повреждение роговичного лоскута
Некачественный срез лоскута: тонкий, маленький, короткий, неровный, срез ножки — встречается довольно редко. У высококвалифицированных хирургов риски составляют 1%. Если из-за повреждения дальнейшая коррекция невозможна, лоскут возвращают на место, не вмешиваясь в средние слои роговицы. Следующая операция разрешена не ранее, чем через полгода.
Смещение зрачков
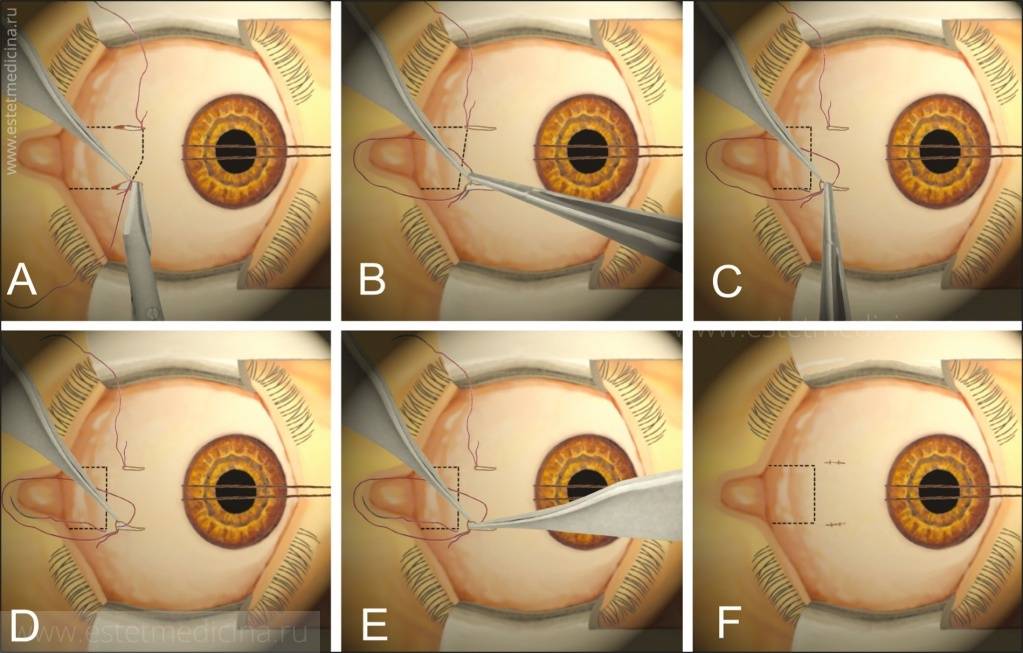
Корэктопия — нарушение естественного положения зрачка, при котором он смещается в сторону или меняет формы. Вызвана сильной нагрузкой на хрусталик. Корэктопия может как влиять на остроту зрения, так и не оказывать на него воздействия. Если зрение стремительно ухудшается, вызывая амблиопию, то необходимо хирургическое вмешательство.
Фото 2. Корэктопия после лазерной коррекции зрения. Зрачок сместился из центра роговицы глаза.
Риски нарушения сетчатки или склеры глаза
Достаточно распространённое осложнение, сюда же можно отнести хрупкость глазного яблока. Оно устраняется медикаментозно или оперативно, в зависимости от состояния зрительных органов.
Постоперационный кератоконус
Деформация роговицы в виде конуса, которая происходит из-за истончения роговицы и внутриглазного давления, т. е. сложное ухудшение в среднесрочном порядке. Развивается постепенно. Роговица размягчается и ослабевает, зрение становится хуже, и происходит деформация. При кератоконусе может потребоваться пересадка донорской роговицы.
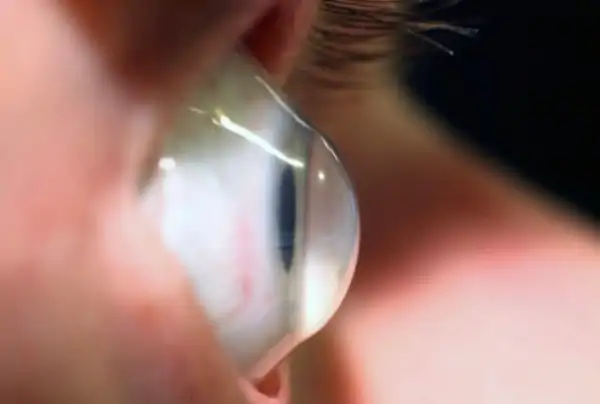
Фото 3. Глаз человека при кератоконусе. При заболевании глазная роговица принимает конусовидную форму.
Гипокоррекция и гиперкоррекция
Гипокоррекция — недостаточное исправление зрения. При этом осложнении назначается повторная коррекция, но с применением дополнительных методик. Особенно подвержены такому ухудшению люди с дальнозоркостью и близорукостью. Гиперкоррекция — преувеличенно (избыточно) улучшенное зрение.
Это нередкое явление, которое обычно проходит само в течение нескольких месяцев. В отдельных случаях врач прописывает слабые очки. При других значениях проблемы может потребоваться повторное лазерное вмешательство.
Синдром «сухого глаза»
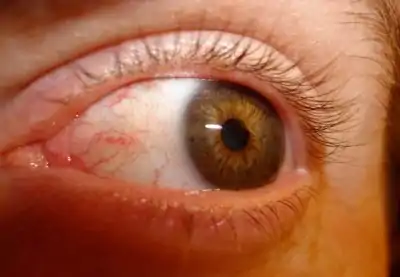
Неприятная сухость в глазах, возможно чувство присутствия инородного тела, ощущение «прилипшего» века. При ССГ слеза недостаточно смачивает склеру. Считается одним из самых частых осложнений.
Проходит примерно через 10—14 дней после коррекции. Офтальмологи рекомендуют использовать специальные капли. Если синдром «сухого глаза» не проходит самостоятельно, возможна небольшая операция по закрытию слёзных канальцев, чтобы слеза задерживалась в глазу.
Опасность постоперационного ухудшения ночного видения
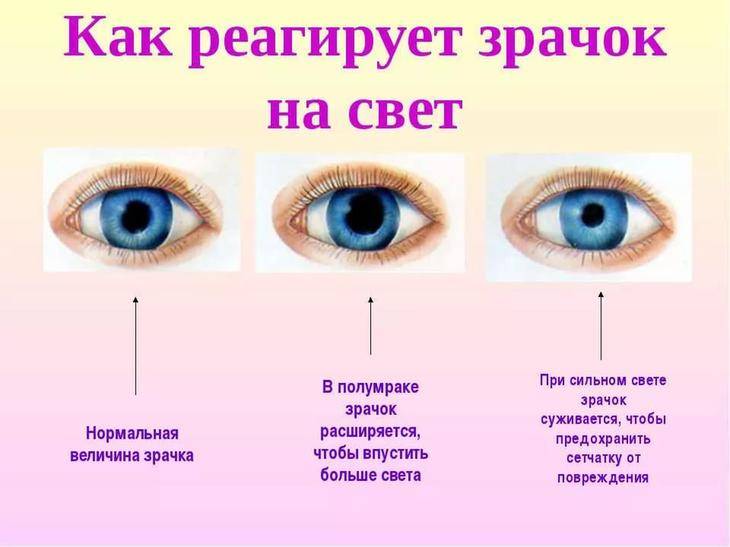
Возникает, если у пациента широкие зрачки. Это осложнение характеризуется внезапными яркими вспышками света, появлением «нимбов» вокруг предметов (гало-эффект), засветкой объектов зрения. Может носить постоянный характер, а также существенно мешать вождению автомобиля в вечернее время и ночью, дополнительно влияют туман, снег, дождь. Выходом станут очки с маленькими диоптриями, и специальные капли, действие которых направлено на сужение зрачков.
Диффузный ламеллярный кератит
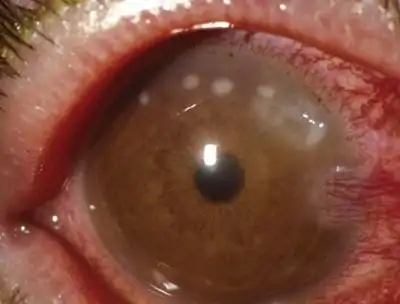
По-другому называется синдром «песков Сахары». Когда в глаз попадают посторонние инородные микрочастицы (под клапан), там начинается воспаление. Изображение из резкого превращается в расплывчатое.
При этом виде осложнения офтальмологи рекомендуют кортикостероидные капли. А также необходимо промывание прооперированной поверхности (после поднятия клапана).
Врастание эпителия
Сращивание эпителиальных клеток с поверхностным слоем роговицы, с клетками, находящимися под лоскутом. Обычно происходит в первые несколько недель после проведения коррекции. Проблема концентрируется в неплотном прилегании роговичного лоскута. Прогрессирует в редких случаях. Исправление осуществляется путём хирургического вмешательства. Требуется 1—2% пациентов.
Перечень заболеваний глаз, которые лечатся хирургическим путем
- астигматизма;
- сложных форм косоглазия;
- кератопатии;
- халазиона;
- невритов зрительных нервов;
- блефарита;
- дистрофии сетчатки;
- глаукомы;
- катаракты и др.
Более подробное описание особенностей оперативного лечения различных офтальмологических заболеваний будет представлено ниже.
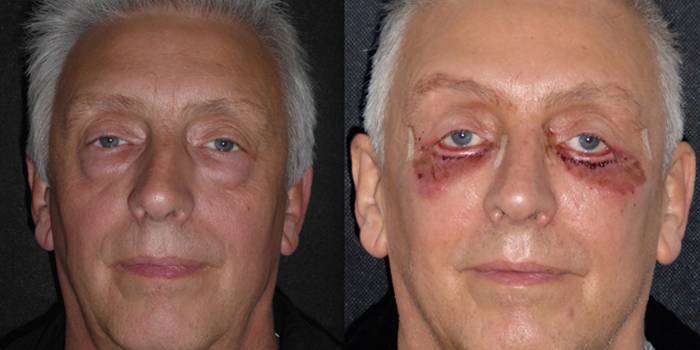
Склеропластика
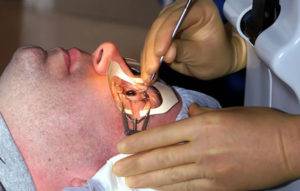 Не восстанавливает зрение полностью, но блокирует продолжение снижения остроты зрения. Назначают, в основном, при близорукости людям старше 18 лет. Подобное связано с тем, что детский глаз поддается изменениям (меняется форма глаза и его составляющих).
Не восстанавливает зрение полностью, но блокирует продолжение снижения остроты зрения. Назначают, в основном, при близорукости людям старше 18 лет. Подобное связано с тем, что детский глаз поддается изменениям (меняется форма глаза и его составляющих).
Поэтому если «ввести» склероукрепляющий материал в детский глаз, то со временем материал растянется и может привести к ухудшению видения.
Склеропластика направленна на стабилизацию зрения. Не является корректирующим вмешательством.
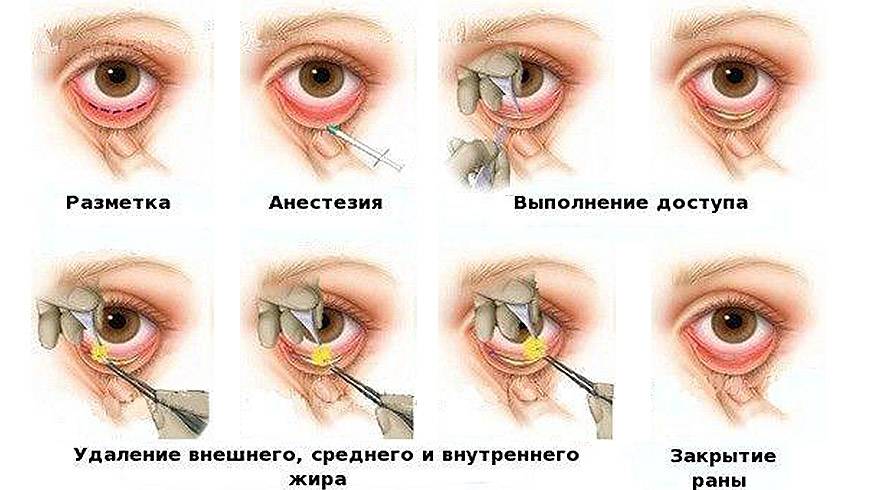
Длится 20-30 минут. И заключается во введении в глаз склероукрепляющего материала (ткани пациента, синтетические полимеры, силикон и др.). Склероукрепляющий материал сцепляется с наружной оболочкой глаза. Происходит блокировка снижения зрения.
Склеропластику назначают при прогрессирующей близорукости. В том случае, когда коррекция зрения по каким-либо причинам запрещена.
Не рекомендуется выполнять склеропластику в следующих случаях:
- детский возраст (до 5 лет);
- психосоматические расстройства;
- наличие вирусных или инфекционных заболеваний;
- дистрофия органов зрительного аппарата;
- аллергия или повышенная чувствительность к склероукрепляющему материалу;
- аллергия на анестезирующий препарат.
При беременности данное вмешательство проводить разрешается. Но все же рекомендуется провести склеропластику до или после беременности.
После проведения операции каждого пациента ждет продолжительный реабилитационный период. Включает в себя:
- не рекомендуется 1-2 недели читать книги, сидеть за компьютером, смотреть телевизор, ограничить пользование телефоном (нельзя напрягать глаза);
- 4-5 недель не посещать бассейн и не заниматься спортом;
- 2-3 недели (определяется индивидуально) носить очки со светофильтрами от ультрафиолетовых лучей (после вмешательства наблюдается острая реакция на свет);
- ограничить сильные физические нагрузки на 8-12 месяцев.
Рекомендуется следовать всем инструкциям врача. Закапывать восстанавливающие антибактериальные капли. Тогда реабилитационный период пройдет благоприятно и не понесет отрицательных последствий.
Стоимость склеропластики начинается от 3000 тыс. рублей за 1 глаз. Стоимость зависит от региона проживания, офтальмологической клиники и квалификации специалиста
Важно со вниманием подойти к выбору офтальмологической клиники. От этого выбора, возможно, зависит дальнейшее состояние зрения
Виды операций
При данной патологии применяются следующие виды операций:
- передняя радикальная кератотомия;
- миопический кератомилез;
- экстримлазерная коррекция;
- в редких случаях – удаление хрусталика.
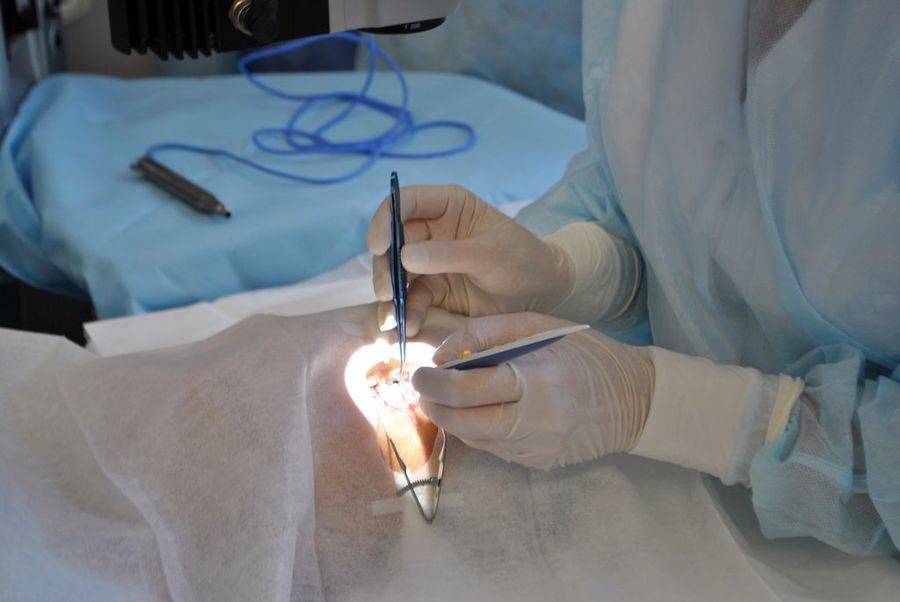
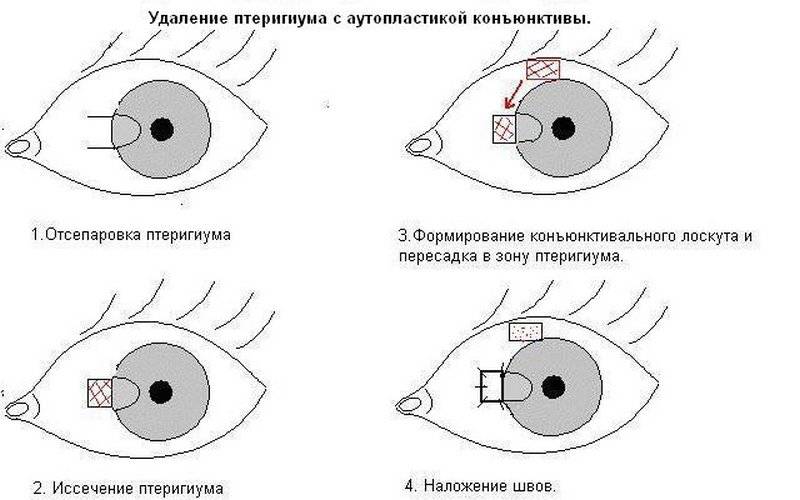
Процедура заключается, в том что больному делается разрез на роговице глаза:
- Перед процедурой пациенту закапываются специальные препараты, сама операция проводится под местным наркозом.
- Врач делает на глазу пациента разметку медицинским маркером – места, где будут делаться разрезы. Их толщина не должна превышать 90% от объема роговицы.
- Инструмент: операцию выполняют алмазным ножом на периферии. Всего врач делает от 4 до 12 разрезов, в зависимости от формы и стадии дефекта.
Обычно этот метод используется при легких степенях.
Продолжительность операции 20-30 минут, местная анестезия блокирует все возможные неприятные ощущения во время проводимой процедуры.
Первые полгода после проведения вмешательства пациент должен наблюдаться у окулиста, во избежание осложнений.
Стоимость этой медицинской услуги 16-30 тысяч.
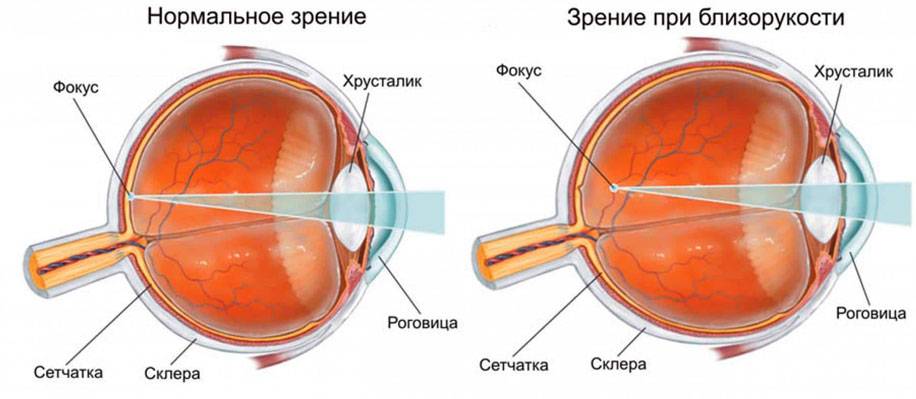
Показания: миопия от 0.5 до 5 диоптрий.
Миопический кератомилез
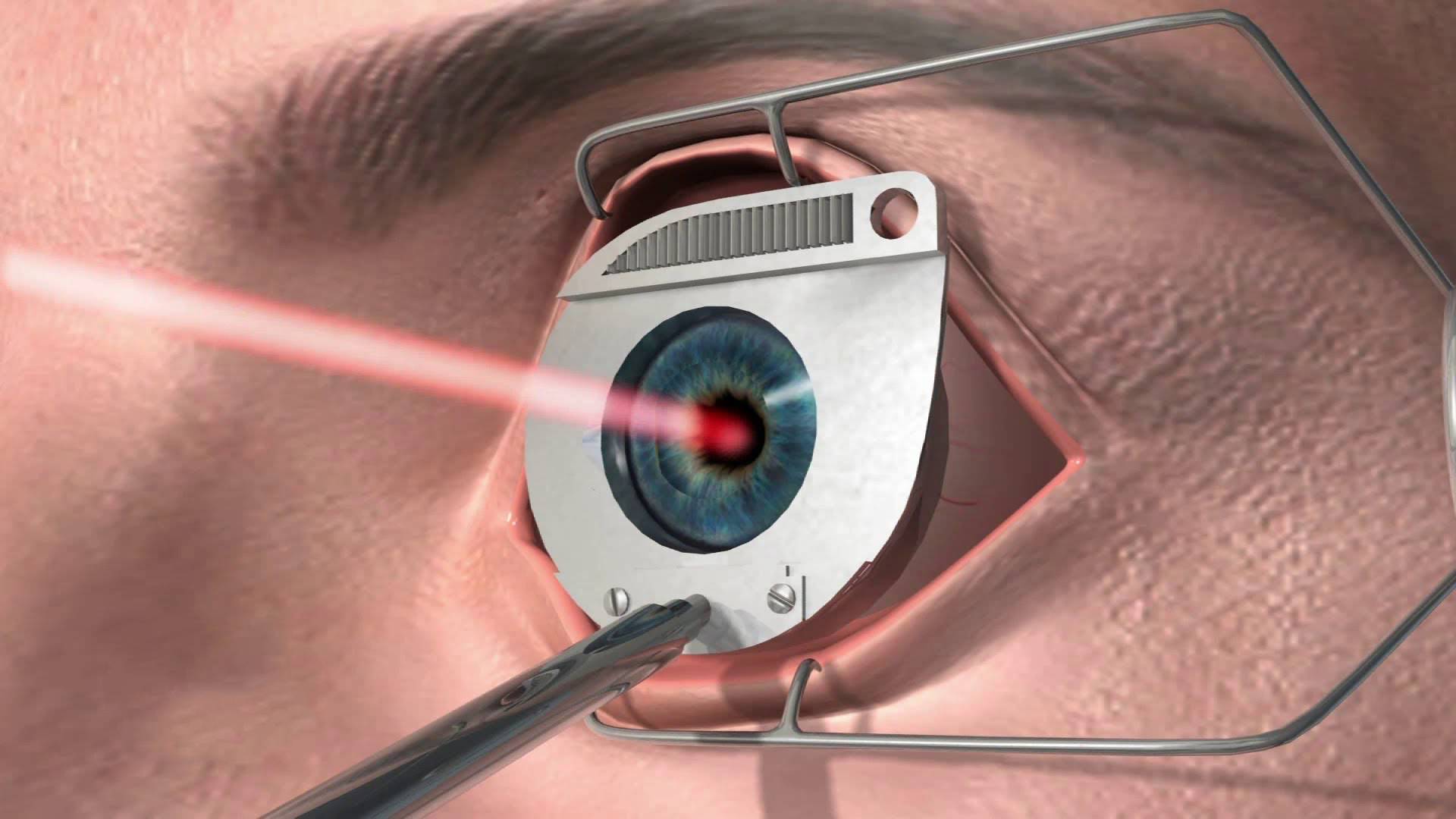
Суть этого метода в срезании роговичной ткани с помощью лазера или другого подобного прибора.
Перед операцией человеку через глазное яблоко вводится лидокаин и полиглюкин. Первое средство используется, как обезболивающие. Второй препарат – кровозамещающий. На веки пациента накладывается медицинский прибор блефаростат. Затем хирург делает на глазах больного разметку.
Роговичную ткань надрезают и отгибают, затем врач выкраивает и удаляет еще один слой ткани. Первый слой возвращают на место и пришивают, в конъюнктиву делается инъекция антибактериального препарата.
В течение нескольких месяцев после операции, человек должен делать инсталляцию глазных капель. Запрещается прикасаться руками к прооперированному участку.
А также соблюдать следующие указания:
- не мыть голову и не умываться 3-4 дня с момента вмешательства;
- не использовать декоративную косметику;
- при любых неприятных ощущениях посещать лечащего врача;
- женщинам не рекомендовано использовать косметику;
- отказать от управления транспортом на 7 дней;
- первые дни не смотреть телевизор.
Процедура показана людям с близорукостью до 6 диоптрий.
Время: 10-20 минут.
Цена операции: 35-50 тысяч рублей.
Экстримлазерная коррекция
Во время экстримлазерной коррекции врач выполняет идентичные действия, что и при миопическом кератомилезе, разница в инструментах, вместо скальпеля или хирургического ножа используется лазер.
Этот способ на данный момент считается самым популярным, так во время процедуры лазер удаляет только межмолекулярные связи, не травмируя при этом хрусталик. При эстримлазерной коррекции сведен к минимуму риск возникновения послеоперационных осложнений.
Длительность лазерной коррекции: 15-60 минут.
Операция делается пациентам с близорукостью до 6 диоптрий. Метод коррекции зрения абсолютно безболезненный, перед началом процедуры пациенту закапывают обезболивающие капли.
Стоимость: 40-70 тысяч рублей.
В послеоперационный период нужно соблюдать следующие рекомендации:
- не тереть глаза руками;
- посещать баню, бассейн, купаться;
- употреблять алкогольные напитки;
- в летний период носить солнцезащитные очки;
- избегать травм глаз;
- не носить одежду, которую надо надевать, через голову.
По окончании восстановительного периода, человек может вернуться к привычному для него образу жизни.
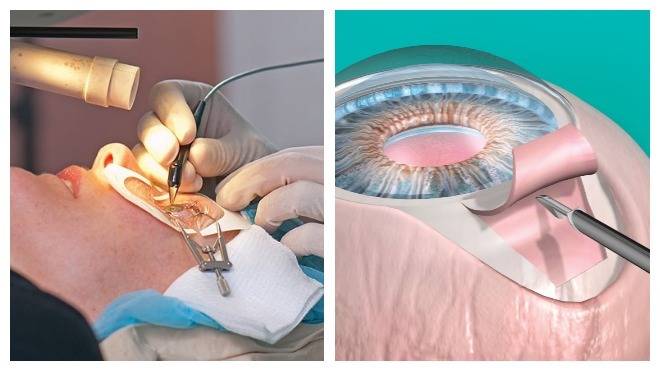
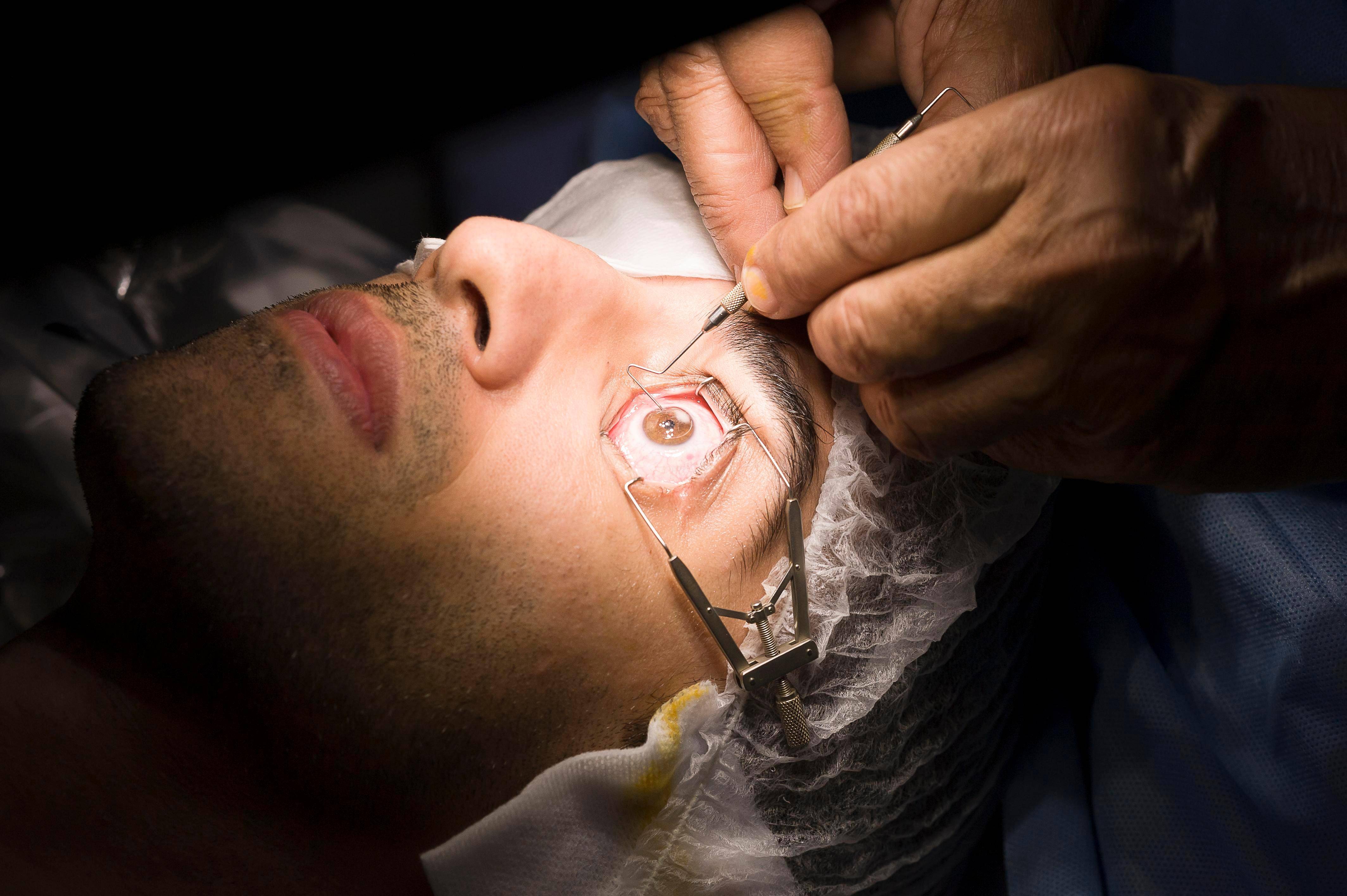
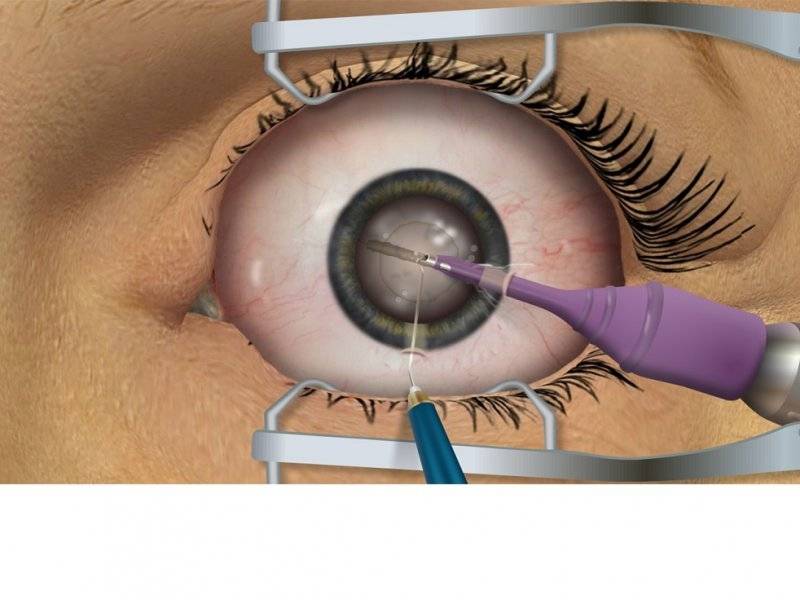
Удаление хрусталика (УПХ)
Этот метод обычно используется в том случае, если у больного есть противопоказания к другим видам операций.
Операция выполняется в два этапа:
- Разрушение и изъятие хрусталика.
- Вставка искусственного протеза.
Во время хирургического процесса, специалист может попросить выполнить человека определенные действия:
- не моргать;
- смотреть в заданную врачом точку.
Процедура выполняется под местным наркозом:
- Врач делает надрез на радужной оболочке пациента.
- Затем вводит иглу с ультразвуком, дефектный хрусталик разрушается, остатки отсасываются.
- В оставшуюся в глазу капсулу, при помощи специального устройства внедрятся новая линза, хирург может корректировать ее руками.
Продолжительность процедуры: 20-40 минут.
Прокол хирург не зашивает, на прооперированный глаз наносится повязка, которую необходимо носить 2-3 недели.
Цена операции: 60-100 тысяч рублей.
После хирургического вмешательства человеку рекомендуется соблюдать следующие правила:
- не наклонять резко голову вниз;
- в течение нескольких месяцев не посещать парную, сауну, бассейн;
- не заниматься тяжелым физическим трудом пока организм полностью не восстановится;
- не рекомендуется спать на той стороне, где была проведена операция.
Патологии склеры
Склера – наружная плотная белковая оболочка зрительного органа. Выполняет функции опоры и защиты. Список офтальмологических заболеваний склеры:
Склерит
Причины склерита – воспаления белковой оболочки – инфекционные и аутоиммунные заболевания. Симптомы – боль тупого характера, отечность и покраснение склер, ухудшение зрения.
Лечение инфекционного склерита – противовоспалительные средства, антибиотики. Терапия аутоиммунного склерита дополняется кортикостероидами. В тяжелых случаях – пересадка тканей донора.
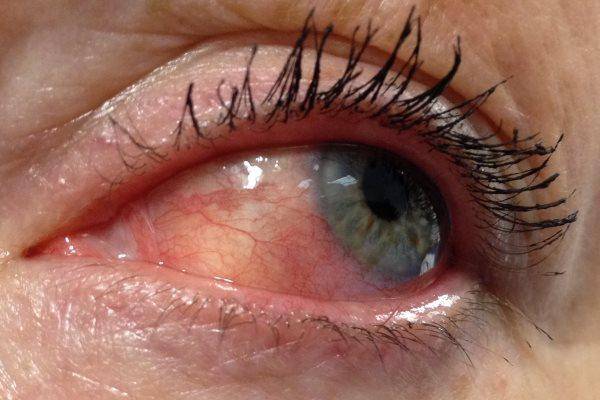
Эписклерит
Эписклерит – воспалительная болезнь наружных слоев склеры. Вызывается вирусами, бактериями, аутоиммунными заболеваниями. Симптомы – боль в склере, слезоточивость, покраснение, отечность.
Аутоиммунные причины лечат глюкокортикостероидами, противовоспалительными препаратами. Вирусные и бактериальные эписклериты – противовирусными и антибактериальными каплями соответственно.
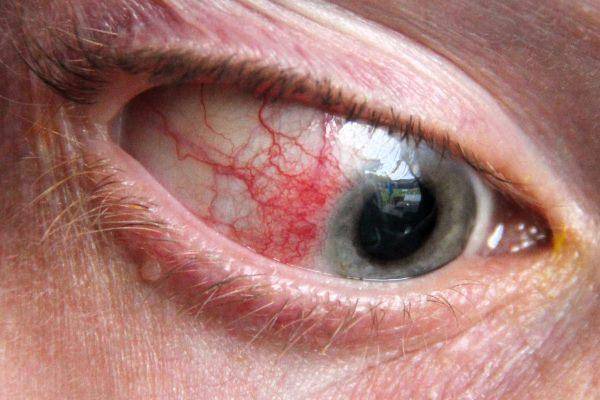
Склерокератит
Осложнение склерита. Добавляется воспаление роговицы. Проявляется слезотечением, сильной болью, отечностью, светобоязнью, нарушением остроты зрения.
Внутривенно и местно назначаются антибиотики, кортикостероиды, противовоспалительные препараты.
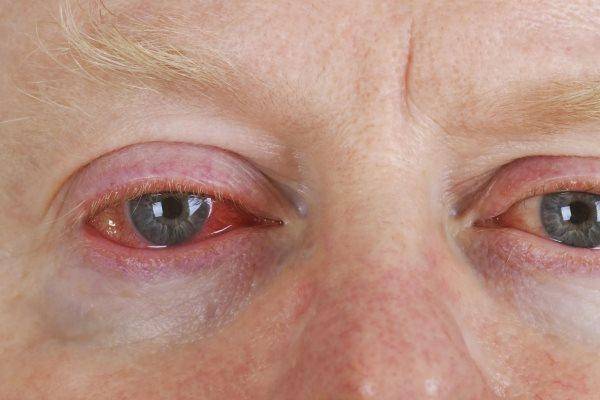
Какие бывают операции на глазах
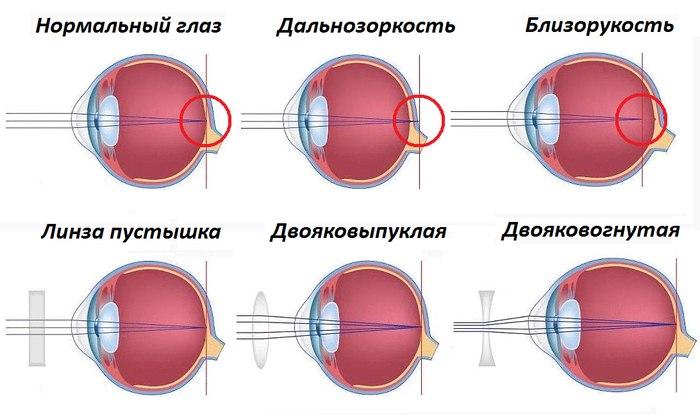
Операции на глазном яблоке делают для того, чтобы восстановить утраченное зрение при наличии помутнения роговицы, близорукости или для устранения дефекта глаз. Обычно используется лазерное или ультразвуковое лечение.
Удаление хрусталика проводится при катаракте, а отслойка сетчатки является показанием для лазерного лечения. Операцию на радужке глаза стоит выполнять с лечебной или косметической целью: восстановление зрения, удаление образований и т.д. Хирургическое лечение стекловидного тела необходимо делать при его повреждении или гемофтальме (кровь в стекловидном теле). В качестве оперативного вмешательства применяют витрэктомию (удаление стекловидного тела).
Операции на сетчатке делают при разрыве или отслойке с помощью лазерной методики. Удаляют роговицу и содержимое глазного яблока обычно при панофтальмите (гнойном воспалении). Операция по удалению катаракты с заменой хрусталика показана при прогрессировании болезни и отсутствии эффективности консервативного лечения.
Для устранения глазных патологий делают следующие виды операций:
- лазерное лечение глаза;
- витрэктомия;
- склеропластика.
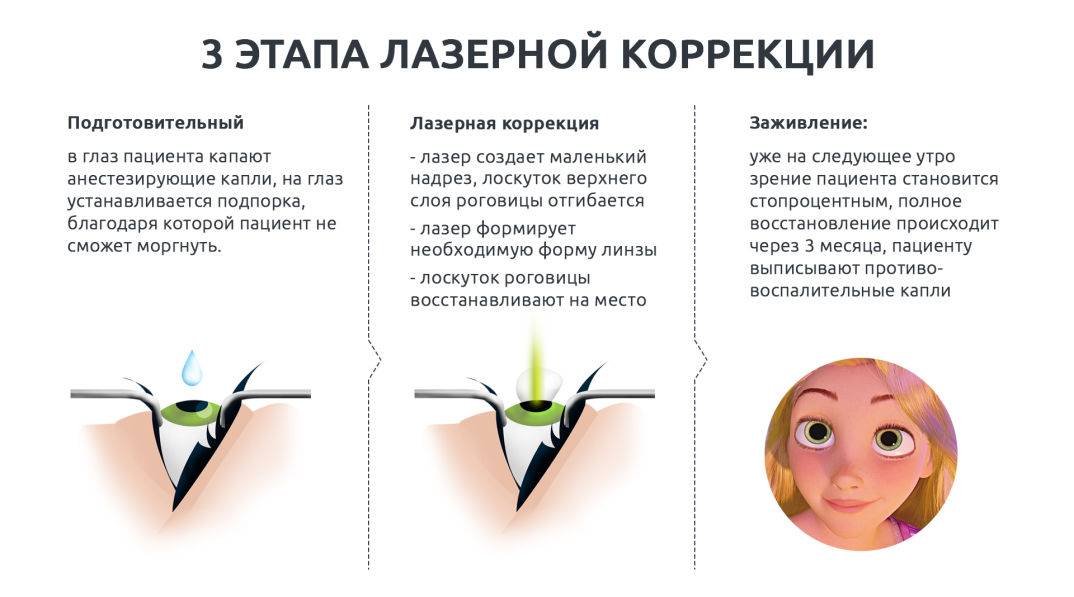
Лазерное лечение
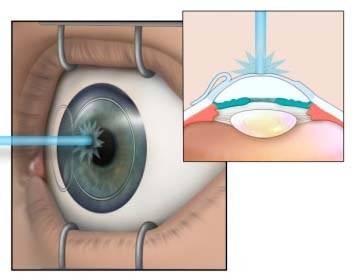
Лазерная коррекция зрения
Самым эффективным и безопасным способом восстановления зрения является лазерная коррекция. Чаще всего такая операция на глазах используется для лечения диабетической ретинопатии. Кроме этого, показано лазерное прижигание сетчатки глаза при наличии отслойки или катаракты, при изменении стекловидного тела. Применяется такой тип операции при глаукоме, но при этом нельзя добиться закрепления постоянного эффекта.
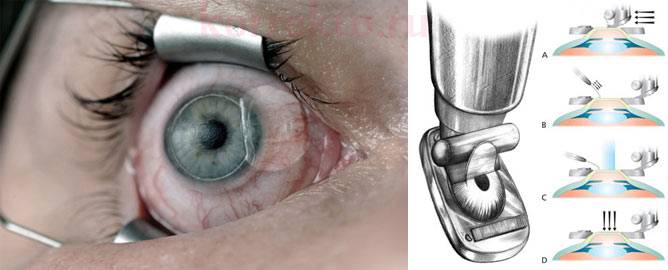
К наиболее распространенным методикам лечения глазной патологии лазером относится фоторефрактивная кератэктомия (ФРК) и лазерный кератомилез (Ласик). ФРК делают под компьютерным контролем, благодаря чему удаляется только определенный слой роговицы, и сокращается риск негативных последствий. После операции больному моделируют новую поверхность роговицы. Местное обезболивание помогает избежать болезненных ощущений во время операции.
К более современным способам лечения относится операция на глазах по методике Ласик, которая является самой эффективной и безопасной из всех способов лечения. Показанием к такой операции может стать близорукость любой степени, снижение остроты зрения, помутнение стекловидного тела глаза и отслоение сетчатки. Делают Ласик без образования насечек на наружной поверхности роговицы. За один раз можно провести лечение обоих глаз сразу.
Противопоказания к лазерному лечению:
- беременность на позднем сроке;
- период лактации;
- инфекция;
- воспаление;
- атрофия роговицы.
Витрэктомия
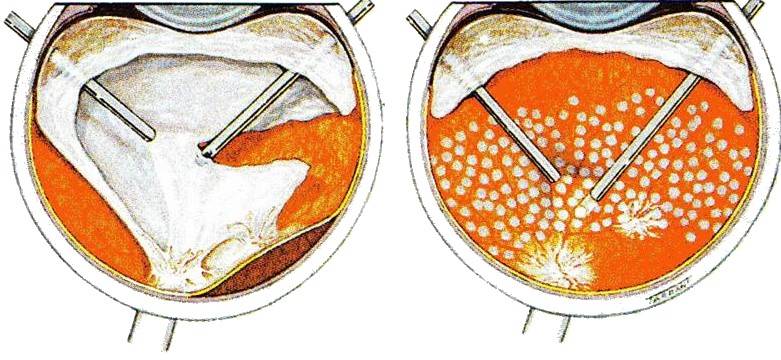
Витрэктомия
Операция на глазах витрэктомия подразумевает частичное или полное изъятие стекловидного тела глаза. Такое хирургическое вмешательство достаточно сложное, поэтому выполняется только с помощью высококлассного оборудования. Делать витрэктомию должен хирург с большим опытом работы и высокой квалификацией. Показания к лечению: кровоизлияние в полость стекловидного тела, травма глаза, макулярный разрыв сетчатки или ее отслойка, помутнение стекловидного тела.
Делают витрэктомию амбулаторным образом под местной анестезией в течение 2-3 часов. Для этого при помощи векорасширителя фиксируют веко глаза и выполняют микроскопический надрез, после чего в полость стекловидного тела вводят инструменты. Хирург извлекает стекловидное тело и заменяет его искусственной линзой. В качестве заменителя стекловидного тела может использоваться силиконовый материал или специальная жидкость.
Противопоказания к лечению:
- слишком сильное помутнение роговицы;
- болезни крови;
- беременность.
Склеропластика
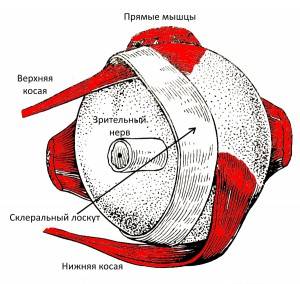
Склеропластика
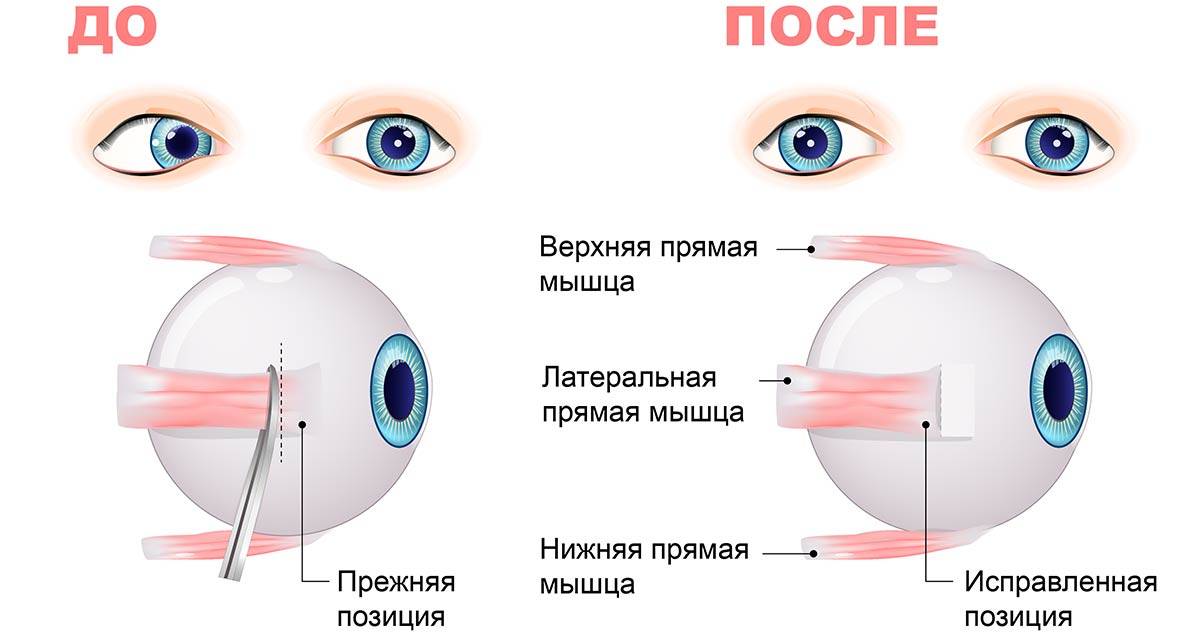
Такую офтальмологическую операцию делают с целью укрепления наружной оболочки глазного яблока. Склеропластика помогает остановить развитие близорукости, но не дает возможности полностью восстановить зрение.
Все манипуляции проводятся под местным обезболиванием, во время которых делают лоскут из склероукрепляющего материала и помещают его за заднюю стенку глазного яблока. После этого материал плотно скрепляется с наружной оболочкой глаза и прорастает кровеносными сосудами.
Укрепляющий лоскут может быть создан из синтетического материала, такого как силикон, или из биологического заменителя. Кроме того, для склеропластики могут использоваться ткани самого пациента. По времени на все манипуляции уходит около 30 минут. В зависимости от проблемы, операция бывает простой, упрощенной или сложной. Противопоказания к склеропластике: аллергия на материал.
Мнения людей
Препарат «Монтевизин» – дешёвый аналог «Визина» — средство для здоровых глаз, которое имеет как положительные, так и отрицательные отклики пациентов. Те люди, которым нравятся эти капли, пишут о том, что медикамент им подошёл в полной мере, а при его использовании быстро проходит краснота, глаза перестают болеть, уходит тяжесть. Также пациенты отмечают, что средство «Монтевизин» является более дешевым, нежели препарат «Визин». За флакон 10 мл люди отдают примерно 120 рублей. Отрицательные отзывы больных связаны с индивидуальной непереносимостью отдельных элементов средства.