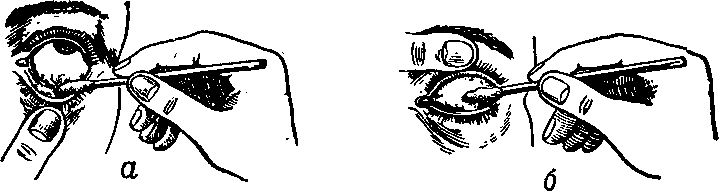Профилактика
Вовремя проведенное оперативное вмешательство по устранению выворота века улучшит трудоспособность и жизнь пациента, так как в целом заболевание имеет благоприятный прогноз.
В офтальмологии пока еще не разработано активных мер по предупреждению заболевания. Единственное, что остается пациентам, – это ежегодное обследование для обнаружения ранней угрозы выворота века.
После проведения хирургического вмешательства пациенту следует встать на учет к окулисту и обследоваться у него несколько раз в течение года.
Если ничего не помогает
Иногда случается так, что ни один из перечисленных методов не оказал нужного действия. Это говорит о том, что ресница находится очень глубоко или в самом неудачном месте. В такой ситуации лучше оставить глаз в покое и лечь спать.
Как вытащить ресницу из глаза во сне? Очень просто! Во время отдыха посторонний предмет меняет место своего расположения, благодаря чему его можно с легкостью достать.
Однако может быть так, что глаз сильно раздражен и уснуть просто невозможно. В таком случае обратитесь за помощью к специалистам. Они выполнят промывание и закапывают успокаивающие препараты.
Причины
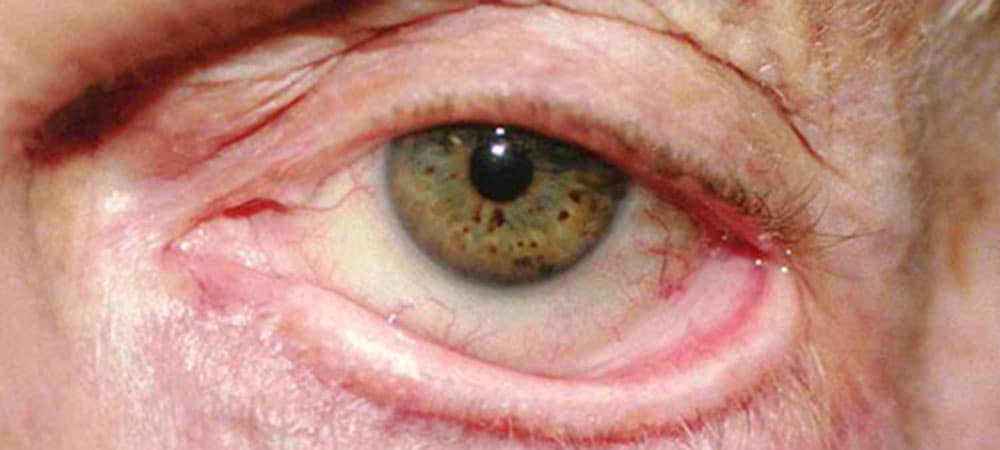
Основной функцией век является защита глаза от негативного воздействия различных факторов окружающей среды. За счет плотного прилегания и моргания поддерживается равномерное увлажнение глазного яблока. Прилегание обеспечивается наличием хрящевого каркаса, который в большей степени выражен в верхнем веке. Эктропион века является полиэтиологическим состоянием. Это означает, что его развитие происходит вследствие воздействия нескольких причин, к которым относятся:
- Возрастные изменения, которые чаще развиваются в нижнем веке, что связано с меньшим количеством хрящевых структур. Также на это влияет снижение тонуса мышц, уменьшение количества эластичных волокон в коже. Возрастные изменения приводят к тому, что в течение длительного периода времени постепенно развивается и усиливается выворот века обеих глаз.
- Рубцовые изменения – образование соединительнотканных тяжей, которые обладают меньшей эластичностью в сравнении с окружающими тканями, после перенесенных травм (порезы, химические или термические ожоги), хирургических вмешательств (блефаропластика). Рубцы могут вызывать формирование не только выворота, но также заворота.
- Паралич мышц, поддерживающих тонус тканей, который происходит вследствие нарушения иннервации – состояние часто развивается после перенесенного инсульта головного мозга, неврита зрительных нервов.
- Механическое воздействие – формирование опухолевого образования (доброкачественная или злокачественная опухоль) в области век приводит к их растяжению и неплотному прилеганию к глазу.
- Систематические воспалительные процессы в структурах глаза, приводящие к изменению состояния тканей придатков.
- Наследственная предрасположенность – состояние тканей, тонус, скорость разрушения хрящевого каркаса определяются соответствующими генами, которые передаются по наследству от родителей детям. Данный фактор предопределяет развитие состояния у пожилого человека.
В связи с анатомическими особенностями, а также наличием более развитого хрящевого каркаса, выворот верхнего века развивается очень редко.
Знание причин дает возможность врачу подобрать эффективное лечение и профилактические мероприятия.
Клинические проявления
Формирование симптомов эктропиона века обусловлено, преимущественно, нарушением механизма оттока слезной жидкости. Она участвует в обменных процессах глаз, увлажняет конъюнктиву глаз, предохраняя ее от высыхания, и защищает от попадания инородных частичек. Слеза продуцируется в необходимом объеме соответствующими железами, протоки которых открываются в основном под верхними, и в небольшом количестве под нижними веками.
Обновление и невозможность слезотечения (при отсутствии эмоциональных реакций) обеспечиваются постоянной циркуляцией слезы по слезным путям. Избыток жидкости через слезные точки, расположенные у внутреннего верхнего и нижнего отдела глаза, попадают в слезный мешок, а оттуда по слезно-носовому каналу – в носовую полость.
Вышеперечисленные причины заболевания приводят к отставанию ресничного края (чаще нижнего), высыханию и раздражению конъюнктивы, что, в свою очередь вызывает дополнительную продукцию слезной жидкости и ее скопление из-за смещения слезной точки или рубцовой деформации путей оттока. Длительное существование выворота века постепенно приводит к ороговению и утолщению той части конъюнктивы, которая плотно спаяна с хрящом века. На границе между ними расположены дополнительные слезные железы.
Отток 90% слезной жидкости проходит через слезную точку, расположенную на нижнем веке, с чем и связаны основные клинические проявления эктропиона именно в этих отделах:
- Непрекращающееся слезотечение.
- Частое мигание из-за постоянного ощущения инородного тела, «песка» в глазу.
- Явления конъюнктивита – наличие инъецированных (расширенных) сосудов, покраснение глаза и умеренное жжение, связанные с раздражением при постоянном механическом удалении слезы и развитием инфекции.
- Покраснение и мацерация кожи под глазом.
- Развитие в дальнейшем симптомов кератита с последующим помутнением роговицы и значительным снижением остроты зрения.
Выраженность симптоматики зависит от перечисленных выше причин, вызвавших патологическое состояние, и его степени выраженности. Последнее характеризуется как слабо выраженное, если имеется лишь неплотное прилегание к конъюнктиве глазного яблока, и значительное – при визуально заметном вывороте слизистой оболочки, который может быть приблизительно на 1/3 века (частичный выворот) или на всем его протяжении (полный выворот).
Как удалить инородное тело из глаза в домашних условиях
В домашних или уличных условиях для удаления инородного тела из глаза можно воспользоваться водой и подручными средствами – марлевой салфеткой, кусочком чистой ткани, ватной палочкой, носовым платком.
Смывать соринки из глаз можно в душе или над раковиной проточной водой. На улице для этих целей подойдет бутылка чистой воды.
Если есть хоть малейшее подозрение на ранение, промывать глаз нельзя. Все манипуляции по очищению и извлечению инородного тела должен делать доктор. Но, если в глаз попало какое-то химическое вещество (они также могут быть в твердой форме), ждать нельзя. Промывание необходимо начинать сразу же.
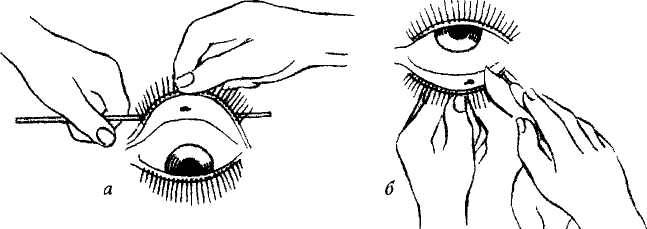
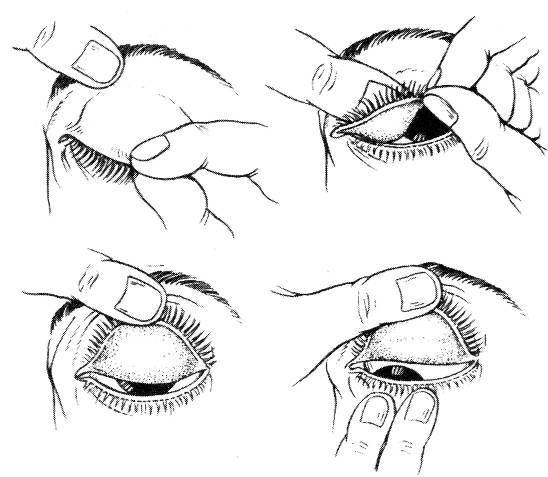
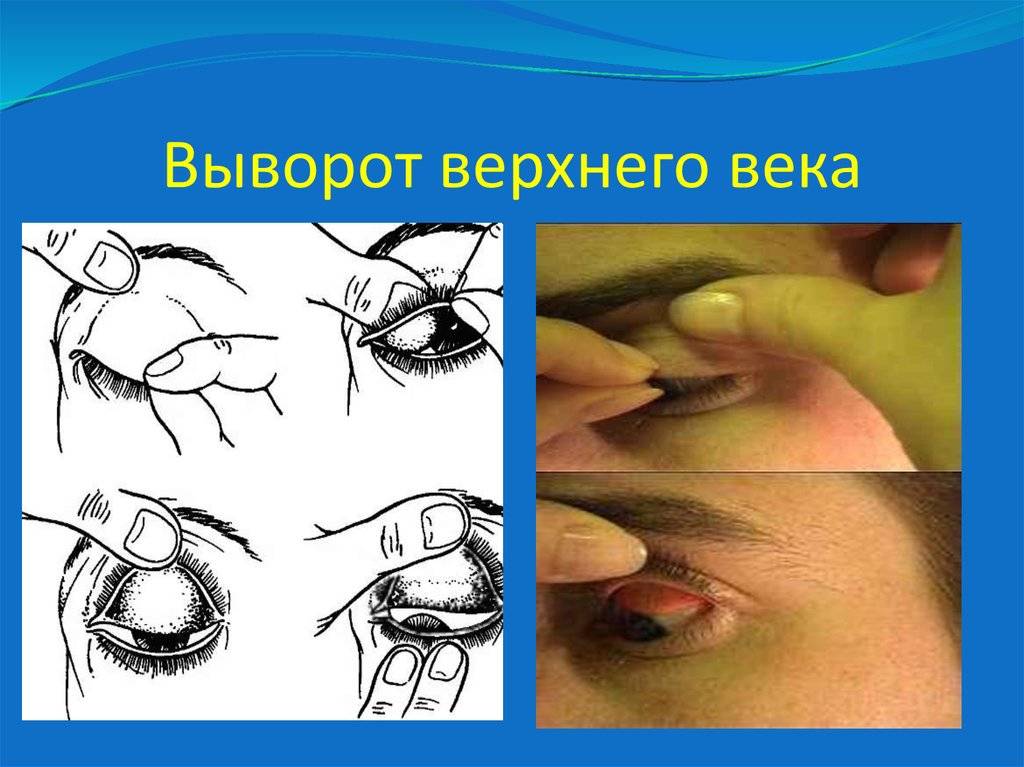
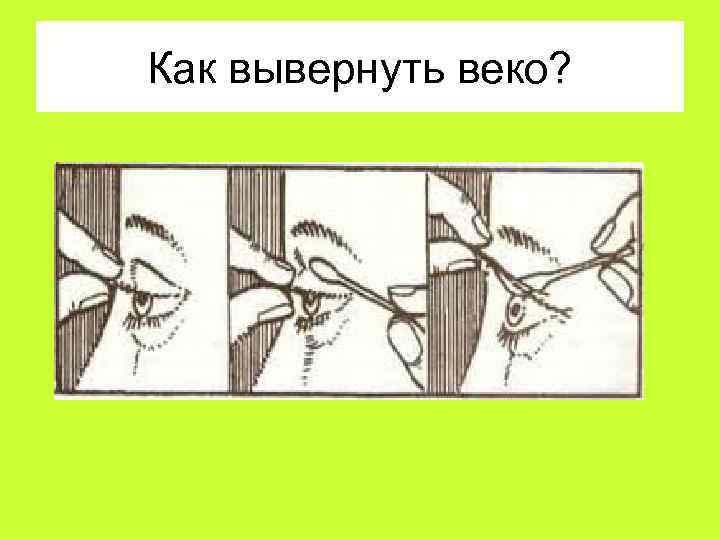
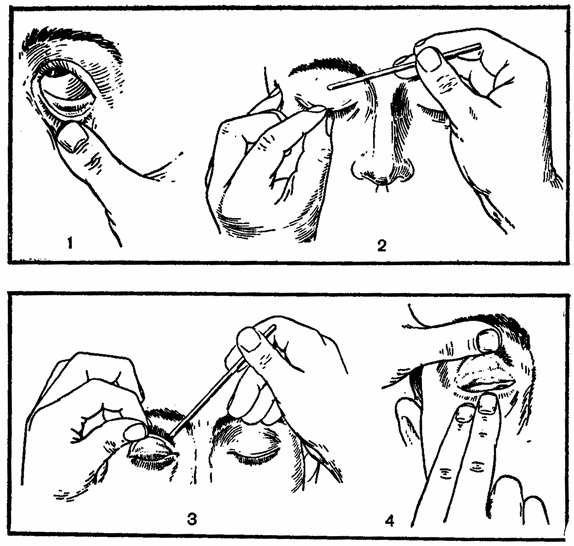
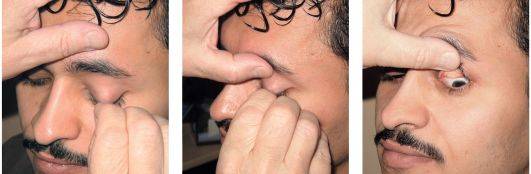
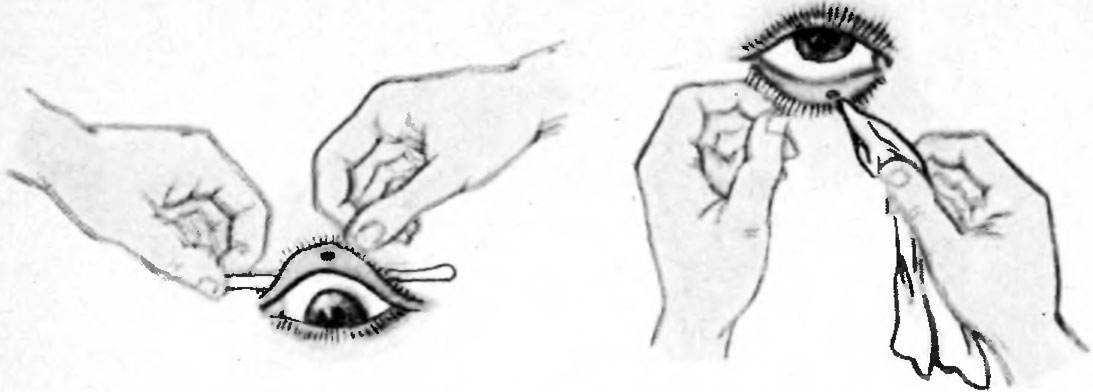
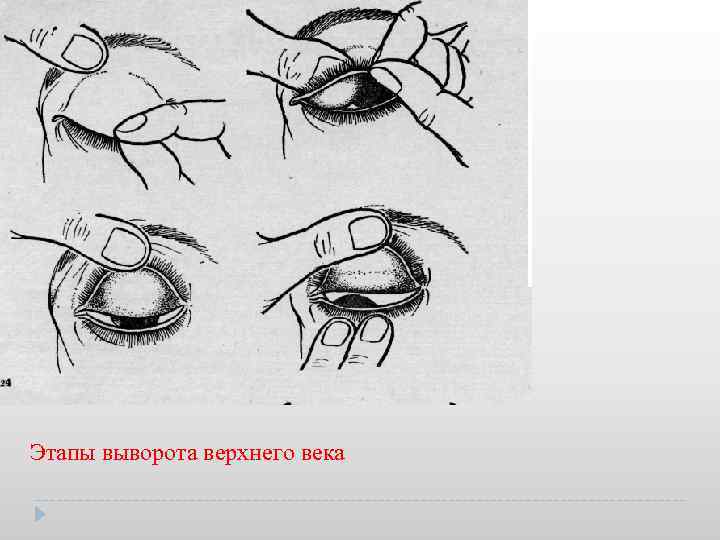
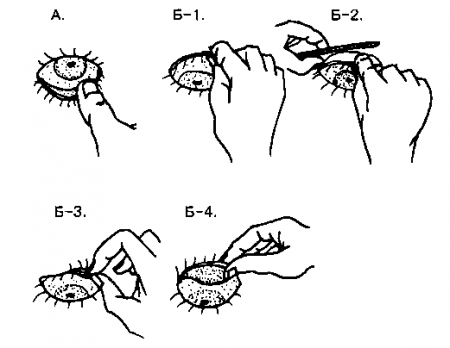
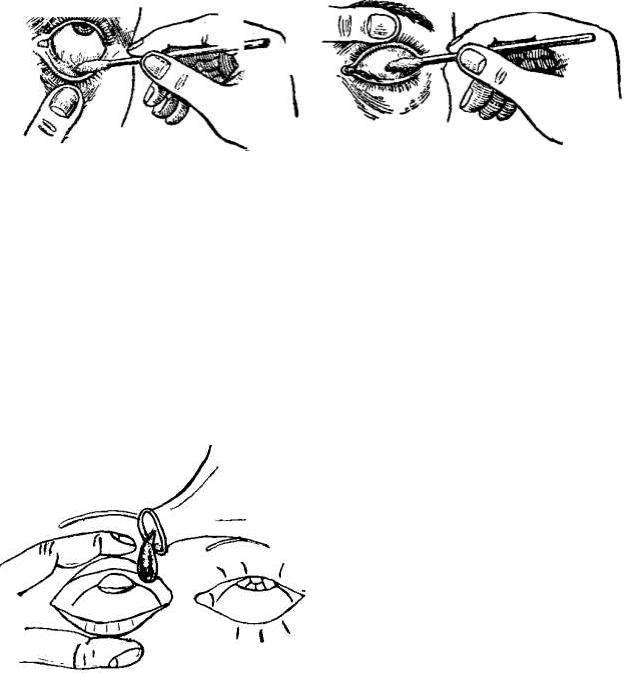
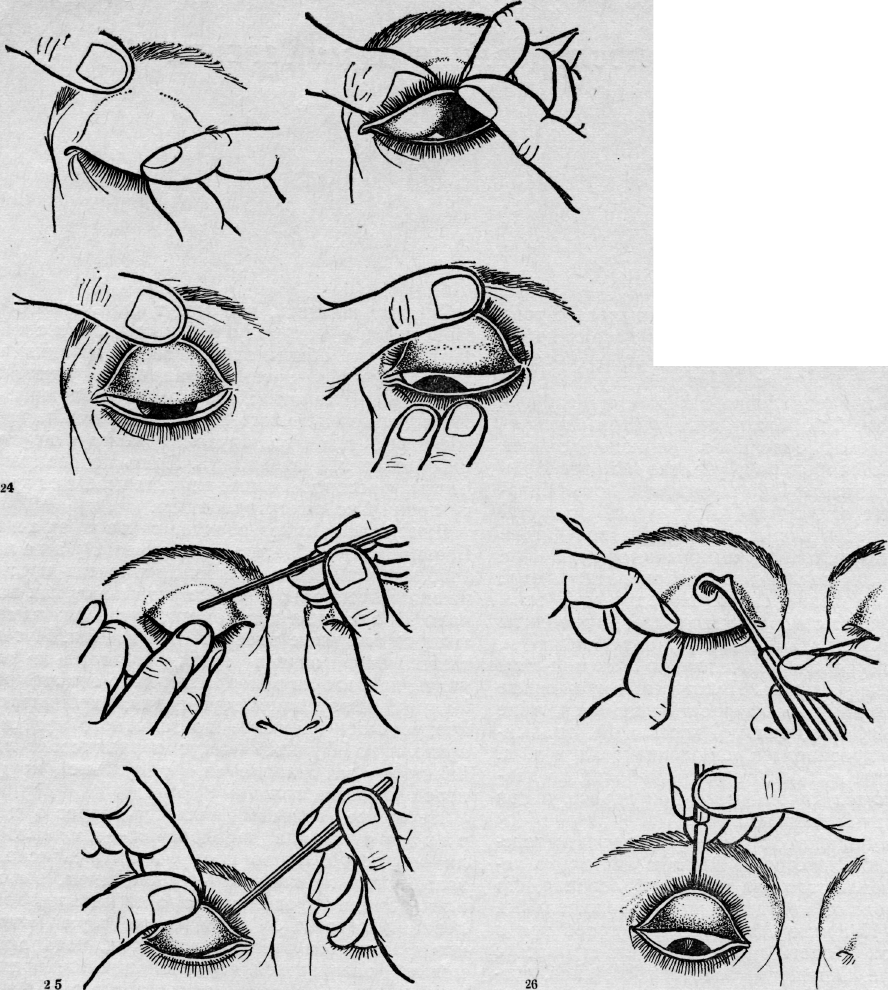
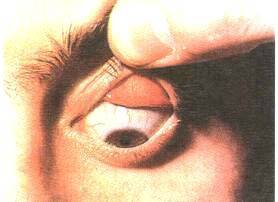
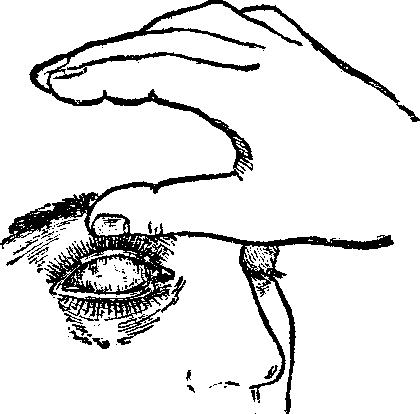
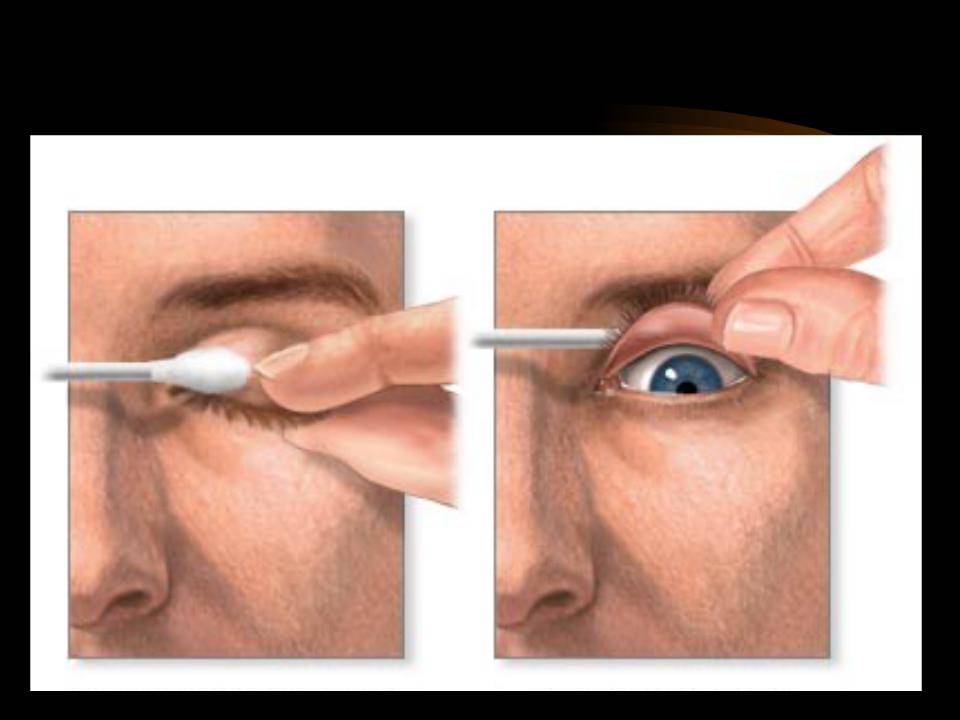
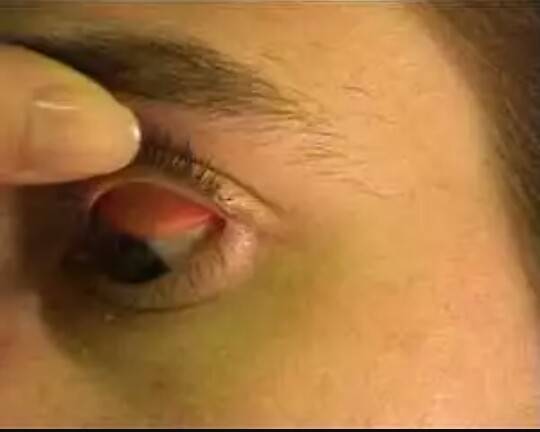
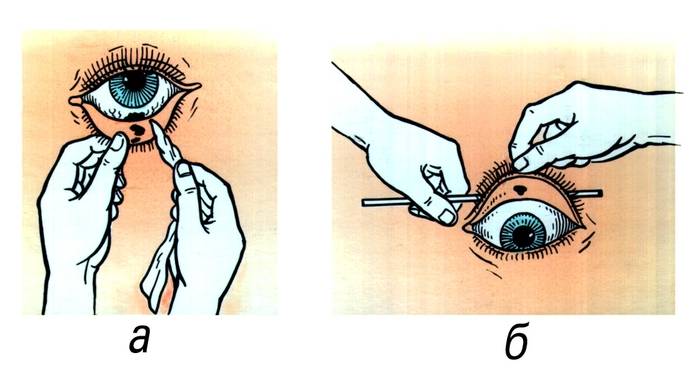
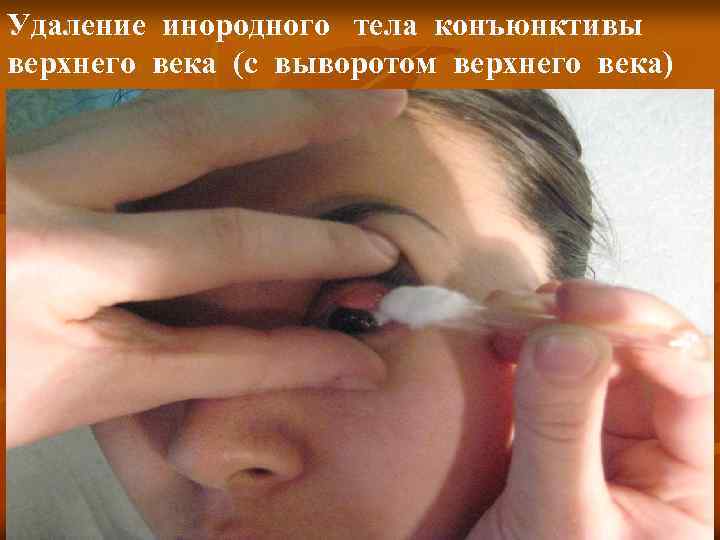
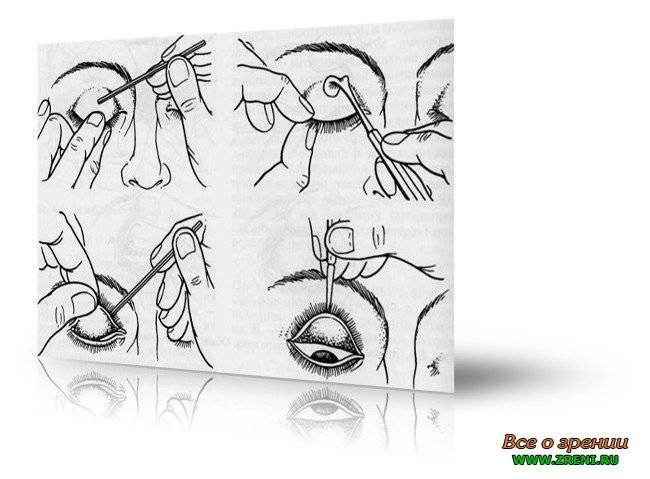
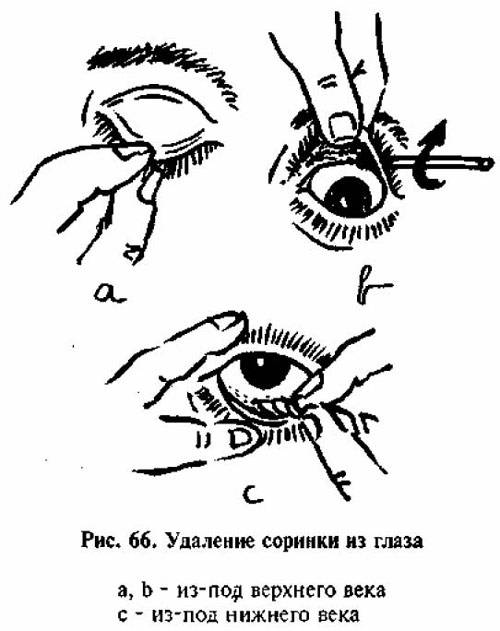
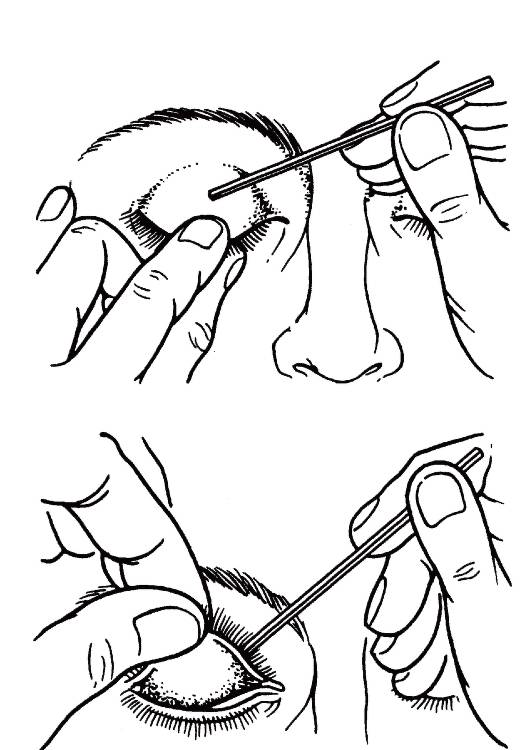
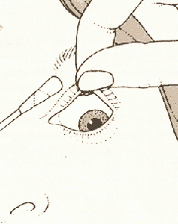
Когда в глаз попадают ресницы или мошки, их легче чем-то удалить, а не смывать. Для этого необходимо тщательно вымыть руки, смочить уголок ткани или ватную палочку водой или раствором глазного антисептика, пошире открыть глаз и попытаться извлечь инородное тело. Если оно расположено под верхним веком, без посторонней помощи не обойтись, поскольку веко надо попытаться вывернуть наружу.
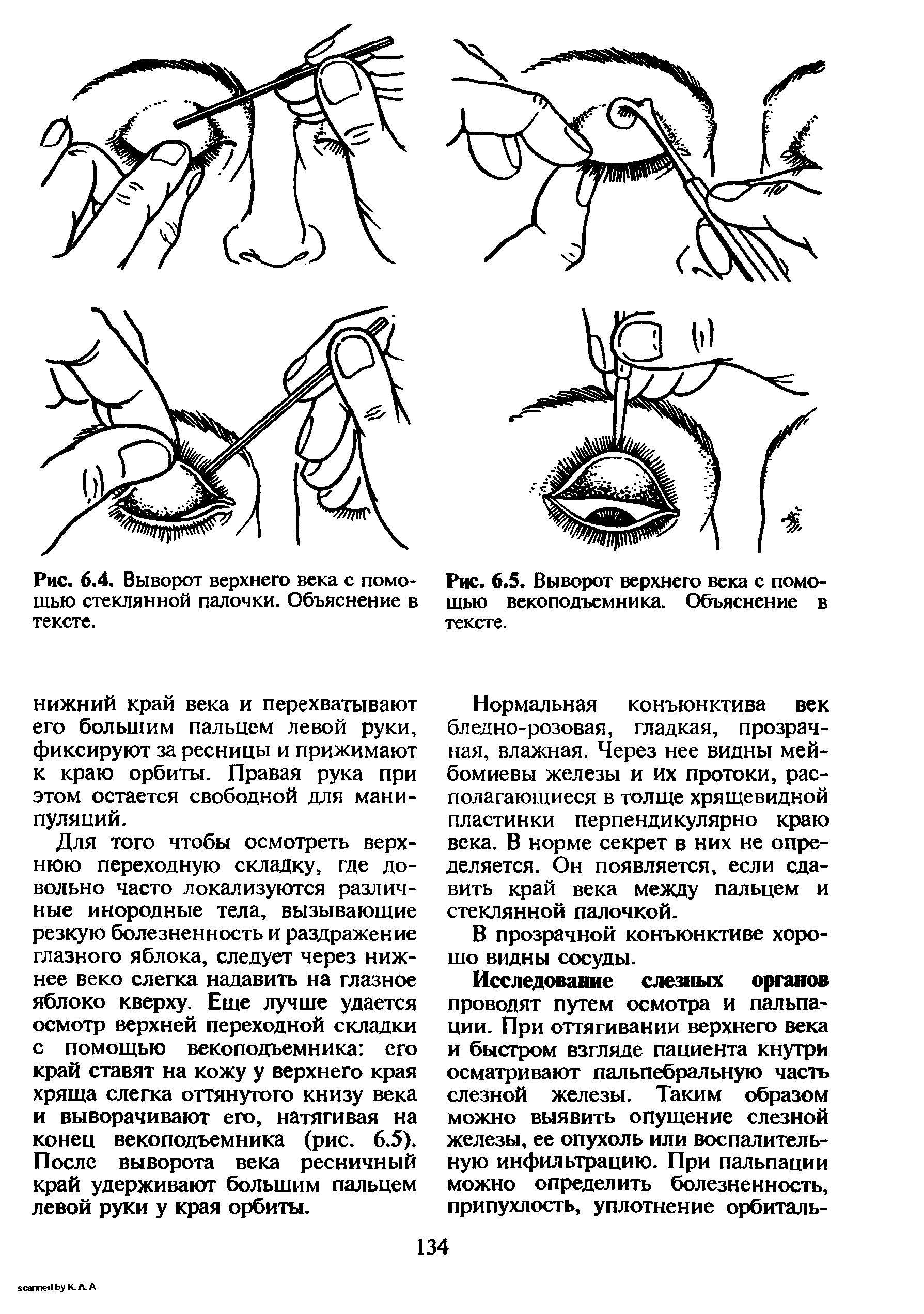
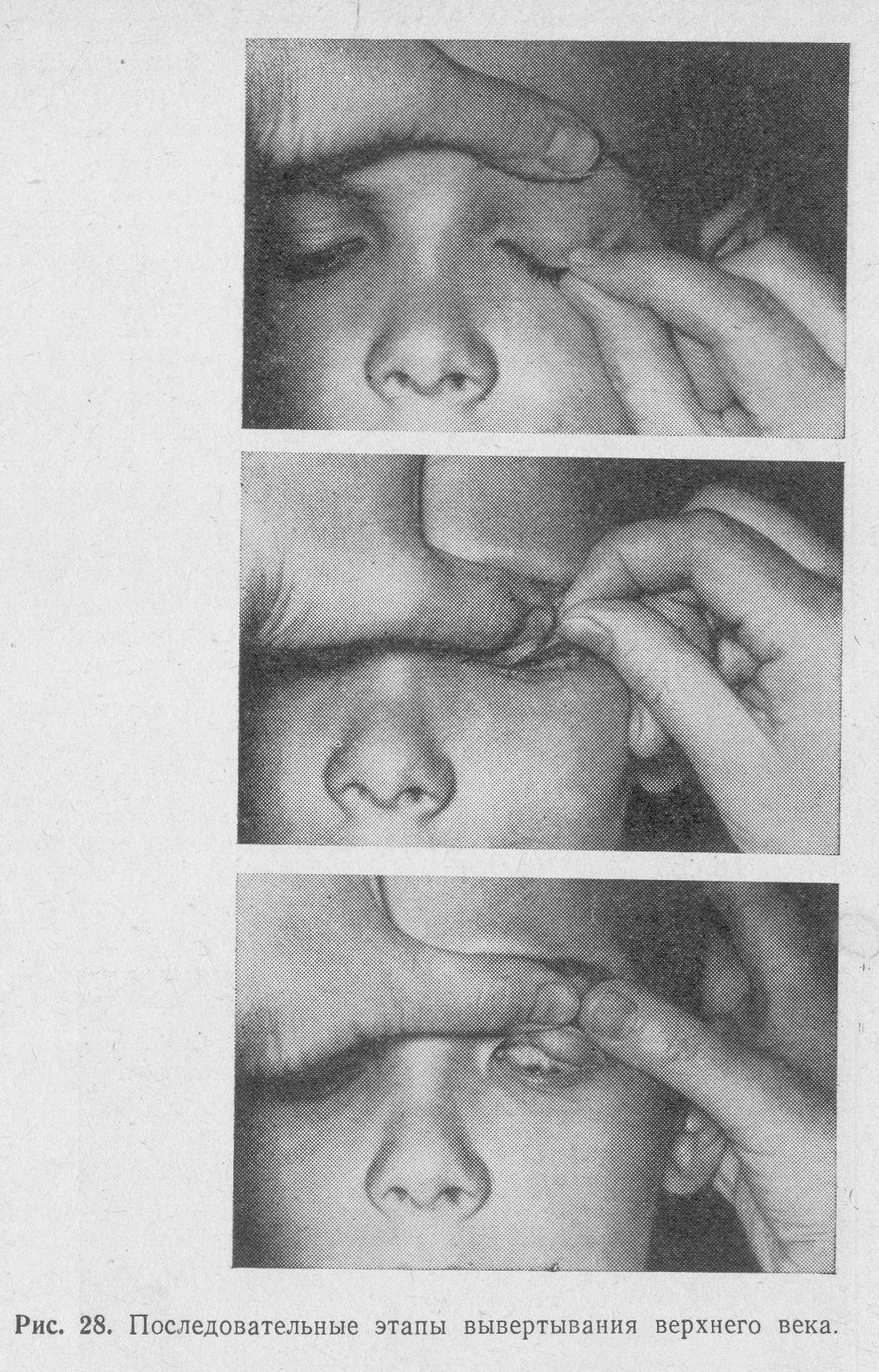
Чтобы вывернуть верхнее веко, необходимо сделать следующие мапипуляции:
- Запрокинуть голову назад.
- Глазами смотреть вниз.
- Одной рукой надавить на середину верхнего века ватной палочкой, второй рукой потянуть за ресничный край века вверх, выворачивая его.
Когда посторонней помощи нет, можно натянуть верхнее веко на нижнее веко и немного подождать. Возможно, инородное тело опустится вниз и его можно будет достать. Если же очистить глаз от инородного тела не удалось или же если после его удаления остались неприятные ощущения в глазу, необходимо обязательно обратиться к офтальмологу.
Причем сразу же в этот день, ждать до завтра нельзя – возникнет воспаление или другие более серьезные осложнения.
Функции глаза, из которого извлекли инородное тело (соринку, ресницу, мошку, песок), обычно восстанавливаются в течение суток. То есть на следующий день после происшествия у больного не должно быть сильного покраснения и отечности век, красноты белков, проблем с открыванием и закрывание глаз.
Если же эти симптомы появились, стоит также показаться доктору, поскольку именно таким образом проявляется воспалительный процесс.
При более серьезных происшествиях (например, попадании в глаз металлической стружки и т.п.) восстановительный период длится дольше. Больным назначается профилактический курс антибактериальных глазных капель и другие специальные процедуры.
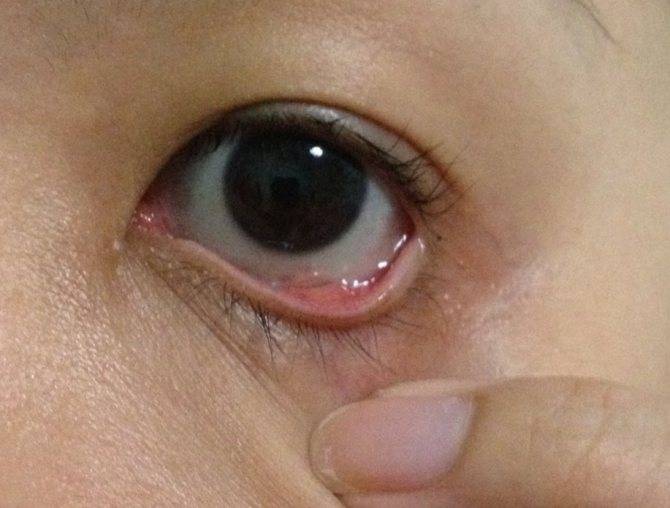
Сильное слезотечение, ощущение песка в глазу может быть связано с присутствием экстропиона, который по-другому называют «выворот век». При этом наряду с неприятными симптомами возникает заметный дефект, провисание нижнего века и отделение ресничного края от склеры.
При запущенных формах патология будет заметна визуально, она относится к косметологическим дефектам. Что приводит к этой неприятной патологии? Каковы ее причины и правда ли, что это, на первый взгляд, безобидное заболевание повлечет слепоту?
Существует целый ряд причин, приводящих к ослаблению кожно-мышечного аппарата века, но результатом всегда является провисание ресничного края, отход его от глазного яблока.
Веки очень плотно прилегают к слизистой ткани глаза (конъюнктиве), так как по их краям находятся слезные каналы. В норме слеза вырабатывается у человека всегда, она увлажняет глаз и защищает конъюнктиву от повреждений и пересыхания.
При нормальном расположении века, после того как слеза омыла конъюнктиву, она стекает по слезным каналам в специальный слезный мешок, размещенный во внутреннем углу глаза. Затем по специальным проходам перемещается в носовую полость.
Если ресничный край прилегает неплотно, то работа слезных каналов нарушается, и слеза не может двигаться естественным ходом. Возникает целый ряд характерных симптомов, а среди самых грозных возможных последствий – значительное снижение остроты зрения.
Второе название «экстропион» это заболевание получило из-за того, что чаще всего данная патология поражает нижнее веко.
Заболевания, которые выявляет офтальмолог
Патологии органа зрения широко распространены у населения. Некоторые из них успешно диагностируется выворачиванием век. На основании полученных данных врач подбирает подходящее лечение.
Конъюнктивит
Это полиэтиологическое воспалительное заболевание, протекающее с поражением слизистой оболочки глазного яблока. Различные формы патологии протекают с покраснением и отечностью переходных складок и век, слизистым или гнойным отделяемым из глаз (подробнее о заболевании — в отдельной статье).
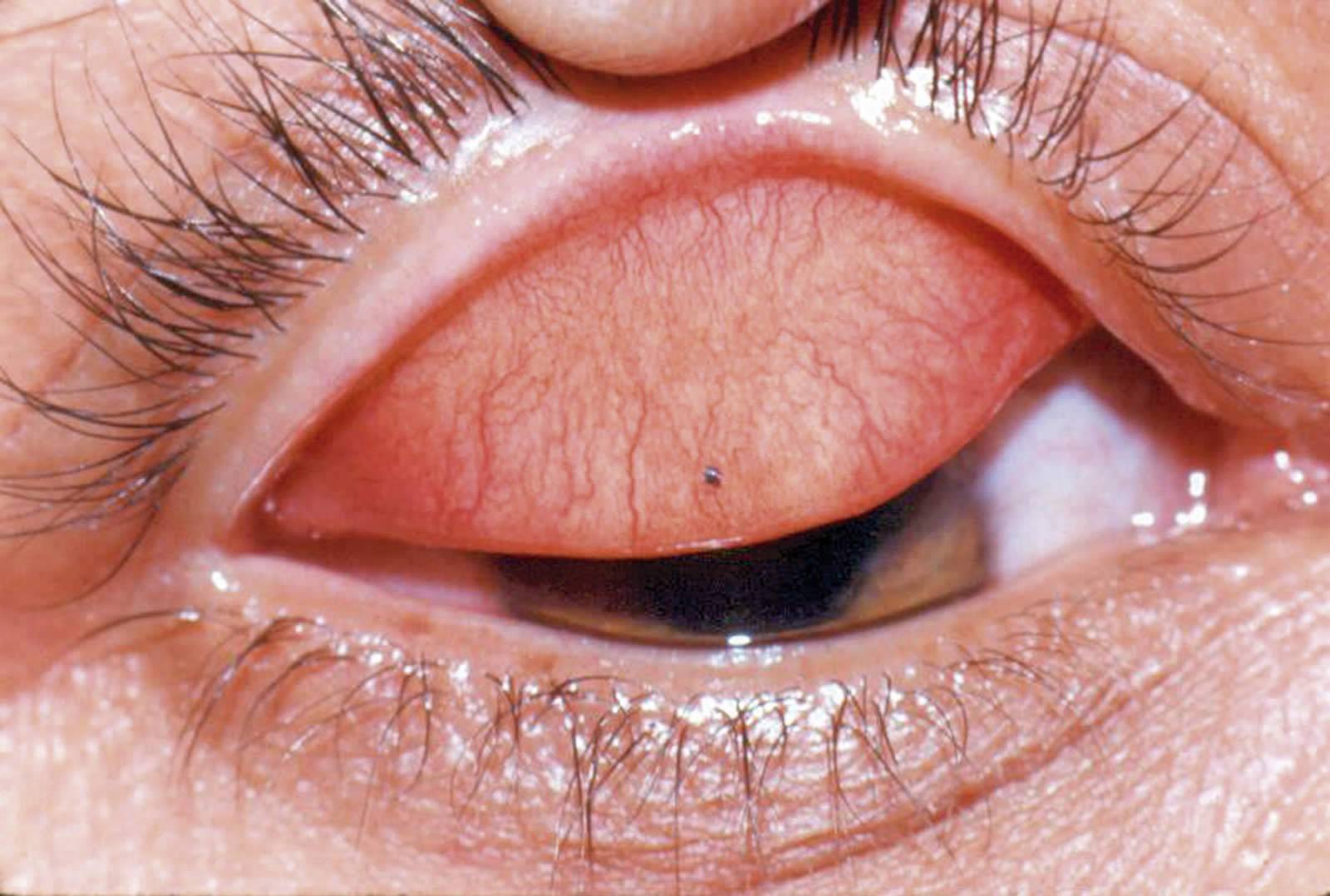
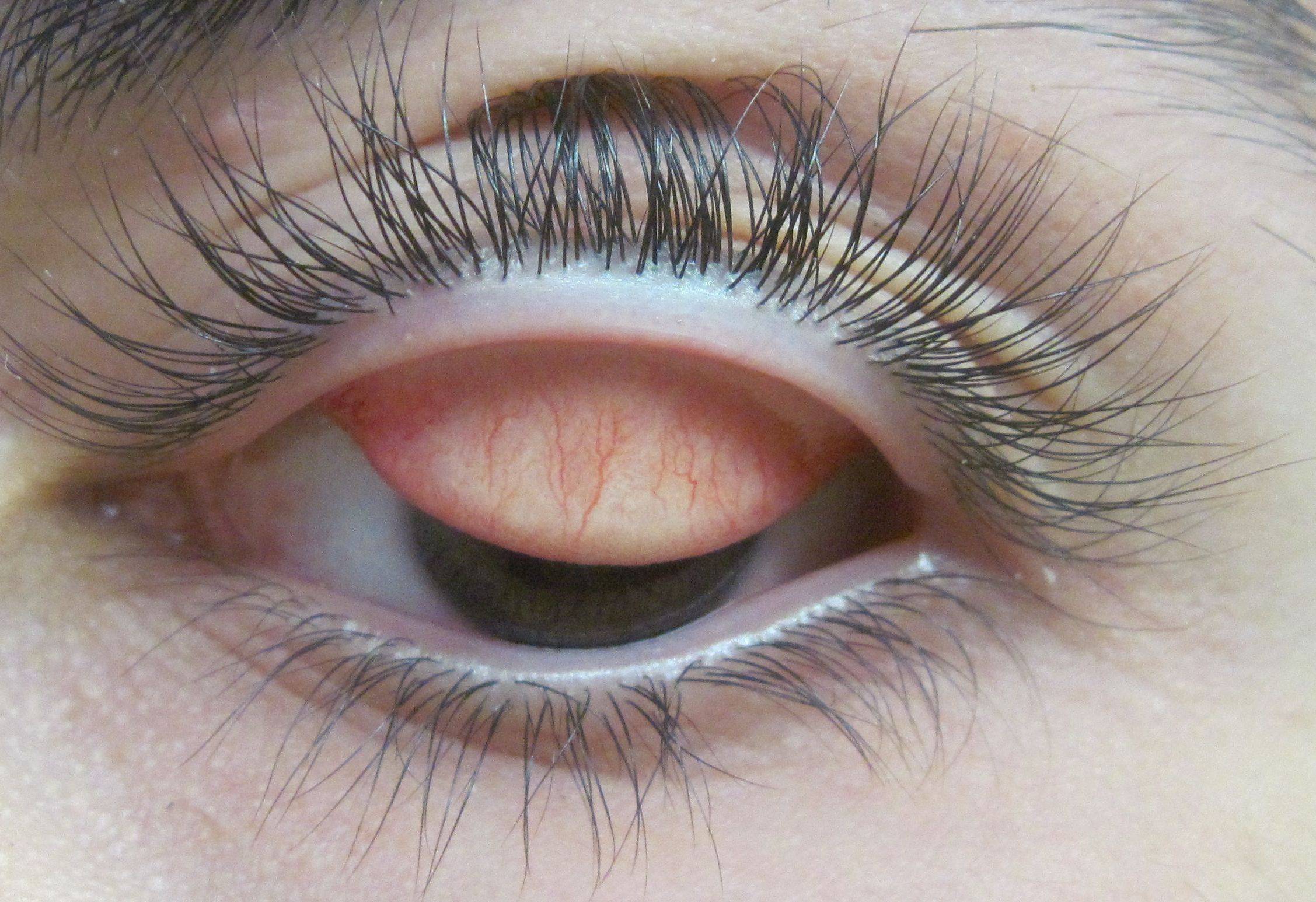
Выворачивание верхних век позволяет врачу обнаружить пузырьковые высыпания – фолликулы. Они бывают различного размера и располагают в уголках век или покрывают всю разрыхленную конъюнктиву. Также во время процедуры доктор может выявить образование тонких пленок. Они покрывают слизистую оболочку органа зрения и имеют серо-белый цвет.
Инородные тела глаза
Обычно посторонние предметы попадают в орган зрения при несоблюдении техники безопасности во время проведения столярных, сельскохозяйственных работ. При попадании инородного тела запрещается самостоятельно его удалять, чтобы не привести к миграции чужеродного предмета, повреждения глубоких структур и появлению осложнений.
Во время выворачивания верхнего века офтальмолог обнаруживает гиперемию и отечность конъюнктивы, блефароспазм. Пациент жалуется на слезотечение и болевые ощущения в месте попадания инородного тела.
В ходе процедуры врач удаляет со слизистой чужеродный предмет. Чаще всего он представлен песчинками, частицами земли, металла, угля, камня, ресницей, волокнами растений.
Опухоли конъюнктивы
Новообразования внутренней оболочки поверхности век могут иметь доброкачественную или злокачественную природу. Они проявляются дискомфортными ощущениями, особенно при моргании, нарушением открывания век. В некоторых случаях возможно нарушение зрения.
Доброкачественные опухоли обычно диагностируются у детей, нередко носят врожденный характер. Злокачественные и предраковые образования в большинстве случаев выявляются у лиц пожилого и старческого возраста. Они способны к прорастанию в окружающие ткани и метастазированию.
Чаще всего конъюнктивальные опухоли происходят из эпителиальных или пигментных клеток, реже из субэпителиальных. Офтальмолог устанавливает диагноз на основании жалоб больного человека и данных осмотра структур глаза.
 Опухоль конъюнктивы
Опухоль конъюнктивы
Травма конъюнктивы
Механические повреждения глаз включают ранения и тупые травмы органа зрения. Они сопровождаются кровоизлиянием в мягкие ткани, воспалением и ухудшением зрения. Чаще всего выворачивание века необходимо при легких повреждениях, которые обусловлены попаданием инородных тел на конъюнктиву, ожогом I степени, гематомой век. На осмотре офтальмолог выявляет рану, кровоизлияние на конъюнктиве, гиперемию и отек слизистой оболочки век.
Для чего используют?

Витаминный комплекс «Стрикс» назначают при таких патологиях и ситуациях:
- миопия;
- дегенеративные изменения макулы;
- первичная глаукома;
- ухудшение адаптации зрения в условиях сумерек;
- утомление зрения при работе за ПК, чтении, просмотре ТВ-передач;
- ретинопатия у диабетиков;
- дистрофия глазной сетчатки;
- восстановительный этап после хирургических офтальмологических вмешательств;
- профилактика и терапия некоторых офтальмологических патологий;
- с целью восполнить структуры зрительного аппарата необходимыми полезными элементами.
Чего делать нельзя?
Рекомендации:

Если никакие попытки изъять волос не принесли результата, то лучше оставить эту затею и дать малышу поспать до утра.
- Не нужно пытаться вытащить волосок обратной стороной швейной иголки или другим металлическим предметом. Это может причинить травму сетчатке глаза и серьезно усугубить ситуацию, вплоть до необходимости хирургического вмешательства.
- Если попытки достать ресницу указанными способами оказались безрезультатными, не нужно экспериментировать и предпринимать что-то еще. Надо уложить ребенка спать, а к утру инородный предмет должен сместиться в более доступную для изъятия часть глаза.
Если после проведенных манипуляций глаз краснеет и воспаляется, скорее всего, произошло обезвоживание слизистой. Нужно в аптеке приобрести искусственную слезу. Это медикаментозное средство помогает увлажнить глаз и снимает дискомфортные ощущения. Если все способы не помогли, нужно обратиться к врачу. Доктор проведет промывание глаза ребенку с соблюдением всех гигиенических норм и правил.
Что делать, если соринка не вытаскивается
Если с помощью воды не удаётся вымыть соринку, можно попробовать извлечь её солевым раствором. Для этого жидкость пипеткой вводят в глазную полость. Повторять процедуру нужно в сопровождении медленных круговых движений зрачками. Если нарастает боль, нужно воспользоваться другим вариантом вымывания. Для его выполнения берут таз с тёплой водой и погружают в него верхнюю часть лица (область глаз).
Под водой с открытыми глазами делают несколько движений зрачками. Это безболезненный способ вымывания соринки почти всегда срабатывает. При отсутствии результата необходимо обратиться к офтальмологу.
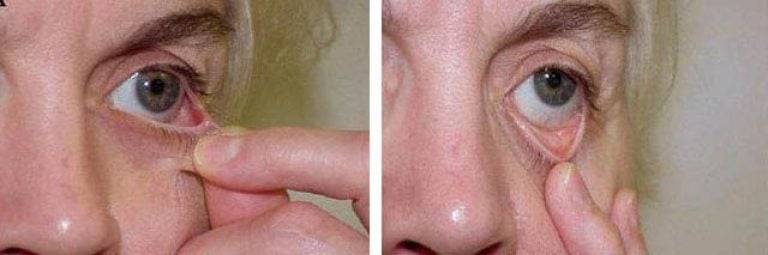
Соринка становится более подвижной, если руками оттянуть верхнее или нижнее веко (в зависимости от локации песчинки) и начать движение зрачком в разные стороны.
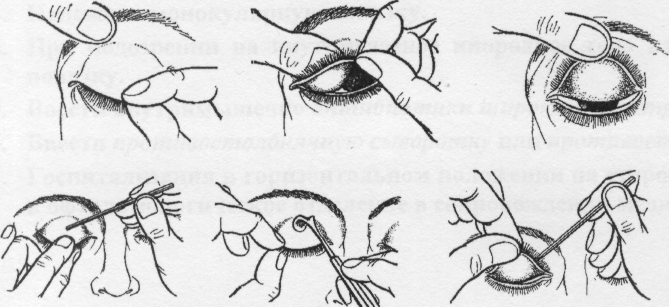
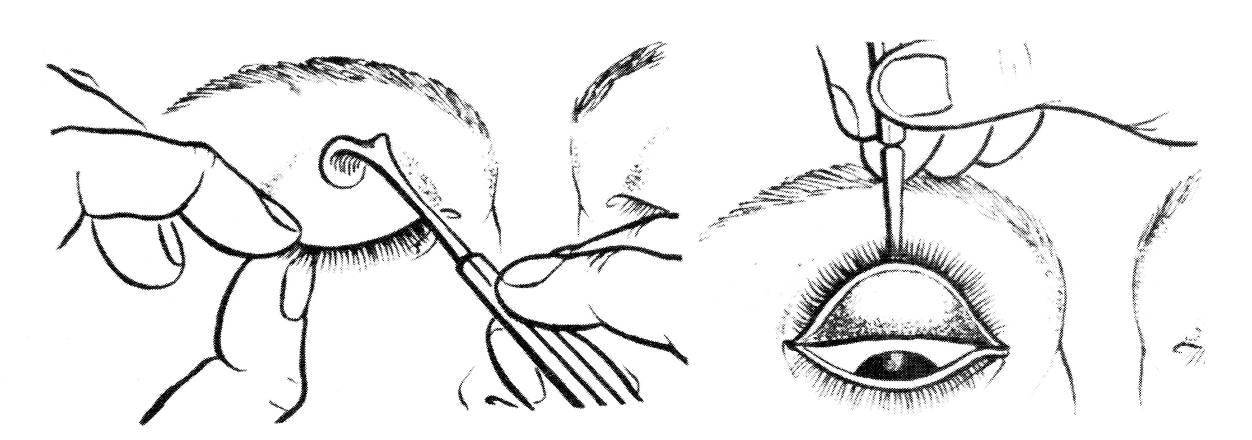
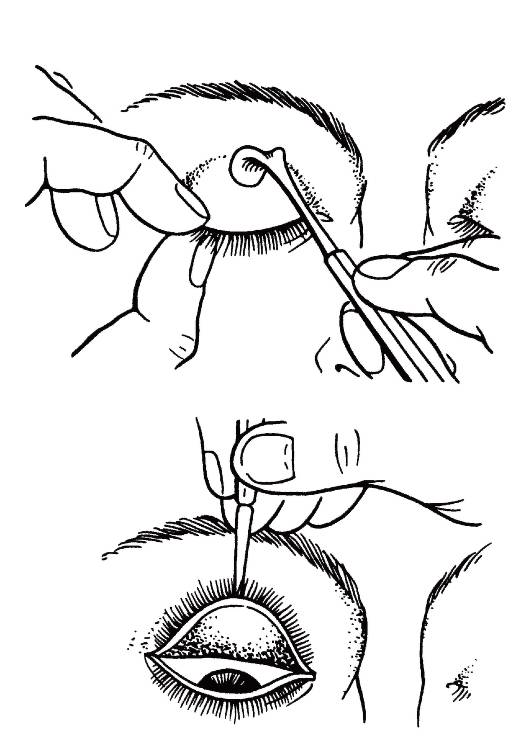
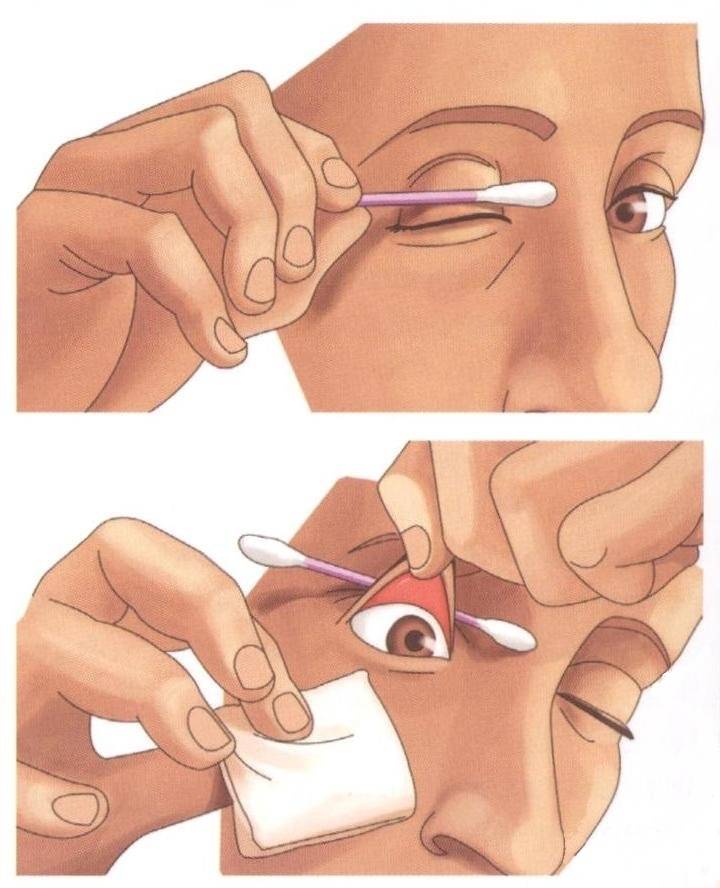
Существует ещё один способ удаления инородного тела. Для этого веко выворачивают наизнанку. Если песчинка застряла на внутренних тканях века, на неё направляют струю из шприца (без иглы). При открытом доступе используют ватную палочку, смоченную в воде.
Как вытащить, если её не видно
Если при осмотре соринка не была обнаружена, а симптомы её присутствия имеются, нужно промыть глаз кипячёной водой или использовать для процедуры физиологический раствор. При этом любые воздействия на орган зрения исключаются. При потирании век или зажмуривании крохотная частичка может проникнуть внутрь тканей. После этого самостоятельно её извлечь будет невозможно.
Ещё один способ выявления места локации соринки-невидимки заключается в оттягивании верхнего века и удерживании его в таком положении. При этом нужно выполнить несколько круговых движение зрачком. Делать это нужно медленно, чтоб поток внутриглазной жидкости смог вытолкнуть песчинку наружу. Если глаз сухой перед манипуляциями рекомендуется ввести в конъюнктивальный мешок глазные капли, заменяющие функции слезы.
Обнаружить соринку можно путём выворачивания века. Так конъюнктивальная полость открывается для обзора максимально. Данное исследование нужно возложить на плечи помощника. При отсутствии помех выявить провокатора дискомфорта в глазу проще.
Избавление от эктропиона после блефаропластики при помощи операции
Есть два варианта исправления этой проблемы – консервативный и хирургический. В первой ситуации применяется массаж и гимнастика для роста тонуса круговой мышцы глаза. В зависимости от типа патологии, возраста больного, состояния тканей лица могут использоваться разные оперативные методики. Для их выбора доктор опирается на следующие факторы:
- почему появился выворот;
- какое состояние у мягких тканей в зоне века: переизбыток или дефицит;
- степень слабости связок, которые фиксируют в конкретном состоянии уголки глаза;
- наличие шрамов и других повреждений кожи.
Общая суть хирургического вмешательства состоит в том, чтобы перенести травмированную кожно-мышечную структуру века в правильное положение и закрепить. Это может сделать только пластический хирург или хирург-офтальмолог в специальном отделении. Подготовительный этап начинается со встречи с хирургом, после которой пациенту нужно будет сдать анализы. Список исследований следующий:
- общие анализы крови и мочи;
- тест на показатели тромбоцитов;
- биохимический анализ крови;
- электрокардиограмма;
- флюорография.
В зависимости от возраста и состояния здоровья могут быть показаны дополнительные исследования и консультации узких специалистов. Если вмешательство будет проводиться под общим обезболиванием, то дополнительно необходимо проконсультироваться с анестезиологом. Сама операция длится от 1 до 3 часов, все зависит от выбранной методики и сложности проблемы.
Разрезы для доступа находятся в естественных кожных складках и ушиваются особым косметическим швом, поэтому в будущем рубцы будут невидны.
Первые сутки после операционного воздействия пациент остается в клинике под контролем врача. После выписки нужно регулярно посещать доктора, чтобы тот контролировал затягивание тканей и оценивал результат вмешательства. В течение первых двух недель будет присутствовать отек и синяки в месте век и средней трети лица. В первые часы и дни после вмешательства отечность может увеличиваться. \
Рекомендуем: Как лечить сухой глаз после блефаропластики?
Чтобы это остановить, необходимо использовать холодные компрессы. Для быстрой регенерации тканей и рассасывания отечности необходимо выполнять физиотерапевтические мероприятия. В качестве профилактики возникновения грубых шрамов могут вводиться протеолитические вещества.
Противопоказания, вероятные осложнения, побочные признаки
Хирург не будет делать операцию при следующих ситуациях:
- сахарный диабет;
- высокое артериальное давление с постоянными внезапными кризами;
- тяжелые болезни сердца и сосудов;
- болезни щитовидной железы, которые сопровождаются сбоем гормонального фона;
- синдром сухого глаза;
- отслоение сетчатки.
Самое отрицательное последствие вмешательства состоит в том, что дефект часто не удается скорректировать на 100%. Маленькое расстояние между краем века и глазным яблоком может остаться. Также есть риск появления заворота века вовнутрь. К другим вероятным осложнениям можно отнести:
- кровоточащие раны в первые дни или после операции;
- расхождение швов;
- заражение раны, появление воспалительного процесса;
- появление грубых шрамов в зоне век;
- появление кист кожи;
- сбой в функционировании слезных желез;
- появление блефароптоза и лагофтальма.
Чтобы убрать многие из этих осложнений потребуется повторное хирургическое воздействие. Риск их возникновения можно минимизировать, если придерживаться главных правил в момент реабилитации:
- отказаться от походов в бани, сауны, бассейн – таким образом, не будут нарастать отеки и гематомы в первые 14 дней после вмешательства;
- защитить послеоперационные рубцы от воздействия прямых солнечных лучей на протяжении 6 месяцев после операции. Это станет идеальной профилактикой образования пигментных пятен;
- ограничить физическую активность, отказаться от выполнения работы в наклонном состоянии в течение 30 дней после вмешательства – таким образом, ткани быстро заживут, а отек пройдет.
Главное не только операция, но и послеоперационная реабилитация, в течение которой пациент должен следовать всем рекомендациям доктора, чтобы не возникло никаких осложнений, а результат не заставил вас долго ждать.
YouTube responded with an error: The request cannot be completed because you have exceeded your quota.
Помощь
Хирургическое устранение выворота нижнего века
Оперативное лечение показано при возрастных изменениях, наличии посттравматических, термических или химических послеожоговых рубцов, при , проведенной до этого (в эстетических целях), или введения щечных имплантов и т. д.
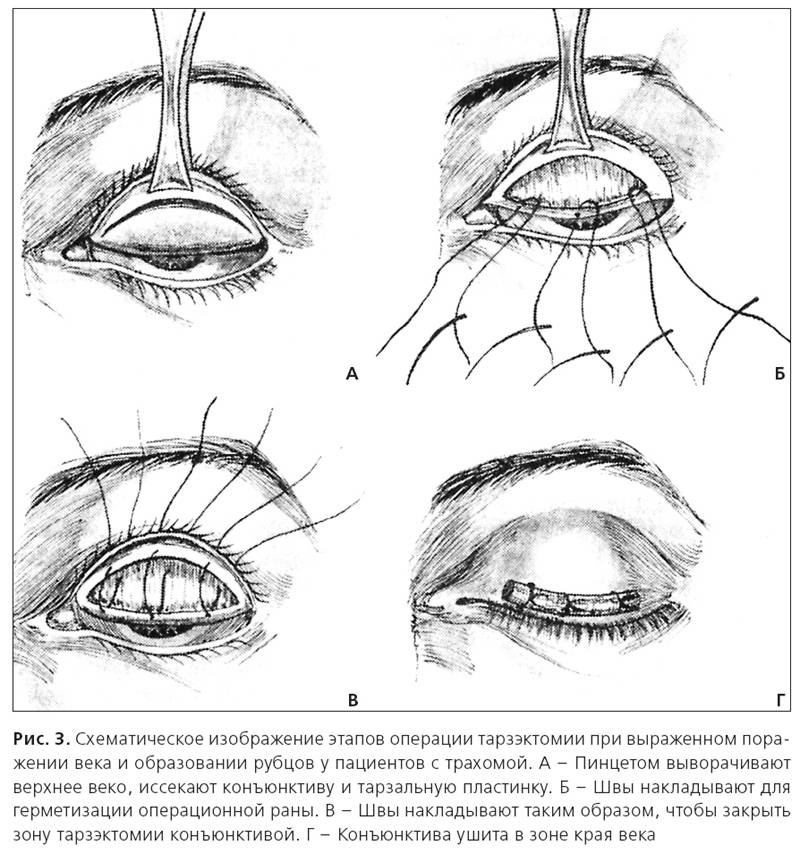
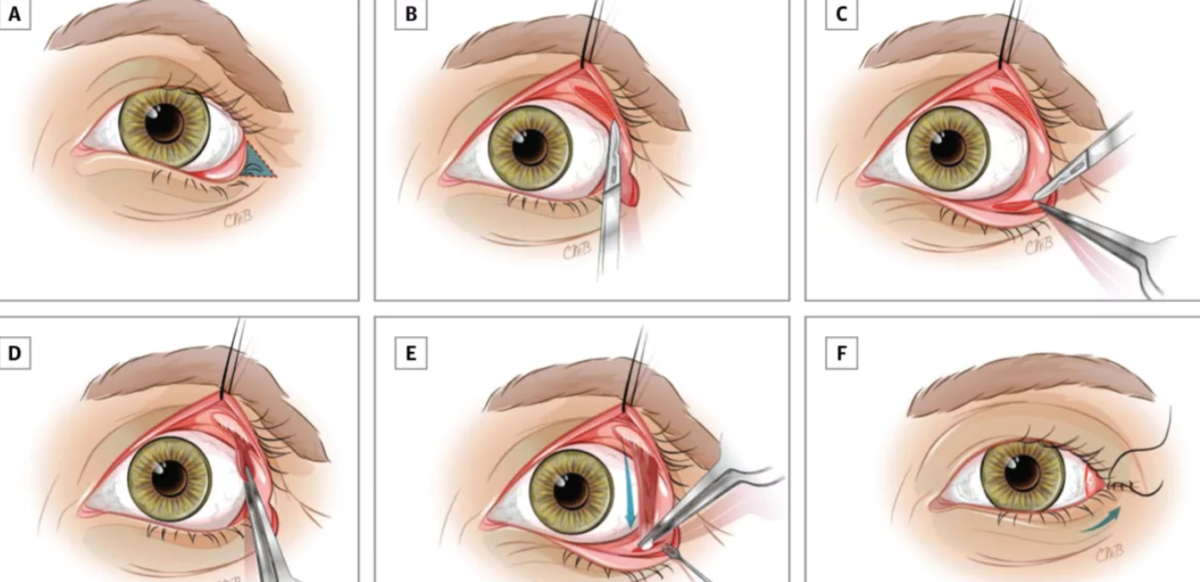
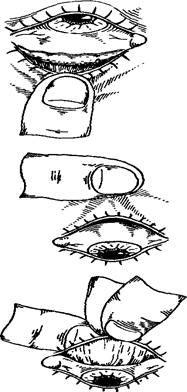
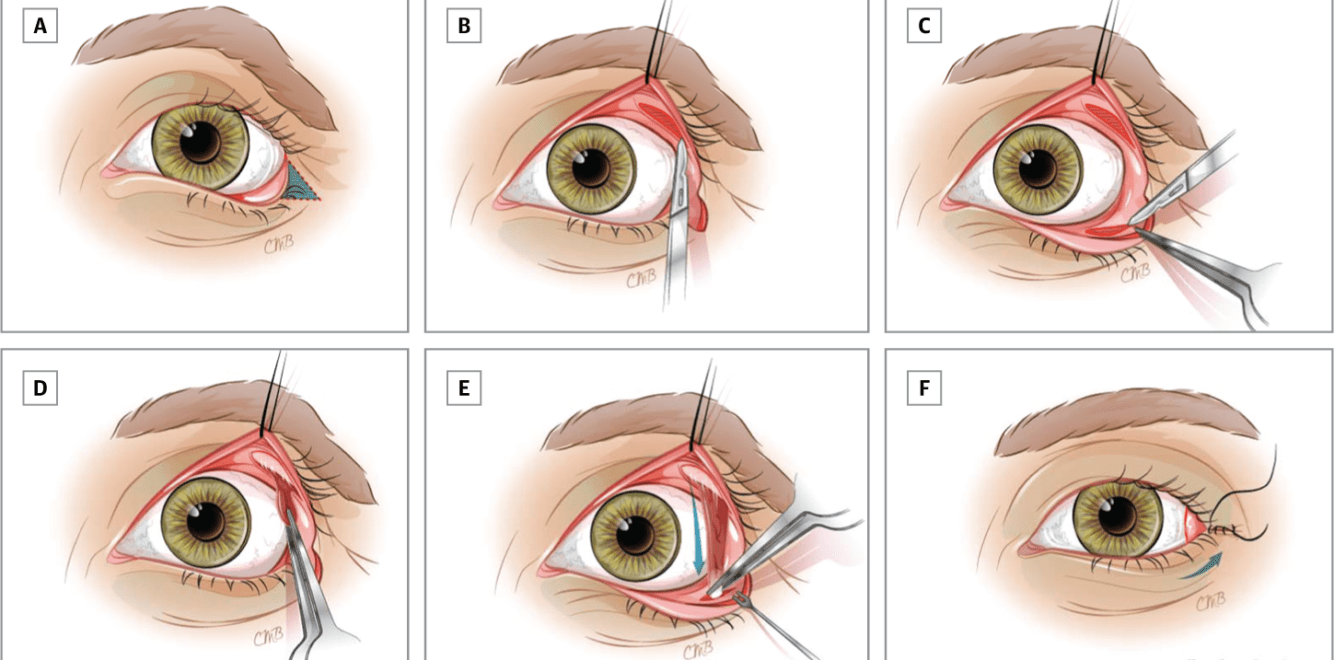
Операция при вывороте нижнего века заключается, в основном, в устранении рубцов, укреплении мышечно-связочного аппарата и/или восстановлении кожным лоскутом участка ткани в случае ее недостатка. В этих целях применяются различные методики и их модификации – операции по Кунту-Шимановскому, Блашковичу, Имре, Филатову, Фикке и другие.
Выбор методики осуществляется на основании учета степени выворота слизистой оболочки, площади избыточной кожи, а также на основании определения степени таких признаков, как:
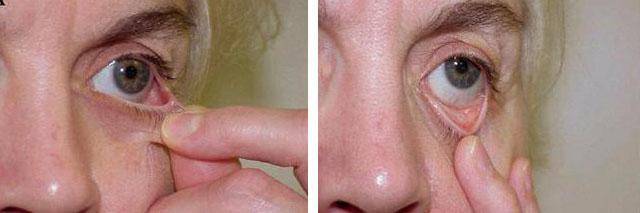
- горизонтальная слабость тканей глаза, которая характеризуется отсутствием их возвращения в исходное положение после смещения центральной части от глазного яблока на 0,8 см или более;
- сухожильная слабость медиального угла глазной щели, которая определяется путем оттягивания нижнего века в наружном направлении. При этом фиксируется локализация наиболее низкой точки. В случае отсутствия патологии, последняя смещается не более чем на 2 мм, при умеренной слабости она достигает края роговицы, при выраженной – зрачка;
- сухожильная слабость латерального глазного угла характерна его округлой формой, при этом имеется возможность сместить нижние мягкие ткани нижних отделов периорбитальной области в медиальном направлении (к носу) больше чем на 2 мм.
В качестве подготовки к оперативному лечению и в целях профилактики осложнений также используются средства симптоматической терапии.
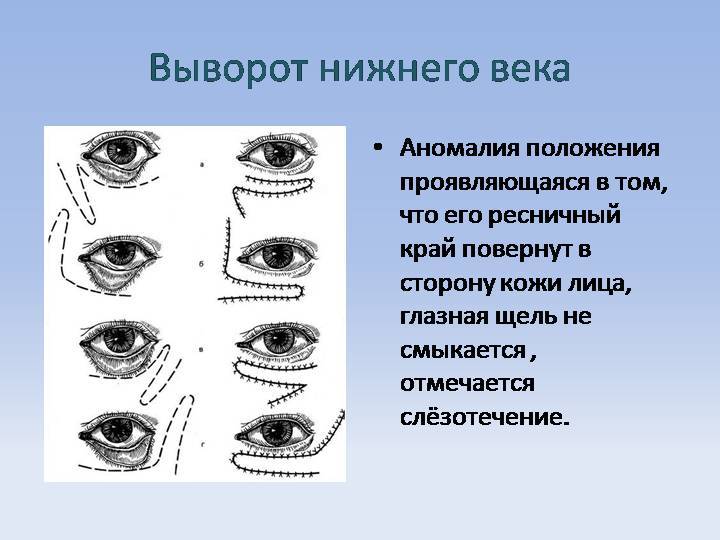
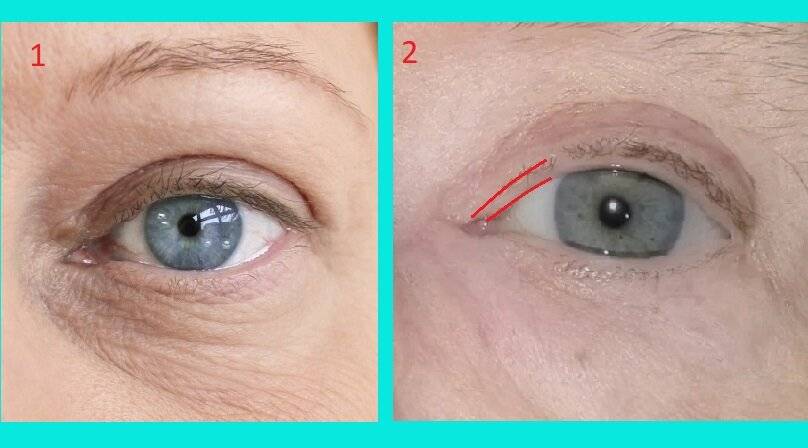
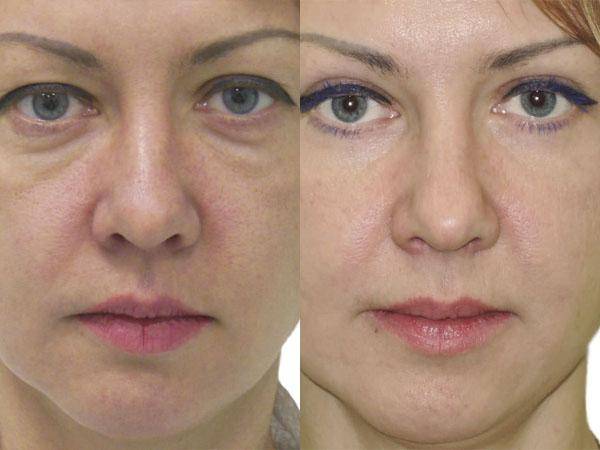
Термин выворот века определяет его неполное прилегание к глазному яблоку. В литературе также встречается название состояния эктропион века. Патологическое состояние встречается у людей различного возраста, включая детей. Чаще оно регистрируется у лиц старше 45 лет. Выворот является не только причиной косметологического дефекта и психологического дискомфорта, но также может приводить к развитию осложнений, включая нарушение зрения.
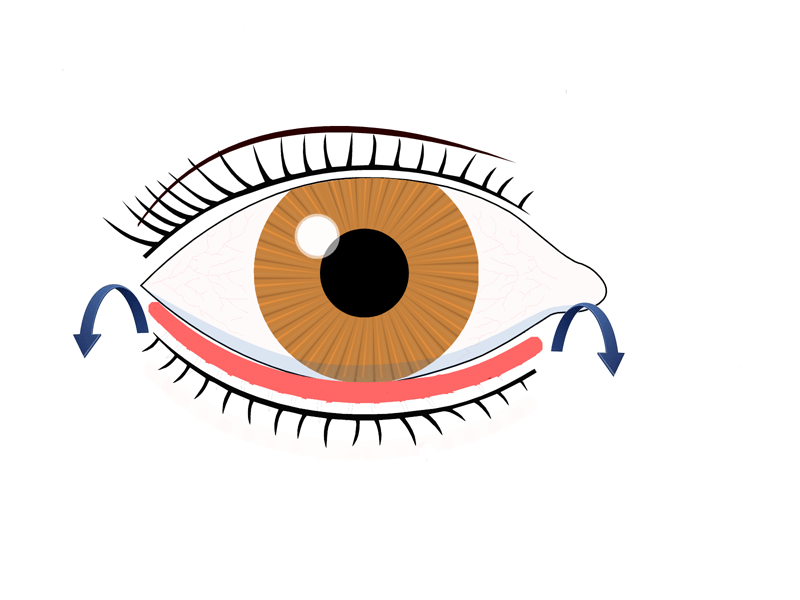
Эктропион нижнего века сопровождается появлением нескольких характерных симптомов, к которым относятся:
- Слезотечение, вызванное раздражением слизистой оболочки конъюнктивы и склеры области неполного смыкания. Также появление симптома связано с тем, что в норме у человека слезная жидкость омывает глаз и образует «ручеек», который протекает между нижним веком и глазом. Жидкость скапливается внизу во внутреннем (медиальном) угле глаза, где всасывается в слезных точках. При недостаточном примыкании слезная жидкость «вытекает» в наружном (латеральном) угле.
- Раздражение кожи, являющееся результатом систематического воздействия слезной жидкости на фоне повышенного слезотечения.
- Субъективное ощущение наличия инородного тела в глазу («песчинка»).
- Гиперемия (покраснение) конъюнктивы глаза, появление (инъекций) сосудов на склерах, что свидетельствует о застое крови и развитии воспалительной реакции.
Изменение часто сопровождается заметным косметическим дефектом, который характеризуется неплотным примыканием и «вывернутым» нижним веком.
Эктропион — клиническая картина
Как правило, на первом этапе выворот века проявляется значительным слезотечением, причиной которого считается расстройство аспирации слез, вызванное выворачиванием нижней слезной точки. Человек вытирает выделяющуюся жидкость, вытягивает веко, вследствие чего состояние ухудшается.
В случае продолжительного эктропиона постепенно возникает гиперемия и утолщение конъюнктивы, иногда — ее метаплазия (это состояние обычно определяется в качестве конечной стадии нелеченного периферического пареза, когда после первоначального лагофтальма доходит до ослабления мышц вокруг глаз). Иногда в ходе обследования определяется экспозиционная кератопатия и даже кератит в нижней половине роговицы.
Основные симптомы выворота века можно суммировать в следующих пунктах:
- неплотное прилегание вплоть до выворачивания века от поверхности глазного яблока;
- проблема затрагивает, в основном, нижнее веко;
- в случае неплотного прилегания только внутренней ⅓ века, это свидетельствует о выворачивании слезной точки;
- обязательным признаком является чрезмерная слезоточивость.
Симптоматика эктропиона способна варьироваться в широких пределах, в зависимости, прежде всего, от интенсивности изменений в веке: если оно слегка поникающее, как правило, клинические признаки отсутствуют или проявляются минимально. Наиболее часто наблюдаемым и единственным симптомом выворота века служит хронический конъюнктивит.
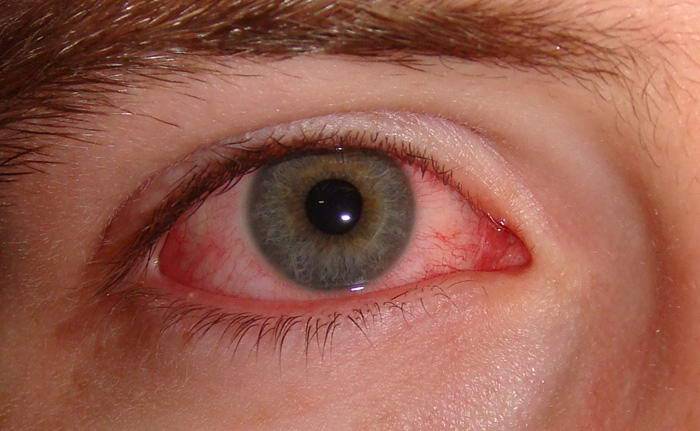
Соединительная ткань вследствие воспаления бывает красной, иногда появляются сильные выделения. В случае существенного воздействия пыльцы, пыли и ветра симптомы становятся более тяжелыми, типичен прогрессирующий характер.
Способы лечения
При легких случаях, чтобы исправить выворот века лечение может состоять из компрессов, мазей с антибактериальным эффектом. Во избежание инфицирования веко фиксируют в нормальном положении с помощью пластыря. Зачастую это не долгосрочные меры, предшествующие операции.
Атонический заворот устраняют путем хирургической операции. В ходе процедуры хирург нормализует соприкосновение века с глазным яблоком и восстанавливает смыкание глаза в процессе моргания. Аналогичным способом избавляются от рубцовой формы эктропиона.
Коррекцию выворота века паралитической разновидности необходимо начать с консультации невролога. В ходе избавления от невралгии восстанавливается функция лицевого нерва, а затем и положение кожи.
При механической форме первостепенно избавляются от опухоли, а затем нормализуют положение века. Ощущение того, что в глазе присутствует инородный предмет можно убрать с помощью глазных капель, назначенных специалистом.
При оперативном вмешательстве может применяться:
- Блефаропластика (используется лазер или скальпель).
- Аппарат Сургитрон. Высокочастотная радиоволна растворяет поврежденные клетки, не травмируя окружающие участки.
Возможные осложнения
Ошибки, допущенные во время оперативного вмешательства, или ненадлежащий дальнейший уход могут привести к неприятным последствиям:
- шрамы и рубцы;
- гематомы;
- кровотечение;
- инфекция;
- зуд в месте послеоперационного шрама;
- нарушенная работа слезной железы;
- чувство жжения в глазах.
При появлении одного из приведенных симптомов, необходимо срочно показаться офтальмологу.
Блефаропластику должен выполнять профессиональный и опытный врач. В ином случае могут развиться осложнения.
Рецепты народной медицины
Заботиться о состоянии своих глаз особенно тщательно следует людям пожилого возраста. Для этого можно регулярно делать лечебный массаж и воспользоваться рецептами народной медицины:
- Ежедневное упражнение поможет укрепить веко и оздоровить слизистую: наполните емкость чистой водой комнатной температуры и опустите в нее лицо. Затем откройте глаза и несколько раз быстро моргните. Подняв лицо, моргните еще несколько раз. Такая манипуляция выполняется трижды.
- Умывшись после ночного сна, приготовьте настой для примочек из 1ст.л. липового цвета и стакана горячей воды. Остудите отвар, смочите двойной ватный диск и положите на веки на 5 минут.
Реабилитационные мероприятия
Чтобы период реабилитации прошел благоприятно, следует соблюдать определенные показания:
- закапывать глазные капли, назначенные врачом;
- носить солнцезащитные очки;
- ежедневно выполнять комплекс гимнастических упражнений для глаз;
- использовать высокие подушки для сна;
- не пользоваться контактными линзами;
- исключить вредные привычки и кофеин;
- ограничить физические нагрузки.
В период восстановления строго запрещается посещать баню, сауну и солярий.
Длительность реабилитации составляет два месяца.

Симптоматика эктропиона схожа с энтропионом.
Выворот после блефаропластики
Блефаропластика – это хирургическое вмешательство, целью которого является изменение формы век, разреза глаз, удаление излишков жировой ткани. После выполнения операции, сопровождающейся травматизацией большого объема тканей, возможно развитие осложнений в виде формирования рубцов. Это может приводить к неплотному смыканию в результате чего образуется выворот века после блефаропластики. Рубцовые осложнения после блефаропластики развиваются относительно нечасто и требуют соответствующей коррекции.
Как исправить выворот нижнего века после блефаропластики?
Выбор терапевтических мероприятий зависит от длительности периода времени, которое прошло после выполнения операции блефарпластики:
- Если после хирургического вмешательства прошло немного времени и врач определяет намечающийся выворот, то назначается фиксация века при помощи лейкопластыря. Это дает возможность нивелировать намечающиеся изменения.
- Если после операции прошло много времени, то назначается повторное хирургическое вмешательство. Технику исправления изменений лечащий врач подбирает индивидуально.
Характеристика
Стрикс Кидс
Стрикс форте
Биологически активные добавки к пище.
Народные противовоспалительные средства
Чтобы снять покраснение с глаз уже после того, как соринку удалось вынуть, воспользуйтесь травяными отварами. Процент сухого вещества в воде должен быть слабым — столовая ложка на литр. Этого будет достаточно, чтобы принести пользу и не навредить.
Желательно не заваривать травку, а прокипятить ее 1-2 минуты. Остудив, необходимо тщательно процедить получившийся отвар. Если с первого раза это не удалось и на дне посудины виден осадок, повторите процедуру.
Для снятия воспаления отлично подходят:
- кора дуба — моментально сужает сосуыды и укрепляет их, снимая покраснение в считанные часы;
- ромашка — успакаивает и облегчает неприятные ощущения с кожи века и слизистой глаза;
- чай — его используют даже в пакетиках, прикладывая их на вакрытые веки. Главное требование, чтобы в нем небыло химических красителей и ароматизаторов.
Лечение выворота века
Симптомы купируются увлажняющими каплями. Сам дефект можно исправить только хирургическим путем. При этом эктропион не требует срочного вмешательства, как энтропион, при котором ресницы сильно раздражают слизистую глаза. Лечение выворота века осуществляется посредством блефаропластики. Она проводится различными методами. Самые распространенные:
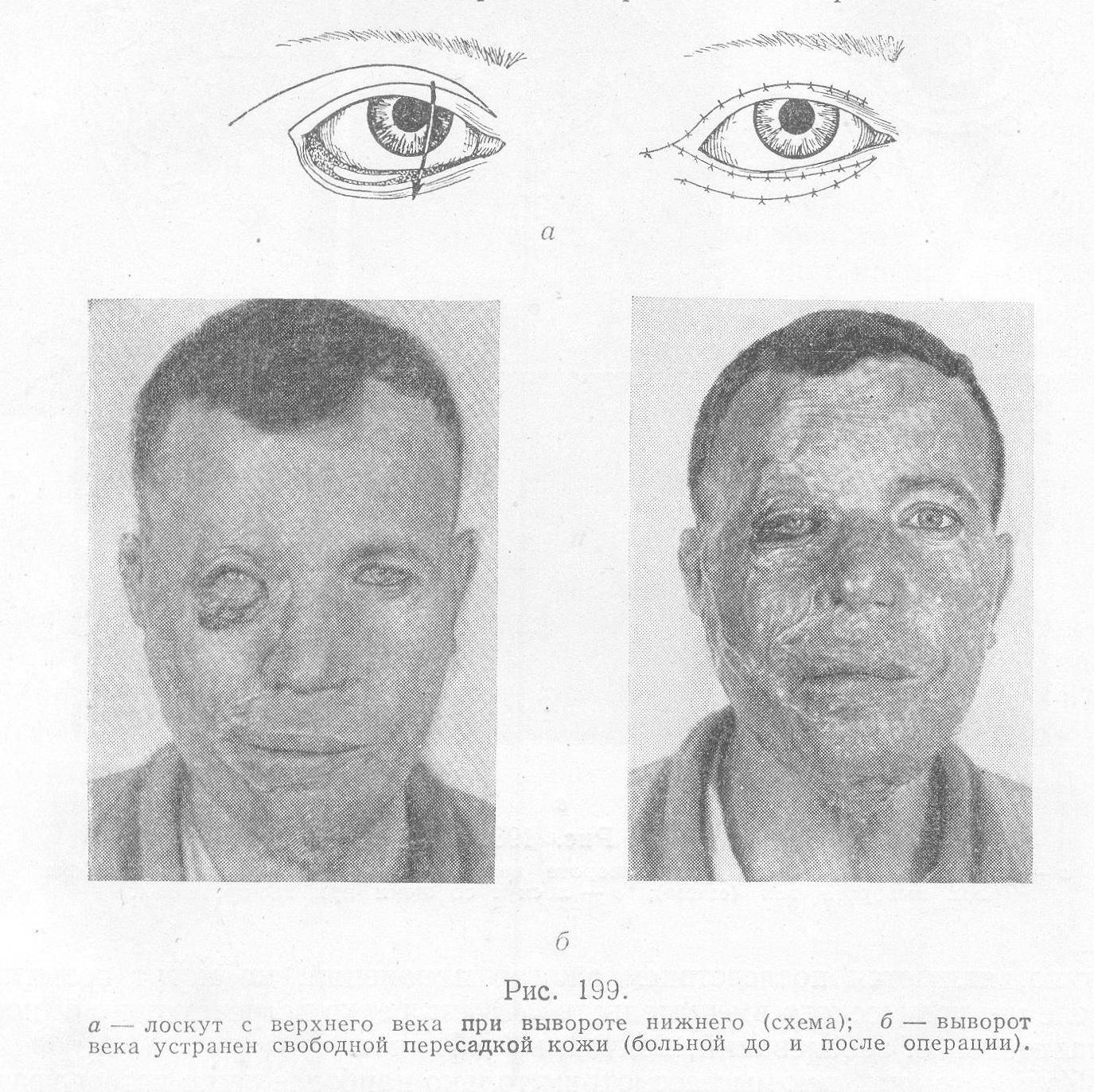
- Методика Кунта-Шимановского. Из нижнего века хирург вырезает треугольную пластинку, состоящую из хряща и тканей конъюнктивы. Аналогичный по размерам кусок кожи иссекается у латерального угла глазной щели. После этого проводится подтяжка и сшивание тканей.
- Метод Блашковича. В ходе процедуры врач удаляет хрящ века и укорачивает мышцу, которая удерживает его в нужном положении.
- Методика Имре. Подвижность нижнего века возвращается с помощью участка кожи из подглазничной области.
- Метод Филатова. На пораженный участок века пересаживается кожа с живота.
Существуют и другие методики. Так, кожа для пересадки может быть взята из-за уха, с губ или со здорового верхнего века.
Заворот и выворот лечатся достаточно быстро, а операции по восстановлению формы и подвижности век являются безопасными и не приводят к осложнениям. Однако если не запустить энтропион и эктропион, повышается риск ухудшения зрения, вплоть до полной его потери. Это происходит при развитии других заболеваний глаз воспалительного характера.
Симптомы заболевания
Болезнь можно выявить по характерным изменениям формы нижнего века. У пациента выявляются следующие симптомы:
- неконтролируемое слезотечение. Выработка слез осуществляется слезными железами, которые также располагаются в нижнем веке. Выворачивание препятствует примыканию века к глазному яблоку, поэтому выделяемые слезы не попадают в слезный мешок, а вытекают из глаз;
- покраснение наблюдается при тяжелой форме и появляется на фоне конъюнктивита. В результате данной болезни конъюнктив лишен защиты и подвержен высыханию. Недостаточно увлажненная слизистая – отличная цель для инфекций и воспалений;
- ощущение инородного тела или песка в глазу вызывает сухость и повышенное раздражение оболочки;
- эрозированный участок кожи. Появляется тогда, когда пациент постоянно трет глаза рукой, или тканью верхнее веко;
- воспаленная роговица. При отсутствии своевременного лечения, может появиться помутнение и ухудшение зрения;
- мацерация века появляется из-за непрерывного слезотечения. Постоянно влажное веко становится менее прочным и эластичным.
При эктропионе может присоединиться вторичная инфекция.