Возможен ли риск осложнений?
Как правило, вторичная катаракта после замены хрусталика, лечение лазером которой было проведено, позволяет забыть о себе навсегда. Однако риски после операции исключать все же не стоит. Нередко пациенты могут жаловаться на воспаление или отек роговицы, отслоение сетчатки или смещение интраокулярной линзы. При возникновении дискомфорта необходимо как можно скорее обратиться к врачу-офтальмологу.
Кроме того, важно четко соблюдать рекомендации, данные лечащим врачом, закапывать глаза и своевременно принимать лекарственные препараты. Согласно наблюдениям врачей-офтальмологов, наименьший риск после операции возможен в том случае, когда лазерная коррекция зрения была проведена с помощью имплантации акриловой линзы, имеющей квадратные края

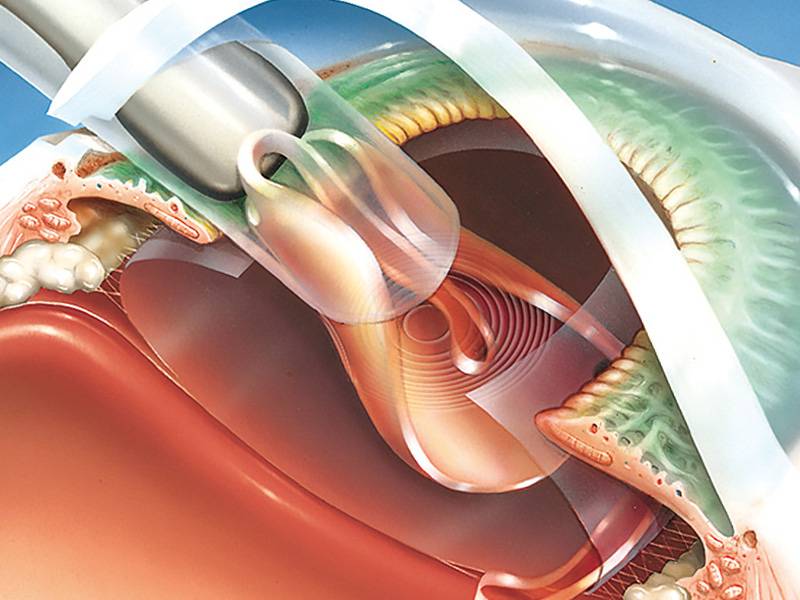
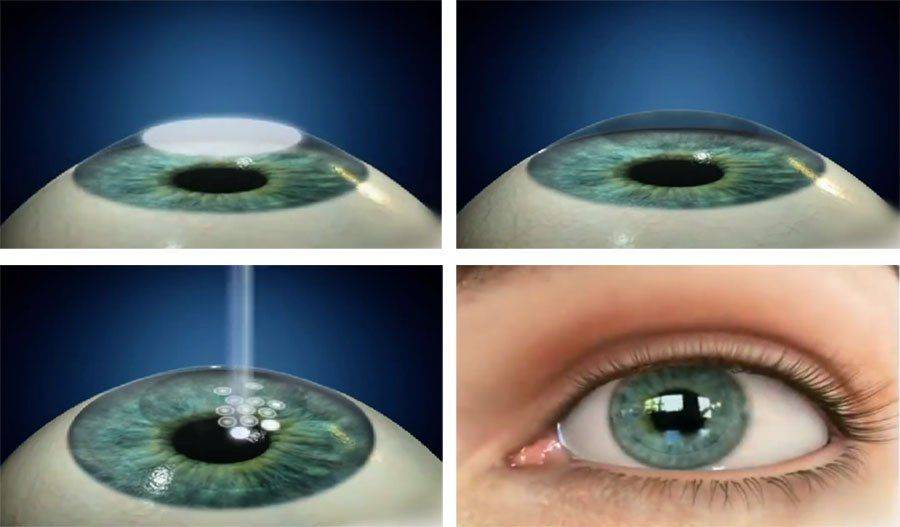
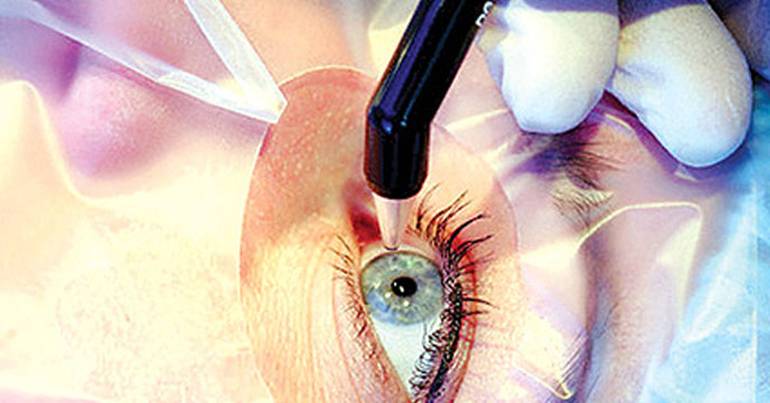
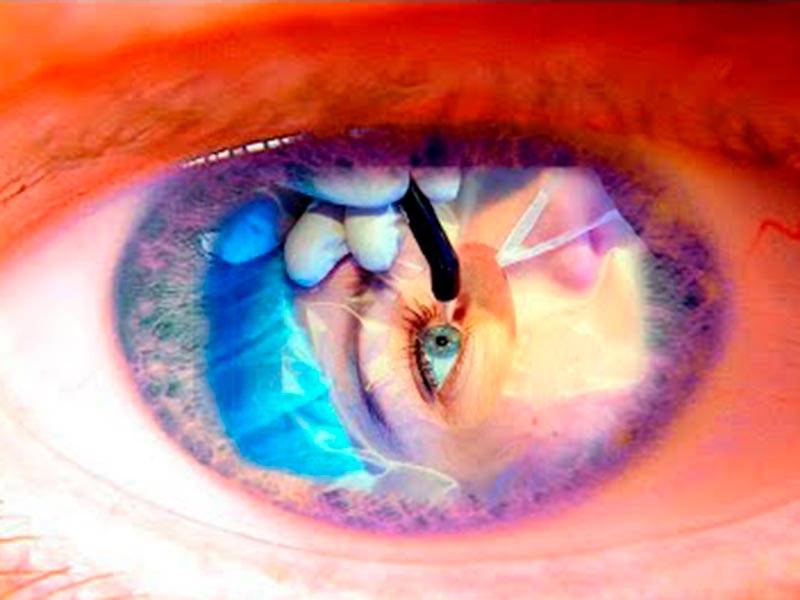
Чистка хрусталика глаза лазером при вторичной катаракте
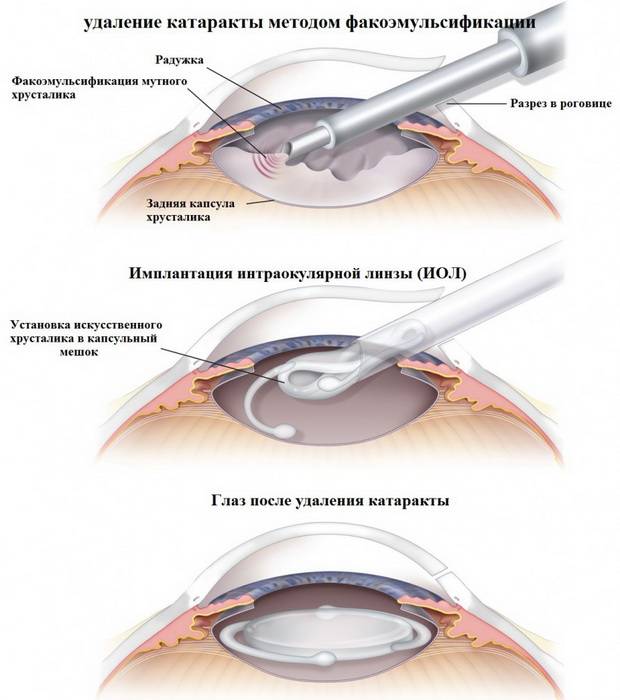
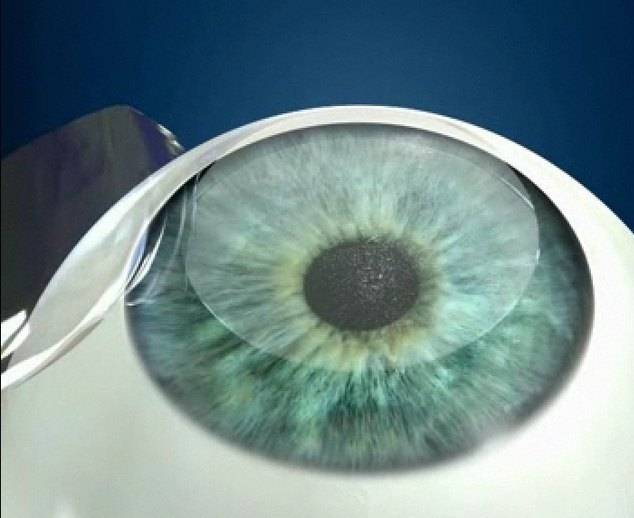
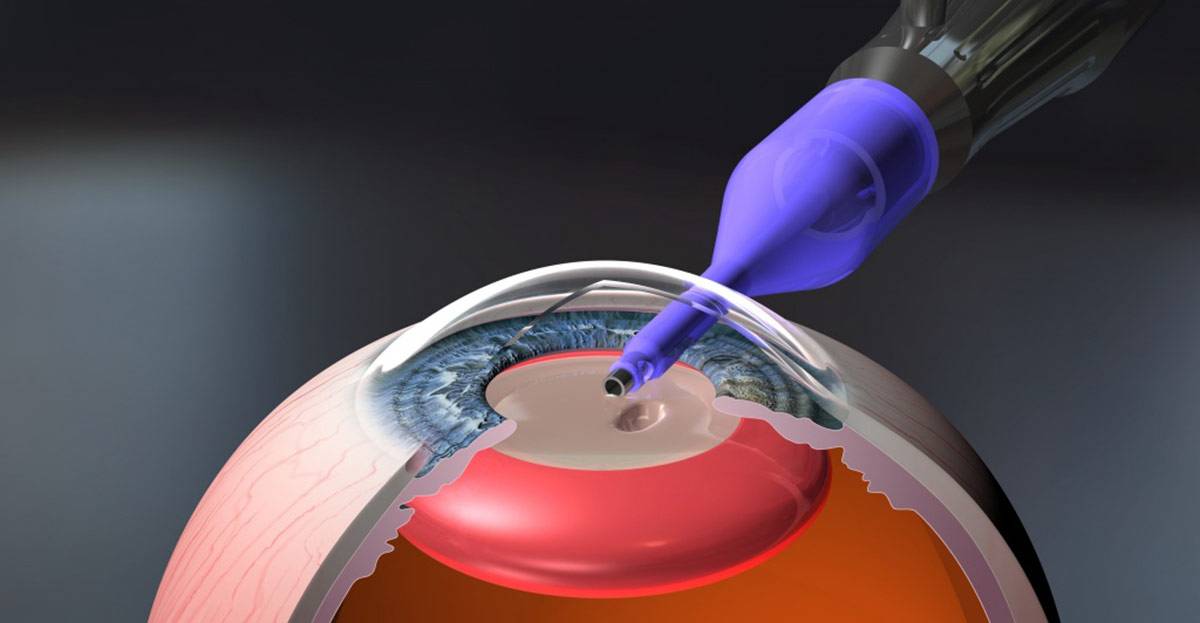
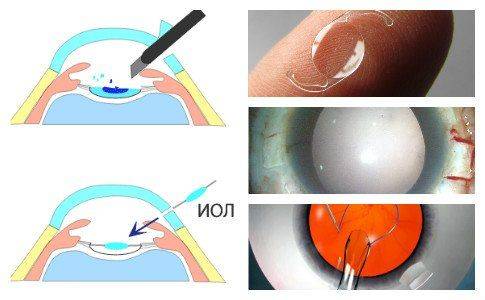
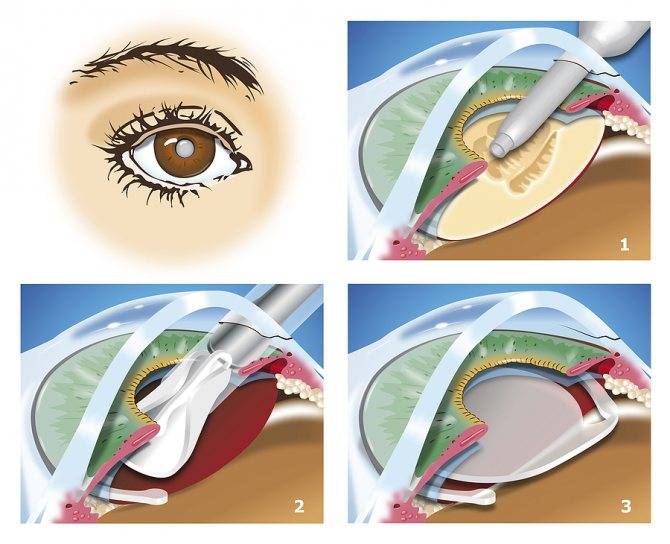
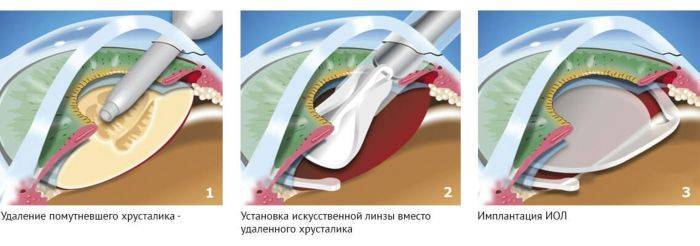
Капсула хрусталика представляет собой тончайший эластичный мешочек – внешнюю оболочку хрусталикового вещества. Именно в нее при хирургическом лечении катаракты после удаления мутных масс вставляется искусственная интраокулярная линза (ИОЛ). Собственно, в процессе операции переднюю часть хрусталиковой капсулы удаляют вместе с содержимым, а ИОЛ имплантируют в оставшуюся заднюю ее часть.
В силу некоторых неконтролируемых естественных причин, у части пациентов, прошедших операцию по удалению катаракты и имплантации ИОЛ, в зоне задней капсулы хрусталика могут развиваться помутнения. Помутнения, как правило, слабо выражены и мало сказываются на остроте зрения. Частота подобного осложнения колеблется от 10 до 50 процентов всех случаев и зависит от ряда факторов, включая: сопутствующие глазные патологии, опыта хирурга, выбранного метода операции, типа ИОЛ.
При возникновении помутнения, пациенты испытывают симптомы схожие с развитием катаракты. Поэтому такое состояние принято называть вторичной катарактой.
Признаки вторичной катаракты
- Постепенное снижение зрительных функций при их полном восстановлении после операции.
- Возникновение засветов от солнца или искусственных осветительных приборов.
Диагностика
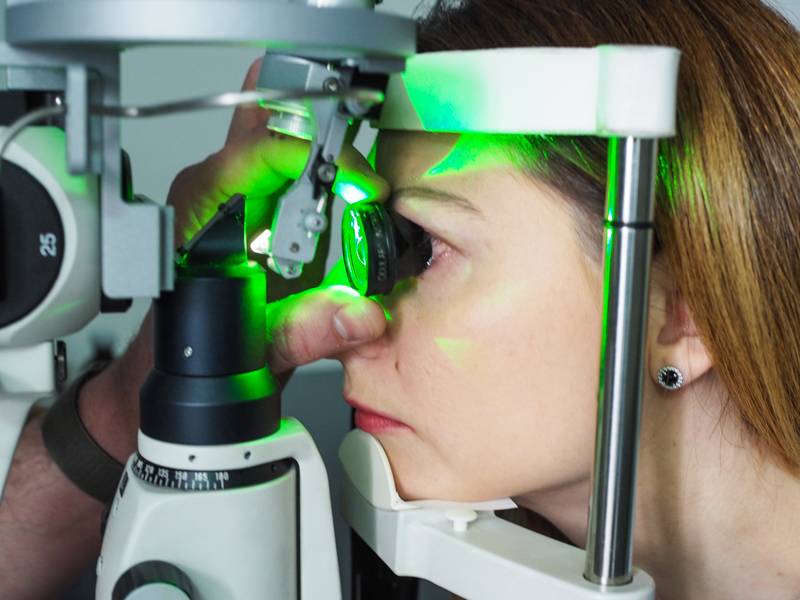
Специалист может обнаружить вторичную катаракту во время осмотра глаз с применением щелевой лампы. Для окончательного диагноза, как правило, применяют мидриатики с целью расширения зрачка.
Данные об остроте зрения после операции по поводу катаракты и результаты ретинальной остроты зрения необходимы для прогноза улучшения остроты зрения после удаления имеющегося помутнения.
Лечение
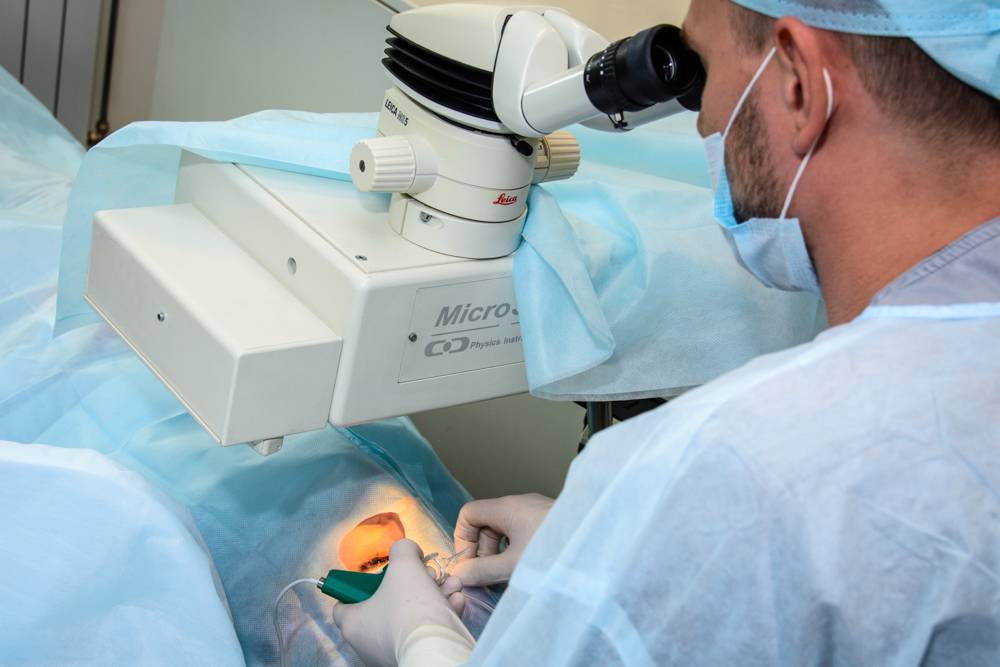
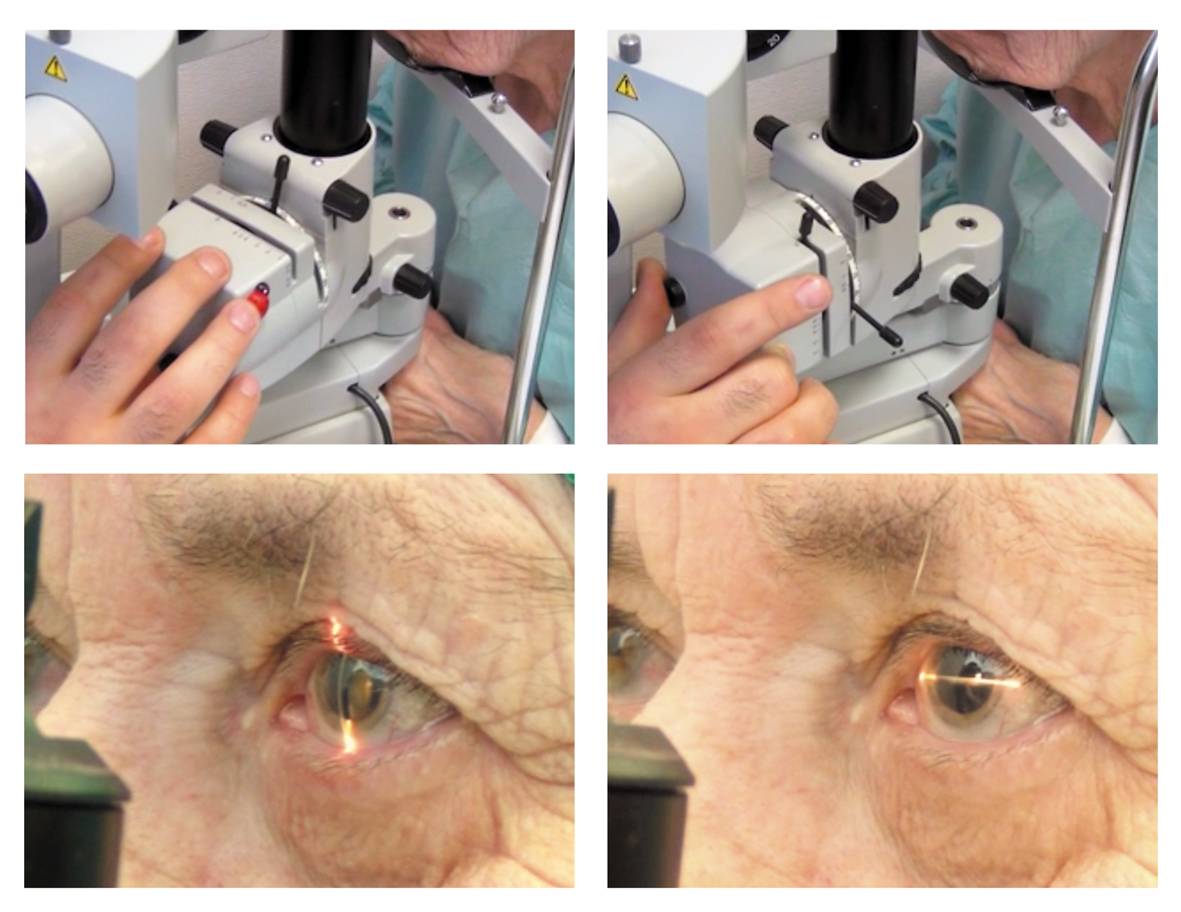
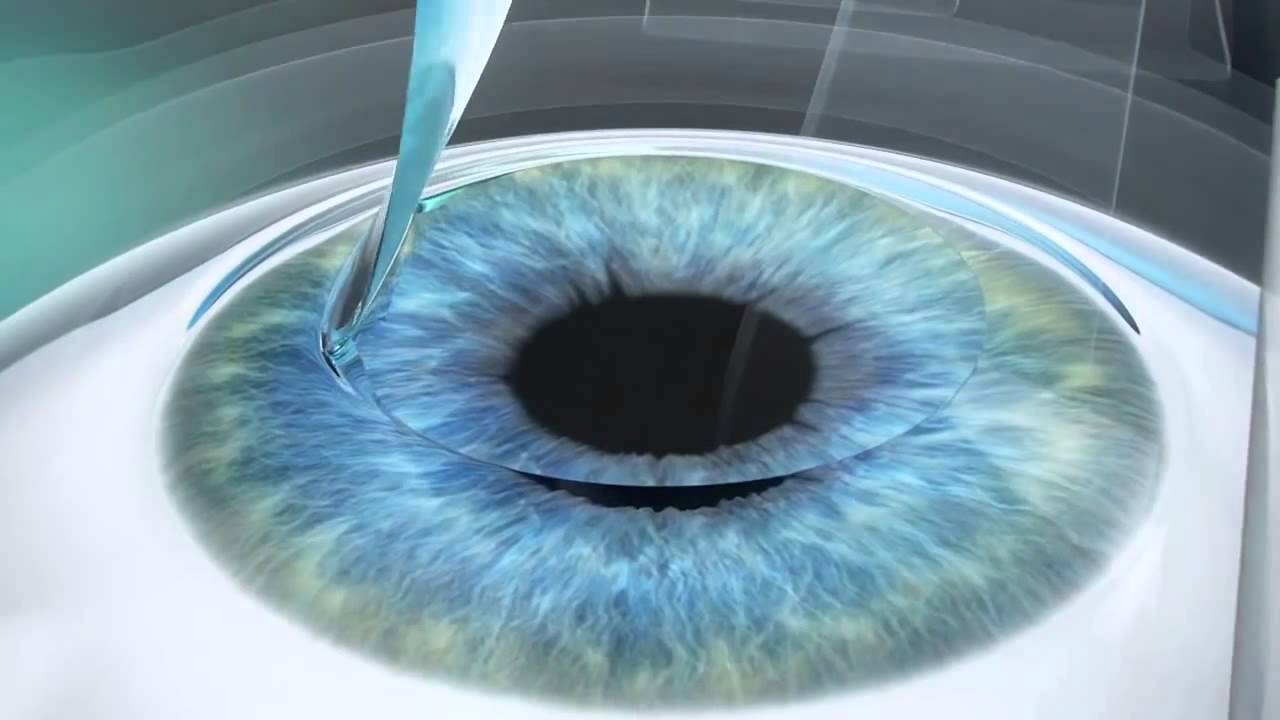
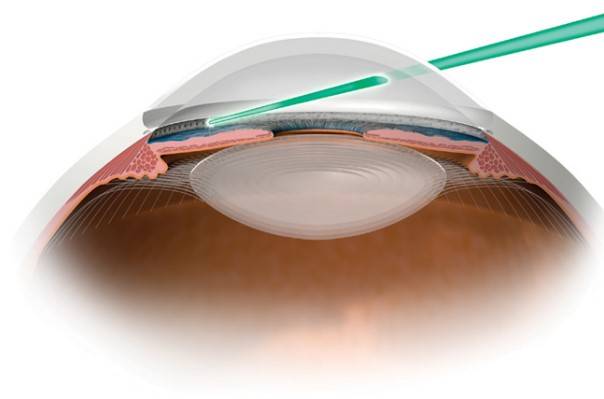
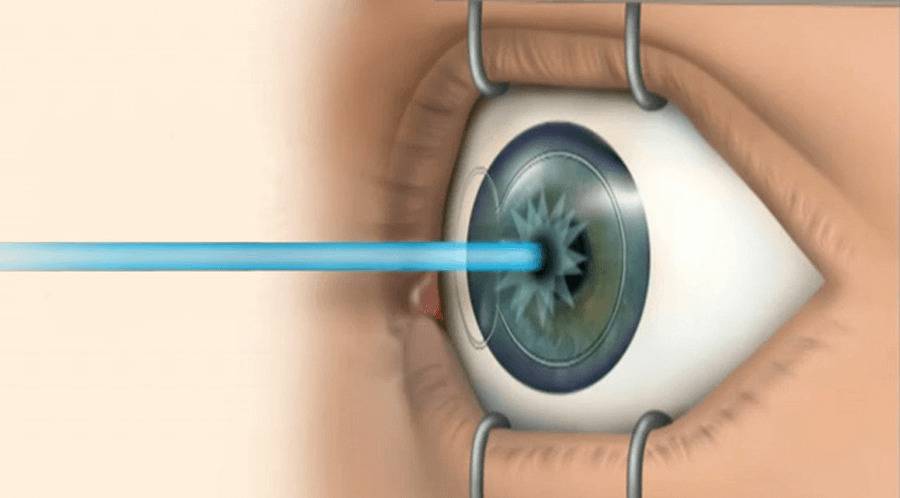
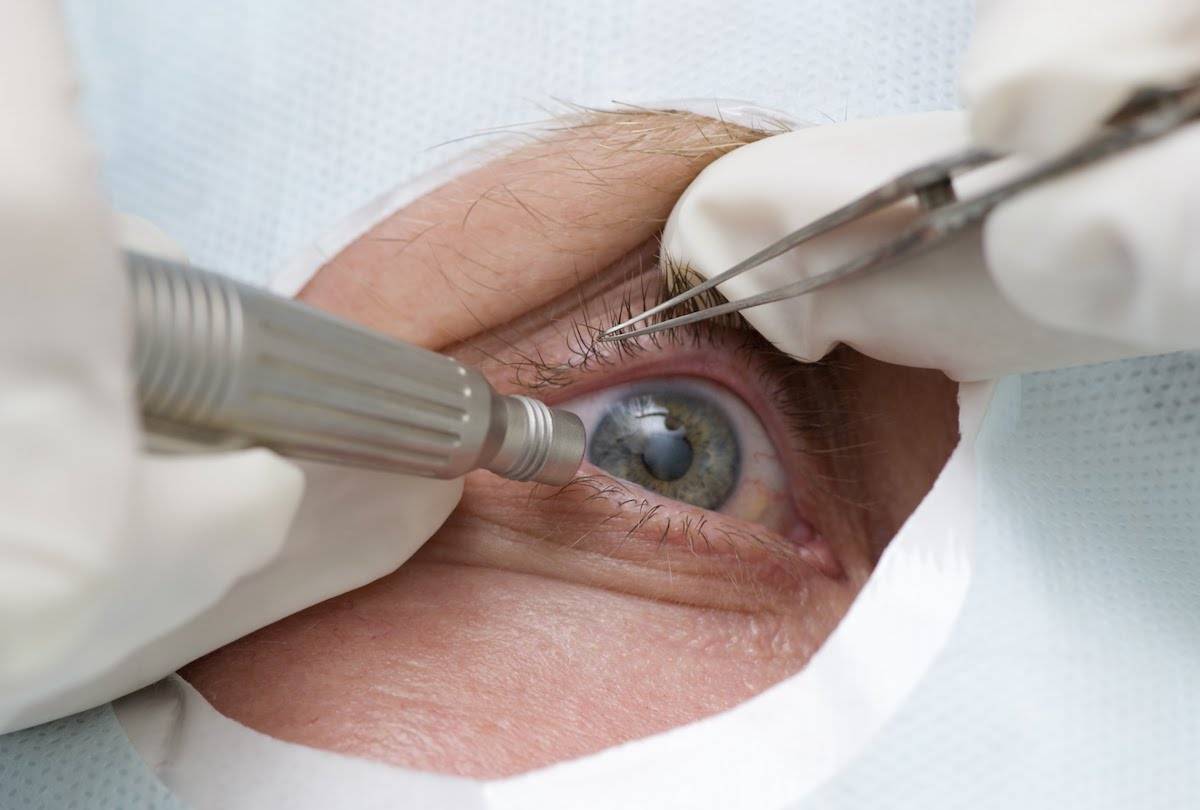
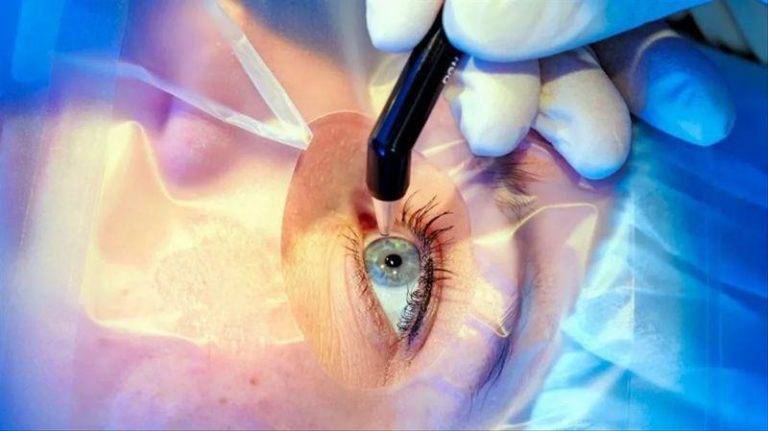
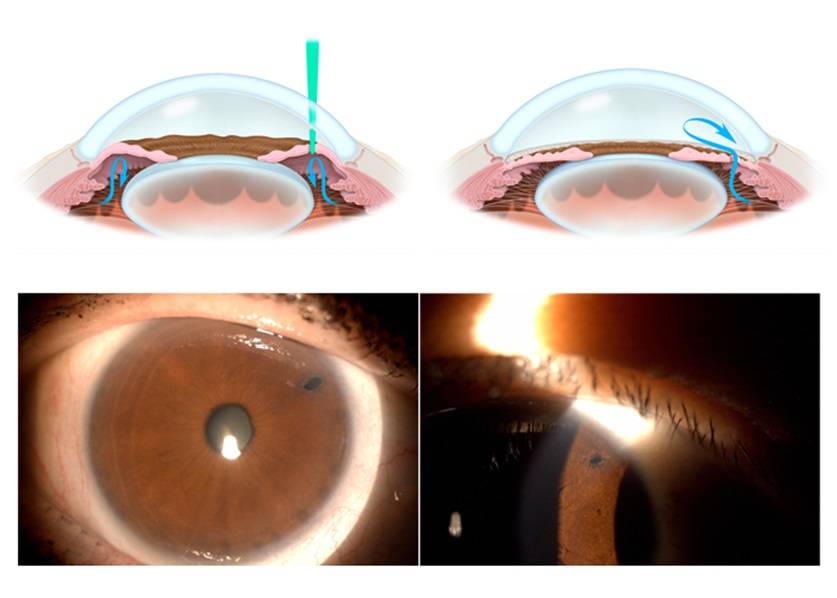
Для лечения вторичной катаракты применяют несложную лазерную операцию, называемую ИАГ-лазерной дисцизией задней капсулы или чисткой хрусталика. Она заключается в удалении мутной задней капсулы из оптической оси глаза, что полностью восстанавливает зрение. Процедура не требует выполнения анестезии, так как совершенно безболезненна и практически не имеет рисков, вследствие того, что выполняется без формирования каких-либо хирургических разрезов.
После выполнения процедуры и окончания действия капель, расширяющих зрачок, у большинства пациентов отмечается моментальное улучшение зрения. При этом, степень улучшения зависит от сопутствующих глазных патологий и величины помутнений капсулы.
Рекомендуемые клиники для лечения катаракты
«Глазная клиника доктора Шиловой» — один из ведущих офтальмологических центров Москвы в котором доступны все современные методы хирургического лечения катаракты. Новейшее оборудование и признанные специалисты являются гарантией высоких результатов. Перейти на страницу организации в каталоге >>>
«МНТК им.Святослава Фёдорова» — крупный офтальмологический комплекс «Микохирургия глаза» с 10 филиалами в различных городах Российской Федерации, основанный Святославом Николаевичем Федоровым. За годы своей работы помощь получили более 5 млн. человек. Перейти на страницу организации в каталоге >>>
«Институт Глазных Болезней им.Гельмгольца» — старейшее научно-исследовательское и лечебное государственное учреждение офтальмологической направленности. Здесь работают более 600 человек, которые оказывают помощь людям с широким спектром заболеваний. Перейти на страницу организации в каталоге >>>
АЗБУКА ЗДОРОВЬЯ ДЛЯ ГЛАЗ
Биологически активная добавка к пище Азбука здоровья для глаз рекомендуется в качестве дополнительного источника витаминов А, С, Е, B , PP, а 2 также цинка, лютеина и зеаксантина. Инструкция по применению
Признаки патологии
Первый признак возникновения вторичной катаракты – снижение зрительных функций. В процессе развития патологии проявляются другие симптомы, такие как:
- появление перед глазами искр, «мушек» и вспышек;
- затуманивание взгляда;
- диплопия (двойное зрение);
- нарушение фокусировки и восприятия цвета;
- размытость контуров.
Выбор размера и формы интраокулярной линзы
Выбор размера и формы проводит врач-офтальмолог после тщательного обследования пациента. Он определяет, какой хрусталик лучше при катаракте в том или ином случае. Обязательно проверяется острота зрения, внутриглазное давление, проводится осмотр глазного дна. Для определения размера линзы выполняется ультразвуковое исследование глазного яблока. На аппарате УЗИ в автоматическом режиме проводится расчет всех необходимых показателей, таких как: переднезадний размер глаза, глубина передней камеры. С помощью авторефрактометра рассчитывается базовая кривизна роговицы.
Читайте в отдельной статье: Незрелая катаракта: симптомы и лечение. Нужна ли операция?

В зависимости от материала линзы различаются по толщине. Этот показатель важен при проведении операции ФЭК, так как через маленький прокол возможна установка только мягких ИОЛ с небольшой толщиной.
Все ИОЛ состоят из двух частей. Оптическая часть является основной. Именно эта часть обеспечивает преломление света и восстановление высокой остроты зрения, то есть выполняет функции хрусталика глаза.
Вторая часть – опорная – может иметь различное строение. Большинство современных линз устанавливается на заднюю капсулу. Чтобы избежать дислокации линзы, производители выполняют опорную часть в виде 2 или 4 дужек. Дужки заправляются за радужку и фиксируются в углу между радужкой и задней капсулой хрусталика. На дужках некоторых моделей предусмотрены специальные отверстия, в которые пропускается шовный материал для подшивания линзы.
Более редкие виды линз (переднекамерные и ирис-клипс-линзы) имплантируются при разрушенной задней капсуле. Такие линзы имеют опорную часть в виде крыльев бабочки. Переднекамерные ИОЛ имплантируются между роговицей и радужкой. Ирис-клипс-линзы фиксируются за край радужной оболочки спереди и сзади, то есть, расположены одновременно и в передней камере и в задней.
Лечение
Почему возникает помутнение искусственного хрусталика?
По мнению специалистов, точные причины осложнений после удаления катаракты пока не раскрыты. В общем, это явление можно объяснить ростом эпителия и его локализацией на поверхности тыльной стороны капсулы. В итоге нарушается ее прозрачность, снижающая остроту зрения.
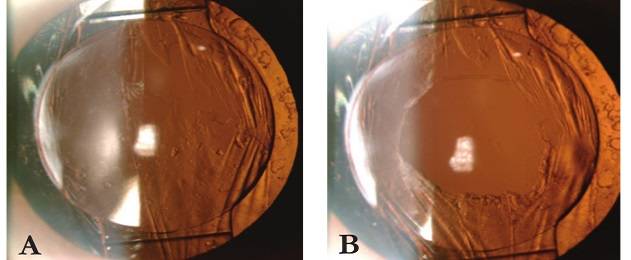
Превратившиеся в волокна клетки эпителия отличаются неправильной формой и функциональной неполноценностью. Поэтому их перемещение в центр оптической зоны способствует возникновению помутнения. Однако этот процесс не является хирургической ошибкой, допущенной во время операции.
Группа риска
В результате исследований офтальмологи установили ряд факторов, способствующих возникновению вторичной катаракты после того, как был заменен хрусталик. К ним относятся следующие:
- Возраст пациента. Катаракта после хирургического вмешательства чаще всего возникает в детском возрасте. Это обусловлено способностью молодых тканей быстро регенерировать, в результате чего, клетки эпителия начинают мигрировать и делиться в задней капсуле.
- Форма интраокулярной линзы. Квадратные ИОЛ значительно снижают риск поражения.
- Материал, из которого выполнено изделие. ИОЛ, изготовленные на основе акрила, становятся причиной помутнения хрусталика гораздо реже. Чего нельзя сказать о силиконовых линзах.
- Наличие у пациента сахарного диабета и некоторых офтальмологических заболеваний.
Кто из призывников в этом году получит освобождение или отсрочку от армии?
Длительность отпуска по беременности и родам
Согласно российскому законодательству, стандартный отпуск по беременности и родам составляет 140 календарных дней. В отдельных случаях показатель может варьироваться.
| БиР без осложнений | Многоплодная беременность | Роды с осложнением | Усыновление одного ребенка до 3 месяцев | Усыновление 2х и более детей | |
| Дородовые | 70 | 84 | 70 | — | — |
| Послеродовые | 70 | 110 | 86 | 70 со дня рождения | — |
| Общее количество дней | 140 | 194 | 156 | От 70 | От 110 |

Изменение зрения
Пациенты могут отметить у себя следующие улучшения после операции:
- Контуры предметов стали более четкими.
- Пропало двоение, “мушки” перед глазами.
- Все цвета выглядят более ярко.
- Улучшение остроты зрения.
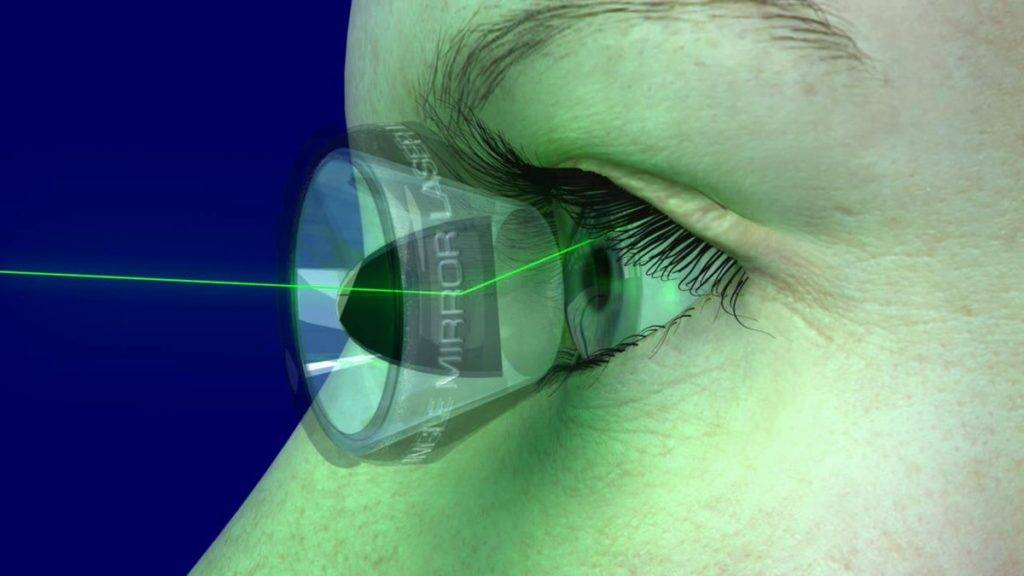
Почему лечение катаракты лазером лучше ультразвука
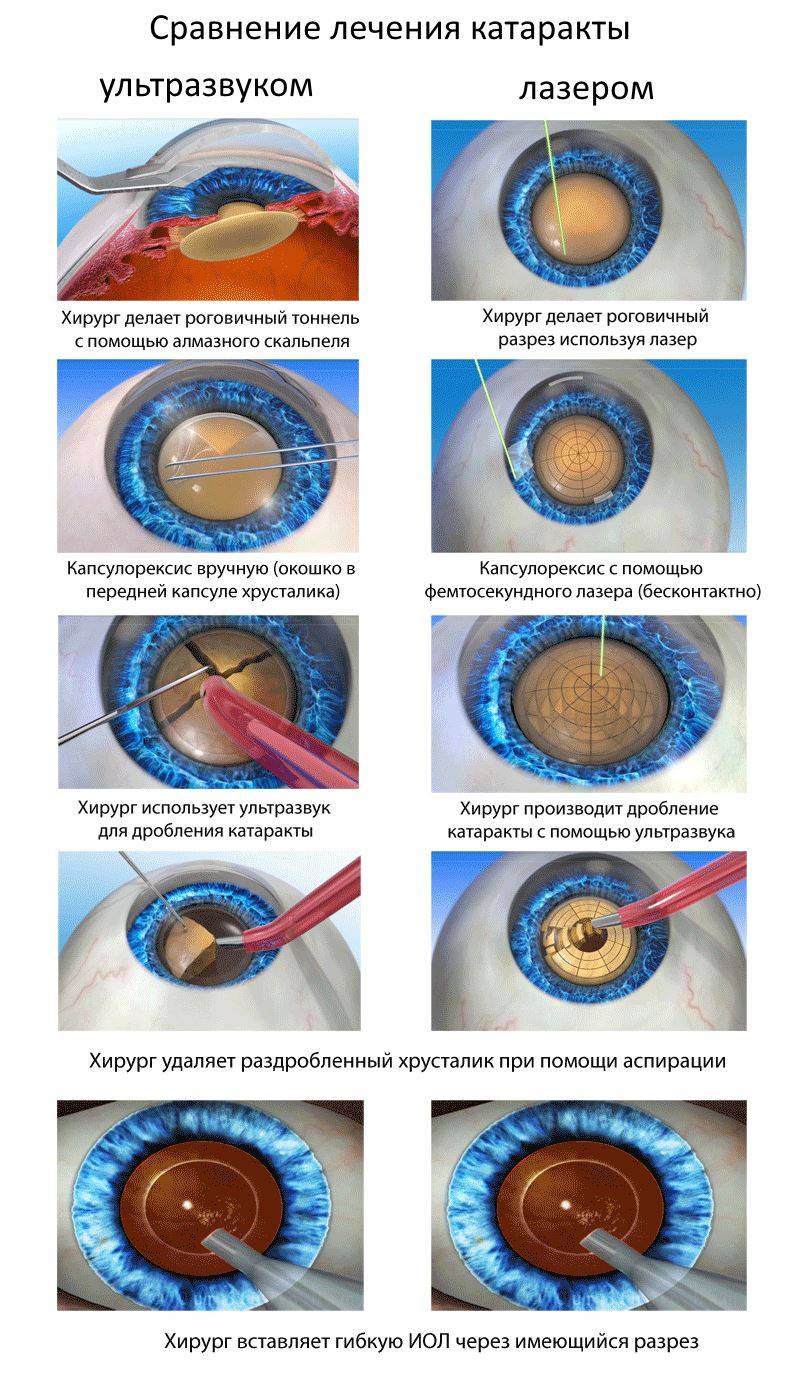
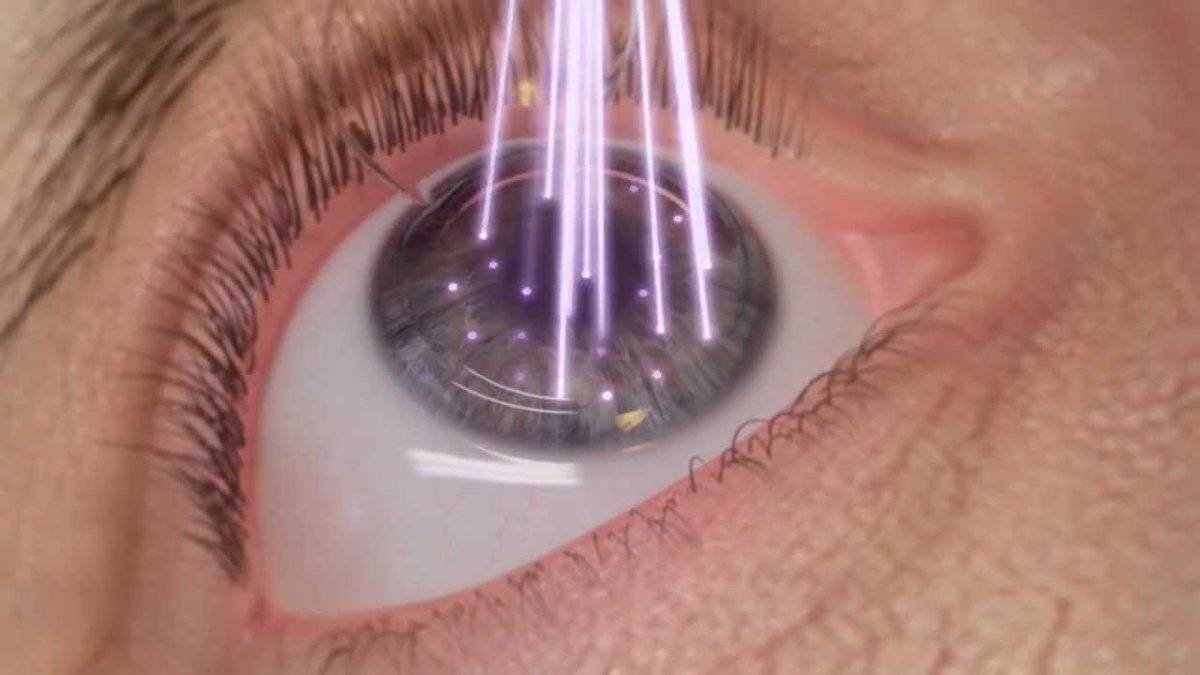
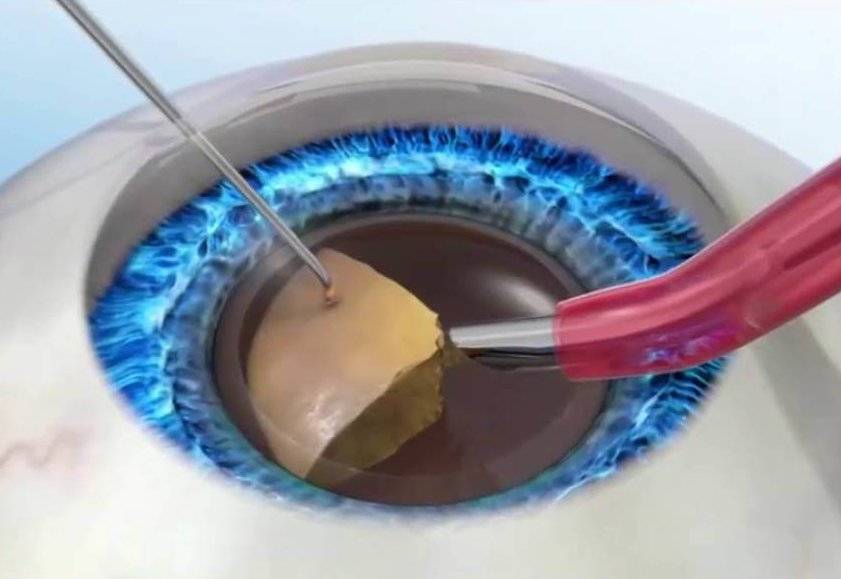
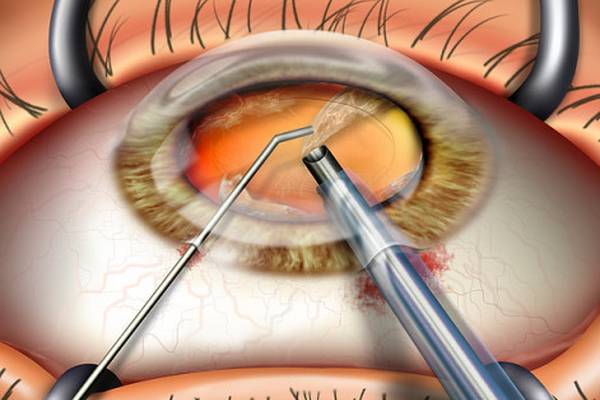
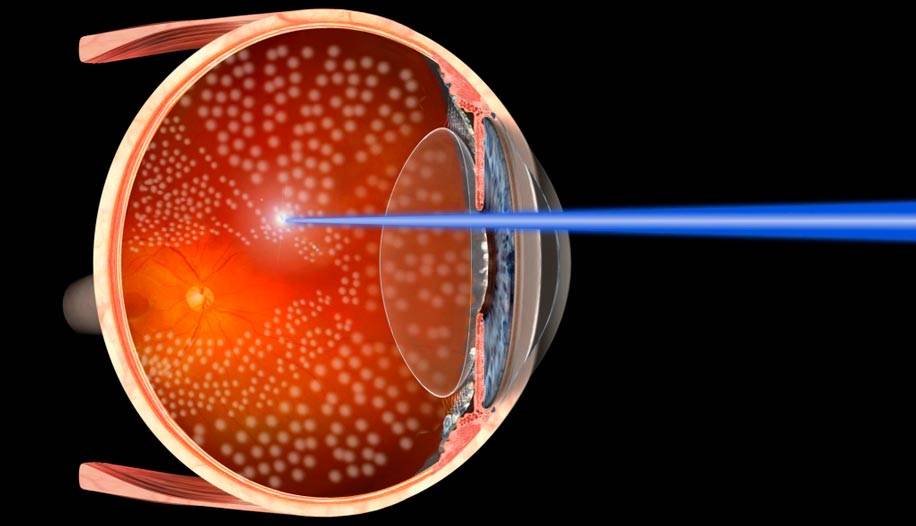
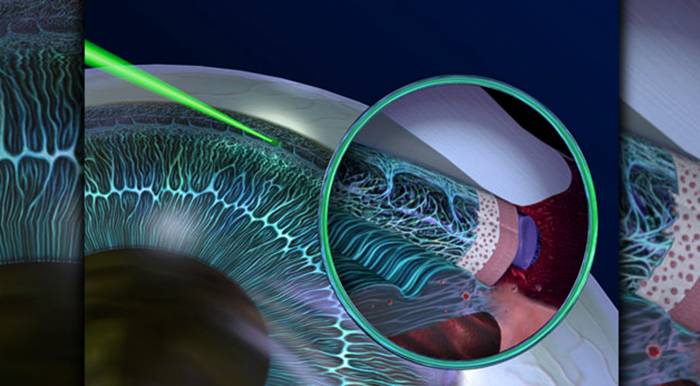
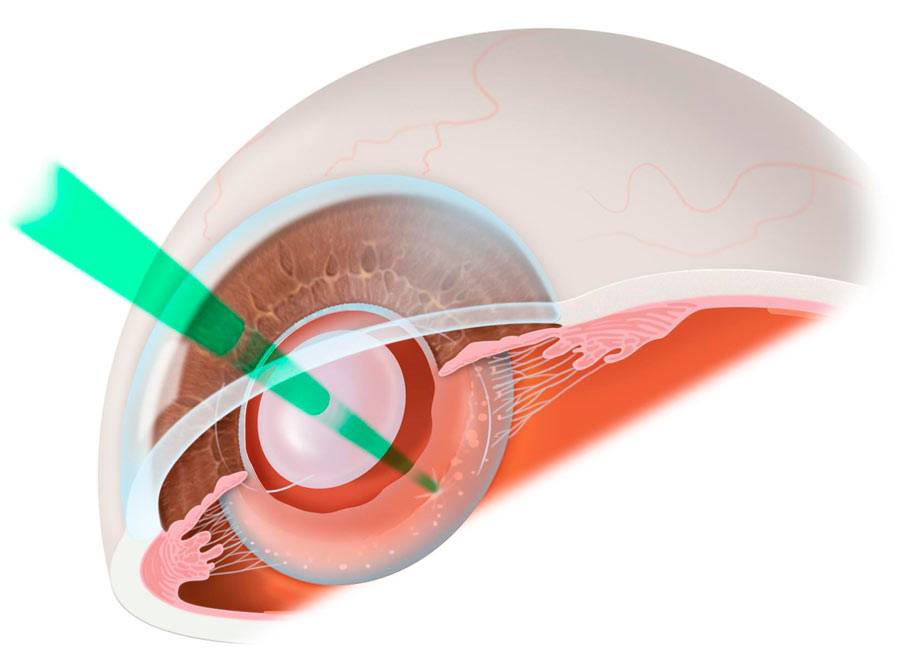
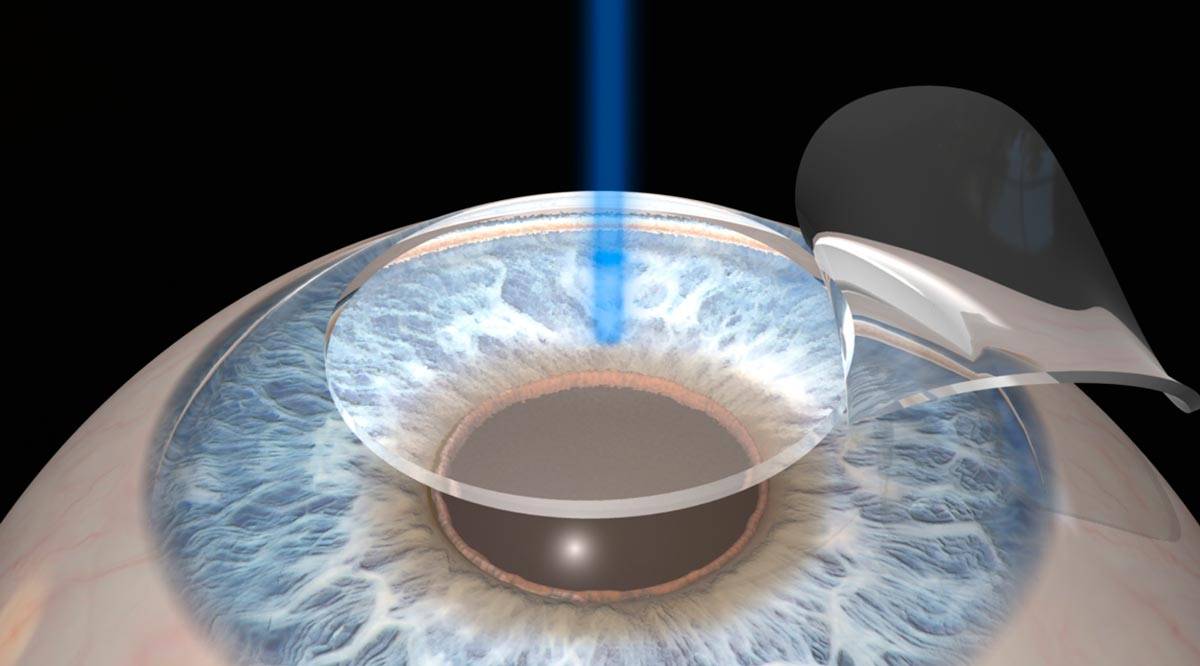
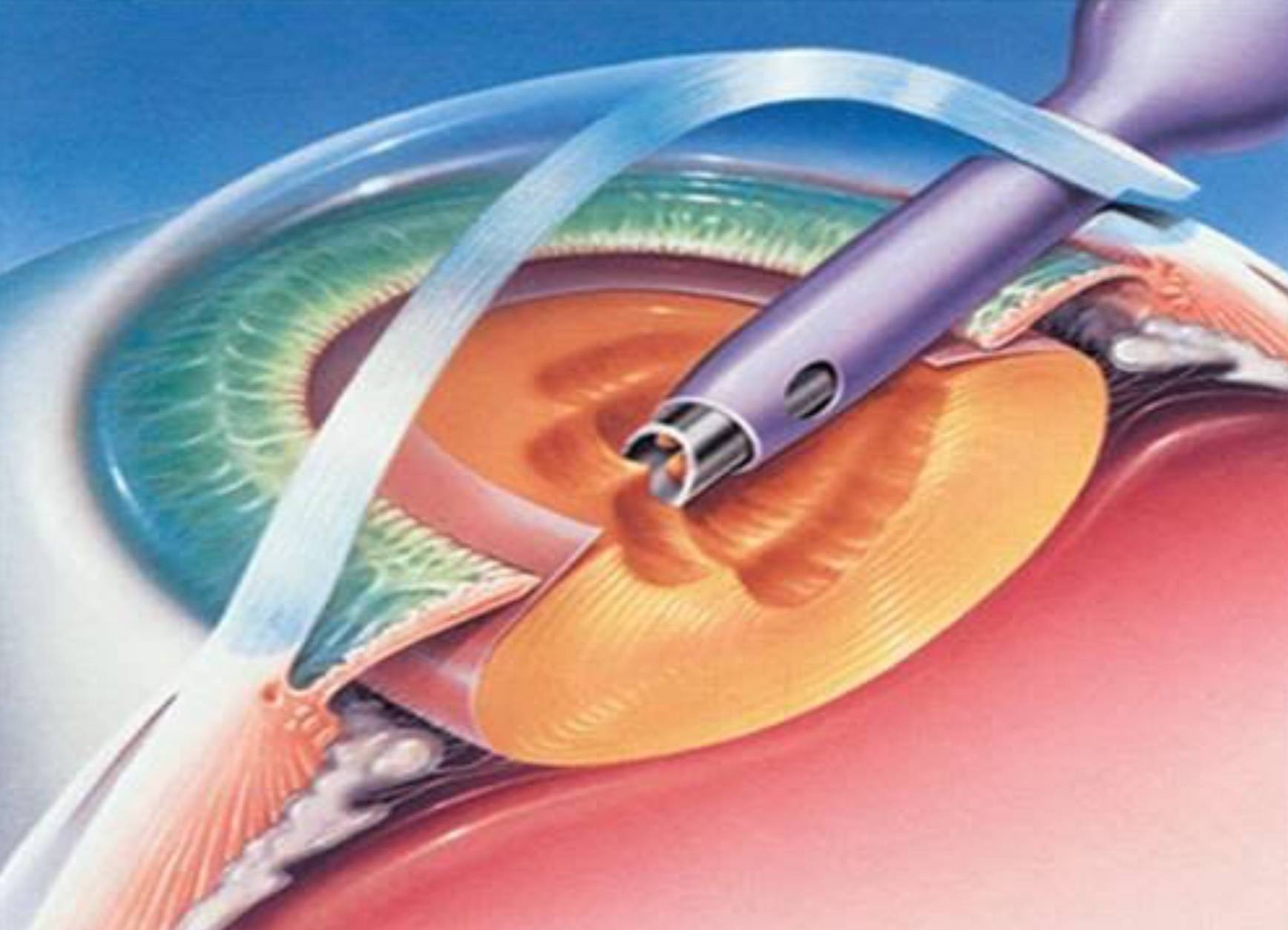
Замена помутневшего хрусталика на имплантат при помощи лазера считается самой эффективной и безопасной методикой. Современные лазеры обеспечивают максимальную точность, поскольку в них присутствует дополнительный томограф и система сканирования. Специалист в ходе манипуляции может в режиме реального времени сформировать 3D модель внутренних элементов глаза и рассчитать все действия до мельчайших деталей. На основании этих данных компьютерная программа делает расчеты, оценивает положение хрусталика, состояние его капсулы и связок.
При удалении осложненной катаракты такой подход считается наиболее оптимальным. Также не он незаменим в случаях, когда диагностирован подвывих хрусталика или патологии связочного аппарата. Лазерная система позволяет оценить степень осложнений и безопасно провести операцию с учетом всех тонкостей.
При микрохирургической и ультразвуковой факоэмульсификации вышеуказанные осложнения могут стать противопоказанием для проведения вмешательства, так как врач во время операции вводит в глаз инструменты и может ультразвуком усугубить дефекты. Воздействие ультразвука может привести к повреждению капсулы хрусталика, связок и других элементов. Лазер исключает подобные осложнения.
К минусам лазерного удаления катаракты относятся высокая цена операции и тот факт, что не все офтальмологические клиники могут позволить себе дорогостоящее оборудование.
Осложнения
Каково же влияние лазерного метода при лечении такого недуга, как вторичная катаракта после замены хрусталика? Последствия могут быть нежелательными.
- После замены хрусталика при вторичной катаракте может отмечаться появление мушек черного цвета, что вызвано повреждением строения линзы при операции. На зрение это дефект влияния не имеет. Повреждения такого рода вызваны плохой фокусировкой лазерного луча.
- Опасным осложнением считается кистевидный отек сетчатки. Чтобы не спровоцировать его появление, оперативное вмешательство должно проводиться только через полгода после предыдущей операции.
- Регматогенная отслойка сетчатки глаза. Это явление встречается крайне редко и вызвано миопией.
- Повышение уровня ВГД. Обычно это быстро проходящее явление и не несет никакой угрозы состоянию здоровья. Если оно продолжается долго, то это свидетельствует о наличии у пациента глаукомы.
- Сублюксация или дислокация ИОЛ наблюдаются в редких случаях. Такой процесс, как правило, вызывают ИОЛ с силиконовой или гидрогелевой основой с гаптикой в форме дисков.
- Хроническая форма эндофтальмита встречается также нечасто. Она вызвана выходом изолированных бактерий в область стекловидного тела.
- Фиброз (субкапсулярное помутнение) наблюдается редко. Иногда такой процесс развивается в течение месяца после вмешательства. Ранняя форма осложнения может спровоцировать сокращение передней капсулы и формирование капсулофимоза. На развитие оказывают влияние модель и материал, из которого сделан ИОЛ. Зачастую такое отклонение вызвано силиконовыми моделями с гаптикой в виде дисков и реже ИОЛ, которые состоят из трех частей. Основу их оптики составляет акрил, а гаптика произведена из ПММА.
Для профилактики осложнений после оперативного вмешательства врачами советуется регулярно применять капли для глаз, препятствующих развитию катаракты.
Замена хрусталика при близорукости высокой степени?
Высокая степень зрительной патологии (−20 дптр) — главная причина, из-за которой назначается замена хрусталика глаза при близорукости. Но протезирование хрусталика становится необходимой мерой, если имеются:
- различные врожденные офтальмологические болезни;
- противопоказания к лазерной коррекции зрения;
- помутнение и искривление прозрачного тела.
Не всем пациентам с высокой степенью близорукости может назначаться процедура по замене хрусталика искусственной интраокулярной линзой. Она противопоказана лицам, которые не достигли 18 лет.

Операцию проводить нельзя, потому что органы зрения до 18 лет находятся в стадии формирования. Близорукость может измениться с высокой степени на более низкую и без лечения. Также замена хрусталика не назначается при прогрессирующей миопии. Существует множество факторов, которые могут спровоцировать сильное ухудшение зрения, поэтому сначала необходимо выяснить причину прогрессирования близорукости и остановить его.
Врачи утверждают, что самый лучший возраст для подобной процедуры — 40 лет и старше. К этому времени частично утрачивается способность к аккомодации и могут возникнуть первые симптомы катаракты. Они способны привести к осложнениям после операции по замене хрусталика при близорукости.
Что такое катаракта?
Катаракта в переводе с греческого (cataractos) означает водопад. Это заболевание сопровождается потерей хрусталиком прозрачности, в результате чего пациент теряет остроту зрения. В связи с расположением хрусталика (за формирующей зрачок радужкой), его нельзя рассмотреть невооруженным глазом, до тех пор, пока он не помутнеет. Этот фактор искажает свет, а также создает препятствия при его прохождении через хрусталик, приводя к появлению комплекса зрительных симптомов.
Обычно развитие катаракты происходит постепенно и обнаруживается с возрастом. В определенных случаях это можно наблюдать гораздо раньше. Из-за постепенного ухудшения зрения многие люди длительное время даже не догадываются о том, что страдают этим заболеванием.
Показания и противопоказания
Показаниями к проведению процедуры являются:
- заболевания ЛОР-органов (гайморит, отит, фарингит, синусит, тонзиллит);
- патологии дыхательной системы (бронхит, пневмония, бронхиальная астма);
- патологии желудочно-кишечного тракта (язва желудка, панкреатит, гастрит, гастродуоденит);
- урологические проблемы (простатит, пиелонефрит, цистит, энурез);
- гинекологические заболевания (воспаление придатков, нарушение менструального цикла, бесплодие);
- нарушения гормонального фона;
- дерматологические проблемы (псориаз, экзема, ожоги, пролежни, аллергические реакции, трофические язвы, гнойные раны на ногах);
- лечение сосудистой системы при варикозе, атеросклерозе, тромбофлебит;
- высокий уровень холестерина в крови;
- психоэмоциональные расстройства (депрессивный синдром, хроническая усталость);
- реабилитация после хирургических вмешательств, предотвращение возникновения келоидных рубцов;
- снятие боли при различных заболеваниях, травмах;
- купирование алкогольного, наркотического абстинентного синдрома;
- снижение мышечного напряжения после физических нагрузок;
- укрепление иммунитета;
- омоложение кожных покровов за счет улучшения кровообращения;
- недостаток молока в период грудного вскармливания младенца;
- оздоровление организма.
Лазерная процедура по чистке кровеносных сосудов противопоказана в следующих случаях:
- заболевания сердечно-сосудистой системы в тяжелой форме (требуется оперативное вмешательство);
- сахарный диабет;
- гипотония;
- онкология;
- перенесенный инфаркт или инсульт;
- эндокринные заболевания (тиреотоксикоз);
- болезни кровеносной системы;
- актиномикоз легких;
- заболевания почек и печени;
- острая форма инфекционных заболеваний;
- серьезные психические отклонения;
- эпилепсия;
- гипертермия;
- сниженный иммунитет;
- сифилис;
- чувствительность или непереносимость ультрафиолетовых лучей.
Очистить сосуды можно при отсутствии противопоказаний. Тогда процедура будет способствовать выздоровлению без побочных эффектов, которые и так исключены, благодаря безопасности методики.
Современная медицина стала широко использовать внутривенное лазерное очищение крови, благодаря безболезненности и высокой эффективности. Процедура способствует избавлению от серьезных хронических заболеваний в совокупности с медикаментозной терапией. Своевременное применение лазерной технологии позволит избежать хирургических операций. А регулярные сеансы в профилактических целях чистят кровь от токсинов, укрепляют иммунитет, продлевают молодость.
Что лучше в удалении катаракты – лазер или ультразвук?
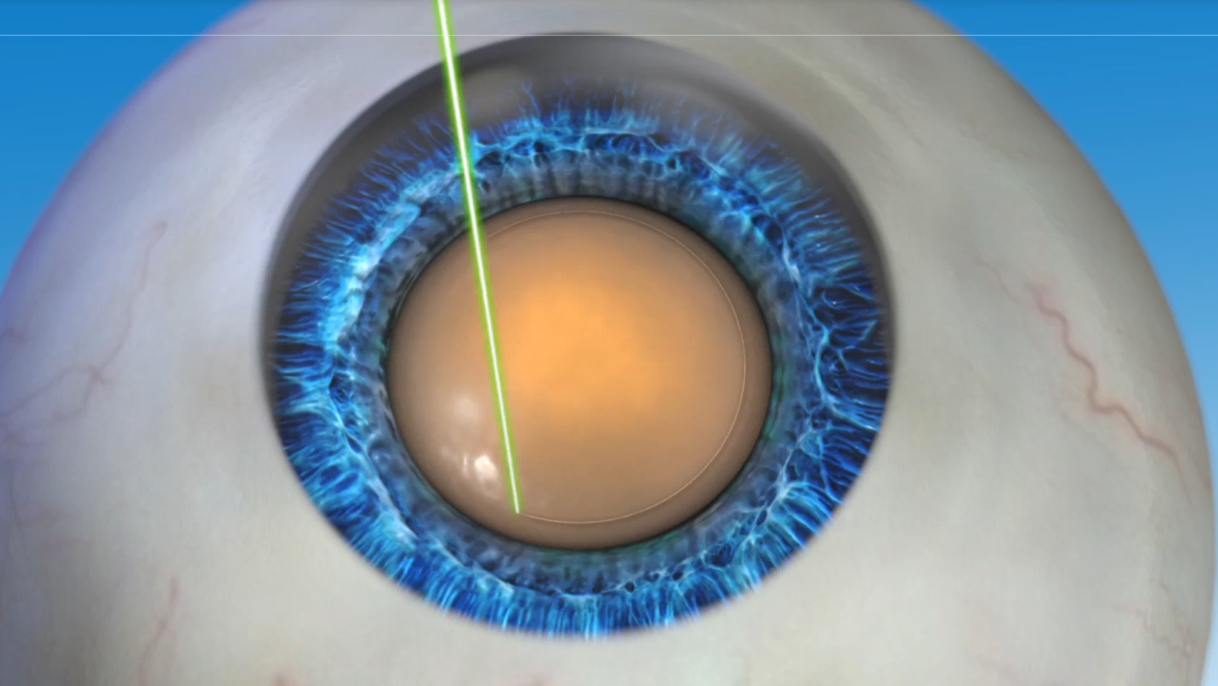
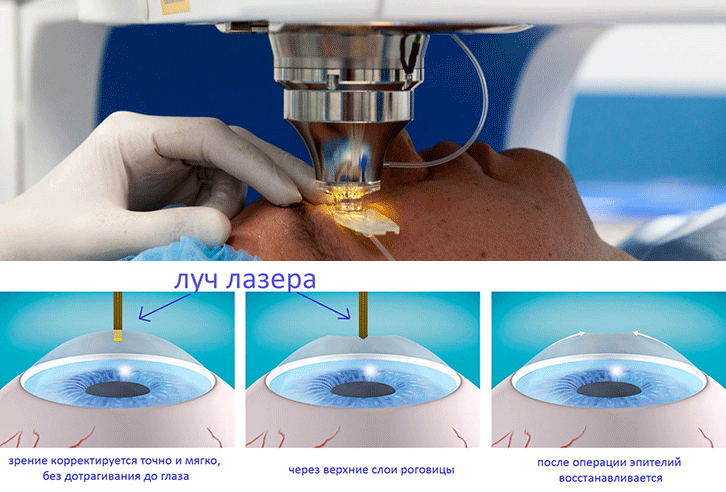
Лазерная операция по катаракте в последнее время пользуется все большей популярностью. Благодаря тому, что применяются современные фемтосекундные лазерные установки, процесс иссечения пораженного хрусталика происходит с высокой точностью и минимальным травматизмом. Особая система сканирования позволяет сформировать максимально достоверную 3D модель внутренних структур глаза в режиме реального времени, благодаря чему удается рассчитать точное место положения хрусталика.

При воздействии лазером удаляется только катаракта, роговая оболочка и другие соседние структуры остаются целыми, исключая развитие осложнений. Ультразвуковое лечение катаракты сопровождается повышенным давлением на глаз, из-за чего возрастает вероятность повреждения капсулы и связок, развития осложнений. Лазерная терапия исключает подобные проблемы. Операция проводится под местной анестезией, без боли и неприятных ощущений. Фемтолазерное лечение проводится с учетом особенностей строения зрительной системы пациента и под максимальным контролем.
Что лучше – удаление катаракты лазером или ультразвуком? Иссечение катаракты лазером и ультразвуком осуществляется почти одинаково, вероятность развития осложнений минимальна. Однако в случае применения ультразвуковых волн риск негативных последствий несколько выше.
Еще одно преимущество лазера заключается в том, что он подходит для самых тяжелых случаев.
Подготовка
Первым делом проводится тщательное обследование пациента, чтобы получить детальную картину состояния зрительного аппарата. Также в процессе диагностики возможно выявление противопоказаний к осуществлению операции. Больному требуется пройти следующие процедуры:
- Визометрия. Проверка остроты зрения;
- Тонометрия. Измерение внутриглазного давления;
- Рефрактометрия. Анализ рефракционных способностей ока;
- Кератотопография.
После постановки точного диагноза пациент имеет право выбрать, где проводить вмешательство – в частной клинике или государственной. Этот момент очень важен, поскольку в последнем случае коррекцию можно провести бесплатно.
Каждое медучреждение имеет индивидуальный перечень анализов, обязательных для сдачи перед операцией. Обычно к ним относят:
- Тест на выявление уровня глюкозы в крови;
- Электрокардиография;
- Консультация у терапевта, гинеколога (женщинам) и уролога (мужчинам);
- Общий анализ крови и мочи;
- Коагулограмма;
- Гематологическая биохимия.
Подбор оптической силы линзы
Подбор силы преломления также осуществляет офтальмолог. Сначала определяется величина рефракции пациента при взгляде вдаль и вблизи. Простые искусственные хрусталики не могут менять свою форму и не обладают способностью к аккомодации. Поэтому если у пациента кроме катаракты имеется пресбиопия (возрастная дальнозоркость), он должен решить, на каком расстоянии ему будет удобней работать без очков. Если будет установлена линзы для дали, то зрение вдаль у пациента восстановится полностью, но вблизи ему необходимо будет носить очки с небольшим плюсом, и наоборот.

Существуют современные линзы, обладающие несколькими оптическими областями – мультифокальные. С такими искусственными хрусталиками поле зрения пациента разделяется на две части – сверху область для зрения вдаль, снизу – вблизи. Более современными в этом плане являются аккомодационные линзы. Строение таких изменяющих свою форму линз помогает пациентам хорошо видеть на разных расстояниях.
Для лиц с астигматизмом предусмотрены торические искусственные хрусталики. Такой хрусталик обязательно фиксируется швами к радужной оболочке глаза. После опроса и обследования врач определит, как выбрать ИОЛ конкретному пациенту.
Особенности реабилитационного периода
Благодаря современным методикам, человек полностью восстанавливается в течение месяца. По прошествии 2-3 часов с момента малоинвазивного вмешательства он может возвращаться к привычному образу жизни.
Зрение восстанавливается, поэтому у больного в дальнейшем не возникает проблем с видением близких и отдаленных объектов при условии, что до развития катаракты у него не было других офтальмологических заболеваний.
Нормальные ощущения пациента
В реабилитационный период орган зрения адаптируется к ИОЛ, поэтому человек может чувствовать:
- жжение в глазу;
- присутствие инородного тела;
- слабовыраженный болевой синдром по типу мигрени;
- зуд в оперированном глазу;
- затуманенность зрения.
После периода адаптации неприятные ощущения проходят самостоятельно в течение 7 дней.
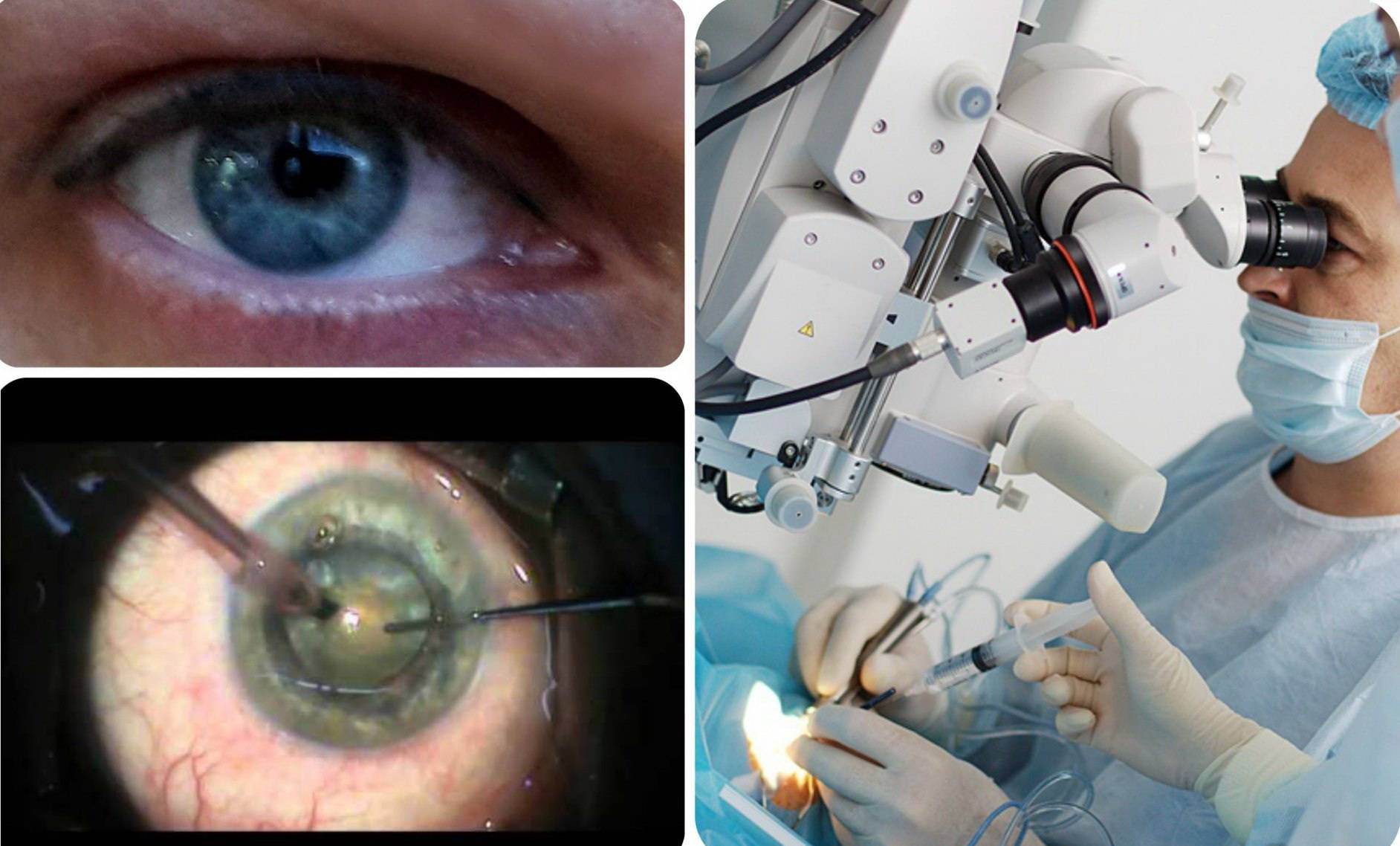
Как выглядит глаз после процедуры?
При отсутствии осложнений глаз после процедуры выглядит нормально. Возможно небольшое покраснение склеры. Зрачок приобретает нормальный черный цвет вместо серо-коричневого оттенка, характерного для катаракты. При развитии послеоперационных побочных эффектов развивается воспаление, появляются мешки под глазами, покраснения и слезоточивость.
Возможные осложнения
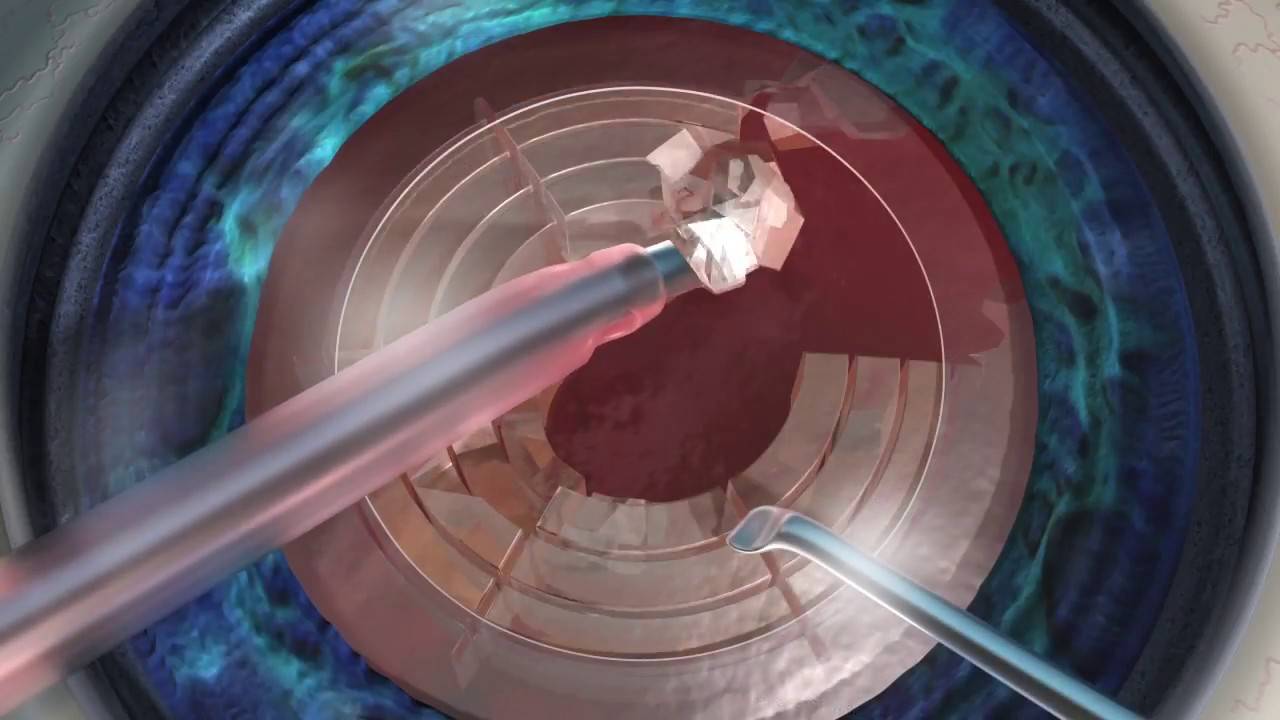
После проведения факоэмульсификации возможны следующие негативные последствия:
- отек макулы;
- воспаление мягких тканей: увеит, иридоциклит;
- повышение внутриглазного давления с последующим развитием глаукомы;
- смещение ИОЛ;
- расслоение сетчатки;
- кровоизлияние в полость стекловидного тела.
Рецидив патологии возможен при экстракапсулярной операции по замене хрусталика, когда удаляется только его тело. Капсула природной линзы сохраняется, поэтому возможно развитие вторичной катаракты. Возникновение рецидива невозможно при факоэмульсификации.
Ранние
В реабилитационный период могут появляться ранние осложнения в течение месяца после проведения операции:
- Воспаление в ответ на хирургическое вмешательство или инфицирование глаза. В качестве лечения и профилактики врач вводит антибиотики и стероидные медикаменты под конъюнктиву. В этом случае воспаление проходит через 3 суток.
- Кровоизлияние в полость передней камеры. Возникает редко при получении механической травмы радужки в процессе операции. При правильном лечении гематома рассасывается в течение недели. При неэффективности консервативной терапии проводится повторная операция для промывания передней камеры.
- Повышение ВГД. Давление внутри глаза поднимается при закупорке дренажной системы. Патология купируется специальными каплями.
- Смещение искусственной линзы. Требует повторной операции.
- Отслойка сетчатки. Возникает при наличии миопии, других осложнениях и при получении травмы глаз в период реабилитации. Проводится витрэктомия или лазерная коагуляция.
Поздние
К поздним осложнениям, которые могут возникнуть по прошествии нескольких лет после проведения процедуры по удалению катаракты, относятся:
- отек макулы или синдром Ирвина-Гасса;
- рецидивирующая катаракта.
Отек зоны наилучшего видения развивается по прошествии 4-12 недель с момента проведения операции. Риск возникновения патологии повышается при наличии эндокринных нарушений, воспалении сетчатки, глаукоме.
Как быстро восстанавливается зрения после процедуры?
Зрение после процедуры начнет восстанавливаться в день проведения операции. Некоторые пациенты могут видеть пелену перед глазами, но это временный побочный эффект. Он проходит в течение недели.
Острота зрения полностью восстанавливается только в том случае, если у человека не было врожденных или приобретенных заболеваний органа зрения за исключением удаленной катаракты. В присутствии осложнений, но при правильном лечении зрение вернется в течение 6 месяцев.
Почему возникает вторичная катаракта?
К сожалению, операции по удалению возрастной катаракты не являются гарантированной панацеей. В среднем, от 30 до 50% пациентов, перенесших замену хрусталика, вновь возвращаются к врачу с той же проблемой. В таких случаях диагностируется вторичная катаракта. Она тоже заключается в помутнении хрусталика прооперированного глаза, но, на этот раз — его задней капсулы. Во время проведения операции по замене хрусталика эту капсулу оставляют нетронутой, а внутрь нее помещают интраокулярную линзу. Однако иногда на этой самой капсуле происходит разрастание клеток эпителия, которые и провоцируют собой помутнение. Но это лишь наиболее распространенная версия рецидива. Истинные причины возникновения вторичной катаракты не выяснены. Некоторые офтальмологи сходятся во мнении, что после удаления хрусталика на его капсуле могут оставаться частицы пораженных клеток, способные разрастаться, формируя особую пленку.
Другие же специалисты считают, что причины патологий хрусталика после удаления катаракты связаны с индивидуальной реакцией организма, а точнее — капсульных клеток на наличие в глазу искусственного хрусталика. Не стоит забывать и о таких факторах риска, как:
- механические повреждения глаза после проведения операции;
- нарушение обмена вещества или эндокринологические заболевания;
- токсические отравления, например, лекарственными препаратами;
- заболевания зрительных органов различной природы;
- склонность к употреблению алкоголя или курение.
Какая бы из причин не привела к осложнениям после удаления катаракты, необходимо сразу же записаться на прием к врачу-офтальмологу, который, проведя осмотр, определит дальнейшие действия.
Лечение вывихов и подвывихов хрусталика
Неосложненные подвывихи лечатся консервативным путём. В первую очередь выявляют причину эктопии хрусталика и устраняют ее. Как правило, легкие смещения не приводят к снижению остроты зрения, поэтому не требуют специального лечения. Иногда пациенту необходима очковая или контактная коррекция соответствующими линзами.

При осложненных подвывихах и вывихах требуется хирургическое лечение. Оно заключается в извлечении выпавшей линзы и устранении возникших осложнений. В случае развития вторичной глаукомы выполняется антиглаукоматозная операция. При вторичной катаракте хрусталик удаляют, а на его место ставят интраокулярную линзу.
Чтобы больше узнать о вывихах, подвывихах хрусталика, разобраться с причинами и лечением этих и других болезней, уточнить значение терминов – воспользуйтесь удобным поиском по сайту.
Советуем ознакомиться с материалом о подвывихе хрусталика, где подробно описано частичное его смещение.
Определение близорукости у детей и подростков
У детей до 5–6 лет в основу обследования положен тот же принцип. Ребенка сажают на стул, закрывают один глаз, проверяя остроту зрения на втором. При необходимости корректируют. Затем смотрят второй глаз. После просят назвать что нарисовано на таблице (грибок, машинка, медвежонок, зайчик и т. д.), глядя обоими глазами.
Для ребят постарше есть таблица с кольцами, в которых отсутствует часть окружности. Обследуемый должен назвать, в какую сторону направлен разрыв – влево, вверх, вниз или вправо. Это удобно для тех, кто не знает букв, но может угадать или запомнить расположение рисунков в таблице, описанной выше.
Диагностика близорукости с помощью таблицы помогает быстро и просто выявить наличие патологию. Определение остроты зрения возможно как у взрослых, так и у детей. Зная то, как видит глаз, врач может назначить лечение, выписать очки. Это существенно облегчает жизнь пациента, улучшает ее качество.
Видео: Как проверить остроту зрения (таблица Сивцева)
Помимо диагностики проблемы, с помощью таблицы удобно отслеживать динамику состояния. Например, есть ли улучшения после проведенного курса терапии либо наблюдается ухудшение, прогрессирование близорукости. В таких случаях может ставиться вопрос о проведении операции по коррекции миопии.
Симптомы
К симптомам вторичной катаракты относятся следующие проявления:
- туман перед глазами;
- падение зрения;
- проблемы со зрением при плохом освещении или ярком свете;
- двоение в глазах;
- появление точек и пятен;
- размытость, нечеткость картинки;
- неправильное цветовосприятие;
- проблемы с фокусировкой на мелком объекте.
Изначально больной жалуется на трудности при письме и чтении, перед одним или обоими глазами у него образуется пелена.

Человеку становится трудно ориентироваться в пространстве, его качество жизни ухудшается. Он жалуется на повышенную утомляемость после зрительной работы.
Использование очков или линз не помогает устранить данные симптомы. Визуальных изменений глаз и болевых ощущений при этому не отмечается.
Первые признаки вторичной катаракты развиваются через 3 месяца после хирургического вмешательства. В каждом индивидуальном случае патология прогрессирует с различной скоростью. Она может развиваться годами или возникнуть за несколько дней. Последний случай часто проявляется у людей, больных сахарным диабетом.
Длительное течение болезни приводит к потере зрения, которая не поддается классическим методам коррекции. Часто вторичная катаракта провоцирует дисперсный синдром и пигментную глаукому, склерит, увеит, эндофтальмит, повышение внутриглазного давления.