Преимущества лечения кератоконуса в клинике «МГК»
Специалисты клиники, благодаря диагностической аппаратуре, могут диагностировать кератоконус на самых ранних стадиях заболевания, что позволяет применять более легкие методы лечения и минимизировать расходы. После детальной диагностики врач составляет полную картину состояния зрительной системы и определяет показания к определенному методу лечения, а также может спрогнозировать результат лечения.
В случае показаний к выполнению кросс-линкинга процедура выполняется амбулаторно в режиме «одного дня». Одновременно по показаниям может быть выполнена лазерная коррекция зрения для устранения патологий рефракции (миопии и астигматизма). Установка стромальных колец также выполняется амбулаторно, под местной капельной анестезией. После операции пациенты получают подробные рекомендации для ускорения реабилитационного периода, врач также составляет график повторных посещений для контрольных профилактических осмотров.
В клинике работает профессор Слонимский Алексей Юрьевич — признанный лидер в области сквозной трансплантации роговицы при кератоконусе, автор монографии по кератоконусу. Профессор Слонимский Ю.Б. — член Правления Российского Общества Офтальмологов. Среди коллег-офтальмологов Юрий Борисович является признанным авторитетом в области лечения пациентов с тяжелой патологией роговицы.
Операции проводятся и хирургом высшей категории, главным врачом клиники Фоменко Натальей Ивановной, который успешно провел более 12 тысяч операций различной категории сложности.
Операциями кросслинкинга и установки стромальных колец (кера-ринг) занимается кандидат медицинских наук Кишкин Юрий Иванович и другие специалисты клиники.
Причины и факторы риска
В большинстве случаев кератоконус начинается в подростковом и взрослом возрасте, затрагивая оба глаза (хотя и в разной степени).
По оценкам, по крайней мере 1 из 1500 человек страдают, вероятно, в результате:
- Наследственности: некоторые исследования показали, что около 10-15% пострадавших имеют члена семьи с таким же состоянием;
- Повреждения роговицы или травмы: они могут быть вызваны процессами втирания глаз, длительным использованием контактных линз, процессами раздражения, которые продолжаются с течением времени;
-
Другие заболевания глаз, такие как:
- Пигментный ретинит: наследственное заболевание сетчатки, которое вызывает прогрессирующую потерю зрения, что приводит к полной слепоте в тяжелых случаях.
- Весенний кератоконъюнктивит: хроническое воспалительное заболевание переднего глаза (конъюнктивы и роговицы) двусторонняя, сезонная и неизвестная причина; затрагивает детей и подростков, которые живут в основном в теплых странах или в умеренном климате.
- Ретинопатия недоношенных: двусторонняя патология, вызванная измененной васкуляризацией сетчатки; В основном поражает недоношенных детей, особенно с пониженным весом.
-
Системные заболевания, такие как:
- Синдром Дауна: генетическое состояние, вызванное наличием третьей копии (или ее части) хромосомы 21; вызывает интеллектуальный дефицит и физические отклонения.
- Несовершенный остеогенез: аутосомно-доминантное генетическое заболевание (пораженные пациенты имеют по крайней мере одного больного родителя), характеризующееся аномалиями в синтезе коллагена.
- Синдром Элерса-Данлоса: наследственная патология, характеризующаяся слабостью связок и гиперэластичностью кожи.
- Врожденный амавроз Лебера: заболевание сетчатки, характеризующееся слепотой и реакциями ниже порога электрофизиологической стимуляции, связанное с нарушением зрения в течение первого года жизни.
- Окислительное повреждение, вызванное свободными радикалами: роговица может быть более уязвимой из-за механизма дисбаланса в активности некоторых специфических ферментов (белков, которые ускоряют выполнение некоторых биологических реакций); кроме того, некоторые клетки роговицы, ответственные за обновление ткани, из-за этой нестабильности будут работать ненормально, вызывая уменьшение толщины и характерную деформацию.
Торговля бинарными опционами по стратегии Мартингейла
Общие симптомы
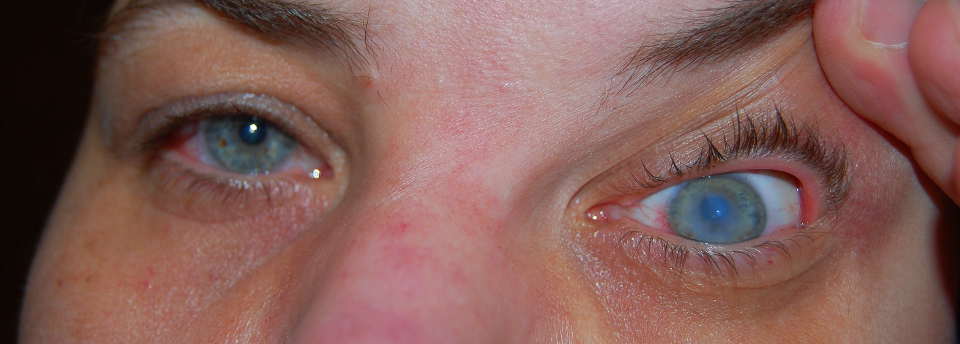
Первым признаком начала заболевания принято считать нечёткость видимых пациентами предметов. Дифференцировать кератоконус на ранних стадиях довольно проблематично, так как его симптомы похожи на иные заболевания глаз, протекающие с нарушениями со стороны преломления. С течением времени острота зрения быстро начинает снижаться, в особенности страдает сумеречное зрение. Острота зрения в левом и правом глазу отлична.

Даже на поздних стадиях боль при кератоконусе отсутствует, но возникает светобоязнь и зуд в глазах. Из-за того, что пациенту приходится постоянно щуриться, появляется усталость и повышенная утомляемость глаз.
В начале болезни пациенты отмечают двоение видимых ими предметов. На более поздних стадиях такие «ложные» изображения видны пациенту уже не в единственном, но множественном экземпляре.
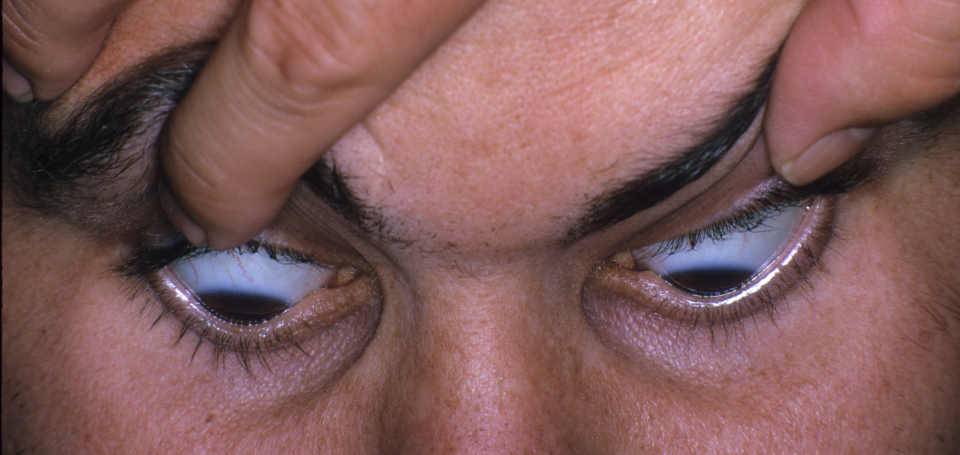
Это явление считается классическим симптомом, проверить который можно на чёрном фоне с изображёнными на нём светлыми объектами — пациент увидит хаотично разбросанные белые точки вместо одной, действительной.
Больные, страдающие кератоконусом, отмечают нечёткость и размазывание границ источника света, а на последних стадиях неровные границы пульсируют в ответ на удары сердца.
Признаки в зависимости от стадии
Симптомы кератоконуса в зависимости от стадии заболевания:
- Первая стадия — снижение остроты зрения, размытость границ видимых объектов, независимо от дистанции, на которой находится объект.
- Вторая — нарушения со стороны ночного, сумеречного зрения. Больные отмечают двоение предметов.
- Третья — на этой стадии двоение переходит в монокулярную полиопию — предметов уже не два, а несколько, они расположены хаотично. Применение линз и очков не имеет терапевтического эффекта ввиду грубой деформации роговицы.
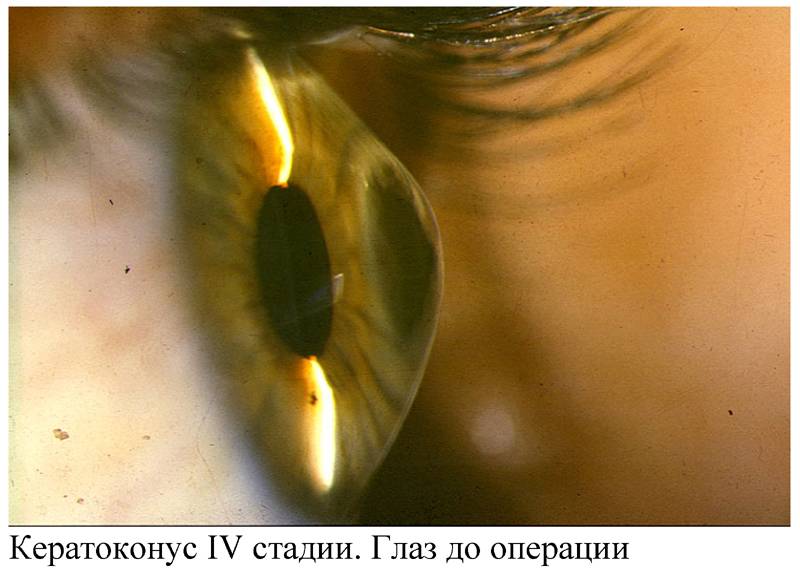
- Четвёртая — часто деформация роговицы видна при осмотре, зрение сильно снижено. Есть угроза разрыва роговицы, что влечёт за собой потерю глаза.
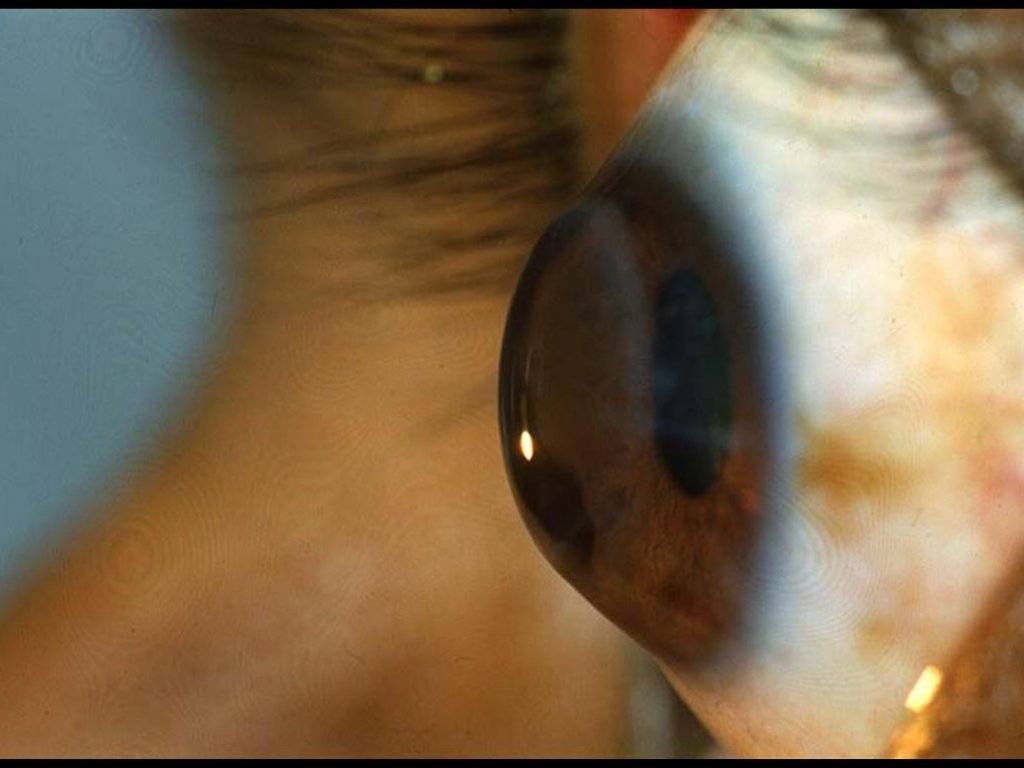
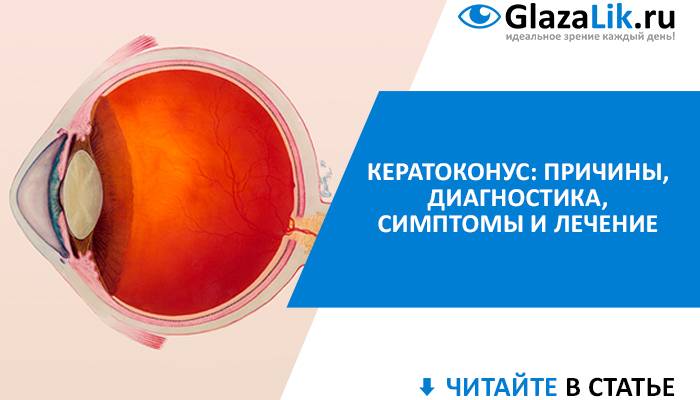
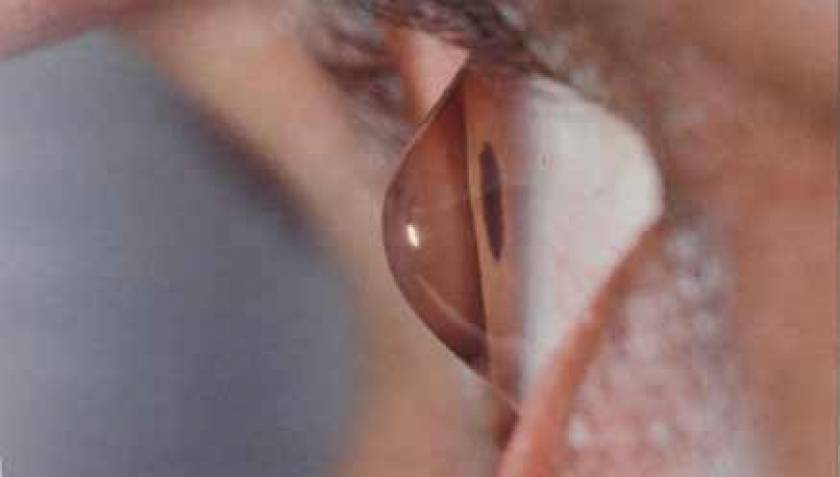
Острый кератоконус
Осложнение вызвано чрезмерным выпячиванием роговицы, после чего следует её разрыв. Второе название этого состояния — водянка роговицы. Это происходит, когда водянистая влага из передней камеры поступает внутрь роговицы, но десцеметова мембрана ещё не затянулась. Симптомы острого кератоконуса:
- Резкая боль.
- Поле зрения затуманено.
- Появление на роговице светлого пятна.

Прозрачность приходит в норму через 6—7 недель. Применение солевых растворов ускоряет выздоровление.
Водянка роговицы усиливает процесс рубцевания, делает её более плоской, благодаря чему пациенту легче подобрать контактные линзы.
В особо запущенных случаях возникает разрыв роговицы, при котором образование, заполненное жидкостью, имеет небольшой, с бусину, величину. Всегда есть риск роста разрыва — в данном случае необходима экстренная трансплантация роговицы.
Оперированный
Заживления после операции 4—6 недель, хотя период реабилитации довольно длительный — год и больше. После проведённой операции прогноз благоприятный — практически в 95% наступает приживление.
Консервативные методы: коррекция зрения с помощью очков, линз, медикаментозные средства, фотодинамическая терапия
На ранних стадиях симптомы кератоконуса нивелируются ношением очков и мягких контактных линз. Они корректируют некритичную близорукость и астигматизм. С прогрессированием заболевания пациент переходит на жёсткие газонепроницаемые линзы RGP.
Консервативное лечение не способно полностью избавить от кератоконуса. Оно направлено на снижение дискомфорта, устранение раздражения и повышение тонуса роговицы. Для этого используются такие препараты:
- Баларпан.
- Корнерегель.
- Тауфона раствор.
 Для снятия раздражения врач назначает глазные капли
Для снятия раздражения врач назначает глазные капли
Эти медикаменты снимают раздражение, стимулируют регенерацию и защищают роговицу от внешних раздражителей. В комбинации с ними иногда проводится физиотерапия — фонофорез и магнитотерапия. Неплохой результат дают очки Сидоренко, но их применение следует согласовать с офтальмологом. Он должен убедиться, что толщина роговицы позволяет использовать этот прибор без риска ухудшения зрения.
Операция для улучшения остроты зрения
Тип операции подбирается индивидуально, учитывая общее состояние пациента. Для устранения кератоконуса практикуются такие методы:
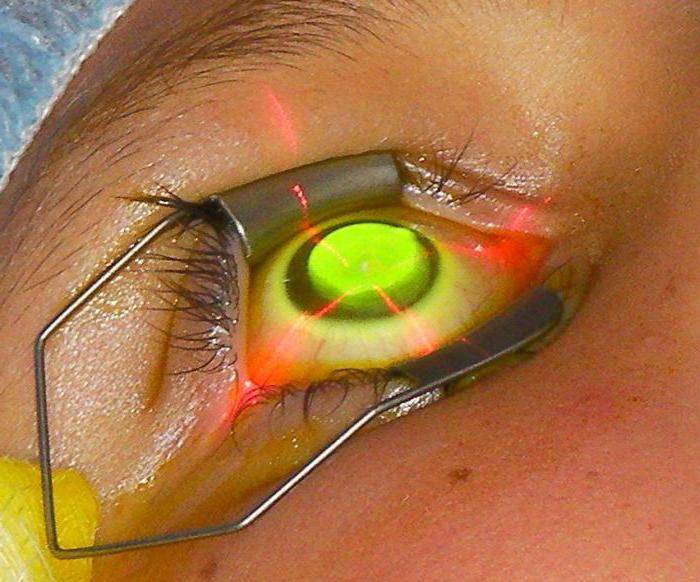
- Кросслинкинг. Он базируется на сращивании тканей под воздействием ультрафиолета из лампы Зайлера. Процедура повышает плотность роговицы в 3 раза и выше, но эффект проявляется в течение двух лет. Зрение постепенно улучшается, астигматизм снижается на две диоптрии, прогресс заболевания останавливается. Кросслинкинг дополняется ношением контактных линз.
- Кросслинкинг коллагена и рибофлавина. Этот метод — одно из самых современных решений проблемы кератоконуса. Во время процедуры снимается внешний слой роговицы (эпителий) и вводится препарат рибофлавина, который активируется воздействием ультрафиолета. Вероятность инфицирования при этом минимальна, пациент испытывает незначительный дискомфорт, зрение быстро восстанавливается.
- Трансплантация роговицы. Рекомендуется в тяжёлых случаях. С подобной операцией врачи советуют подождать до 25 лет, когда прогресс кератоконуса естественным образом притормозится.
Какой образ жизни должен вести пациент: можно ли заниматься спортом, как правильно питаться
Поскольку кератоконус возникает в подростковом возрасте, важно пояснить ребёнку, что в новом состоянии нет ничего трагичного. Это поможет избежать комплексов и не даст болезни сказаться на качестве жизни
В разговоре с ребёнком следует прояснить такие моменты:
- ношение очков и линз. Если линзы незаметны и не вызовут у подростка комплексов, то с очками дело обстоит иначе. Нужно подготовить больного к возможным насмешкам одноклассников. Чтобы избежать их, стоит подобрать очки в стильной оправе;
- возможные проблемы зрения. Следует рассказать об ожидаемых симптомах прогресса заболевания, чтобы подросток не испугался и не воспринял все слишком драматично;
- смена шрифта книг. Следует выбирать книги с более крупным шрифтом и увеличить размер букв на экране компьютера. Это облегчит чтение и предотвратит ненужное напряжение глаз;
- пояснить, что кератоконус не заканчивается слепотой, соблюдение предписаний врача не даст ему развиться.
Облегчит состояние больного сбалансированный рацион с обилием овощей и фруктов. Кофе стоит заменить фиточаями. Практика релаксационных упражнений снизит напряжение в роговице и уменьшит скорость прогрессирования болезни.
 Специальные очки защитят роговицу глаза
Специальные очки защитят роговицу глаза
Занятия спортом не противопоказаны, но нужно защищать глаза от пыли и травм. В этом помогут специальные очки от ветра.
Народные средства, используемые в домашних условиях
Народная медицина применяется как сопутствующее основному лечению кератоконуса средство. Она неспособна существенно повлиять на процессы в роговице, но снизит остроту симптомов и облегчит состояние пациента. Перед применением средств для ополаскивания глаз следует уточнить у офтальмолога их безопасность. Для настоев используют:
- шалфей;
- мать-и-мачеху;
- мёд;
- водный раствор прополиса;
- эхинацею.
Эхинацея подходит и для внутреннего применения. Отвары трав и растворы продуктов пчеловодства закапываются в глаза для снятия зуда, жжения и дискомфорта. Можно пить чаи из расторопши и бессмертника, они улучшают состояние органов зрения.
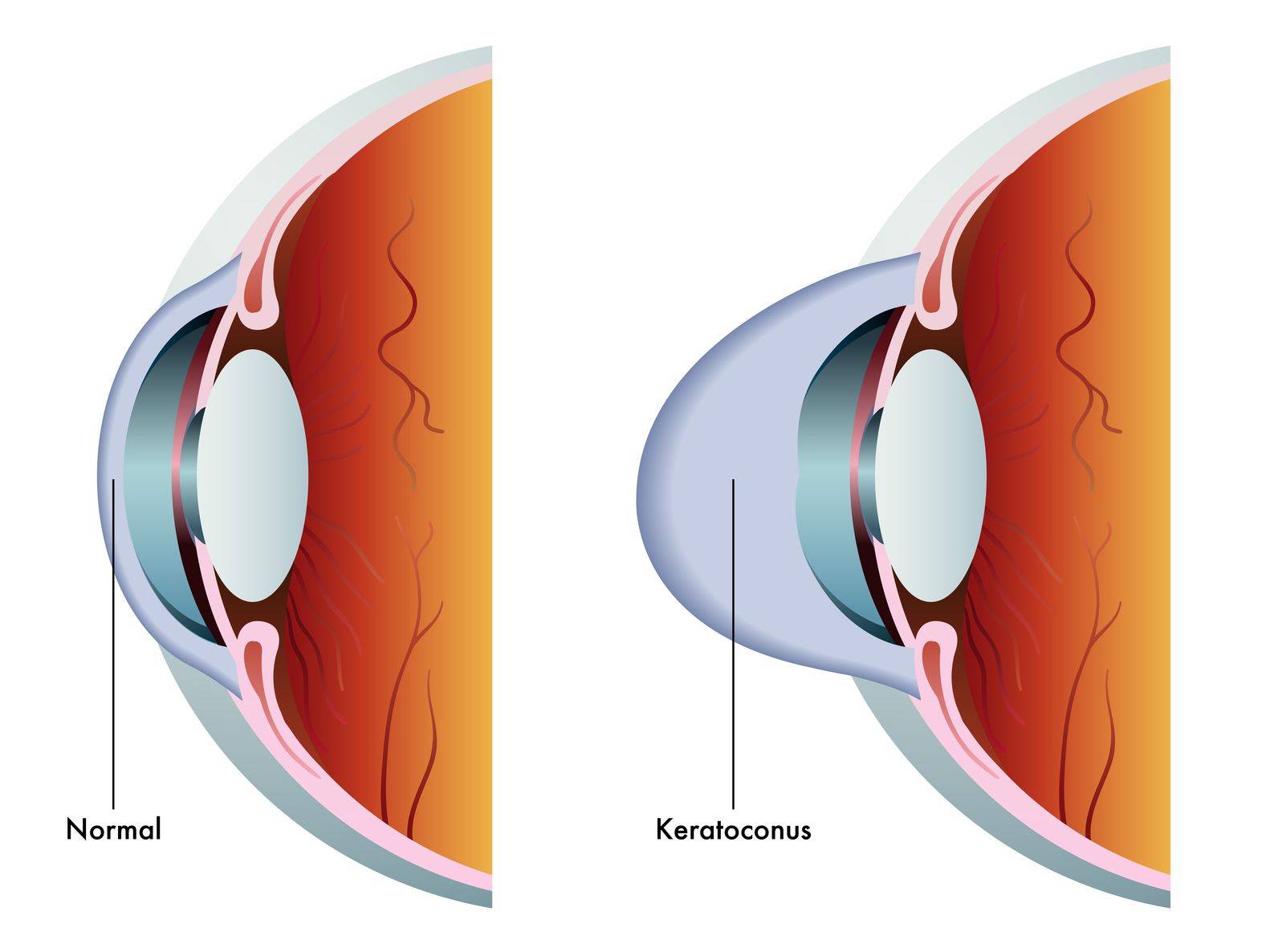
Причины кератоконуса
Как правило, кератоконус возникает после 14-15 лет, иногда чуть позже. Человека должно насторожить, если вдруг в молодом возрасте без видимых причин появляется близорукость или астигматизм. Если это произошло, он должен незамедлительно обратиться к офтальмологу и пройти тщательное специальное исследование для исключения такого заболевания, как кератоконус.
Тенденция к появлению кератоконуса определяется рядом факторов. Предположительно – это генетика, травмы роговицы, постоянные стрессы, влияние окружающей среды. В последнее время отмечается увеличение заболеваний кератоконусом из-за большого числа операций по коррекции аномальной рефракции с использованием лазерных технологий.
«Святые сигналы» — стратегия для тех, кто глубоко понимает Форекс
Как узнать, какая будет пенсия после увольнения
Определить, на сколько повысится пенсия, если пенсионер уволится в 2020 году, можно, заказав справку (выписку) в Личном кабинете на сайте ПФР. Для этого необходимо иметь зарегистрированную и подтвержденную учетную запись на сайте Госуслуги.
Для получения справки необходимо выполнить следующие шаги:
В разделе «Пенсии» выбрать пункт «Заказать справку (выписку) о размере пенсии (как на картинке ниже).

Как получить справку о размере пенсии после увольнения
В полученной справке указывается информация о размере страховой пенсии (о величине страховой и фиксированной ее частей), которая начислена пенсионеру, а также суммы выплат, которые полагаются гражданину, пока он работает. Ниже представим образец такой справки из Пенсионного фонда.

Как выглядит справка о размере пенсии
Из примера выписки видно, что гражданину Иванову И.И., получающему страховую выплату по инвалидности:
- назначена пенсия в размере 9882,72 руб., где страховая ее часть составляет 7215,62 руб. и фиксированная выплата 2667,10 руб.
- фактически выплачивается только 8098,12 руб., где страховая часть — 5906,32 руб., фиксированная – 2191,80 руб.
Следовательно, если Иван Иванович уволится в 2020 году, то он будет получать полную сумму пенсии – 9882,72 руб., то есть на 1784,60 руб. больше.
Следующая
УвольнениеПример заявления на увольнение по собственному желанию: образец 2020 года
Как выявить заболевание?
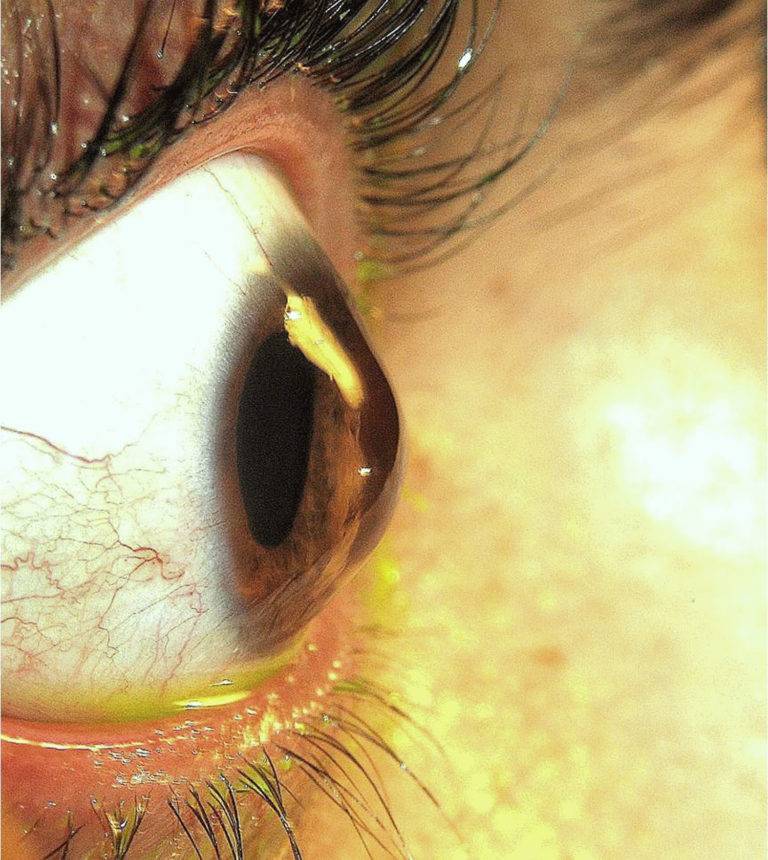
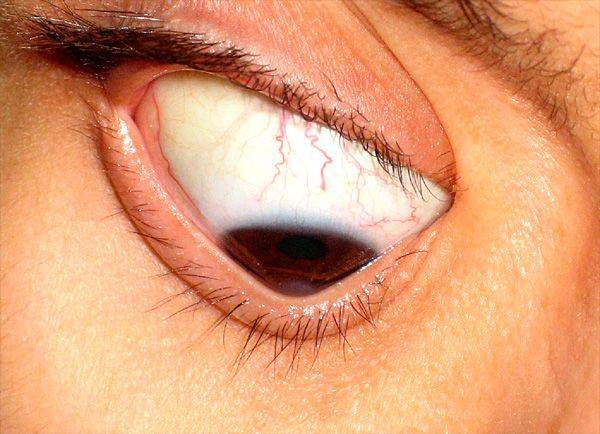
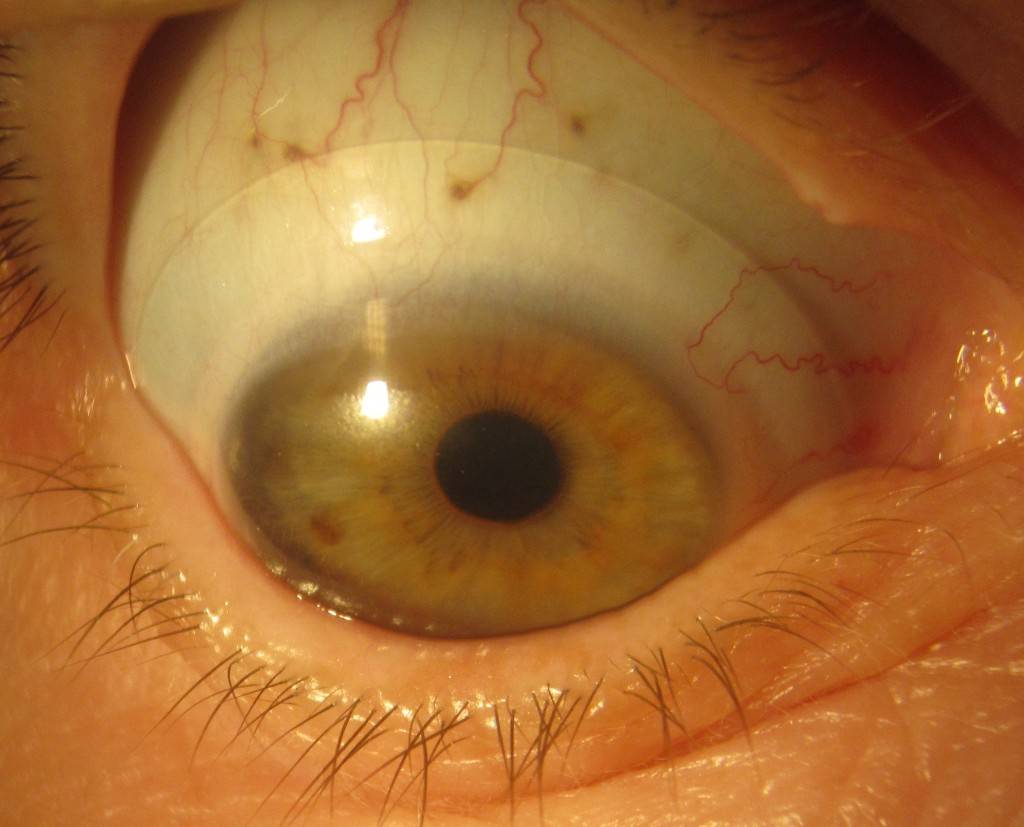
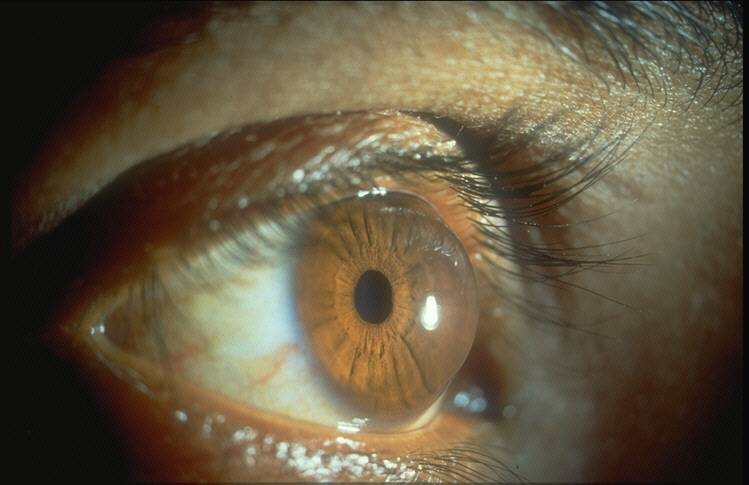
При начальных формах обнаруживают снижение остроты зрения, человек жалуется на плохое видение, «размытость» предметов. При 2-4 стадии болезни при медицинском осмотре выявляется дефект в виде выпячивания роговицы, помутнения боуменовой мембраны. При кератоконусе диагностика включает в себя дополнительные методы исследования:
- Рефрактометрия помогает выявить миопию и астигматизм;
- Пахиметрия — определяет неравномерную толщину роговицы;
- Биомикроскопия глаза выявляет разрастание нервных окончаний в центре оболочки, дегенерацию стромы, помутнение , изменения клеток эпителия, трещины на мембране;
- Скиаскопия обнаруживает «пружинящие» тени, двигающиеся навстречу друг другу;
- Офтальмоскопия показана при отсутствии помутнения глазной среды;
- Компьютерная кератометрия позволяет точно определить толщину оболочки глаза и преломляющую способность роговицы, степень астигматизма и поставить диагноз на ранних субклинических стадиях процесса.
Часто назначается компьютерная топография — точный метод диагностики, который точно определяет величину конусовидного выпячивания. Роговицу можно воспроизвести в трехмерном формате и создать роговичную карту.
Диагностика кератоконуса затруднена на 1-2 стадии патологического процесса. Многие пациенты слабо осведомлены, что это такое — кератоконус, и невнимательно относятся к собственному здоровью.
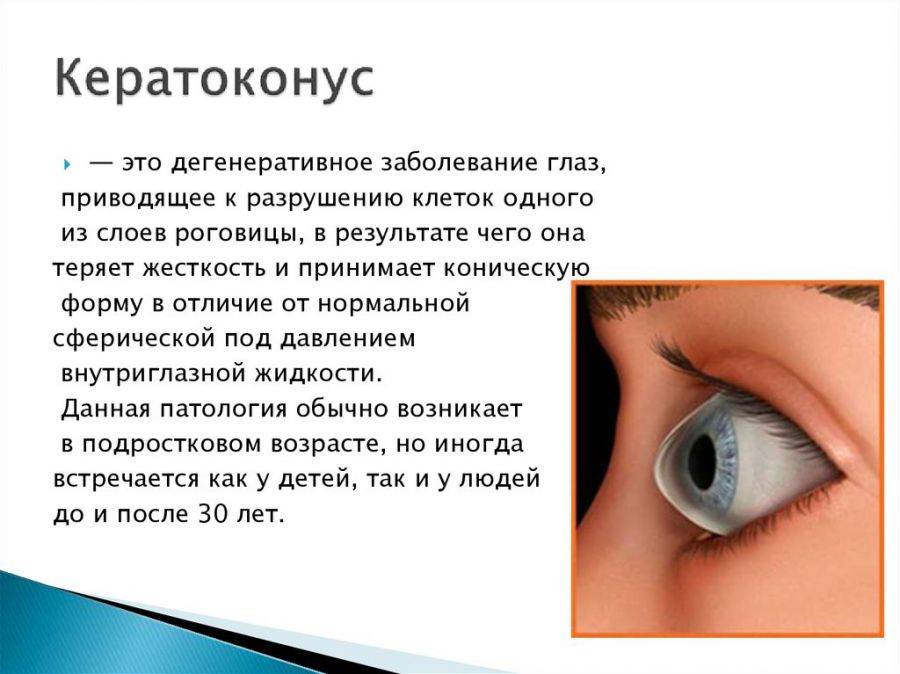
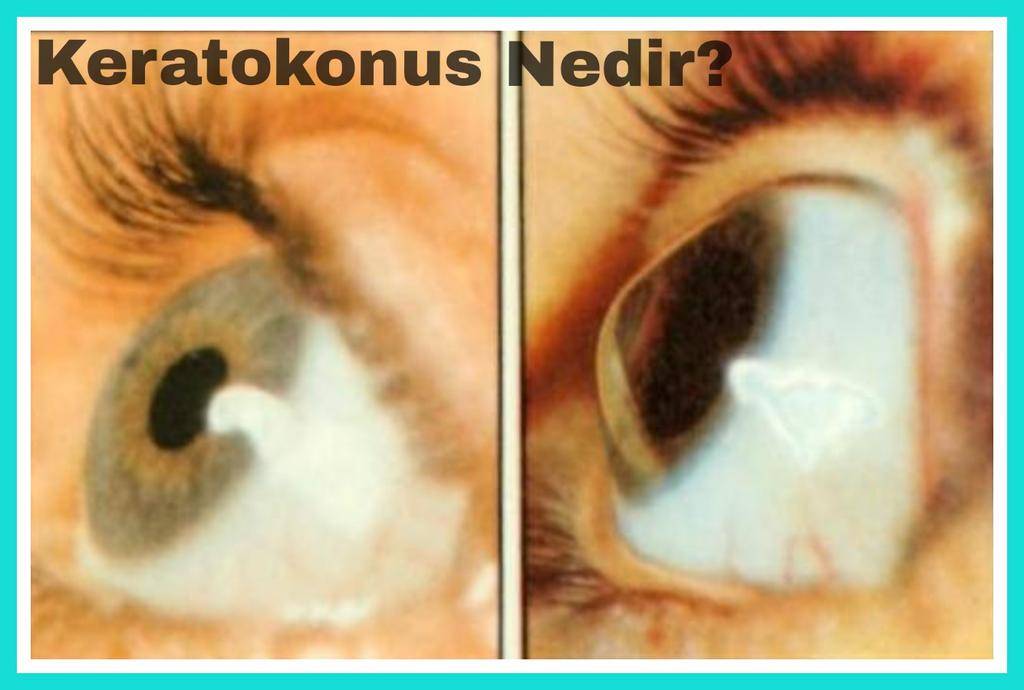
Кератоконус – симптомы
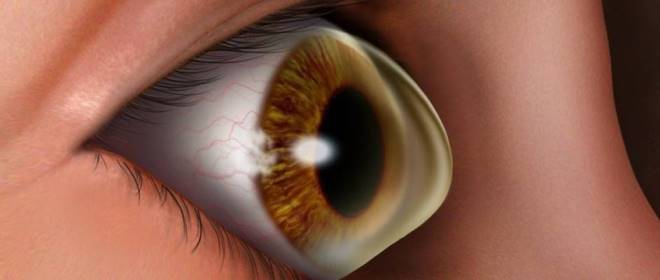
Для этого нарушения характерна своя клиническая картина. Кератоконус глаза проявляется следующим образом:
- На начальном этапе пациенты жалуются на нечеткость изображения. При обращении к офтальмологу им предлагают пройти небольшой тест. Для этого пациентам выдается черный лист бумаги, на который нанесена белая точка. Если у человека кератоконус, вместо одной пометки он видит несколько хаотично расположенных. К тому же двоятся предметы, и искажается форма букв при чтении.
- По мере усугубления проблемы пациенты жалуются на быстрое утомление глаз и светобоязнь.
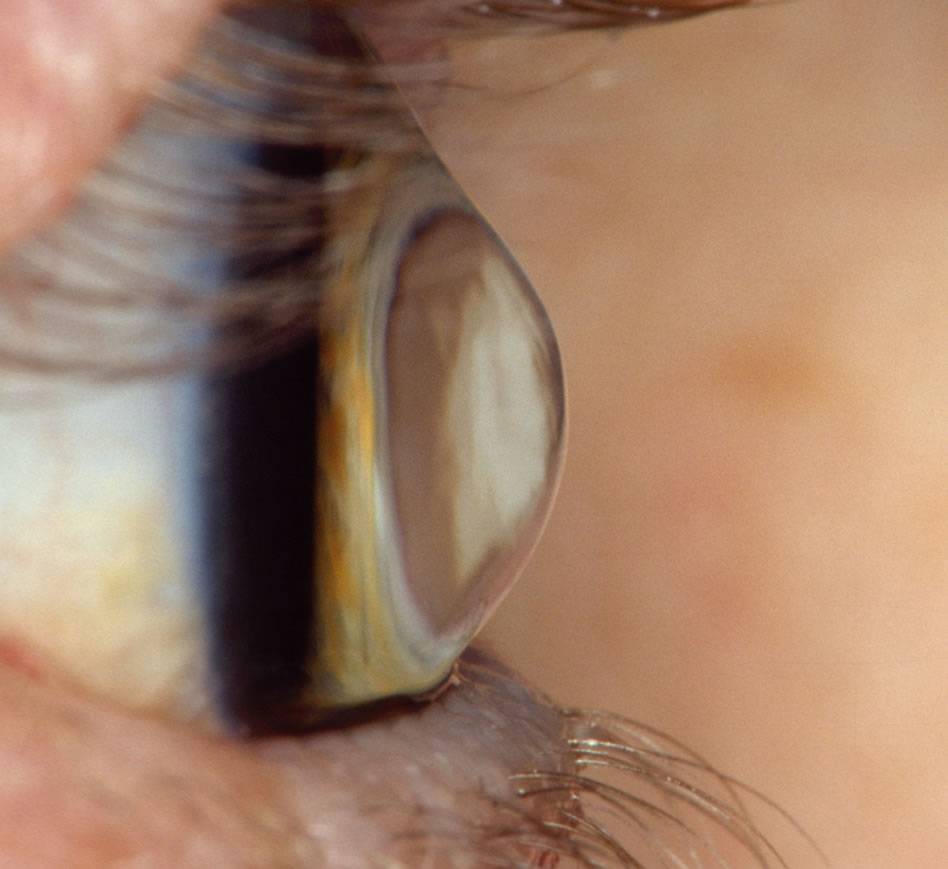
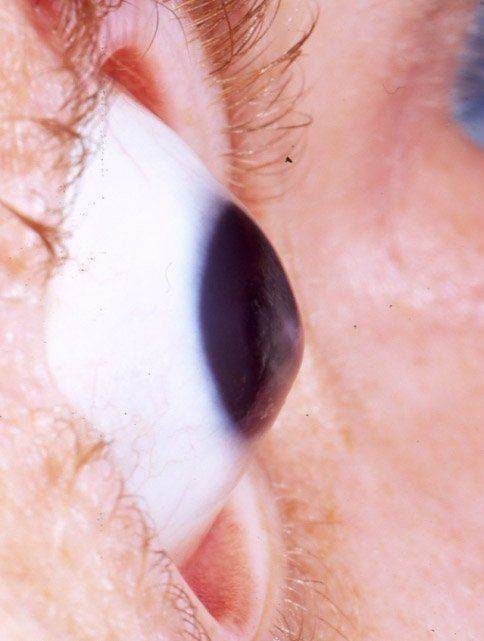
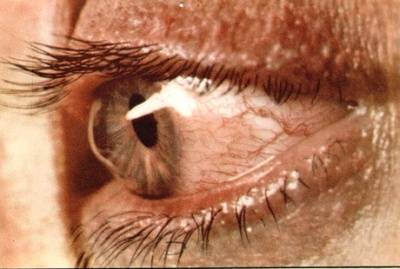
Первоначально патологические проявления фиксируются только в сумеречные часы. К тому же на раннем этапе подозрительные симптомы отмечаются только на одном глазном яблоке. Позже пациент начинает хуже видеть даже в дневные часы. Ухудшение зрения происходит постепенно. При прогрессировании недуга невооруженным глазом видна выпуклость роговицы.
Кератоконус – стадии
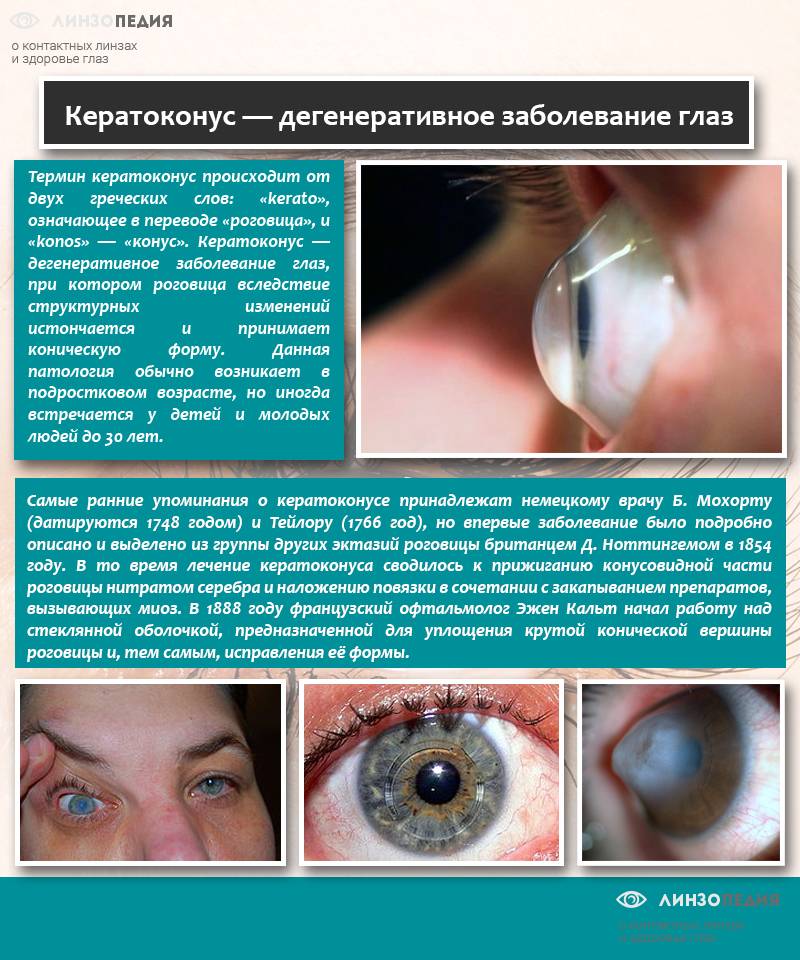
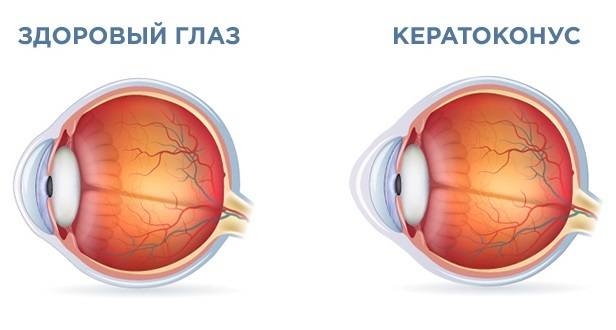
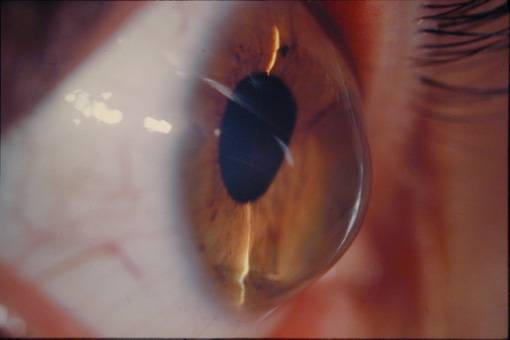
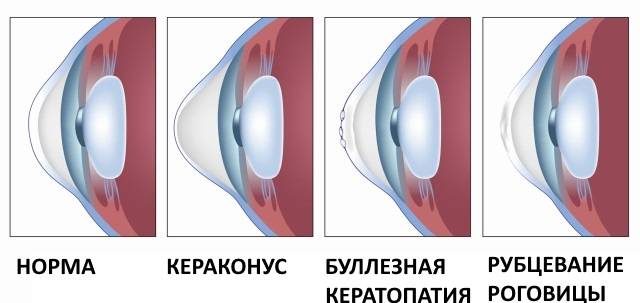
От того насколько выпуклая роговица зависят особенности лечения патологии. Различают четыре стадии кератоконуса:
- На этом этапе развития патологии деформация роговицы незначительная (она может быть обнаружена при биомикроскопии). При первой стадии заболевания пациенты жалуются на снижение остроты зрения. Однако такая проблема корректируется с помощью контактных линз или лечебных очков.
- На этом этапе ярко выражен астигматизм. Толщина роговицы составляет 400-500 мкм.
- Происходит истончение оболочки. К тому же при визуальном осмотре офтальмолог отмечает, что роговица слегка выпячивается. Острота зрения снижается до таких показателей, что уже не поддается коррекции при помощи очков или контактных линз.
- Данная степень кератоконуса характеризуется тем, что роговица приобретает форму конуса. Одновременно оболочка мутнеет. К тому же отекает строма. Зрение при кератоконусе этой стадии очень плохое. Толщина роговицы составляет меньше 370 мкм.
Кератоконус бывает следующих видов:
- передний (он же называется истинным);
- латентный (чаще появляется после операции);
- задний – деформируется задняя поверхность роговицы;
- кератоглобус (шарообразная форма выпячивания);
- острый – нарушение, сопровождающееся разрывом десцеметовой оболочки.
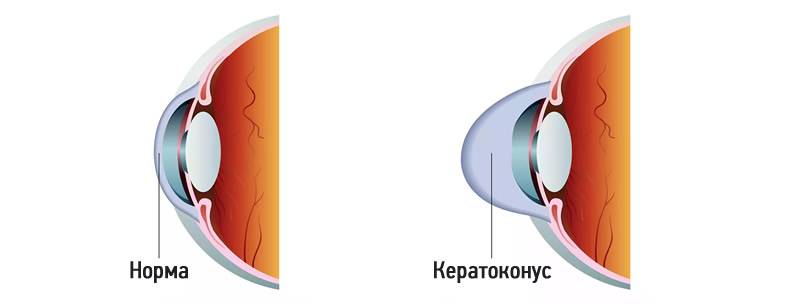
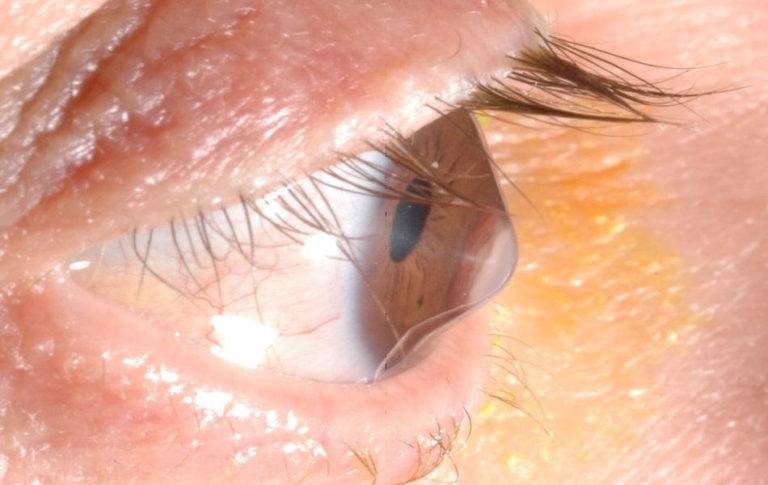
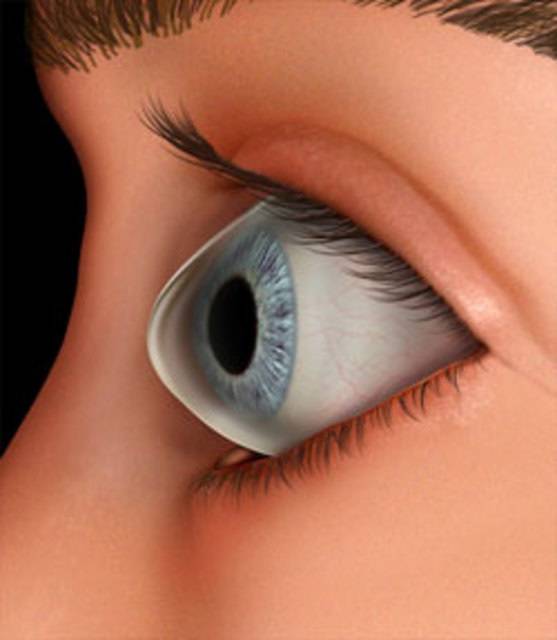
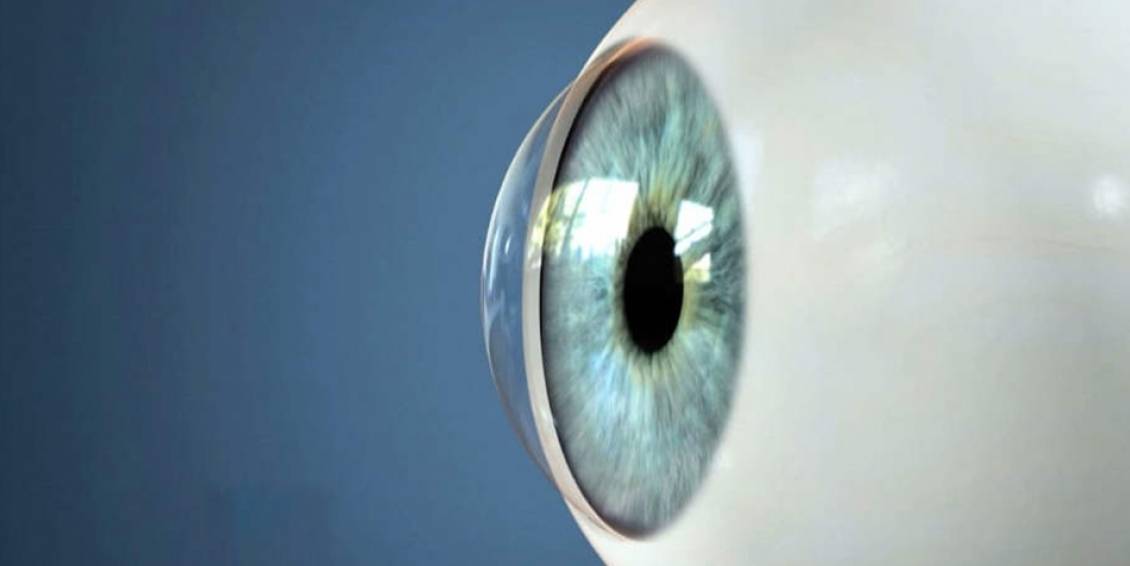
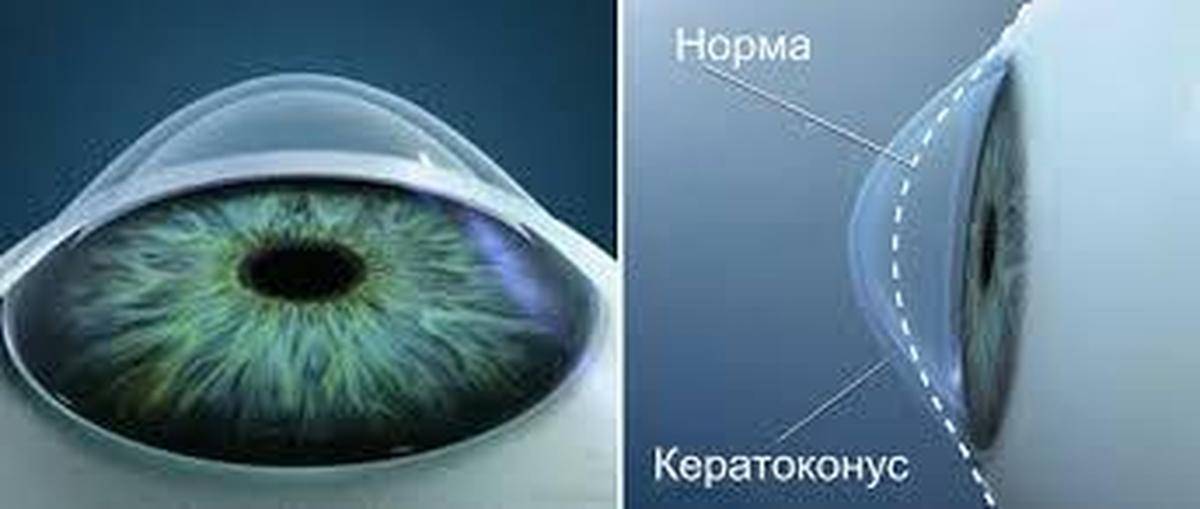
Что такое роговица?
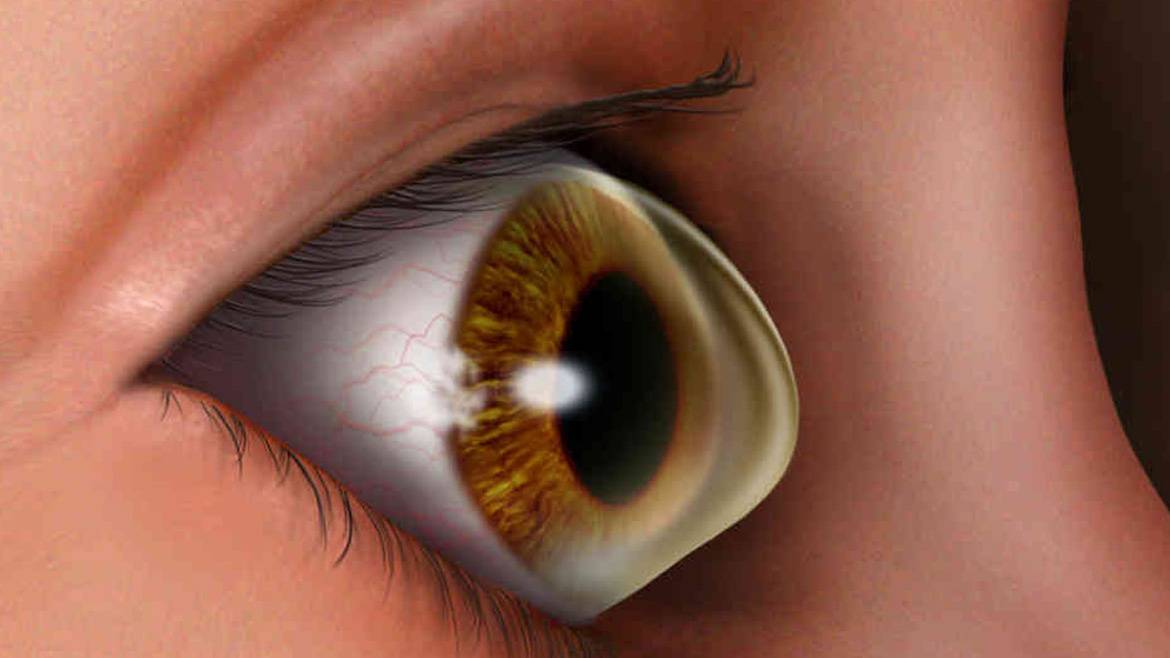
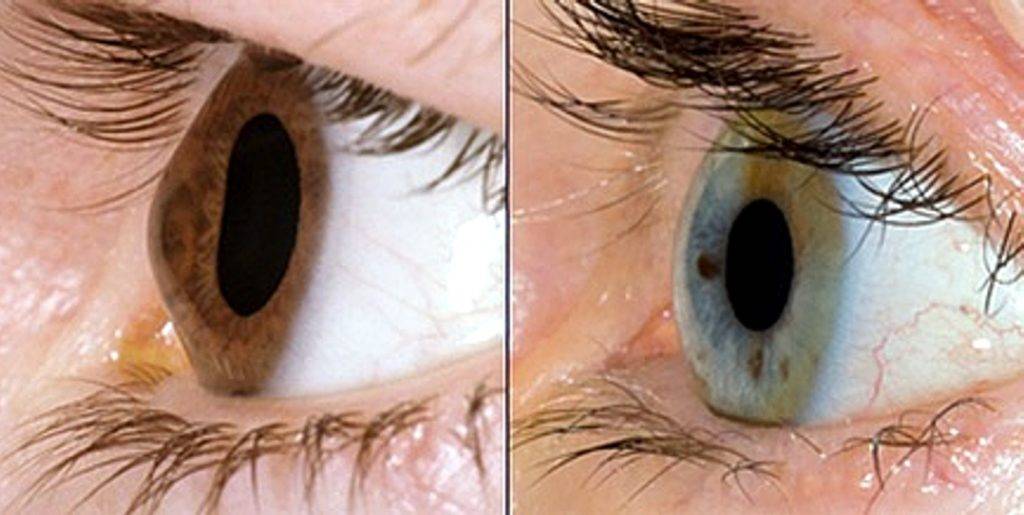
Роговица — это тонкая мембрана, выравнивающая переднюю поверхность глаза, через которую можно увидеть радужную оболочку и зрачок.
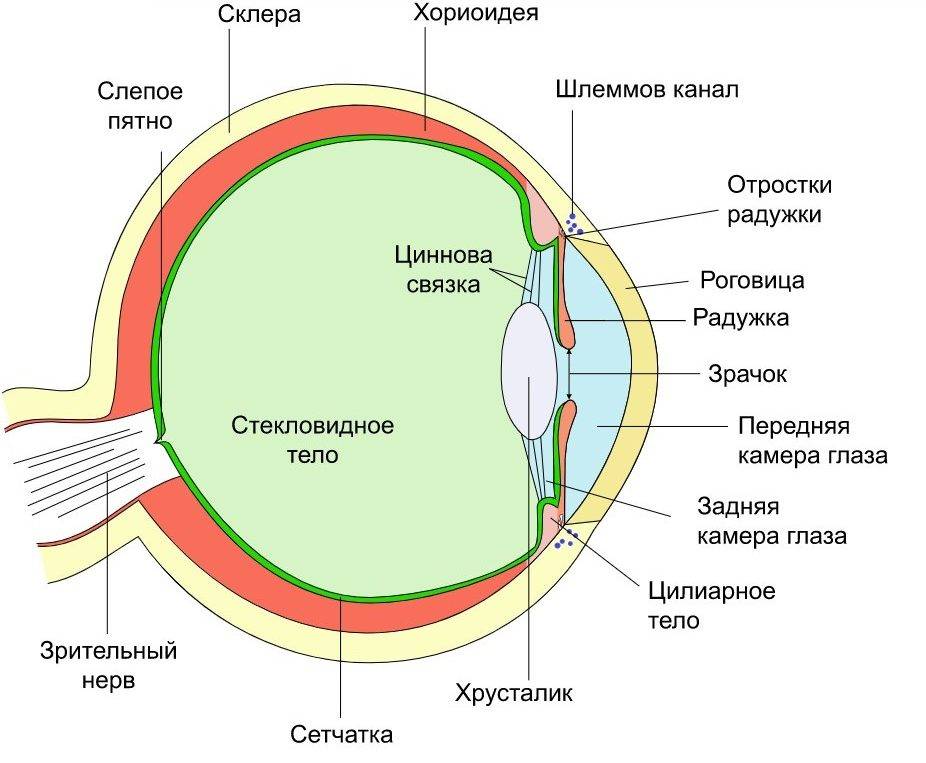
Эта структура, которая в физиологических условиях оказывается прозрачной и лишенной кровеносных сосудов, может считаться самой мощной глазной линзой; фактически роговица представляет собой первую структуру глаза, с которой свет попадает на мозг и помогает сфокусировать изображения на сетчатке (мембране, которая покрывает внутреннюю часть глаза и состоит из чувствительной к свету нервной ткани; сетчатки) улавливает световые сигналы извне и преобразует их в биоэлектрические сигналы, которые достигают головного мозга, обеспечивая зрение).
Когда роговица повреждена, как во время этой патологии, изображения перестают быть четкими, и зрение ухудшается, достигая, в наиболее серьезных случаях, вплоть до полной слепоты.
Лечение кератоконуса
Лечение кератоконуса глаза лекарственными средствами к сожалению, пока не возможно. Тауфон и другие аналогичные препараты предназначены для питания глазной ткани и снятия жжения и сухости в зрительных органах. Поэтому такие медикаменты могут лишь входить в состав комплексной терапии при выборе определенного способа лечения.
При начальных стадиях кератоконуса применяются консервативные методы лечения. Более тяжелые формы кератоконуса требуют оперативного вмешательства. Также имеют применение средства народной медицины.
Коррекция зрения с помощью очков назначается в первую очередь. Пока их применение приносит терапевтический эффект, использование контактных линз не допускается. Причина вполне понятна: линзы способны нанести микротравмы поверхности глаза.
Только когда ситуация с конусностью роговицы изменит преломление изображения, подбор очков прекращается. На смену этому оптическому прибору приходят линзы, подбор которых происходит индивидуально, с учетом стадии заболевания и возможностей организма:
- Мягкие линзы не наносят царапин роговице, но их применение может корректировать зрение лишь при небольшом ее выпячивании. Практика показывает, что такие линзы не очень подходят при кератоконусе: принимая форму роговицы, они не создают слезной пленки, отчего преломляющая способность глаза не улучшается;
- Жесткие линзы изготавливаются персонально, поэтому оказывают большой лечебный эффект. Сохраняя свою форму, они способны устранять искривления роговицы. Между этими линзами и глазом уже способна образовываться слезная пленка. Недостаток линз заключается в создании дискомфортных ощущений при их ношении на поврежденной роговице;
- Линзы гибридного типа состоят из твердой середины и мягкого ободка, сочетая в себе пользу и комфорт. Рекомендуются тем, кому ношение жестких линз доставляет большие неудобства.
Развитие медицины позволило выработать несколько вариантов хирургической коррекции, но выбор в пользу конкретной операции должен сделать только врач. Самым современным методом считается внедрение в ткань роговицы бесцветных колец (имплантация интрастромальных колец), которые приблизят ее форму к естественной. Тем не менее остановить течение болезни операция не в состоянии.
Операция кросслинкинг роговицы глаза является современным и безопасным методом лечения и имеет короткий реабилитационный период.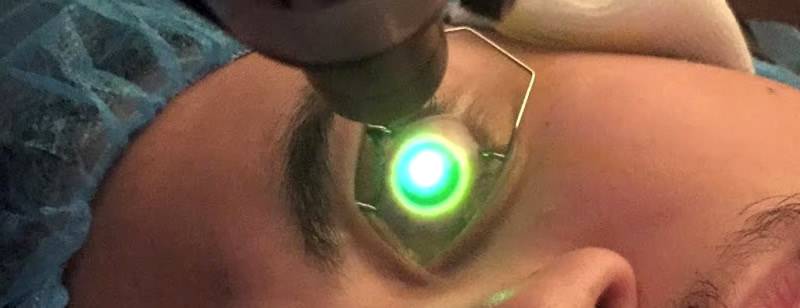
Также популярной является кератопластика – операция, при которой донорская ткань помещается на место поврежденной. Рекомендуется при сильной деформации роговицы в результате других способов лечения, но несет риск возникновения таких опасных осложнений, как глаукома и отторжение пересаженной ткани. Наконец, в самых запущенных случаях применяется пересадка роговицы. Данная операция является единственной возможностью остановить течение заболевания. Наиболее квалифицированной клиникой для лечения кератоконуса является клиника Федорова в Москве.
К народным методам следует прибегать на ранних этапах болезни, чтобы затормозить прогрессирование патологии. Можно применять народную медицину и в период реабилитации, но необходимо понимать, что роговицу такими способами вправить невозможно. Зато компрессы, приготовленные на основе цветков ромашки, способствуют снятию глазного зуда, снимают чрезмерное напряжение с больного места.
Диагностика
Кератоконус диагностируется офтальмологом во время визуального осмотра. Врач обязательно проверит, были ли в семье случаи болезни. При потребности пациент направляется на дополнительные обследования:
- Измерение рефракции. Доктор просит пациента посмотреть в устройство, содержащее линзы разных размеров (фороптеры). Обследование позволяет сделать выводы о стадии болезни.
Офтальмолог определит стадию заболевания
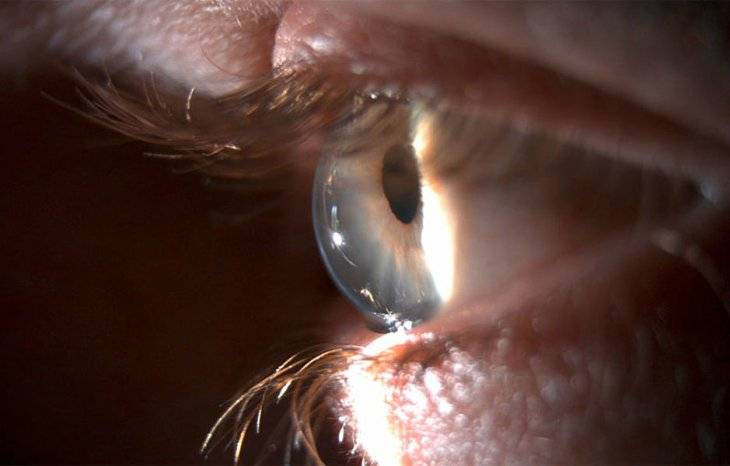
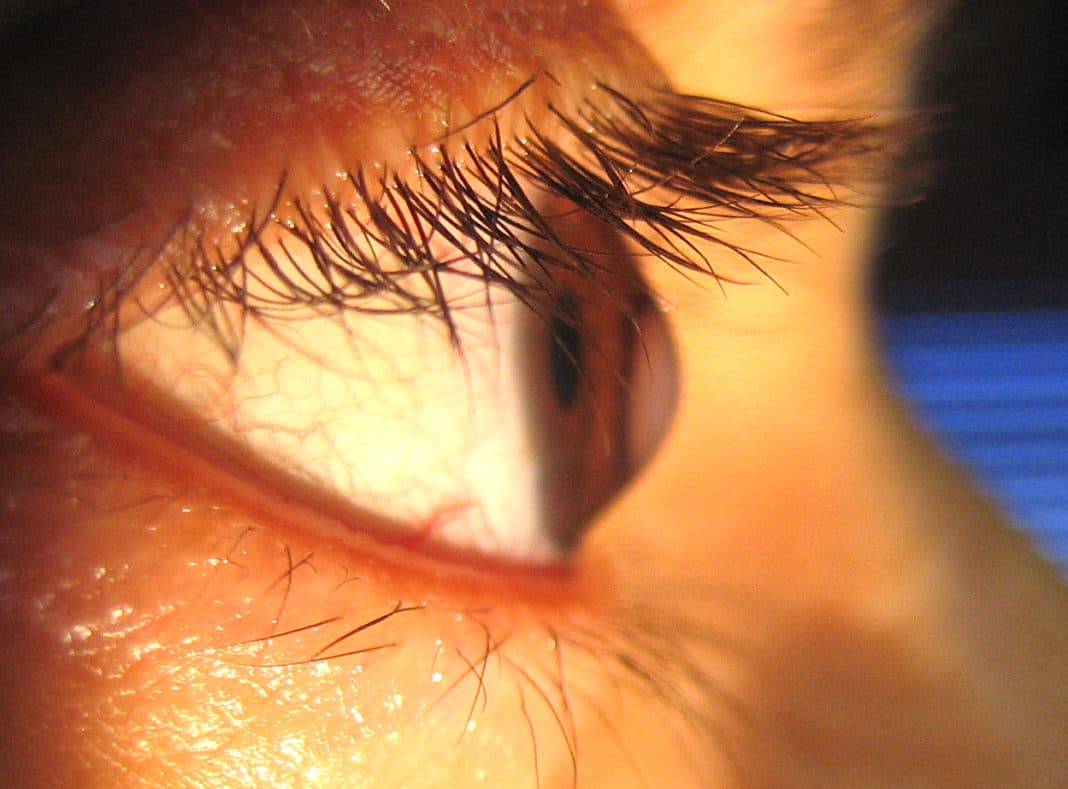
- Щелевая лампа. В этом тесте в глаз пациента направляется вертикальный луч света. Врач с помощью микроскопа обследует орган, оценивает форму роговицы и ищет другие потенциальные проблемы.
- Кератометрия. На роговицу фокусируется точка света. Отражение измеряется, на основании полученных данных выясняется форма роговицы.
Кератометрия — один из методов диагностики кератоконуса
- Компьютерное исследование. Делается ряд фото высокого разрешения. Из них составляется топографическая карта поверхности глазного яблока. Этот метод показывает толщину роговицы.
Как индексируется пенсия после увольнения пенсионера в 2019 году
В целях экономии бюджетных средств повышение пенсионного обеспечения трудоустроенных граждан было заморожено с 2016 г. Но предусмотрена индексация после увольнения пенсионера за все время занятости.
Почему принят такой порядок? Правительство считает, что работающий человек получает зарплату, а значит, менее уязвим в финансовом плане, чем неработающий. Поэтому с учетом дефицита бюджета в увеличении размера пособия больше нуждаются безработные граждане. Такая антикризисная мера введена в действие с 2016 года и в ближайшее время пересмотру не подлежит.
Если трудовые взаимоотношения расторгаются, выполняется индексация пенсии пенсионеру после увольнения. Эта процедура имеет некоторые особенности. Для понимания того, как индексируется пенсия после увольнения пенсионера с работы, не забывайте, что:
- Перерасчет индексации пенсии после увольнения пенсионера не включает выплату всех недополученных за период официальной занятости средств. Пособие пересчитывается по актуальным на дату увольнения значениям СПК (стоимость пенсионного коэффициента) и ФВ (величина фиксированной выплаты). В 2019 году ФВ = 5334,19 руб. и СПК = 87,24 руб.
- Начисление индексации работающим пенсионерам после увольнения проводится в автоматическом порядке специалистами ПФР. Информация поступает от работодателей в текущем режиме. Для этого наниматели подают в фонд ежемесячную персонифицированную отчетность. На основании полученных данных ПФР «видит», кто трудоустроен, а кто уже уволился.
- После одного увольнения закон не запрещает человеку вновь пойти на работу. Сумма пособия от этого не уменьшается. Но все последующие индексации проводиться уже не будут до того, как специалист снова не расторгнет трудовой договор. Дальнейшая индексация при увольнении пенсионерам выполняется по общепринятым правилам.