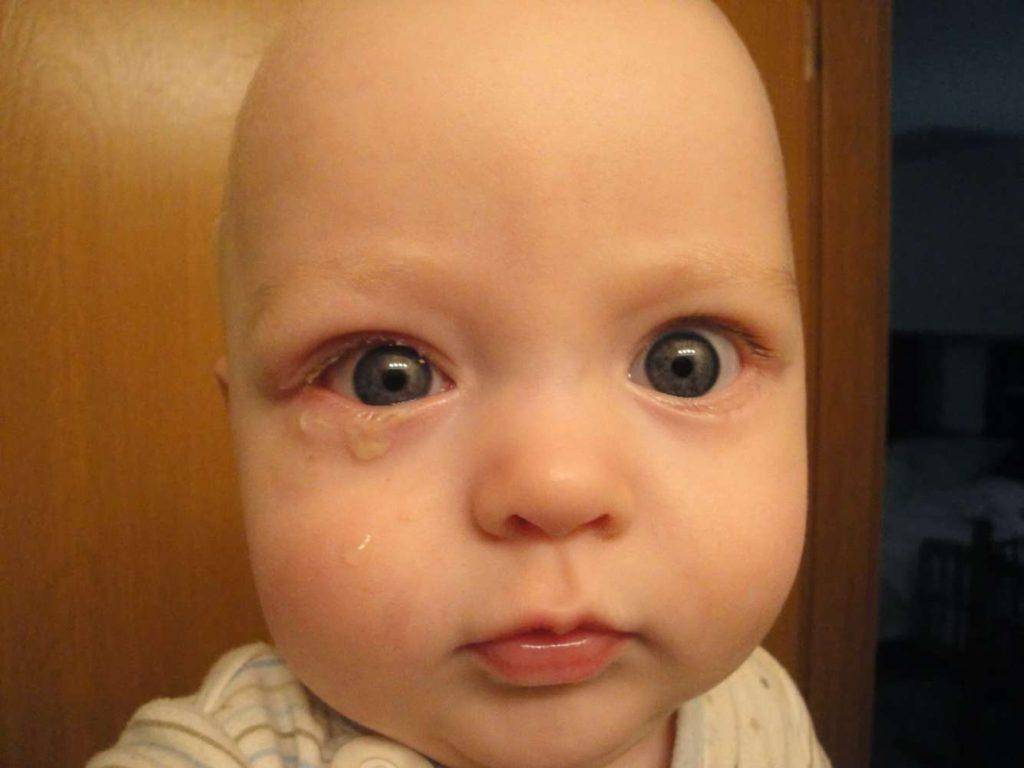
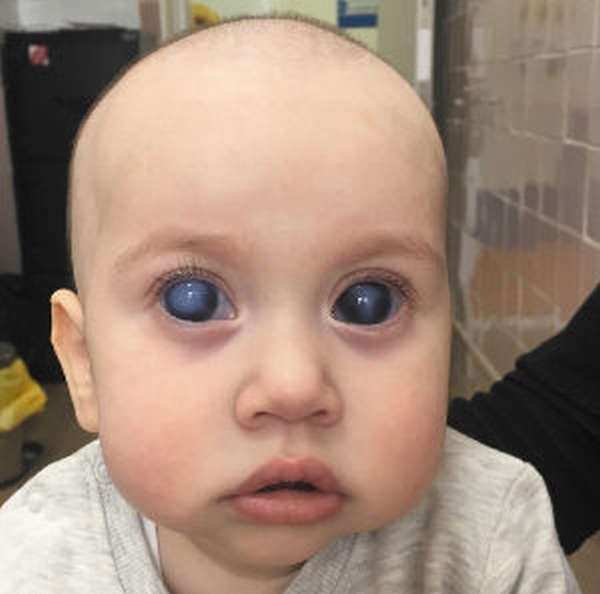
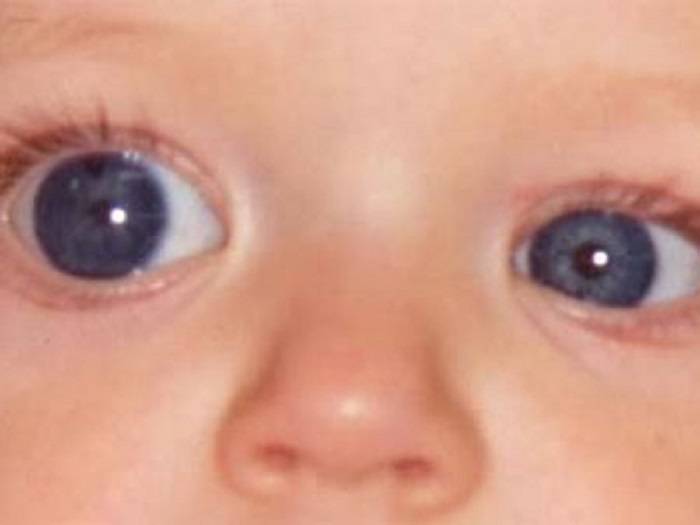
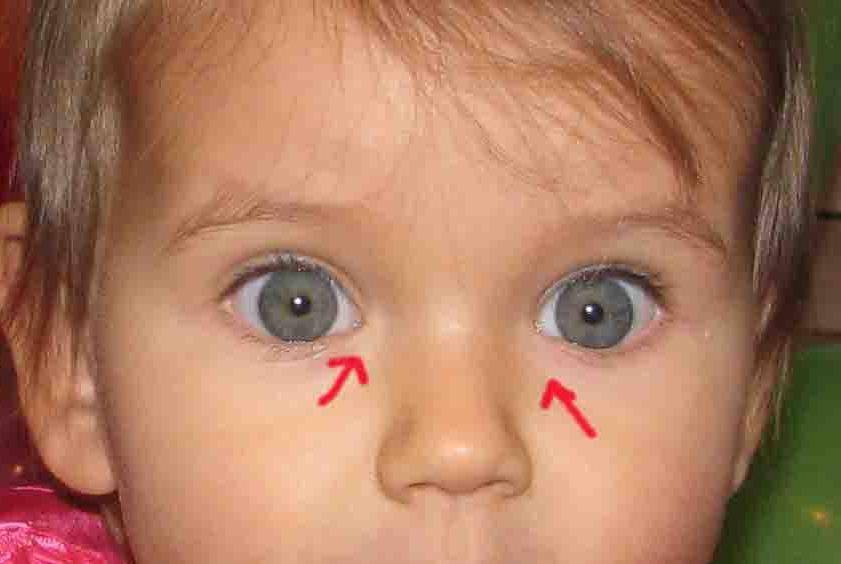
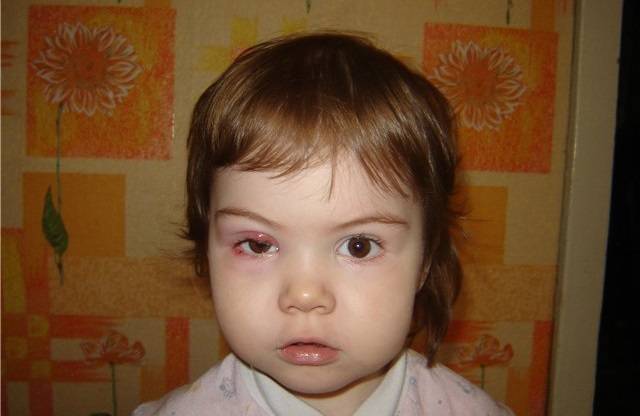
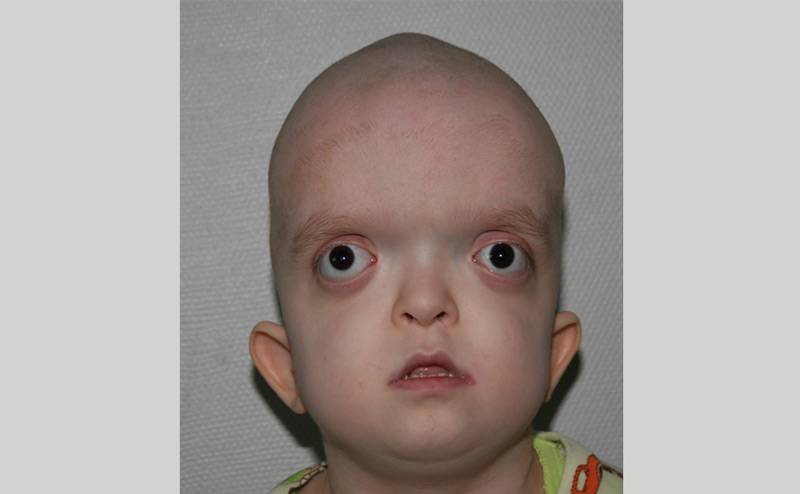
Лечение

Методы лечения синдрома Грефе зависят от результатов диагностики, устранением болезни занимаются нейрохирурги, неврологи и офтальмологи
Если симптом Грефе у новорожденного не имеет сопутствующих патологий, то он не нуждается в специализированном лечении. Проблема проходит по мере взросления ребенка при соблюдении следующих рекомендаций:
- правильный режим дня;
- тщательная личная гигиена;
- ребенок должен получать кормление по первому же требованию;
- профессиональный массаж.
Все это способствует быстрому укреплению нервной системы малыша.
Если у младенца диагностирован синдром Грефе (а не только симптом), лечение патологии будут осуществлять следующие специалисты:
- нейрохирург;
- невролог;
- офтальмолог.
Побороть недуг можно лишь комплексным подходом. Как правило, синдром Грефе у новорожденных лечится в специализированных неврологических центрах.
Препараты
Медикаментозная терапия основана на применении следующих препаратов:
- Диуретики. Действие данных медикаментов основано на выведении лишней жидкости из организма. Наиболее известным представителем препаратов данной группы является Фуросемид.
- Ноотропы. Оптимизируют деятельность ЦНС, нормализуют нейрометаболические процессы, протекающие в головном мозге.
- Поливитаминные комплексы, обеспечивающие поддержку организма. Наиболее известными представителями группы являются такие препараты, как Мильгамма и Комбилипен.
- Препараты для улучшения тонуса сосудов и нормализации мозгового кровообращения – Курантил, Актовегин.
- Седативные средства – Диазепам, Тазепам.
- Противовирусные препараты и антибиотики (при необходимости).
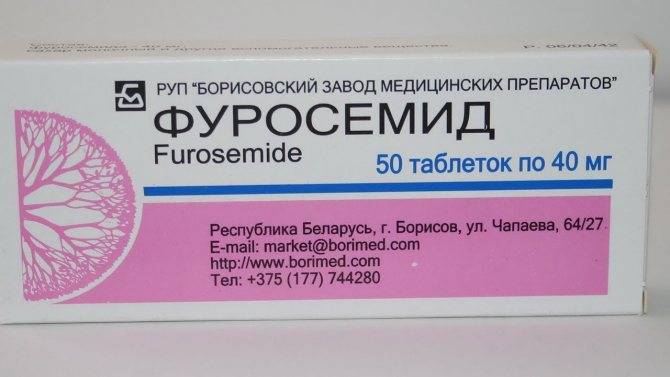
Лекарства подбираются врачом, который ориентируется на возраст пациента и причины патологии
От результатов терапии зависит не только здоровье, но возможность полноценной жизни больного лекарства подбираются врачом, который ориентируется на возраст пациента и причины патологии
Если у больного возникает тяжелый приступ синдрома, то он нуждается в проведении экстренного лечения. Как правило, оно предполагает процедуру дегидратации. Для этого выполняются внутримышечные инъекции препарата Лазикс или его аналогов.
Физиотерапия
Стабилизировать состояние пациента помогают следующие процедуры:
- иглоукалывание;
- ЛФК;
- электрофорез;
- магнитотерапия.
Хирургическое лечение
В случае неэффективности консервативного лечения синдрома Грефе применяется хирургическое вмешательство с целью улучшения оттока ликвора из черепной коробки. Варианты оперативного лечения:
- шунтирование;
- вентрикулярная или люмбальная пункция;
- эндоскопическая операция.
Народная медицина
Народные средства позволяют в значительной степени улучшить состояние больного. Однако не следует рассматривать данные рецепты в качестве полноценного лечения – они позволяют лишь повысить эффективность препаратов официальной медицины.
Наиболее популярными при лечении синдрома Грефе являются:
- Настойка листьев мяты с добавлением эфирного масла эвкалипта и плодов боярышника.
- Настой крапивы и череды.
- Отвар шелковицы.
- Отвар сухих или свежих листьев подорожника.
Употребление таких продуктов, как чеснок и лимон, позволяет в значительной степени облегчить состояние больного.
Вышеописанные средства способствуют нормализации внутричерепного давления. Они эффективно борются с проявлением патологических симптомов. Однако перед приемом народных лекарств необходимо обязательно проконсультироваться со специалистом. Он наверняка сможет предложить наиболее эффективные и безопасные методики.
Советы и рекомендации, мнение врачей, Комаровский
Лечением любых патологий занимается детский невропатолог и офтальмолог после проведения предварительной диагностики. В большинстве случаев маленьким детям показаны специализированные упражнения для глаз, а также назначенные врачом процедуры. Выявленные нарушения требуют лечения консервативными методами.
Врачи единогласно утверждают, что только с помощью регулярных занятий и тренировок можно обеспечить нормальное развитие малыша. Чем чаще будут проводиться тренировки глазок, тем быстрее младенец научиться фокусировать взгляд. Чем больше времени родители будут уделять малышу, тем лучше он будет развиваться.
Также специалисты рекомендуют посещать с малышом бассейн, выполнять массаж, легкую гимнастику. Развивать слух и зрение с помощью ярких игрушек и погремушек, побольше гулять на свежем воздухе, ограничить контакт с яркими мониторами телевизора, телефона и прочих гаджетов.
Детей постарше также нужно отвлекать от телефонов и планшетов, гулять с ними, водить на различные кружки и секции. Обязательно контролировать, чтобы в детском саду или школе никто не влиял на ребенка, не провоцировал у него развитие неврозов и нервных тиков. Дома ограничить конфликты при детях, не травмировать их ссорами и скандалами.
Когда у ребенка глазки начинают закатываться вверх, это норма, такое явление не сигнализирует о том, что в организме присутствуют какие-либо нарушения или патологии. Особенно если дело касается тех малышей, которые только появились на свет. Иногда с помощью такого действия детки могут просто шалить и развлекаться.
Обычно такие явления в норме проходят самостоятельно при взрослении ребенка. Если же этого не случается, если возникают дополнительные тревожные симптомы, ни в коем случае не стоит медлить с обращением к доктору. Поскольку только своевременное обнаружение возможных патологий обеспечит быстрое выздоровление. Также опытный доктор после осмотра ребенка и диагностики проконсультирует о том, нужно ли беспокоиться в каждом конкретном случае.
Смотрите мнение Комаровского о том, в каких случаях ребенка нужно показать невроголу:
https://youtube.com/watch?v=J7nolAAOJrY
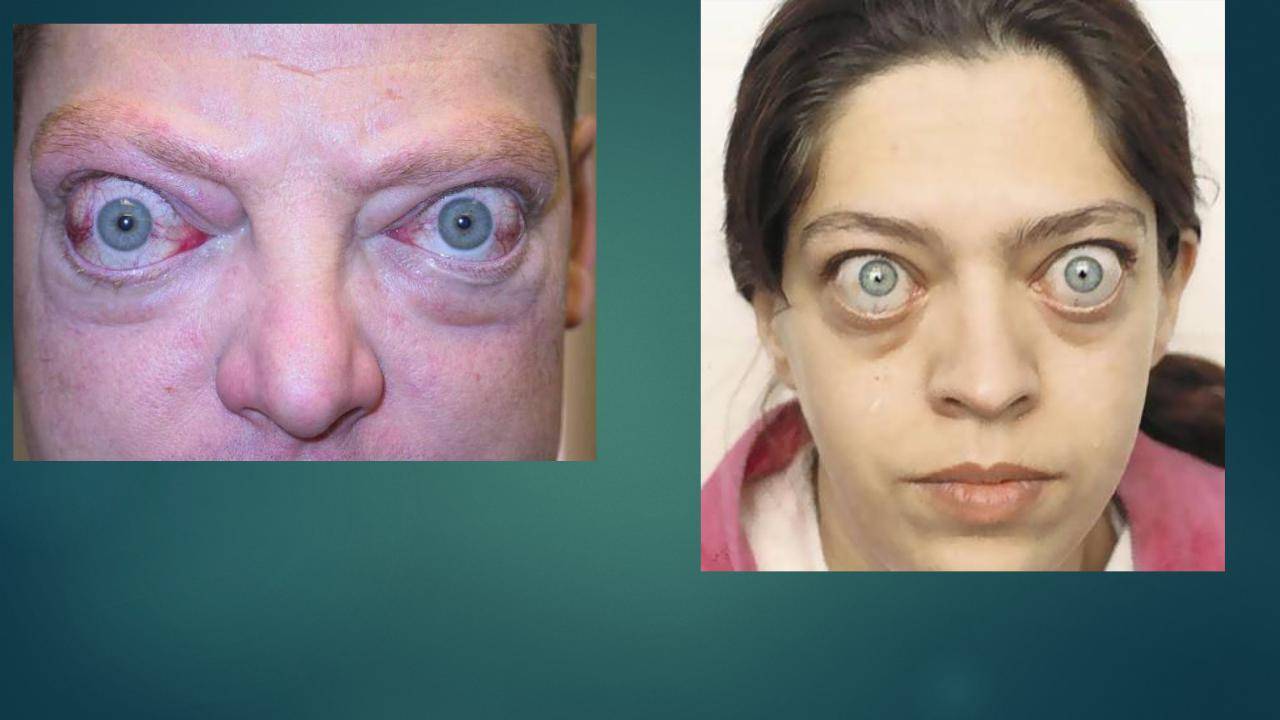
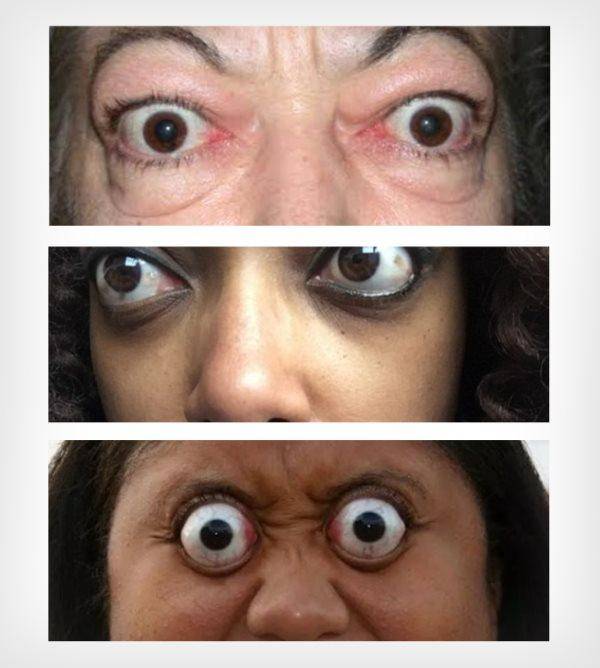
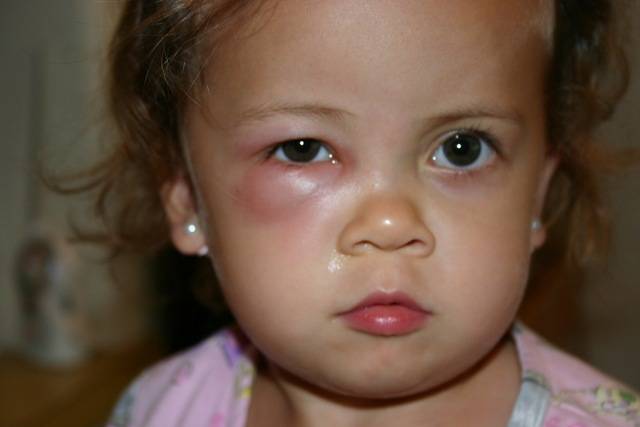
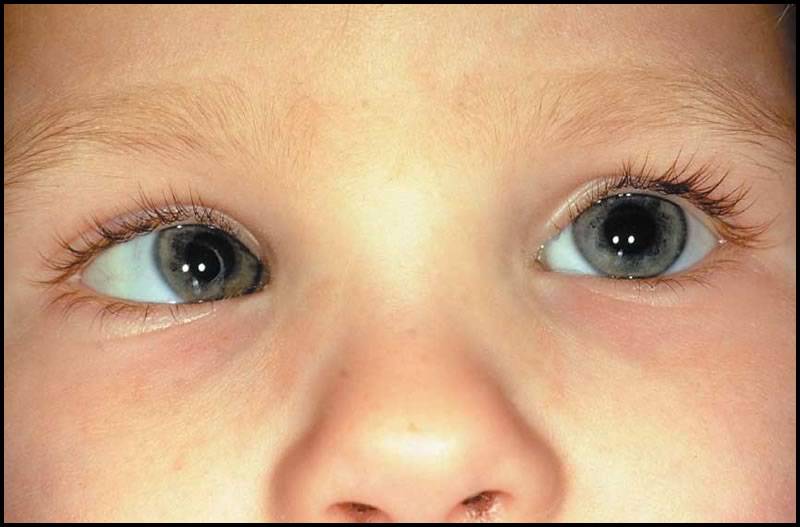
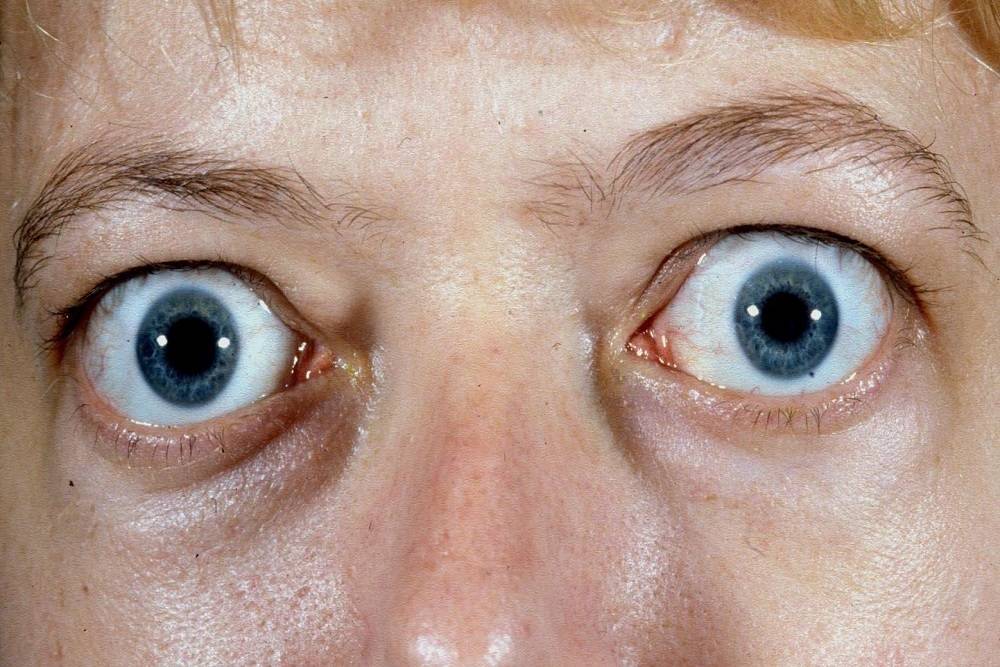
Определение экзофтальма
Пучеглазие чаще всего отрицательно сказывается на остроте зрения, а при отсутствии правильного
лечения переходит в злокачественную форму патологии. Патологию экзофтальма по-другому называют пучеглазием. Такое название считается вполне оправданным, так как при таких процессах глазные яблоки значительно выступают вперёд, создавая характерный эффект выпученных глаз.
Пучеглазие происходит из-за смещения глазных яблок, из-за чего глаза начинают смещаться вперёд либо в определённую сторону. При таком состоянии отличительной чертой считается белый просвет, который заметен между радужной оболочкой и верхним веком, особенно это выражено при взгляде, направленном вниз. При этом меняется цвет кожи самого века — кожа в этом месте начинает становиться намного темнее.
Развитие экзофтальма провоцируют патологические увеличения числа ретробульбарных тканей, которые содержатся в полости глазницы. Это нарушение происходит при воспалительных, травматических либо нейродистрофических заболеваниях.
Первый зафиксированный случай пучеглазия произошёл ещё в конце XVIII века и был связан заболеванием щитовидной железы. Но более подробно такая патология была описана лишь в середине XX века. С этого времени начался процесс активного изучения поражения.
Причины развития
Различные трудности в работе зрительных органов не могут стать причиной экзофтальма. С другой стороны, оставленная без правильного лечения патология часто провоцирует развитие серьёзных поражений. Самым опасным в их числе считается потеря зрения.
Множественные исследования больных с таким поражением помогли подтвердить, что повреждения глазных тканей, которые описывают течение экзофтальма, могут быть связаны с нарушениями в функционировании иммунной системы. В этом случае у больного начинает сильно отекать жировая ткань в глазнице, после к этому поражению присоединяются и двигательные мышцы. Такие процессы поражают сразу два глаза, но изначально проявляются лишь на одном.
Среди остальных причин развития патологического процесса врачи обычно выделяют:
- воспаление кровеносных сосудов и слёзных желез,
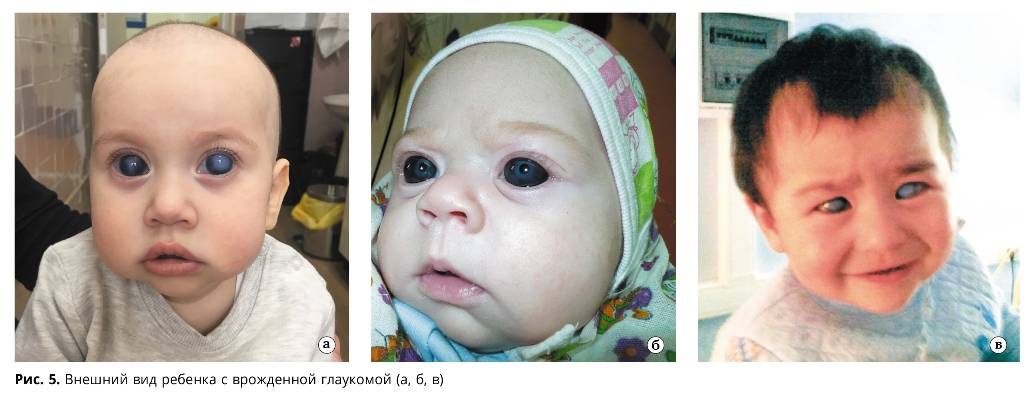
- глаукома врождённого типа,
- варикоз глазничных вен,
- различные травмы, которые вызывают процесс кровоизлияния,
- паралич во внешних мышцах глаза.
Также основными факторами для развития пучеглазия могут стать процессы локального распространения — к примеру, диффузный токсический зоб, аневризмы, тромбозы, гипоталамический синдром, гидроцефалия.
Выраженность симптоматики у пучеглазого человека будет напрямую зависеть от показателя выпячивания глаз. Небольшое нарушение почти не доставляет пациенту никакой боли либо другого дискомфорта. По мере развития и ухудшения степени нарушения клиническая картина начинает изменяться, а выпучивание глаз дополняется некоторыми симптомами:
- отёчность и покраснение склер,
- снижение остроты зрения пациента,
- происходит двоение в глазах.
Пучеглазие проявляется совершенно по-разному, но в медицине принято выделять три главных типа:
- односторонний экзофтальм. В этом случае из орбиты выступает лишь один глаз,
- двусторонний. Оба глаза заметно выступают из орбиты пациента,
- развитие ложного пучеглазия, когда выступление глазного яблока относится к физиологической норме и не превышает разницы в несколько миллиметров (такие больные входят в особую группу риска и должны регулярно посещать лечащего специалиста).
Лёгкое выпячивание глаз из орбит (от 15 до 18 миллиметров), что считается абсолютно нормальным. При развитии пучеглазия нужно пройти комплексное обследование у врача для постановки точного диагноза. Вылечить экзофтальм можно лишь победив основное заболевание.
Основные патологии, которые приводят к экзофтальму:
- Эндокринные поражения. Самой распространённой причиной в этом случае считается Базедова болезнь (зоб). Именно при зобе в щитовидной железе происходит выброс чрезмерного количества гормона, что заставляет иммунную систему пациента усиливать процесс формирования клеток. Именно такие клетки и нагружают ткани органа зрения, вызывая тем самым заметные утолщения глазодвигательных мышц из-за отёка.
- Заболевания различных систем организма. К ним можно отнести опухоли мозга и придаточных пазух носа, процессы воспаления пазух носа, болезни крови, тромбоз и аневризмы сосудов головного мозга, переломы костей, провоцирующие обильные кровоизлияния, трихинеллёз.
- Глазные болезни. В этом случае причиной поражения могут быть: тромбоз орбитальной вены, глаукома, высокая стадия близорукости, злокачественные и доброкачественные опухоли орбиты.
Устранить признаки экзофтальма возможно лишь при вмешательстве врача более узкого направления.
Уход за глазами новорождённого
Глаза здорового младенца не требуют какого-либо специального ухода. Но, конечно, обязательна процедура очищения один раз в день. Для этого необходимо смочить ватный диск в тёплой воде и промыть уголки глаз ребёнка, аккуратно вытирая от внутреннего уголка к внешнему. Для каждого глаза нужно брать новый диск. После окончания процедуры следует бережно промокнуть глазки ребёнка сухим чистым ватным тампоном.
Вода и ватные диски — всё что нужно для гигиены здоровых глаз младенца
Если в глазик малышу попала соринка, ресничка или волос, то очищать его рекомендуется с помощью пипетки, глазных капель или физраствора. Нежелательно это делать руками или салфеткой — можно повредить нежную слизистую крохи. Для того чтобы правильно закапать глазки ребёнку, нужно:
- Нагреть капли (подойдут Витабакт, Флоксал) или физраствор в руках до комфортной температуры.
-
Уложить ребёнка на бок, противоположный глазу, который необходимо закапать.
- Набрать тёплый раствор в пипетку.
- Придерживая одной рукой головку ребёнка, второй аккуратно капнуть 1–2 капли с внешней стороны глаза так, чтобы раствор растёкся до внутреннего уголка (омыв роговицу глаза целиком).
Как помочь ребенку
Что делать, если ребенок начал часто моргать глазами? Способ помощи ребенку зависит от причины его состояния. Когда причина проблемы ясна, можно приступать к её решению.
Если вы уверенны, что причина частого моргания инородное тело, можно помочь ребенку совершая массаж век по направлению от внешнего угла к внутреннему. Если не удается и малыш жалуется на боль лучше обратиться к врачу или вызвать скорую помощь.
Проанализируйте ситуацию. Вспомните, не падал ли ваш малыш, не ударялся ли головой. Если это произошло у вас на глазах, то лучше сразу обратиться к специалисту.
При постановке диагноза черепно-мозговая травма обязательна консультация у невропатолога. При этом рекомендуется еще некоторое время понаблюдать за ребенком, не изменилось ли его поведение и движения.
Синдром сухого глаза, как устранить
Если причина – это пересыхание роговицы, то доктор уже на первом приеме выпишет вам необходимые увлажняющие капли. Все что нужно будет делать – это следовать рекомендациям врача в их применении и ограничить контакты ребенка с «раздражающими факторами» (сократить время, когда он смотрит телевизор). Не стоит разрешать ребенку тереть глаза, тем более, грязными руками.
Терапия нервного тика
В том случае, если у ребенка диагностирован нервный тик, решение будет непростым. Лечение подобных психологических проблем требует комплексного подхода.
Нервный тик проходит быстро в том случае, если отношение родителей к ребенку правильное. Если же не предпринимать никаких мер, то можно довести ребенка до состояния нервного срыва или депрессии в будущем.
- Первое, что нужно сделать, выявить и устранить проблему, которая доставляет дискомфорт психическому состоянию ребенка. Игнорировать её нельзя.
- Обращение к толковому детскому психологу пойдет на пользу. Он поможет избавиться от беспричинных страхов малыша, поможет ему поднять самооценку адаптироваться в социуме, если это необходимо.
- Часто родители прибегают к насильному контролю за действиями ребенка. Этого делать нельзя. Не нужно заставлять его моргать медленнее или пытаться контролировать этот процесс. Это только усугубит ситуацию.
- Создайте вокруг ребенка благоприятную обстановку. Ему ни к чему слушать споры родителей и смотреть фильмы с элементами насилия. Постарайтесь удалить из его жизни стрессовые факторы.
- Принести успокоение помогут успокаивающие ванны (с хвоей, например), ромашковый чай, совместные занятия любимым делом с родителями и друзьями.
Профессиональная медицинская помощь
Кроме создания благоприятного микроклимата для ребенка ему может понадобиться помощь медиков. Посещения невропатолога должны быть на регулярной основе. Он сможет оценить общее состояние ребенка, степень выраженности его проблем и назначить адекватное лечение.
Лечебными процедурами для детей, страдающих нервным тиком, могут стать успокаивающие ванны, электрофорез, массажи, ароматерапия.
Полезной станет поездка в санаторий или посещение летнего оздоровительного лагеря, где такие процедуры – это часть отдыха. К тому же, общение с детьми своего возраста благотворно влияет на психическое состояние ребенка.
Врач может назначить витаминный комплекс, т.к. дефицит некоторых витаминов приводит к нарушениям деятельности нервной системы.
В случае если болезнь, ярко выраженная, и вышеуказанные методы не помогают, назначается прием легких успокоительных средств. Прием медикаментов не обязательно будет на постоянной основе, уже через короткое время может показаться положительная динамика и вскоре вы вовсе избавитесь от проблемы.

Мамина любовь и спокойствие, залог здоровья ребенка
Любая проблема решаема, если её вовремя выявить и приложить усилия для её устранения. Главное в лечении любой детской болезни – это любовь и поддержка родителей.
Причины возникновения фотофобии
Специалисты выделяют различные причины и факторы, воздействие которых на организм может вызвать развитие у человека боязни света.
Психосоматика
В некоторых случаях патологическое состояние развивается как результат нервно-психологических расстройств, которые сопровождаются возникновением сильного страха перед светом. Такое нарушение в медицине получило название гелиофобия, которая дополняется развитием определённых симптомов при нахождении человека под яркими лучами солнца.
Человек может жаловаться на появление:
- постепенно нарастающей тревожности;
- дрожи по всему телу;
- головокружений;
- учащённого сердцебиения;
- потери сознания.
Кроме этого, у пациента присутствует желание как можно скорее убежать или укрыться в тёмном месте. При таком патологическом состоянии, как гелиофобия, человек вынужден ограничивать своё нахождение вне помещения. Кроме этого, у него существенно ограничивается круг общения, и возникают трудности с обучением.
Простуда
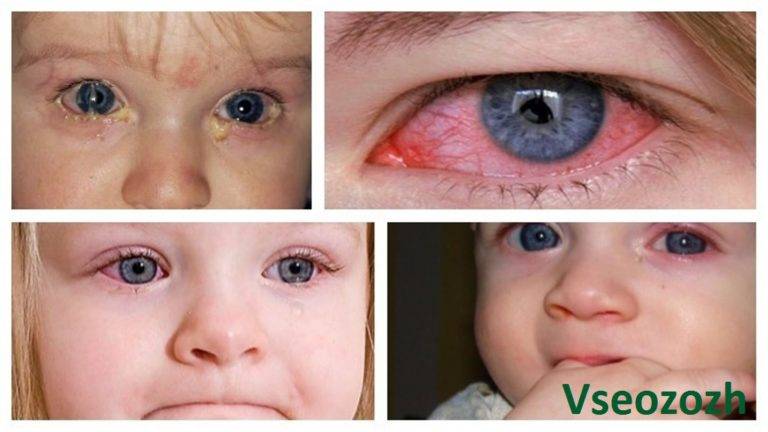
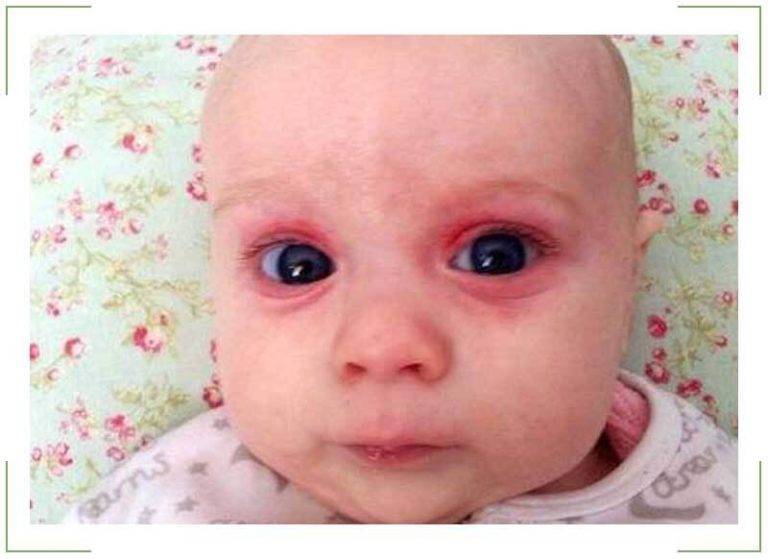
Светобоязнь часто наблюдается при патологиях респираторной системы вирусного и бактериального происхождения, которые дополняются подъёмом температуры. Особенно часто такой признак беспокоит при взгляде на лучи света. Причина его появления признака кроется в интоксикации организма, обусловленной активным размножением патогенных микроорганизмов. Продукты жизнедеятельности бактерий проникают в кровь, а после в мышцы и глаза. Простудные заболевания могут сопровождаться сильным покраснением органов зрения, ощущениям жжения и болевым синдромом при попытках двигать глазами.
Менингит
Менингит является сложным заболеванием, которое сопровождается инфекционным поражением как спинного, так и головного мозга. Характерными проявлениями менингита служит повышение температуры, высыпания на кожных покровах и светобоязнь. Кроме этого, пациента может беспокоить постоянная головная боль и плохая переносимость шумов.
При менингите нередко повышается давление, и не исключено поражение нервов мозга и сосудов глаза. Менингит является опасным заболеванием, которое прогрессирует достаточно стремительно. Высока вероятность развития тяжёлых осложнений, поэтому при подозрении на такую болезнь необходимо как можно скорее госпитализировать пациента.
Корь
Такая патология, как корь, достаточно редко диагностируется у взрослых людей. Однако, при попадании инфекции в организм, пациент достаточно сложно переносит течение заболевания и высока вероятность развития различных опасных осложнений. Активность вируса сопровождается развитием таких ярких симптомов, как усиленное слезотечение и светобоязнь.
В дополнении к таким признакам сильно ухудшается общее состояние организма, отмечается выраженная слабость и поднимается температура. Пациент нередко жалуется на высыпания на кожных покровах, ринит и головные боли. Основная причина повышенной восприимчивости к свету при такой болезни обусловлена тем, что происходит поражение слизистой глаза.
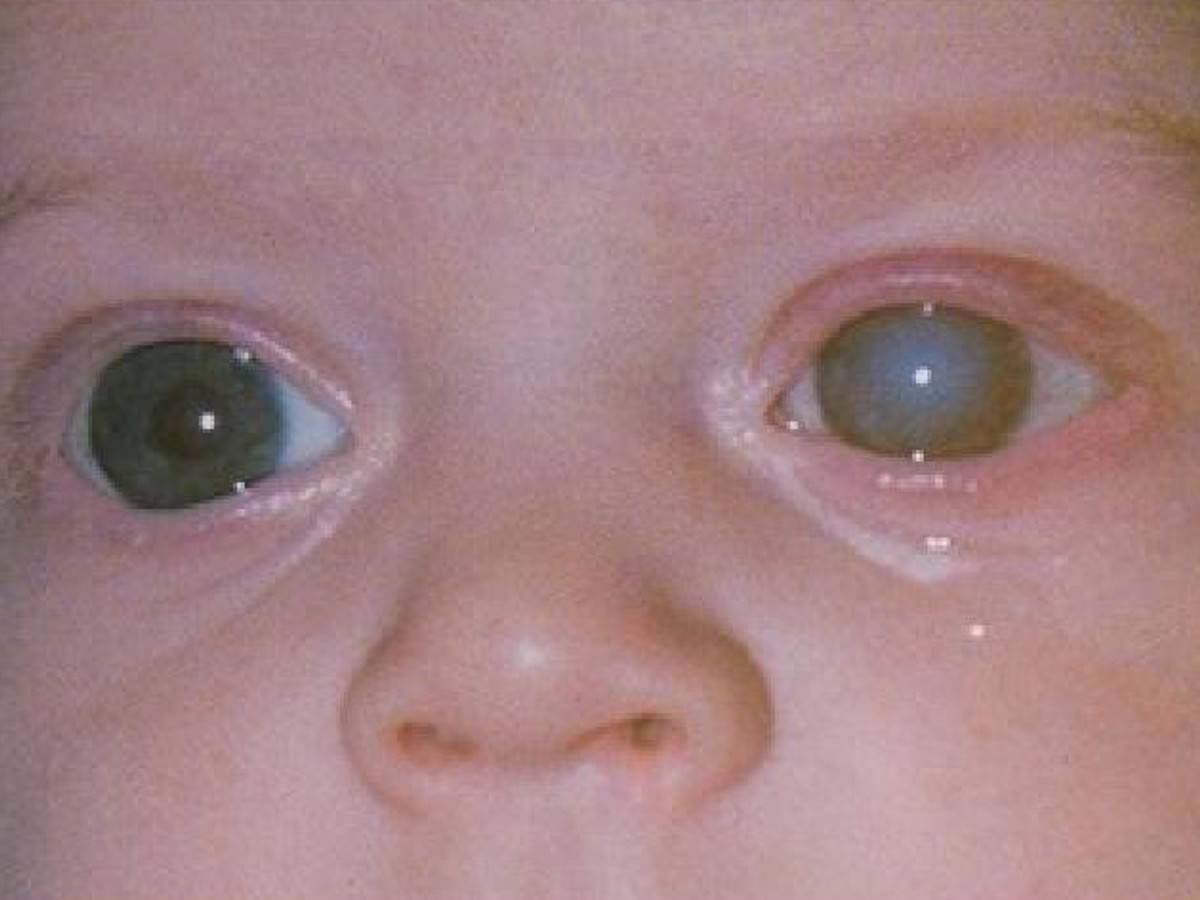
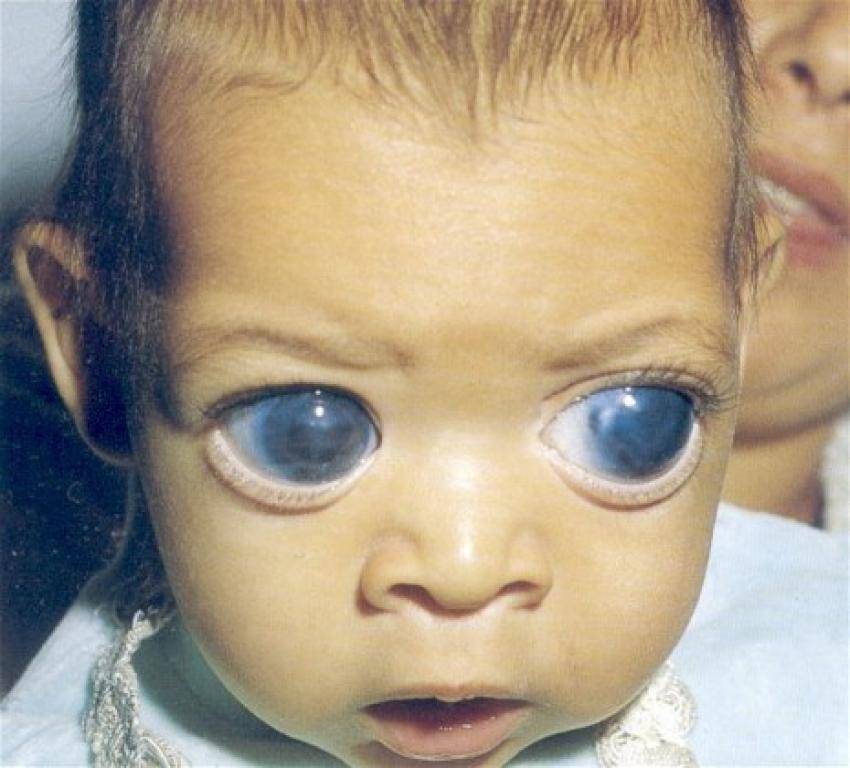
Катаракта и глаукома
У женщин пожилого возраста при катаракте существенно уменьшается прозрачность хрусталика в органе зрения и отмечается его помутнение. Главным признаком такого недуга является размытость зрения, то есть человек перестаёт чётко видеть предметы и создаётся ощущение, что они находятся за запотевшим стеклом. Кроме этого, изображения предметов могут двоиться, и нарушается их цветовосприятие. Нередко катаракта дополняется развитием такого симптома, как повышенная чувствительность к свету, которая особенно усиливается в вечернее время.
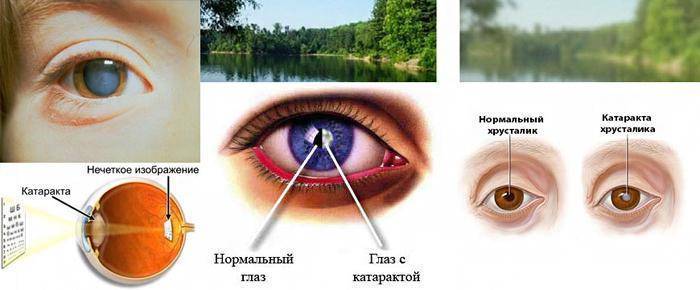
Одной из причин светобоязни считается глаукома глаза, при которой повышается внутриглазное давление по причине сбоев в оттоке жидкости. Следствием такого патологического состояния становятся различные изменения в глазных структурах, понижается острота зрения, разрушается сетчатка и страдает зрительный нерв. У взрослых преимущественно боязнь света при глаукоме дополняется возникновением таких симптомов, как тошнота, болевой синдром в глазу и головные боли.
Глазные патологии
Светобоязнь может служить признаком следующих патологий глаза:
- конъюнктивит;
- полная цветовая слепота;
- альбинизм;
- кератит;
- различные травмы глаза;
- поражение радужной оболочки.
Кроме этого, боязнь света может развиваться при проникновении инородных предметов на роговичный слой, после ожогов и при использовании слишком яркого света.
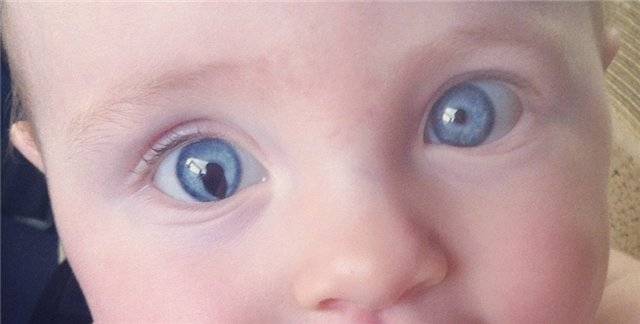
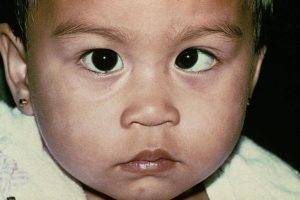
Нистагм у детей
Общие сведения
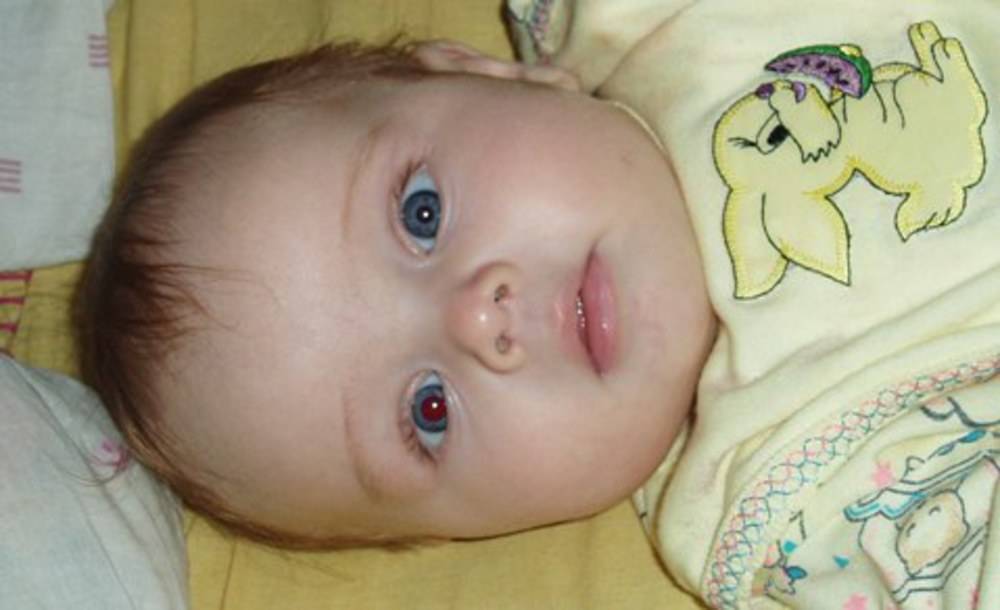
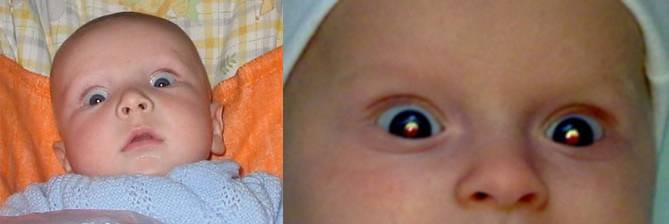
Нистагм у детей — это заболевание, которое внешне проявляется тем, что ребенок не может фиксировать взгляд, его глаза постоянно совершают непроизвольные колебательные движения, «бегают».
В норме при рождении у ребенка острота зрения еще низкая, и глазки не фиксируют объекты, «блуждают». Но к первому месяцу жизни ребенок уже может следить за игрушкой, он четко фиксирует объект.
Нистагм у детей — это заболевание, которое внешне проявляется тем, что ребенок не может фиксировать взгляд, его глаза постоянно совершают непроизвольные колебательные движения.
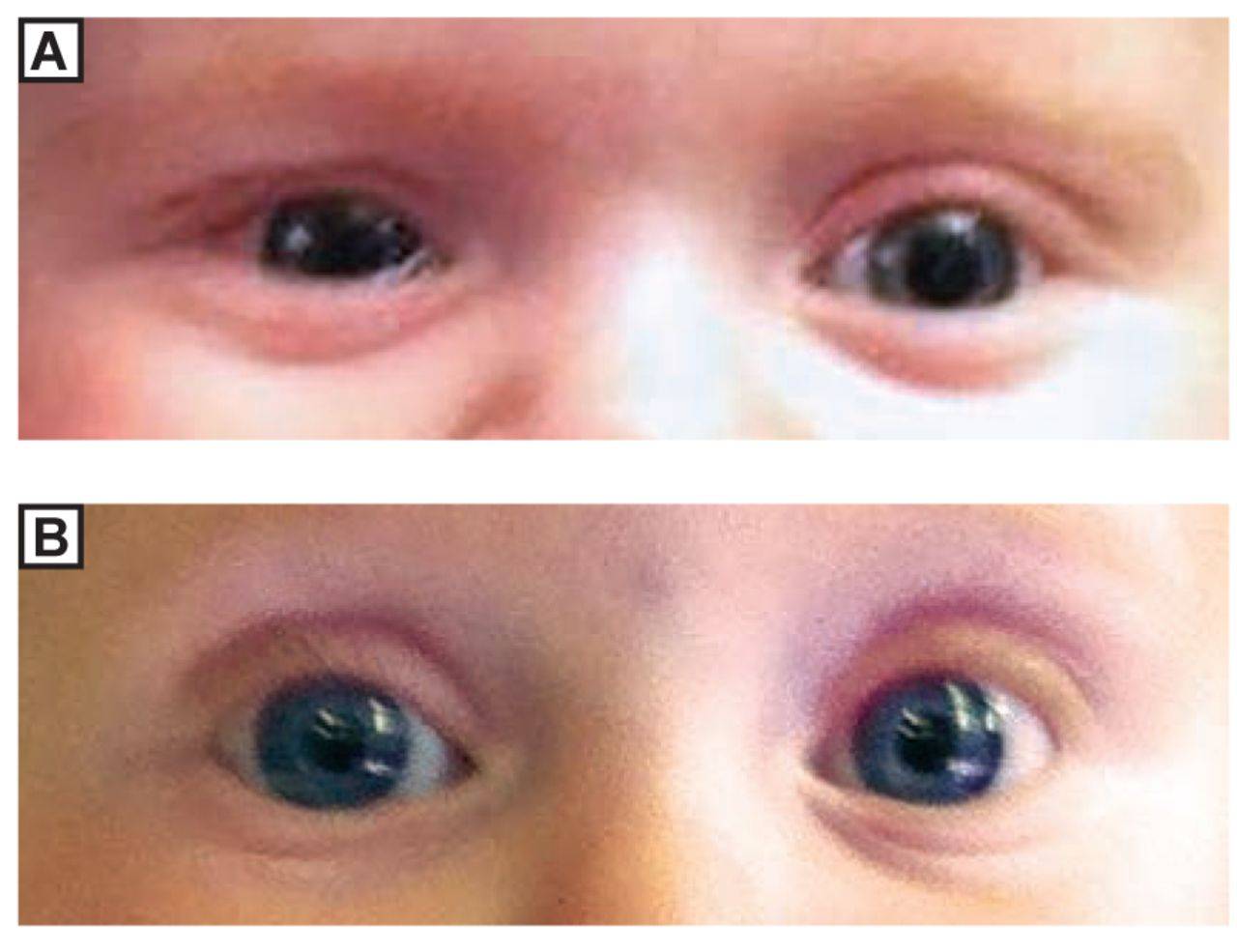
Альбинизм — это наследственное заболевание, проявляющееся уменьшением или полным отсутствием пигментации кожи, волос, глаз (глазнокожный альбинизм), или только глаз (глазной альбинизм). Дети с альбинизмом имеют белую кожу; брови, ресницы и волосы совершенно лишены пигмента.
Из-за недостатка пигмента в сетчатке нарушаются функции её нервных клеток, кроме этого, у детей с альбинизмом изначально имеются нарушения, как в центральной области сетчатки, так и в зрительном нерве. Вследствие этого возникает детский нистагм.
Нистагм у детей практически во всех случаях сочетается как с органическими (необратимыми) изменениями в зрительной системе (частичная атрофия зрительного нерва, дистрофические изменения на глазном дне), так и с функциональными (обратимыми) нарушениями.
Важно
Функциональные нарушения при детском нистагме развиваются на фоне сопутствующей патологии, прежде всего дальнозоркости, астигматизма, миопии или косоглазия. При этих заболеваниях на глазном дне формируется размытое нечеткое изображение.. К этому добавляется постоянное движение глазных яблок и смещение изображения
В результате в высшие отделы центральной нервной системы передается нечеткая картинка, поэтому зрительные клетки коры головного мозга недостаточно развиваются и острота зрения снижается
К этому добавляется постоянное движение глазных яблок и смещение изображения. В результате в высшие отделы центральной нервной системы передается нечеткая картинка, поэтому зрительные клетки коры головного мозга недостаточно развиваются и острота зрения снижается.
Методы лечения
Лечение нистагма у детей может быть начато только после всестороннего обследования. Помимо обследования у детского офтальмолога обязательна консультация невропатолога. При необходимости невропатологом назначаются дополнительные исследования (ЭЭГ, Эхо-ЭГ, МРТ).
Это необходимо для оценки функций центральной нервной системы.
Обследование у офтальмолога включает в себя как исследование основных зрительных функций (острота зрения, состояние оптических сред, глазного дна, зрительного нерва, исследование глазодвигательного аппарата), так и более глубокие электрофизиологические исследования (ЭФИ).
При наличии сопутствующей рефракционной патологии (дальнозоркости, близорукости, астигматизма) ребенку назначаются очки. Однако одного ношения очков при лечении детского нистагма недостаточно.
Необходимо комплексное лечение нистагма у детей, включающее методы консервативного и хирургического лечения детского нистагма. Консервативное аппаратное лечение нистагма у детей направлено на повышение остроты зрения. Оно проводится курсами по 2-3 недели, несколько раз в год.
Лечение детского нистагма заключается в различных методах стимуляции зрительной системы. Для его проведения необходимо разрешение от невропатолога.
Важно
Помимо консервативных методов лечения нистагма у детей существуют хирургические методы лечения детского нистагма.
Операции при лечении нистагма у детей направлены на уменьшение амплитуды и частоты колебательных движений глаз. Хирургическое лечение детского нистагма проводится как этап комплексного лечения этой патологии.
Ребенок с нистагмом должен находиться под наблюдением врача до тех пор, пока идут процессы активного роста и развития, т.е. до 14 — 15 лет. При своевременно начатом лечении нистагма у детей в большинстве случаев удается повысить остроту зрения и уменьшить его амплитуду.
При нистагме из-за постоянных колебательных движений глаз у детей понижается зрение, и это оказывает серьезное влияние на формирование всей зрительной системы ребенка.
Поэтому лечение должно быть начато как можно раньше для предупреждения дальнейшего снижения остроты зрения.
Так как зрительная система ребенка находится в постоянном развитии, у детей младшего возраста все применяемые методы лечения более эффективны.
Диагностика
Диагностические мероприятия начинаются с визуального осмотра. Ввиду наличия у патологии ряда отличительных особенностей опытный врач сможет безошибочно выявить ее, направив пациента на прохождение аппаратной и лабораторной диагностики. Основными методиками в данном случае являются:
- Анализы крови и мочи.
- Консультация офтальмолога, позволяющая определить остроту зрения и исследовать глазное дно.
- Осмотр невропатолога.
- Люмбальная пункция с последующим изучением состава ликвора.
При определении данного заболевания используются следующие методики инструментальной диагностики:
- УЗИ. Позволяет исследовать мозг без облучения. Выполняется новорожденным с целью исследования мозговых структур и анатомических образований. Данная методика является безопасной, не вызывает боли, а потому ее нередко выполняют несколько раз подряд.
- Рентгенография черепа. Необходима для оценки состояния черепных костей. Это не самая информативная процедура, но рентген может оказаться незаменимым в ряде случаев. Он помогает выбрать тактику лечения и контролировать эффективность проводимой терапии.
- Допплерография. Это высокоинформативный метод, позволяющий исследовать мозговые сосуды и оценить скорость кровотока. Допплерография абсолютно безопасна для здоровья пациента.
- МРТ и КТ. Посредством этих неинвазивных методик специалистам удается выявить различные патологии ЦНС. КТ позволяет определить дефекты, переломы и новообразования, локализованные в костной ткани. При этом методика не предназначена для выявления сосудистых заболеваний. Также она бесполезна для исследования мозговых тканей. Для этого применяется МРТ.
- Реоэнцефалография. Процедура для исследования состояния сосудов мозга. Ввиду переполнения сосудов кровью происходит снижение электрического сопротивления тканей, что и способен зарегистрировать реограф.
- Электроэнцефалография. Данная методика позволяет выявить наличие опухолей, эпилепсий, постинсультных состояний и энцефалопатий. Используя электроды, электроэнцефалография позволяет получать данные об электрической активности мозга.
Принимая во внимание результаты комплексного исследования, специалист разрабатывает индивидуальный курс терапии. Ее длительность и интенсивность зависит от степени запущенности заболевания и характера осложнений