Лечение народными средствами
Вылечить глаукоматозную экскавацию ДЗН народными средствами невозможно. Однако в сочетании с медикаментозными препаратами или хирургической терапией нетрадиционное лечение может помочь сохранить здоровье глаз и предотвратить возникновение осложнений. Наибольшей популярностью пользуются такие рецепты:
- В равных соотношениях смешайте сок свежего укропа с медом, дайте настояться 24 часа. Закапывайте по 2 капли 1 раз в день в каждый глаз.
- Разведите мумие в стакане воды и принимайте полученное средство утром и вечером в течение 20 дней.
- Мелко нарезанную ряску (10 г) залейте 250 мл водки. Дайте настояться 4 дня, после чего принимать внутрь из расчета 20 капель на 3 столовые ложки воды 3 раза в день.
Перед применением любых народных средств следует проконсультироваться с врачом.
Подготовка к рефрактометрии
Чем опасен острый приступ глаукомы
Потеря зрения при глаукоме может быть резкой, в результате острого приступа. Приступы глаукомы всегда внезапные. Они возникают после физического или психического перенапряжения (переохлаждение, переутомление, нервное потрясение). Во время приступа пациенты жалуются на сильные боли в глазу, иррадиирущее в голову и челюсть. Нередко приступ сопровождается рвотой.
Пациентов в таком состоянии нужно госпитализировать и провести схему лечения, расписанную поминутно
Не каждый врач может правильно диагностировать острый приступ глаукомы, но это принципиально важно. Нередко приступ глаукомы путают с острым иритом, при котором показано закапывание атропина
Однако при глаукоме атропин еще сильнее повышает внутриглазное давление.
Исход приступа зависит от своевременности и правильности лечения, а также от стадии глаукомы. Даже первый приступ может закончиться безвозвратной потерей зрения. В большинстве случаев после острого приступа давление остается повышенным, болезнь принимает хронический характер.
Показания и противопоказания
Симптомы
В зависимости от того, на каком участке развивается истончение сетчатки, выделяют два вида заболевания:
- Центральная дистрофия сетчатки глаза. С этой формой заболевания офтальмологам приходится сталкиваться чаще всего. Поражается центральная часть сетчатки, при этом периферическое зрение остается в норме. Однако если не проводится адекватное лечение атрофии, пациент все равно становится неспособен управлять автомобилем, читать, писать.
- Периферическая атрофия сетчатки глаза (пхрд). Изменения периферического зрения человек улавливает не сразу, обнаружить их даже с помощью специальной аппаратуры достаточно затруднительно. По этой причине такая форма патологии долгое время остается невыявленной и плохо поддается лечению.
В зависимости от локализации и степени поражений, природы происхождения, клинической картины выделяют несколько видов дистрофии сетчатки. Кроме того, атрофия сетчатки глаза может быть врожденной или приобретенной.
К приобретенным формам патологии относятся макулодистрофия, тапеторетинальная дистрофия сетчатки и хориоретинальная дистрофия сетчатки. Обычно они сопровождаются катарактой и диагностируются у людей старше 60 лет как последствие естественных возрастных изменений.
При поражениях макулы может развиться экссудативная или сухая дистрофия. Последняя считается более безопасной формой, но при экссудативной форме патологии пациенту необходим особый уход и активное врачебной вмешательство.
По наследственности чаще всего передается патология двух таких видов:
- пигментная, при которой поражаются зрительные рецепторы, отвечающие за сумеречное зрение. Если патология не лечится, со временем периферическое зрение полностью исчезает, пациент видит окружающий мир словно через узкую трубку;
- точечно-белая – эту форму заболевания достаточно легко диагностировать еще в раннем детском возрасте.
Существует также желточная дистрофия Беста, возникающая на фоне кисты. Сначала формируется киста сетчатки глаза, затем она разрывается, происходит кровоизлияние, а затем ткани рубцуются. При такой форме патологии риск разрыва сетчатки довольно высок.
А вот при решетчатой дистрофии глаза сетчатка отслаивается, но остается неповрежденной, без истончений и разрывов.
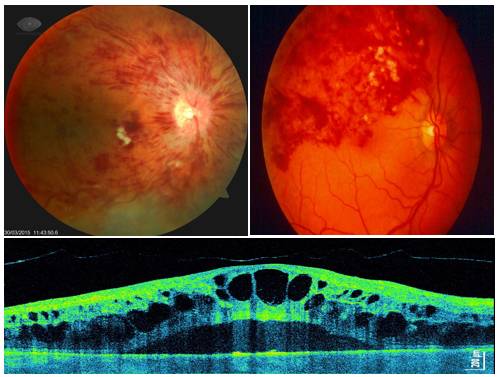
Истончение сетчатки глаза, как уже говорилось выше, развивается медленно, иногда на протяжении всей жизни, поэтому выявление патологии часто затруднено и происходит только когда уже произошел разрыв сетчатки.
Важно
Проявления заболевания напрямую связаны с его формой. При периферической атрофии сетчатки глаза часто симптомы отсутствуют, поэтому патология вообще не выявляется, если пациент не попадает на обследование к офтальмологу по другим причинам и жалобам.. Помутнение зрительной картинки, отсутствие перифрического зрения, мушки, молнии, туманные пятна перед глазами – по этим признакам можно распознать прогрессирующее заболевание
Обычно к врачу обращаются уже на запущенных стадиях заболевания, когда истощение сетчатки привело к ее разрыву. Жалобы пациента в этом случае:
Помутнение зрительной картинки, отсутствие перифрического зрения, мушки, молнии, туманные пятна перед глазами – по этим признакам можно распознать прогрессирующее заболевание. Обычно к врачу обращаются уже на запущенных стадиях заболевания, когда истощение сетчатки привело к ее разрыву. Жалобы пациента в этом случае:
- «мушки» перед глазами;
- яркие вспышки перед глазами;
- если поражается макула при такой форме болезни, как вмд – метаморфопсия или искажение прямых линий, центральная скотома или выпадение определенных участков поля зрения;
- сумеречная слепота;
- нарушенное цветовосприятие;
- помутнение зрительной картинки.
Но основным и общим симптомом независимо от вида болезни является существенное снижение зрения. Пожилые люди не должны списывать такое явление на обычную старческую близорукость, при ухудшении зрения следует обязательно обследоваться у офтальмолога, тем более, если пациент попадает в группу риска.
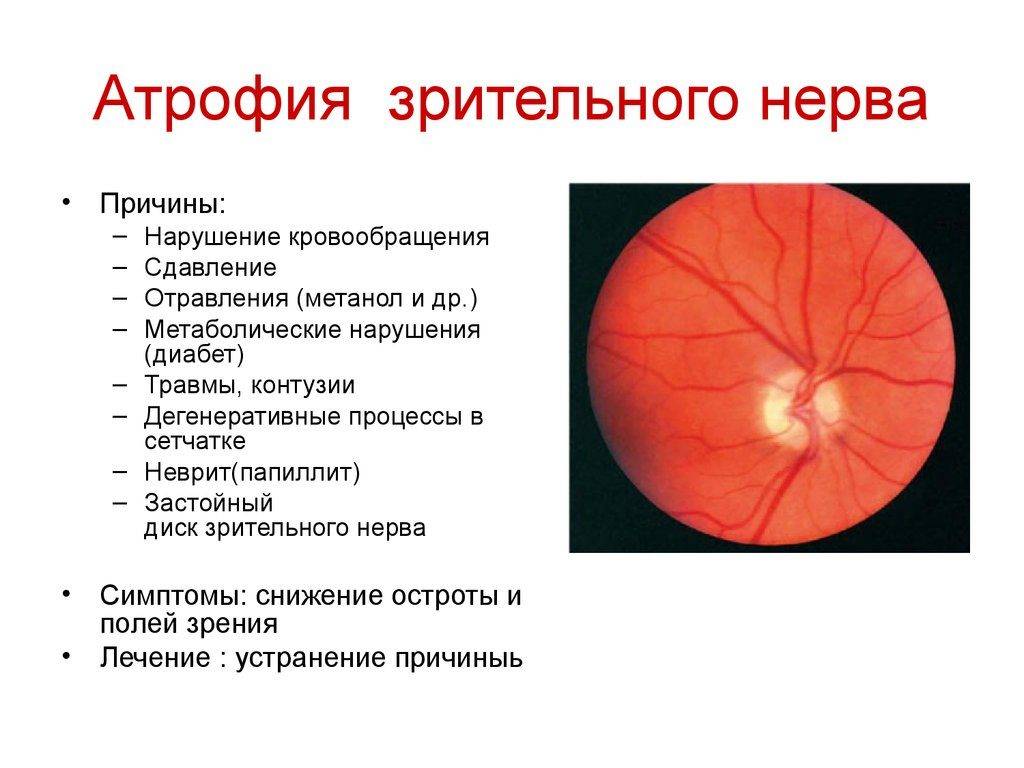
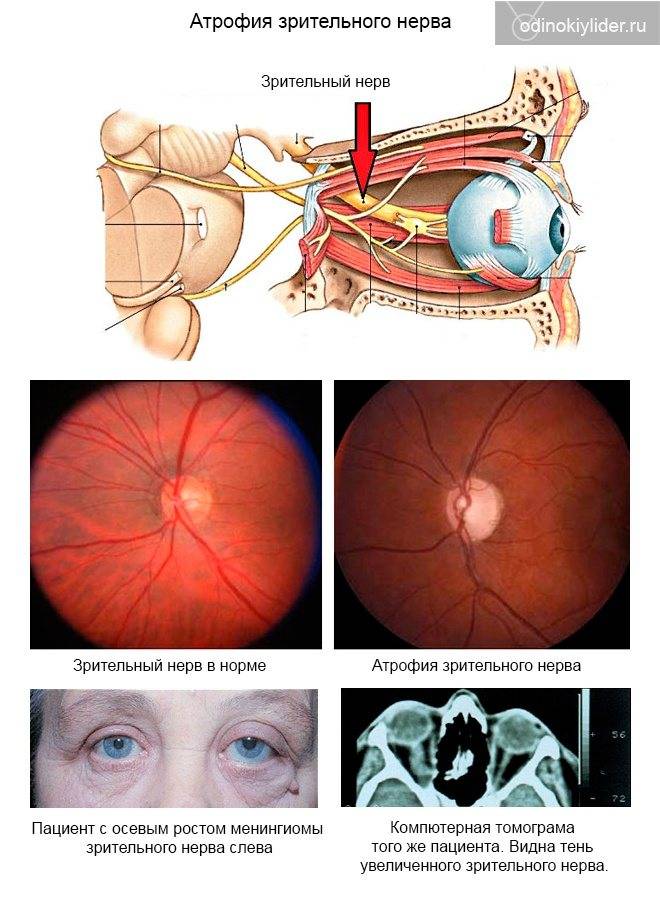
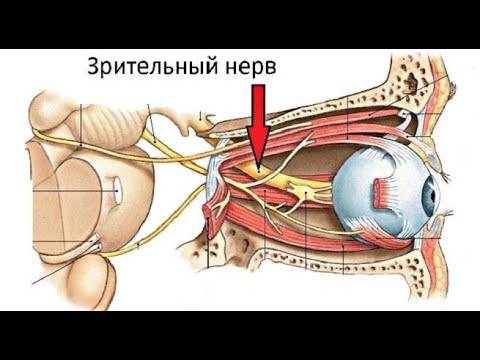
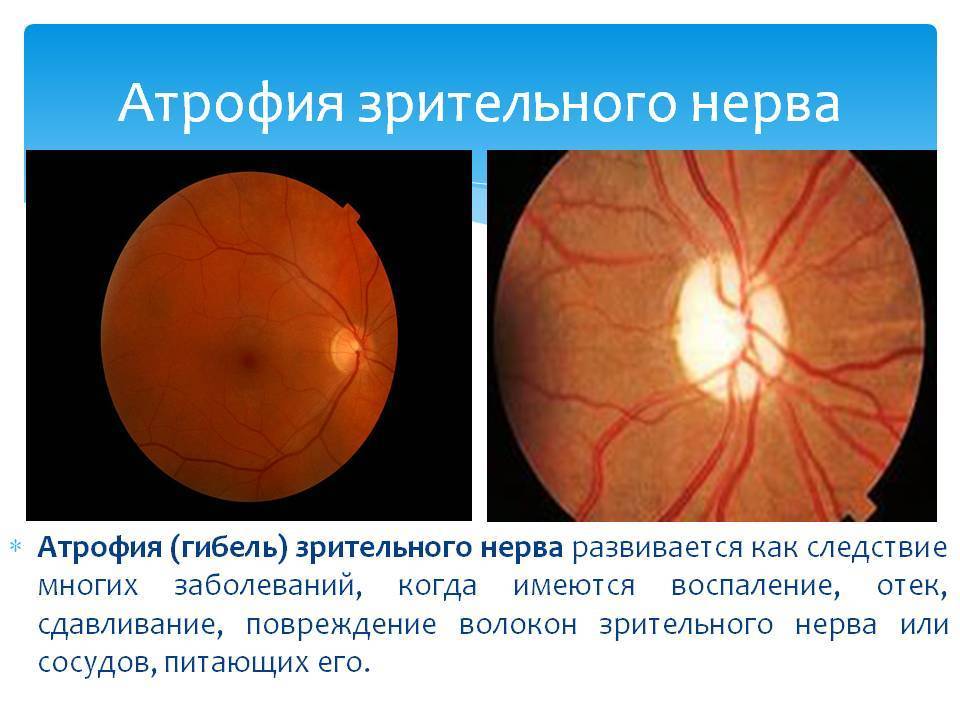
Причины атрофии зрительного нерва
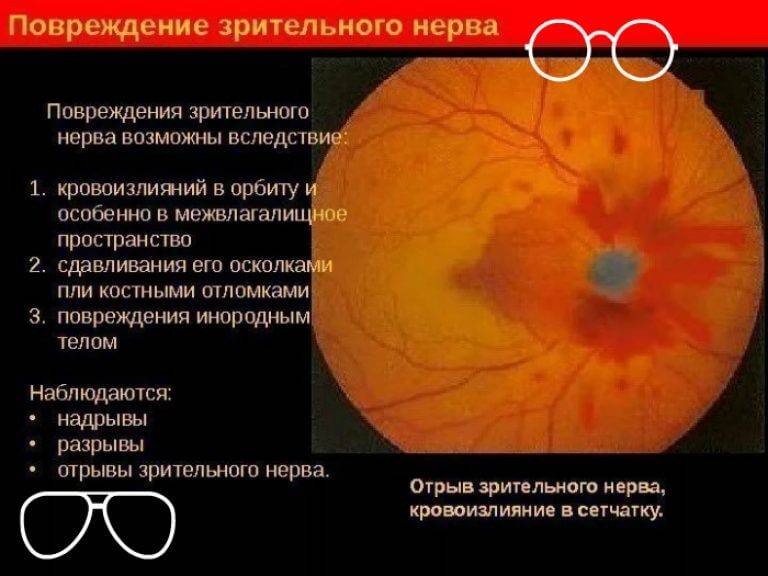
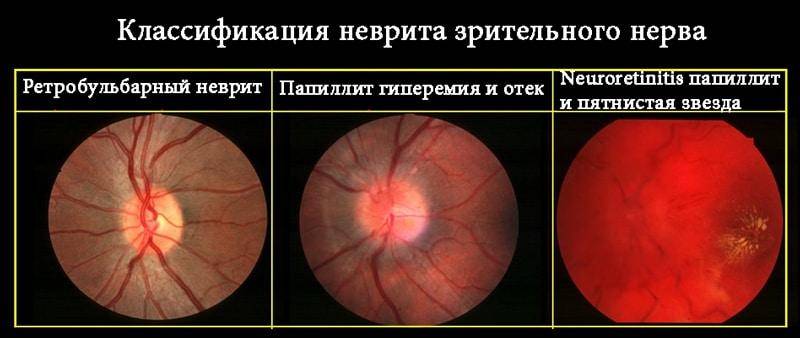
Этиологическими причинами оптической нейропатии могут быть различные хронические или острые заболевания глаз, патология центральной нервной системы, офтальмотравмы, общие интоксикации, тяжелые системные заболевания (эндокринные, аутоиммунные и т.п.).
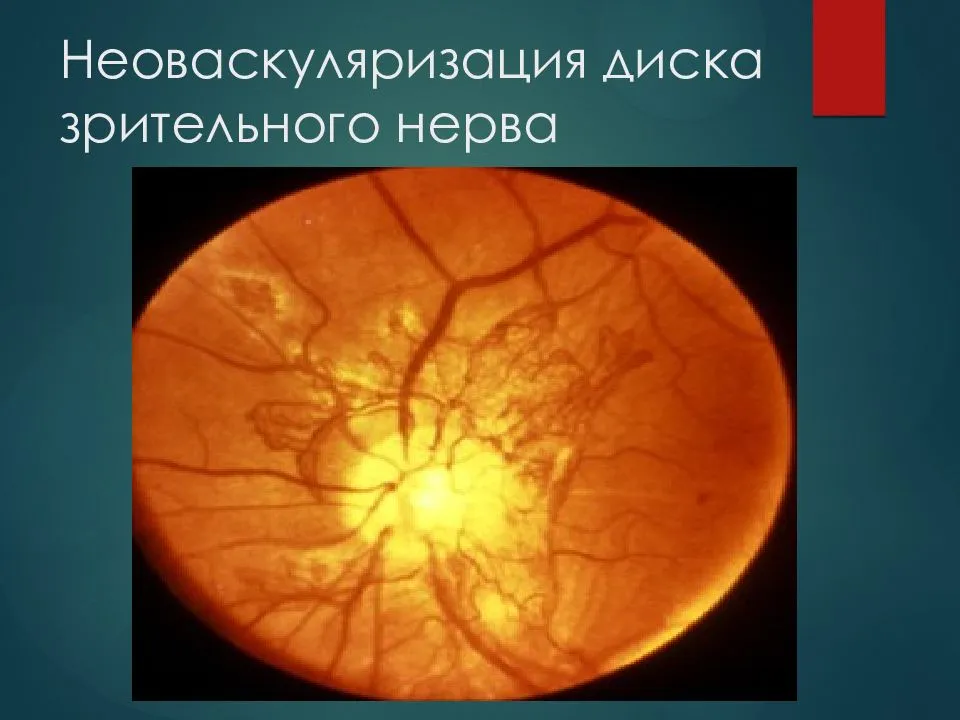
Среди собственно офтальмопатических факторов, под влиянием которых может начаться атрофия зрительного нерва, лидируют глаукома различных форм; пигментная ретинальная (сетчаточная) дистрофия; всевозможные закупорки питающих сетчатку артерий и отводящих вен (например, окклюзия ЦАС, центральной артерии сетчатки); близорукость в сильной степени; увеиты, ретиниты, невриты, орбитальные васкулиты и другие воспаления. Кроме того, зрительный нерв может вовлекаться и атрофироваться в процессе развития онкопатологии, – в частности, при первичном орбитальном раке, менингиоме или глиоме зрительного нерва, невриноме или нейрофиброме, остеосаркоме, саркоидозе.
К заболеваниям ЦНС, провоцирующим или «запускающим» атрофические процессы в зрительном нерве, относятся, в основном, опухоли гипофиза, хиазмы (сдавливающие перекресты зрительных нервов), инфекционно-воспалительные процессы мозговых оболочек (энцефалиты, менингиты, арахноидиты) и общий абсцесс головного мозга, демиелинизирующие заболевания (напр., рассеянный склероз), черепно-мозговые травмы и ранения в челюстно-лицевой области, особенно с непосредственным механическим повреждением зрительного нерва.
В некоторых случаях провоцирующим фоном и патогенной почвой оптической нейропатии становится системный атеросклероз, хроническое недоедание и истощение, авитаминозы и анемии, отравления токсическими веществами (наиболее яркими примерами могут послужить нередкие отравления метилом при употреблении суррогатных спиртных напитков, а также интоксикация никотином, инсектицидами, лекарственными препаратами), массивная кровопотеря (например, при обширных внутренних кровоизлияниях), сахарный диабет и другая эндокринопатия, красная волчанка, гранулематоз Вегенера и иные аутоиммунные расстройства.
Атрофия зрительного нерва может оказаться осложнением и исходом тяжелых инфекций, возбудителями которых в различных случаях выступают и бактерии (сифилис, туберкулезная микобактерия Коха), и вирусы (корь, краснуха, грипп, герпес, даже «обычная» аденовирусная ОРВИ), и паразиты (внутриклеточный токсоплазмоз, кишечный аскаридоз и пр.).
В некоторых случаях зрительный нерв атрофирован уже при рождении (как правило, это встречается при тяжелой хромосомной патологии с грубыми скелетными и черепными деформациями, например, при акро-, микро- и макроцефалиях, болезни Крузона и других генетически обусловленных аномалиях внутриутробного развития.
Наконец, довольно велика доля случаев (до 20%), когда непосредственные причины атрофии зрительного нерва установить не удается.
Лечение
Во время диагностики важно определить природу заболевания. Если патология зрительного нерва вторична на фоне офтальмологической болезни, то сначала необходимо устранить источник патологии
Наиболее информативный метод диагностики – офтальмоскопия. Если оптическая нейропатия была вызвана нарушением кровотока, но всегда назначают КТ или МРТ головного мозга. Последующее лечение напрямую зависит от степени поражения, сохранности зрительных функций и возраста пациента.
Аппаратное
На ранних стадиях болезни рекомендуется аппаратная терапия, благодаря которой можно восстановить иннервацию, нормализировать функции кровеносной сети. Курс процедур назначают только при отсутствии противопоказаний, часто аппаратное лечение рекомендуется в раннем возрасте при невозможности хирургического вмешательства. Наибольшую эффективность демонстрируют следующие методы:
- иглорефлексотерапия;
-
электрофорез;
- электростимуляция зрительного нерва;
- магнитотерапия;
- лечение ультразвуком.
Часто аппаратные методы назначают на фоне медикаментозной терапии, а также в качестве профилактических мер во избежание возможных осложнений.
Медикаментозное
Лечение атрофии лекарственными препаратами применяют чаще всего. Это всегда комплексная терапия, направленная на решение целого ряда задач. Выбор медикаментов должен проводить только врач на основании диагностики и возраста пациента. В рамках традиционного лечения атрофии зрительного нерва применяют следующие средства:
-
Препараты для улучшения кровоснабжения: Резерпин, Теобромин, Эуфиллин, Папаверин.
-
Антикоагулянты: Гепарин, Варфарин, Фрагмин, Тиклид.
-
Препараты для нормализации трофических процессов: Атропин, Ксантинола никотинат.
- Средства для улучшения метаболизма в нервных тканях: различные стимуляторы, иммуномодуляторы или аминокислоты.
- Витамины группы B (B2, B12 и B6);
- Мочегонные средства для нормализации внутриглазного давления.
Чаще всего препарат назначают в форме инъекций, в редких случаях для перорального приёма. В острой и прогрессирующей форме атрофии дополнительно применяют внутривенные капельницы раствора глюкозы и хлорида кальция. Ели выражено воспаление, то могут предложить глазные капли Тауфон, для чего их назначают может подробно рассказать врач-офтальмолог, так что самолечение не лучший вариант. В качестве экстренной меры применяют инъекции Дексаметазона для снижения воспаления и снятия отека в области зрительного нерва.
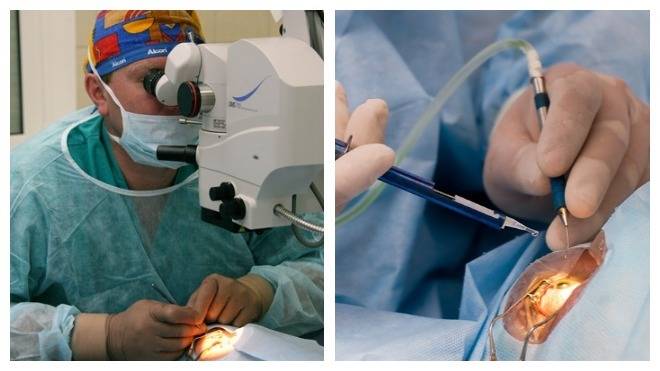
Хирургическое
При прогрессирующей форме, а также при значительной утрате зрительных функций назначают проведение хирургической операции. Сегодня в крупных офтальмологических клинках для этой цели применяют подсадку донорских зрительных волокон и пересадку склеры (искусственной или имплантированной).
Помимо этого, широко распространена практика прямой электростимуляции зрительного нерва. Однако после операции возможны осложнения, например, отслоение сетчатки, нарушение внутриглазного давления или кровотечения.
Вне зависимости от технологии операции требуется длительный реабилитационный период в стационарных условиях, а также соблюдение всех предписаний врача.
Народными средствами
Методы народной медицины малоэффективны для лечения атрофии зрительного нерва. Помимо этого, различные примочки с отварами трав могут только ухудшить общее течение болезни. При обнаружении характерных признаков следует срочно обращаться к офтальмологу для дальнейшей диагностики и лечения.
Народные средства могут выступать только в качестве профилактики, а также являются вспомогательным методом во время реабилитационного периода. Для этого рекомендуется включить в рацион питания продукты, богатые витамином А – морковь, рыба, печень трески, маргарин. В качестве профилактики любых дистрофических процессов зрительной системы полезны черника, настойка женьшеня или плодов облепихи.
Особенности лечения у детей
Чем раньше начать лечение, тем выше шансы сохранить зрительные функции впоследствии. В зависимости от степени поражения назначают хирургическую операцию (с 2 лет), но чаще используют лекарственные препараты.
Большую эффективность для лечения у детей демонстрирует ирригационная терапия, во время которой доза активного вещества дробится. Введение препарата производят путем введения катетера, установленного в ретробульбарное пространство в нижнем углу орбиты. У совсем маленьких детей процедуру проводят под местной анестезией. Продолжительность лечения составляет от 5 до 10 дней, регулярность процедур зависит от клинической картины, обычно это 5-6 инъекций в сутки.
Глаукома в старости
Большая часть пациентов с глаукомой – люди от 45 лет. После 75 лет у каждого четвертого человека диагностируют глаукому, катаракта и макулодистрофию. Эти состояния развиваются вследствие старения, когда повреждается радужка и цилиарное тело. У людей пожилого возраста обычно диагностируют открытоугольную форму заболевания с полной потерей периферического зрения.
Главная особенность болезни – постепенное развитие – присуща и старческой глаукоме. Обычно давление повышается только в одном глазу, но в будущем заболевание обязательно затрагивает и второй.
Признаки глаукомы у пожилого человека:
- цветные круги в поле зрения при взгляде на свет;
- появление пелены перед глазами;
- ощутимое давление в зоне надбровья;
- регулярные головные боли.
У пожилых людей приступ глаукомы может проявляться в виде инфаркта миокарда, стенокардии, нейроциркуляторной дистонии. В случае приступа глаукомы человеку нужна экстренная медицинская помощь, поскольку в разы повышает риск полной атрофии зрительного нерва.
Неблагоприятные факторы при старческой глаукоме:
- атеросклероз;
- сахарный диабет (2 тип);
- гипертония;
- шейный остеохондроз;
- катаракта;
- варикоз;
- нарушение работы ЖКТ;
- вредные привычки.
Эти факторы могут способствовать прогрессированию глаукомы. Об ухудшении состояния будет говорить стремительное ухудшение зрения. К тому же сопутствующие заболевания усложняют диагностику глаукомы.
У пожилых людей быстро прогрессирующая глаукома опасна тем, что при любом физическом или психоэмоциональном напряжении возможен приступ. Он сопровождается сильной болью в глазу, которая распространяется на голову. Происходит резкое ухудшение зрения, человек чувствует слабость, усиливается потливость.
Как лечат атрофию зрительного нерва
Схема лечения каждого пациента с оптической нейропатией всегда индивидуальна. Врачу нужно получить всю информацию о болезни, чтобы составить эффективный план. Людям с атрофией требуется срочная госпитализация, другие способны поддерживать амбулаторное лечение. Необходимость операции зависит от причин АЗН и симптоматики. Любая терапия будет неэффективной при ослаблении зрения до 0,01 единицы и ниже.
Начинать лечение атрофии зрительного нерва необходимо с выявления и устранения (либо купирования) первопричины. Если повреждение черепных нервов обусловлено ростом интракраниальной опухоли, аневризмой или нестабильным черепным давлением, нужно провести нейрохирургическую операцию. Эндокринные факторы влияют на гормональный фон. Посттравматическую компрессию исправляют хирургическим путем, извлекая инородные тела, удаляя химикаты или ограничивая гематомы.
Консервативная терапия при оптической нейропатии в первую очередь направлена на торможение атрофических изменений, а также сохранение и восстановление зрения. Показаны препараты для расширения сосудистой сети и мелких сосудов, уменьшающие спазм капилляров и ускоряющие ток крови по артериям. Это позволяет снабдить все слои зрительного нерва достаточным количеством питательных веществ и кислорода.
Сосудистая терапия при АЗН
- внутривенно 1 мл никотиновой кислоты 1%, глюкозу 10-15 суток (либо перорально по 0,05 г трижды в день после еды);
- по таблетке Никошпана три раза в день;
- внутримышечно 1-2 мл Но-шпы 2% (либо по 0,04 г перорально);
- внутримышечно 1-2 мл Дибазола 0,5-1% ежедневно (либо внутрь по 0,02 г);
- по 0,25 г Нигексина трижды в день;
- подкожно по 0,2-0,5-1 мл нитрата натрия восходящей концентрации 2-10% курсом в 30 уколов (повышать через каждые три укола).
Противоотечные средства нужны для уменьшения отечности, что помогает снизить компрессию нерва и сосудов. Антикоагулянты применяются для профилактики тромбоза, лучшим признан сосудорасширяющий и противовоспалительный Гепарин. Возможно также назначение дезагрегантов (профилактика тромбозов), нейропротекторов (защита нервных клеток), глюкокортикостероидов (борьба с воспалительными процессами).
Консервативное лечение АЗН
- Чтобы уменьшить воспаление в нервной ткани и снять отек, назначают раствор дексаметазона в глаз, внутривенно глюкозу и кальция хлорид, мочегонные внутримышечно (Фуросемид).
- Раствор нитрата стрихнина 0,1% курсом в 20-25 подкожных инъекций.
- Парабульбарные или ретробульбарные уколы Пентоксифиллина, Атропина, ксантинола никотината. Эти средства помогают ускорить ток крови и улучшить трофику нервной ткани.
- Биогенные стимуляторы (ФиБС, препараты алоэ) курсом в 30 уколов.
- Никотиновая кислота, йодид натрия 10% или Эуфиллин внутривенно.
- Витамины перорально или внутримышечно (В1, В2, В6, В12).
- Антиоксиданты (глутаминовая кислота).
- Перорально Циннаризин, Рибоксин, Пирацетам, АТФ.
- Инстилляции Пилокарпина для снижения глазного давления.
- Ноотропные препараты (Липоцеребрин).
- Средства с антикининовым эффектом (Продектин, Пармидин) при симптомах атеросклероза.
В дополнение к медикаментозным средствам назначают физиотерапию. При АЗН эффективны оксигенотерапия (применение кислорода) и гемотрансфузии (срочное переливание крови). В процессе восстановления назначают лазерные и магнитные процедуры, эффективны электрическая стимуляция и электрофорез (введение препаратов с применением электрического тока). Если нет противопоказаний, возможна иглорефлексотерапия (использование игл на активных точках тела).

Диагностика
Именно поэтому, как только появились малейшихе проблемы со зрением, необходимо будет срочно обратиться за помощью к офтальмологу, для диагностирования и своевременного лечения заболевания.
Также, в лечение, важное значение имеют и причины, спровоцировавшие развитие данного заболевания. С этой целью назначается проведение следующих исследований:
- ангиография сосудов головного мозга для того, чтобы определить в какой именно области произошло нарушение кровообращения;
- рентгенография черепа необходима для того, чтобы определить, не сдавливают ли кости черепа зрительный нерв, в результате чего может начаться его атрофия;
- анализ крови для опровержения либо подтверждения наличия инфекций, воспаления;
- МРТ (магнитно-резонансная томография), необходимо для того, чтобы не только увидеть волокна самого зрительного нерва, но и провести оценку их состояния;
- проводится офтальмологическое обследование для того, чтобы установить истинное состояние самого диска зрительного нерва.
Для того, чтобы предотвратить вероятность начала развития такого опасного глазного заболевания, в обязательном порядке, необходимо проводить своевременное лечение заболеваний, которые способны спровоцировать начало его образования. Стоит избегать возможности получения серьезных черепно-мозговых травм, а также травм глаза.
В обязательном порядке, с целью профилактики, надо проходить регулярный осмотр у онколога, для того, чтобы вовремя были диагностированы онкологические болезни мозга. Не стоит злоупотреблять разнообразными алкогольными напитками, так как это может привести к сильной интоксикации организма.
Важно
Также, с особым вниманием надо постоянно следить за собственным артериальным давлением и проходить профилактические осмотры в поликлинике. Стоит помнить, что атрофия — не всегда самостоятельное заболевание или следствие какой-либо местной патологии глаза, иногда она является симптомом серьезной, тяжелой болезни нервной системы. Именно поэтому установить ее причины как можно раньше очень важно
Именно поэтому установить ее причины как можно раньше очень важно
Стоит помнить, что атрофия — не всегда самостоятельное заболевание или следствие какой-либо местной патологии глаза, иногда она является симптомом серьезной, тяжелой болезни нервной системы
Именно поэтому установить ее причины как можно раньше очень важно
При возникновении описанных выше симптомов необходимо незамедлительно обращаться к специалистам (офтальмологу, неврологу).
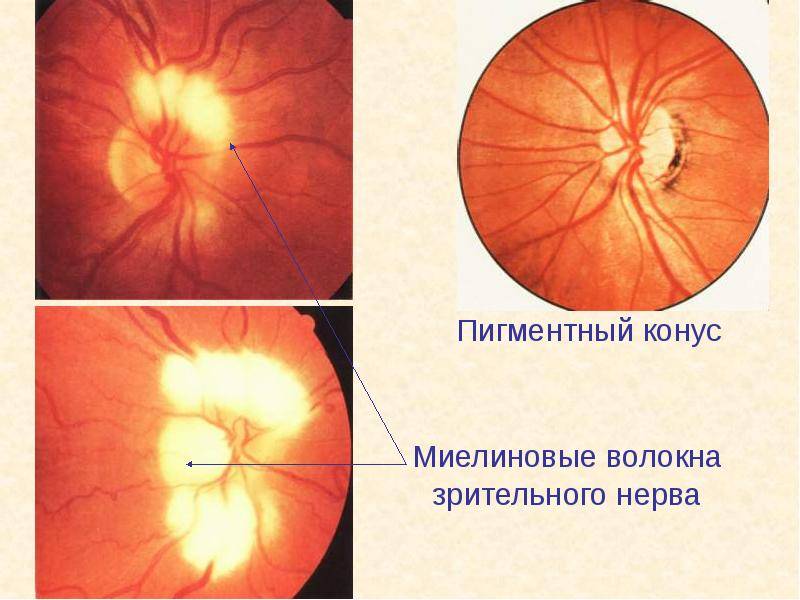
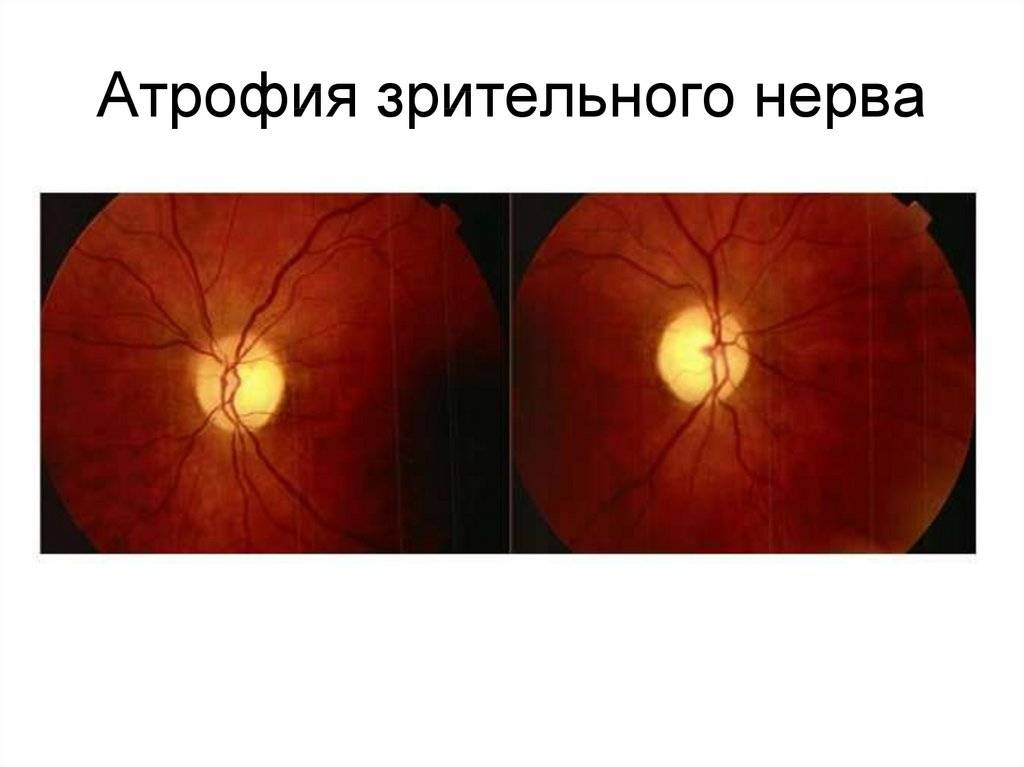
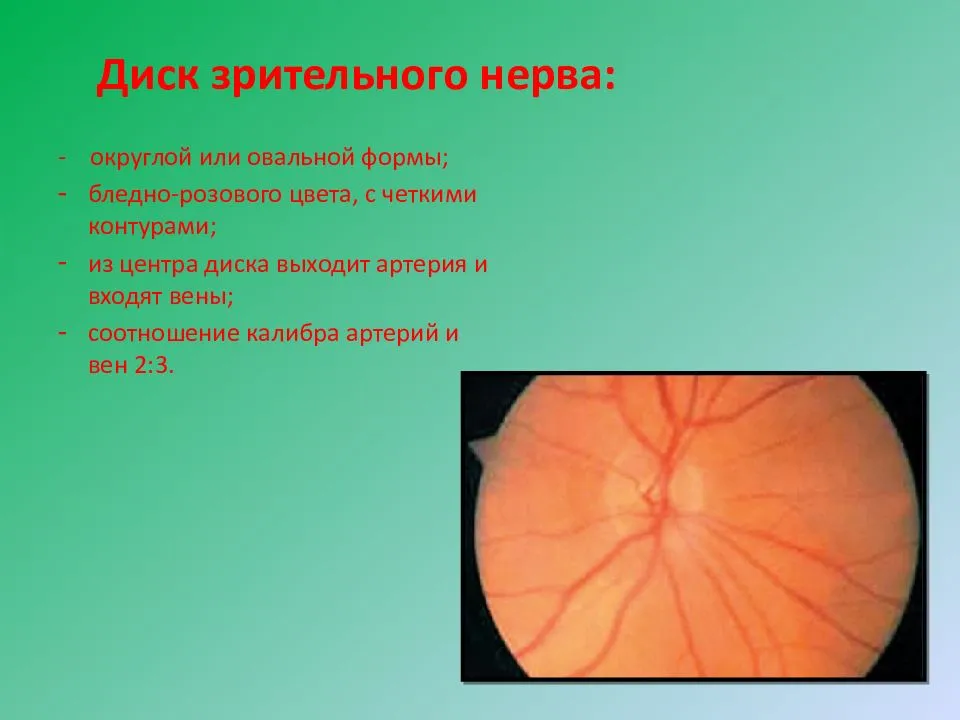
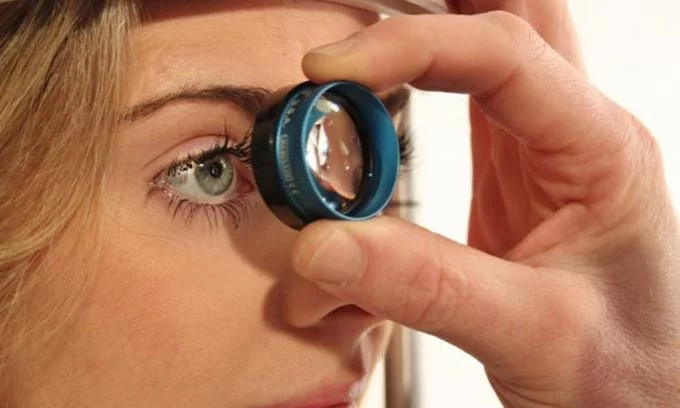
Диагностирование атрофии зрительного нерва, как правило, не вызывает затруднений. Ее основа — определение остроты и полей зрения (периметрия), а также исследование цветоощущения.
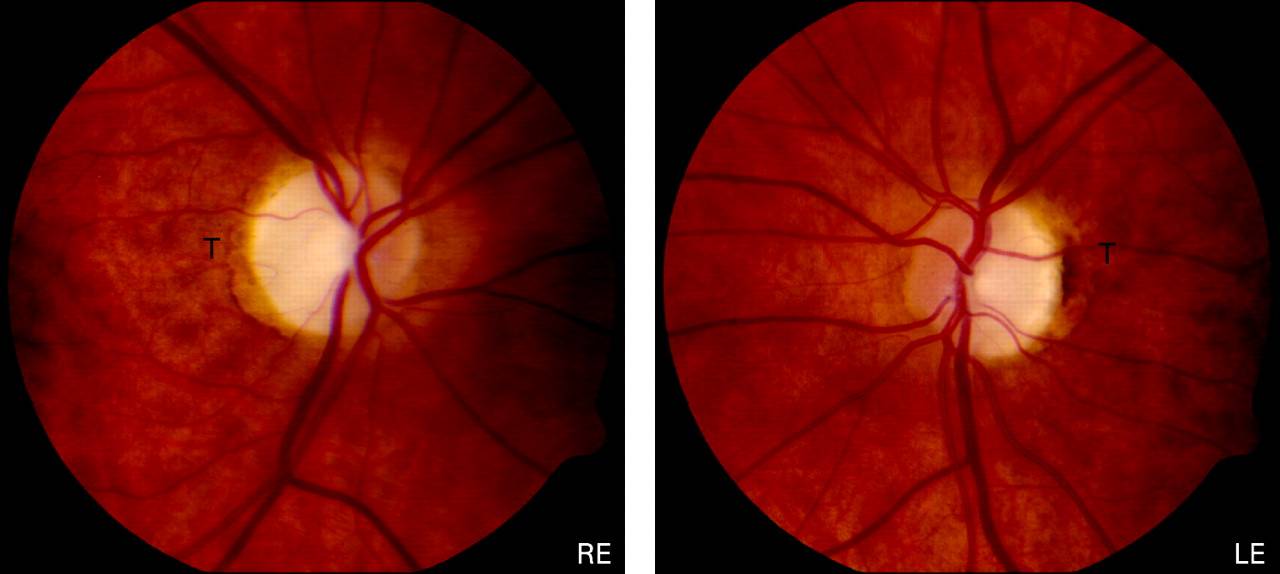
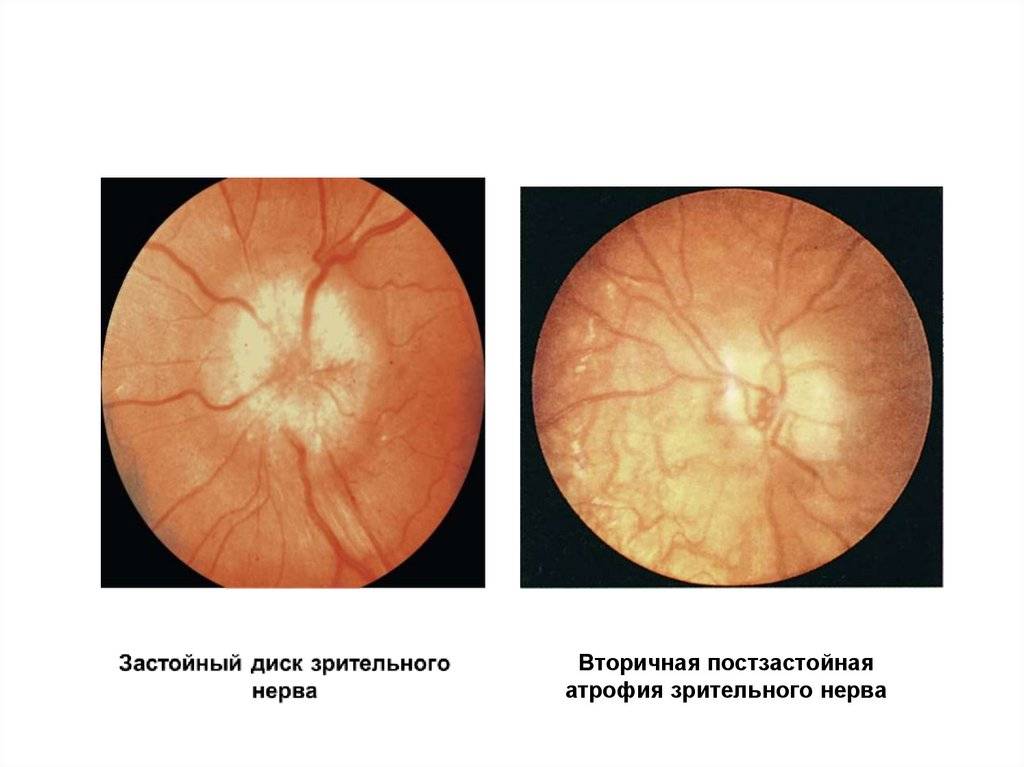
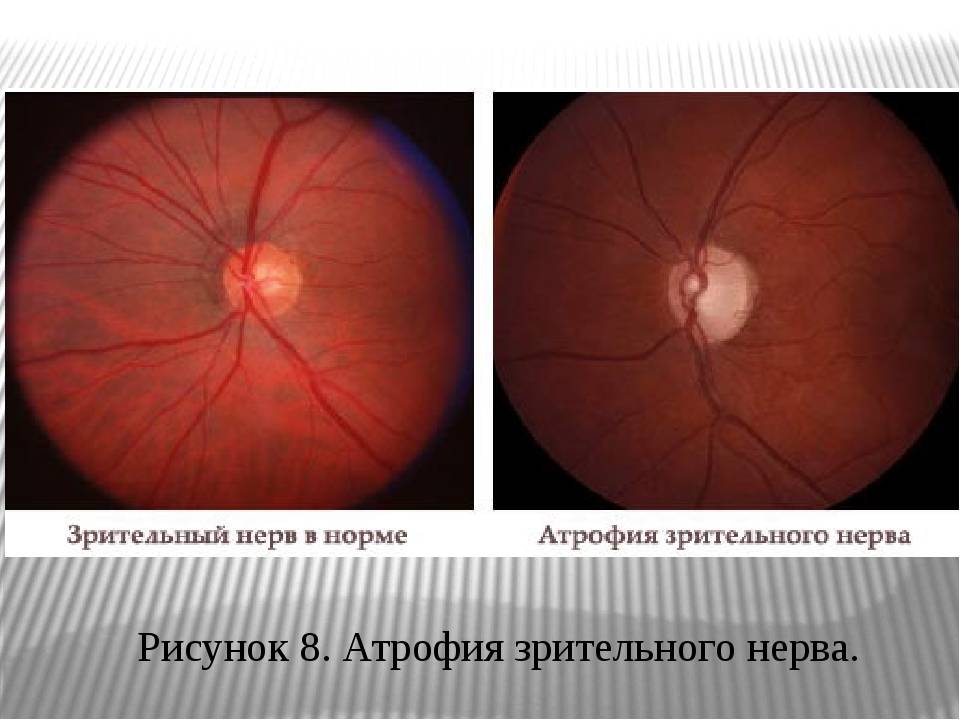
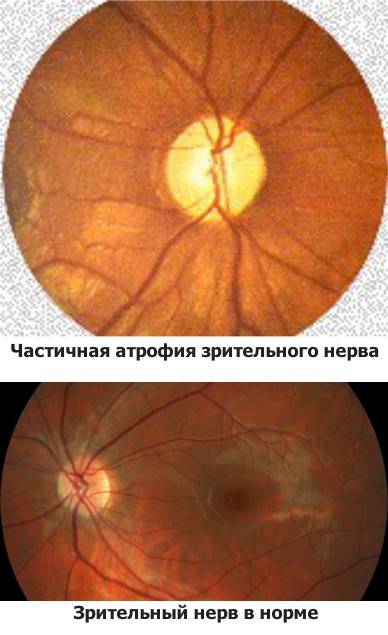
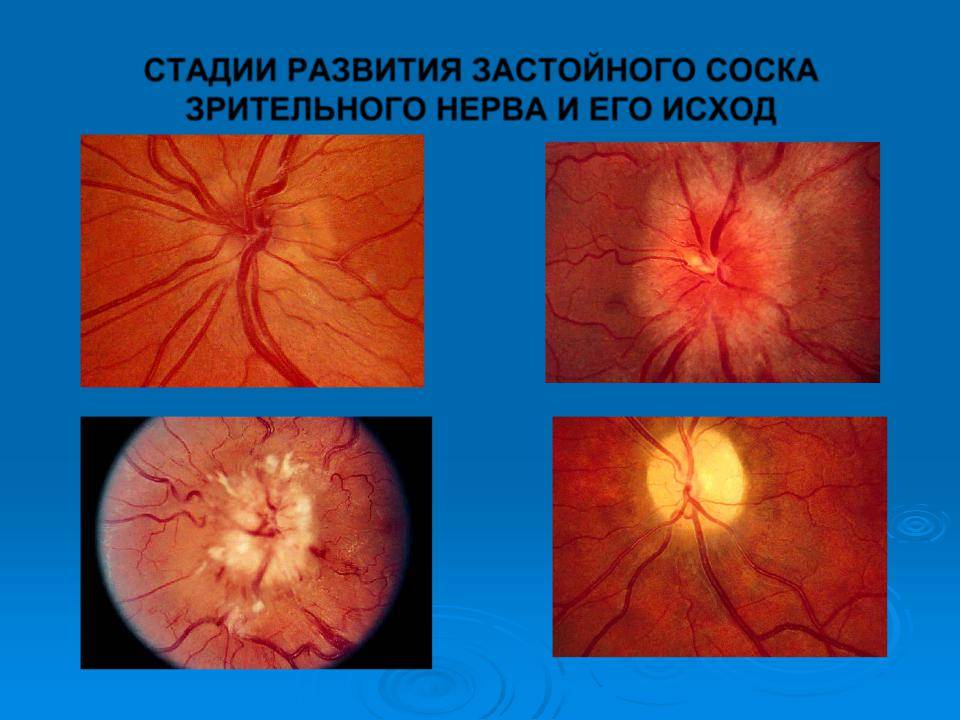
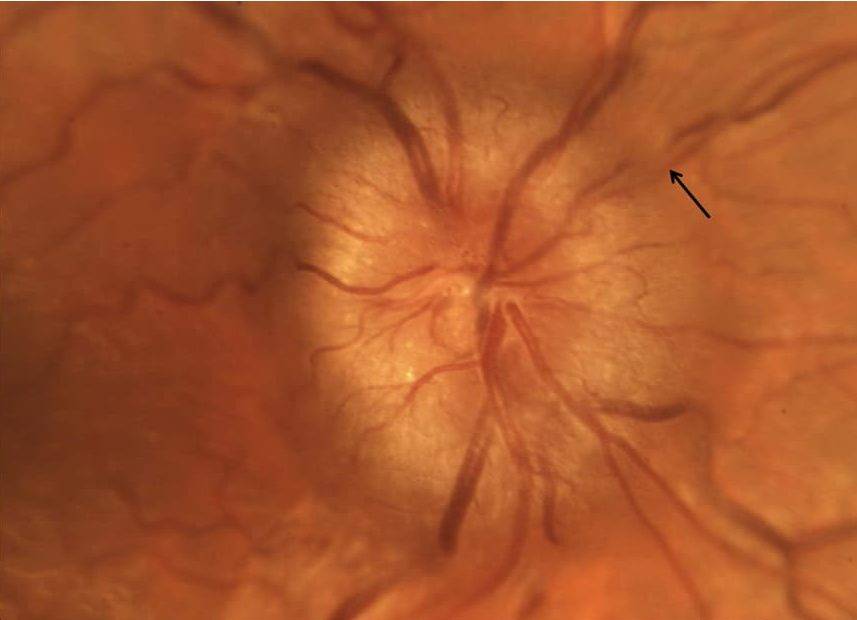
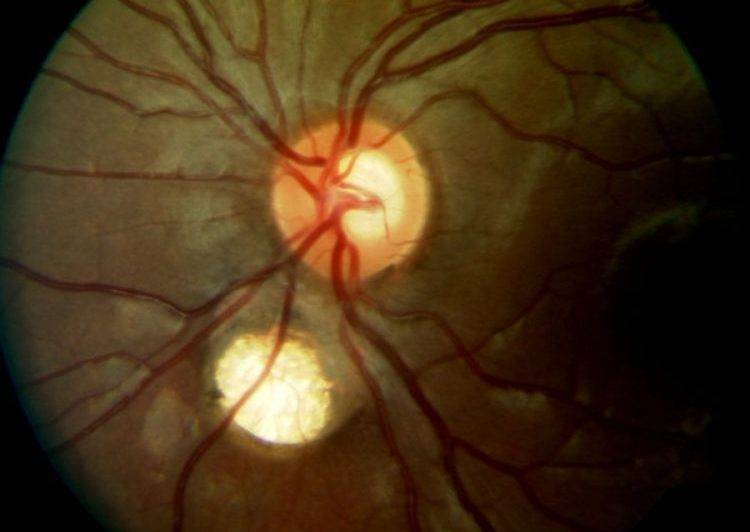
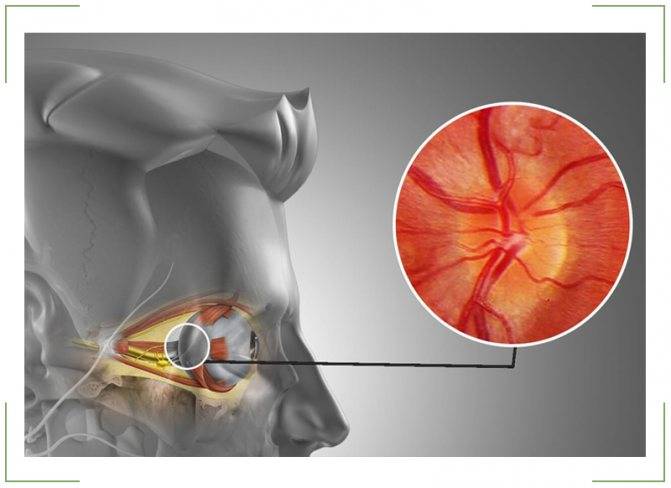
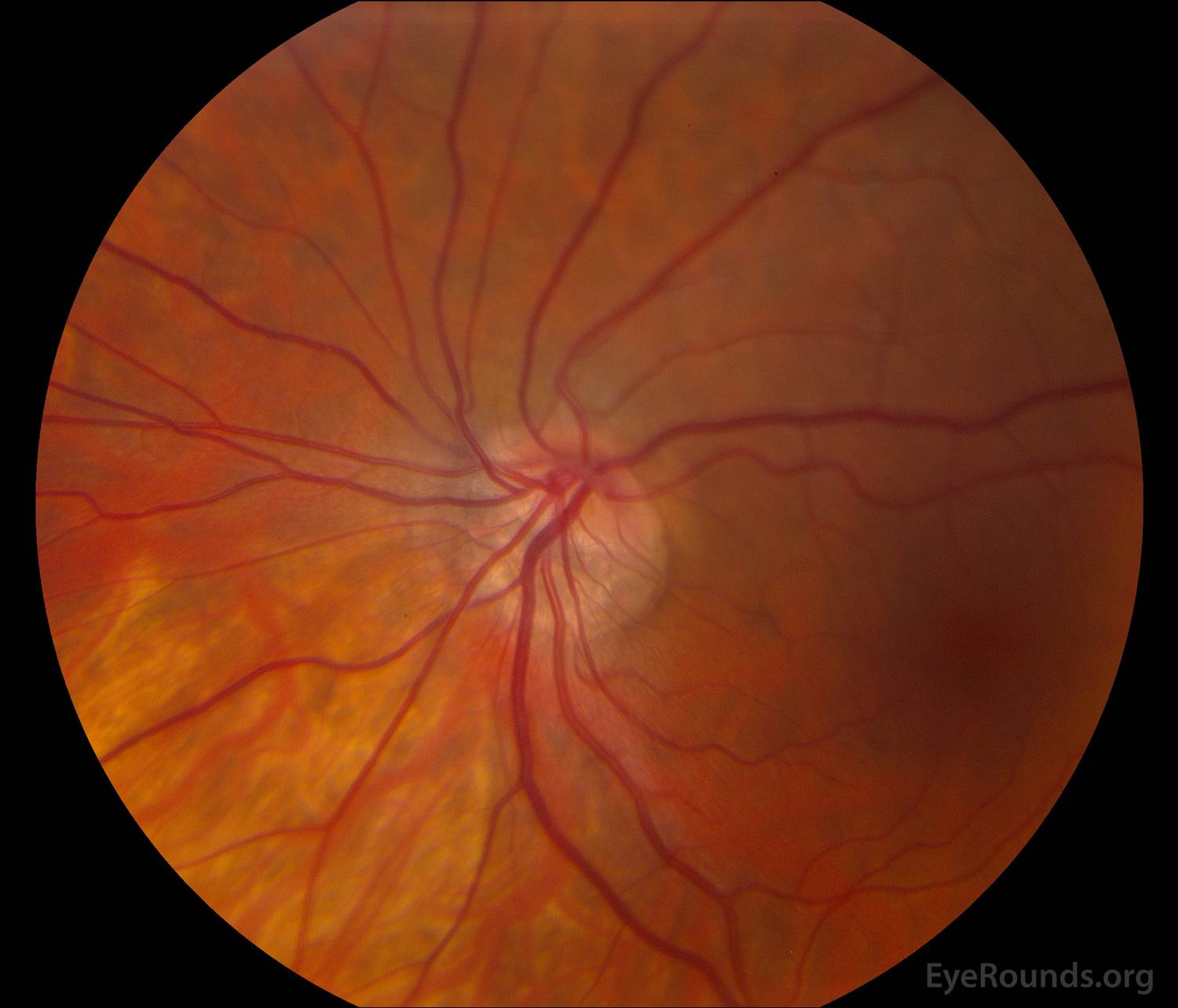
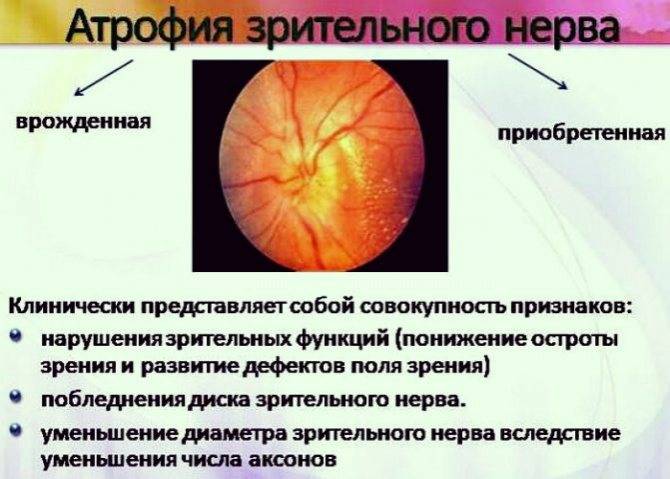
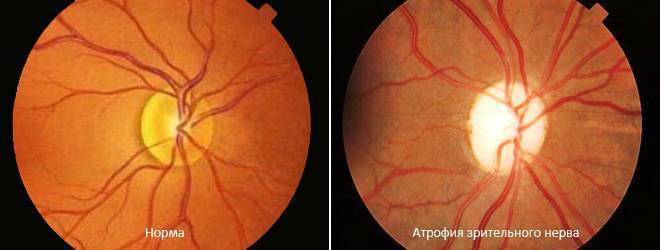
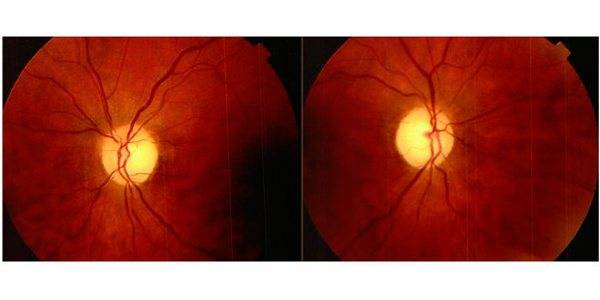
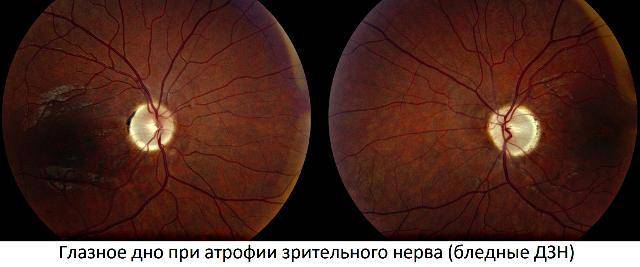
Кроме того, офтальмолог обязательно проведет офтальмоскопию, которая выявит бледность диска зрительного нерва и сужение сосудов на глазном дне, измерит внутриглазное давление.
Иногда для уточнения диагноза возникает необходимость в проведении рентгенологического обследования, компьютерной или магнитно-резонансной томографии головного мозга, электрофизиологических или флюоресценто-ангиографических методов исследования, при которых с помощью специального вещества (контраста).
Необходимую информацию несут и лабораторные исследования, включая общий анализ крови и ее биохимию, тест на сифилис, бореллиоз.
Кроме того, не обязательно, что атрофия зрительного нерва будет сопровождаться снижением остроты зрения. Поэтому окончательный диагноз может поставить только опытный офтальмолог после проведения диагностического обследования глазных структур.
Лечение АЗН
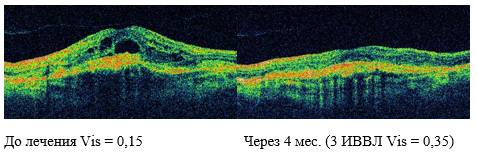
К сожалению, вылечить атрофию нерва невозможно. Однако, современная офтальмология располагает методиками, позволяющими при частичном поражении повысить остроту и расширить зрительные поля. Иногда удаётся вернуть пациенту его зрение до заболевания, но эти случаи крайне редки. При полной форме рекомендуется хирургическое вмешательство.
Добиться успешности терапии помогает точное определение причины заболевания. Её грамотное устранение даёт возможность свести к минимуму, а иногда — и предупредить дальнейшее повреждение клеток. Тактика лечения подбирается в индивидуальном порядке, в зависимости от клинической картины и показаний пациента. В случае, если точная причина не установлена или вылечить её невозможно, врач сразу же приступает к восстановлению функциональности органа зрения.
| Тактики лечения | Особенности |
|---|---|
| Восстановление оптического нерва | Приём препаратов, позволяющих восстановить обменные процессы в нейронах и стимулирующие приток крови к ним. В процессе применяют:
|
| Физиотерапия |
|
| Хирургическая | Хирургические вмешательства практикуют при наличии показаний. Их задача — улучшить зрительную функцию. Условно применяемые методики делят на две группы:
|
В клинике профессора Эскиной комплексная терапия атрофии зрительного нерва отработана до мельчайших деталей и позволяет добиться отличных результатов. Обращайтесь и сохраните зрение!