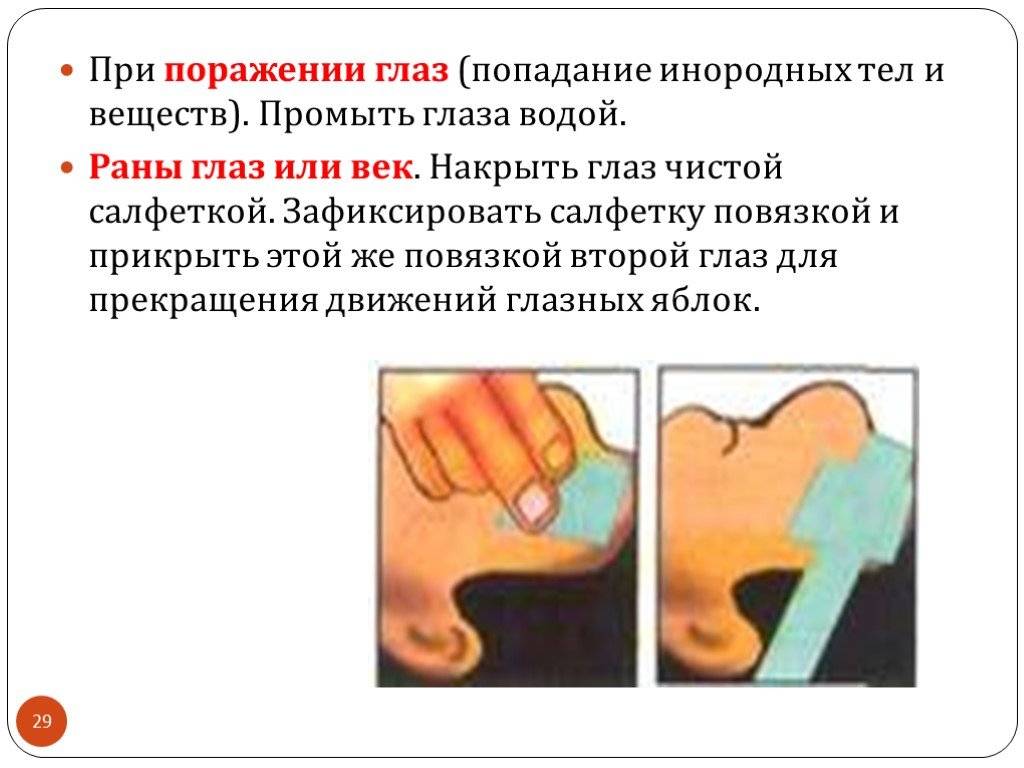
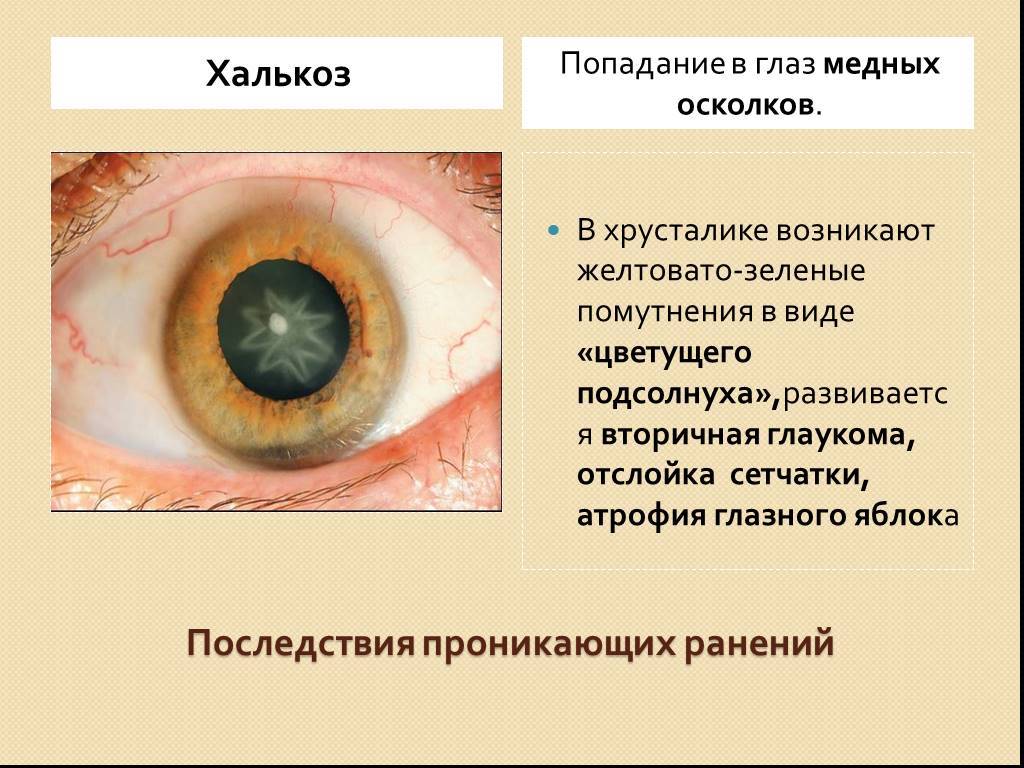
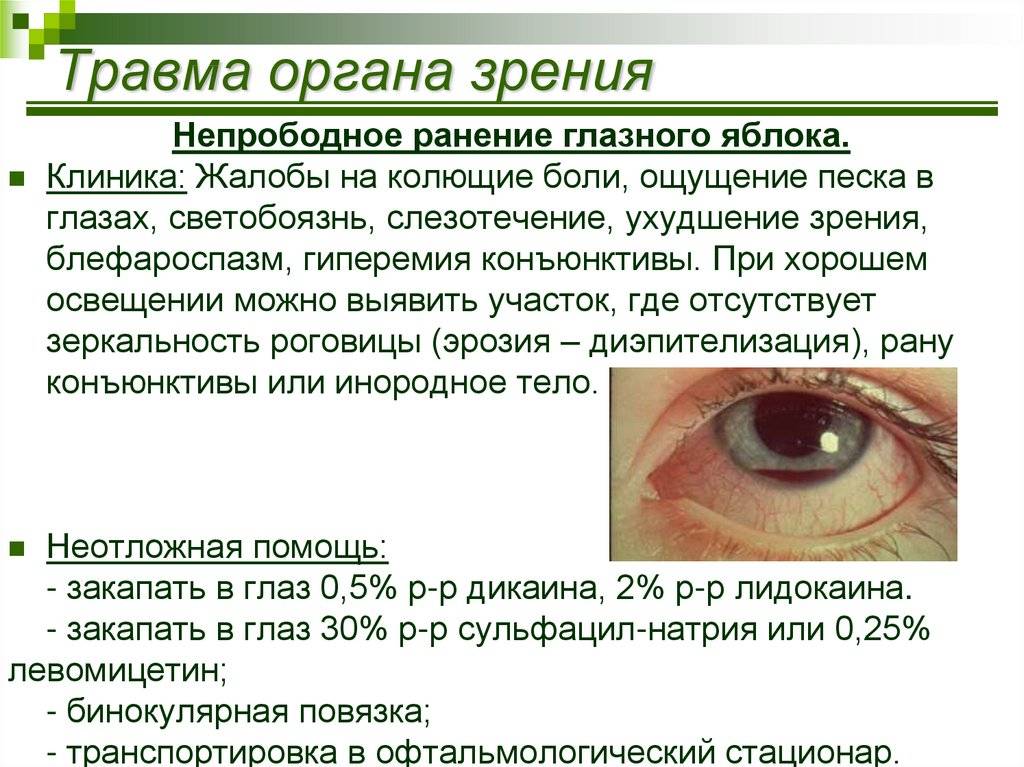
Причины рези в глазах
На появление дискомфортных ощущений в глазах, слезоточивости, рези или боли, оказывает влияние целый ряд факторов.
Среди причин могут быть вирусные и инфекционные заболевания, переутомляемость и даже нарушения работы нервной системы, что сопровождается головной болью.
Причины возникновения рези в глазах:
Переутомляемость – от длительной работы с документами или от компьютера возникают головные боли, резь в глазах и слезоточивость. Для предотвращения усталости глаз необходимо делать регулярные перерывы в работе.
Использование контактных линз или очков – неправильно подобранные оптические приборы вызывают ощущение дискомфорта и рези в глазах. Длительное ношение не подходящих по параметрам очков или линз приводит к ноющей головной боли.
Инородные тела в глазах – вызывают дискомфортные ощущения, слезоточивость и резь
Песчинки или ворсинки могут застрять под верхним веком, что может привести к травме глаза, поэтому извлекать их нужно крайне осторожно. Повышенная сухость глаз – часто встречается у людей, которые беспрерывно сидят перед экраном монитора
Постоянная концентрация на экране заставляет реже моргать, поэтому нарушается процесс естественного увлажнения глаза, что приводит к сухости и рези, возникает боль при моргании.
Повышенная чувствительность к свету – приводит к болезненным ощущениям в глазах. Чаще всего это проявляется по утрам после пробуждения и при выходе на улицу из темного помещения.
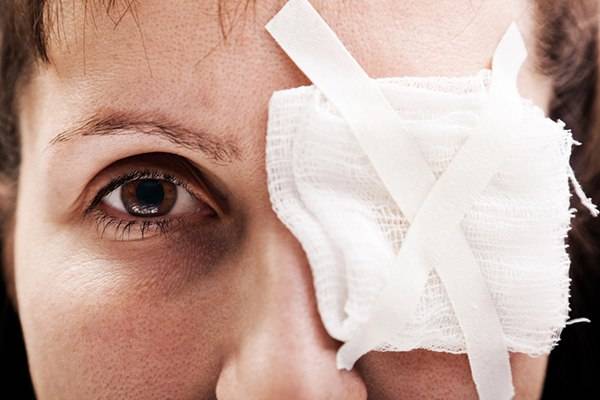
Травмы глаз, такие как ожоги (термические, химические и от ультрафиолета), ушибы и удары – приводят к самым неблагоприятным последствиям для здоровья глаз. Они сопровождаются болевыми ощущениями, слезоточивостью и покраснением. Для защиты от солнца всегда используйте специальные очки. Травму глаз можно получить и на производстве, например, после сварки. Именно поэтому не стоит пренебрегать средствами индивидуальной защиты.
Какие заболевания вызывают резь в глазах:
- Вирусы (герпес, аденовирус, корь, грипп и ОРЗ) – вызывают ощущение рези в глазах, покраснение и слезотечение. После выздоровления симптомы проходят сами собой.
- Поражения век – также приводят к появлению рези в глазах. Увеит и блефарит сопровождаются повышением чувствительности к свету и усиленным слезотечением.
- Глаукома – сопровождается болью и резью в глазах и приводит к снижению зрения. Это серьезное заболевание, состояние которого должен контролировать специалист.
- Воспалительные заболевания (конъюнктивит и кератит) – сопровождаются слезоточивостью, резями в глазах и гнойными выделениями. Часто пациенты жалуются на ощущение песка в глазах.
- Демодекоз – вызывает покраснение и резь в глазах. Этот мельчайший клещ поражает ресницы, вызывая сильнейший зуд.
- Нарушения работы нервной системы – приводят к глазным и головным болям. Воспаление тройничного нерва требует наблюдения у невролога.
- Аллергическая реакция любого происхождения – может привести к повышенному слезотечению и рези в глазах. Для определения аллергена и подбора грамотного лечения стоит обратиться к специалисту.
- Инфекционные заболевания (синусит или гайморит) – сопровождаются резью в глазах и повышенным слезотечением. При этом ощущается достаточно сильная головная боль, которая отдает в глаза.
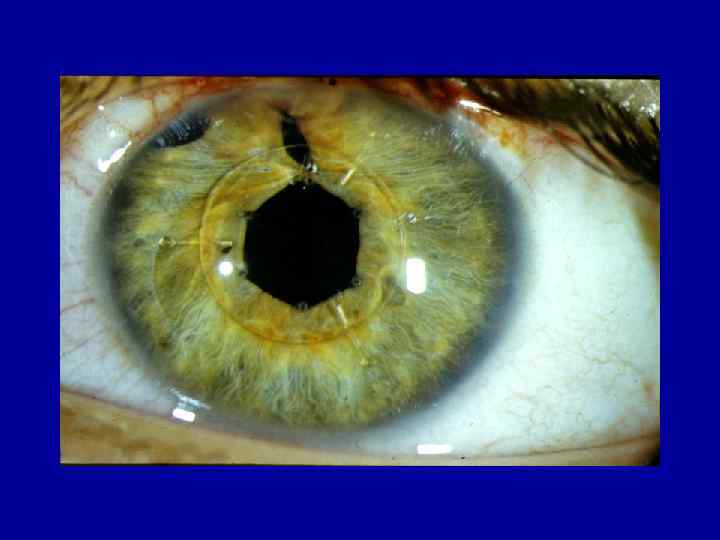
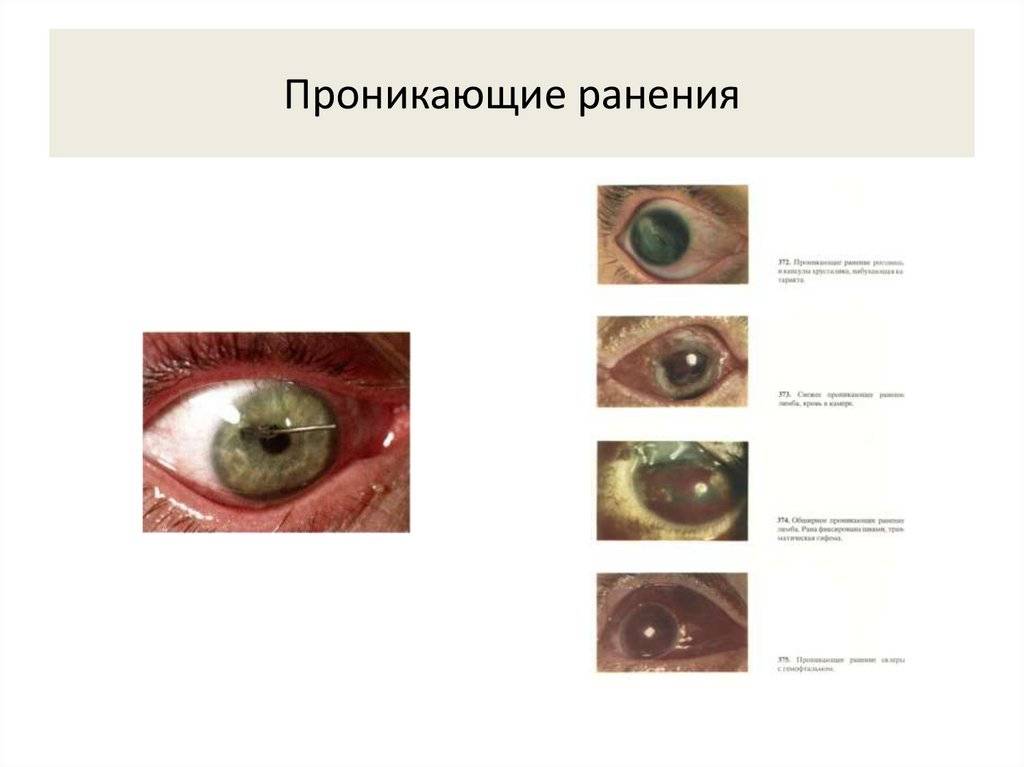
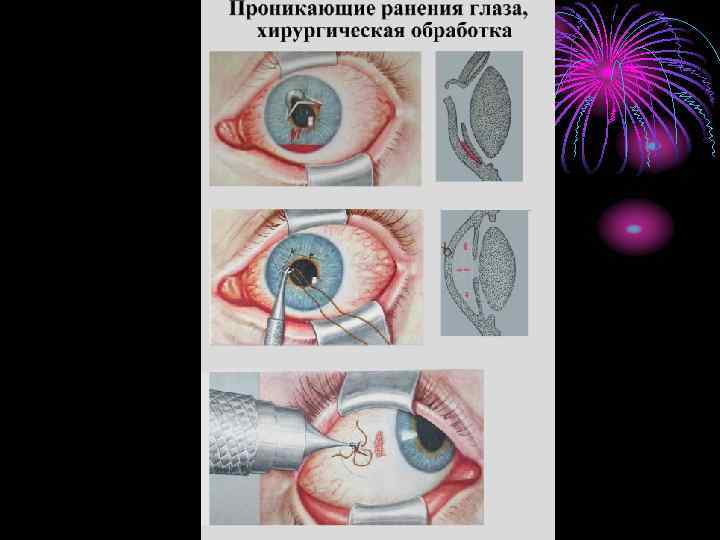
Диагностика проникающих ранений глаза
Проникающие ранения глаз диагностируют путем выявления характерных признаков
Таковые могут быть, согласно важности, абсолютными и относительными
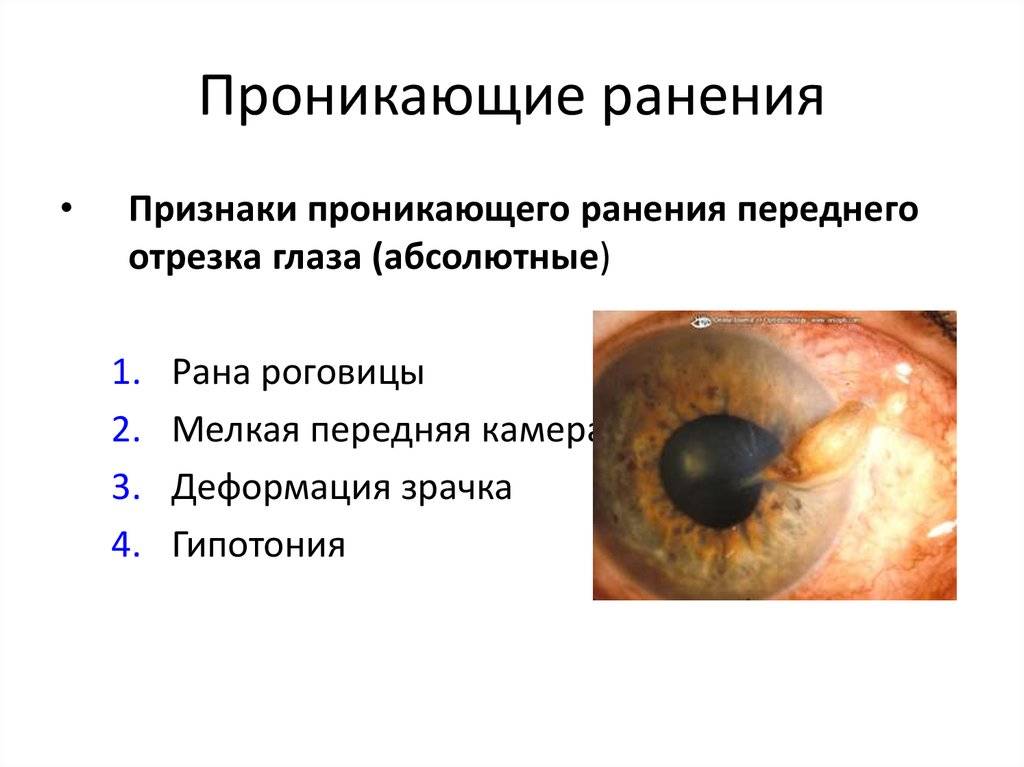
Абсолютные симптомы проникающих ранений глаза
- сквозная рана роговицы или склеры;
- присутствие инородного тела внутри глаза;
- присутствие воздуха в стекловидном теле;
- попадание в рану радужки, ресничного тела, хориоидеи и стекловидного тела;
- истечение внутриглазной жидкости сквозь роговичную рану;
- наличие раневого канала, проходящего через внутренние структуры глаза (радужку, хрусталик).
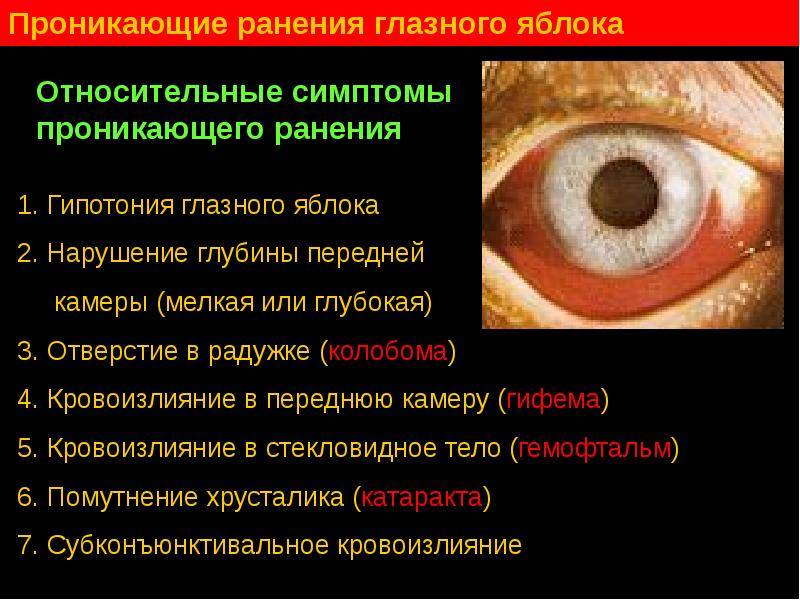
Относительные симптомы проникающих ранений глаза
- повреждение хрусталика с его смещением с места обычного положения;
- деформация формы зрачка;
- отрыв радужки от ресничного тела, полный или частичный;
- надрыв зрачкового края;
- пониженное артериальное давление;
- изменение глубины передней камеры (в зависимости от ранения склеры или роговицы);
- кровоизлияние в стекловидное тело, хориоидею, сетчатку, переднюю камеру или под конъюнктиву.
Диагноз проникающего ранения можно с уверенность ставить при выявлении любого из абсолютных признаков.
Деформация стекловидного тела
При гемофтальме распространены случаи потери остроты зрения от светоощущений до полной слепоты. Фокальное освещение и биомикроскопия помогает определить наличие за хрусталиком темно-коричневой зернистой, иногда с красноватыми сгустками массы крови, которая пропитывает стекловидное тело.
Офтальмоскопия помогает определить отсутствие рефлекса с глазного дна. Далее во время рассасывания сгустка крови можно увидеть деформацию стекловидного тела с последующим разжижением
Гемофтальм важно отличать от частичного кровоизлияния в стекловидное тело, которое быстро и полностью рассасывается
Если не начать вовремя лечить заболевания, то вскоре начнется дегенеративный процесс стекловидного тела.
Наружная и внутренняя граната (ШРУС): отличия и особенности
Итак, перед тем, как проверить ШРУСы, необходимо отдельно учитывать ряд особенностей. Первое, шарниры могут быть внутренними или наружными. Так вот, они редко выходят из строя одновременно. На деле, чаще ломается наружный ШРУС. Однако никак нельзя исключать, что проблемной не является, например, граната левая внутренняя или же правый внутренний шарнир.
При этом неопытному автолюбителю как внутренние, так и наружные ШРУСы могут показаться одинаковыми. На самом деле, они отличаются в плане конструкции, испытывают разные нагрузки, имеют различные режимы работы, а также сами признаки их неполадок несколько отличны друг от друга. Давайте разбираться.
Устройство наружного и внутреннего ШРУСа несколько отличается по причине разных режимов работы этих шарниров
Наружный ШРУС соединяется со ступицей, при этом его основной задачей является необходимость передать крутящий момент под любыми углами поворота или наклона колеса.
В свою очередь, для внутреннего шарнира важно компенсировать несоосность трансмиссии и приводного вала, тем самым частично разгружая наружный ШРУС. Параллельно внутренний шарнир обеспечивает полную «цельность» вала при условии большого хода подвески
Другими словами, именно внутренний ШРУС обеспечивает возможность приводному валу становиться немного длиннее или короче при определенных условиях.
Если сравнивать шарниры визуально, корпус внутреннего ШРУСа больше, чем наружного. За счет этого внутренняя обойма ШРУСа может перемещаться вместе с валом и шариками внутри корпуса по дорожкам. Также внутренний шарнир может поворачиваться под углом, хотя и меньшим, чем наружный шарнир. Если же рассмотреть наружный ШРУС, он жестко зафиксирован на валу и больше отвечает за возможность поворота. На некоторых авто наружная граната так прочно крепится к валу, что ее нужно срезать для снятия.
Еще добавим, что в полость шарнира закладывается особая смазка для ШРУС. Такая смазка защищает элемент от влаги и ударных нагрузок
Обратите внимание, в ШРУС нельзя закладывать смазку, неподходящую по свойствам и типу. В этом случае шарнир равных угловых скоростей быстро выйдет из строя
Также отметим, что авто с передним приводом имеют двигатель с поперечным расположением, то есть коробка смещается влево. Результат- левый вал привода будет короче правого. Так вот, более длинный правый вал не всегда бывает цельным. Встречаются варианты, когда он сделан из двух частей, которые соединены при помощи подвесной опоры (подвесной подшипник).
Отдельного внимания заслуживает и тот факт, что на некоторых авто в качестве внутреннего шарнира используется трипод, а не рассматриваемый в статье ШРУС привычного типа. В любом случае, принцип работы трипода все равно похож и принципиальных отличий нет.
Возможные осложнения
После ранений глаза и окружающих тканей могут развиться осложнения. Наиболее распространенными считаются:
- инфекционно-гнойные процессы оболочек глаза;
- развитие глаукомы, гипотонии;
- кровоизлияние у камеры глаза;
- помутнение хрусталика;
- металлозы (болезни вызванные металлами);
- отслойка сетчатки;
- полная утрата зрения.
Осложнения развиваются при прободных ранениях зрительного органа. Серьезное влияние на эффективность лечения оказывает правильное оказание первой помощи и соблюдение санитарно-гигиенических норм при обработке раны. Выполнение недопустимых действий влечет за собой значительное усугубление ситуации, развитие вторичных повреждений и длительный срок реабилитационного периода. Нет необходимости предпринимать попытки самостоятельного лечения глазных повреждений в домашних условиях. Это опасно для зрения, жизни пострадавшего человека.
Ранение зрительного органа – опасное состояние, требующее от человека следования определенных правил и инструкций. Соблюдая правила оказания первой помощи при ранении глаз или век, удается спасти зрительный орган, восстановить его функциональность, вернуть человека к полноценной жизни. Выполнение недопустимых действий негативно сказывается на состоянии больного, приводит к развитию патологически опасных явлений.
Статья проверена редакцией
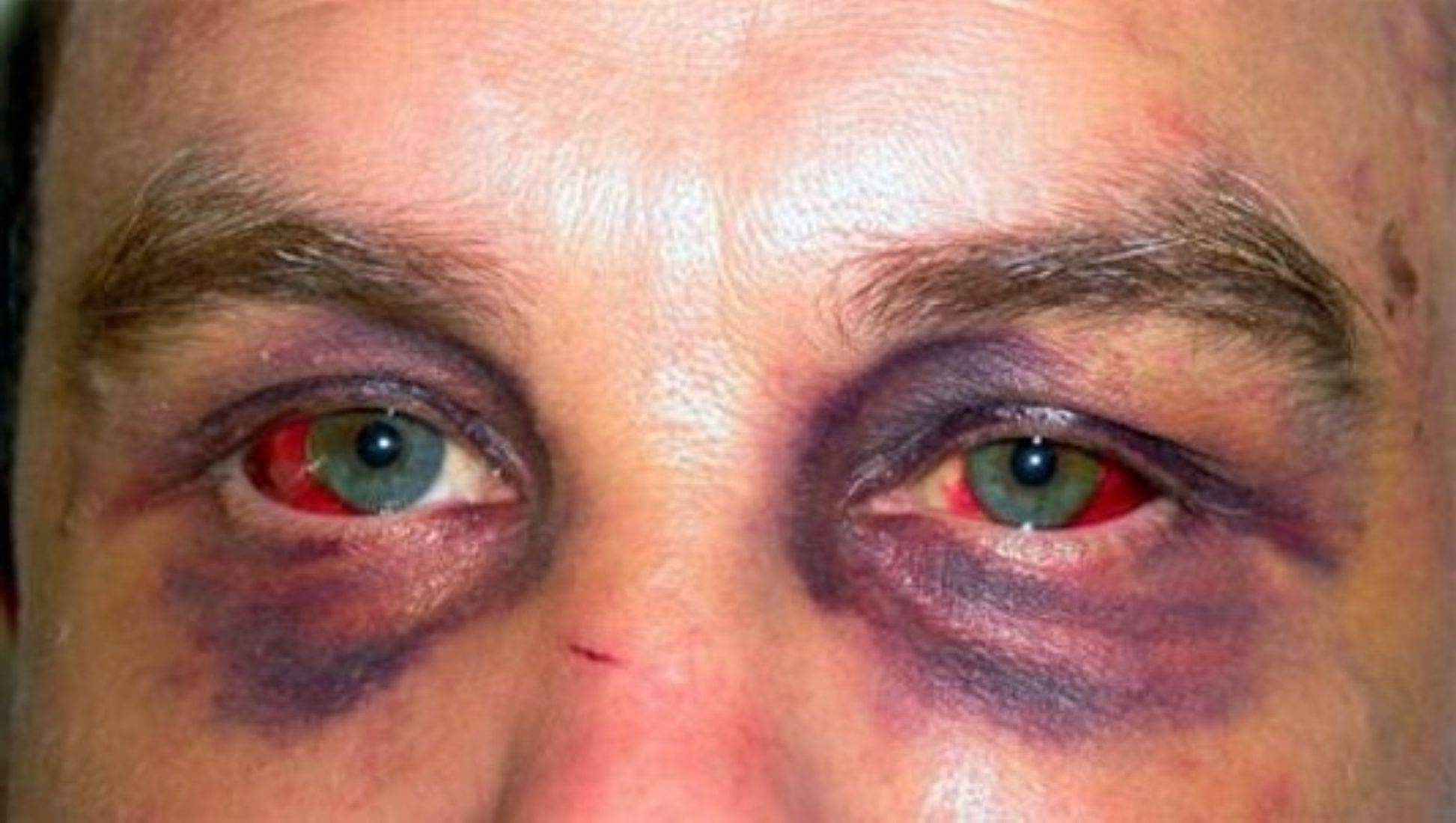
Ожоги роговицы
Ожоговые повреждения роговицы очень опасны, поскольку они вызывают воспаление всех структур глазного яблока. Поражение конъюнктивы, склеры, сосудов и других элементов нередко заканчивается тяжелыми осложнениями даже при интенсивном лечении.

Виды ожогов роговицы:
- Термические. Повреждения глаз и кожи.
- Химические. Преимущественно локальные травмы, поскольку кислотные раздражители провоцируют некроз, который не дает частицам проникать вглубь. Ожог щелочью гораздо опаснее, ведь они быстро проникают в глубокие слои и поражают внутренние оболочки глаза.
- Лучевые. Такие ожоги опасны повреждение сетчатки, поскольку луч проникает глубоко в глаз.
При химическом ожоге нужно долго промывать глаза, чтобы удалить частицы химического вещества. Желательно использовать прохладную проточную воду, это позволит минимизировать влияние химикатов на слизистую. После промывания накладывают тканевую салфетку.
Степени ожогов роговицы:
- Покраснение глаза, припухлость век и конъюнктивы. Отмечается легкое помутнение роговицы. Возможно наличие эрозий.
- Отек конъюнктивы, белая пленка на слизистой, помутнение и эрозии роговицы. Кожа век покрывается пузырями.
- Выраженное омертвение кожи и конъюнктивы. Помутнение затрагивает глубокие слои роговицы. Наблюдается инфильтрация и некроз.
- Полное омертвение кожи, мышц и хрящей. Сильный некроз конъюнктивы и склеры. Полное помутнение роговицы с последующим высыханием.
Первая и вторая степень ожогов считается легкой, третья средней, а четвертая тяжелой. Лечение будет зависеть от выраженности симптомов. Ожог роговицы в первую очередь опасен тем, что образуется бельмо и развивается вторичная катаракта. При тяжелом поражении затрагивается хрусталик, сетчатка и даже сосудистая оболочка глаза.
В случае ожога роговицы своевременность оказания медицинской помощи определяет прогноз лечения. После повреждения нужно промыть глаз, удалить остатки раздражителя, использовать глазную мазь с антибактериальным эффектом, наложить повязку и срочно обратиться к врачу.
Схема лечения ожога роговицы по симптомам:
- Первичный некроз. Промывание и антибактериальные препараты.
- Острый воспалительный процесс. Препараты для стимуляции метаболизма и кровообращения. Дезинтоксикация с антиоксидантами, противоотечными и противовоспалительными средствами. Дополнительно витамины.
- Васкуляризация, трофические нарушения. Восстановительная терапия, антигипоксанты, обезболивающие.
- Рубцевание. Препараты для рассасывания, глюкокортикостероиды. Десенсибилизация.
- Тяжелые осложнения. Хирургическое лечение (кератопластика, кератопротезирование).
Тяжелые ожоги роговицы устраняют путем микрохирургии. Поврежденные ткани иссекают, назначают антибиотики, ферменты и противовоспалительные препараты. Кератопластика подразумевает замену поврежденного участка роговицы на трансплантат. При кератопротезировании в трансплантат имплантируют кератопротез и подшивают к роговице. Обе процедуры длятся больше часа с применением общей анестезии.
Чуть-чуть истории
Хе корейцы считают одновременно и закуской, и блюдом. Готовят яство из мяса, из рыбы (используется преимущественно тунец или минтай). Корни блюда уходят в глубокую древность, к примеру есть исторические сведения, что его любил сам Конфуций. Но после широкомасштабной эпидемии оно исчезает из Китая и прочно входит в корейскую кухню – уже в новом осмыслении. Кстати, рецепт хе из рыбы по-корейски (оно же – хве, хо – целое семейство блюд), по которому готовят в данной стране, для европейцев чересчур трудоемкий. В связи с чем обычно в основном приводятся уже адаптированные варианты. А в Японии аналог корейского сэнъсонхве – блюдо сусими.
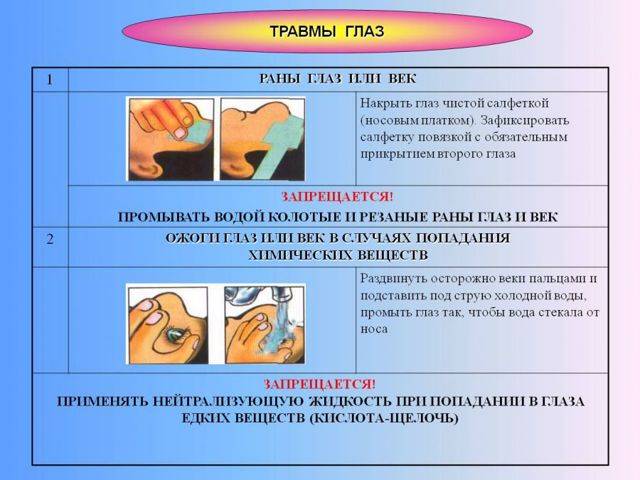
Что нельзя делать при травме глаза
Если попавшая в глаз соринка не меняет своего положения при моргании, для предотвращения инфицирования не следует доставать ее самостоятельно. По всей видимости, она проникла в глазную оболочку, и удалять ее должен врач. В таком случае необходимо следить, чтобы глазная повязка не сдавливала орган.
Моргание при
проникновении в глаз кусочков стекла, металла и дерева ухудшает прогноз на
выздоровление, поскольку орган еще больше травмируется.
Категорически
запрещается при травмировании глаза выполнять следующие действия:
- тереть глаз;
- прикасаться к глазу грязными
руками; - накладывать на глаз
нестерильную повязку; - промывать глаз с проникающим
ранением; - пытаться достать торчащий из
глаза предмет; - самостоятельно убирать
посторонние предметы с радужки и зеницы; - обрабатывать глаз спиртом.
Оказывая помощь потерпевшему, необходимо учитывать, что при накладывании на глаз повязки запрещается использовать вату. При воздействии на глаз химических веществ нельзя применять для их нейтрализации другие препараты.
Запрещается
убирать кровяные сгустки, выходящие из глаза, поскольку вместе с ними можно
удалить выпавшие оболочки.
Физические
упражнения и резкие движения головой могут усугубить травму глаза, поэтому их
выполнение категорически не рекомендуется даже при незначительном поражении
органа зрения.
Кому не подойдет лазерная операция?
Ограничения на лазерную операцию распространяются на тех людей, у кого наблюдаются такие проблемы со здоровьем, как:
- Прогрессирующая близорукость;
- Катаракта;
- Глаукома;
- Отслоение сетчатки;
- Патологии роговицы.
Пока не будут устранены вышеперечисленные проблемы, говорить о проведении лазерной операции нельзя. Также запрещено проводить ее при таких общих заболеваниях, как диабет, заболевания щитовидной железы, наличие злокачественных опухолей, СПИД. Перед тем как решиться на такой метод исправления четкости зрения, необходимо пройти комплексное обследование, иначе никто не сможет гарантировать положительный результат терапии. Также нельзя проводить лазерную коррекцию беременным женщинам, лицам до 18 лет, поскольку у таких пациентов зрение еще может поменяться.
Никаких осложнений сразу после лазерной коррекции зрения может и не быть, однако они могут появиться через какое-то время. Причем этот временной интервал у каждого свой – у кого-то могут начаться проблемы через год, два, а кто-то вспомнит об операции спустя 10 лет. Недостатком такого метода лечения близорукости и дальнозоркости является то, что лазер не лечит причину заболевания, он борется только с его последствиями.
Поэтому если близорукость развилась на фоне генетической предрасположенности, а дальнозоркость стала результатом возрастных изменений, то никто не даст 100% гарантии, что зрение не упадет через какое-то время.
Почему после лазерной коррекции зрения один глаз видит хуже другого?
Этот вопрос очень часто задают люди на форумах, а причина в том, что в жизни один глаз всегда видит чуточку лучше, чем второй. А у людей, имеющих проблемы со зрением, этот дисбаланс еще более виден. Например, правый глаз видит 80% зрения, а левый – 60%. После операции какое-то время дисбаланс будет сохранен. Организму требуется некоторое время для того, чтобы зрение могло полностью восстановиться. Поэтому не нужно преждевременно переживать по поводу того, что один глаз видит лучше. Если у пациента было сильно снижено зрение, то такой контраст будет виден. Однако через какое-то время все нормализуется и пациент сможет одинаково хорошо видеть обоими глазами.
Можно ли полностью и безвозвратно потерять зрение после операции?
Этот вопрос волнует многих людей, которые не решаются на лазерную коррекцию. Полностью потерять зрение невозможно, потому что во время проведения операции специалист ничего не режет, не прокалывает. В мировой практике еще не было зафиксировано ни одного случая потери зрения после коррекции зрения лазером.
Чего стоит опасаться?
Неприятные последствия после проведенной операции по восстановлению зрения могут проявиться у тех людей, кто не соблюдает рекомендации офтальмолога:
- Женщины начинают пользоваться декоративной косметикой, средствами для укладки волос и другими агрессивными веществами, которые могут негативным образом повлиять на глаза (может начаться зуд, женщина начнет чесать глаза, чего делать категорически нельзя в первую неделю после операции);
- Пренебрегают средствами контрацепции. Как следствие – женщина беременеет. И если это происходит в течение 6 месяцев после операции, то это может негативно сказаться на зрении (во время вынашивания ребенка, а также во время потуг качество зрения может поменяться, причем не в лучшую сторону);
- Курят – табачный дым при попадании в глаза может вызывать неприятные, болезненные ощущения;
- Принимают алкогольные напитки. Люди, находящиеся в состоянии алкогольного опьянения, могут потерять контроль над собой. Как результат – они начинают тереть глаза, натыкаются на что-либо, забывают об элементарных правилах и наставлениях, которые дает им лечащий офтальмолог;
- Подолгу смотрят телевизор, «зависают» в телефонах и планшетах. Глаза сильно устают от излучения, проходящего от различной техники.
Негативные последствия после лазерной коррекции зрения наблюдаться могут
Но офтальмологи акцентируют внимание людей на том, что побочные эффекты зачастую связаны с нежеланием пациента придерживаться тех рекомендаций, что дает ему врач. Если человек после операции продолжает вести привычный образ жизни: сидит перед компьютером, занимается спортом, не защищает глаза от солнечного света, тогда неприятные последствия у него будут
Как узнать, какой ШРУС неисправен?
Основные ошибки: чего делать категорически НЕЛЬЗЯ

- НЕЛЬЗЯ тереть и давить на травмированный глаз
- НЕЛЬЗЯ трогать и пытаться удалять инородное тело, торчащее из глаза
- НЕЛЬЗЯ промывать глаз, если есть вероятность проникающего ранения. Исключение: при одновременном попадании в глаз химических растворов
- НЕЛЬЗЯ пытаться нейтрализовать действие одного вещества другим (например, при ожоге раствором кислоты промывать раствором щелочи)
- НЕЛЬЗЯ в качестве повязки использовать вату (при проникающих ранениях ее маленькие ворсинки могут попасть внутрь глаза). Исключение: раны век с активным кровотечением
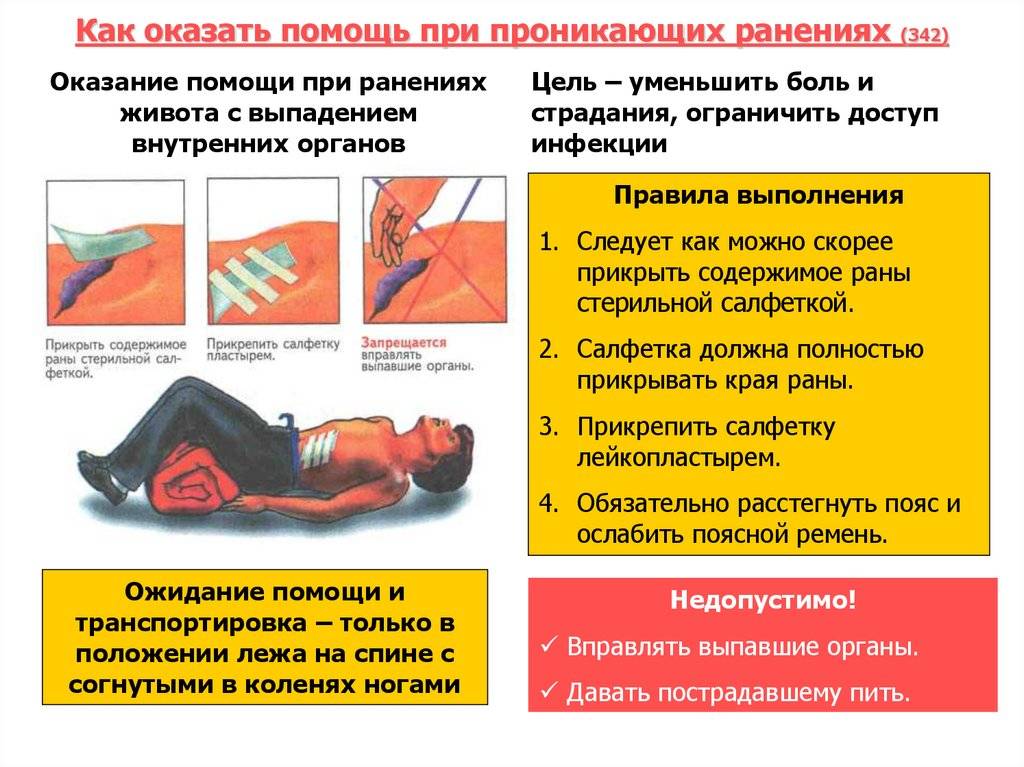
Что НУЖНО делать?
- Прежде, чем выполнять любую из указанных ниже манипуляций, ПОМОЙТЕ РУКИ
- Успокойте пострадавшего
- Как можно скорее доставьте пострадавшего в специализированный травмпункт
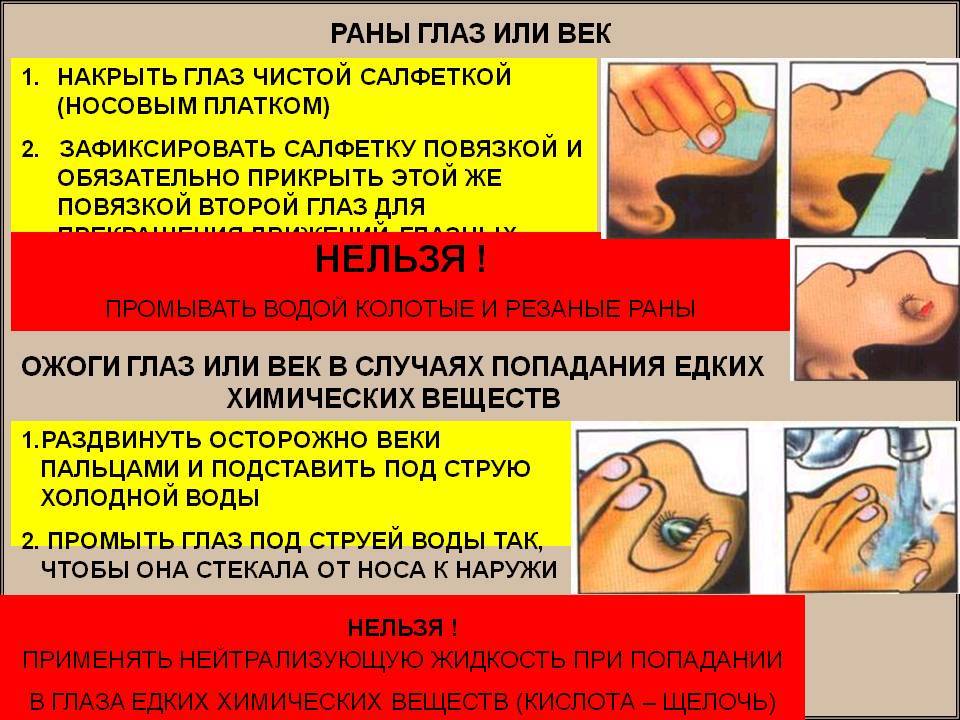
Раны век
Осторожно очистите область повреждения от загрязнений водой или антисептическими растворами
Можно приложить холод (БЕЗ давления на глаз), закрыть рану чистой повязкой
Если кровотечение достаточно сильное, можно сделать повязку из ваты и марли или под повязку на рану положить гемостатическую губку
Обратитесь в специализированный травмпункт
Чувство соринки в глазу
При активном моргании и слезотечении попавшие в глаз маленькие соринки, как правило, выходят самостоятельно. Если этого не произошло, то:
- Внимательно осмотрите глаз при хорошем освещении, оттяните нижнее веко – часто соринки расположены именно там
- Если вы обнаружили соринку, то попробуйте вымыть ее водой (ни в коем случае не пытайтесь удалить платком, ватой или – тем более! – пинцетом, не трогайте глаз!)
- Независимо от результата, закапайте в глаз антибактериальные капли (например, Альбуцид 20%, Левомицетин 0,25% или Витабакт 0,05%)
- Царапающие ощущения в глазу останутся и после удаления соринки; они пройдут самостоятельно в течение нескольких дней. Если удалить соринку не удалось, обратитесь в специализированный травмпункт

Химический раствор попал в глаз
- Сразу же промойте глаз и веки большим количеством проточной воды
- Лучше всего усадить пострадавшего около раковины, запрокинуть голову назад или на сторону травмированного глаза. Обязательно открыть веки и промывать проточной воды не менее 20-30 минут
- Если раствор попал в оба глаза, то промойте оба глаза одновременно. Если же раствор попал на все лицо другие части тела, то, помимо промывания глаз, пострадавшему необходимо принять душ
- После промывания немедленно обратитесь в специализированный травмпункт
ВАЖНО! При попадании в глаз порошка негашеной извести КАТЕГОРИЧЕСКИ НЕЛЬЗЯ промывать глаза до полного удаления кристаллов с поверхности век и глазного яблока (при взаимодействии с водой известь начинает вырабатывать тепло и ожог может только усилиться). В этом случае постарайтесь полностью удалить кристаллы сухой чистой салфеткой, а затем тщательно промойте поврежденные ткани проточной водой и обратитесь в специализированный травмпункт
Ожог век и глаз пламенем
- Удалите с кожи век загрязнения, протрите кожу век спиртом (следите за тем, чтобы спирт не попал в глаз!)
- Положите сухой холод на глаза (например, лед в пакете, завернутый в чистую салфетку)
- Нанесите на кожу век и за веко антибактериальную мазь (например, тетрациклиновую 1%)
- Обратитесь в специализированный травмпункт
- Затемните помещение, поскольку у пострадавшего, как правило, развивается сильная светобоязнь
- Заложите за веко антибактериальную мазь (например, тетрациклиновую 1%)
- Положите сухой холод на глаза (например, лед в пакете, завернутый в чистую салфетку)
- Дайте обезболивающий препарат (например, Пенталгин, Солпадеин, Нурофен)
- Если боли в течение нескольких часов не проходят – обратитесь в специализированный травмпункт
Суперклей попал в глаз
- Попробуйте удалить клей с кожи век. Для облегчения этого можно нанести антибактериальную мазь (например, тетрациклиновую 1%)
- Попробуйте открыть глаз (иногда для этого приходится даже срезать ресницы)
- Закапайте антибактериальные капли (например, Альбуцид 20%, Левомицетин 0,25% или Витабакт 0,05%)
- Немедленно обратитесь в специализированный травмпункт
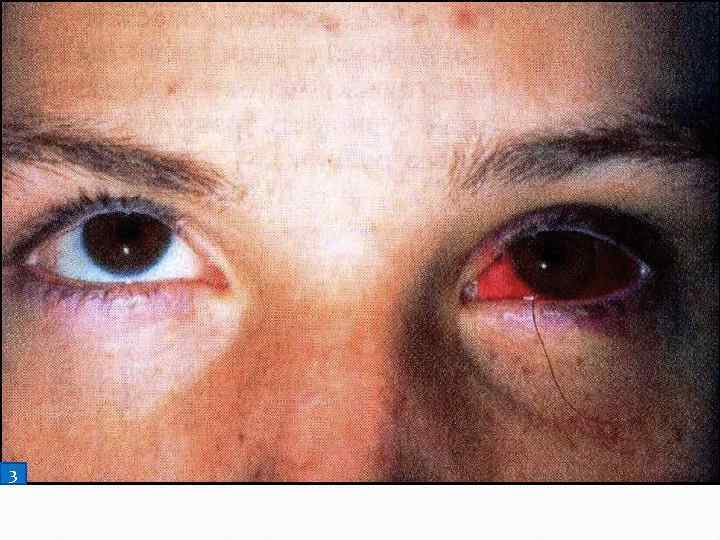
Кровотечение из глаза
Как правило, связано с тяжелой контузией или проникающими ранениями глаз
- Закапайте в глаз антибактериальные капли (например, Альбуцид 20%, Левомицетин 0,25% или Витабакт 0,05%)
- Закройте глаз чистой (лучше – стерильной) повязкой. НЕ ДАВИТЕ НА ГЛАЗ!
- Немедленно обратитесь в специализированный травмпункт
Первая помощь взрослому и ребенку, если ветка попала в глаз
Наткнуться глазом на ветку не так уж сложно.
Этому способствует торопливость, слишком активная игра, невнимательность, недостаточное освещение.
Даже взрослый человек, возвращаясь с работы домой, может случайно «врезаться» в ветку, будучи погруженным в свои мысли.
Такое столкновение является обычной травмой роговицы, поэтому глаз, естественно, будет болеть. Что делать, чтобы быстрее избавиться от неприятных ощущений?
При незначительных травмах страдает, как правило, именно роговая оболочка.
В более серьезных случаях повреждаются глубинные слои глаза, вплоть до хрусталика.
Поверхностные травмы глаза легче всего поддаются лечению и, как правило, имеют благоприятный исход, а удар веткой относится именно к поверхностным.
Представить себе, что человек с огромной силой налетел на ветку, что она проникла вглубь, крайне тяжело.
Симптомы при этом такие:
Взрослому
Первым делом необходимо успокоиться и хорошо помыть руки.
Далее нужно открыть глаз и рассмотреть, не осталась ли внутри какая-нибудь соринка или щепка.
Если они есть, потребуется их аккуратно изъять при помощи чистой ткани или ватки, смоченной водой.
Если инородный предмет проник в глубокие структуры глаза и застрял там, удалять его самостоятельно ни в коем случае нельзя.
Если глаз сильно опух, можно приложить к нему что-нибудь холодное (лед, холодная ложка) на время дороги к медицинскому учреждению.
https://youtube.com/watch?v=0KmS5gk4ve4
Травма глаз очень сильно напугает ребенка и, скорее всего, он будет кричать и плакать.
Взрослому необходимо успокоить ребенка, внимательно рассмотреть глаз.
Если под верхним или нижним веком есть мелкие соринки, нужно попытаться их вытащить одним из способов:
- скрутить в тонкую трубочку чистый носовой платок, смочить водой и аккуратно провести по внутренней поверхности нижнего или верхнего века;
- провести спринцевание: промыть глаз прохладной водой.
Когда нужно обращаться к врачу?
При незначительном травмировании, когда целостность кожи век не нарушена, на глазу нет никаких пятен, ран, кровотечения, можно справиться с травмой самостоятельно.
Необходимо лишь периодически (каждые 3-4 часа) использовать антисептические и антибактериальные капли.
Для снятия отечности можно делать компрессы и примочки.
Если ветка проникла в глаз и застряла там, нужно сразу же доставить пострадавшего в травмпункт.
Медицинская помощь требуется в ряде случаев:
- ветка попала в глаз ребенку;
- на поверхности глаза имеются следы от травмы;
- мелкие частицы остались на поверхности глаза или проникли внутрь;
- глазное яблоко красное (кровоизлияние);
- ветка осталась в глазу.
Последствия
- конъюнктивит;
- ухудшение зрения;
- сепсис;
- эндофтальмит;
- панофтальмит;
- образование рубца;
- деформация мягких тканей лица;
- заворот, выворот и птоз век;
- нарушение в работе слезного аппарата.
В самых запущенных случаях возможна полная потеря зрения, абсцесс головного мозга, симпатическое воспаление (фиброзно-пластический иридоциклит).
Лечение
Лечение в домашних условиях складывается из нескольких пунктов:
- Использование антибактериальных и антисептических капель одновременно (с перерывом в 20 минут).Например, это могут быть капли Альбуцид, Тобрекс и Окомистин.Капать утром и вечером в течение 5 дней.
- Использование глазного геля (Актовегин, Солкосерил).Перед сном закладывать тонкую полоску геля за нижнее веко.
- После каждого закапывания глаз за оттянутое нижнее веко прокладывать полоску геля Корнерегель.
Курс лечения должен составлять 5-7 дней. Если после этого неприятные ощущения не исчезли полностью, необходимо посетить врача.
Заключение и выводы
- не паниковать;
- не тереть глаза руками, не чесать их;
- сразу же закапать любые антибактериальные капли и отправляться к врачу.
Только адекватная терапия поможет быстро восстановиться и избежать неприятных последствий.
Из данного видео вы узнаете, как оказать первую помощь при травме глаза:
Статья была полезной? Оцените материал и автора! (1 5,00
Видео «Замена пыльника внутреннего ШРУСа»
На видеозаписи показано, как происходит процесс замены пыльника ШРУСа на Рено Логан, Сандеро.
Лечение травмы глаз в домашних условиях
После удаления инородного тела врач закапает в глаз специальные капли и может отпустить больного домой при условии, что он должен будет соблюдать все его предписания. Для лечения дома и в процессе реабилитации после травмы необходимо определенное время не перетруждать глаз, соблюдать стерильность и применять определенный тип глазного геля или капель. Лекарства следует использовать только те, что назначит специалист.