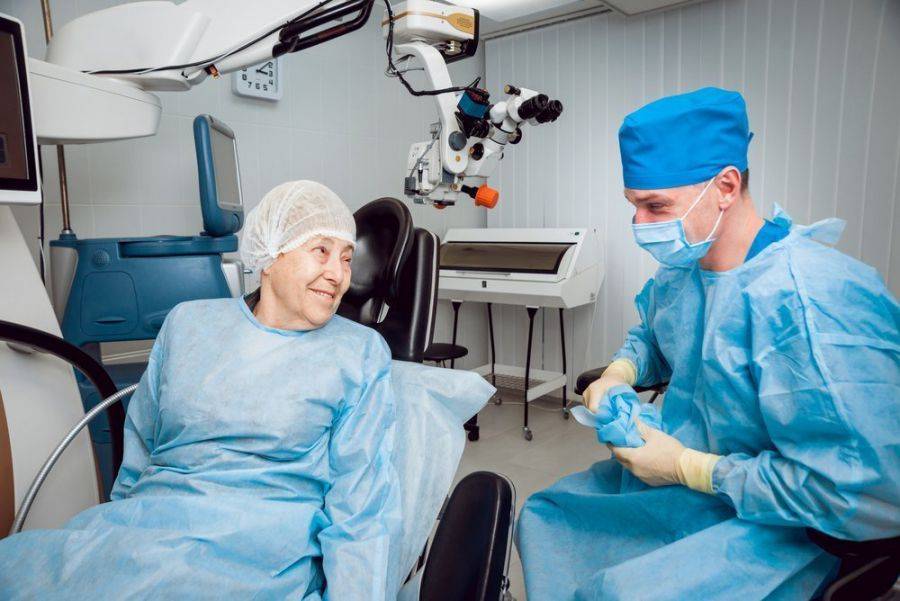
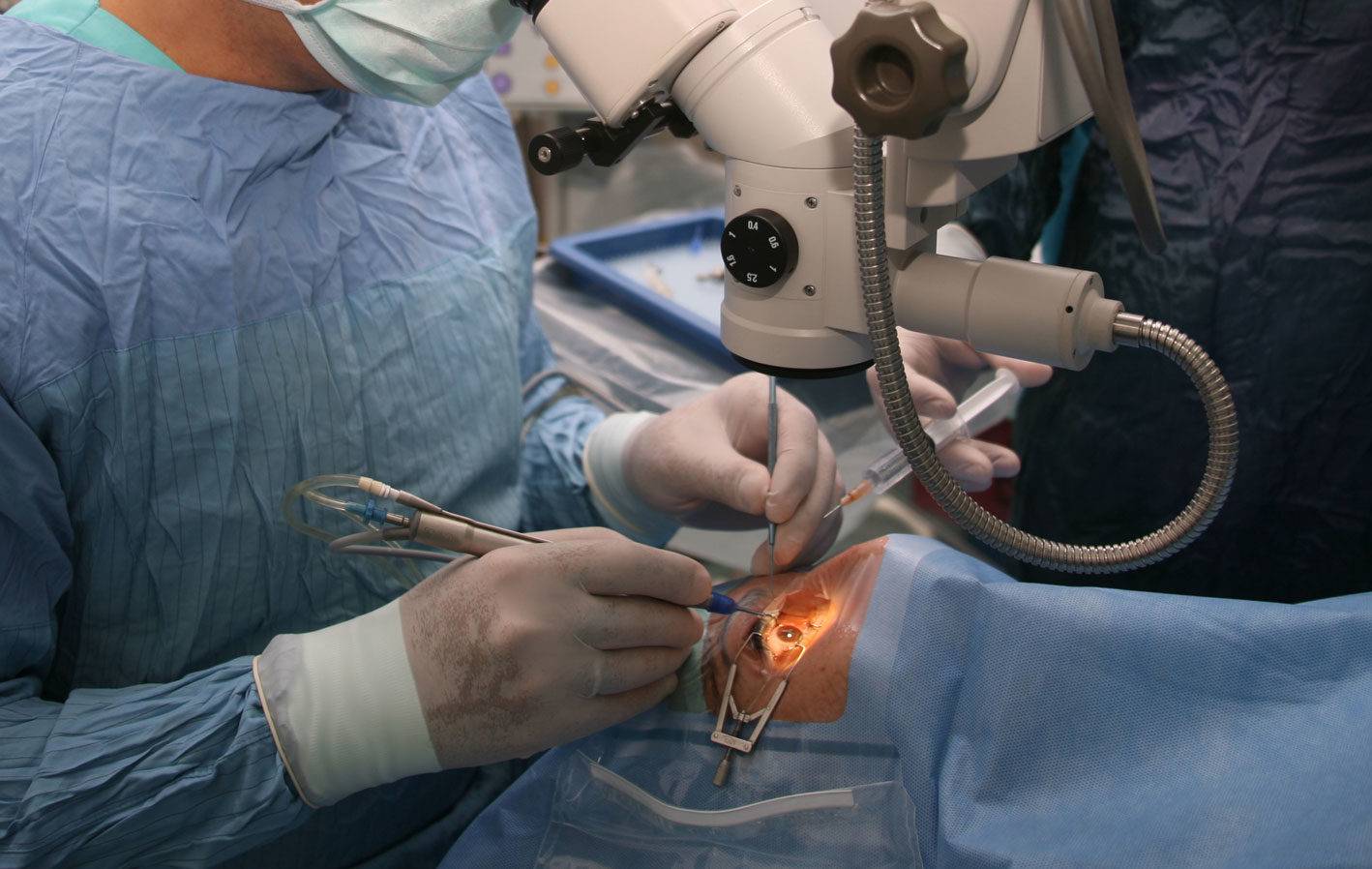
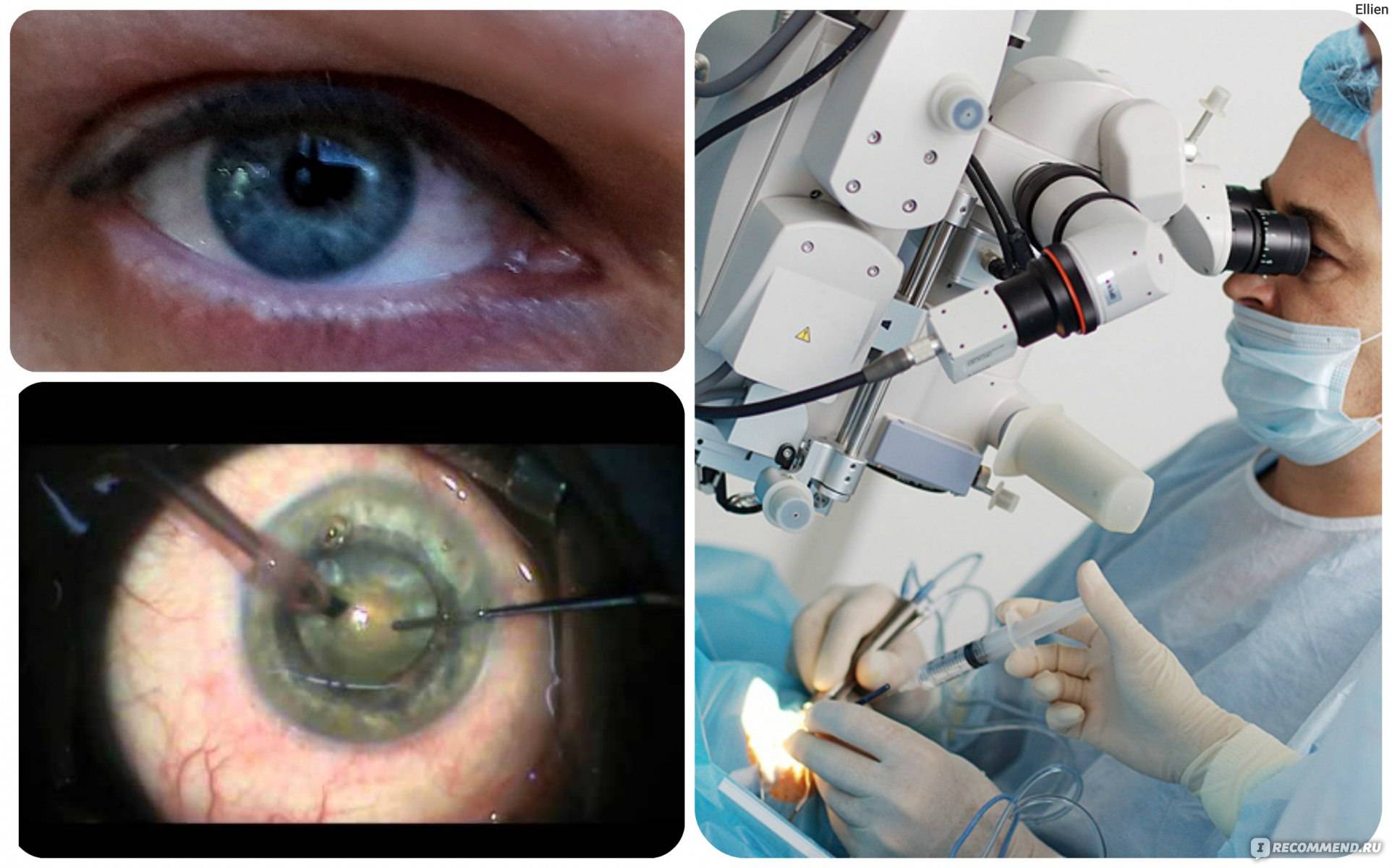
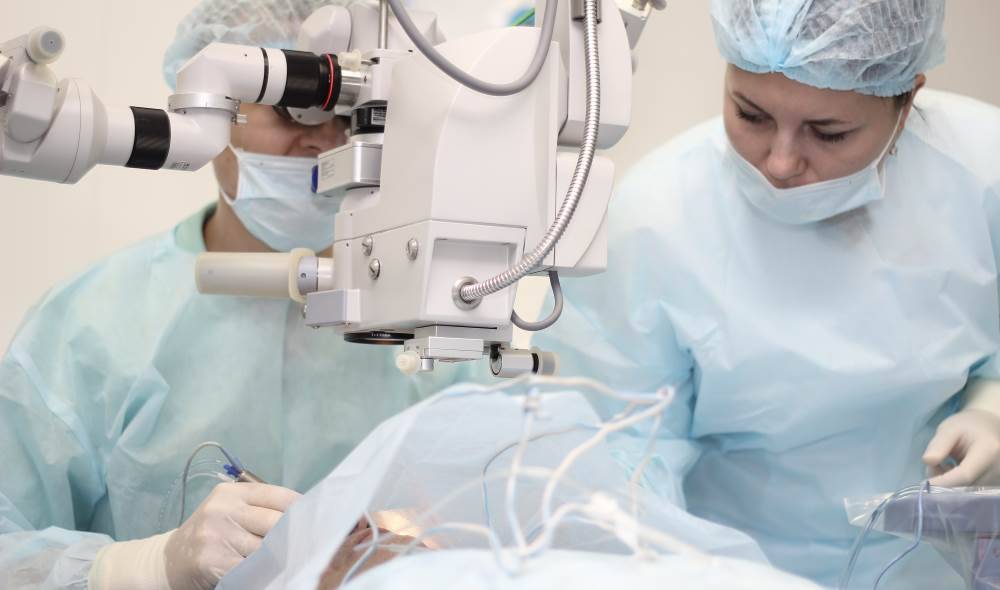
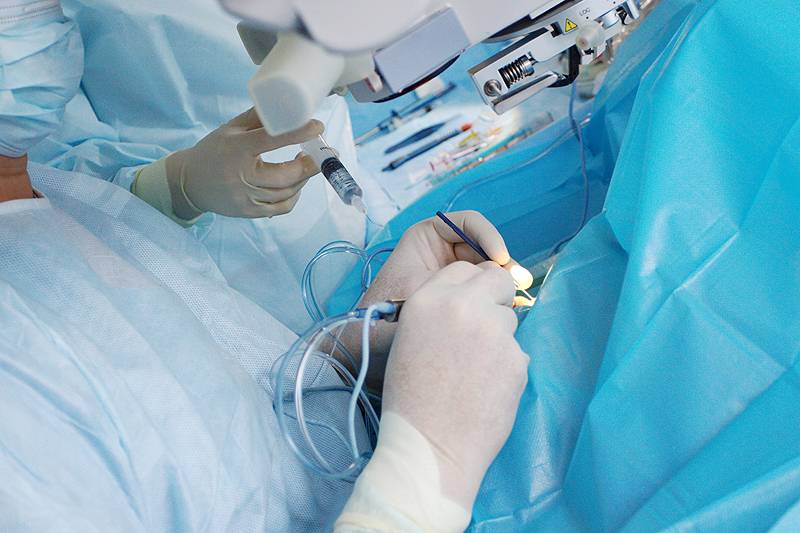
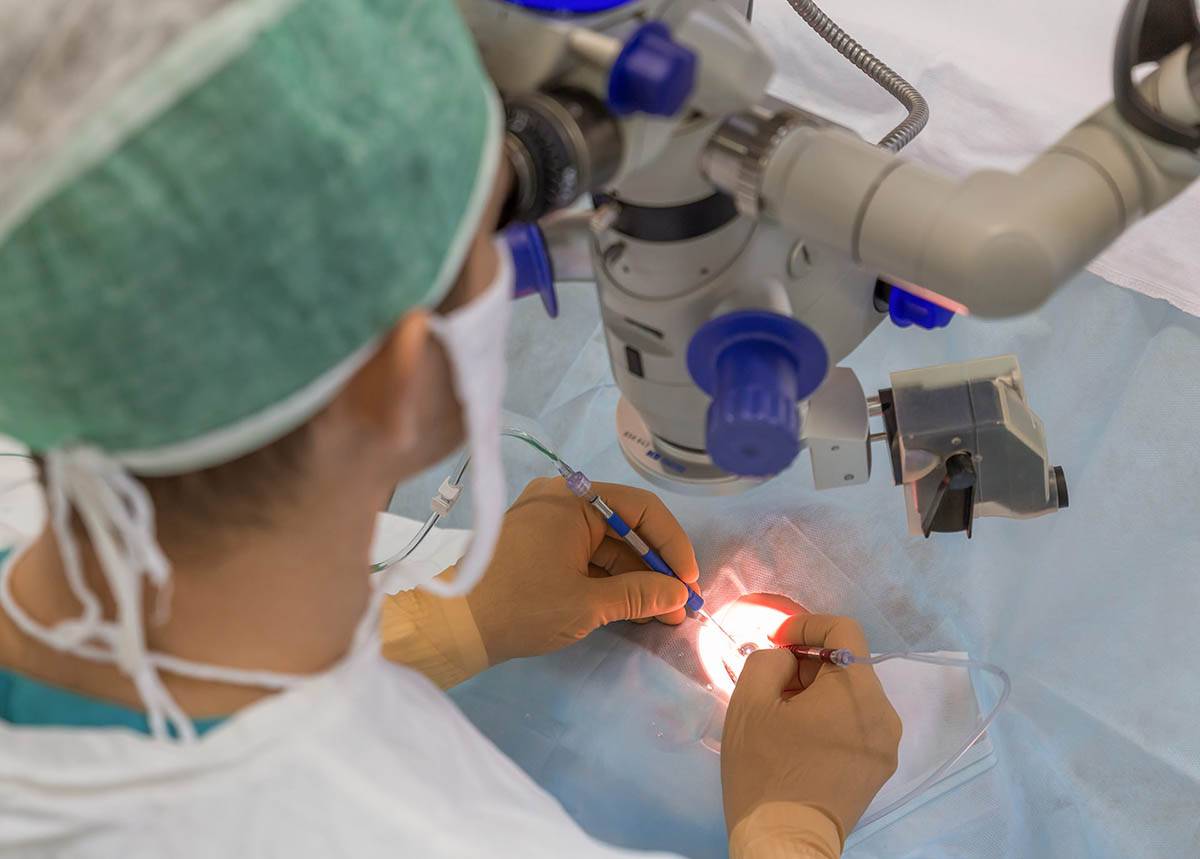
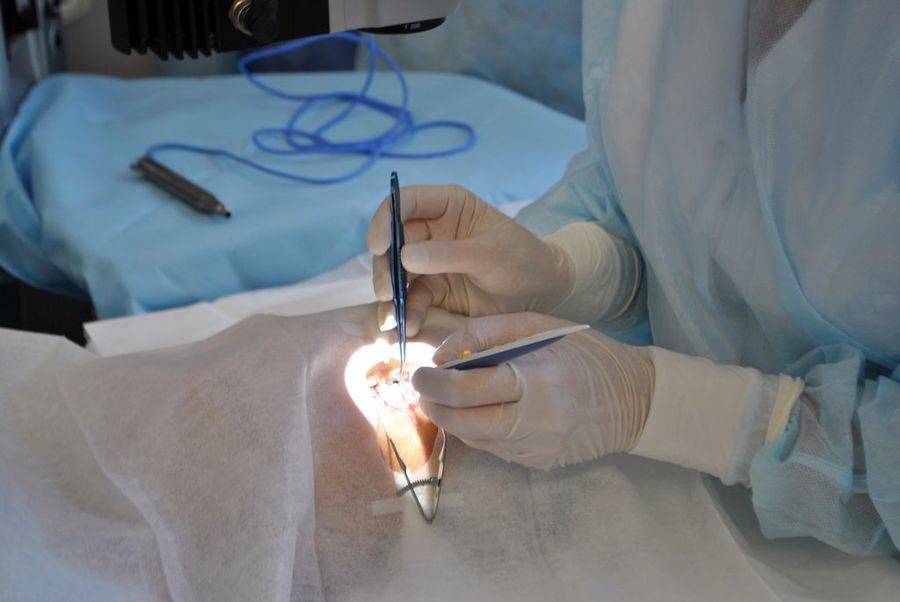
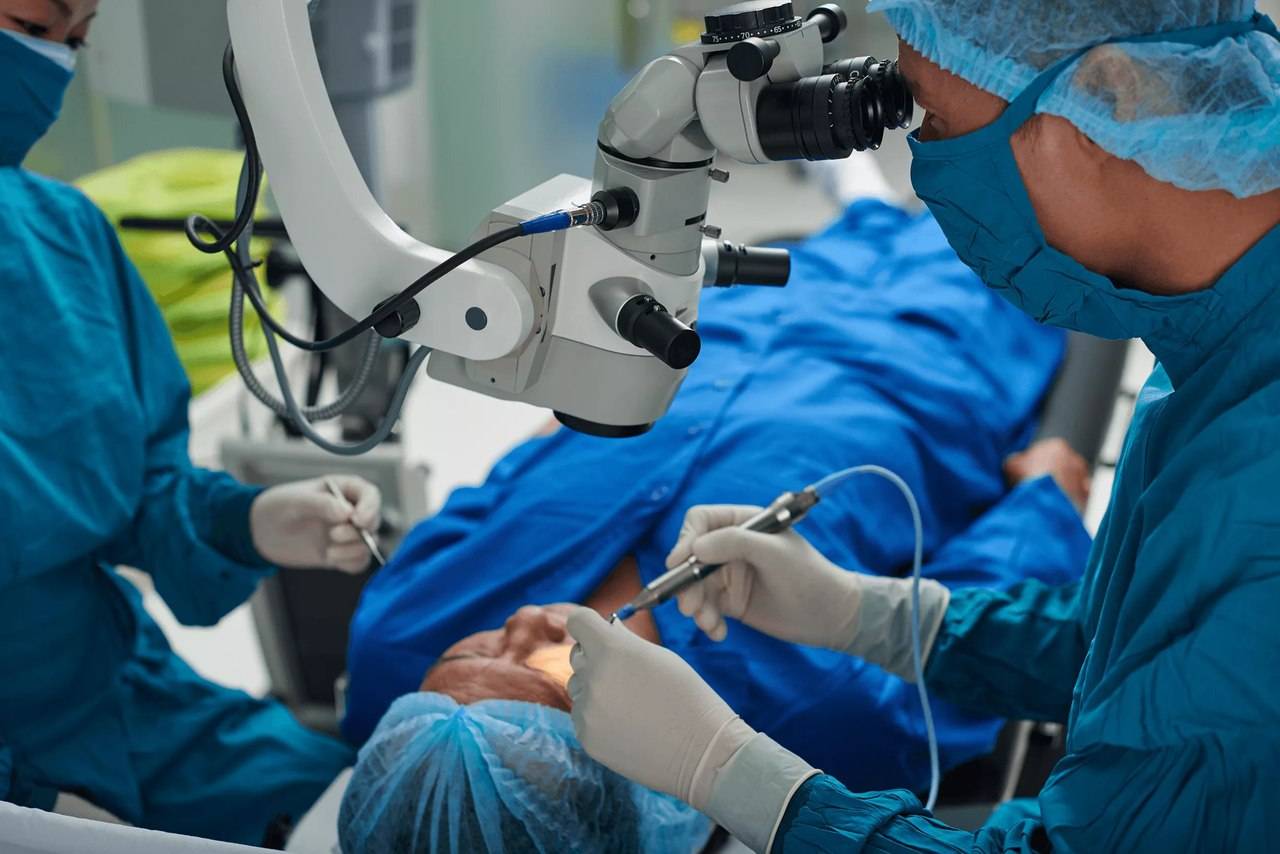
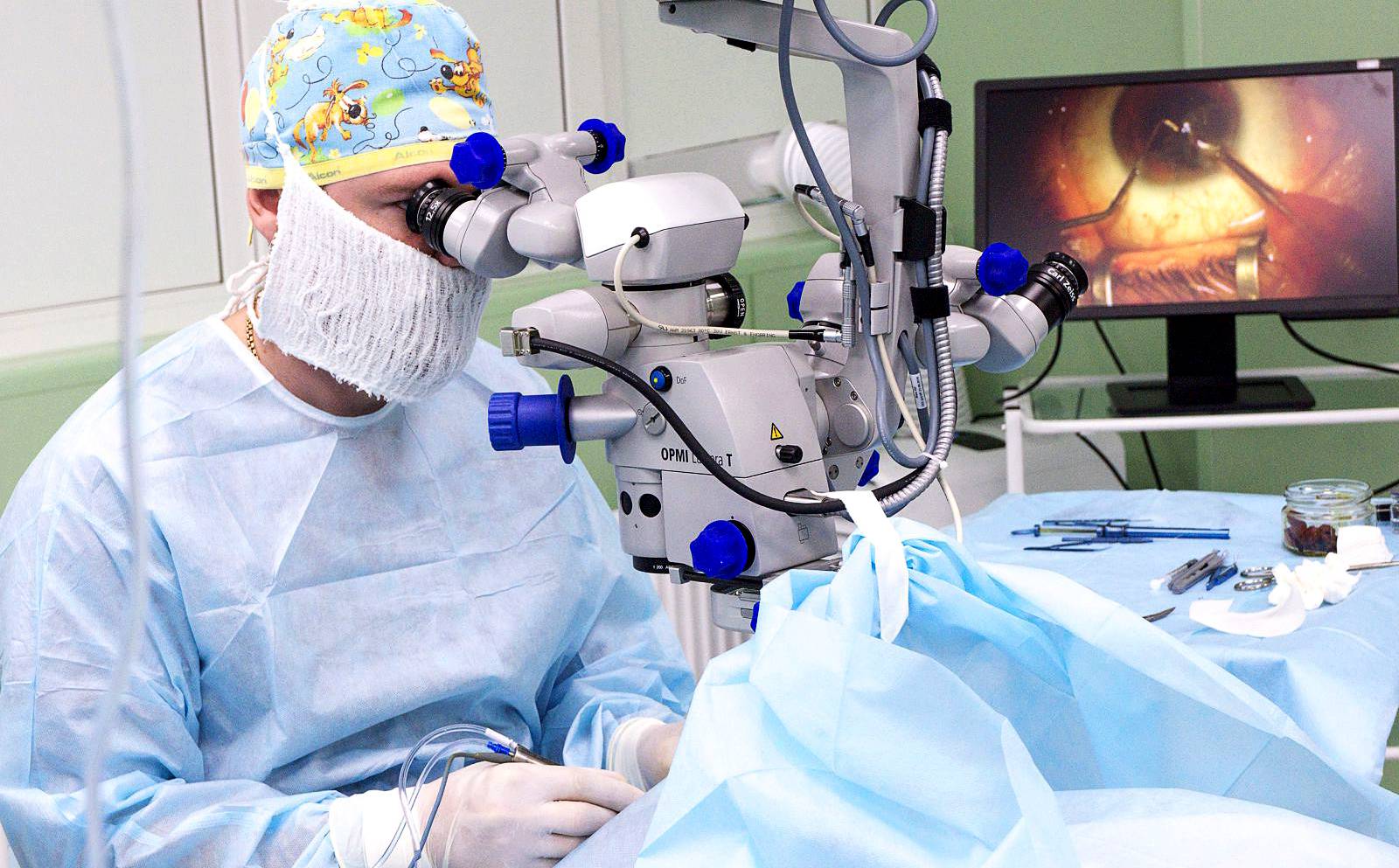
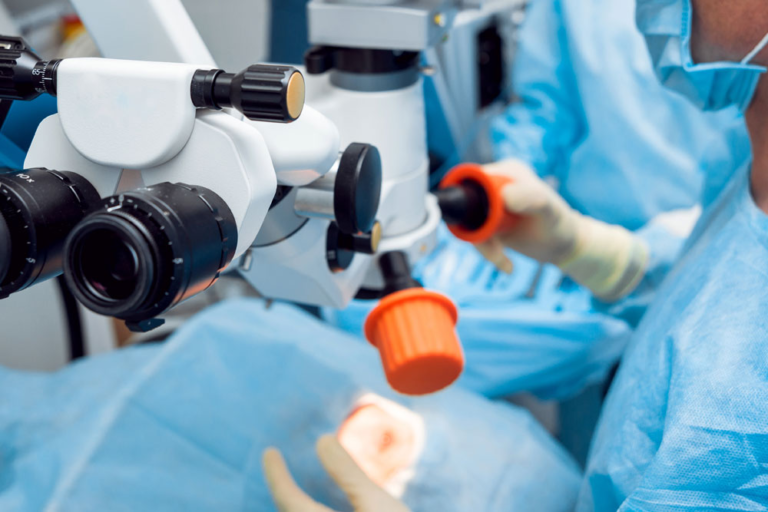
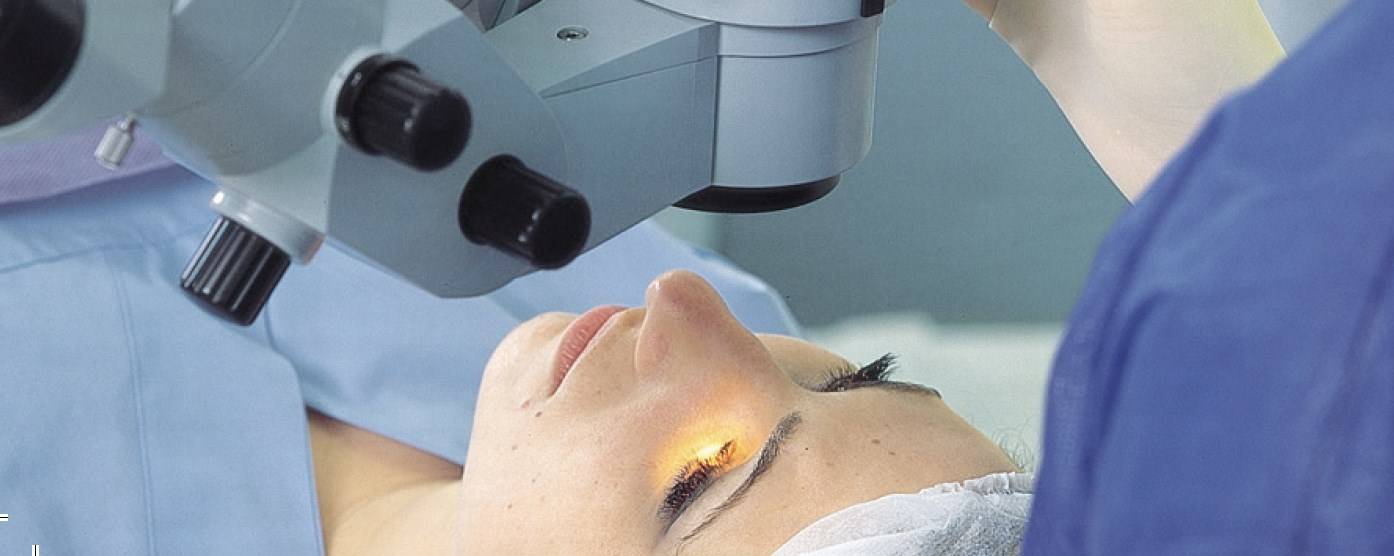
Показания к операции
Процент положительных операций напрямую зависит от показаний к оперативному вмешательству – это стадия и степень заболевания, причины, сопутствующие патологии, возраст пациента. Правильно определить показания и противопоказания к операции при катаракте сможет только специалист-офтальмолог.
Нужна ли операция при незрелой катаракте? В современной микрохирургии глаза оперативное лечение проводится на любой стадии болезни. Разделение форм заболевания в зависимости от стадии развития устарело, как и методы, по которым раньше проводилось вмешательство. Именно от конкретного метода замены хрусталика пошла классификация: начальная, возрастная, незрелая, зрелая, перезрелая катаракта.
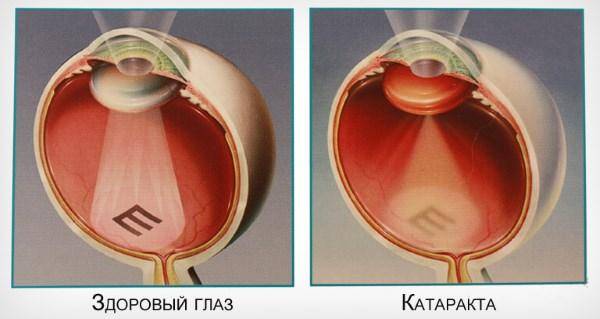
Все эти стадии характеризуют плотность хрусталика и степень формирования в нем ядра, чем толще линза, тем сложнее его извлечь. А перезрелая катаракта с плотным ядром, по старым методикам, уже не оперировалась. Также сыграла роль эволюция искусственных хрусталиков, раньше они были более жесткими, поэтому требовали широкого разреза. Современные мягкие интраокулярные линзы складываются в несколько раз и имеют память изначальной формы.
Показания к оперативному лечению катаракты:
- любая форма и стадия;
- вторичная форма катаракты;
- катаракта, сформировавшаяся при сахарном диабете;
- нарушение остроты зрения;
- выпадение поля зрения;
- дискомфорт, боль в глазном яблоке, постоянная усталость глаз;
- глаукома и катаракта одновременно – очень часто катаракта вследствие помутнения и утолщения хрусталика приводит к нарушению циркуляции внутриглазной жидкости между передней и задней камерой глаза – это острый приступ глаукомы;
- смещение, вывих, надрыв связок, подвывих, смещение, аномалия хрусталика;
- перезрелая катаракта в форме деструктивных изменений капсулы хрусталика – в этом случае хрусталик лизируется (расплавляется) вместе с капсулой, становится жидким и может попасть в пространство глазного яблока, что приведет к воспалению глаза;
- нежелание больного возиться с каплями или терпеть постепенное ухудшение качества зрения, оперативное вмешательство по желанию пациента.
Противопоказания для операции:
- онкология в области зрительного аппарата;
- общие инфекционные заболевания;
- местный воспалительный процесс;
- заболевания системы свертываемости крови;
- обострение хронических болезней;
- нескорректированная гипертония, гипертонический криз;
- ИБС, инфаркт миокарда, нарушения сердечного ритма;
- аномальное строение глаза: маленькая передняя камера, синдром узкого зрачка (менее 6 мм), неправильно расположенный хрусталик.
Опасна ли операция после 60, 70 лет? Возраст не является противопоказанием для оперативного вмешательства, скорее, это сопутствующее отягощающее обстоятельство. Само это заболевание чаще встречается у пожилых людей и, естественно, основное оперативное лечение направлено тоже на них. Хороший искусственный хрусталик вернет пенсионеру способность видеть.
Зачем нужна операция?
В большинстве случаев для лечения используют хирургический метод. Оперативное вмешательство позволяет быстро восстановить зрение без вреда для организма. Если своевременно не обратиться к доктору, то может развиться одно из следующих осложнений:
- Амавроз – полная потеря зрения. Диагноз может быть поставлен уже спустя 3-5 лет после выявления первых клинических проявлений катаракты.
- Вывих хрусталика. При данном состоянии хрусталик смещается в полости глаза и отрывается от связок, удерживающих его. Восстановление, как правило, невозможно. Производят удаление хрусталика.
- Хронический иридоциклит – воспалительное рецидивирующее поражение радужки и ресничного тела. После стихания острой фазы заболевания хрусталик удаляется.
-
Обскурационная амблиопия – самое грозное осложнение. Сетчатка, которая не получает световых сигналов сквозь помутнённый хрусталик, атрофируется и теряет свою функциональную активность. Даже если восстановить прозрачность – зрение уже никогда не станет прежним, так как отсутствует адекватный фоторецепторный аппарат.
- Вторичная глаукома – повышенное внутриглазное давление, обусловленное «набухшим» хрусталиком.
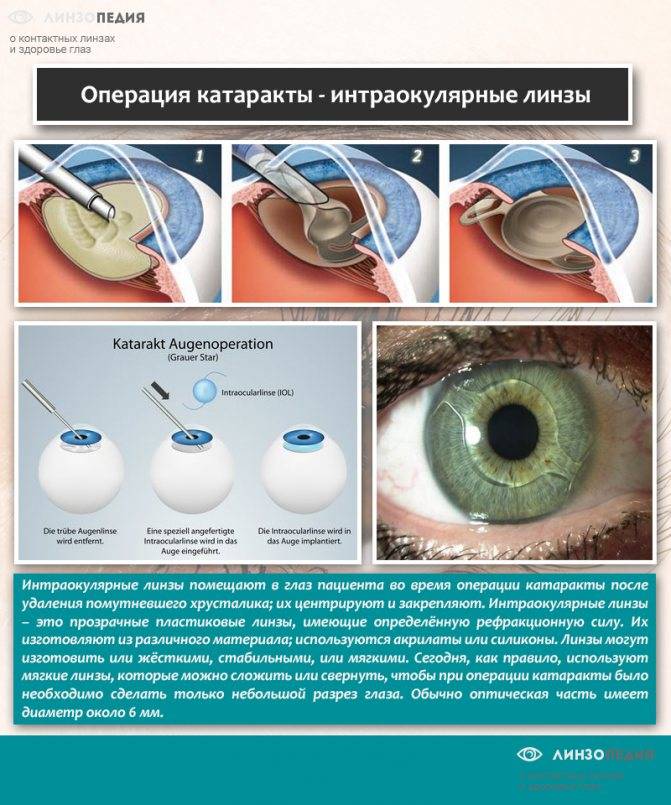
Интраокулярные линзы: что это такое
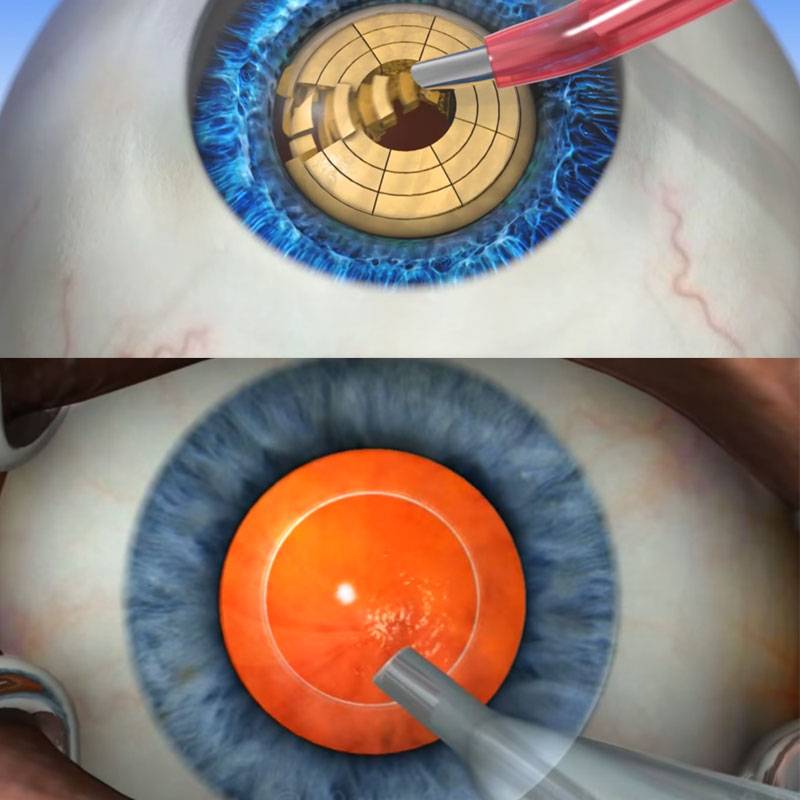
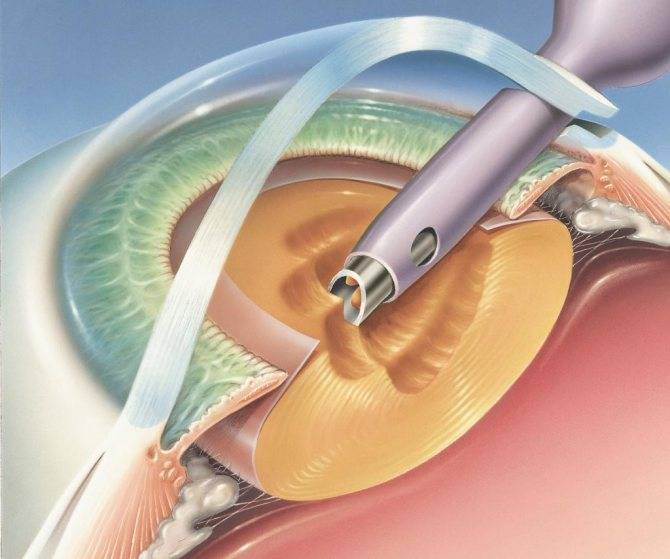
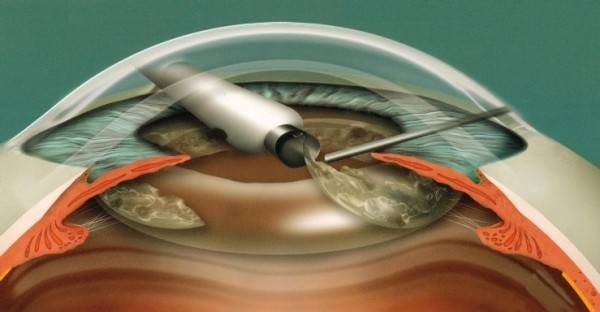
После успешно проведенной операции по удалению помутневшего хрусталика в глаз больного устанавливают интраокулярные линзы и хорошо их закрепляют. На вид это пластмассовые бесцветные линзы, которым свойственна рефракционная сила. Для их изготовления используют разные материалы, особенно силиконы и акрилаты. Линзы также бывают разной жесткости: мягкими, средними или достаточно жесткими. На сегодняшний день отдают предпочтение мягким линзам, способным сворачиваться и складываться. Как правило, их диаметр составляет 6 мм. По краям крепят гибкие дужки, позволяющие закрепить линзу в капсульной сумке.
Интраокулярные линзы (ИОЛ)
Подготовка к операции
При подготовке к операции будут назначены дополнительные обследования, который могут включать анализы крови, мочи, ЭКГ, флюорографию. Они действительны в течение определенного срока.
Накануне хирургического вмешательства пациенту рекомендуют принять успокоительное. Врач посоветует средства, при помощи которых надо будет ухаживать за глазами в послеоперационном периоде.
Следует помнить. что во избежание осложнений в послеоперационном периоде не стоит принимать пищу как минимум восемь часов перед проведением операции. Наполненный желудок может вызвать приступы тошноты, что приведет к повышению глазного давления.
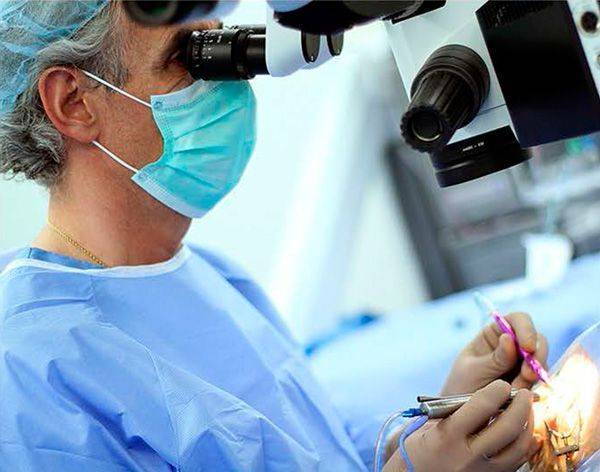
Как проходит операция
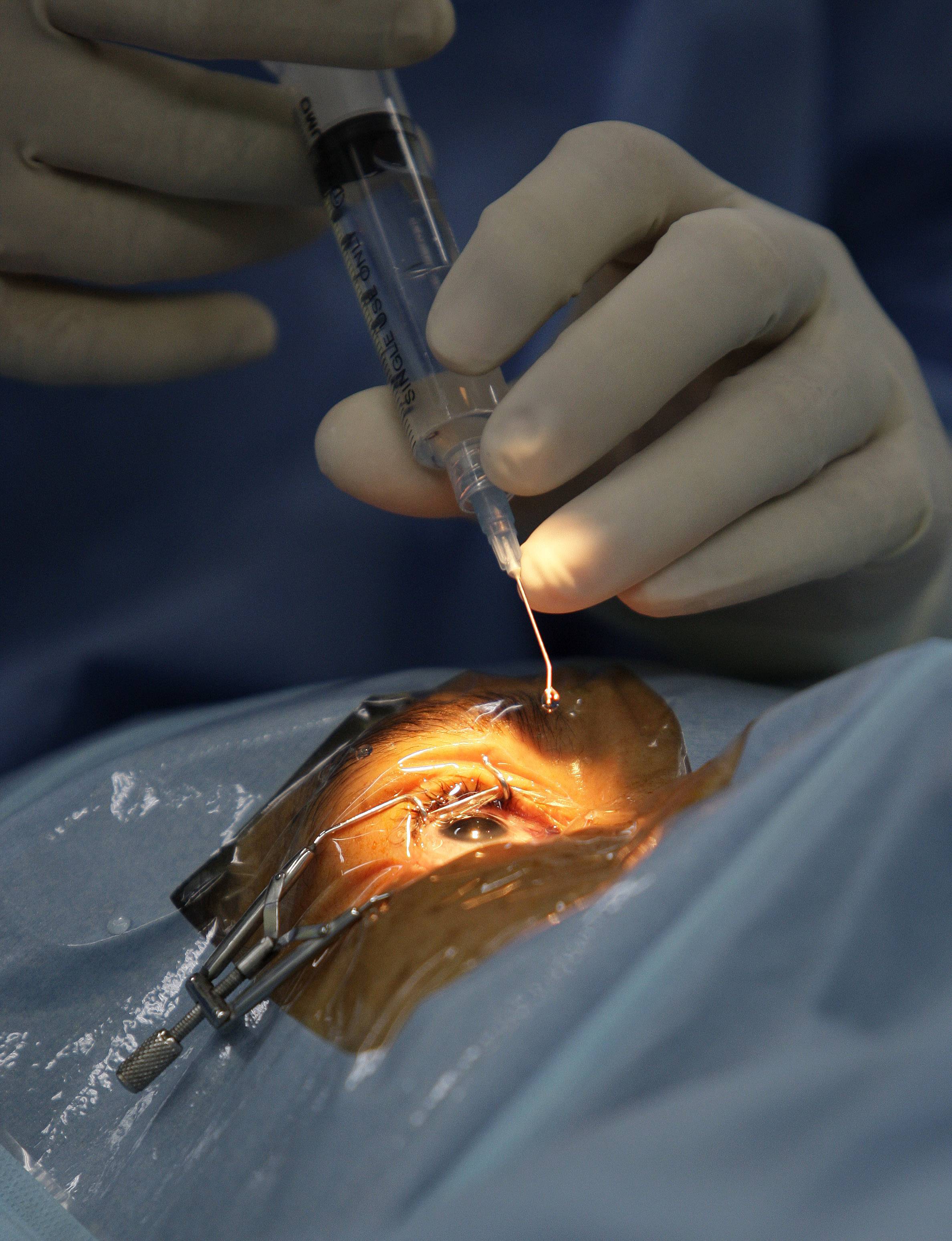
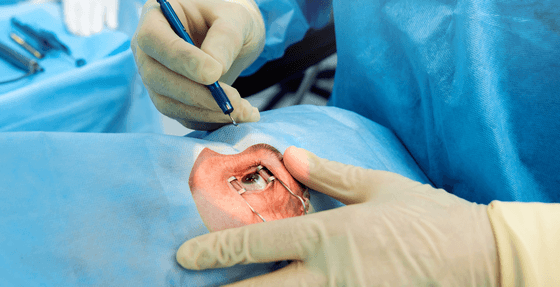
Перед тем, как выполнять удаление катаракты, для пациента подбирается анестезия по индивидуальным показаниям. Это могут быть как специальные капли, так и препарат-анестетик, который вводится при помощи инъекций.
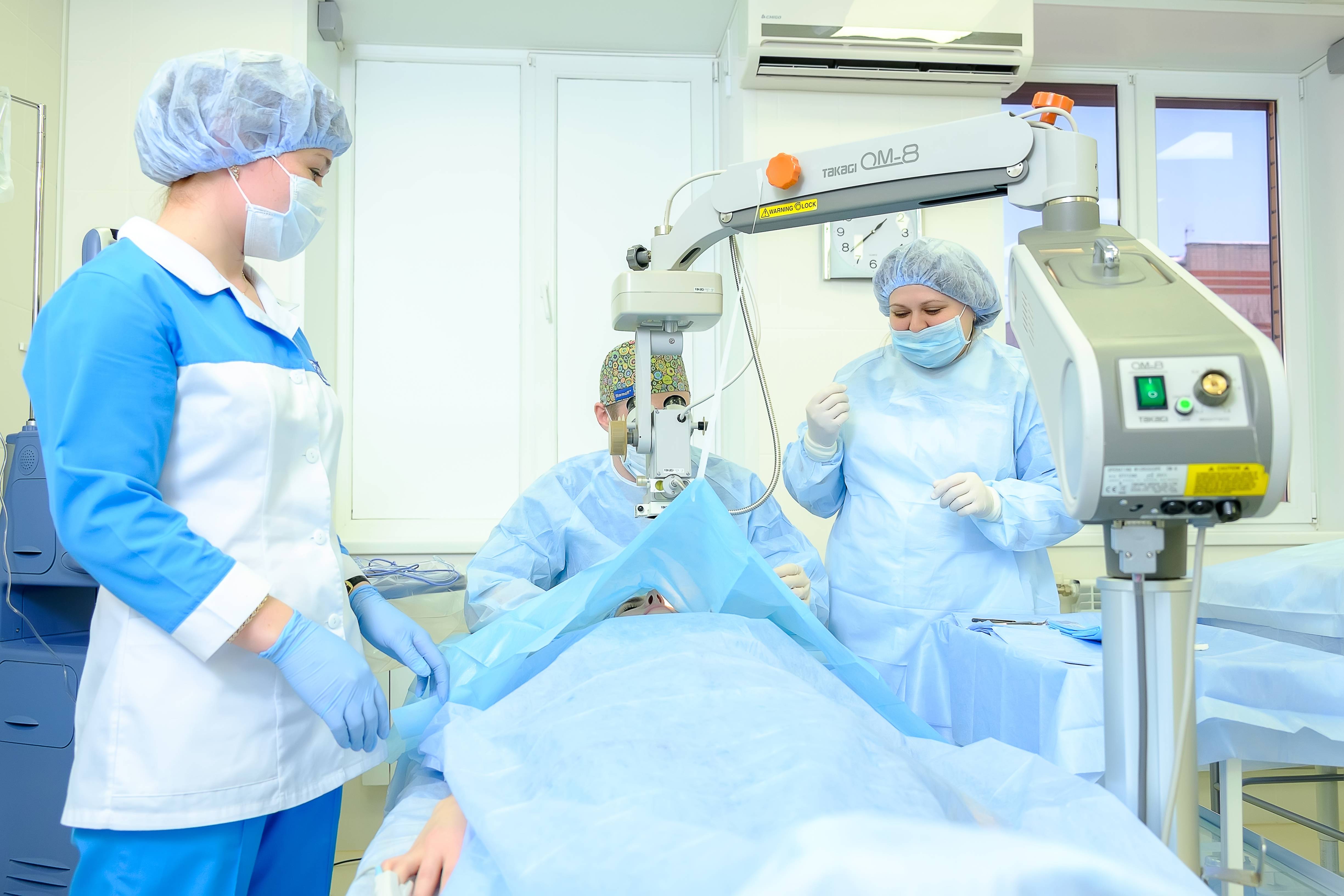
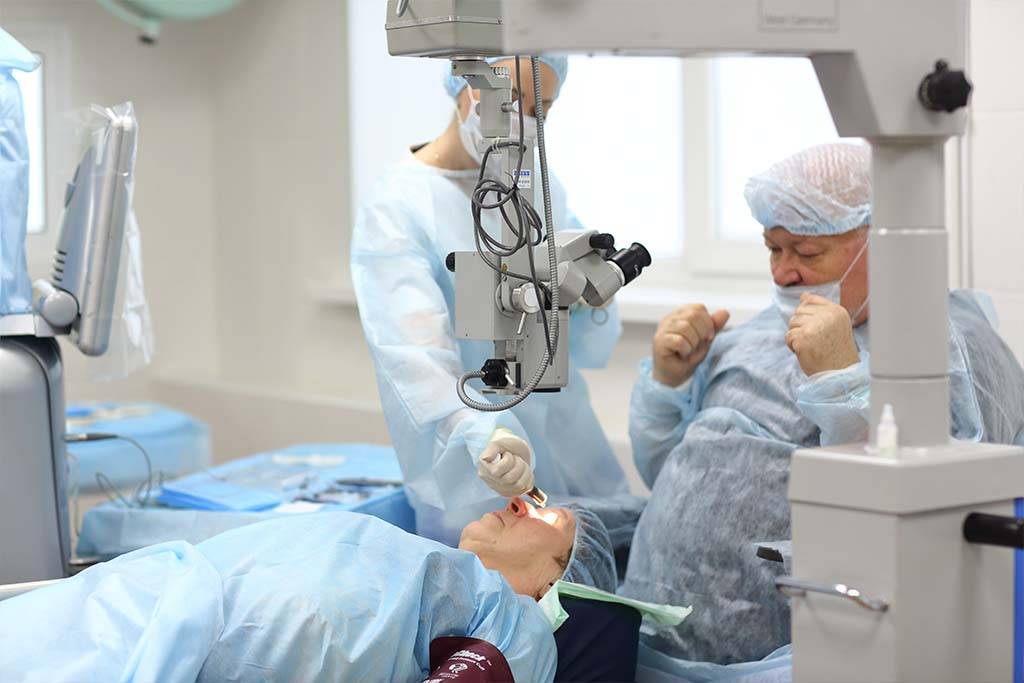
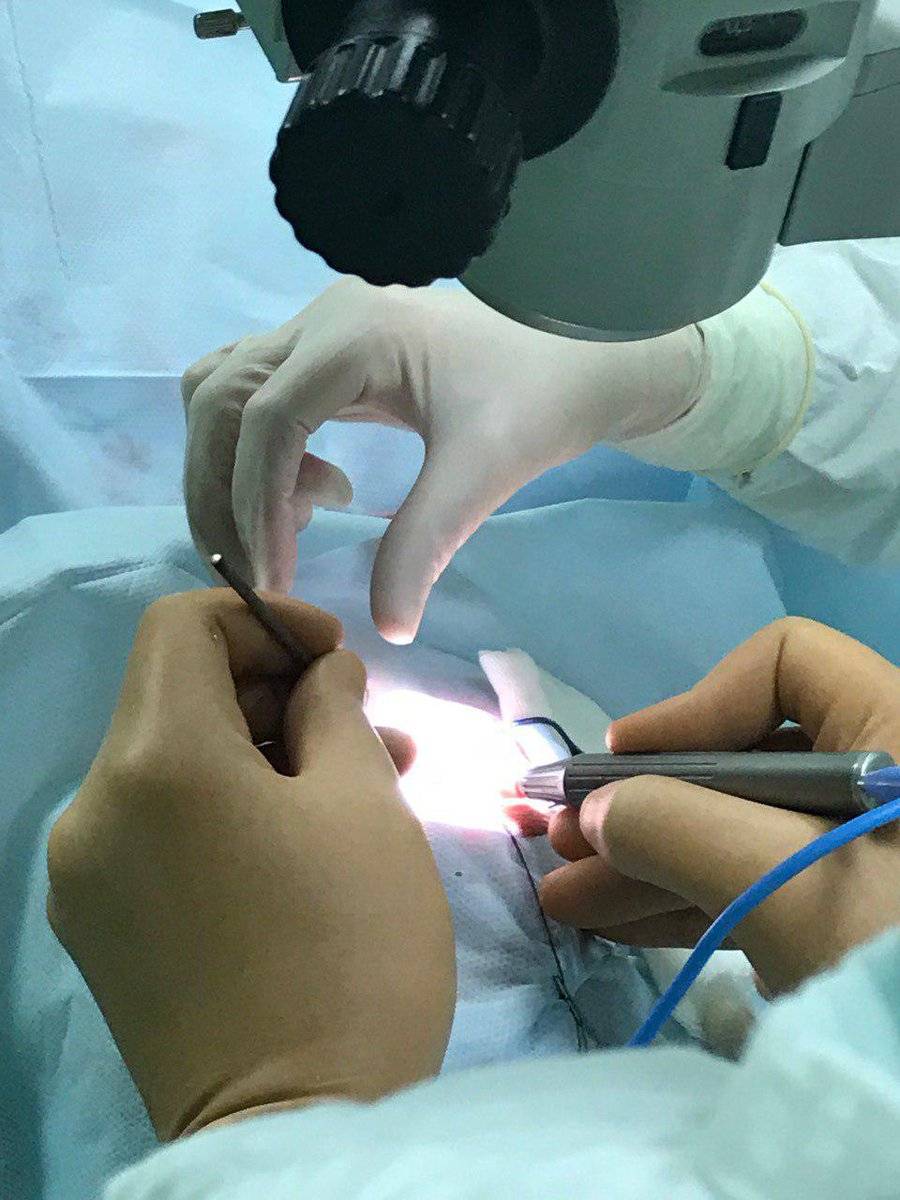
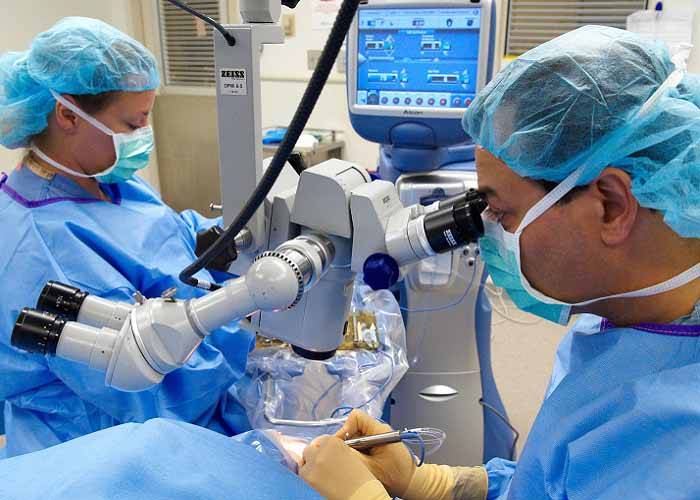
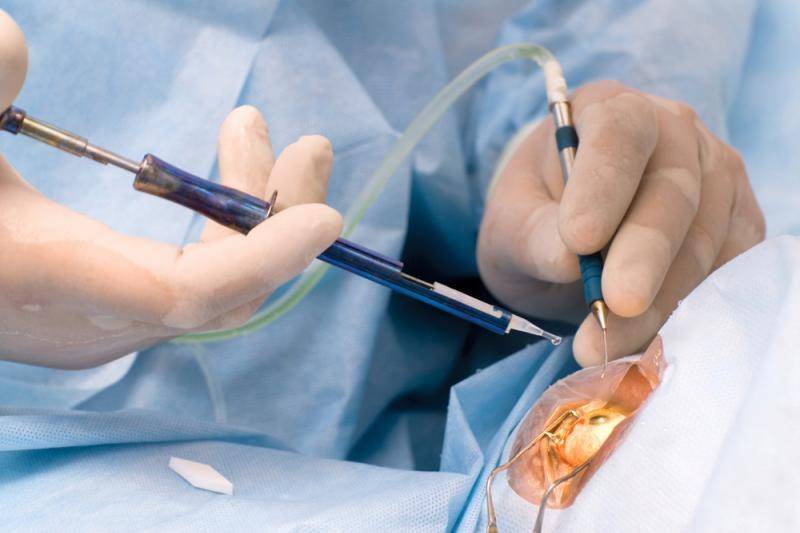
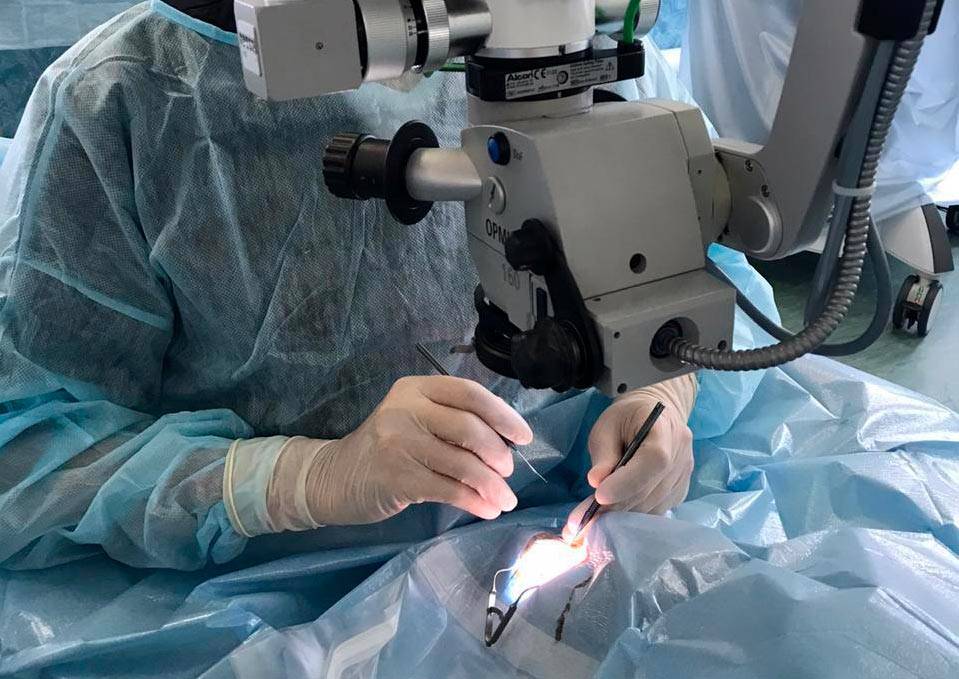
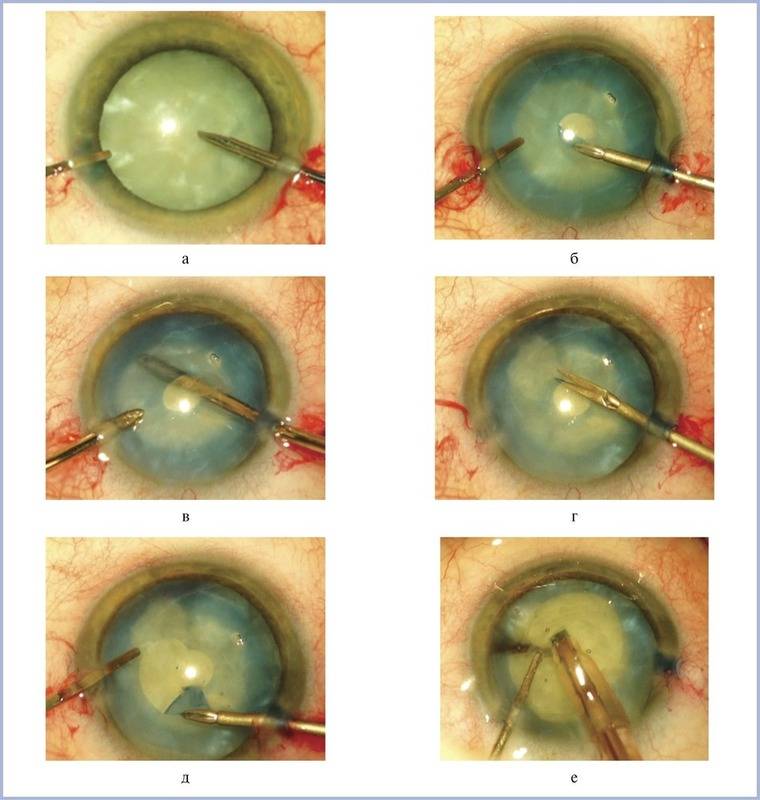
Операция проводится бригадой медработников, каждый из которых выполняет определенные функции. Этапы работы зависят от выбранного метода.
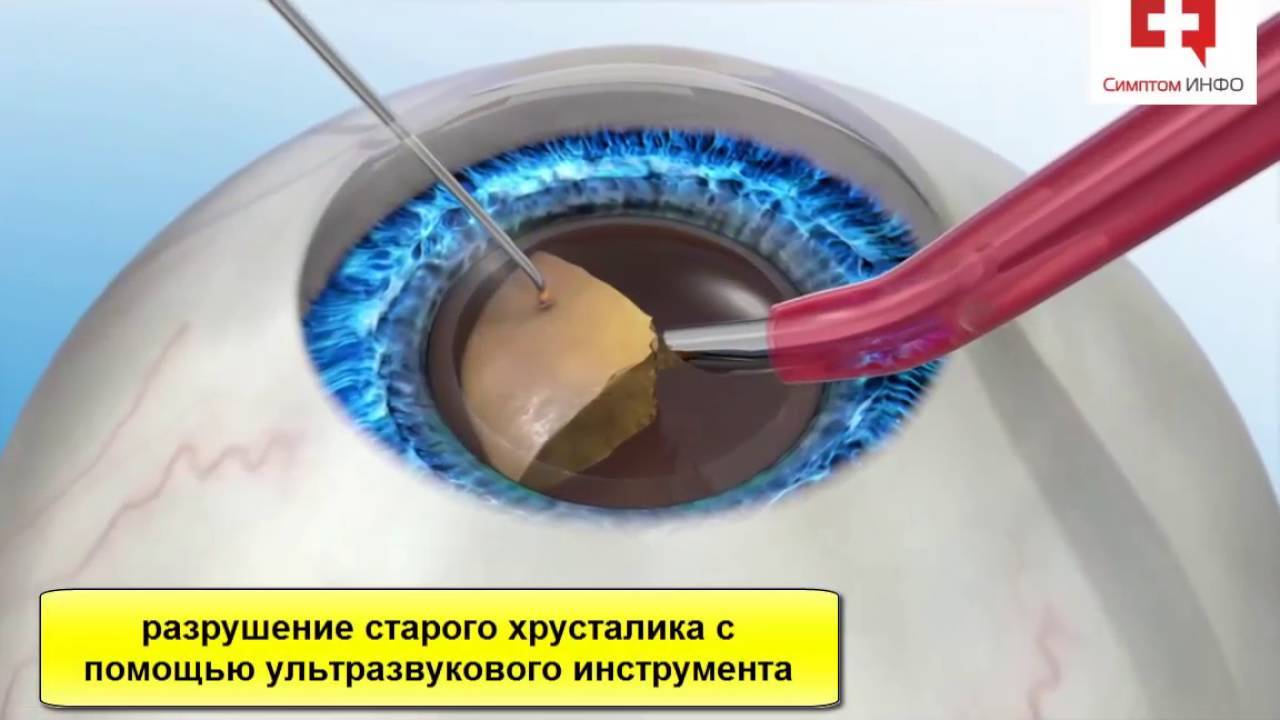
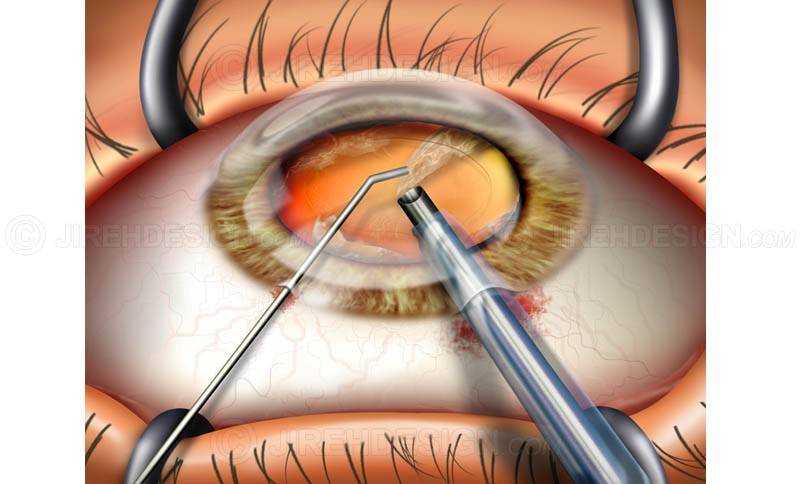
- Факоэмульсификация. После обезболивания у основания роговицы делают надрез, в камеру хрусталика вводят ультразвуковой зонд. Под действием испускаемых им волн хрусталик разрушается, после чего его без труда удается извлечь из глаза. Камера очищается, затем проводится установка линзы (имплантата). Она самостоятельно разворачивается внутри. Затем камеру хрусталика обрабатывают специальным препаратом.
- При экстракапсулярном удалении хрусталика травматичность несколько большая. После внедрения линзы накладывают швы, которые самостоятельно рассосутся через некоторое время. Но этот способ отличается сложностью реабилитации, зрение возвращается не сразу.
- Внутрикапсулярное удаление выполняют с использованием криоекстрактора. Хрусталик примерзает к нему, затем аккуратно извлекается. В пустое место вводится имплантат, проводится промывание, накладывание швов.
- Использование лазерного луча отличается меньшей травматичностью. После удаления хрусталика не требуется накладывания швов. Период восстановления протекает, как правило, без осложнений.
Вся операция по удалению хрусталика занимает примерно 15-20 минут. После того, как врачи окончат операцию, пациент не испытывает болевых ощущений. Иногда неприятные ощущения все же возникают — для их смягчения используются седативные препараты. Затем пациента для наблюдения переводят в палату и через несколько часов он может отправиться домой.
Дополнительные консультации
Прежде чем будет принято решение о способе хирургического вмешательства, могут потребоваться дополнительные консультации некоторых специалистов (эндокринолога, терапевта, кардиолога)
Противопоказаниях операции
Запрещено удаление катаракты в таких случаях:
- у пациента отмечено инфекционное поражение органов зрения;
- острый инфекционно-воспалительный процесс;
- онкологическое образование, находящееся рядом с глазами.
Относительные противопоказания к операции:
- детский или подростковый возраст пациента (в этот период глаза еще не успели до конца сформироваться, и зрение может улучшиться);
- глаукома;
- повышенное артериальное давление.
Разновидности
Астигматизм бывает:
- врождённым и приобретённым (обусловлен заболеваниями роговицы – рубцы после перенесенных заболеваний или операций, кератоконус, травмы);
- роговичным (98,6% случаев) и хрусталиковым (встречается крайне редко – 1,4%);
- прямым (наибольшей преломляющей силой обладает вертикальный меридиан) и обратным (наибольшую преломляющую силу имеет горизонтальный меридиан).
В зависимости от вида нарушения рефракции различают астигматизм:
- Миопический простой – нормальное зрение в одном из двух меридианов (горизонтальном или вертикальном) сочетается с близорукостью (миопией).
- Миопический сложный – в обоих меридианах глаза присутствует близорукость (миопия), но в одном из них её степень больше, а в другом меньше.
- Гиперметропический простой – в одном из меридианов имеется дальнозоркость(гиперметропия), сочетающаяся с нормальным зрением в другом меридиане.
- Гиперметропический сложный – в обоих меридианах глаза дальнозоркость, но в одном из них её степень больше, а в другом меньше.
- Смешанный астигматизм – близорукость в одном меридиане и дальнозоркость в другом.
По степени астигматизма различают:
- слабую – до 2 диоптрий;
- среднюю – до 3 диоптрий;
- высокую – 4 и более диоптрий.
Реабилитация после замены хрусталика
Одной из главных задач пациента во время реабилитационного периода является регулярное закапывание глаз лекарственными растворами, которые назначил доктор. Как правило, на протяжении дня используется несколько видов капель, которые обладают противовоспалительными, бактерицидными, регенерирующими свойствами
Важно строго придерживаться рекомендованной доктором схемы, выдерживая интервалы между инстилляциями разных препаратов
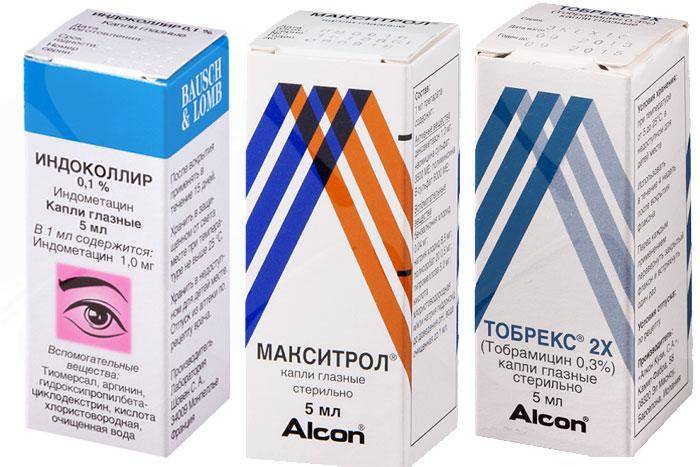
Для восстановления офтальмологи назначают такие лекарственные растворы:
- Тауфон – содержит таурин. Это вещество является аминокислотой, которая активизирует процессы, ответственные за восстановление и регенерацию повреждённых тканей глаз. Капли обладают метаболическими свойствами, и часто назначаются для лечения катаракты и глаукомы. Медикамент противопоказан пациентам, не достигшим 16-летнего возраста и кормящим матерям. В большинстве случаев лекарство переносится нормально, однако у некоторых пациентов может возникать жжение, повышение слезотечения, зуд в глазах.
- Макситрол – капли на основе полимиксина, дексаметазона и неомицина. Активные компоненты обладают кортикостероидным и антибактериальным действием. Средство угнетает симптомы воспаления за счет присутствия в его составе двух видов антибиотиков — неомицина и полимиксина. Дексаметазон оказывает противовоспалительное действие и обладает высокой активностью по отношению к грамотрицательным бактериям. Капли нельзя использовать при наличии микобактериальных и грибковых инфекциях. Иногда средство провоцирует развитие таких побочных явлений, как боль и зуд в глазах, повышение слезотечения, кератит.
- Флоксал – включает в состав противомикробное активное вещество офлоксацин. Оказывает эффективное действие на аэробные и анаэробные организмы, хламидию, клебсиеллу, стафилококк и прочих возбудителей. Капли назначаются при инфекционных заболеваниях глаз, язвах роговицы. После инстилляций могут развиваться такие побочные явления, как покраснение и жжение в глазах, конъюнктивит, светофобия, кератит, сухость глаз. Противопоказано лекарство людям с аллергией на его ингредиенты, беременным и кормящим матерям. Разрешено к использованию для детей старше 1 года.
- Тобрекс – офтальмологический раствор на основе тобрамицина. Данный компонент является антибиотиком быстрого действия. Тобрекс отличается активностью к широкому спектру патогенных организмов. В восстановительном периоде после удаления хрусталика обеспечивает защиту глаз от развития бактериальных инфекций. Капли не замедляют восстановительные процессы в глазных роговицах, благодаря чему активно применяются после оперативных вмешательств. Лекарство противопоказано при ГВ и вирусных поражениях глаз, пациентам младше 1 года, а также при наличии гнойных процессов. Может вызывать отёчность век и дискомфорт в области глаз.
- Индоколлир – капли содержат противовоспалительный активный компонент индометацин. Препарат относится к группе нестероидных средств, обладает обезболивающими свойствами. Замедляет процесс сужения зрачка, что позволяет применять его во время проведения операций на глазах. Лекарство способствует предотвращению воспалительных процессов после оперативных вмешательств по замене хрусталика при катаракте. Противопоказан медикамент при почечной недостаточности, беременности и ГВ, язве желудка. Может провоцировать такие побочные реакции, как повышение слезоточивости, жжение, боль в глазах, помутнение зрения, светофобия.
Реабилитация
После проведенной операции для предохранения от воздействия внешних сил на глаза накладывается повязка. Большинство прооперированных людей могут пойти домой уже спустя несколько часов по завершении операции. Но даже при отличном состоянии врач обязан осмотреть больного и дать подробные рекомендации о правилах поведения. При необходимости, больного оставляют на ночь для наблюдения в стационаре.
В первые дни для заживления следует применять глазные капли, способствующие быстрому заживлению, регулярно менять повязки и в назначенные дни являться на осмотр. Обычно нормальное зрение возвращается спустя неделю после операции, а стабилизация зрения заканчивается спустя два месяца.
Реабилитация
Также врач может посоветовать использование повязки на протяжении определенного времени для оберегания глаз от воздействия света во избежание появления осложнений. Оптимально применять повязки одноразового использования, их можно купить практически в каждой аптеке. Изготовить повязку возможно и самостоятельно, для чего потребуется приобрести пластырь и стерильный платок из марли. Пластырь наклеивается на салфетку по горизонтали, а сверху на мягкий слой необходимо уложить дополнительный слой для защиты.
После операции понадобится несколько раз посетить клинику для предотвращения возможных осложнений. Наложенные ограничения на образ жизни постепенно будут сниматься.
Особенности течения реабилитационного периода
Операция по замене хрусталика глаза при катаракте происходит в один день в амбулаторных условиях. Пациента не госпитализируют, через 30-60 минут после окончания хирургического вмешательства он может отправляться домой. Продолжительность процедуры при катаракте без осложнений не превышает 10 минут. В сложных случаях операция может длиться в течение 2-3 часов. Зрительная функция восстанавливается через 2-3 часа, а полное восстановление глаза отмечается спустя 1-1,5 месяца.
Для того чтобы зрительная функция восстановилась в полной мере как можно быстрее и не возникли осложнения, на протяжении всего восстановительного периода необходимо придерживаться ряда рекомендаций. Одним из важнейших моментов во время реабилитации после замены хрусталика глаза при катаракте является ношение специальной повязки, которая выполняет защитную функцию, защищая прооперированный орган зрения от пыли, инфекции, солнца и ветра.
Первая повязка накладывается в больнице сразу после операции и снимается на вторые сутки. После этого необходимо в течение 7-10 дней носить марлевую повязку, которую можно сделать самостоятельно из стерильного марлевого бинта и лейкопластыря. Первый медицинский осмотр у врача, делавшего замену хрусталика глаза на интраокулярную линзу, осуществляется на следующий день. После этого на протяжении всего восстановительного периода делается еще 3 плановых осмотра. При развитии осложнений количество походов к офтальмологу может быть и больше.
Весь период реабилитации после операции можно разделить на 3 этапа:
- Ранний период – первые 7 дней после операции. Сразу после операции может наблюдаться отечность и незначительная болезненность в области глаз, которую можно устранить с помощью легкого болеутоляющего (Нурофен, Анальгин). На данном этапе зрение существенно улучшится, но все же будет оставаться нечетким.
- Второй период – вторая-третья недели. Зрение нестабильно, необходимо избегать длительного зрительного напряжения и пользоваться повязкой. Также нужно закапывать выписанные врачом капли.
- Заключительный период – четвертая неделя. На данном этапе зрительная функция восстанавливается в полной мере, для коррекции изменившегося зрения могут назначаться очки.
В течение всего послеоперационного периода необходимо придерживаться всех рекомендаций врача и применять назначенные препараты.
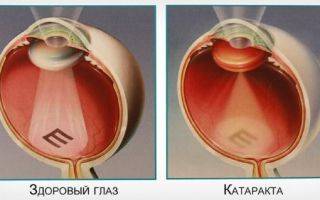
Что такое катаракта?
Катаракта — помутнение хрусталика глаза, именно той части глаза, которая помогает фокусировать свет на сетчатке. Это заболевание, в основном, связано с возрастом как результат клеточного старения, но иногда может развиваются в при травме глаза, после облучения, интоксикации, или быть врождённой.
Медикаментозным лечением катаракта не может быть устранена, только оперативно. Хирургическая операция по удалению катаракты не требуется, пока зрение позволяет вести привычный образ жизни и нет других неотложных офтальмологических заболеваний. Момент и вид операции выбирается совместно с врачом.
Хирургия катаракты обычно проводится в амбулаторных условиях и может потребовать некоторой подготовки со стороны пациента незадолго до операции: возможно, принятия лекарств, изменения образа жизни, что определённым образом должно определиться на процессе выздоровления после процедуры.
Сама процедура операции, как правило, занимает около пятнадцати минут на одном глазу. Однако, вы должны рассчитывать своё время нахождения в клинике не менее двух часов, включая время на подготовку и восстановление.
В большинстве случаев вам придётся вернуться к хирургу для осмотра через несколько дней после процедуры. После операции глаз будет покрыт защитной повязкой до следующего утра.
Некоторые вещи, которые вам может потребоваться сделать, чтобы подготовиться к операции по удалению катаракты включают в себя:
- Диета. Избегайте употребления жидкостей и приёма пищи на срок до 12 часов до процедуры.
- Макияж. Откажитесь на время операции и реабилитационного периода от косметики.
- Приготовьте организм к анестезии: прекратите приём некоторых лекарств, которые могут повлиять на результат операции. Обговорите этот пункт с вашим врачом.
- В некоторых случаях врач может прописать антибиотики- глазные капли, один-два дня до операции, чтобы уменьшить риск заражения.
- Договоритесь, чтобы кто-то отвез вас домой после операции.
Для ускорения процесса заживления после операции вам будет необходимо контролировать себя в течение нескольких дней:
- Выполняйте все указания лечащего врача.
- Для устранения раздражение и дискомфорта назначаются глазные капли, которые закапывайте строго по схеме.
- Не наклоняйте голову вниз первые сутки после операции.
- Не спите на стороне оперированного глаза первые дни, не трите и не давите его, избегайте попадания мыла и косметических средств.
- Избегайте любой напряжённой деятельности, работы внаклонку и поднятия тяжести, не парьтесь в бане месяц после операции.
- Держитесь подальше от прямых солнечных лучей и яркого света, защищайте глаза солнцезащитными очками.
- Пока не стабилизируется зрение не садитесь за руль автомобиля.
Видение предметов, как правило, размыто в течение первых нескольких дней. Весь процесс исцеления обычно занимает около восьми недель, если у вас возникли любые проблемы со зрением, покраснение глаза, припухлость, тошнота, рвота, тик, обязательно обратитесь к вашему лечащему врачу.
Виды операций при катаракте
В медицинских центрах пациенту в настоящее время обычно предлагают четыре основных разновидности операции:
- Факоэмульсификация. Это наиболее частый вид оперативного вмешательства, он длится около 15 минут. Наложения швов этот метод не требует. Стоимость этого вида операции наиболее высокая.
- Экстракапсулярное удаление. Метод используется при лечении катаракты крупных размеров с плотной структурой. Разрез при данном виде операции наиболее крупный. Взамен удаленного естественного хрусталика ставится искусственный.
- Внутрикапсулярное удаление. Это наиболее травматичный метод, при котором помимо хрусталика удаляется часть капсулы. Операция требует особого оборудования, позволяющего зафиксировать искусственный хрусталик перед радужной оболочкой. Этот метод используется не часто, в основном при запущенной катаракте и повреждении хрусталика.
- Лазерное удаление катаракты (метод фемтосекундного лазера). При этом способе методика схожа с методикой факоэмульсификации. Однако лазерное удаление позволяет сделать операцию максимально щадящей, исключая риск разрушить хрусталик. Лечение лазером допускается даже при диабете. Противопоказаниями к методике служат перезрелая катаракта или помутнение глазной роговицы.
Меры предосторожности при использовании различных средств для чистки
Важно помнить о мерах предосторожности пользователям бытовой химии. Особенно тем, у кого есть маленькие дети и аллергия
Несмытое средство чревато повреждением кожных покровов, появлению аллергической реакции.
https://youtube.com/watch?v=Yh83tuG3Ecg
Правила предосторожности:
- Полностью смывать вещество с поверхности.
- Использовать мягкую губку, дабы не повредить эмаль.
- Нельзя допускать резких перепадов температур на поверхности.
- Следует проверять на этикетке средство, чтобы оно подходило под тип покрытия.
- Надевать резиновые перчатки на руки во избежание попадания средства на кожу.
- Не допускать попадания вещества в глаза.
Если у пользователя есть аллергия на состав, неприятен резкий аромат, смените средство на щадящее.
Домохозяйка, следуя советам, подберет наилучший вариант чистки. Зависит от предпочтений, индивидуальной переносимости состава.
Статья проверена редакцией
Все это, плюс надбавки и частные пенсионные программы, позволяют датчанам в среднем получать пенсию, равную 120 тыс. рублей в месяц.
Бесплатная операция
Современная медицина быстро развивается и удаление катаракты не представляет особой сложности для хирургов. Конечно, вмешательство имеет немалый ценник, поэтому люди со средним достатком не могут позволить себе подобную процедуру.
Однако существует ряд способов добиться замены хрусталика на бесплатной основе. При этом по степени эффективности они ничем не отличаются от коммерческой коррекции. Главная сложность заключается в получении специального направления.
Бесплатная процедура осуществляется «по старинке»: роговую оболочку разрезают и вставляют имплантат российского производства. Если есть возможность доплатить небольшую сумму, можно рассчитывать на ИОЛ более высокого качества.
На безвозмездной основе вмешательство проводится пенсионерам. В подобной ситуации доплат потребуется только при предпочтении зарубежной ИОЛ российской. Направление на операцию необходимо взять в поликлинике, коррекция проводится в течение двух недель. Вмешательство осуществляется в государственной больнице.