Острый приступ глаукомы: клиника, лечение, прогноз
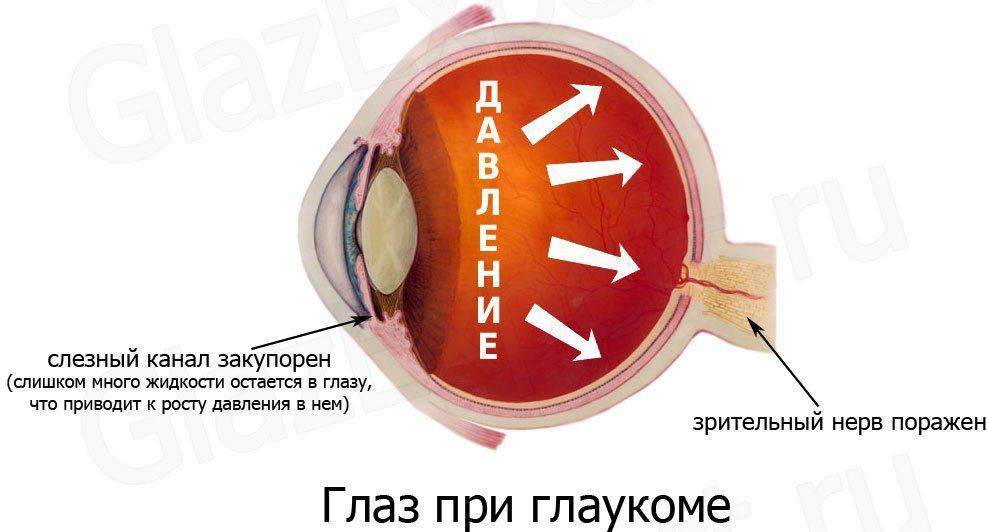
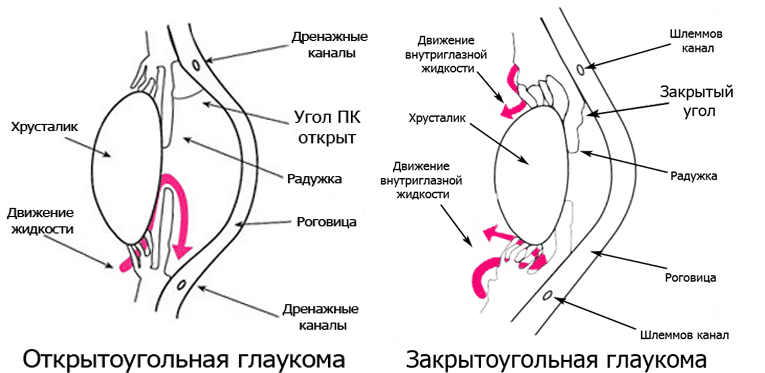
Глаукома (от греческого «непрозрачность хрусталика») – заболевание глаз, при котором повышается внутриглазное давление из-за нарушения оттока жидкости, постепенно разрушаются клетки сетчатки и происходит атрофия зрительного нерва. Классифицируется по происхождению на первичную и вторичную. К первичной относят открытоугольную (прогрессирует постепенно) и закрытоугольную, при которой возникает острый приступ. Вторичная развивается из-за перенесенных болезней или травм глазного яблока.
Клиническая картина
Накануне приступа может наблюдаться: переохлаждение или перегревание организма, нервный срыв, нарушение гигиены глаз, применение препаратов для расширения зрачка, продолжительная зрительная нагрузка, введение большого количества жидкости. Но это происходит не всегда, люди зачастую и не подозревают о патологии.
Острый приступ начинается со светобоязни, затем появляются сильные боли в глазу, височной, лобной области (из-за распространения ее по ходу ветвей тройничного нерва), ухудшением общего состояния, иногда тошнотой, рвотой. Зрачок расширен, острота зрения резко понижена. В передней и задней камере глаза скапливается избыток влаги, она оказывает давление на глазное яблоко и при надавливании оно очень плотное, похожее на камень.
Пациент жалуется на значительное ухудшение зрения, радужные круги вокруг источников света, резкую боль в глазу. Наблюдается повышение АД, брадикардия. Сопровождается приступ ознобом, повышенной температурой тела, замедлением пульса.
Глазное яблоко гиперемировано, возможен отек век. Роговица теряет характерный блеск, гладкость, зеркальность. Зрачки расширены неравномерно, реакция их на свет замедлена или отсутствует.
Причины такого состояния – повышенное внутриглазное давление, приводящее к нарушению обменных процессов в роговой оболочке.
Отличие от других состояний
По ошибке больного могут госпитализировать в другое отделение (хирургическое, кардиологическое) или примут его состояние за воспаление радужки, катаракту.
Распознать приступ глаукомы помогут следующие факторы:
- помутнение роговицы;
- неподвижность зрачка, его неправильная форма;
- отвердение, покраснение глаз;
- зрачок зеленоватого, а не черного оттенка;
- при механическом воздействии на роговицу веки быстро не смыкаются.
Диагноз ставится на опросе, осмотре пациента, результатах измерение остроты и полей зрения, внутриглазного давления.
Факторы риска
Чаще от глаукомы страдают пожилые люди, от 50 лет. Риск возрастает у лиц старше 60-70 лет.
Выделяют несколько причин появления глаукомы:
- Большой хрусталик, что приводит к уменьшению объема задней камеры.
- Массивное реснитчатое (цилиарное) тело, оно отвечает за выработку внутриглазной жидкости.
- Недостаточная кривизна роговой оболочки.
- Маленькие размеры глазного яблока.
К группе риска, кроме пожилых, относятся лица:
- имеющие наследственные признаки (от родителей);
- страдающие хроническими заболеваниями нервной, эндокринной, сердечно-сосудистой системы;
- с сахарным диабетом;
- страдающие близорукостью;
- с повышенным внутриглазным давлением;
- с артериальной гипотонией;
- перенесшие операции на глаза;
- проходящие долгий курс гормональной терапии;
- негроидной расы;
- а также женщины в период менопаузы.
Спровоцировать острый приступ способны: слишком высокие физические нагрузки; работа, требующая постоянного наклона головы; травмы глаз; прием антидепрессантов, алкоголя, соленой, маринованной пищи; применение капель для носа.
Лечение до госпитализации и в стационаре
При возникновении приступа следует сразу вызвать скорую помощь. Пока человек ожидает медиков, он должен оставаться в лежачем положении, можно принять горячую ножную ванночку, обезболивающее и средства, нормализующие АД. Закапывать самостоятельно капли, особенно Атропин, нельзя, это приведет к ухудшению состояния. Не следует пить много жидкости.
До прибытия в стационар пациенту вводят внутривенно Диакарб и дают еще внутрь вместе с препаратами калия (Аспаркам, Панангин), капают Пилокарпин, вводят Анальгин, Кеторол.
В стационаре проводят тщательный осмотр глаз, измерение остроты зрения (визометрия), полей зрения (периметрия). При необходимости назначают рефрактометрию, тонометрию (определение внутриглазного давления), микроскопию, офтальмоскопию, УЗИ, HRT-сканирование (позволяет определить точно изменения зрительного нерва). Гониоскопию (оценивают угол передней камеры) делают после улучшения состояния больного.
Для купирования острого приступа глаукомы применяют:
- Миотики – Пилокарпин 1-2 %. Средство закапывают четыре раза за час, затем за два часа и три раза через каждый час. Иногда выбирают Фосфакон, Армин.
- Диуретики – таблетки Диакарб назначают два раза в сутки; Маннитол – вводят внутривенно, капельно; Фуросемид – два раза в день в вену или в мышцу.
- Препараты для снижения внутриглазного давления – раствор Тимолола 0,5 % – капают два раза в день, Азопта.
- Глюкортикостероиды (Дексаметазон).
Читайте статью о том, какие капли нужно использовать при глаукоме.
Если у пациента сильная боль и рвота, назначают однократно литическую смесь. Когда приступ длится сутки без медикаментозной помощи, требуется хирургическое вмешательство.
После двух суток делают лазерную иридэктомию – с ее помощью снижают внутриглазное давление. Результатом ее является появление нового отверстия для оттока глазной жидкости. При этом используется местная анестезия.
Распространенным методом является трабекулэктомия – частичное удаление трабекулярных сетей. Цель операции также в снижении внутриглазного давления.
Преимуществом лазерного вмешательства является безболезненность, минимальный риск осложнений, короткий послеоперационный период, невысокая стоимость. Недостатки – результат со временем снижается, нужна поддерживающая терапия, могут возникнуть осложнения.
https://www.youtube.com/watch?v=W1i7rCXkE_w
Прогноз
Если приступ удалось купировать в первые сутки, прогноз для пациента благоприятный. Но больного ставят на диспансерный учет у офтальмолога, дают специальные рекомендации. В случае несвоевременного обращения за помощью возможна полная слепота.
Дальнейшее ведение пациента
После операции больному рекомендуют ношение специальных очков. Нужно ограничить: просмотр телевизора, работу за компьютером, долгое чтение, особенно при темном свете. Запрещают поднятие тяжестей, посещение сауны, бани, алкоголь, курение, советуют диету без острого и соленого. Употреблять продукты с витамином A, регулярно приходить на осмотр к врачу.