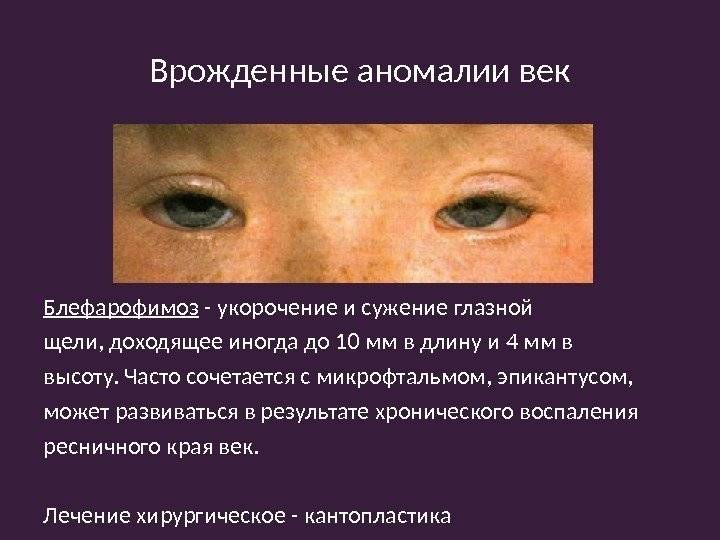
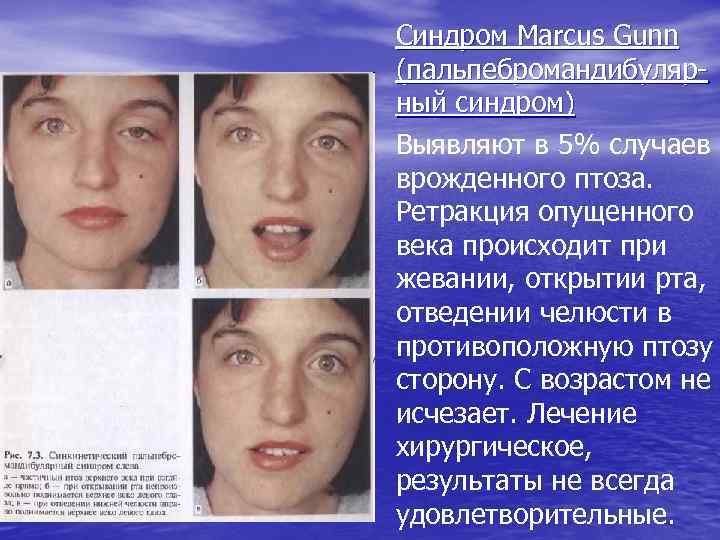
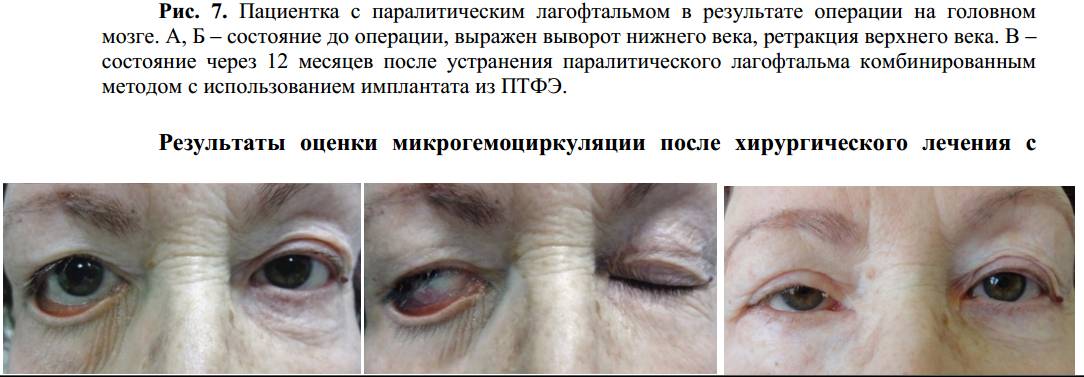
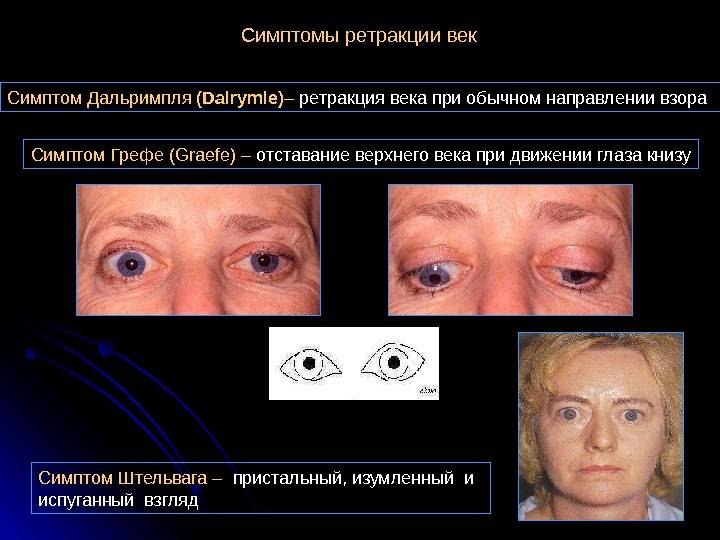
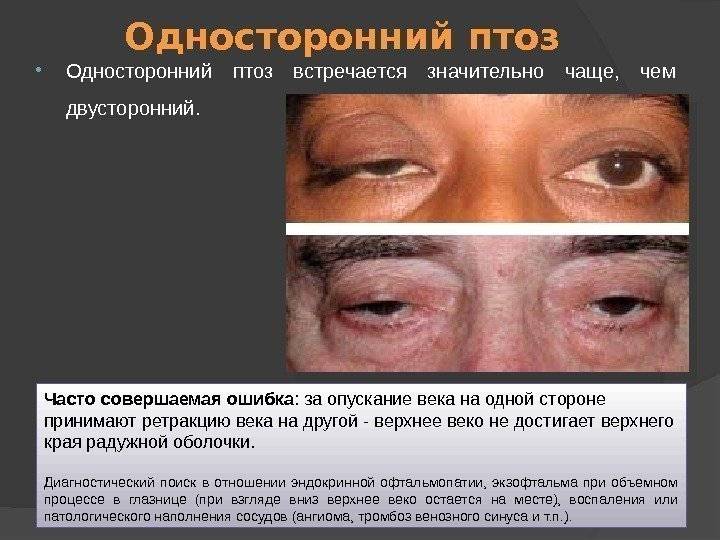
Прогноз для пациентов
Если соблюдаются все клинические рекомендации при эндокринной офтальмопатии, прогноз благоприятный.
Эффективность терапии напрямую зависит от того, как своевременно человеку были назначены медикаменты. Правильное лечение этого недуга на ранней стадии позволяет предотвращать прогрессирование заболевания и развитие тех или иных осложнений. Благодаря правильному лечению можно добиться затяжной ремиссии. Ухудшение состояния отмечается, как правило, лишь у пяти процентов больных.
Людям, которые страдают симптомами эндокринной офтальмопатии, рекомендуют полностью отказаться от вредных привычек, а кроме того, пользоваться темными очками и применять капли глазные капли в целях защиты роговицы от пересыхания. Помимо всего прочего, такие пациенты должны обязательно находиться на диспансерном учете. Им нужно регулярно проходить осмотры у офтальмолога и эндокринолога. Больным следует принимать тиреостатики наряду с препаратами для заместительной терапии, которые назначаются врачом. Раз в три месяца необходимо сдавать кровь на гормоны щитовидной железы.
Эндокринной офтальмопатии свойственно поражение ретробульбарной ткани глазных орбит с разной степенью интенсивности. Симптоматика патологии чаще всего развивается при тиреотоксикозе щитовидки, который вызван гиперсекрецией тиреоидных гормонов из-за определенных аутоиммунных процессов. Лечение в данном случае необходимо проводить комплексное, включая прием тиреостатиков наряду с глюкокортикоидами, стероидами и иммунодепрессантами. При наличии выраженной нейропатии выполняют хирургическую декомпрессию глазных орбит.
Лечение эрозии роговицы глаза
При появлении первых признаков поражения роговой оболочки, следует оказать меры первой доврачебной помощи:
- Следует промыть глаза физраствором. Если его нет, подойдет кипяченая вода. Промывание нужно проводить аккуратно, чтобы не повредить глаза.
- С помощью прохладных компрессов можно снять отек и снизить болезненные ощущения. Процедуры нужно делать несколько раз в день до исчезновения неприятных симптомов.
- С помощью искусственной слезы можно обеззараживать поверхность роговицы и восстановить ее нормальную влажность. При этом значительно снижается интенсивность неприятных ощущений.
Чтобы пораженная роговая оболочка глаза как можно быстрее зажила, врач назначает кератопротекторы. Это лекарственные вещества, которые не только восстанавливают целостность роговой оболочки, но и укрепляют ее и не допускают появления рецидивов.
Наиболее часто применяемые средства такие:
- Керакол. Он ускоряет заживление эпителия, укрепляет кровеносные сосуды и поддерживает прозрачность роговой оболочки.
- Дакролюкс или гипромеллоза смягчает и увлажняет поверхность органа зрения, улучшает его рефракционную способность. Лекарство быстро и эффективно снимает признаки воспаления конъюнктивы.
- Визитил образует защитную пленку на поверхности глаза и не допускает ее пересыхания. Препарат не допускает отека роговой оболочки.
Обязательно надо применять препараты для увлажнения роговой оболочки глаза:
- Корнеокомфорт;
- Вид-комод;
- Визин;
- Biosoft Active;
- Оксиал;
- Renu MultiPlus;
- Лакрисин.
За счет этих средств удается увлажнить роговую оболочку глаза и избавиться от неприятных ощущений – раздражения, боли и рези. Применять эти лекарство нужно столько времени, сколько требуется для восстановления влажности оболочек глаза.
С целью профилактики глазной врач назначает антибактериальные препараты тетрациклинового или цефалоспоринового ряда. Благодаря употреблению антибактериальных препаратов удается подавить активность патогенных микроорганизмов, развивающихся в глазу. Применять такие средства нужно только по назначению врача и только в рекомендованной концентрации. Самостоятельное употребление антибиотиков может способствовать поражению органа зрения.
Если медикаментозное лечение эрозии роговицы глаза не принесло результатов, то врач назначает хирургическую операцию. В процессе кератопластики удаляется пораженный эпителий с помощью современных лазерных технологий.
Не стоит надеяться на народные методы избавления от помутнения роговой оболочки глаза. Они не заменят медикаментозного и тем более хирургического лечения. Однако они хорошо дополняют назначенное врачом лечение и служат профилактикой снижения остроты зрения.
Вот несколько народных рецептов лечения помутнения роговой оболочки глаза:
- Залить столовую ложку травы очанки стаканом кипятка, применять как компресс.
- Таким же способом приготовить настой из цветков аптечной ромашки. Применять его для глазных ванночек.
- Дважды в день необходимо смазывать больной глаз маслом из облепихи или конопли.
- В качестве средства для примочек можно применять пакетированный чай.
Диагностика ретинобластомы
Если у ребенка есть склонность к этому заболеванию, то он должен постоянно наблюдаться у офтальмолога.
Очень часто на болезнь указывают следующие признаки:
- косоглазие;
- расширенный зрачок и слабая реакция на свет;
- лейкокория.
Если эти признаки обнаружены, то необходимо провести тщательное обследование ребенка. Для этого используют биомикроскопию, тонометрию, офтальмоскопию (прямую и обратную), гониоскопию, визометрию, экзофтальмометрию, измеряют угол косоглазия, исследуют бинокулярное зрение. Если возникло помутнение оптических сред, то проводят ультразвуковое исследование глаза.
Интраокулярная биопсия проводится, только если есть абсолютные показания, поскольку эта процедура может спровоцировать диссеминацию злокачественных клеток. Для того, чтобы узнать, насколько ретинобластома распространилась внутри глаза, используют рентгенографию орбиты и околоносовых пазух, МРТ и КТ головного мозга. Если есть подозрения на то, что в организме распространились метастазы, выполняют люмбальную пункцию, исследуют цереброспинальную жидкость, а также делают пункцию костного мозга, исследуют миелограмму. Также для диагностики проводится такая процедура как статическая сцинтиграфия скелета и печени.
Иногда похожие симптомы может давать дисплазия сетчатки, мягкотканная саркома, рубцовая ретинопатия, метастазы нейробластомы и некоторые другие заболевания.
Если у ребенка диагностирована ретинобластома, то необходимо обратится к неврологу и отоларингологу за консультацией.
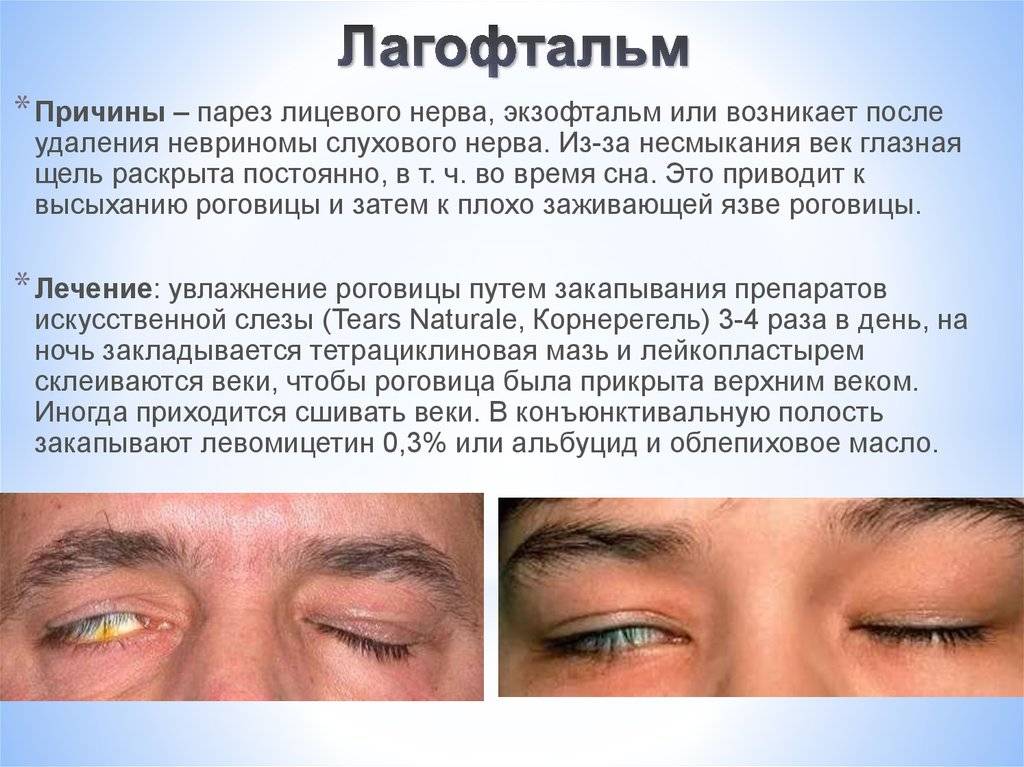
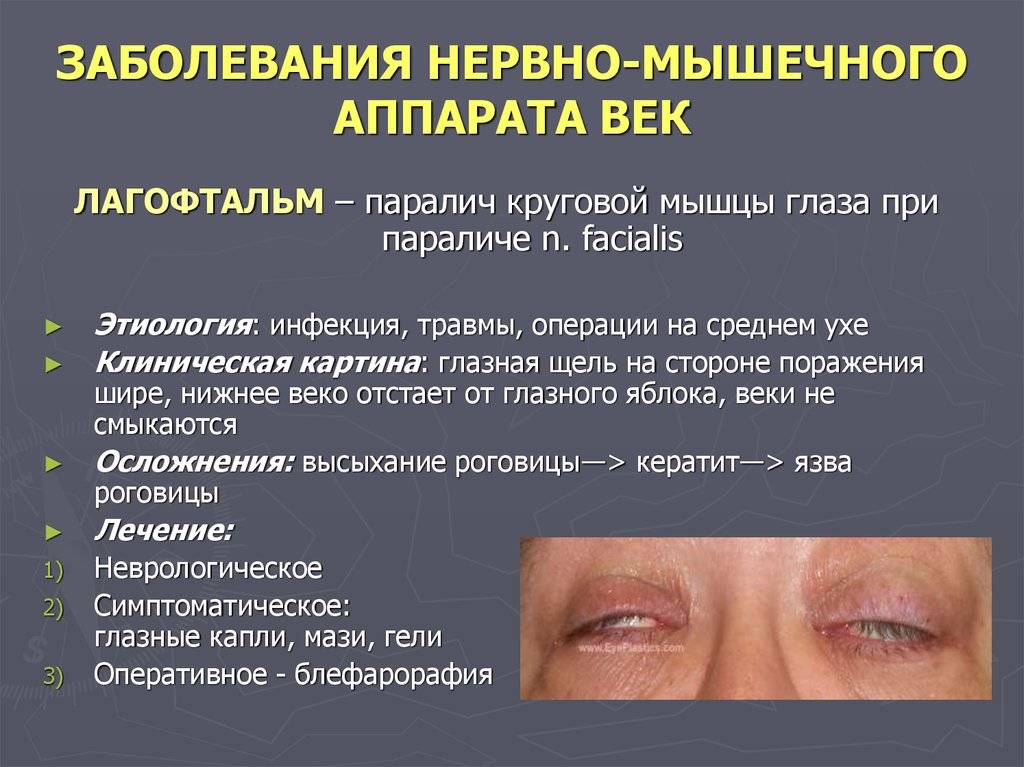
Лечение лагофтальма народными средствами
Медицина не знает способа борьбы, дающего сто процентный результат. Лагофтальм лечится комплексом мер. Интенсивная терапия. Использование широкого спектра медикаментов. Операция. С сухостью глаз при длительном сидении в офисе, работе за компьютером или на сквозняках можно справиться народными средствами. Возьмите любую из нижеперечисленных трав, заварите, пользуйтесь для промывания и увлажнения.
- Зеленый чай.
- Аптечная ромашка.
- Розмарин.
- Фиалка.
- Мята.
- Календула.
- Очанка.
Зайдите в фито аптеку и проконсультируйтесь с врачом. Он подскажет, как можно избавиться от сухости глаз. Обязательно посетите офтальмолога, пройдите обследование. Качественное лечение не даст потерять зрение. Соблюдайте гигиену и регулярно посещайте врача.
Этапы болезни и ее разновидности
В большинстве ситуаций, рак диагностируется у немного подросших деток. Обычно специалисты и родители обнаруживают первичные признаки опухоли, когда ребенок достигает возраста двух лет. Проявляется она в виде косоглазия и эффекта «кошачьего глаза». Ретинобластома левого и правого глаза развивается одинаково без различий по интенсивности поражения. Определение метода излечения пациента напрямую зависит от того, какова стадия его болезни. Для более полного представления о предстоящей терапии специалисты определяют степень поражения органов согласно данной классификации:
- На первой стадии образование еще небольших размеров, но уже внешне визуализируется через зрачок. Окулист в этом случае может установить размер одной или нескольких опухолей. Обычно они достигают размера до 0,25 мм. Заболевание на этом этапе хорошо поддается излечению. Симптомами первой стадии являются ухудшение зрения и лейкокория – белый зрачок, обычно этот признак проявляется во время фотографирования. От вспышки фотоаппарата око малыша на фото отсвечивает белым, так сквозь зрачок проявляется раковое образование. У детей проблемы со зрением могут проявляться в виде косоглазия. Ведь малыши не способны сами оценить и понять, что у них падает уровень зрения.
- На второй стадии появляется повторное воспаление, которое затрагивает радужку глаза и сосудистую оболочку. На этом этапе маленький пациент начинает бояться света. У него появляется покраснение глаз, слезоточивость. Ретинобластома также проявляет другие симптомы, например, повышается глазное давление, что причиняет сильную боль.
- Опухоль третьей стадии перерастает за пределы глаза, развивается в тканях глазной орбиты, придаточных пазухах черепа, мягкой оболочке мозга. Присутствует симптом экзофтальма, иными словами синдром выпученных глаз.
- Четвертая стадия самая тяжелая – терминальная. В этот период новообразование через кровь и зрительный нерв дает метастазы в печень, лимфоузлы, кости, ЦНС. Начинается отравление всех систем организма, у пациентов наблюдается слабость, потеря аппетита, снижение массы тела, из-за поражения мозга появляются сильные головные боли, тошнота, рвота. Резкое похудение больного может привести к анорексии. Ретинобластому глаза четвертой степени у детей лечить крайне трудно, прогнозы врачей в этой ситуации не очень оптимистичны, есть высокий риск летального исхода тяжелобольного человека.
https://youtube.com/watch?v=36JgesfcWnE
По месту локализации заболевание подразделяется на четыре категории:
- Начальный этап – образование находится внутри ока;
- Среднетяжелый этап – рак распространяется полностью на глазное яблоко;
- Тяжелый этап – болезнь прогрессирует, поражает близлежащие ткани;
- Осложненный этап – происходит метастазирование на отдаленные органы организма.
Еще рак сетчатки делится на односторонний или двусторонний. Односторонняя опухоль относится к спорадическому типу, но, тем не менее, имеет тесную взаимосвязь с хромосомными отклонениями. Двусторонняя форма заболевания несет исключительно генетически передающийся характер и встречается у одного из четырех пациентов.
Классификация и причины
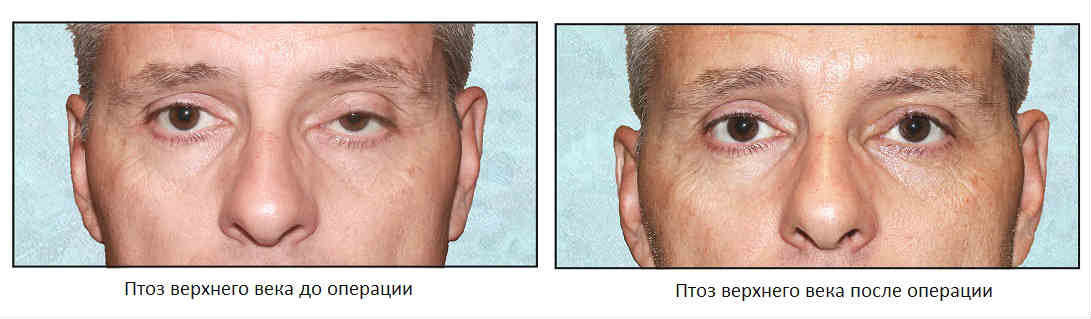
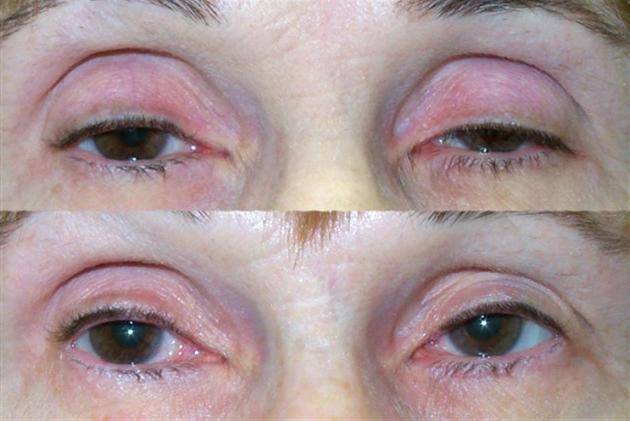
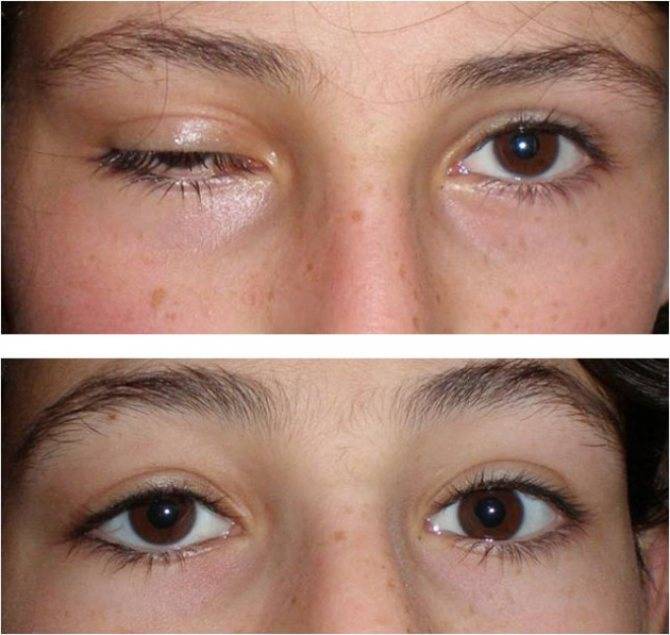
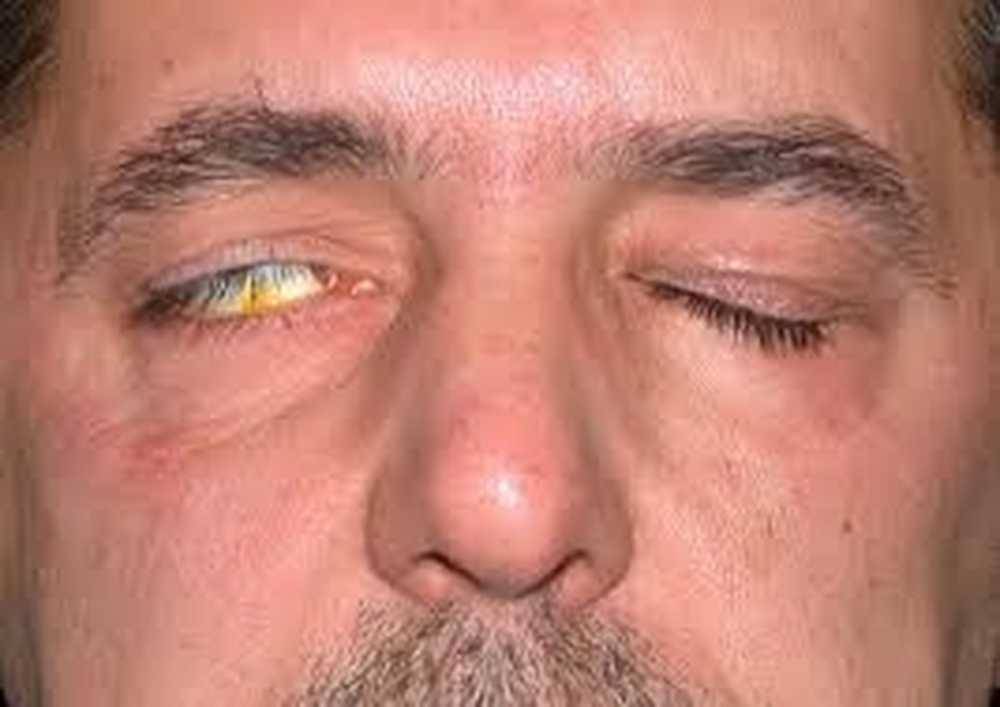
Слабость мышц бывает приобретенной и врожденной. Врожденный птоз верхнего века – это заболевание маленьких детей, причинами его является недоразвитие или отсутствие мышц, поднимающих веко, а также поражение нервных центров. Для врожденного птоза характерно двустороннее поражение верхнего века правого и левого глаза одновременно.
Смотрите интересное видео о врожденной форме заболевания и способах лечения:
Одностороннее поражение характерно для приобретенного птоза. Этот вид птоза развивается как осложнение другого, более серьезного патологического процесса.
Классификация птоза верхнего века в зависимости от причины появления:
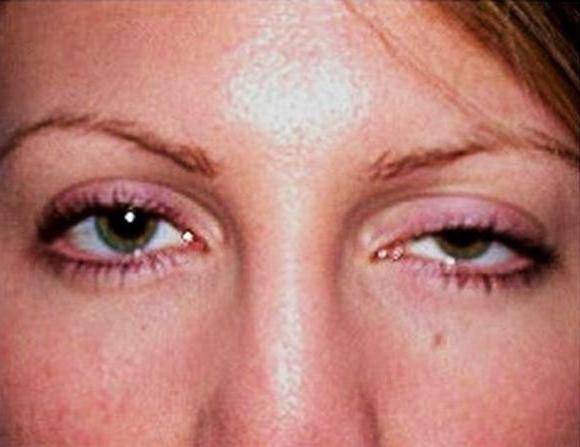
- Апоневротический блефароптоз – излишнее растяжение или расслабление мышц, потеря тонуса.
- Нейрогенный птоз – нарушение прохождения нервного импульса для управления мышцей. Неврогенный птоз является симптомом заболевания ЦНС, появление неврологии – это первый сигнал к дополнительному обследованию структур головного мозга.
- Механический блефароптоз – посттравматическое повреждение мышц, прорастание их опухолью, рубцевание.
- Возрастной – естественные физиологические процессы старения организма провоцируют ослабление, растяжение мышц и связок.
- Ложный блефароптоз – наблюдается при большом объеме кожной складки.
Также причинами возникновения блефароптоза у взрослых бывают:
- повреждения, ушибы, разрывы, травмы глаза;
- заболевания нервной системы или головного мозга: инсульт, неврит, рассеянный склероз, опухоли, новообразования, кровоизлияния, аневризмы, энцефалопатия, менингит, ДЦП;
- парезы, параличи, разрывы, слабость мышц;
- сахарный диабет или другие эндокринные заболевания;
- экзофтальм;
- последствие неудачных пластических операций, введения ботокса.
По стадиям:
- частичный;
- неполный;
- полный.
Птоз имеет 3 степени, которые измеряются в количестве миллиметров расстояния между краем века и центром зрачка. При этом глаз и брови пациента должны быть расслаблены, находиться в естественном положении. Если расположение края верхнего века совпадает с центром зрачка – это экватор, 0 миллиметров.
Степени птоза:
- Первая степень – от +2 до +5 мм.
- Вторая степень – от +2 до -2 мм.
- Третья степень – от –2 до -5 мм.
Классификация
Анофтальм классифицируют по нескольким признакам.
По степени поражения выделяют:
- односторонний тип заболевания, при котором отсутствует один глаз;
- двусторонний анофтальм, при котором утеряны оба глаза.
По времени возникновения анофтальм подразделяют:
- Приобретенный, если патологическое состояние возникло после перенесенных болезней или полученных травм, затрагивающих зрительный аппарат.
- Врожденный, если ребенок появился на свет уже с патологией развития органов зрения. Как правило, анофтальм при этом типе развивается в результате различных внутриутробных инфекций.
Кроме того, офтальмологи часто подразделяют заболевание на истинное и мнимое. Первый тип патологии характерен исключительно для врожденного анофтальма. Как правило, он сопутствует другим отклонениям в развитии плода. При истинном анофтальме отсутствуют зрительный нерв и его каналы, наружное коленчатое тело,хиазма.
Для мнимого типа патологии характерно полное отсутствие глаза. Однако на рентгенограмме можно диагностировать присутствие зрительного нерва. Иные структуры орбиты отличаются нормальным анатомическим развитием. Зачастую анофтальм подобного типа имеет приобретенный характер.
Как классифицируется
Болезнь классифицируется по степени её выраженности. Различают слабую, среднюю и сильную степени лагофтальма:
- Слабая – при данной степени глазная щель расширяется незначительно, нижнее веко слегка опущено, кожа век и лобной зоны сглажена. Во время бодрствования человек ещё имеет возможность полностью смыкать веки, в то время, как во сне они остаются слегка приоткрытыми.
- Средняя – характеризуется более яркими клиническими проявлениями по сравнению со слабой степенью. Складчатость кожных покровов уменьшается, и, чтобы закрыть глаза, человеку приходится прикладывать усилия. Чтобы сомкнуть глазную щель, он задействует орбитальную часть глазной мышцы, во сне его глаза приоткрыты.
- Сильная – глаза больного всегда открыты, вследствие чего появляется сильная сухость конъюнктивы и роговицы. В результате этого в органах зрения развиваются воспалительные и дистрофические процессы.
Что представляет собой заболевание
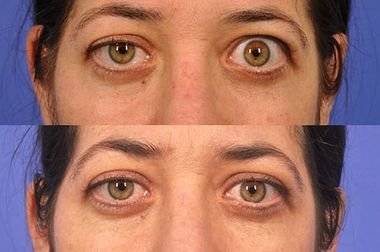
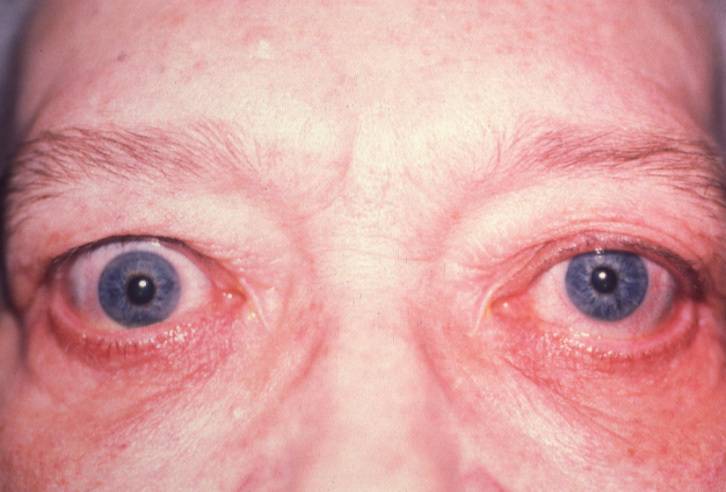
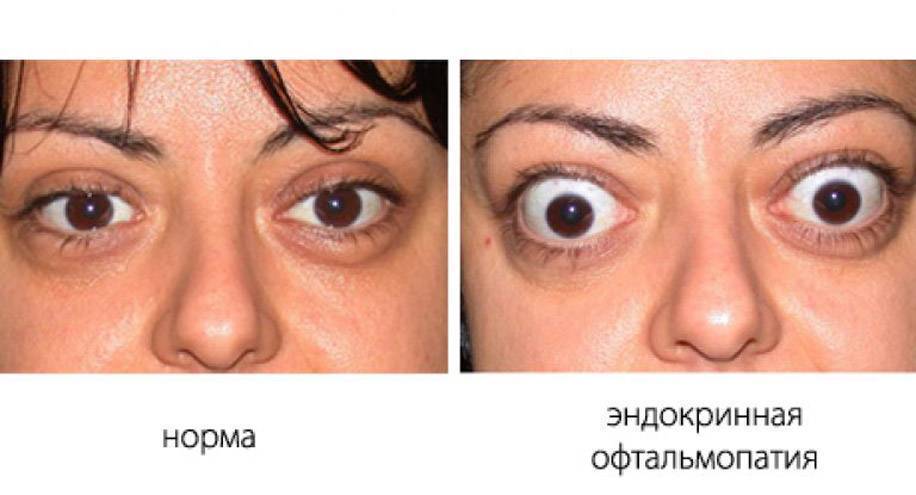
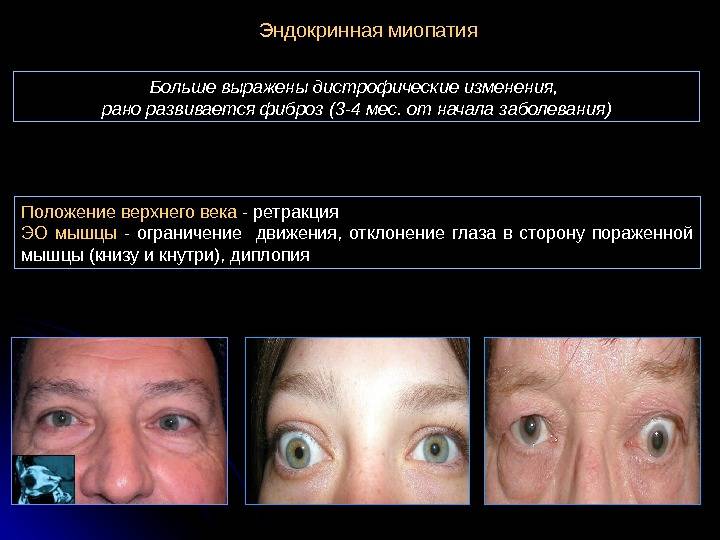
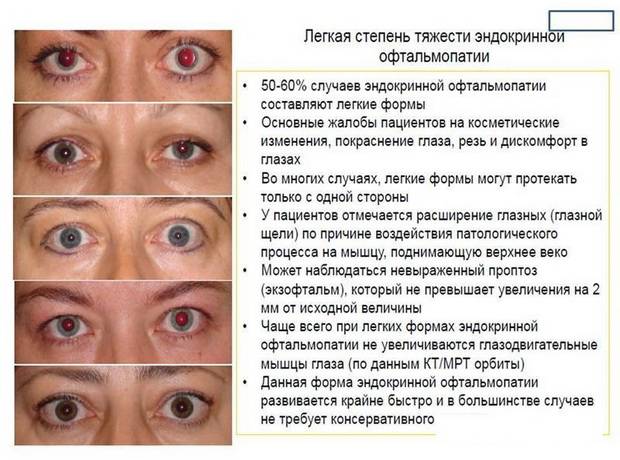
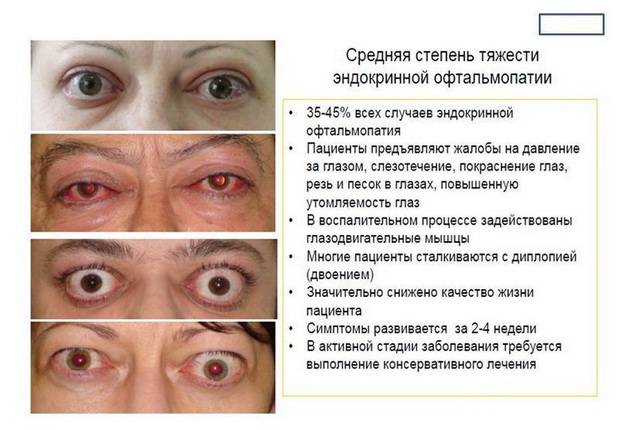
Эндокринная офтальмопатия (орбитопатия) — тяжёлая патология, при которой помощь пациенту оказывают эндокринологи и офтальмологи. Болезнь имеет аутоиммунную природу, чаще всего возникает на фоне нарушений со стороны щитовидной железы и представляет собой поражение подкожной клетчатки и мышц, окружающих глазные яблоки. Впервые патология была описана Грейвсом ещё в позапрошлом веке, поэтому её часто именуют офтальмопатией Грейвса. Ещё недавно болезнь считалась симптомом токсического зоба, сопровождающегося повышенной выработкой тиреотропных гормонов и приводящего к тиреотоксикозу. Сейчас эндокринная орбитопатия выделена в самостоятельное заболевание.
По статистике, женщины болеют намного чаще мужчин, причём поражаются люди сорокалетнего или шестидесятилетнего возраста. В медицинской литературе описаны случаи заболевания у детей. Лёгкие формы болезни чаще бывают у молодых людей, для пожилого возраста характерно развитие тяжёлых форм офтальмопатии.

Орбитопатия Грейвса проявляется характерными признаками и чаще всего возникает на фоне патологий щитовидной железы
В 80–90% случаев болезнь протекает на фоне гормональных дисфункций со стороны щитовидной железы (гипотиреоз, аутоиммунный тиреоидит, тиреотоксикоз). При этом проявления со стороны глаз могут развиваться сразу с клиническими симптомами поражения железы, а могут предшествовать им или даже появляться в отдалённом времени (через 5–10 лет после лечения щитовидки). В 6–25% случаев офтальмопатия может возникать на фоне эутиреоза (состояния, при котором щитовидная железа работает правильно и уровень тиреоидных гормонов соответствует норме).
https://youtube.com/watch?v=GK5OqLi4XJQ
https://youtube.com/watch?v=1OPn5r4uTOQ
Виды птоза
Птоз можно классифицировать как врожденный (у детей с рождения или до года вследствие аномалии развития мышцы-леватора) и приобретенный6.
Приобретенный взрослый птоз (см. табл.) далее классифицируется на основе этиологических факторов:
- Миогенный
- Нервно-мышечный
- Нейрогенный
- Механический
- Церебральный
К наиболее частотным относится приобретенный инволюционный апоневротический птоз вследствие обусловленного возрастом опускания тканей7.
| Птоз | Причина |
|---|---|
|
Миогенный |
Хроническая прогрессирующая внешняя офтальмоплегия |
|
Нервно-мышечный |
Миастения |
|
Нейрогенный |
Синдром Хорнера |
|
Механический |
Инволюционный (старческий) или апоневротический |
|
Церебральный |
Поражения головного мозга (особенно правого полушария) |
На сегодняшний день самая точная и полная классификация различных видов птоза представлена Василием Викторовичем Атамановым:
- птоз верхнего века односторонний;
- птоз верхнего века двусторонний;
- птоз верхнего века частичный;
- малой степени 1-2 мм;
- средней степени 3-4 мм;
- тяжелой степени 5-7 мм;
- птоз верхнего века полный (отсутствие функции леватора верхнего века).
Симптомы патологии
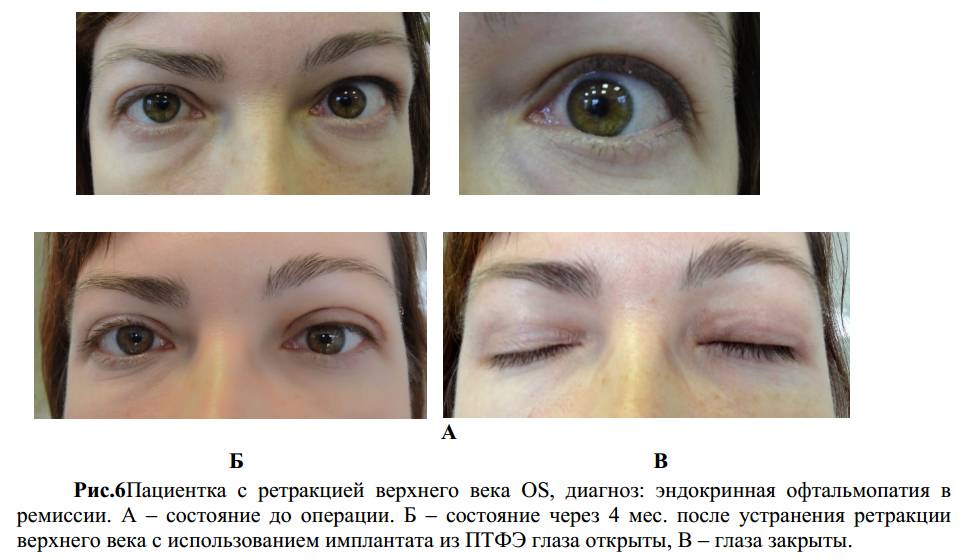
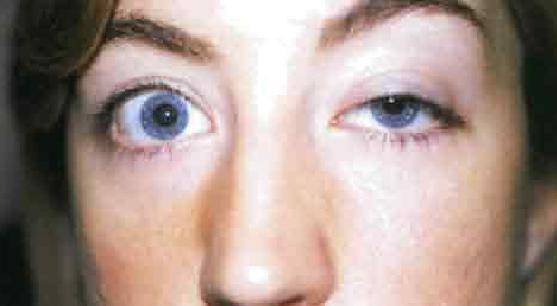
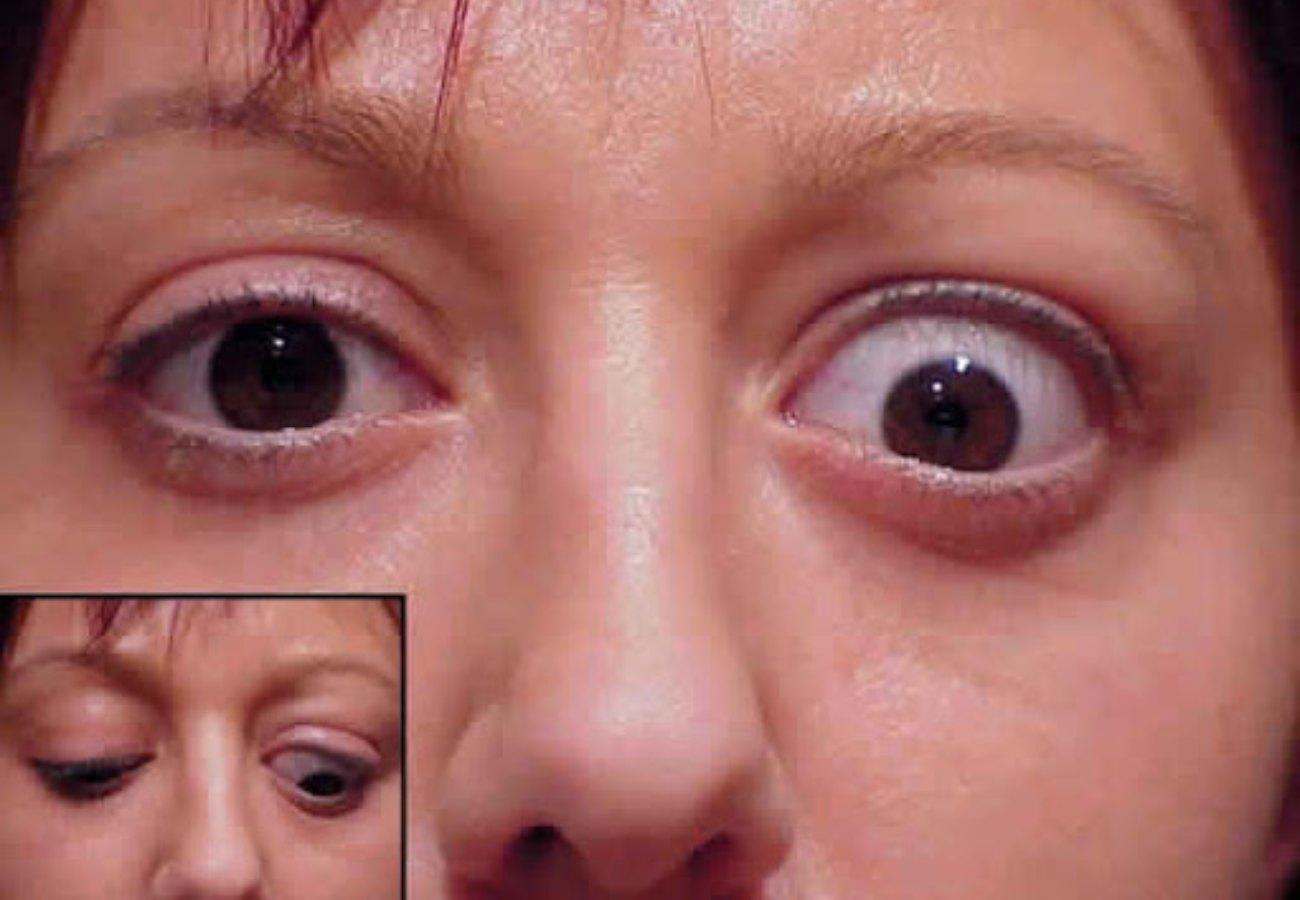
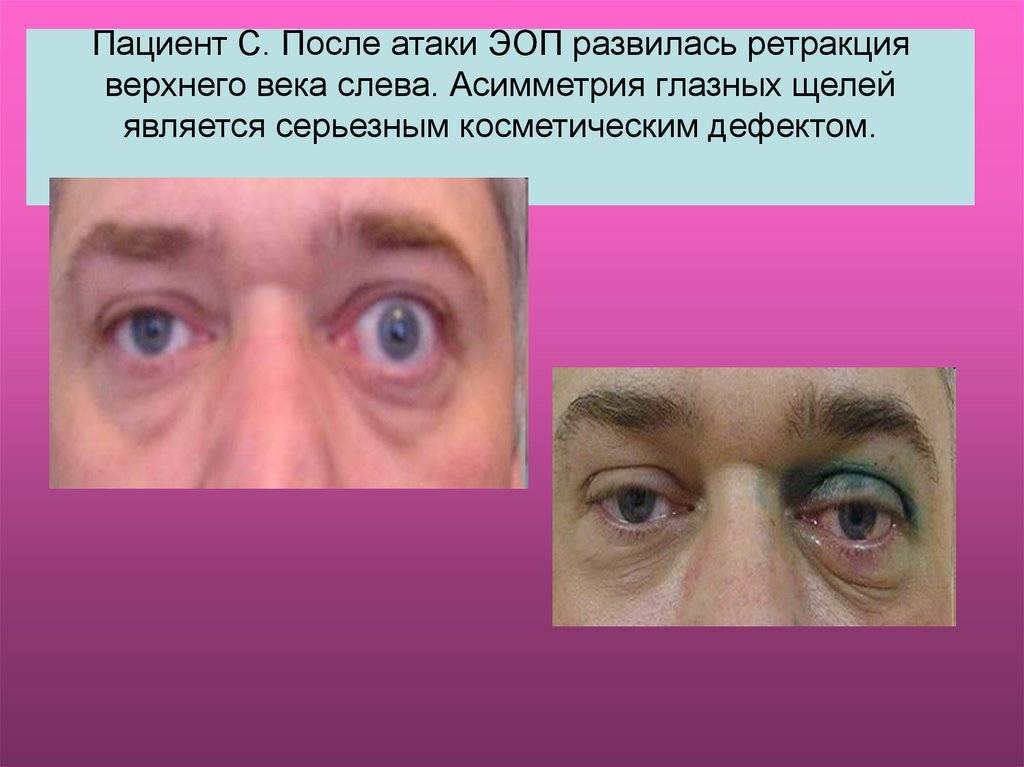
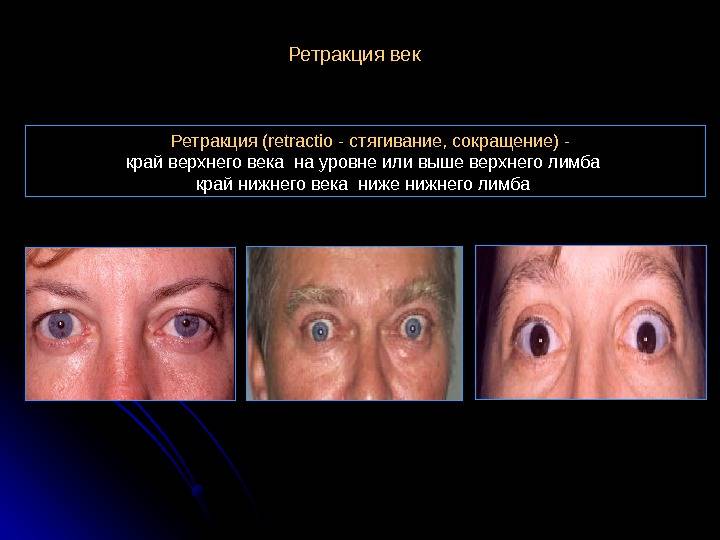
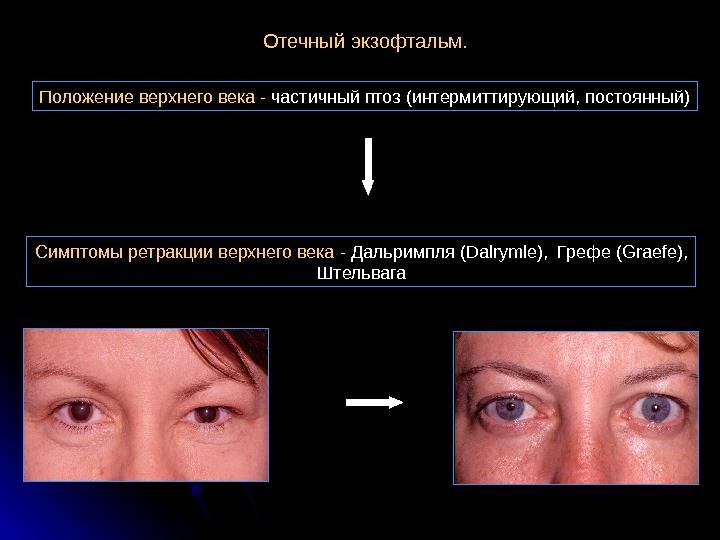
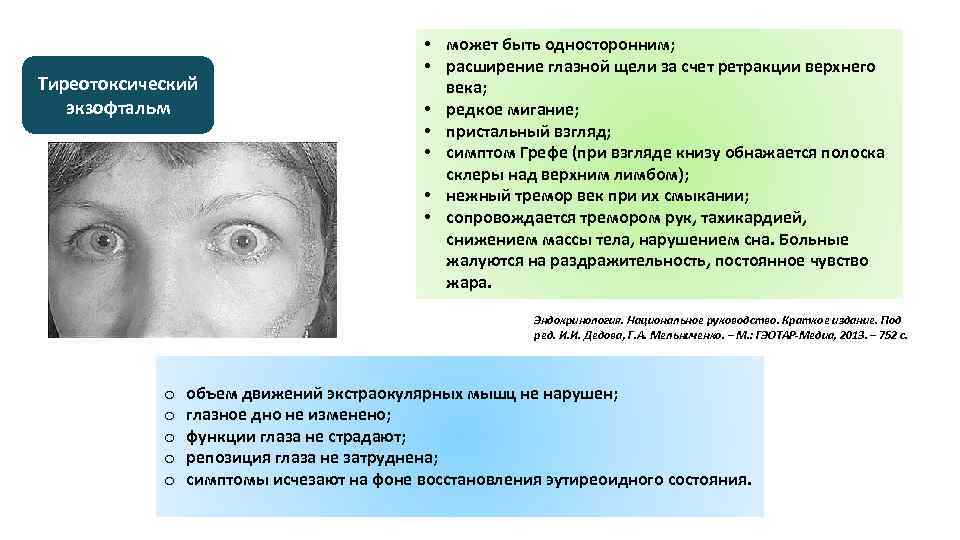
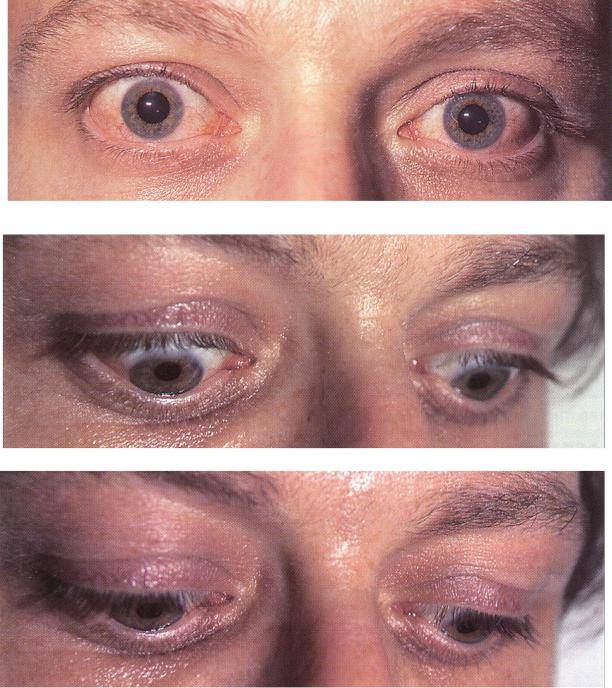
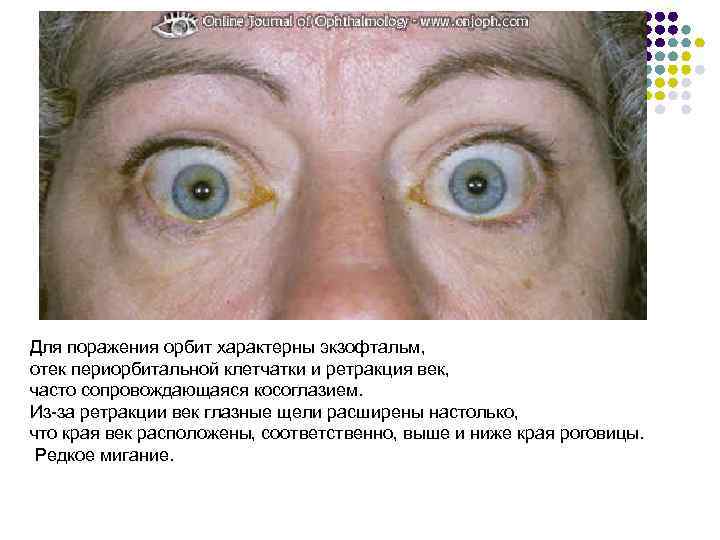
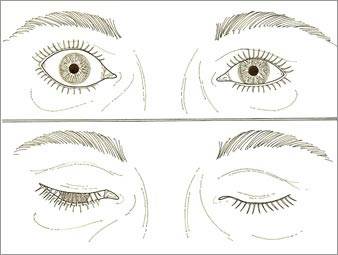
При эндокринной офтальмопатии у людей развивается экзофтальм, который характеризуется выпячиванием наружу глаз. При этом объем верхнего века уменьшается, из-за этого увеличивается разрез глазных щелей, и больной человек не может полностью закрыть глаза. Признаки заболевания обычно нарастают на протяжении восемнадцати месяцев. К основным симптомам эндокринной офтальмопатии относятся следующие признаки:
- Присутствие ощущения песка в глазах.
- Появление светобоязни и слезотечения.
- При наличии офтальмопатии у людей возникает сухость глаз.
- Развитие диплопии, на фоне такого состояния происходит двоение изображения во время отведения взгляда в другую сторону.
- Появление головных болей.
- Развитие экзофтальма, то есть пучеглазия.
- Возникновение симптома Кохера.
- Развитие косоглазия.
- Появление пигментации на коже век.
- Редкое моргание наряду с невозможностью отведения глаз в разные стороны.
- Дрожание век и их загибание.
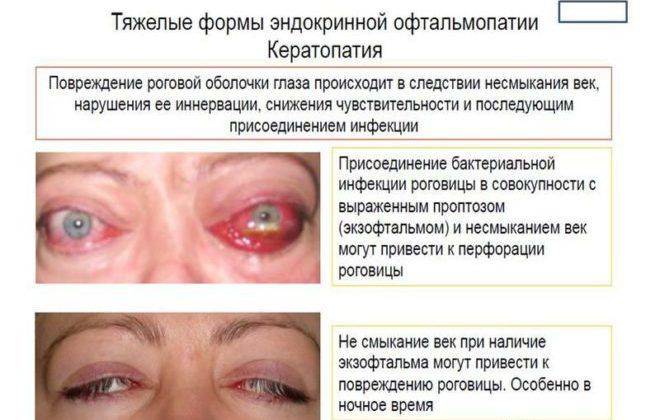
Экзофтальм на фоне этого заболевания может быть односторонним либо поражает сразу оба глаза. Ввиду неполного смыкания век осуществляется изъязвление роговицы, а кроме того, развивается хронический конъюнктивит наряду с иридоциклитом и синдромом сухого глаза. При наличии сильного отека наблюдают сдавливание глазного нерва, что приводит к ухудшению зрения, а вместе с тем и к атрофии нервного волокна. Поражение глазного дна ведет к повышению внутриглазного давления, одновременно с этим у человека формируется косоглазие с тромбозом вен сетчатки.

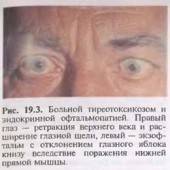
В том случае, если при наличии эндокринной офтальмопатии одновременно еще развивается и миопатия глазодвигательных мышц, то формируется двоение изображения, и болезнь отличается прогрессирующим течением. Такое сочетание диагнозов встречают преимущественно у мужчин при развитии гипотиреоза щитовидки или на фоне эутиреозного состояния. Позже может присоединяться экзофтальм. Как правило, отечность клетчатки отсутствует, но увеличивается мышечный объем, и больной не в состоянии двигать глазами вверх или вниз. Районы инфильтрации в короткий срок замещаются фиброзной тканью.
Профилактика
Для предотвращения возникновения такой болезни, как лагофтальм, необходимо:
- вовремя лечить глазные патологии;
- избегать травмирования глаз;
- подбирать правильную терапию при неврите лицевого нерва;
- избегать ожогов зрительных органов.
Для защиты рекомендуется также пользоваться мягкими контактными линзами.
Какие бывают степени Салюса?
Симптом поражения глазного дна при гипертонической болезни имеет три степени, признаки которых представлены в таблице:
| Степень | Признаки изменений |
| Салюс I | Вена неравномерно сужена, тонкая, сдавливается на месте перекреста с артерией |
| Салюс II | Изгиб вены в виде дуги или арки под артериолой |
| Салюс III | Глубокое вдавление венулы, ее расширение и полнокровие невдалеке от места перекреста, исчезает под артерией |