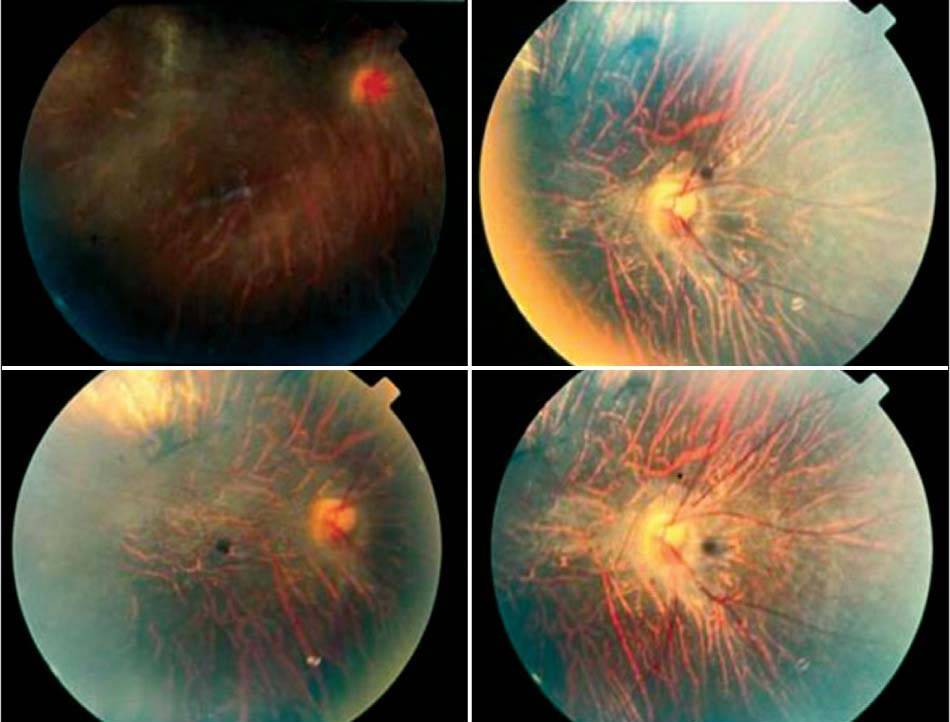
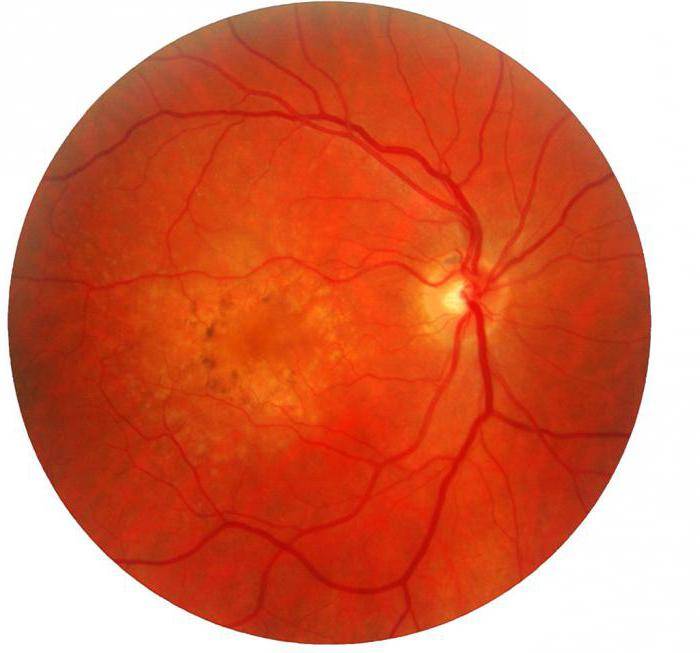
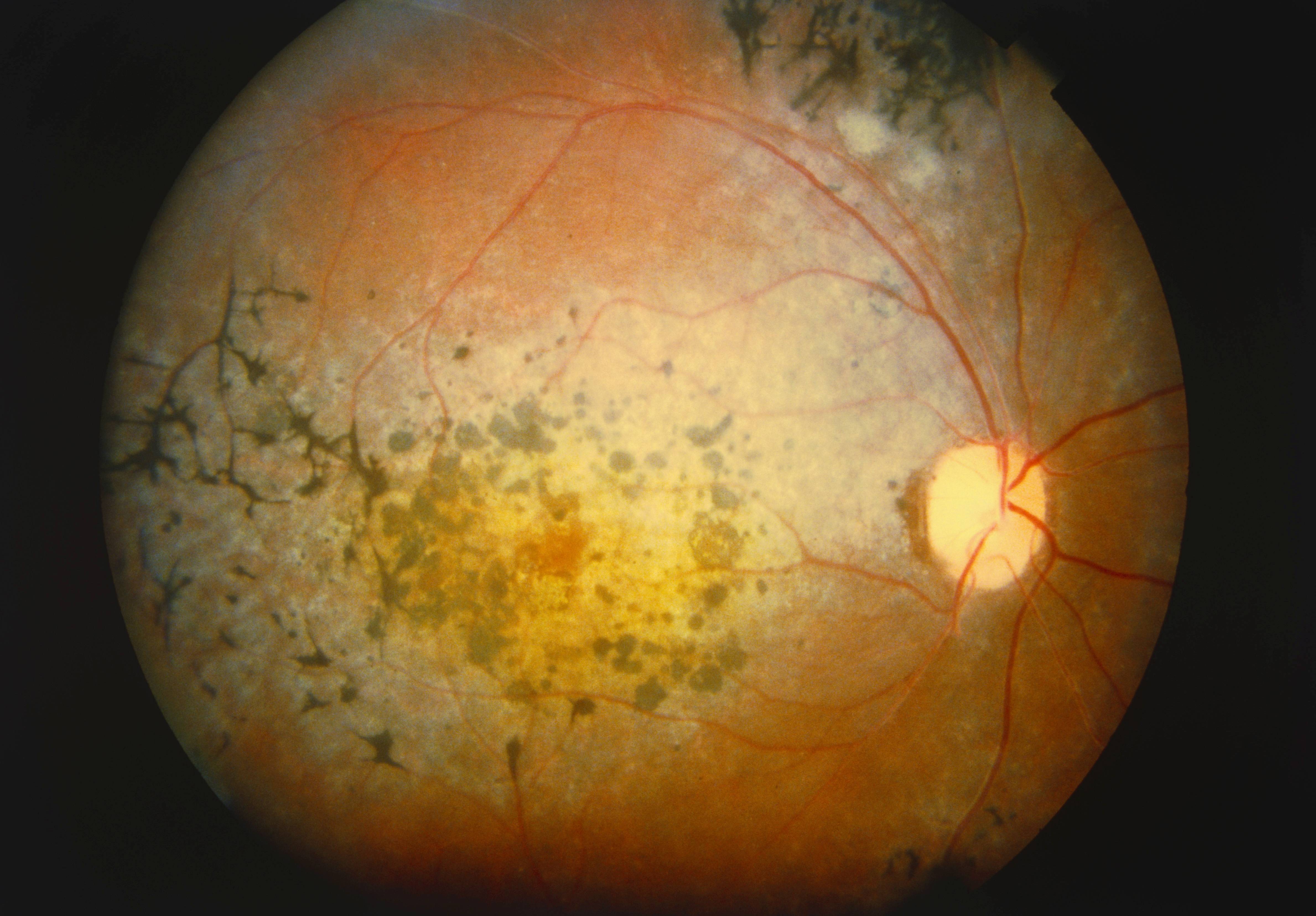
Виды косоглазия
Причины развития
Несмотря на широкое распространение астигматизма, причины развития этого заболевания изучены недостаточно полно. Одной из причин является наследственная предрасположенность. В этом случае, заболевание является врожденным и выявляется уже в раннем детстве.
У большинства детей врожденный астигматизм является физиологическим нарушением и не причиняет ребенку особого дискомфорта. Но встречаются случаи с существенными нарушениями зрения. При серьезных поражениях и отсутствии лечения детский астигматизм может осложниться развитием косоглазия.
Как уже упоминалось, что существует еще и приобретенная форма астигматизма, причины возникновения этого нарушения следующие:
- тяжелые инфекционные поражения глаза с вовлечением в процесс роговицы;
- травмы глаза;
- хирургические вмешательства.
В результате травм или заболеваний, в роговице может образоваться рубцовая ткань, из-за чего и происходит изменение формы этого органа. Причинами развития астигматизма у взрослых могут стать такие общие заболевания, как:
- артериальная гипертензия;
- сахарный диабет;
- деформация зубочелюстной системы.
При врожденном астигматизме происходит, как правило, поражение обоих глаз. Если причиной нарушений зрения является травма, то патологические изменения могут быть выявлены только на одном пострадавшем глазу.
Симптомы
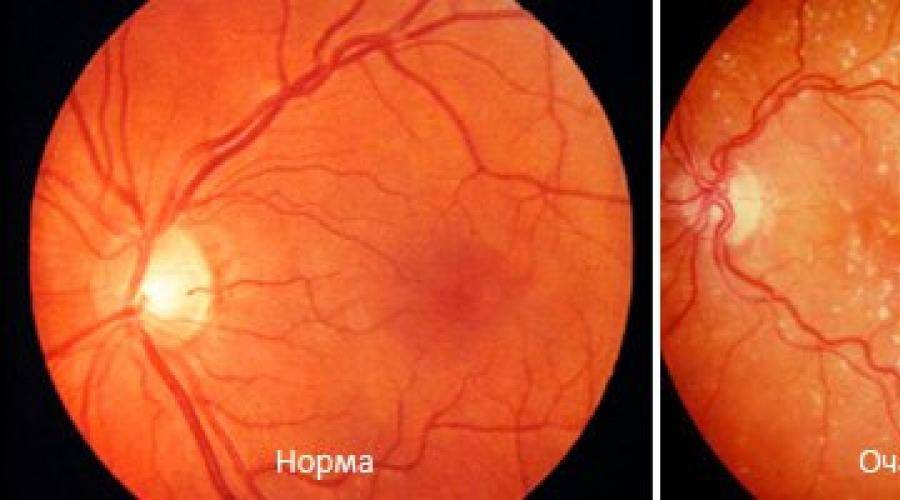
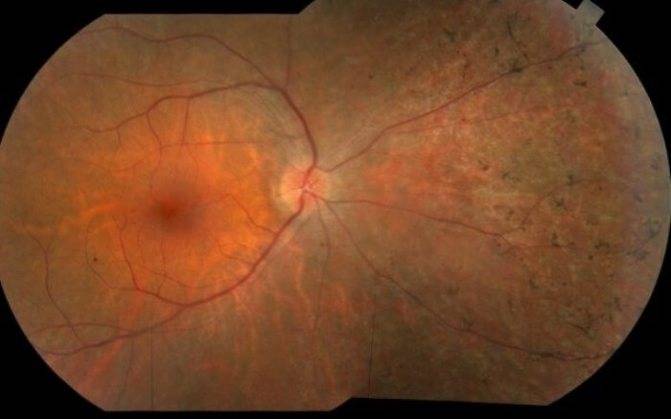
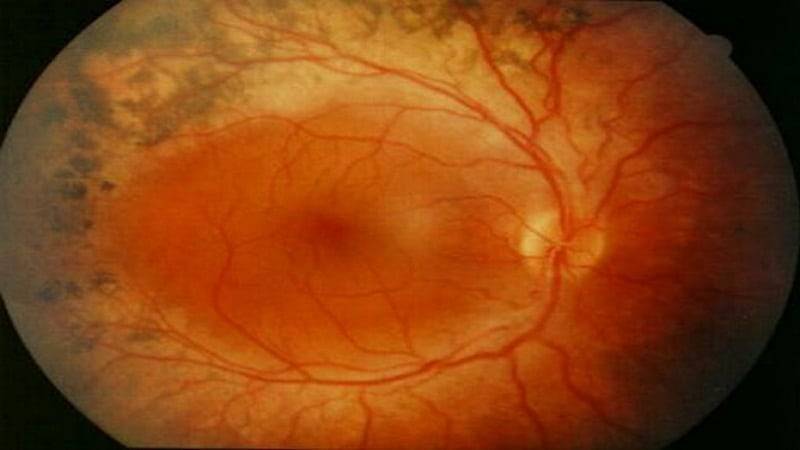
В зависимости от того, на каком участке развивается истончение сетчатки, выделяют два вида заболевания:
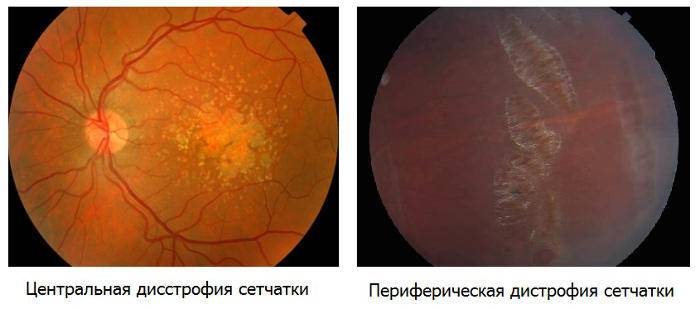
- Центральная дистрофия сетчатки глаза. С этой формой заболевания офтальмологам приходится сталкиваться чаще всего. Поражается центральная часть сетчатки, при этом периферическое зрение остается в норме. Однако если не проводится адекватное лечение атрофии, пациент все равно становится неспособен управлять автомобилем, читать, писать.
- Периферическая атрофия сетчатки глаза (пхрд). Изменения периферического зрения человек улавливает не сразу, обнаружить их даже с помощью специальной аппаратуры достаточно затруднительно. По этой причине такая форма патологии долгое время остается невыявленной и плохо поддается лечению.
В зависимости от локализации и степени поражений, природы происхождения, клинической картины выделяют несколько видов дистрофии сетчатки. Кроме того, атрофия сетчатки глаза может быть врожденной или приобретенной.
К приобретенным формам патологии относятся макулодистрофия, тапеторетинальная дистрофия сетчатки и хориоретинальная дистрофия сетчатки. Обычно они сопровождаются катарактой и диагностируются у людей старше 60 лет как последствие естественных возрастных изменений.
При поражениях макулы может развиться экссудативная или сухая дистрофия. Последняя считается более безопасной формой, но при экссудативной форме патологии пациенту необходим особый уход и активное врачебной вмешательство.
По наследственности чаще всего передается патология двух таких видов:
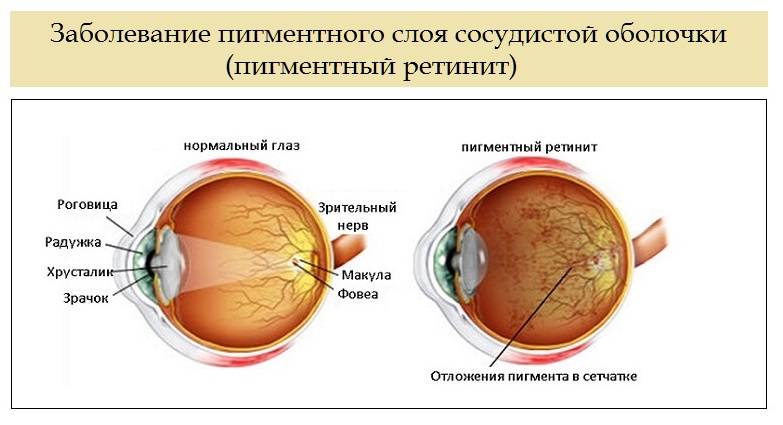
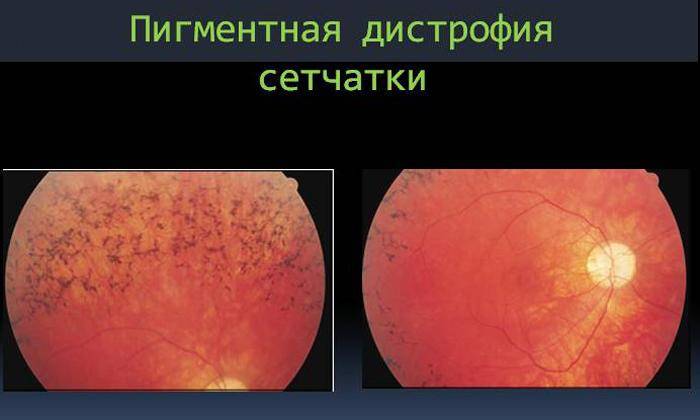
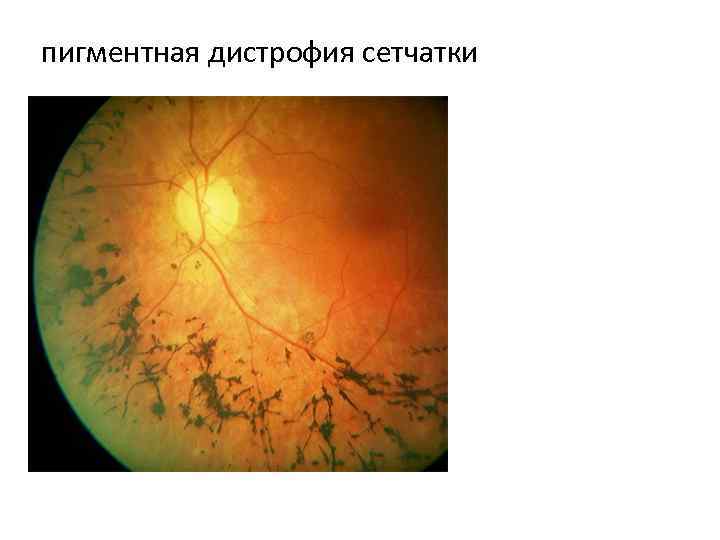
- пигментная, при которой поражаются зрительные рецепторы, отвечающие за сумеречное зрение. Если патология не лечится, со временем периферическое зрение полностью исчезает, пациент видит окружающий мир словно через узкую трубку;
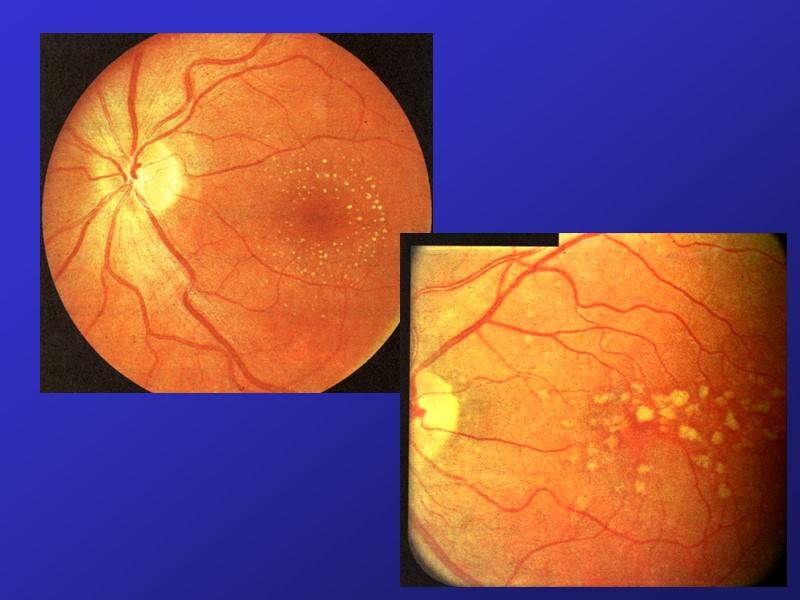
- точечно-белая – эту форму заболевания достаточно легко диагностировать еще в раннем детском возрасте.
Существует также желточная дистрофия Беста, возникающая на фоне кисты. Сначала формируется киста сетчатки глаза, затем она разрывается, происходит кровоизлияние, а затем ткани рубцуются. При такой форме патологии риск разрыва сетчатки довольно высок.
А вот при решетчатой дистрофии глаза сетчатка отслаивается, но остается неповрежденной, без истончений и разрывов.
Истончение сетчатки глаза, как уже говорилось выше, развивается медленно, иногда на протяжении всей жизни, поэтому выявление патологии часто затруднено и происходит только когда уже произошел разрыв сетчатки.
Важно
Проявления заболевания напрямую связаны с его формой. При периферической атрофии сетчатки глаза часто симптомы отсутствуют, поэтому патология вообще не выявляется, если пациент не попадает на обследование к офтальмологу по другим причинам и жалобам.
Помутнение зрительной картинки, отсутствие перифрического зрения, мушки, молнии, туманные пятна перед глазами – по этим признакам можно распознать прогрессирующее заболевание. Обычно к врачу обращаются уже на запущенных стадиях заболевания, когда истощение сетчатки привело к ее разрыву. Жалобы пациента в этом случае:
- «мушки» перед глазами;
- яркие вспышки перед глазами;
- если поражается макула при такой форме болезни, как вмд – метаморфопсия или искажение прямых линий, центральная скотома или выпадение определенных участков поля зрения;
- сумеречная слепота;
- нарушенное цветовосприятие;
- помутнение зрительной картинки.
Но основным и общим симптомом независимо от вида болезни является существенное снижение зрения. Пожилые люди не должны списывать такое явление на обычную старческую близорукость, при ухудшении зрения следует обязательно обследоваться у офтальмолога, тем более, если пациент попадает в группу риска.
Классификация
С учетом характера происхождения выделяют следующую классификацию дистрофии сетчатки глаза.
Врожденная
Носит наследственный характер, чаще всего является следствием неизвестных генетических заболеваний. Могут встречаться следующие разновидности врожденной дистрофии сетчатой оболочки глаза:
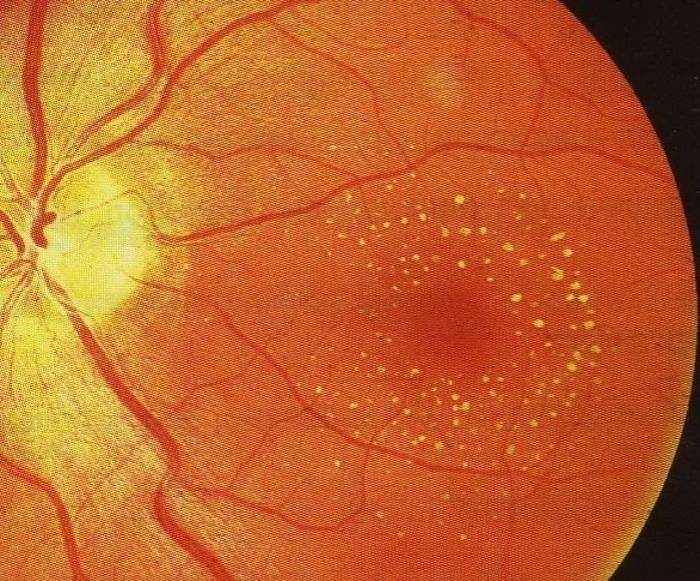
- Пигментная. Разрушаются фоторецепторы, обеспечивающие нормальное зрение в темноте. Симптомы могут проявиться в любом возрасте, но чаще всего возникает впервые в 18-20 лет. Такое состояние диагностируется в редких случаях.
- Точечно-белая. Патологический процесс возникает в раннем детстве и характеризуется медленным течением, способным наблюдаться на протяжении всей жизни человека. Сопровождается появлением темных пятен перед глазами, «куриной» слепотой.
Приобретенная
Дегенеративный процесс вызван возрастными изменениями или другими факторами, оказывающими воздействие на зрительную систему человека на протяжении жизни. Встречаются такие формы приобретенной дистрофии сетчатки:
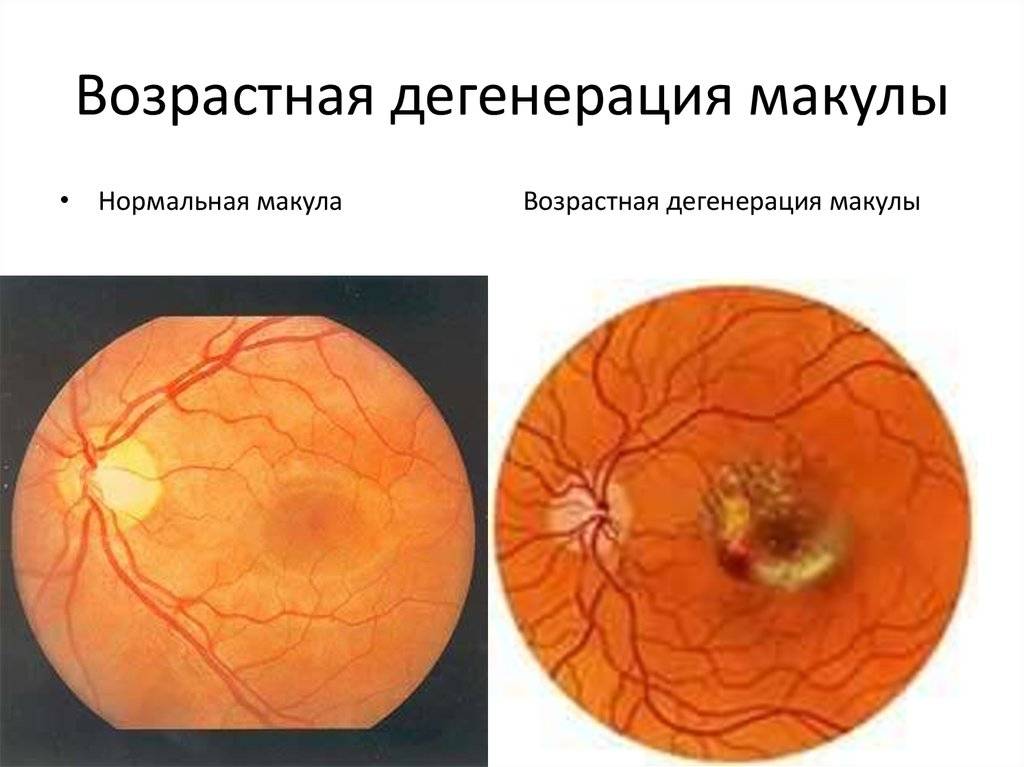
- Возрастная дистрофия. Возникает в результате возрастных изменений в глазном яблоке, развивается преимущественно после 50 лет. Дегенеративные процессы сопровождаются отслоением сетчатки, атрофией эпителия и нередко сопровождаются катарактой. Вылечить решетчатую дистрофию глаз полностью невозможно.
- Диабетическая ретинопатия. Возникает на фоне запущенного сахарного диабета в результате поражения сосудистой системы сетчатой оболочки. Предупредить появление диабетической ретинопатии можно, если контролировать уровень сахара в крови и правильно лечить основную патологию.
По локализации
В зависимости от того, какой участок глазного яблока поражен, дегенерацию сетчатки глаза также можно разделить на 2 вида:
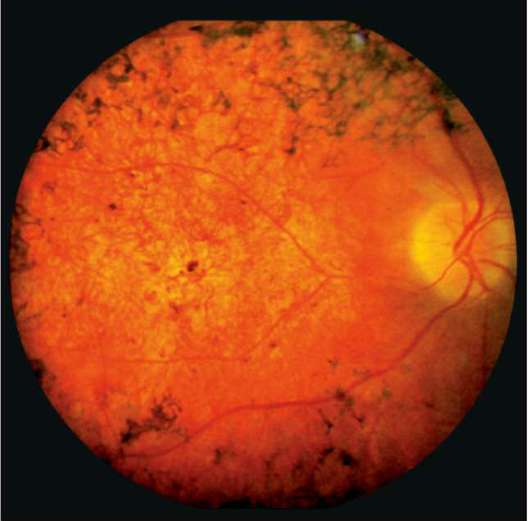
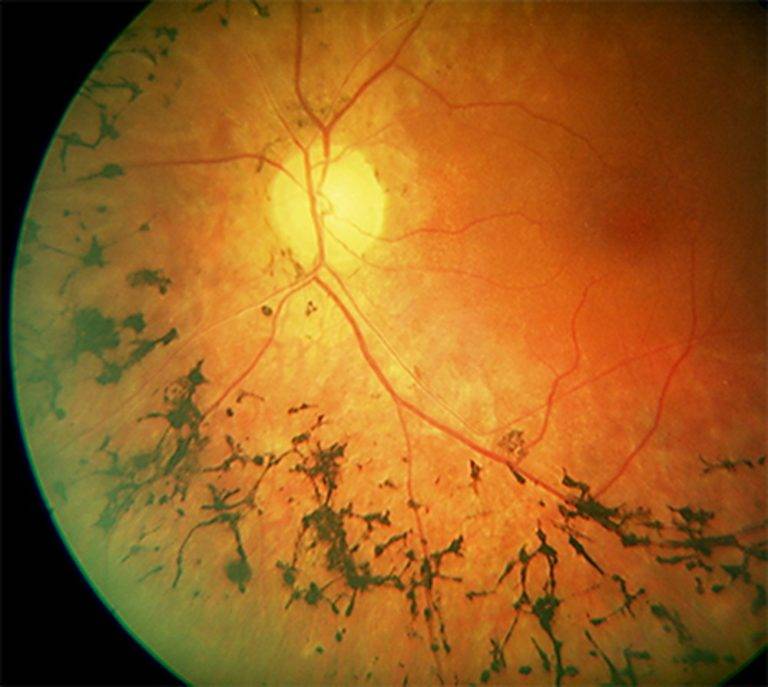
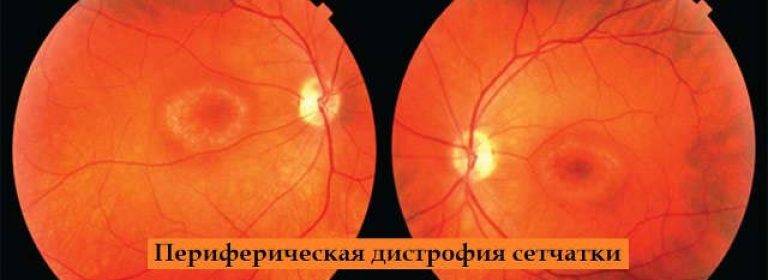
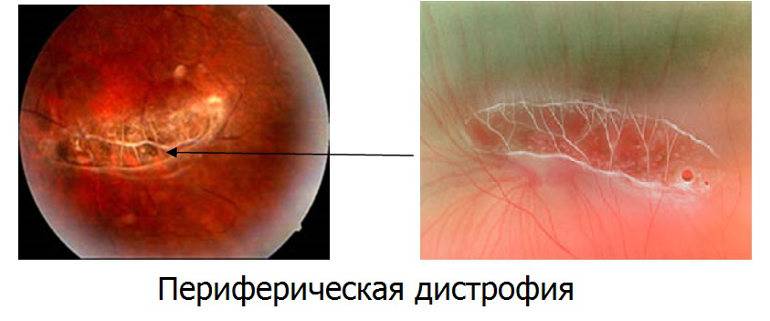
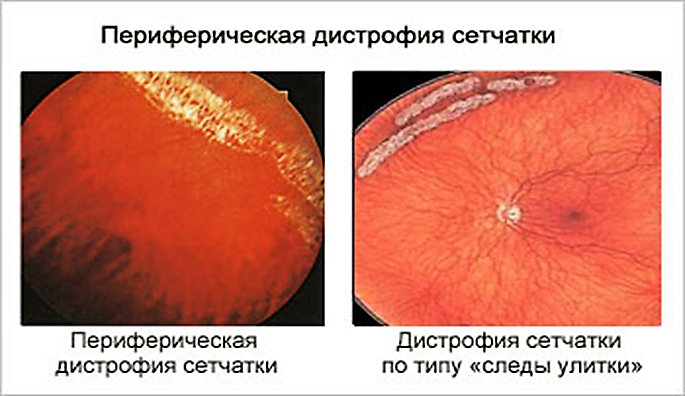
- Периферическая. Происходит отмирание глазных тканей, находящихся в периферической части сетчатки, в результате чего нарушается боковое зрение. Такой патологический процесс долгое время протекает бессимптомно, чаще всего является следствием травмы глаз, близорукости, миопии или воспалений органов зрения.
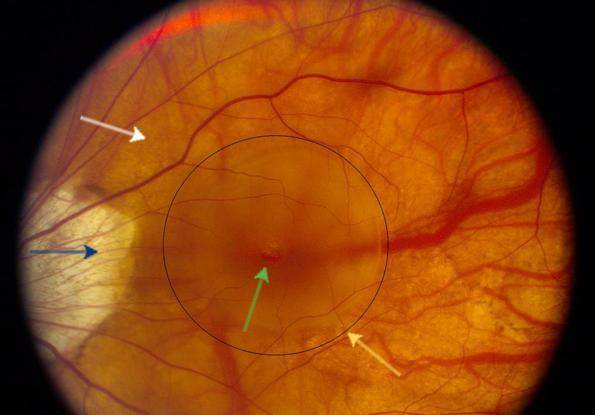
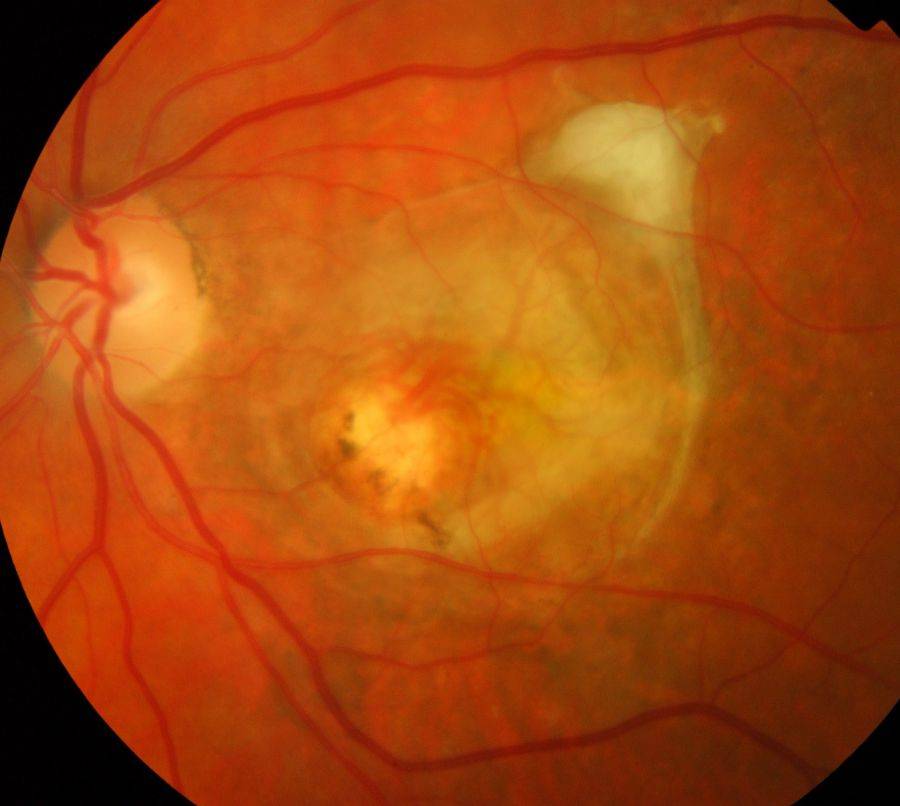
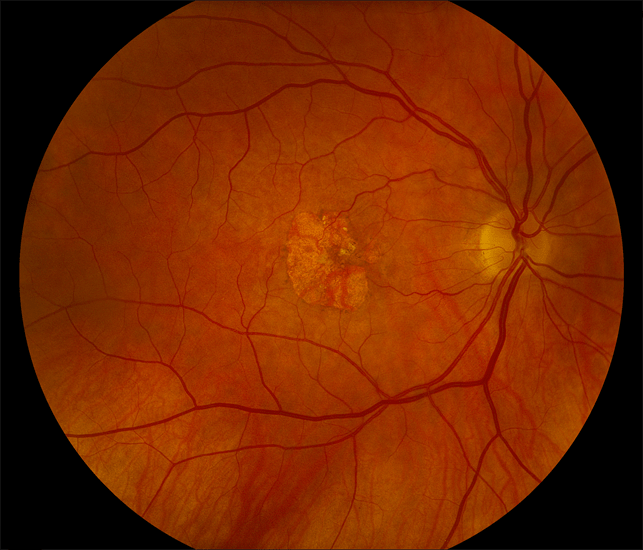
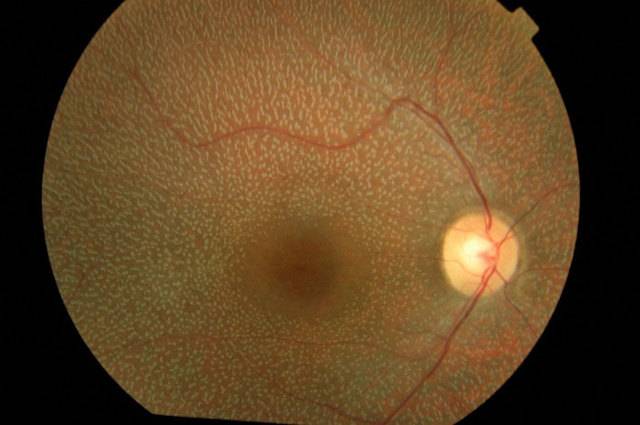
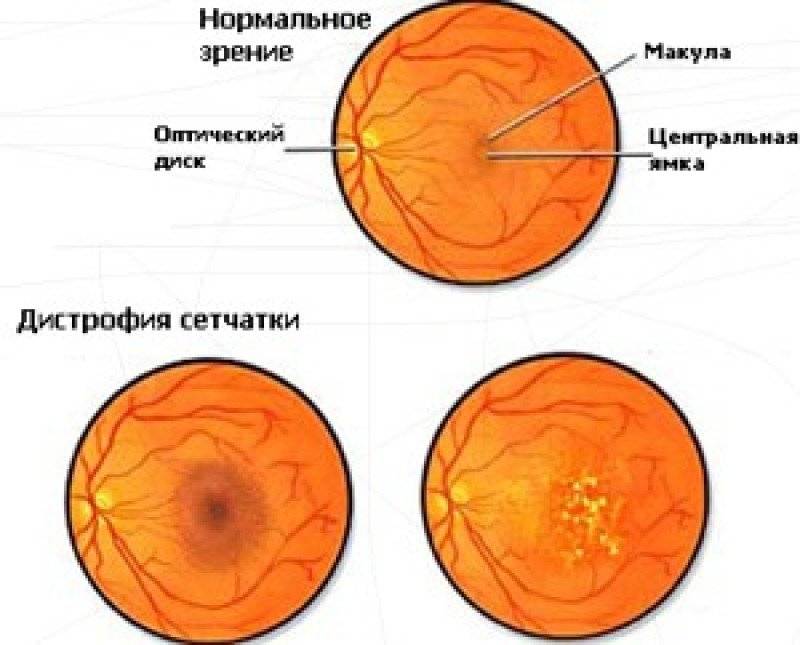
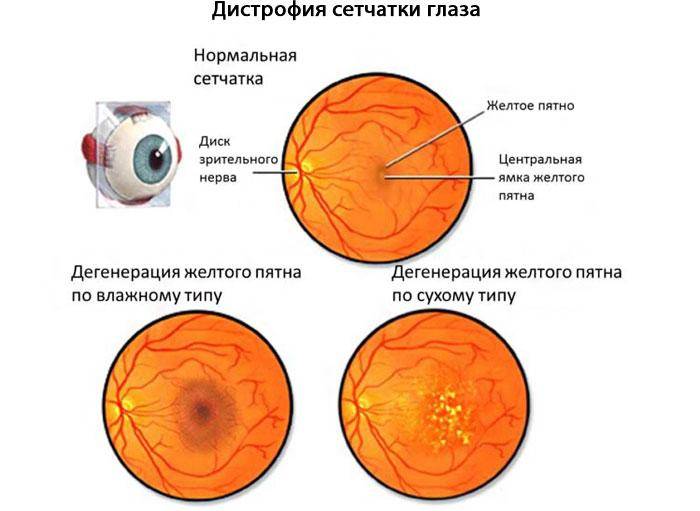
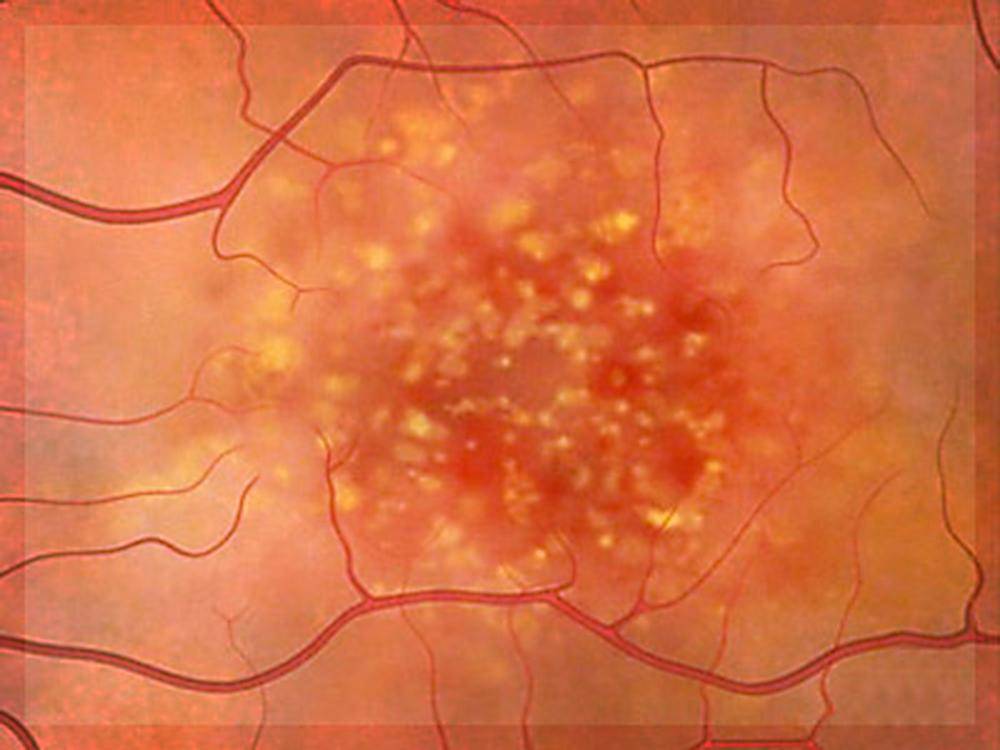
- Центральная. Дегенеративные изменения возникают в центральной части глазного яблока (макулярной области), провоцируя нарушение центрального зрения. Чаще всего встречается центральная серозная хориопатия – тип патологии, диагностируемый преимущественно у мужчин старше 20 лет и характеризующийся формированием очагов отслоения сетчатки.
Центральная дистрофия сетчатки глаза может быть сухой (продукты метаболизма скапливаются сетчатой и сосудистой оболочкой) или влажной (жидкость выходит за стенки сосудов, стремительно снижая зрение).
Диагностика болезни
Наследственные макулодистрофии.
Эти заболевания характеризуются поражением области пятна сетчатки. Они носят обычно семейно-наследственный характер, начинаются с детского или юношеского возраста и характеризуются медленным прогрессирующим снижением остроты зрения, появлением центральной скотомы, расстройство цветоощущения. Аналогично протекают старческие дегенерации сетчатки.
Лечение включает:
- прием сосудорасширяющих препаратов,
- витаминотерапию, аденозинтрифосфорную кислоту и др.
Прогноз для зрения при дистрофиях сетчатки, как правило, неблагоприятный.
Уход за больными с дегенерациями сетчатки заключается в контроле за выполнением назначений лечащего врача, режимом дня, диетой больных. Следует помнить, что больные с пигментной дегенерацией сетчатки плохо адаптируются к темноте (гемералопия). Категорически запрещено таким больным употреблять алкоголь, курить. Больные находятся на диспансерном учете у окулиста.
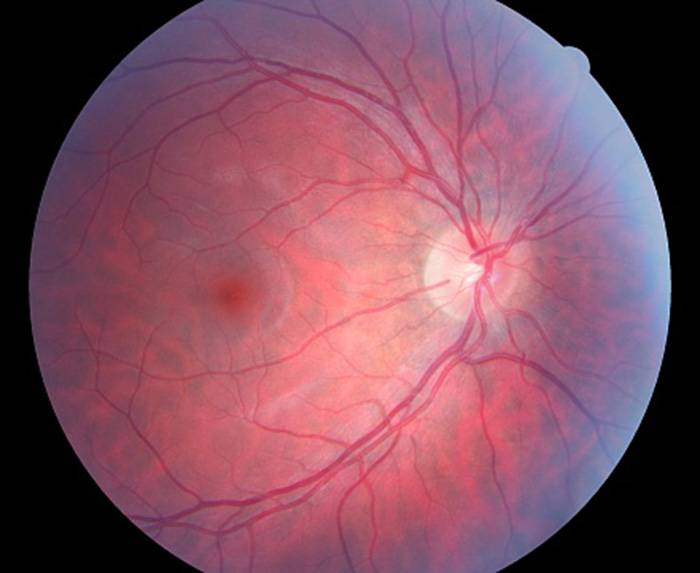
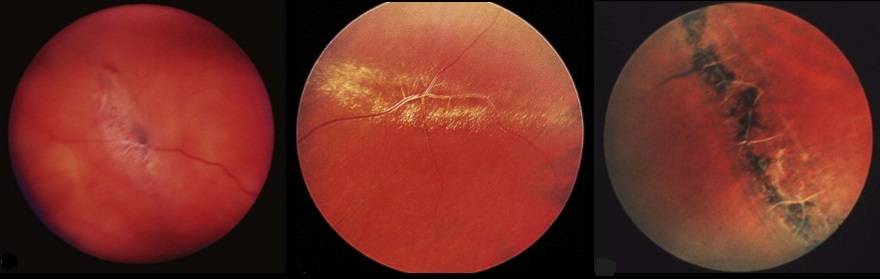
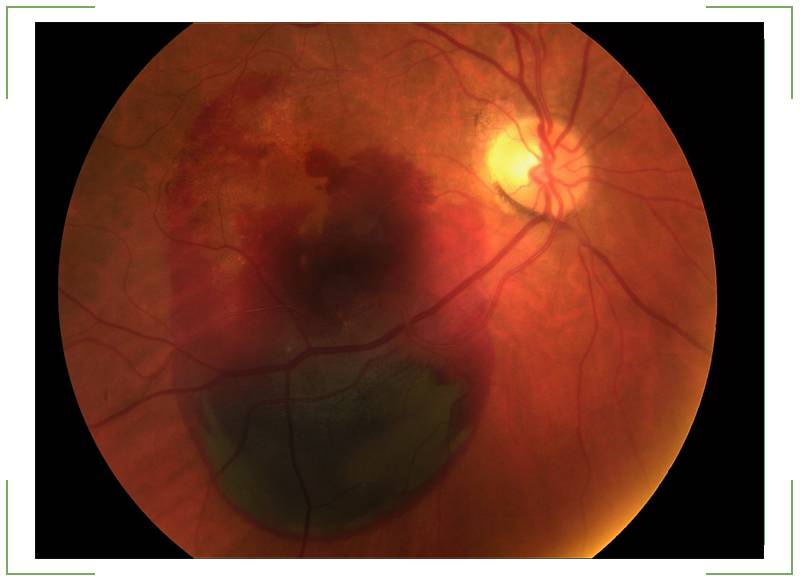
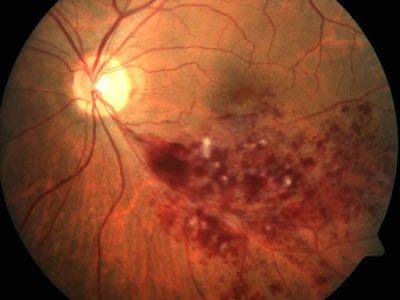
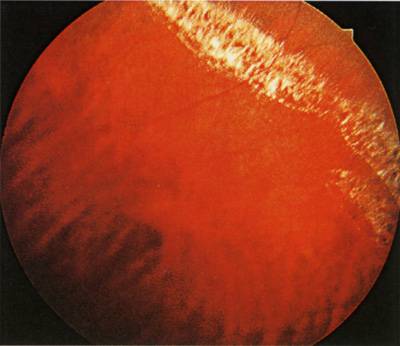
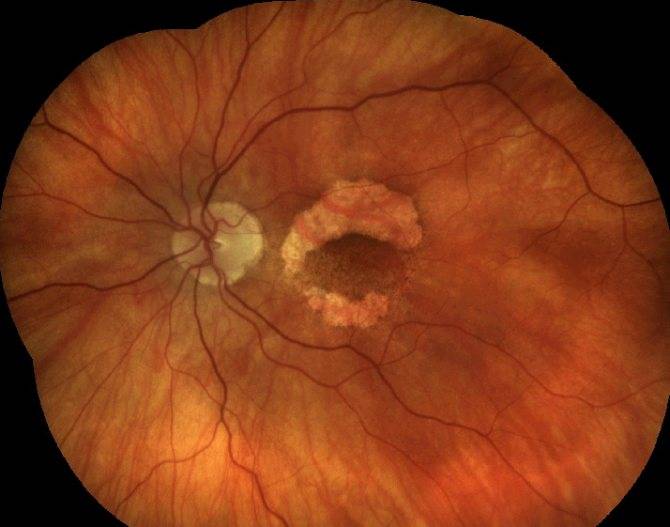
Отслойка сетчатки.
Причины.
Это заболевание может возникнуть при травмах глаза, высокой близорукости, изменениях в стекловидном теле и сосудистой оболочке (спайки, кровоизлияния, опухоли). В основе отслойки сетчатки лежит образование мельчайших ее разрывов. Эти разрывы появляются у больных после ушиба глаза, а у лиц с высокой близорукостью просто при кашле, физической нагрузке, поднятии тяжестей. Через разрыв под сетчатку попадает водянистая влага. Поскольку сетчатка на всем протяжении рыхло прилежит к сосудистой оболочке (прикрепляясь только у зубчатой линии и зрительного нерва), то водянистая влага, попав под сетчатку, отслаивает ее в виде пузыря различной величины и формы.
Клиника.
Больной с отслойкой сетчатки жалуется на снижение зрения, искажение предметов, выпадения в поле зрения (появляется «завеса» с одной из сторон). Можно заподозрить отслойку сетчатки, если эти жалобы появились у больного после падения, ушиба глаза, физической нагрузки, особенно у лиц, страдающих близорукостью.
Весьма характерным симптомом отслойки сетчатки является сужение поля зрения. Для того чтобы выявить сужение поля зрения при отслойке сетчатки, иногда бывает достаточно произвести ориентировочное исследование, сравнивая свое поле зрения с полем зрения больного.
Диагноз ставит окулист после осмотра глазного дна, ультразвукового исследования глаза.
Неотложная доврачебная помощь заключается в скорейшей доставке больного в глазной стационар в условиях максимального щажения, чтобы не вызвать увеличения отслойки при тряске, резких движениях. Для транспортировки накладывают бинокулярную повязку.
Лечение отслойки сетчатки хирургическое.
- проводят диатермо-, лазер- или фотокоагуляцию,
- по показаниям осуществляют один из видов хирургических вмешательств (укорочение склеры, несквозная резекция склеры с пломбированием кетгутом, хрящом, циркулярное вдавление по всей окружности в зоне экватора глаза и др.).
Уход за больными с отслойкой сетчатки осуществляется в глазном стационаре.
До операции больным назначают строгий постельный режим на 5—7 дней с целью создания лучших условий для прилегания сетчатки, определения границ отслойки и выбора метода операции. В этот период больные нуждаются в хорошем и систематической уходе (туалет, питание и др.).
Накануне операции им ставят очистительную клизму, ограничивают питание. После операции назначают строгий постельный режим в течение 10—12 дней, иногда с вынужденным положением головы — наклоном ее в определенную сторону в зависимости от локализации разрыва.
Все движения запрещаются. После операции врач и медицинская сестра придают голове больного желаемое положение при помощи специальных подушек. Медицинская сестра должна следить за тем, чтобы без разрешения врача больной не изменял это положение. В связи с длительным вынужденным постельным режимом нужно особенно внимательно следить за состоянием кожи и слизистых оболочек таких больных, протирать кожу камфорным спиртом, не допускать складок и крошек на простынях. Кормить больного можно только в лежачем положении, нужно следить за стулом и мочеиспусканием.
Через 2 недели больного переводят на полупостельный, затем — н общий режим. Иногда ему назначают специальные (дырчатые) очки. Медицинская сестра должна следить за тем, чтобы больной не снимал эти очки, не наклонялся и не поднимал тяжестей.
Профилактика отслойки сетчатки заключается в своевременном выявлении и лечении заболеваний глаз, которые могут привести к отслойке, а у больных с высокой близорукостью — в соблюдении режима физических нагрузок с ограничением подъема тяжестей, прыжков, резких наклонов головы.
Куда пойти лечиться
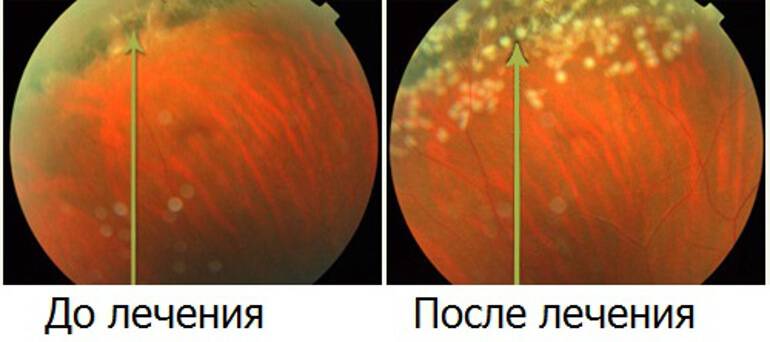
Лазерное лечение периферических дистрофий сетчатки доступно сегодня во многих крупных офтальмологических центрах. И все же, выбор клиники для себя – очень ответственный момент, ведь прогноз на выздоровление, также как и результат лечения, будут во многом зависеть от качества обследования и профессионального мастерства лечащего врача.
Обратившись в любую из известных глазных клиник Москвы Вы гарантированно попадете к отличным врачам-дигностам, а затем по показаниям, будете направлены к высококвалифицированному специалисту по лазерной хирургии. В офтальмологических центрах работают только лучшие профессионалы, имеющие за плечами огромный опыт клинической практики. А техническое оснащение клиники позволяет гарантировать отличные результаты даже в самых трудных случаях глазных заболеваний.
Осложнения периферической дистрофии сетчатки
Возможные осложнения при беременности
Наиболее ранними признаками патологической беременности является ангиопатия — поражение капилляров сетчатки. По мере нарастания сосудистых изменений глазного дна на фоне подъёма общего артериального давления появляются изменения и в зрительном нерве (отёк диска зрительного нерва) и ткани сетчатки (кровоизлияния на сетчатке и фигура “звезды” — тромбоз мелких сосудов, расположенных рядом с макулой, который в дальнейшем может привести к частичному и полному сужению просвета сосуда). Это является “зловещим” признаком и может привести к необратимому снижению зрения. Также в результате выраженных изменений на глазном дне может возникнуть экссудативная отслойка сетчатки. Если же отслойка всё же произошла, то тогда это следует расценивать как абсолютное показание к досрочному прерыванию беременности.
В связи с этим грозным осложнением при близорукости различной степени и периферической дистрофии сетчатки, вызванной миопией, осмотр беременных пациенток должен проводиться в четыре этапа:
- До 12 недели беременности определяется степень развития акушерской и перинатальной патологии, проводится детальное обследование различными специалистами и намечается индивидуальный план ведения пациентки акушер-гинекологом;
- На 10-14 недели беременности все женщины должны быть осмотрены офтальмологом. При выявлении прогностически “опасных” форм ПВХРД (“решётчатая”, “след улитки”, “инеевидная”, разрывы на периферии сетчатки с витрео-ретинальной тракцией и локализующиеся экваториально, ретиношизис) врач-офтальмолог определяет тактику ведения и лечения дистрофии и вид родоразрешения по офтальмологическим показаниям. Всем беременным с прогностически “опасными” видами ПВХРД рекомендуется выполнить профилактическую лазерную коагуляцию. В случае ПХРД и самоотграничивающихся разрывах возможно проводить динамическое наблюдение с применением медикаментозной терапии, направленной на улучшение метаболизма сетчатки.
- От 1-2 дней до 6 месяцев после родов при появлении новых ПВХРД решается вопрос о необходимости проведения дополнительной лазерной коагуляции сетчатки.
- Всем женщинам, страдающим ПВХРД, после проведённой лазеркоагуляции по этому поводу или после оперированной отслойки сетчатки показано наблюдение офтальмологом не реже одного раза в год.
Виды заболевания: классификация абиотрофии сетчатки
Существует несколько классификаций пигментной абиотрофии глаза. В зависимости от типа наследования абиотрофия сетчатки бывает следующих типов:
- Ранняя аутосомно-рецессивная форма. Данная форма заболевания прогрессирует быстро. Часто при ранней аутосомно-рецессивной форме возникают осложнения в виде макулярной дегенерации или катаракты. К ранней аутосомно-рецессивной форме относятся конгенитальный амавроз Лебера, который развивается в течение первых пяти лет жизни. При такой патологии отмечается резкое снижение зрительных функций.
- Поздняя аутосомно-рецессивная форма. Данная разновидность пигментной абиотрофии сетчатки глаза начинается в возрасте 30 лет. В таком случае функция сетчатки снижается значительно, однако заболевание прогрессирует медленно.
- Аутосомно-доминантная форма. Такая разновидность патологии сетчатки прогрессирует медленно. Иногда болезнь осложняется катарактой и макулярной дегенерацией, однако частота таких осложнений возникает реже, чем при аутосомно-рецессивной форме пигментной абиотрофии сетчатки.
- Сцепленная с полом форма абиотрофии сетчатки. Данная форма заболевания передается по Х-хромосоме. Эта болезнь протекает достаточно тяжело и быстро прогрессирует.
В зависимости от локализации патологического процесса в сетчатке глаза, выделяют следующие формы абиотрофии:
- Генерализованная дистрофия. К данной форме относятся пигментный ретинит, атипичные формы пигментного ретинита, дистрофия, которая связана с системными и метаболическими заболеваниями, врожденный амавроз Лебера, врожденная стационарная ночная слепота, а также дисфункция клубочковой системы.
- Периферическая дистрофия. К таковым относится Х-хромосомный ювенильный ретиношизис, болезнь Гольдмана-Фавре и болезнь Вагнера.
- Центральная дистрофия. Сюда относится болезнь Штаргардта, макулярная дистрофия Беста и желтопятнистое глазное дно.
Методы диагностики и определения причин развития дистрофии сетчатки
Диагностические исследования проводит врач-офтальмолог. Однако чаще всего для получения полной клинической картины болезни в медобследовании пациента участвуют специалисты и иных направлений. Это связано с основными задачами. Как правило, они направлены не только на установление наличия патологии и ее типа, но и на выявление причин и предрасполагающих факторов. Только после получения всей необходимой информации врач может сделать полное заключение и назначить комплекс терапевтических мер. В число обязательных мер диагностических исследований входят:
- Офтальмоскопия. Процедура необходима для изучения состояния глазного дна, обнаружения кист и поврежденных сосудов;
- Визиометрия. Данный вид исследования предполагает проверку остроты зрения экспериментальным путем;
- Периметрия. Позволяет определить размер зрительного поля пациента;
- Томография. Требуется в некоторых случаях для точного определения диагноза.
Дополнительно могут потребоваться иные методы диагностики, не относящиеся к изучению состояния зрительного аппарата. Они необходимы в том числе для выявления причин прогрессирования дистрофии сетчатки.
Классификация заболевания
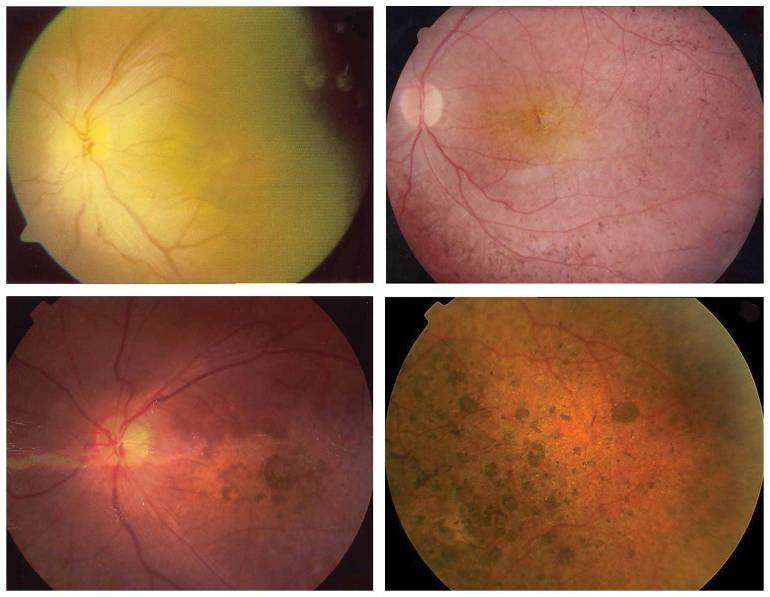
Дистрофия сетчатки – обобщённое понятие, включающее различные виды и типы патологии. Дистрофию делят на два типа:
- Врождённую – генетически обусловленную, передающуюся по наследству. Первые признаки болезни проявляются в раннем возрасте до 15-20 лет и нарастают по мере взросления пациента.
- Приобретённую – являющуюся осложнением какого-либо заболевания. Чаще всего приобретённая дистрофия развивается в пожилом или старческом возрасте.
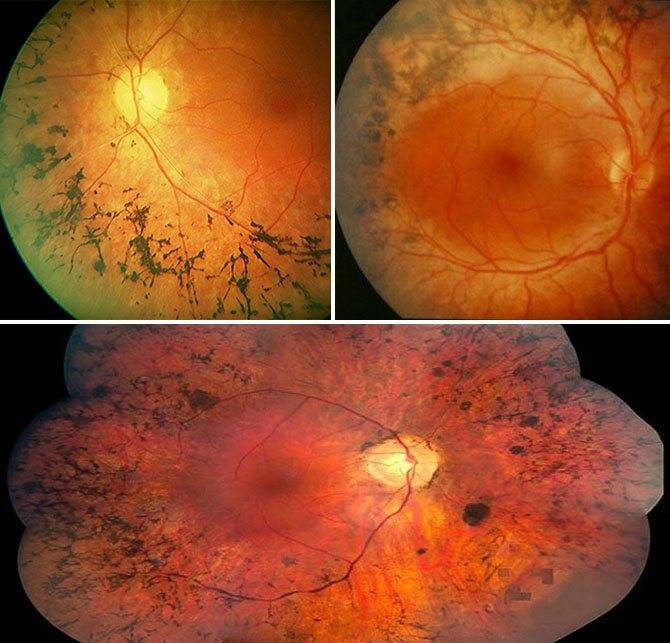
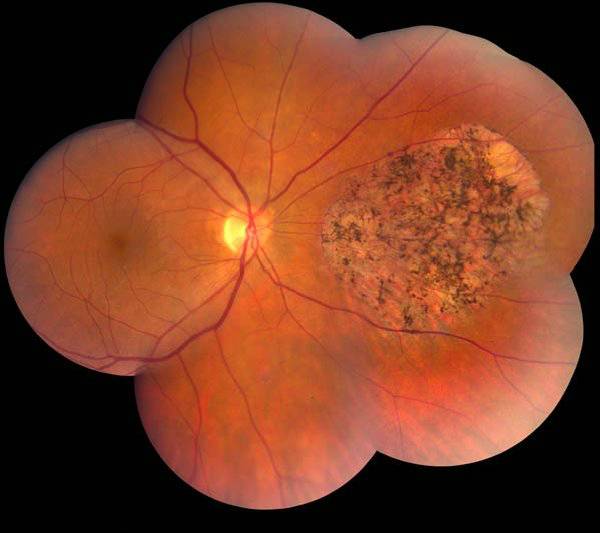
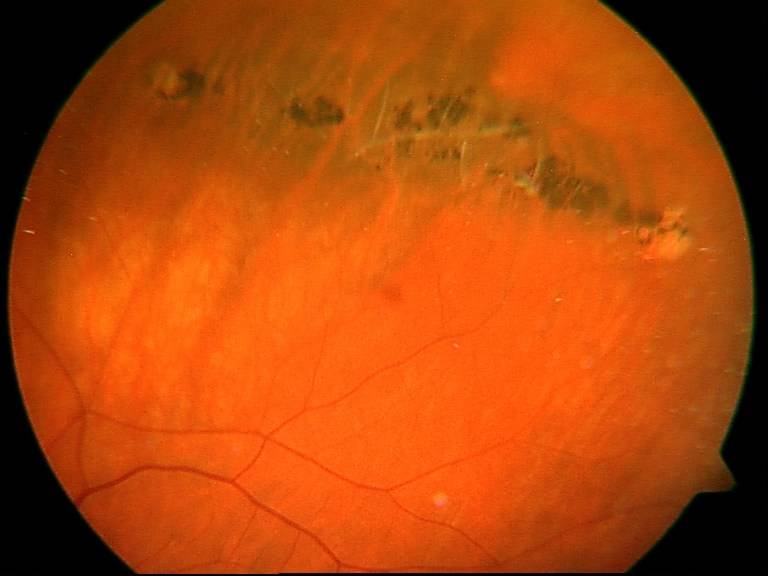
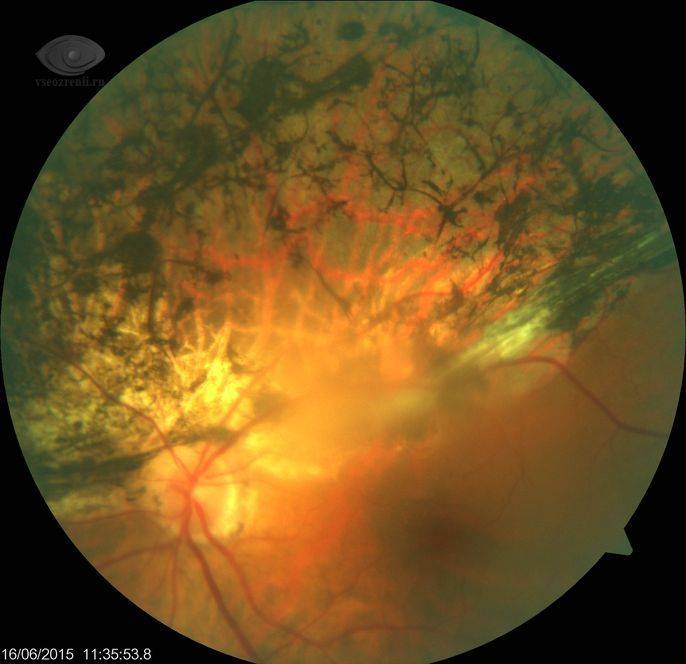
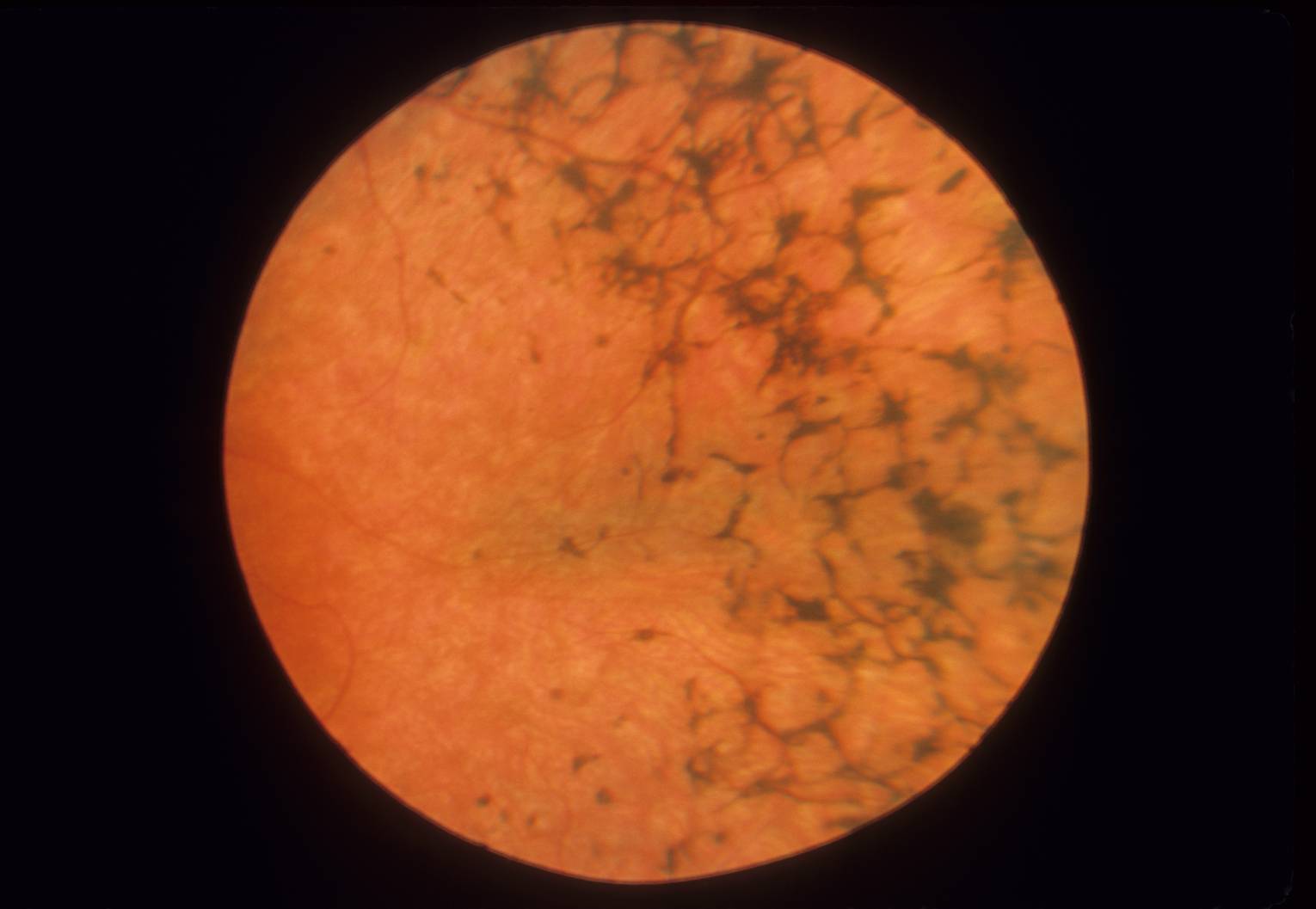
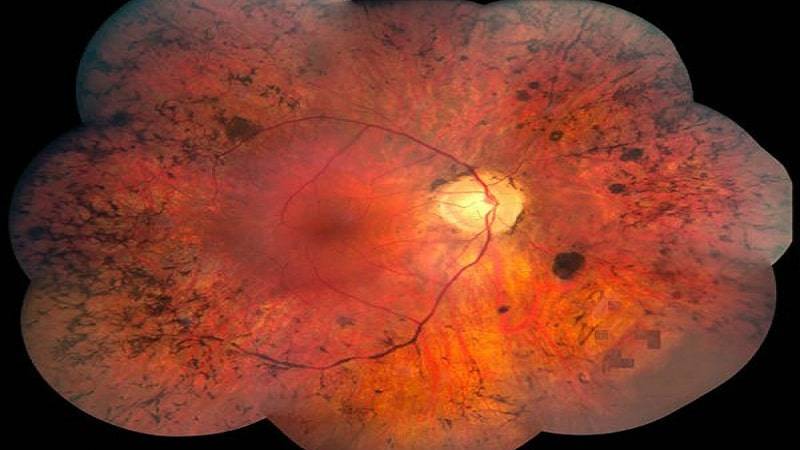
Периферическая
Периферическая витреохориоретинальная дистрофия – следствие перенесённой травмы глаза. Толчком к её развитию служит врождённая или приобретённая близорукость, либо миопия. Ретинальная дистрофия является следствием образования спаек стекловидного тела с сетчаткой, которые провоцируют разрывы и разрушение тканей.
Заболевание вызывает нарушение периферического зрения, что затрудняет ориентацию пациента в пространстве. Подвидом периферической дистрофии является инеевидная дегенерация, провоцирующая появление на сетчатке патологических образований, похожих на снег. Центральное зрение при данном виде не страдает.
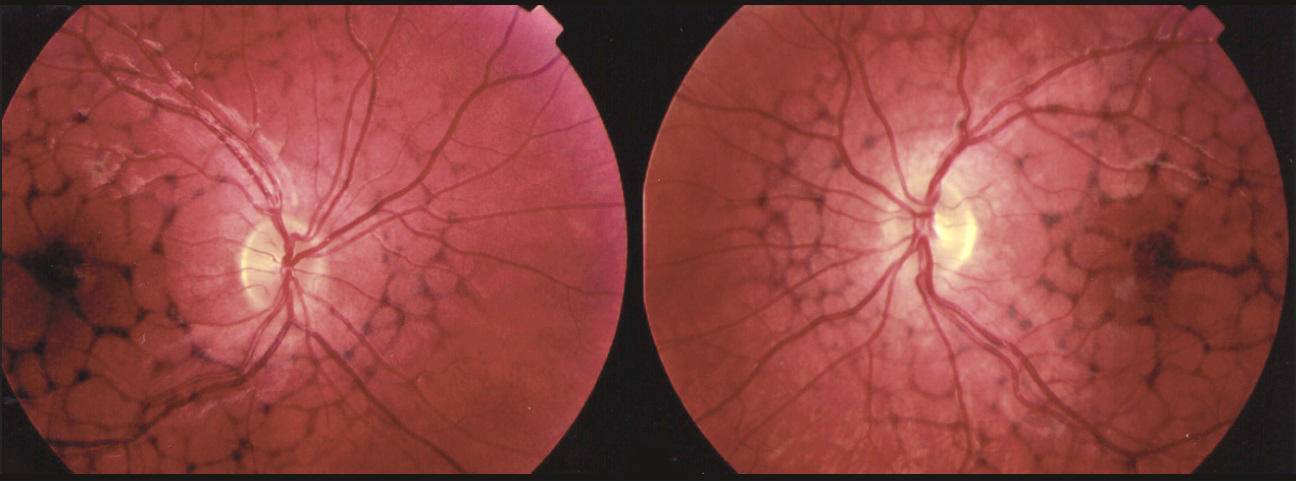
Абиотрофия
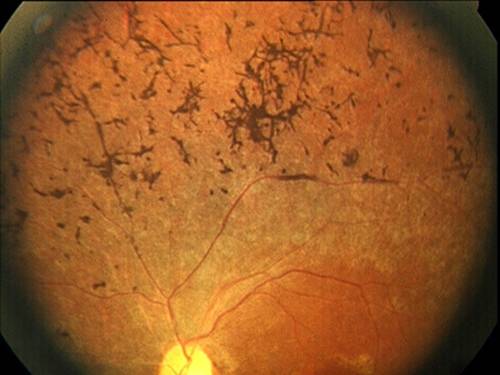
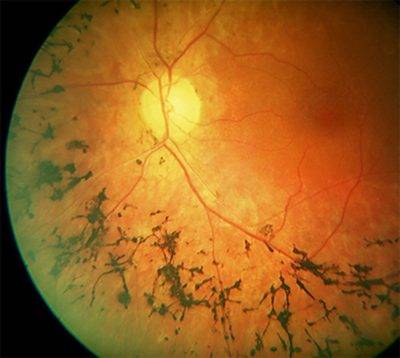 Тапеторетинальная абиотрофия – наследственная пигментная дегенерация сетчатки. Затрагивает палочки, отвечающие за периферическое чёрно-белое сумеречное зрение. Пациентам трудно ориентироваться при плохом освещении.
Тапеторетинальная абиотрофия – наследственная пигментная дегенерация сетчатки. Затрагивает палочки, отвечающие за периферическое чёрно-белое сумеречное зрение. Пациентам трудно ориентироваться при плохом освещении.
Повреждение сетчатки начинается с периферии и перемещается к центральному зрительному нерву. Процесс занимает десятки лет, развивается, как правило, сразу на обоих глазах, реже на одном.
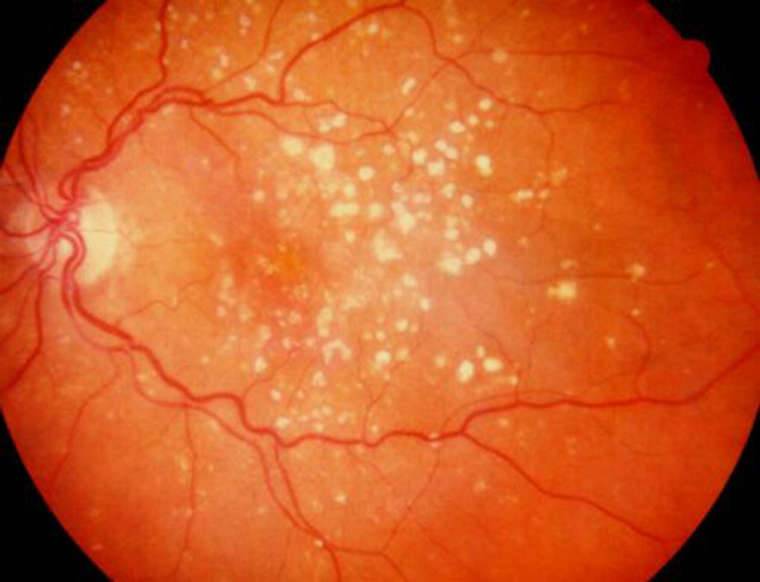
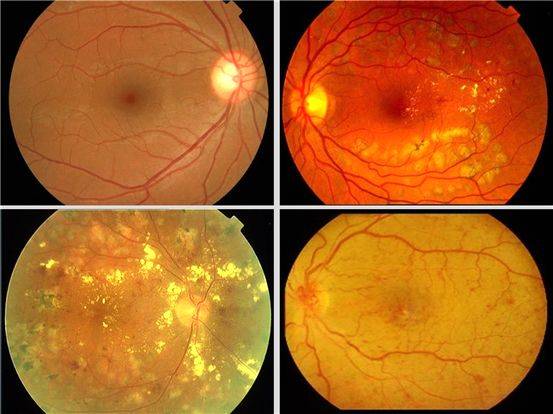
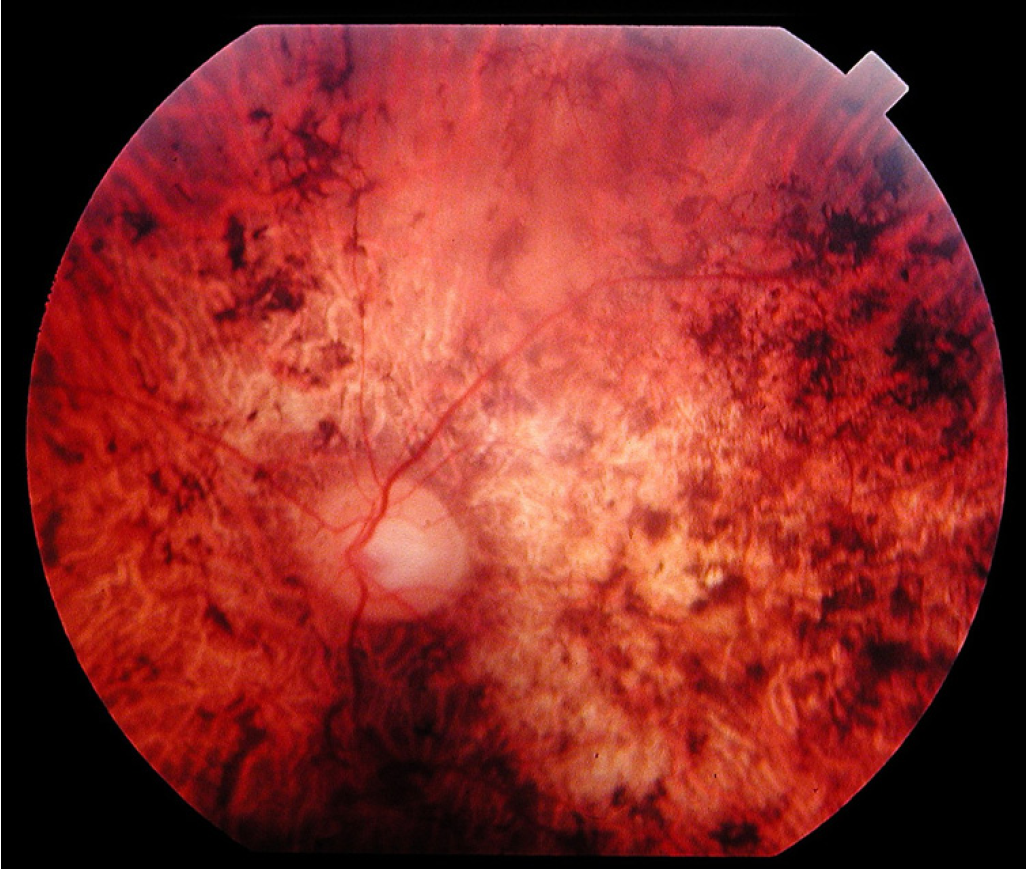
Центральная
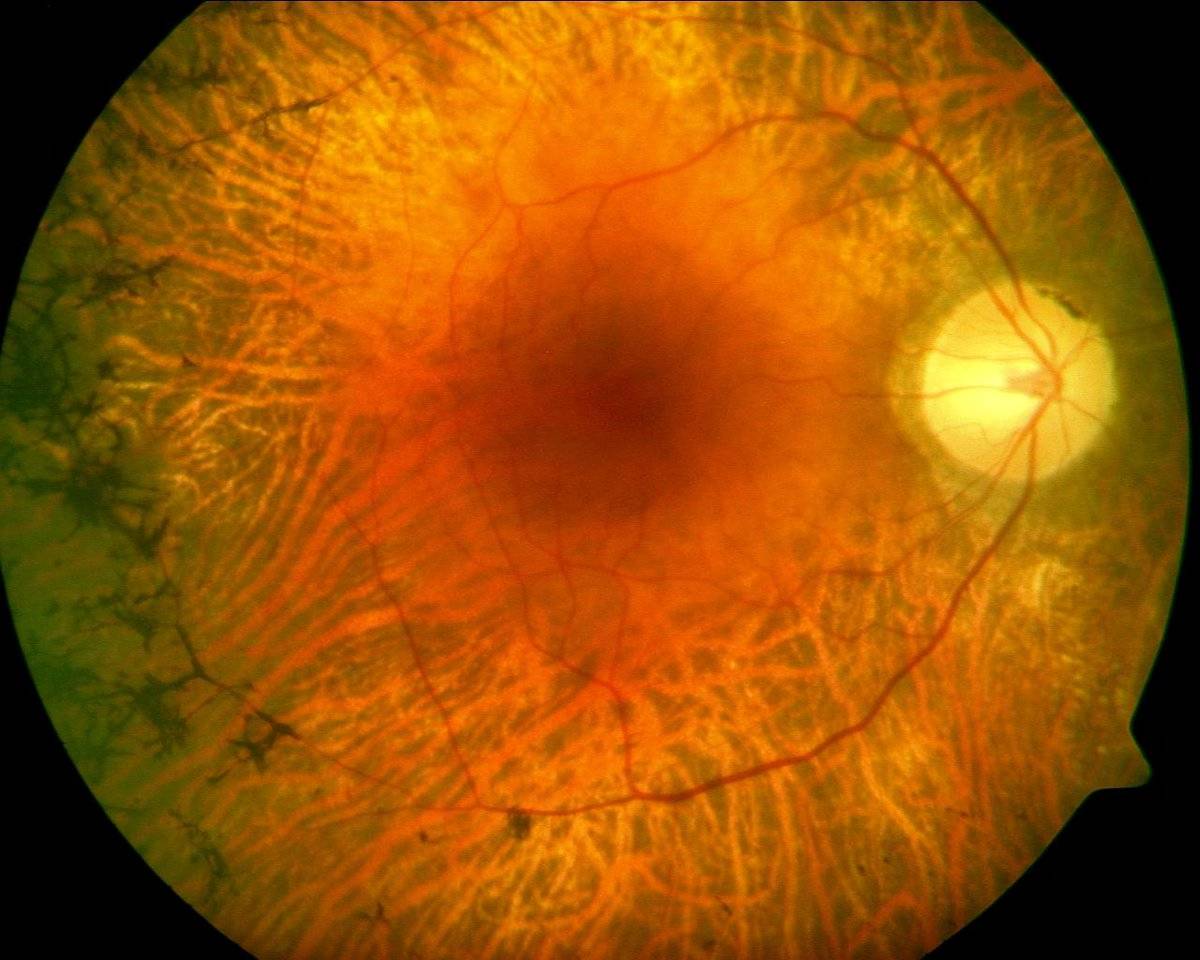
Центральную дистрофию признают старческой патологией, поскольку в основном она развивается после 40-50 лет. На ранних стадиях больные ощущают понижение остроты зрения при взгляде вдаль и рассматривании картинки вблизи. Один из явных симптомов разновидности патологии – искривление прямых линий.
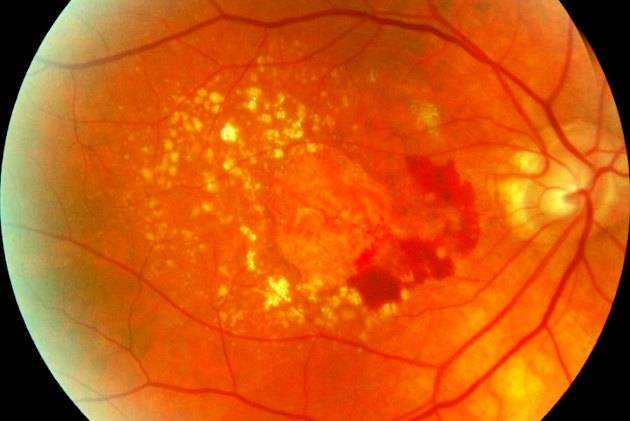
Наиболее распространённый подвид патологии – макулярная дистрофия – хроническое, быстро прогрессирующее поражение центральной зоны сетчатки (макулы) и сосудистой оболочки. Патология поражает клетки и межклеточное пространство. Макулярная дистрофия — основная причина необратимой потери зрения и слепоты населения в пожилом возрасте.
Для мужчин от 20-25 лет характерен другой тип патологии – центральная хориоретинальная дистрофия. Развивается подвид заболевания вследствие скопления выпота из сосудов под глазной сетчаткой. Выпот препятствует питанию и обмену веществ в сетчатке, и происходит её постепенная отслойка.