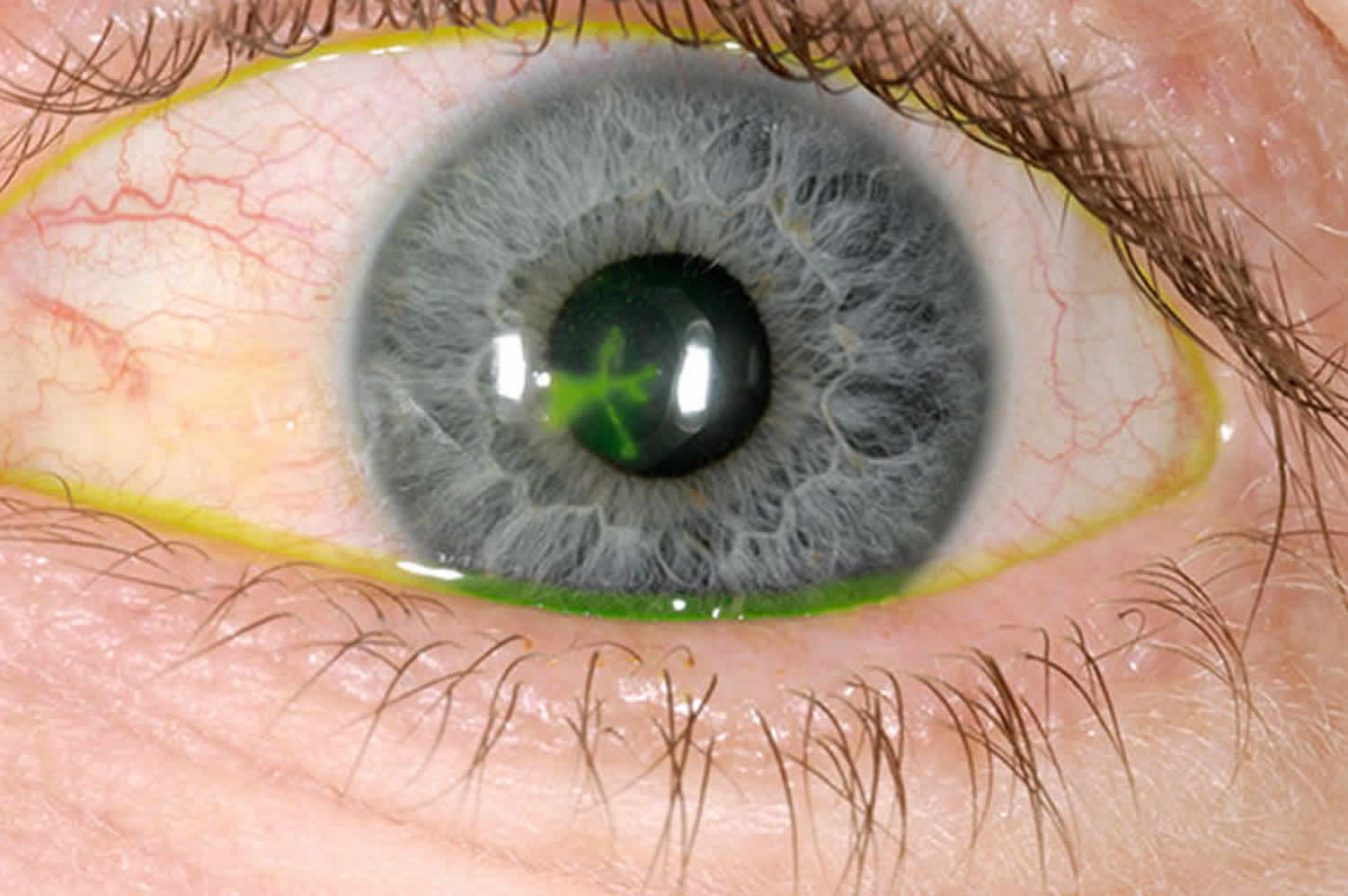
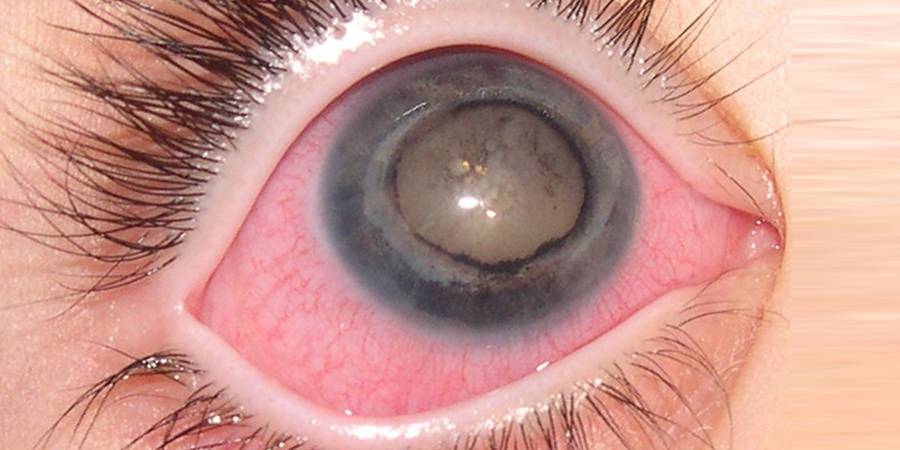
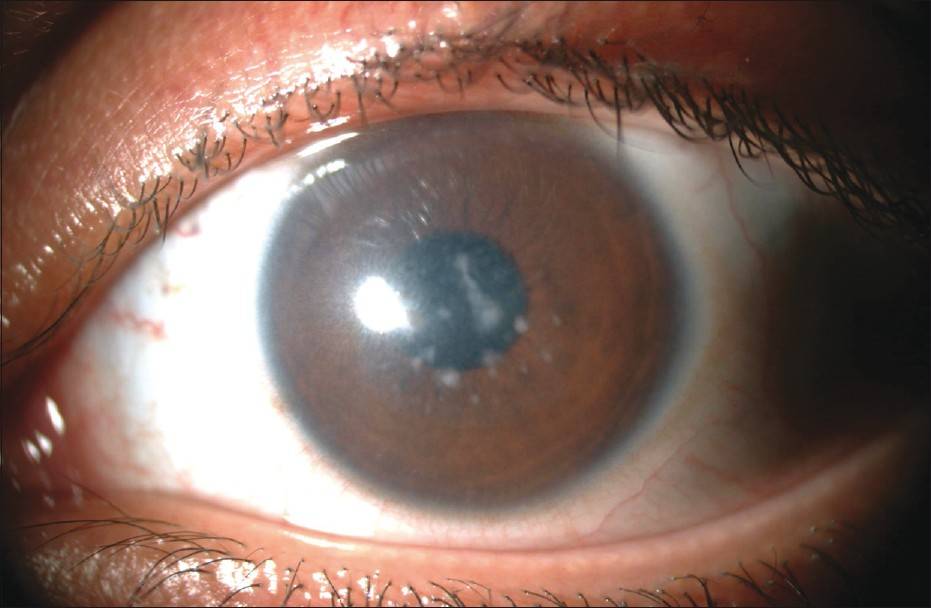
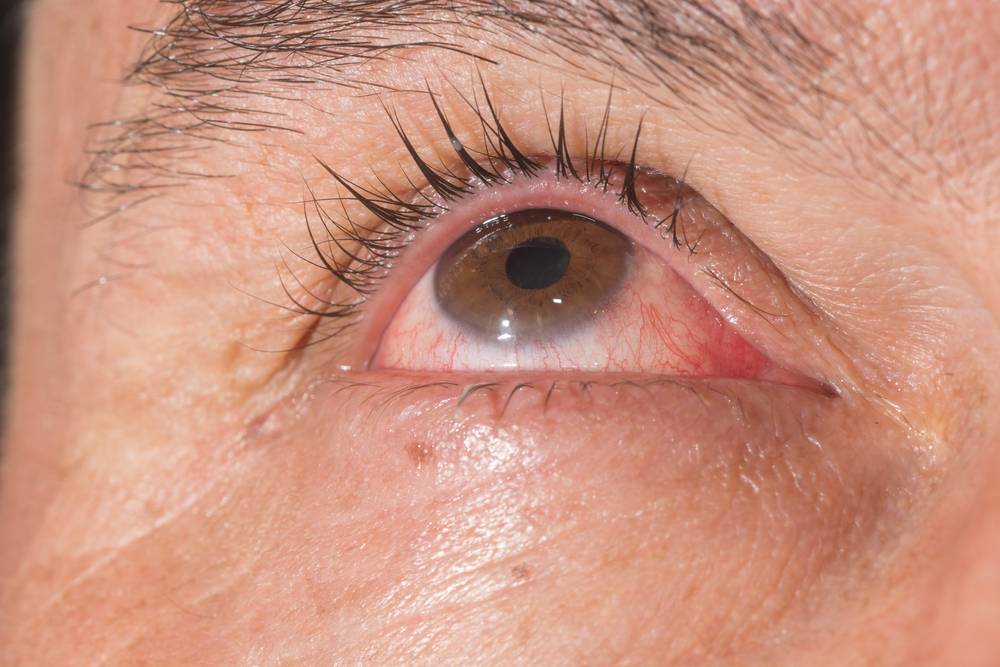
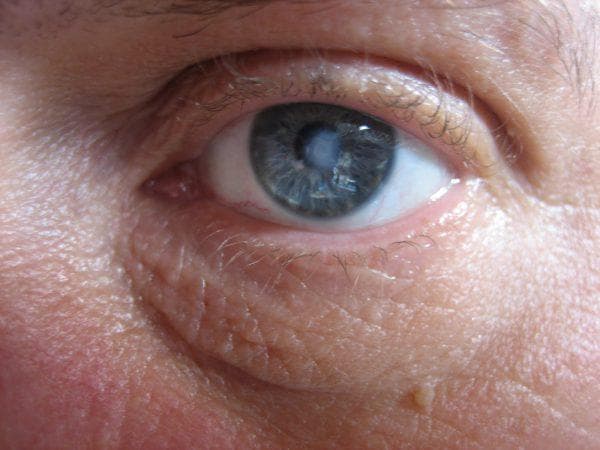
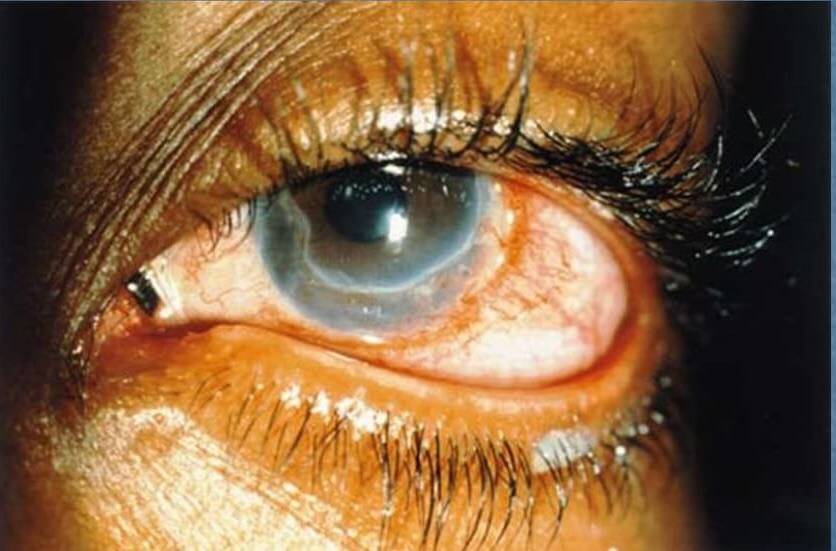
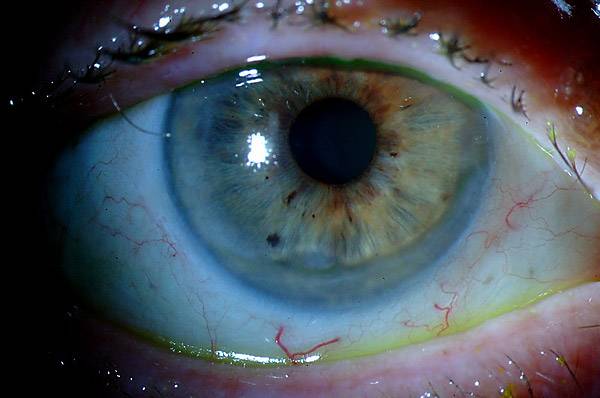
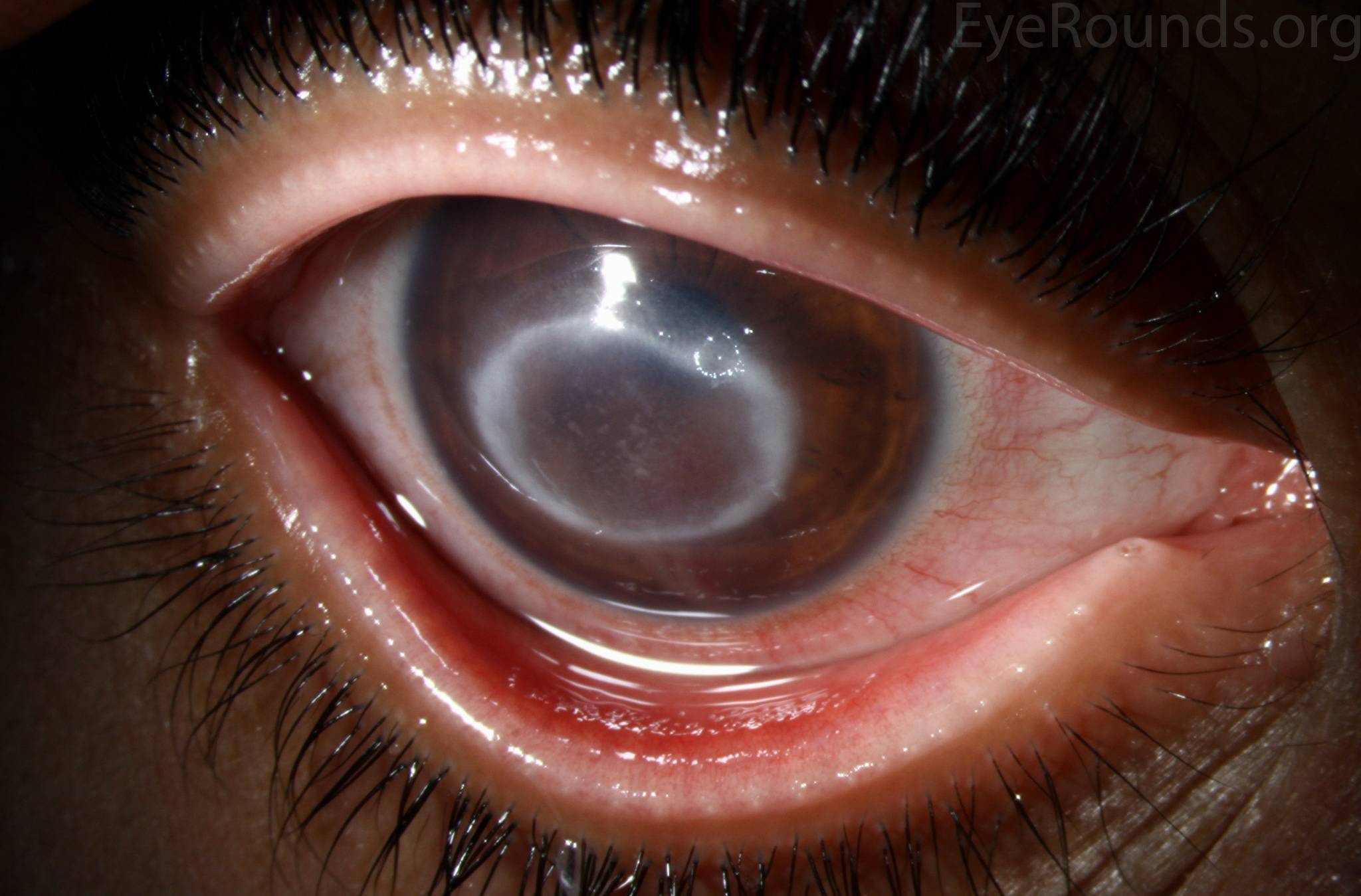
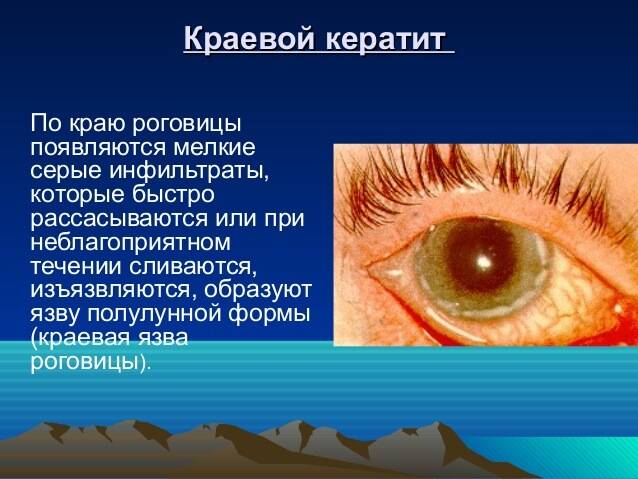
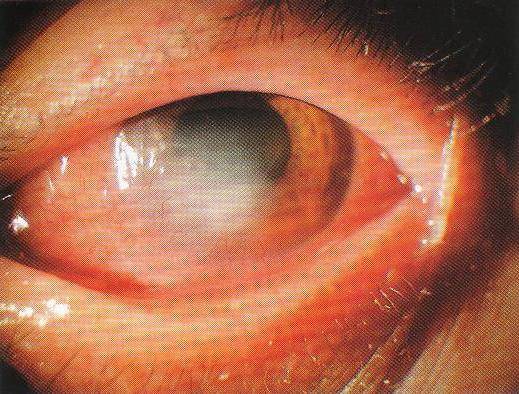
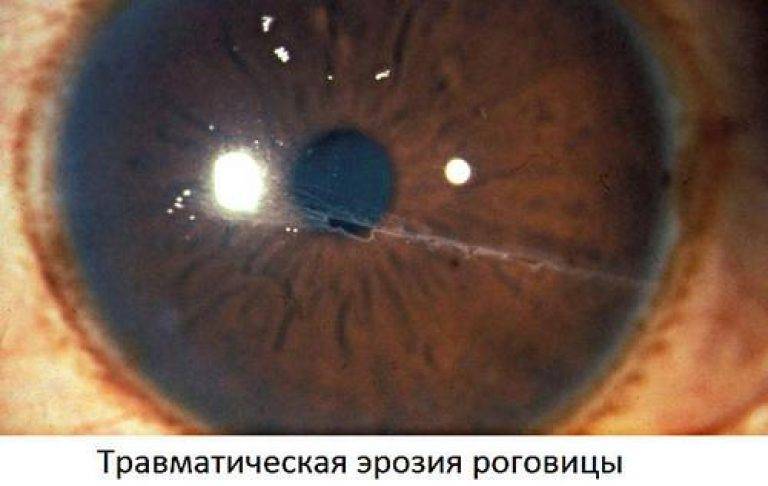
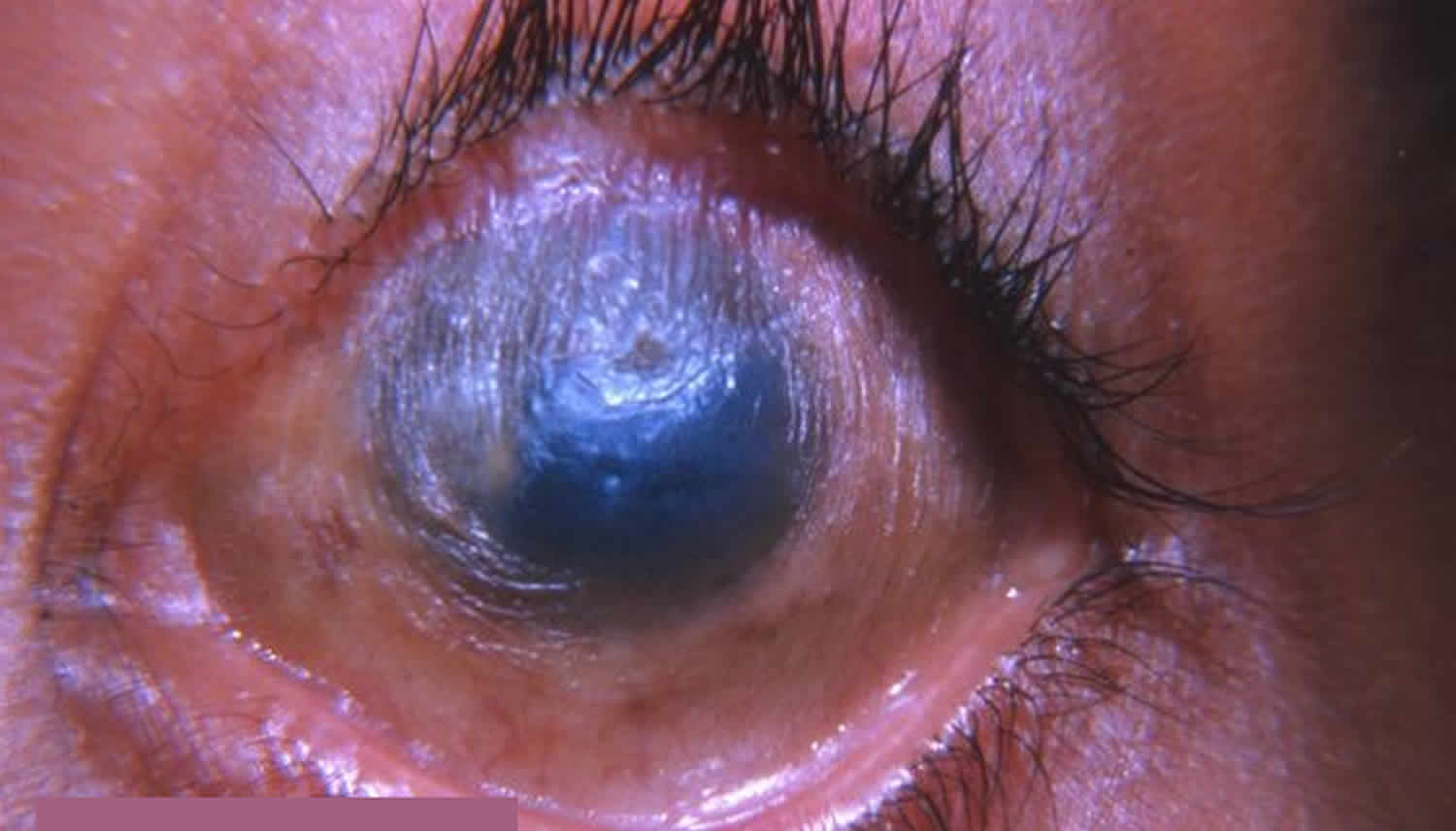
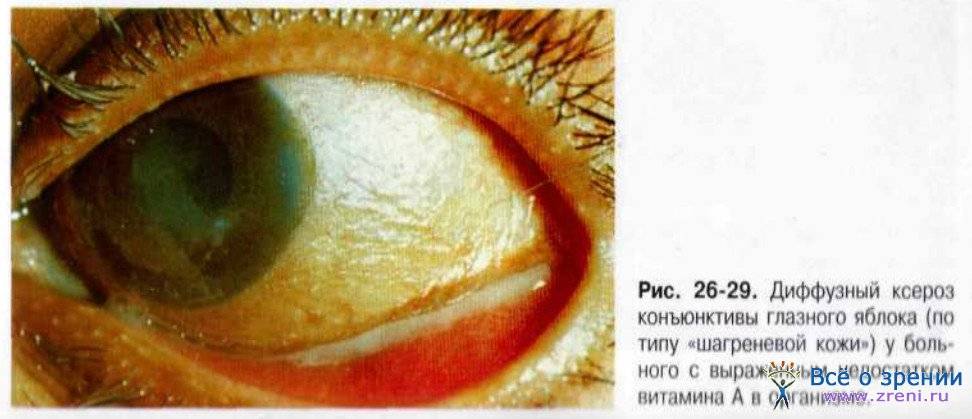
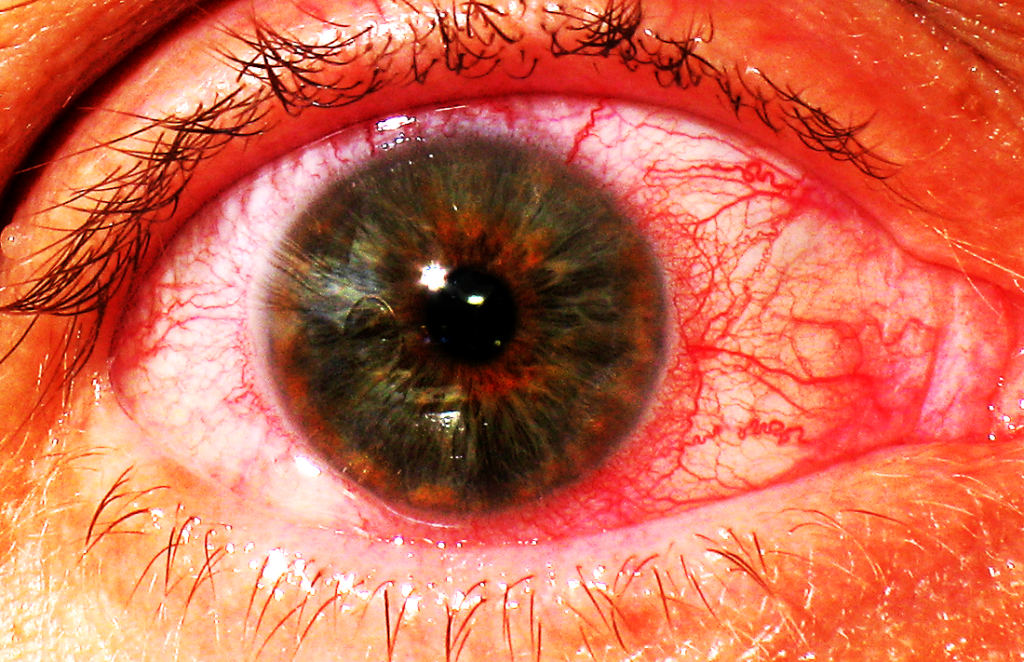
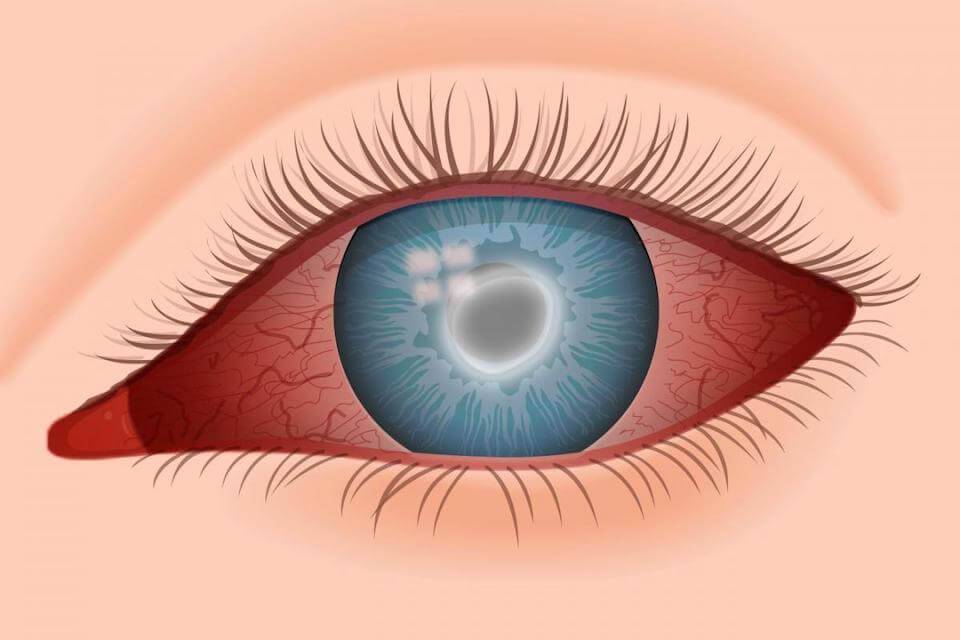
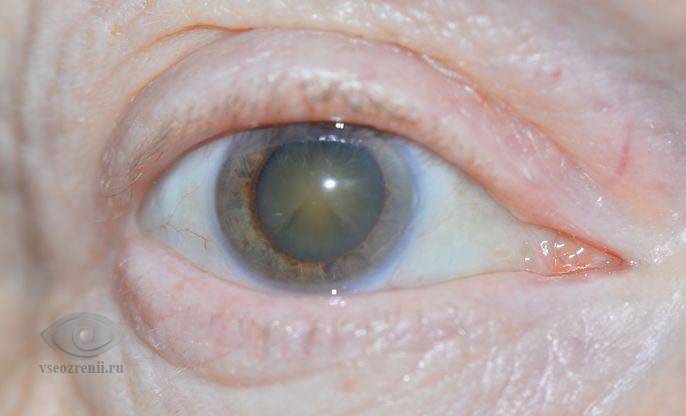
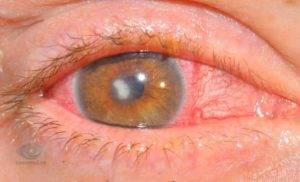
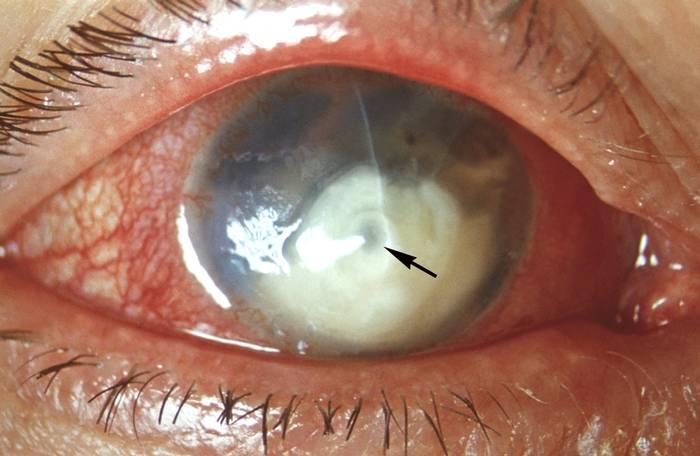
Лечение эрозии роговицы
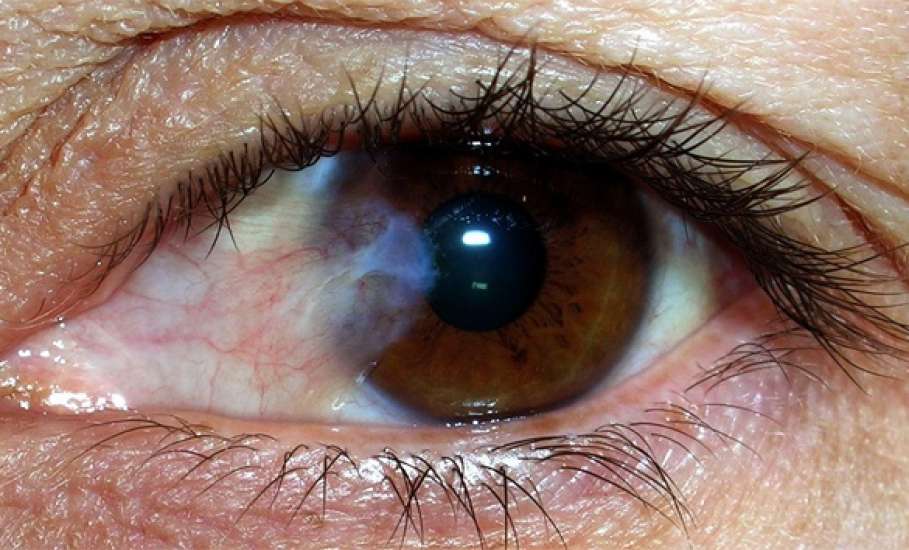
Лечением эрозии роговицы должен заниматься квалифицированный специалист. Обычно терапия заключается лишь в использовании медикаментозных препаратов
Наибольшую важность имеет прием кератопротекторов. Это разновидность лекарственных средств, которые позволяют значительно укрепить эпителий роговицы и восстановить поврежденные участки
Наибольшей популярностью пользуются следующие лекарственные средства:
- Визитил – средство, позволяющее сформировать защитную оболочку на поверхности глаза. Также активные компоненты запускают процесс восстановления, снимают воспалительный процесс и избавляют от отечности.
- Дактролюкс – лекарство, которое помогает смягчить роговицу и значительно увлажнить ее. Также оно снимает воспалительный процесс.
- Керакол – активные вещества этого препарата ускоряют восстановление поврежденных участков эпителия, а также укрепляют кровеносные сосуды в глазном яблоке.
- Видисик, Офтагель, Хило-комод и аналоги. Это не лекарственные средства, однако с их помощью удается значительно увлажнить роговицу. За счет этого человек избавляется от неприятных ощущений, быстрее идет на поправку.
Нередко терапия эрозии роговицы включает использование антибактериальных лекарственных средств. Благодаря антибиотикам удается подавить активность болезнетворных микроорганизмов, которые развиваются в глазу. Нужно учитывать, что из-за эрозии роговицы глаз выделяет недостаточное количество слезной жидкости, из-за чего риск попадания инфекционных агентов значительно возрастает. Обычно при лечении эрозии роговицы используют Эритромицин, Ципрофлоксацин, Тетрациклин.
Обычно продолжительность лечения эрозии роговицы занимает не более 2 недель. Только при прохождении полноценного курса вы сможете рассчитывать на положительный результат. Со временем ваше зрение начнет восстанавливаться, однако вам нужно соблюдать ряд правил.
В первую очередь нужно не допустить перенапряжения глаз, а также регулярно принимать витаминные комплексы.
Лечение
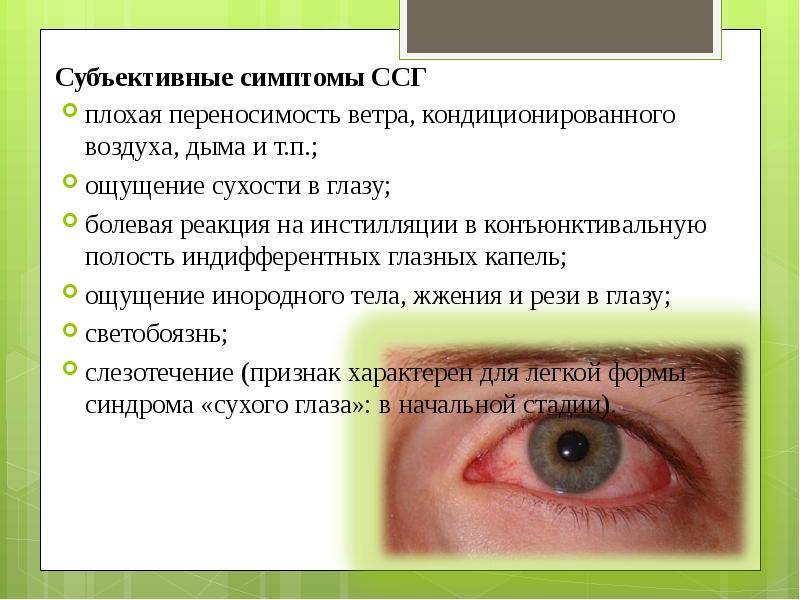
Лечение сухости глаз направлено на устранение факторов ксероза и максимальное увлажнение глазной системы. Это даст возможность стабилизировать слезную пленку и послужит профилактикой осложнений.
Медикаментозная терапия

Чаще всего используют препараты, которые в народе называют «искусственной слезой», это могут быть капли, гели, восстанавливающие слезную пленку и стабилизирующие поверхность глазного яблока.
При слабой стадии синдрома офтальмологи назначают капли, на поздней применяют гели повышенной вязкости. Дополнительно используют иммуностимуляторы и метаболические препараты. Они эффективны, так как могут снять отек и убрать воспалительный процесс.
Оперативное вмешательство
Чтобы устранить перфорацию роговицы или роговичную язву, используют хирургический метод лечения, тем самым увеличивая приток слезного вещества. С помощью лазера перекрывают слезоотводящие пути. Такой метод наиболее популярен, так как приносит положительный результат и не приводит к негативным последствиям во время реабилитации.
При роговичном ксерозе и синдроме сухого глаза используют кератопластику. Обычно ее проводят пациентам с полным несмыканием век. Такой метод применяют в тех случаях, когда медикаментозная терапия не приносит положительных результатов. Это совершенно новая технология с использованием слюнных желез для устранения синдрома сухого глаза. Такая операция еще малоизвестна, но имеет положительные отзывы.
Требования к лечению
Чтобы минимизировать симптомы ССГ, важно соблюдать следующие правила:

- не находиться в помещениях с высокой температурой и сухостью;
- избегать ветреной погоды и носить защитные очки;
- чаще проветривать помещение и не пользоваться обогревателями и кондиционерами;
- женщинам на период лечения нежелательно применять декоративную косметику;
- если работу за компьютером нельзя исключить, нужно делать частые перерывы и выполнять гимнастику для глаз.
Народная медицина
Большой популярностью пользуются народные методы лечения:
- Натуральное масло ГХИ — это топленое вещество, в котором содержится множество компонентов, способствующих заживлению и устранению воспалительного процесса. Это масло считают антисептиком. Его закапывают по одной капле, раз в день.
- Мед акации — разводят с теплой водой в соотношении 2:1. Закапывать при помощи пипетки 2 раза в день, утром и вечером. Можно делать примочки из меда.
При индивидуальной непереносимости и аллергических реакциях мед нельзя использовать.
Важно! Любые народные методы лечения сухого глаза использовать только по согласованию с врачом, учитывая индивидуальные особенности организма и степень тяжести заболевания. Настойка трифалы — это особое растение, которое обеззараживает и улучшает слезоотделение
Настойка продается в аптеке. Ее разводят водой и с помощью пипетки закапывают в глаза
Настойка трифалы — это особое растение, которое обеззараживает и улучшает слезоотделение. Настойка продается в аптеке. Ее разводят водой и с помощью пипетки закапывают в глаза.
Строение роговицы
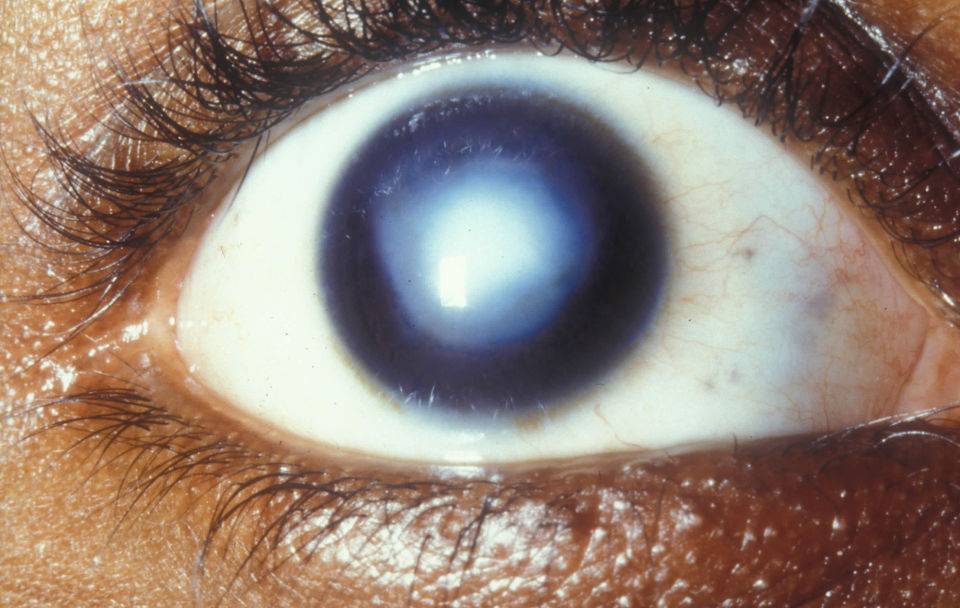
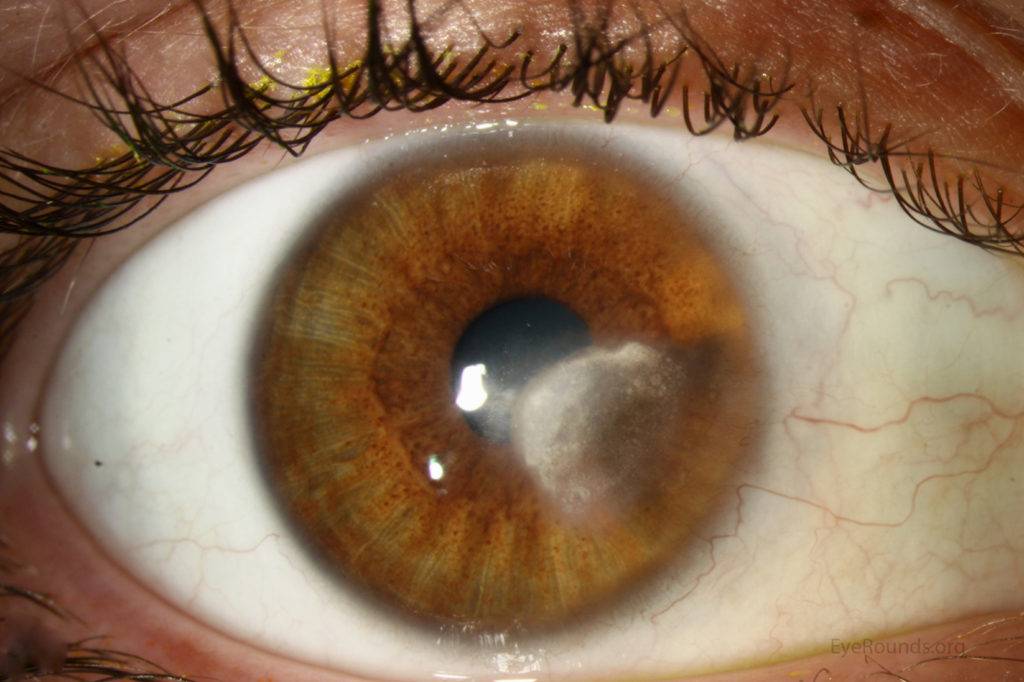
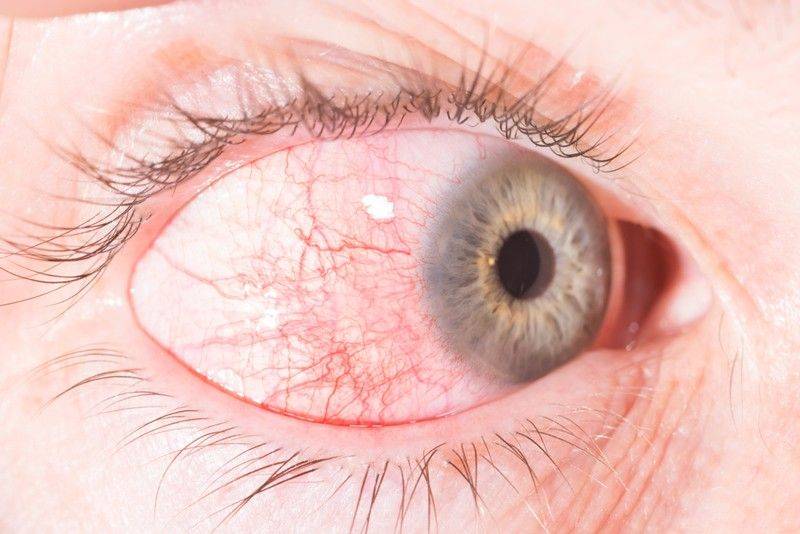
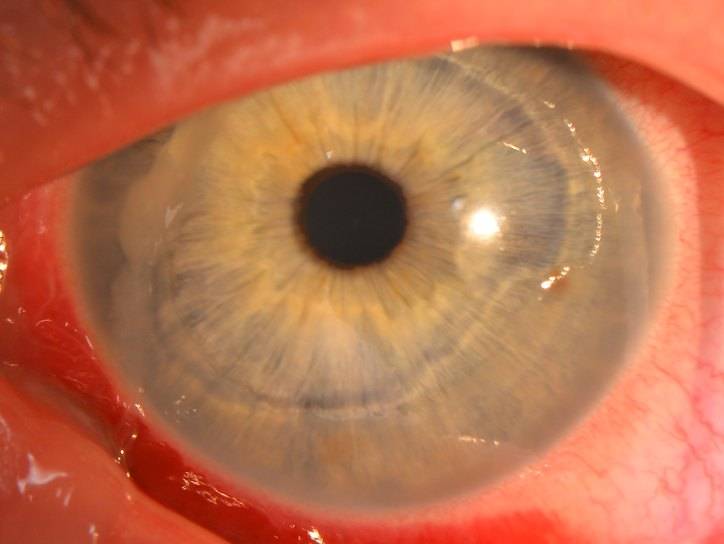
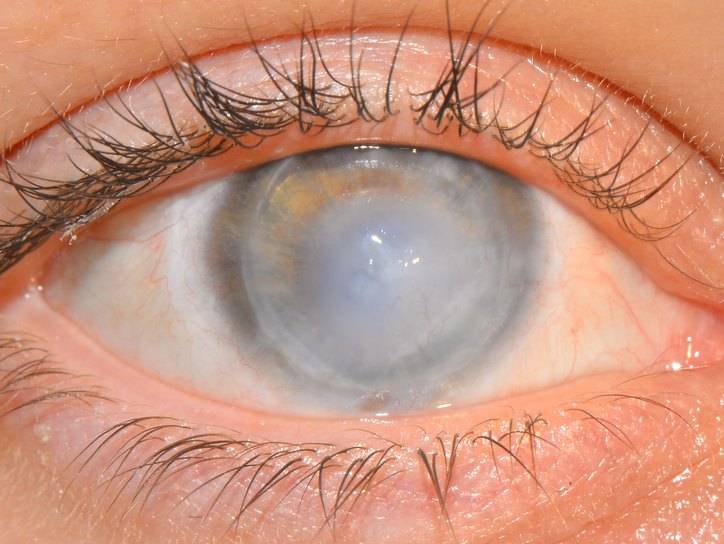
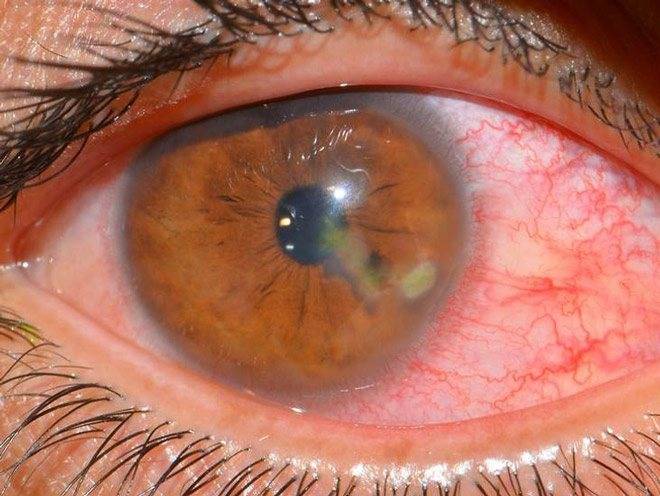
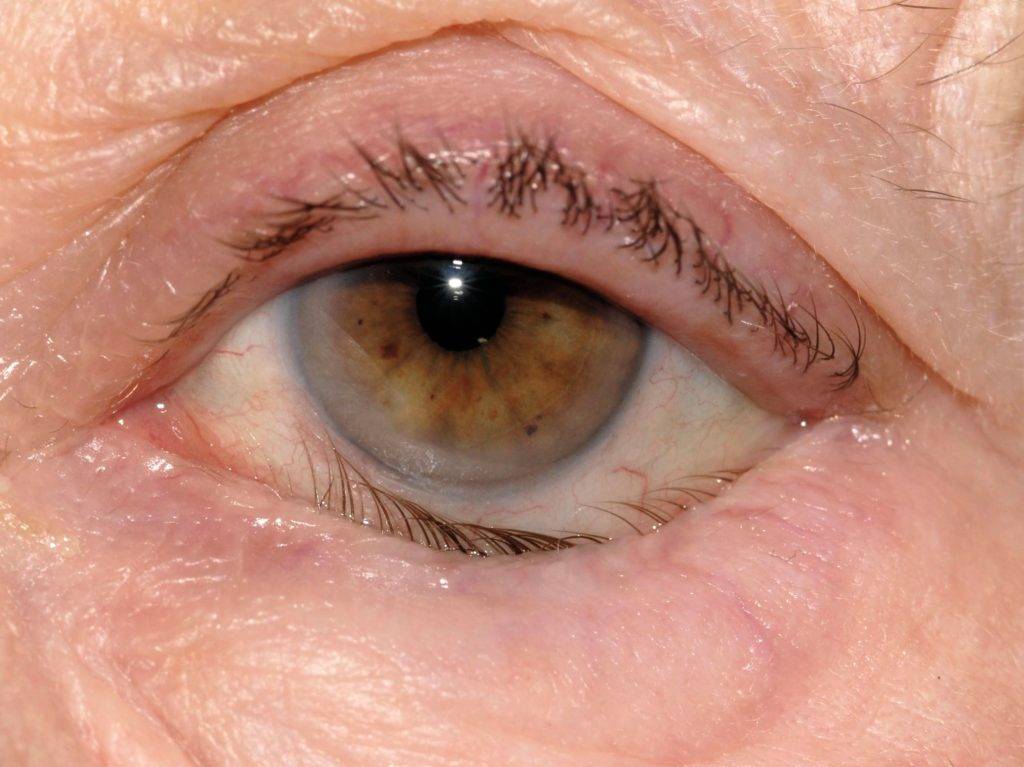
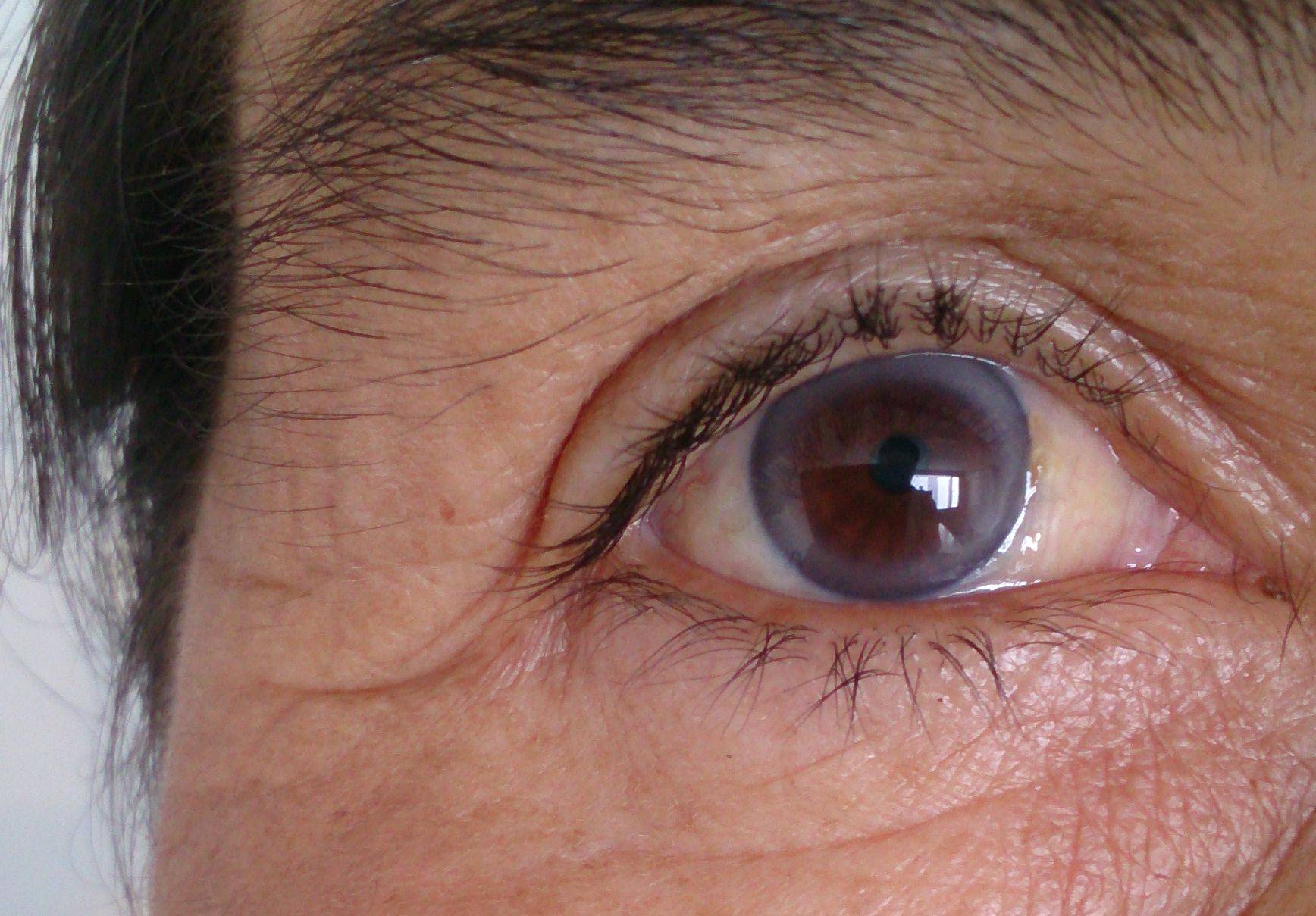
Эрозия роговицы – состояние, при котором целостность внешнего эпителиального слоя глаза разрушается. Чаще всего это происходит из-за механических повреждений. Роговицы состоит из отдельных 5 слоев:
- Эпителиальный – поверхностный защитный слой роговицы, который выполняет защитную функцию. Он может самостоятельно восстановиться через некоторое время. Эпителий на роговице отвечает за проникновение кислорода, а также контроль выделяемой слезной жидкости.
- Боуменова мембрана – слой, который отвечает за защиту и питание роговицы. Передняя часть этой оболочки максимально гладкая, а задняя – ребристая, предназначена для сглаживания неровностей стромы. Именно за счет этого роговица и становится прозрачной. Боуменова мембрана не способна регенерироваться, на ней могут образовываться помутнения и рубцы. Со временем роговица мутнеет, развиваются многочисленные нарушения.
- Строма – часть роговицы, которая занимает 90% этой оболочки. Она состоит из коллагеновых пластиков, расположенных горизонтально друг к другу. В строме содержатся клетки, которые ускоряют процесс регенерации.
- Десцеметова мембрана – тонкая пластина, расположенная между стромой и эндотелием. Этот слой накапливает коллаген и гликопротеин, которые и сохраняют прозрачность роговицы.
- Эндотелий – глубинный слой роговицы, основной деятельностью которого является отток избыточной жидкости. Это сохраняет естественную структуру роговицы, препятствует появлению отечности. Также эндотелий отвечает за процесс регенерации и питание роговицы.
Эффективные фармпрепараты
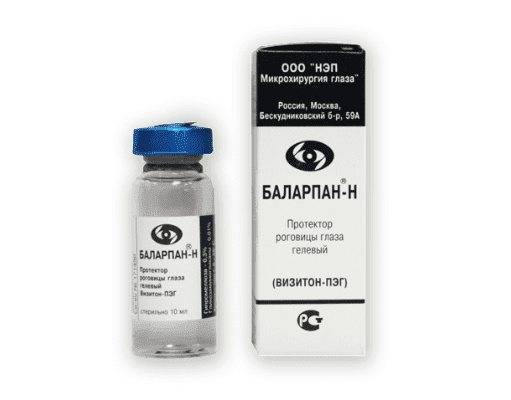
Снять воспалительные процессы и покраснения органов зрения поможет офтальмологический раствор Баларпан. Принцип действия кератопротекторов заключается в способности их активных компонентов устранять патологические изменения роговицы. Условно лекарства этой группы делят на медикаменты, которые защищают роговую оболочку от негативного воздействия извне, и средства, улучшающие питание тканевых структур переднего отрезка зрительного органа, и одним из таких выступает «Баларпан». Это глазные капли эффективно устраняют последствия травм, воспалительных процессов на наружной оболочке глаза и ожогов. Медикамент быстро снимает дискомфорт и устраняет покраснения в области органа зрения. Свои лечебным действием «Баларпан» обязывает составу, в особенности, активному компоненту, которым выступают сульфатированные гликозаминогликаны.
Кератопротекторы с защитной функцией
Выделяют следующие наиболее эффективные препараты, которые относятся к группе кератопротекторов и обеспечивают надежную защиту глаз от негативного воздействия окружающих факторов:
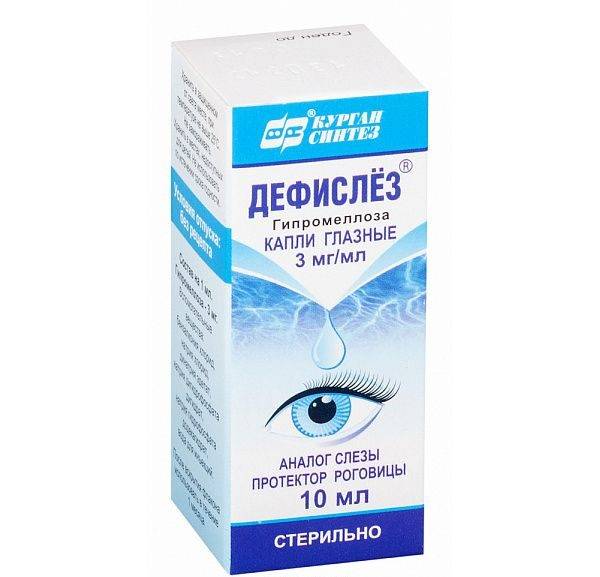
Избавиться от ощущения сухости и жжения в глазах можно благодаря лекарственному средству Дефислез.
- «Дефислез». Действующим веществом выступает гипромеллоза, которая быстро восстанавливает нарушенную слезную пленку роговицы, смягчает ее и защищает. Капли устраняют покраснение слизистой, жжение, ощущение сухости, с которым сталкиваются больные при нарушении выработки жидкости из слезного канала.
- «Корнерегель». Гелевый протектор роговой оболочки, который стимулирует регенеративные процессы и оказывает противовоспалительное действие.
- «Визитил». Образует надежную защитную пленку на поверхности роговицы и предупреждает ее высыхание. Представлен в виде раствора для внутриглазного введения.
- «Дакролюкс». Протектор роговичного эпителия, который обеспечивает качественную смазку и за счет раствора высокой вязкости, увеличивает время контакта лекарства с роговицей. Плюс ко всему, продлевает действие глазных капель и защищает прозрачную наружную оболочку глаза от их раздражающего влияния.
- «Лакрисин». Копирует оптические характеристики слезной пленки, улучшает состояние эпителия, уменьшает очаги поражения и гиперемии. Выраженное улучшение наступает через 1421 день.
Как проводится диагностика
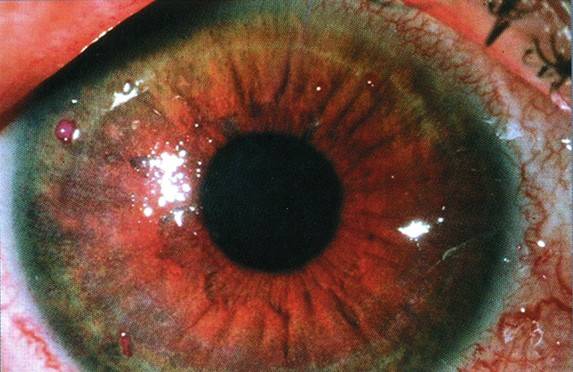
При любых подозрениях на повреждение роговицы необходимо немедленное обращение к офтальмологу. Врач внимательно выслушает жалобы, задаст дополнительные вопросы, уточняющие причину поражения. Затем проводится детальный осмотр глаз при помощи инструментов. Это позволяет обнаружить инородные предметы в глазу, увидеть изменения на слизистой и определить характер выделяющейся жидкости (гнойная или слизистая).
Затем выполняется биомикроскопия глаза – осмотр поверхности роговицы прибором с высоким увеличением, определяющий малейшие дефекты поверхности. Это помогает выявить эрозию, ее размеры и глубину повреждения тканей.
Если видны признаки эрозии, но не обнаруживается очаг из-за того, что у него незначительные размеры, используется флуоресцин – краситель, подсвечивающий дефект. Дополнительно используют различные методики измерения внутриглазного давления, УЗИ для выявления патологий внутри глазного яблока или офтальмоскопию, мазки на цитологию и посевы.
Профилактические меры
Глазные заболевания негативно сказываются на жизни человека. Лучше вообще не допускать их развития. Для этого нужно соблюдать определенные правила профилактики:
-
придерживаться режима работы и отдыха;
- употреблять продукты, обогащенные витаминами и минералами;
- спать не менее 8 часов в сутки;
- не трогать глаза грязными руками, особенно на улице;
- осуществлять влажную уборку 2-3 раза в неделю, а в летнее время пользоваться увлажнителями воздуха;
- часто моргать, чтобы роговица своевременно восполняла количество жидкости (особенно это касается людей, работающих за компьютером);
- осуществлять гимнастику глаз;
- употреблять достаточное количество жидкости;
- при появлении первых признаков патологии следует обращаться к врачу.
Во время длительного сидения спину нужно держать прямо, а голову сильно наклонять вперед не стоит. Правильная профилактика позволит избежать развития сухости глаз. Но если симптомы появились, то лучше сразу обратиться к врачу.
Originally posted 2018-01-31 10:15:33.
Лечение эрозии роговицы глаза
При появлении первых признаков поражения роговой оболочки, следует оказать меры первой доврачебной помощи:
- Следует промыть глаза физраствором. Если его нет, подойдет кипяченая вода. Промывание нужно проводить аккуратно, чтобы не повредить глаза.
- С помощью прохладных компрессов можно снять отек и снизить болезненные ощущения. Процедуры нужно делать несколько раз в день до исчезновения неприятных симптомов.
- С помощью искусственной слезы можно обеззараживать поверхность роговицы и восстановить ее нормальную влажность. При этом значительно снижается интенсивность неприятных ощущений.
Чтобы пораженная роговая оболочка глаза как можно быстрее зажила, врач назначает кератопротекторы. Это лекарственные вещества, которые не только восстанавливают целостность роговой оболочки, но и укрепляют ее и не допускают появления рецидивов.
Наиболее часто применяемые средства такие:
- Керакол. Он ускоряет заживление эпителия, укрепляет кровеносные сосуды и поддерживает прозрачность роговой оболочки.
- Дакролюкс или гипромеллоза смягчает и увлажняет поверхность органа зрения, улучшает его рефракционную способность. Лекарство быстро и эффективно снимает признаки воспаления конъюнктивы.
- Визитил образует защитную пленку на поверхности глаза и не допускает ее пересыхания. Препарат не допускает отека роговой оболочки.
Обязательно надо применять препараты для увлажнения роговой оболочки глаза:
- Корнеокомфорт;
- Вид-комод;
- Визин;
- Biosoft Active;
- Оксиал;
- Renu MultiPlus;
- Лакрисин.
За счет этих средств удается увлажнить роговую оболочку глаза и избавиться от неприятных ощущений – раздражения, боли и рези. Применять эти лекарство нужно столько времени, сколько требуется для восстановления влажности оболочек глаза.
С целью профилактики глазной врач назначает антибактериальные препараты тетрациклинового или цефалоспоринового ряда. Благодаря употреблению антибактериальных препаратов удается подавить активность патогенных микроорганизмов, развивающихся в глазу. Применять такие средства нужно только по назначению врача и только в рекомендованной концентрации. Самостоятельное употребление антибиотиков может способствовать поражению органа зрения.
Если медикаментозное лечение эрозии роговицы глаза не принесло результатов, то врач назначает хирургическую операцию. В процессе кератопластики удаляется пораженный эпителий с помощью современных лазерных технологий.
Не стоит надеяться на народные методы избавления от помутнения роговой оболочки глаза. Они не заменят медикаментозного и тем более хирургического лечения. Однако они хорошо дополняют назначенное врачом лечение и служат профилактикой снижения остроты зрения.
Вот несколько народных рецептов лечения помутнения роговой оболочки глаза:
- Залить столовую ложку травы очанки стаканом кипятка, применять как компресс.
- Таким же способом приготовить настой из цветков аптечной ромашки. Применять его для глазных ванночек.
- Дважды в день необходимо смазывать больной глаз маслом из облепихи или конопли.
- В качестве средства для примочек можно применять пакетированный чай.
Клиники Москвы (ТОП-3), где лечат ксероз глаз
Московская Глазная Клиника
Клиника доктора Шиловой Т.Ю.
МНТК имени С.Н. Федорова
Все глазные клиники Москвы >>>
Ксероз глаз (ксерофтальмия): причины и лечение
Симптомы
Для данной патологии характерно проявление симптоматики, на которую невозможно не обратить внимание при внимательном отношении к здоровью. Среди выразительных признаков ахроматопсии:
- проблемы с остротой зрения;
- нистагм – неуправляемые движения зрачка, явно выраженные практически сразу после рождения младенца;
- боязнь яркого света, вызванная повышенной чувствительностью сетчатки;
- слепота, наблюдаемая в дневное время;
- полное или частичное отсутствие цветового восприятия;
- высокая вероятность развития косоглазия или дальнозоркости.
При частичной разновидности патологии симптомы менее выражены, чем при полной ахромазии – лучше качество остроты зрения и возможность различать больше цветовых оттенков.
Аномалии развития, подлежащие коррекции
Большая роговица или мегалокорнеа обнаруживается у малышей при рождении. Нормой считается диаметр оболочки в 10 мм. Если он превышает хотя бы на 1 мм, то это корнеальный симптом. Нарушается рефракция глаза — чем больше радиус кривизны линзы, тем меньше сила преломления.

Дефект опасен рядом осложнений – глаукомой, катарактой, проблемами с сетчаткой. Мегалокорнеа часто является симптомом сложных генетических заболеваний (Синдромом Маркезани, Марфана и др.). Болезнь не лечится. Для улучшения зрения назначают корректирующие очки, линзы.
Микрокорнеа или маленькая роговица. Обратный случай. Оболочка, наоборот, в диаметре меньше 10 мм. Зрачок кажется неестественно малым. Следствие микрокорнеа — дальнозоркость. На фоне болезни развиваются глаукома, катаракта и т.д. Если роговица сохранила прозрачность, то доктор назначит симптоматическое лечение, телескопические устройства для коррекции зрения.
| И тот и другой случай (макро-, микрокорнеа) имеют генетическое происхождение, передаются по наследству. |
Причины возникновения
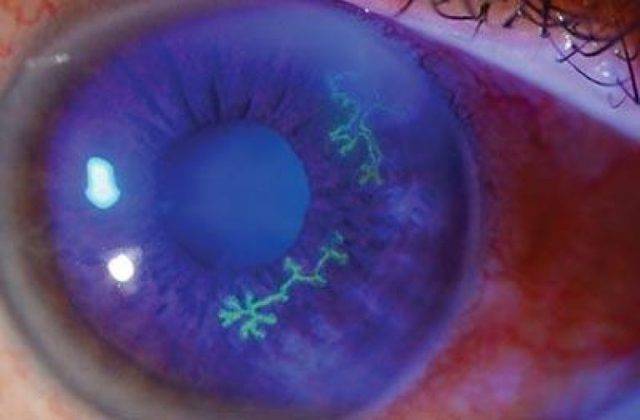
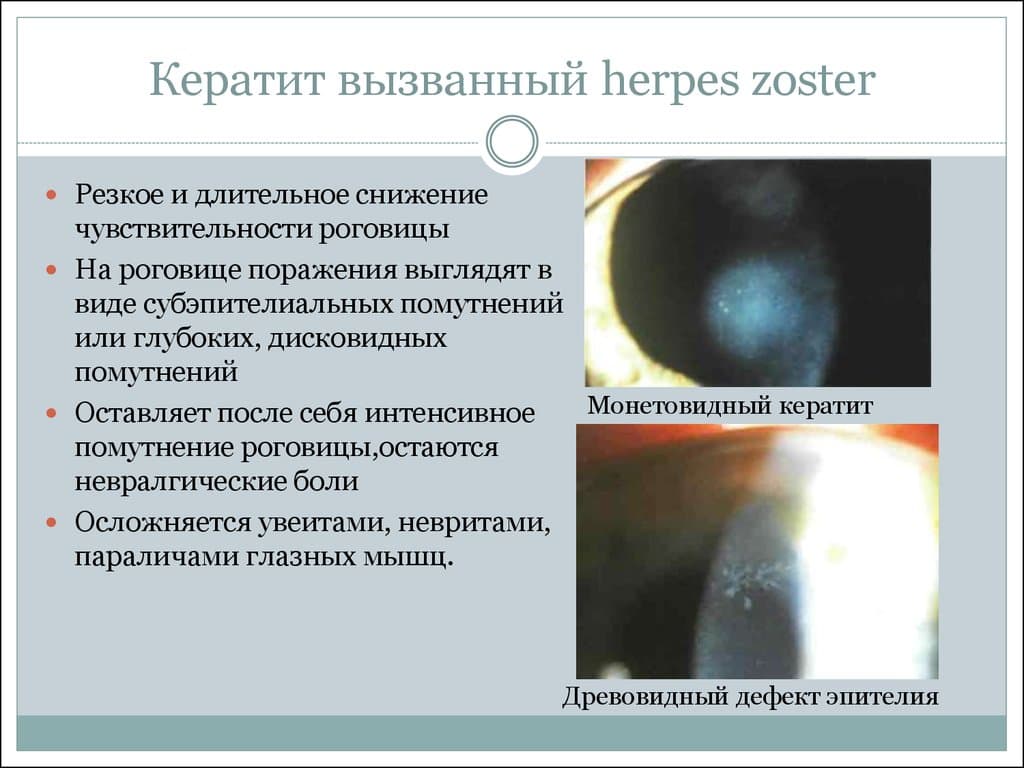
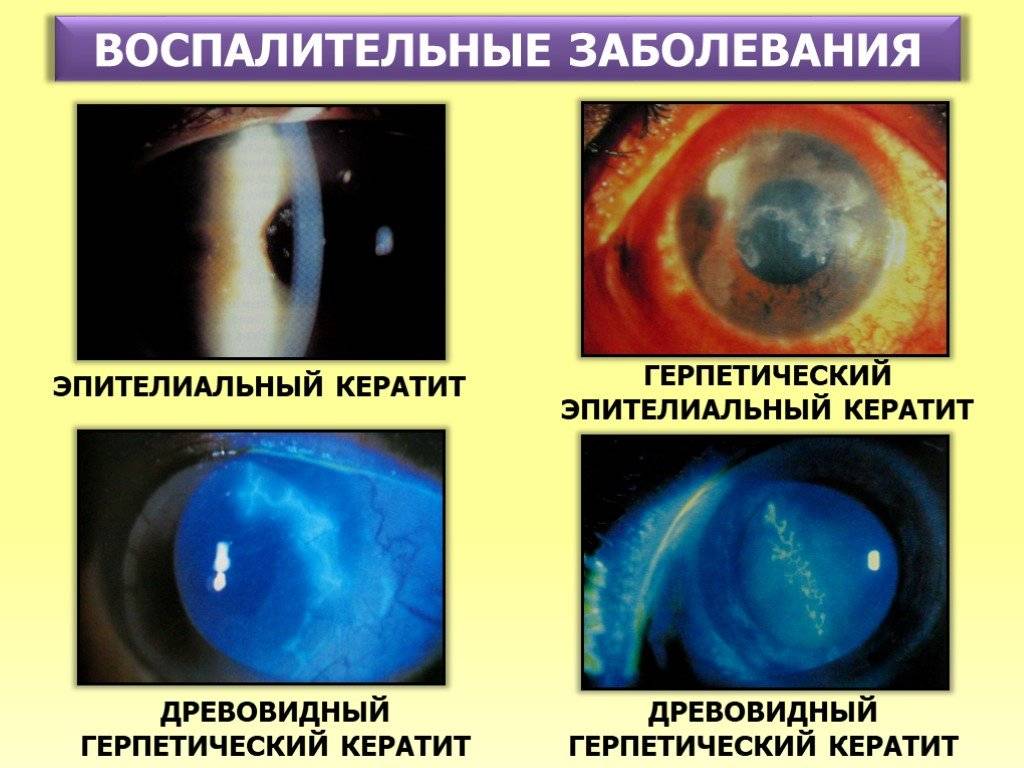
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией — бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом полиартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы — прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
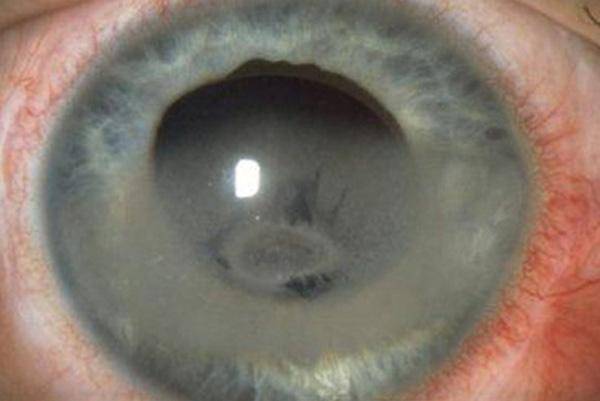
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Особенности анатомического строения роговицы
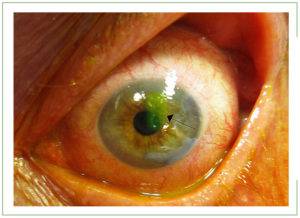
Наружная оболочка зрительного аппарата состоит из нескольких слоев:
- Эпителий. Это верхнее «покрытие» ока, состоящее из пяти или шести рядов клеток. Его основное предназначение – защита глаза от повреждений и загрязнений. Обладает свойством быстрой регенерации;
- Боуменова мембрана. Это плотная и одновременно тонкая оболочка, поддерживающая эпителиальный слой. Выполняет опорную функцию;
- Строма. Именно она занимает основную часть роговицы. В состав стромы входят кератоциты, располагающиеся в определенной последовательности. Элемент отвечает за прозрачность роговицы;
- Десцеметова оболочка. Самый плотный слой, выполняющий роль каркаса и предотвращающий нарушение целостности структур органа зрения;
- В пятый слой входят видоизмененные клеточки эпителия, отвечающие за циркуляцию внутриглазной жидкости между передней камерой ока и роговой оболочкой.
| Патология обычно повреждает эпителий. Также существует такое определение, как рецидивирующая эрозия. Она развивается в результате слабого сцепления между мембраной и поверхностным слоем. В этом случае мельчайшего повреждения достаточно, чтобы эпителий отделился от роговицы. |
Полезное видео
https://youtube.com/watch?v=1bmRggGDIsc
Заболевания роговицы глаза
Заболевания роговицы глаза могут быть как приобретенными, так и врожденными.
Виды заболеваний роговицы:
- травмы;
- кератиты;
- нарушения величины и формы оболочки роговицы;
- дегенеративные и дистрофические поражения и др.
Травмы
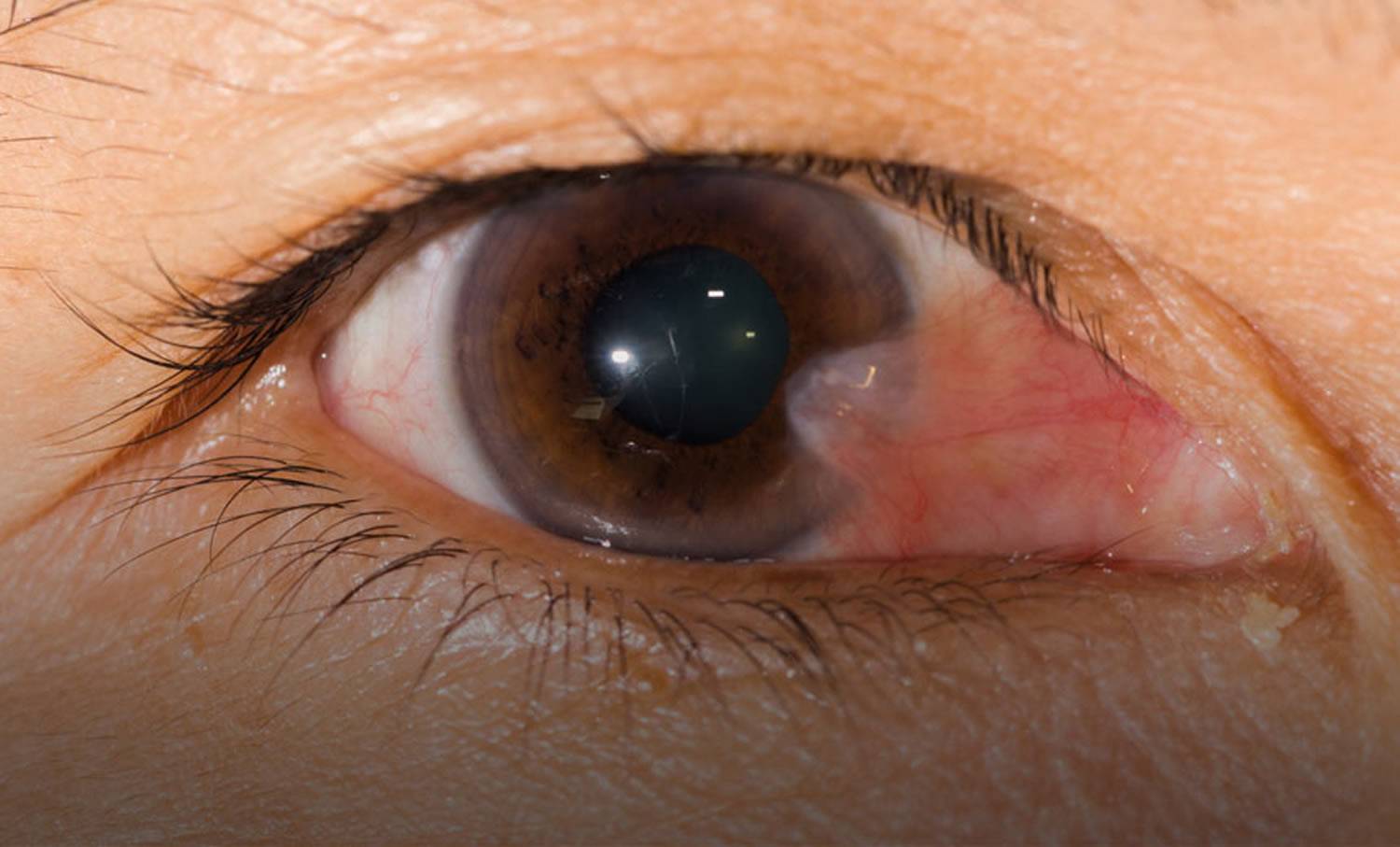
Повреждение роговицы может произойти в процессе попадания инородного предмета в глаз.
Это могут быть песчинки, металлические стружки, деревянные щепки. По степени проникновения различают глубокие и поверхностные травмы.
При поверхностной травме инородные предметы находятся в наружных слоях глаза и роговицы, а при глубоких травмах – в глубине глазного яблока. В некоторых случаях при травмировании глаза развивается эрозия роговицы.
На нашем сайте вы можете найти более полную информацию о диагностике травмы глаза и методах удаления инородного тела.
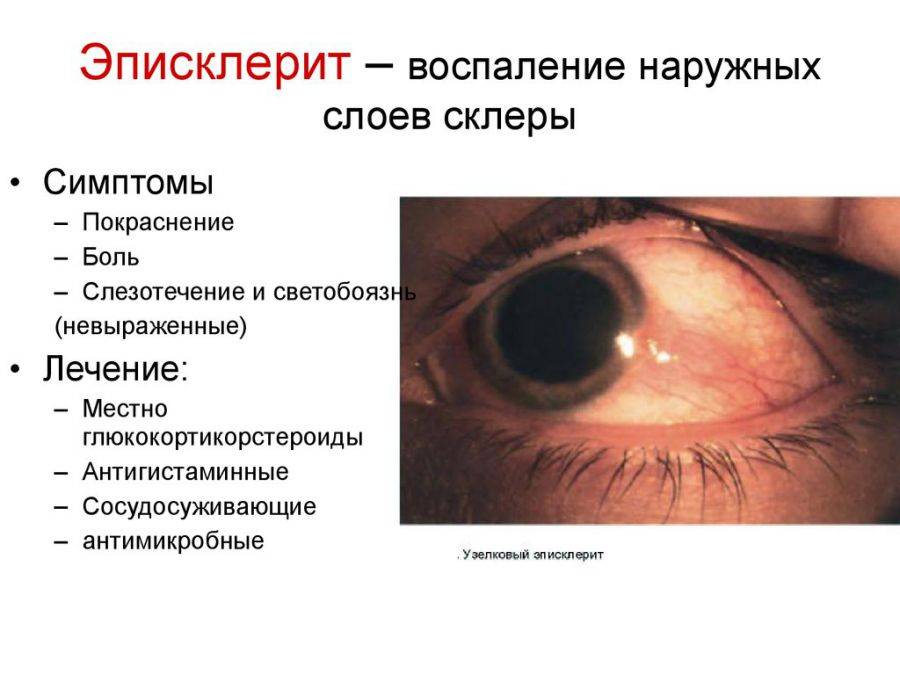
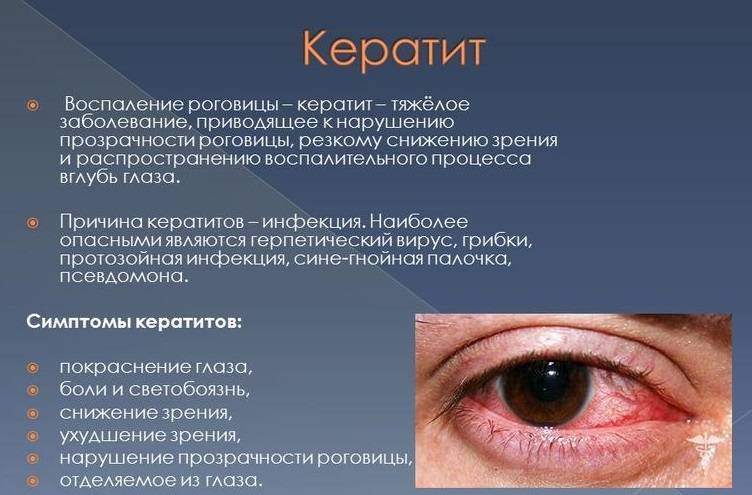
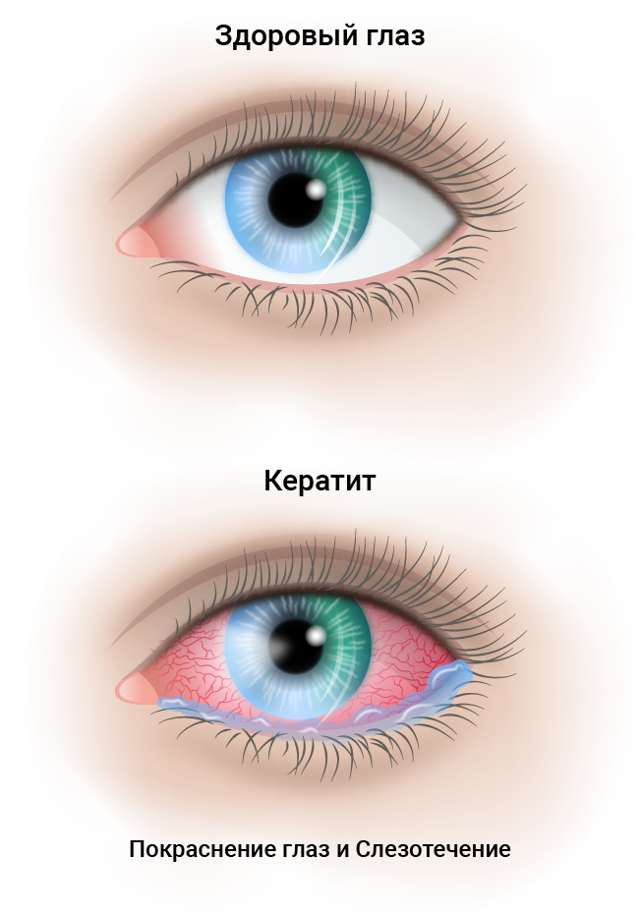
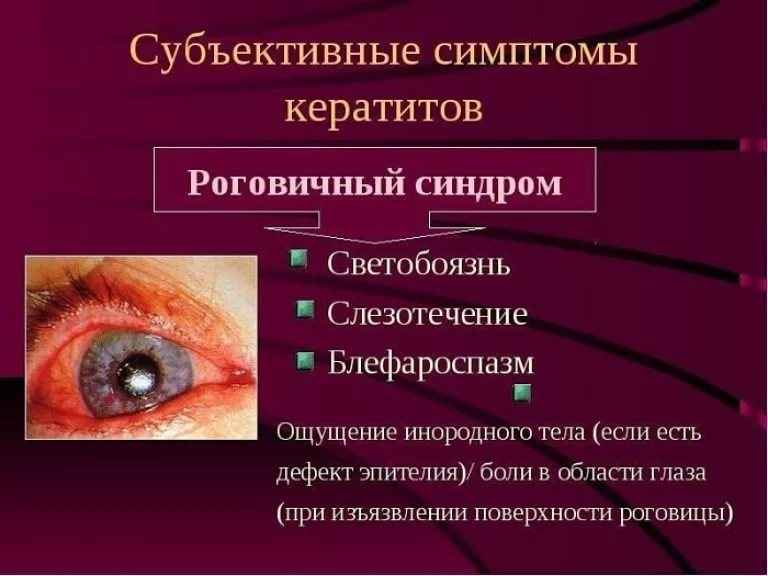
Кератит
Кератит – один из самых распространенных заболеваний роговицы глаза, ведущий к помутнению роговицы и к ухудшению зрения. Кератит вызывают инфекции из соседних оболочек. Врачи выделяют следующие виды этой патологии:
- кератиты эндогенные (развиваются на фоне инфекционных и системных заболеваний);
- кератиты экзогенные (инфекции, ожоги, травмы).
При кератите могут наблюдаться следующие симптомы: сильное слезотечение, непереносимость яркого света, блефароспазм, чувство инородного тела в глазу.
Более подробно о кератите читайте здесь.
Нарушение величины и формы оболочки
Можно выделить следующие заболевания роговицы глаза, связанные с изменением ее формы и величины.
Мегакорнеа – генетическое заболевание, при котором роговица становится больше обычного, ее размер достигает 10 мм.
Микрокорнеа – роговица, наоборот, слишком маленького, около 5 мм, размера. Это ведет к уменьшению глазного яблока. При этом состоянии развивается помутнение роговицы и глаукома.
Кератоглобус – врожденное шаровидное выпячивание роговицы вследствие нарушения развития мезодермальной ткани. Воспаление начинает проявляться уже в детском возрасте, сочетается с миопией и астигматизмом. Роговица становится выпуклой на всем протяжении, наблюдается увеличение ее диаметра.
Кератоконус – наследственное заболевание, при котором изменяется форма роговицы, она становится конической. Это происходит в результате истончения центра оболочки роговицы и потери упругости передней камеры глаза.
Патология возникает в 11-12 лет и сопровождается астигматизмом, который не поддается лечению. При данном заболевании постоянно меняются степень и оси астигматизма, поэтому необходимо каждый раз заново подбирать линзы. При сильном развитии кератоконуса линза уже не может удерживаться на роговице.
В случае сильной степени кератоконуса и кератоглобуса показано оперативное лечение по удалению части роговицы – сквозная субтотальная кератопластика.

1
Заболевания роговицы глаза: диагностика и лечение

2
Заболевания роговицы глаза: диагностика и лечение
3
Заболевания роговицы глаза: диагностика и лечение
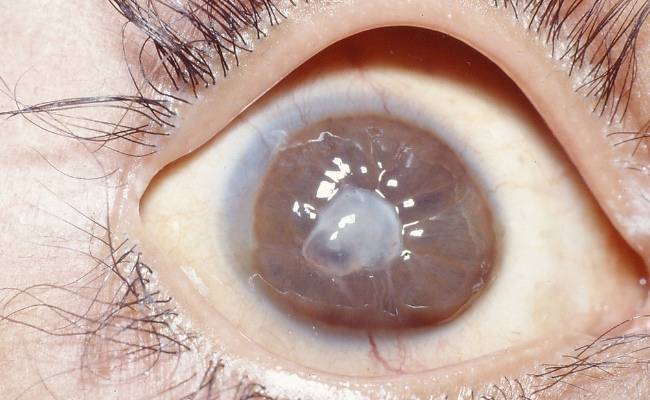
Дистрофия роговицы
Дистрофия роговицы – врожденное заболевание, сопровождающееся быстрым развитием и помутнением роговицы. Врачи выявляют несколько форм: пятнистые, узловые, решетчатые, смешанные дистрофии и т.д.
Дистрофия роговицы может быть первичной и вторичной. При первичной дистрофии заболевание обычно захватывает оба глаза, развивается достаточно медленно, поэтому трудно выявляется.
Вторичная дистрофия обычно односторонняя и развивается на фоне травм, заболеваний или офтальмологических операций.
При этой патологии ухудшается чувствительность роговицы глаза.
При микроскопической диагностике роговицы глаза в середине роговицы могут наблюдаться незначительные помутнения в виде полос и небольших пятен. Глубокие слои эпителия оказываются незатронутыми.
Если патология проявилась в подростковом возрасте, то к 40 годам возникают близорукость, блефароспазм и светобоязнь.