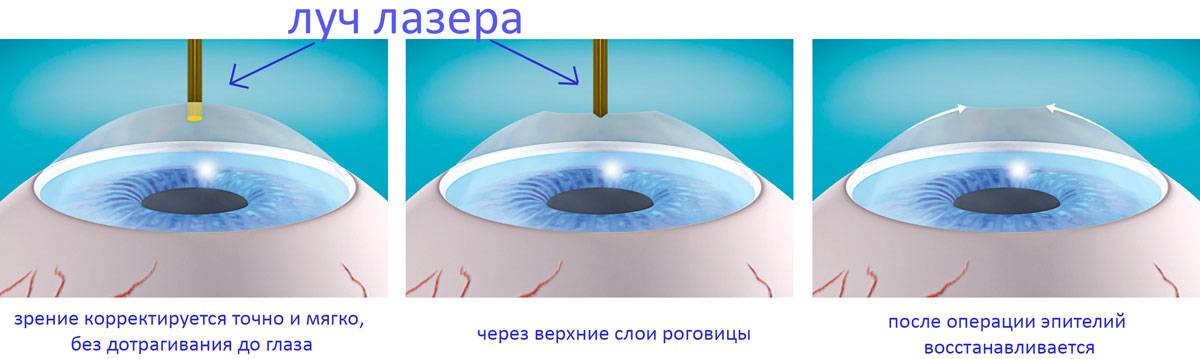
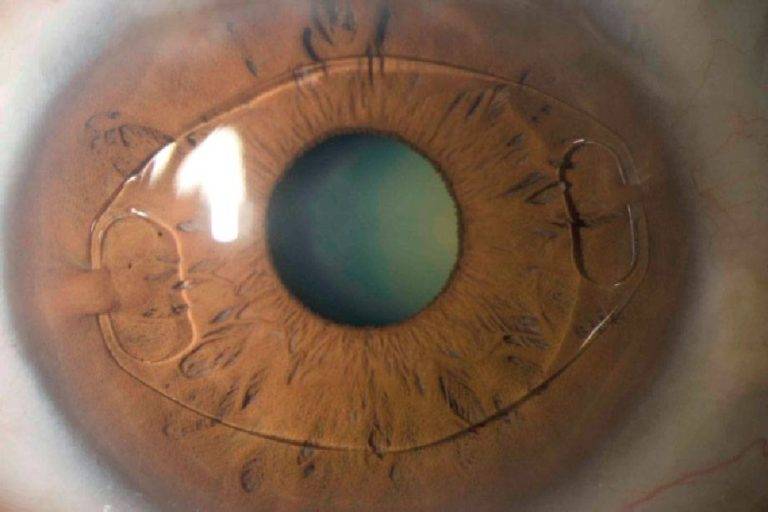
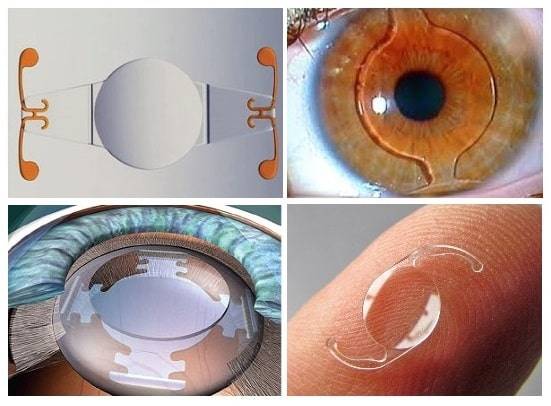
Кому не подойдет лазерная операция?
Ограничения на лазерную операцию распространяются на тех людей, у кого наблюдаются такие проблемы со здоровьем, как:
- Прогрессирующая близорукость;
- Катаракта;
- Глаукома;
- Отслоение сетчатки;
- Патологии роговицы.
Пока не будут устранены вышеперечисленные проблемы, говорить о проведении лазерной операции нельзя. Также запрещено проводить ее при таких общих заболеваниях, как диабет, заболевания щитовидной железы, наличие злокачественных опухолей, СПИД. Перед тем как решиться на такой метод исправления четкости зрения, необходимо пройти комплексное обследование, иначе никто не сможет гарантировать положительный результат терапии. Также нельзя проводить лазерную коррекцию беременным женщинам, лицам до 18 лет, поскольку у таких пациентов зрение еще может поменяться.
Никаких осложнений сразу после лазерной коррекции зрения может и не быть, однако они могут появиться через какое-то время. Причем этот временной интервал у каждого свой – у кого-то могут начаться проблемы через год, два, а кто-то вспомнит об операции спустя 10 лет. Недостатком такого метода лечения близорукости и дальнозоркости является то, что лазер не лечит причину заболевания, он борется только с его последствиями.
Поэтому если близорукость развилась на фоне генетической предрасположенности, а дальнозоркость стала результатом возрастных изменений, то никто не даст 100% гарантии, что зрение не упадет через какое-то время.
Почему после лазерной коррекции зрения один глаз видит хуже другого?
Этот вопрос очень часто задают люди на форумах, а причина в том, что в жизни один глаз всегда видит чуточку лучше, чем второй. А у людей, имеющих проблемы со зрением, этот дисбаланс еще более виден. Например, правый глаз видит 80% зрения, а левый – 60%. После операции какое-то время дисбаланс будет сохранен. Организму требуется некоторое время для того, чтобы зрение могло полностью восстановиться. Поэтому не нужно преждевременно переживать по поводу того, что один глаз видит лучше. Если у пациента было сильно снижено зрение, то такой контраст будет виден. Однако через какое-то время все нормализуется и пациент сможет одинаково хорошо видеть обоими глазами.
Можно ли полностью и безвозвратно потерять зрение после операции?
Этот вопрос волнует многих людей, которые не решаются на лазерную коррекцию. Полностью потерять зрение невозможно, потому что во время проведения операции специалист ничего не режет, не прокалывает. В мировой практике еще не было зафиксировано ни одного случая потери зрения после коррекции зрения лазером.
Чего стоит опасаться?
Неприятные последствия после проведенной операции по восстановлению зрения могут проявиться у тех людей, кто не соблюдает рекомендации офтальмолога:
- Женщины начинают пользоваться декоративной косметикой, средствами для укладки волос и другими агрессивными веществами, которые могут негативным образом повлиять на глаза (может начаться зуд, женщина начнет чесать глаза, чего делать категорически нельзя в первую неделю после операции);
- Пренебрегают средствами контрацепции. Как следствие – женщина беременеет. И если это происходит в течение 6 месяцев после операции, то это может негативно сказаться на зрении (во время вынашивания ребенка, а также во время потуг качество зрения может поменяться, причем не в лучшую сторону);
- Курят – табачный дым при попадании в глаза может вызывать неприятные, болезненные ощущения;
- Принимают алкогольные напитки. Люди, находящиеся в состоянии алкогольного опьянения, могут потерять контроль над собой. Как результат – они начинают тереть глаза, натыкаются на что-либо, забывают об элементарных правилах и наставлениях, которые дает им лечащий офтальмолог;
- Подолгу смотрят телевизор, «зависают» в телефонах и планшетах. Глаза сильно устают от излучения, проходящего от различной техники.
Негативные последствия после лазерной коррекции зрения наблюдаться могут
Но офтальмологи акцентируют внимание людей на том, что побочные эффекты зачастую связаны с нежеланием пациента придерживаться тех рекомендаций, что дает ему врач. Если человек после операции продолжает вести привычный образ жизни: сидит перед компьютером, занимается спортом, не защищает глаза от солнечного света, тогда неприятные последствия у него будут
Шорт сквиз на фьючерсном рынке
Что можно и чего нельзя
Как правило, во время консультации пациенту рассказывают о том, что можно и чего ни в коем случае не нужно делать до и после лазерной коррекции зрения.
Симптомы
https://youtube.com/watch?v=7vIbZf82dZY
Начальным симптомом отслойки сетчатки нередко становятся фотопсии («вспышки», «молнии», «искры» в поле зрения).
Их появление связано с тем, что импульсы в сетчатке образуются не только при попадании света, но и при механическом воздействии на неё. Витреоретинальные сращения натягивают сетчатку, раздражая фоточувствительные клетки, что и приводит к возникновению этого явления.
Отслойка сетчатки может сопровождаться появлением плавающих «мушек», «нитей», «точек» в поле зрения. Однако данный симптом не специфичен, весьма распространен и не требует лечения, в большинстве случаев причиной его является деструкция стекловидного тела.
Иногда в поле зрения появляется помутнение округлой формы (кольцо Вейса), свидетельствующее об отслойке и отрыве задней гиалоидной мембраны в месте прикрепления у ДЗН. Данное состояние также не нуждается в лечении.
Наряду с этим, внезапное появление чёрных плавающих пятен, «паутины» в поле зрения может указывать на отслойку сетчатки, будучи вызвано кровоизлиянием в стекловидное тело из повреждённых сосудов при разрыве или тракции сетчатки.
Важно
Пациент может также заметить выпадение участка поля зрения, проявляющееся в виде «пелены» или «завесы» перед глазом. Это происходит из-за отслаивания сенсорного слоя сетчатки и, как следствие, нарушения процессов зрительного восприятия в нём
При этом отслойка локализуется в противоположном присутствию дефекта участке сетчатки: т. е., если дефект поля зрения отмечается сверху, то отслойка произошла в нижних отделах и т.п. Если процесс затронул отделы, расположенные кпереди от экватора глаза, то данный симптом не проявится.
Пациенты могут отмечать уменьшение или отсутствие этого симптома утром и появление к вечеру, что связано со спонтанным всасыванием субретинальной жидкости. Отслойки верхних отделов сетчатки прогрессируют гораздо быстрее по сравнению с нижними.
Скапливающаяся в субретинальном пространстве жидкость в соответствии с законами физики постепенно опускается вниз и отслаивает нижележащие отделы. Тогда как нижние отслойки могут длительное время существовать бессимптомно и выявляться лишь при распространении на макулярную область.
Давность снижения остроты зрения, как следствия поражения макулярной области, влияет на прогноз в отношении восстановления центрального зрения.
Пациент может отмечать снижение остроты зрения, искажение формы и размеров предметов, искривление изначально прямых линий (метаморфопсии), выраженность которых зависит от степени поражения макулярных и парамакулярных отделов сетчатки.
Появление этого симптома возможно также после травмы головы или глаза, удаления катаракты, инородного тела, интравитреальных инъекций, витрэктомии, склерального пломбирования, ФДТ, лазеркоагуляции. В связи с этим, при возникновении метаморфопсий необходим тщательный осмотр пациента и сбор анамнеза.
Дефекты полей зрения могут усиливаться (увеличиваться) постепенно или вообще не прогрессировать месяцы и даже годы. Только при вовлечении в патологический процесс макулы пациент начинает ощущать заметное снижение зрения.
Полезное видео
Рекомендуем посмотреть это видео:
Автор статьи: Татьяна Викторовна Куницына
Детский офтальмолог
Доктор Татьяна посвятила себя лечению патологий глаз у детей. Она занимается терапией абсолютно различных болезней и травм – близорукость, астигматизм, конъюнктивит. Работает в области офтальмологии с 2001 года.
Комментарии для сайта Cackle
Уход за глазами после лазерной коррекции
Какое бы современное оборудование ни использовали для проведения операции, стоит помнить о том, что это вмешательство в структуры органа зрения. Поэтому дискомфортные ощущения после коррекции вполне нормальное явление. Многие пациенты отмечают проявление следующих симптомов:
- Усиленное слезотечение;
- Повышенная чувствительность к свету;
- Воспалительные процессы;
- Увеличение размера зрачков;
- Ощущение, что в око попал посторонний предмет;
- Отёчность век.
В некоторых случаях перед глазами возникают мушки или черные пятна. Не стоит переживать, все эти проявления носят временный характер и пройдут через несколько дней при условии отсутствия нагрузок на зрительный аппарат.
Если необходимо почистить глаза, воспользуйтесь стерильной марлей. Смочите ее в кипяченой воде, охлажденной до комнатной температуры. Постарайтесь во время обработки не прикасаться к слизистой оболочке. Не рекомендуется использовать специальными жидкостями для очищения глаз. Они могут усилить негативную симптоматику (покраснение, отёчность и зуд).
Если пациент жалуется на сильную сухость ока, дискомфортные ощущения и чувство сдавленности, доктор может прописать прием препаратов из категории «искусственная слеза», в составе которых нет консервантов. При сильном слезотечении воспользуйтесь стерильной салфеткой, аккуратными движениями удалите жидкость под глазами.
После осуществления лазерной коррекции обязательно регулярно использовать капли для органа зрения. На десять дней прописывают приём увлажняющих препаратов («Хило-комод») или антибиотиков (например, «Ципроле»). На протяжении месяца нужно постоянно обрабатывать глаза увлажняющим гелем. Если восстановление идет хорошо и ткани быстро регенерируют, то врачи подбирает иные капли, но медикаменты для увлажнения не отменяет.
После хирургического вмешательства проблематично подобрать контактные линзы, поэтому лучше доверить этот процесс профессионалам. Эффект от операции во многом зависит от того, насколько правильно подобраны бандажные окуляры. Не забывайте о том, что после коррекции нагрузка на зрительный аппарат усиливается постепенно.
Защитные линзы сводят к минимуму риск раздражения эпителиального слоя роговой оболочки и снижают степень дискомфорта. После того как вы наденете оптику в первый раз, на протяжении определенного времени (от шести до двадцати часов) сохраняются болевые ощущения. Бандажные линзы снимают в клинике через четыре дня после операции.
| Если организм отторгает окуляры и наблюдается раздражение, то их снимают раньше срока. О том, что оптику нужно срочно удалить свидетельствуют такие признаки, как сильная боль и дискомфорт. |
Для усиления эффекта от ношения линз нужно больше отдыхать и принимать анальгетики. Ни в коем случае не превышайте самостоятельно дозировку медикаментов и не снимайте линзы в домашних условиях! При выпадении окуляров дискомфортные ощущения после коррекции усиливаются, но не нужно пытаться вставить их назад. Подобную процедуру может провести только доктор в условиях полной стерильности.
В первые сутки после операции ни прикасайтесь к органу зрения, ни трите глаза и не зажмуривайтесь. Постарайтесь максимально расслабиться, отдыхайте и на время забудьте о занятиях, которые требуют напряжения зрительного аппарата (чтение, просмотр TV, работа за ПК). Если у вас есть маленькие дети, то на период реабилитации стоит обратиться за помощью к родственникам.
Интересное видео
https://youtube.com/watch?v=k1tBmvqGo9k
Ухудшение зрительной способности после процедуры
Практически всех пациентов очень волнует вопрос: можно ли ослепнуть после лазерной коррекции зрения? Практика показывает, что полная слепота после такого вмешательства не наступает. Некоторое падение качества рефракции иногда возникает при неправильном срезе лоскута роговицы, который снимается специальным лезвием, чтобы необходимый слой глазного яблока стал доступным для манипуляций.
Рефракция может ухудшаться из-за ошибки в расчете глубины проникновения в роговицу, при этом близорукость может смениться дальнозоркостью, а астигматизм может остаться, но с другими показателями.
Такие негативные последствия проявляются очень редко. Чтобы их исправить, может понадобиться повторная операция.
Иногда зрительная способность падает из-за несоблюдения правил поведения в период заживления. Так, если во всю мочь начать его тереть, не в силах вытерпеть дискомфорт в глазу в первые сутки, лоскут роговицы сместится, что повлечет за собой нарушение светопроводящей системы глазного яблока.
Если упало зрение после лазерной коррекции, нужно обязательно сообщить об этом своему лечащему врачу. Он определит, может ли это быть осложнением, вызванным самой операцией, или сам пациент не придерживается рекомендаций во время реабилитации. Офтальмолог примет решение: необходимы ли какие-либо дополнительные препараты или процедуры, нужна ли повторная операция.
Ограничения после лазерной коррекции зрения весьма внушительны, но способность видеть окружающий мир, которая возвращается после вмешательства, компенсирует все трудности. Если правильно вести себя при подготовке к операции (сдать все необходимые анализы и выбрать хороший офтальмологический центр), а также соблюдать все правила при реабилитации, шанс побороть дальнозоркость, близорукость или астигматизм таким способом весьма высок.
Зрение Лазерная коррекция
2
5,00
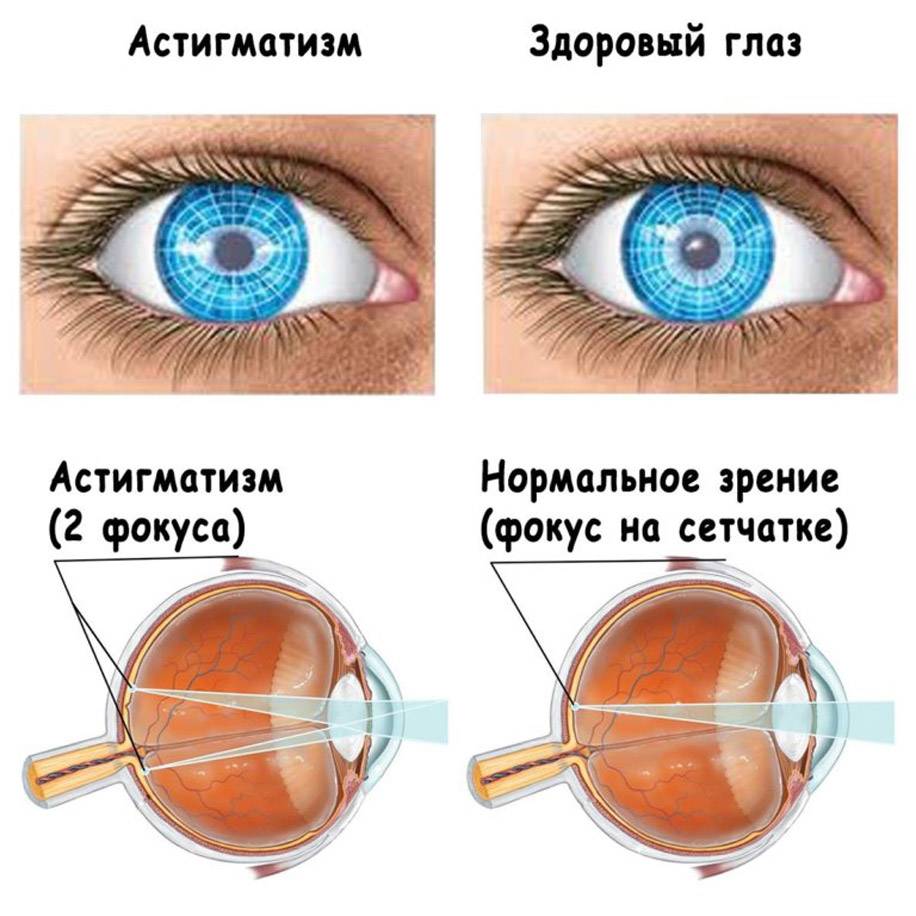
Гиперметропию можно побороть
При гиперметропии картинка фокусируется не на сетчатке, а за ней. Поэтому все расположенные близко объекты видятся нечетко. Интенсивность искажения изображения и расстояние до видимых четко предметов зависит от степени развития патологии.
Так видят люди с гиперметропией
В данном случае лечение проводится несколькими способами, но самый быстрый, эффективный и безопасный – лазерная коррекция дальнозоркости. Но, как и у всех методов, у данной терапии имеются свои нюансы, заключающиеся в показаниях и противопоказаниях к проведению процедуры.
На данный момент официально применяются около 20 видов лазерной коррекции. В этой статье будут рассмотрены самые распространенные из них, которыми можно вылечить не только простые формы заболевания, но также и осложненные.
Проведение операции
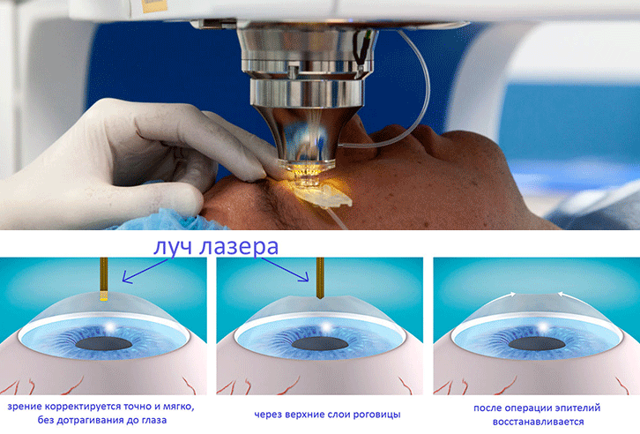
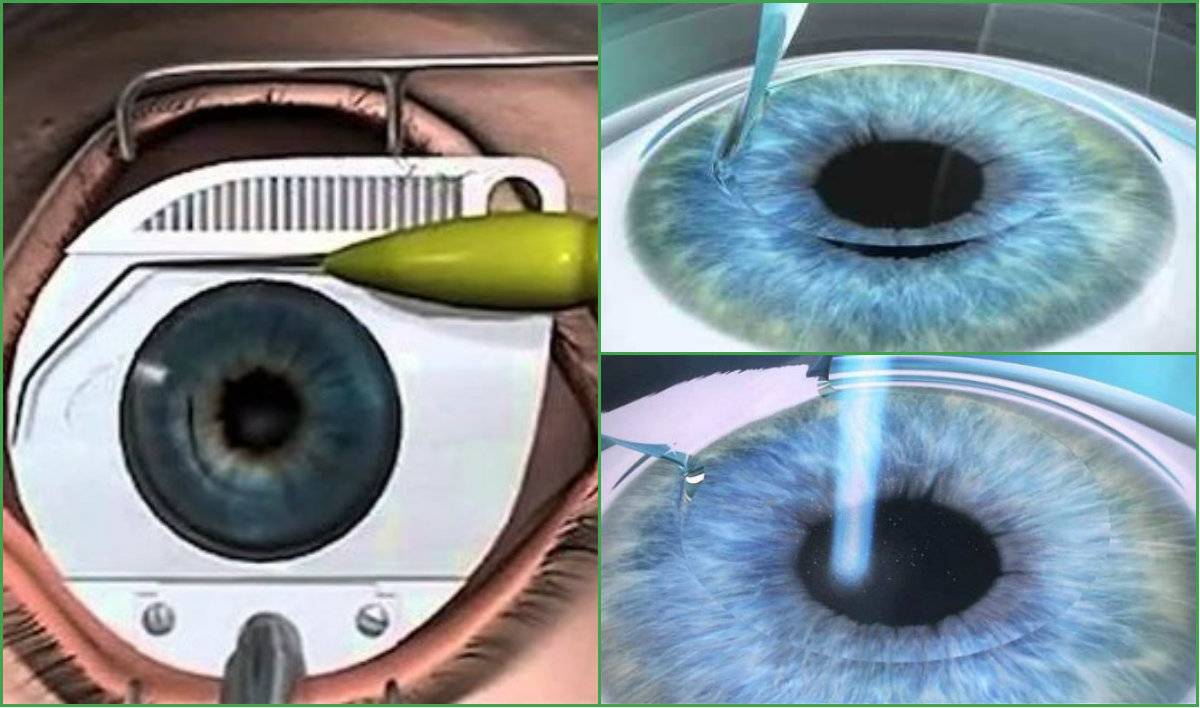
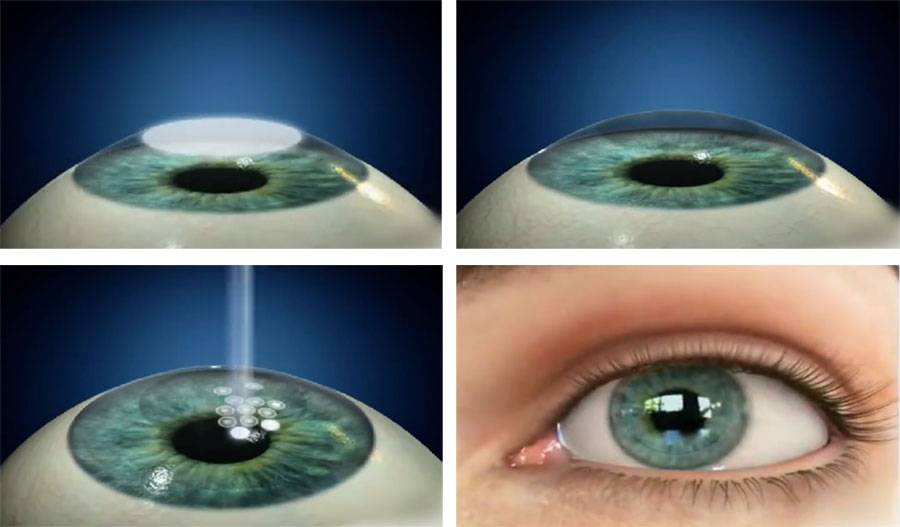
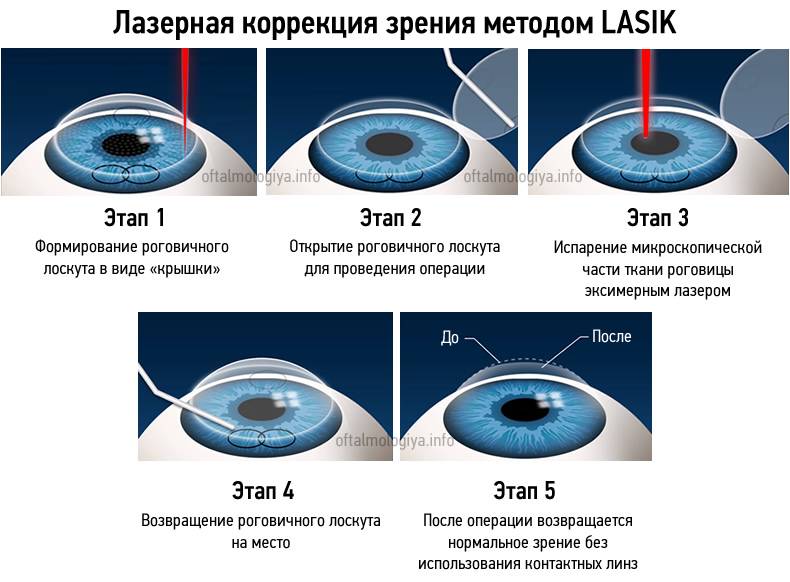
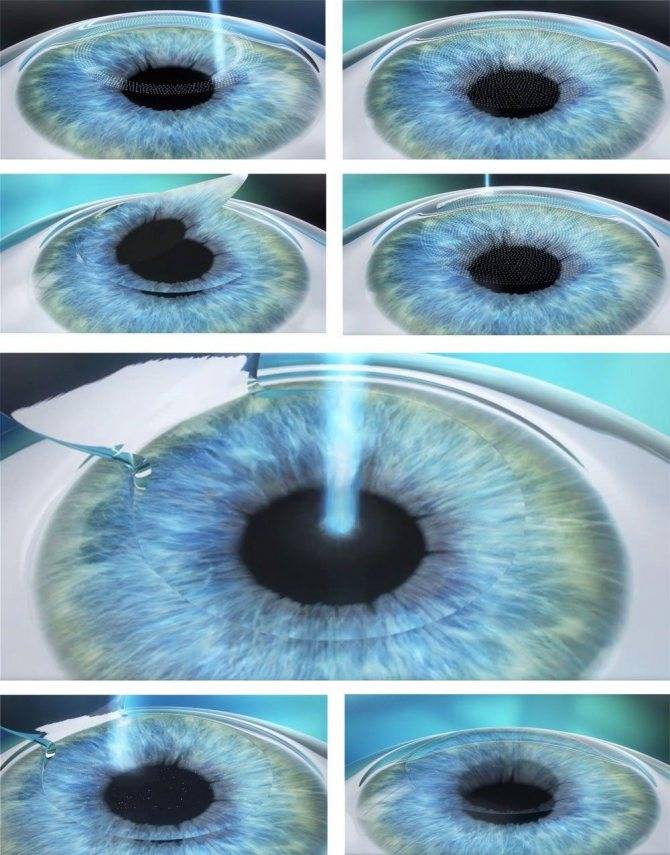
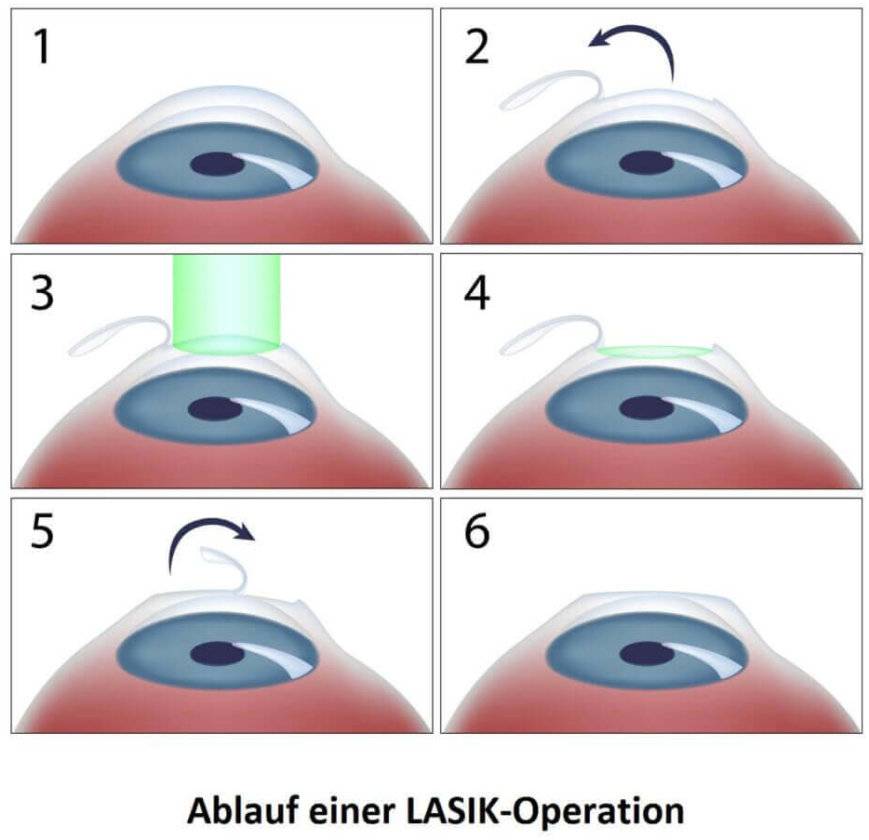
Хирургическая операция по восстановлению зрения проводится в несколько этапов:
- пациент ложится на кушетку, его волосы должны быть убраны под шапку;
- врач капает в глаза пациента анестезирующее средство, благодаря которому он не чувствует боли;
- в глаза вставляются расширители, устраняющие риск закрытия век;
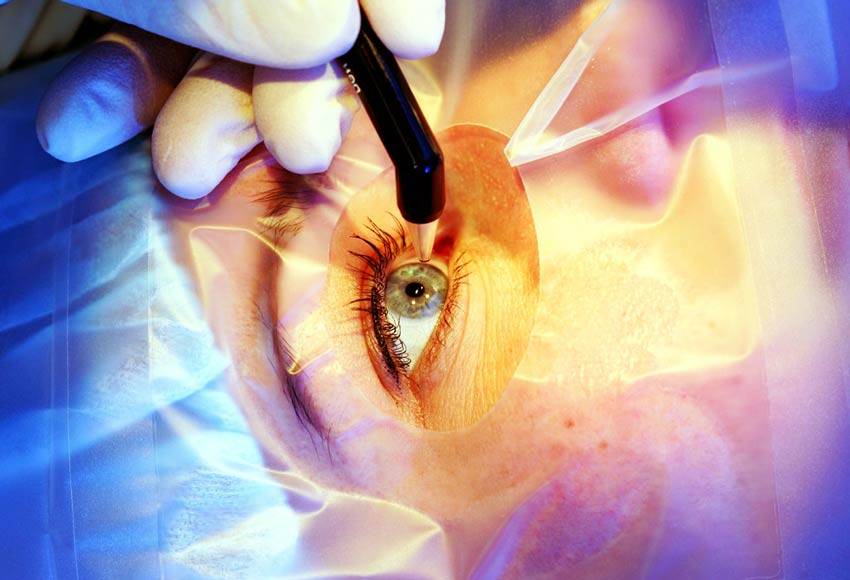
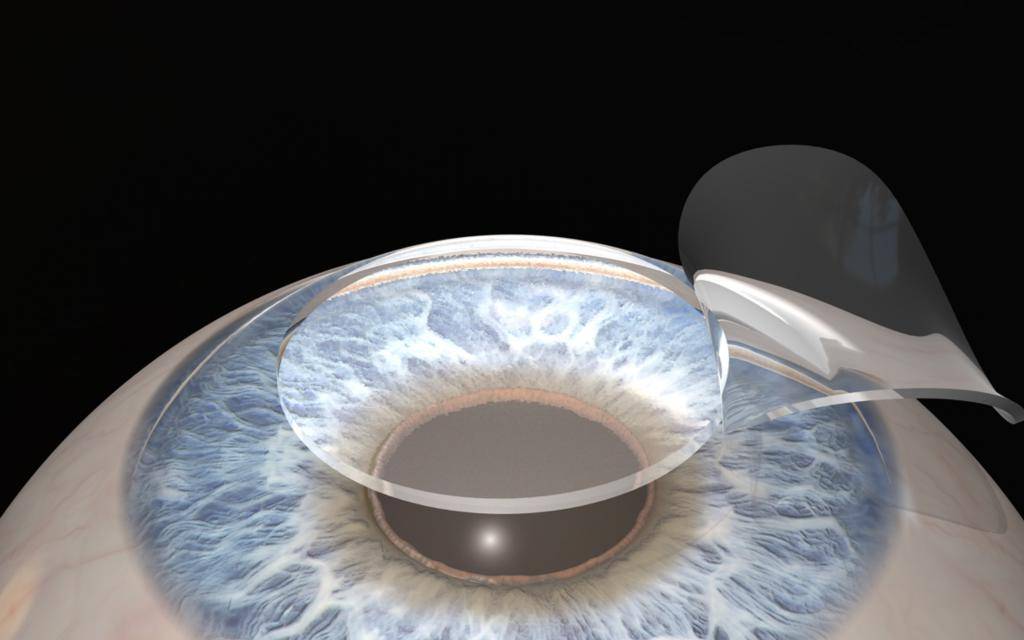
- осуществляется надрез на роговице с помощью хирургического скальпеля или лазера;
- часть разрезанной роговицы убирают в сторону;
- лазером устраняют дефекты глаз, снижающие остроту зрения;
- роговичный лоскут устанавливается обратно, сшивание не требуется, ткани заживут самостоятельно.
Вся процедура занимает 15-20 минут. После нее пациент может сразу же ехать домой, если не возникло осложнений. Рекомендуется уехать на такси или при помощи родственников, близких друзей, так как возможно временное снижение остроты зрения сразу после операции.
Особенности послеоперационного периода
В течение определенного времени после операции будет сохраняться действие расширяющих зрачок капель. В том случае, если коагуляция проводилась только на одном глазу, это практически не окажет воздействия на зрения
Тем не менее, даже в этом случае до того, как зрачок придет в норму, следует соблюдать осторожность и не заниматься деятельностью, требующей внимания и быстроты реакции
В зависимости от того, в какой именно больнице, частной или государственной, проводилась операция, пациент может покинуть медицинское учреждение либо сразу же, либо через несколько дней. Как правило, второй вариант является более предпочтительным, потому что врач получает возможность ежедневно проводить проверку состояния сетчатки, контролируя процесс ее заживления. Также медицинская сестра будет закапывать все необходимые препараты.
Большинство частных клиник разрешает пациентам покинуть стены заведения уже через несколько часов после проведения лазерной коагуляции. Специалисты рекомендуют отправляться домой через два-три часа, когда окончательно восстановится привычная острота зрения. Кроме того, в любом случае лучше попросить, чтобы из клиники вас забрали знакомые или родственники.
Полностью сетчатка восстанавливается приблизительно за две недели. В этот период желательно соблюдать ряд ограничений. В частности, откажитесь от деятельности, которая связана с вибрациями, тряской или вероятностью падения. Сократите до минимума зрительные нагрузки, проводите как можно меньше времени за компьютером. Не употребляйте алкоголь и не курите, а также откажитесь от других стимуляторов. Не посещайте баню, солярий, сауну. Не рекомендуется поднимать тяжести и подвергать себя серьезным физическим нагрузкам. Наконец, не наклоняйтесь и не спите в положении, при котором ноги находятся выше головы.
Крайне важно избегать простудных заболеваний, поскольку прооперированный глаз является в высшей степени уязвимым перед любыми воспалительными процессами. В этот период лучше отказаться от посещения мест массового скопления людей
Аппаратное обследование
В разных учреждениях рефракционная диагностика включает разные обследования. В клинике Элит Плюс проводятся следующие виды аппаратных исследований:
- Авторефрактометрия. Одна из основных процедур, проводится на авторефрактометре в присутствии офтальмолога. Прибор показывает основные параметры рефракций глаз.
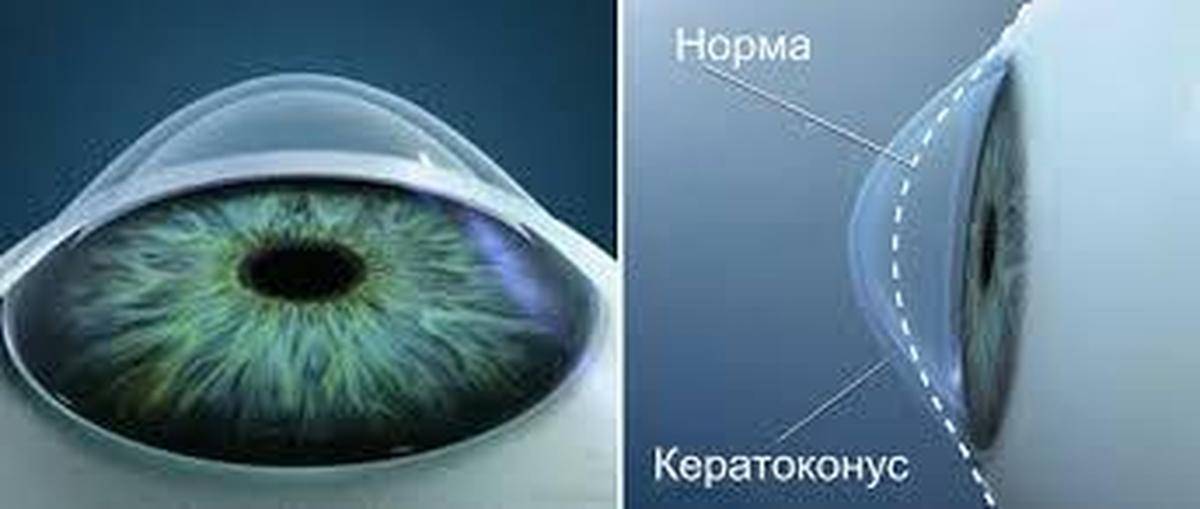
- Кератометрия. Проводится для определения наличия кератоконуса и измерения параметров рогового слоя перед лазерной коррекцией зрения.
- Бесконтактная тонометрия. С помощью направленного воздушного потока определяется внутриглазное давление. Значение больше 21 мм рт. ст. является противопоказанием к проведению лазерной коррекции, иногда может быть симптомом прогрессирующей глаукомы. Перед коррекцией необходимо снизить внутриглазное давление медикаментозно.
- Проверка остроты зрения. Проводится на классической таблице с изображениями и буквами без корректирующей оптики и с разными стеклами по диоптриям, изогнутости и т.д.
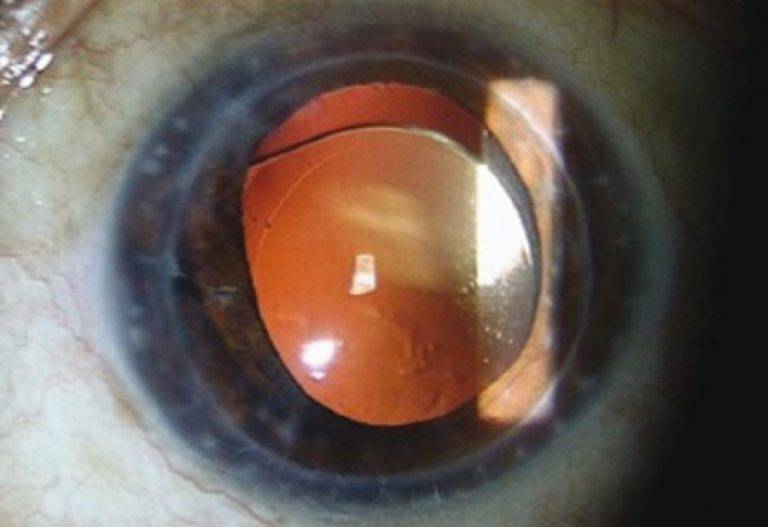
- Биомикроскопия. Для исследования используются специальные микроскопы, подающие на поверхность глаза сконцентрированную полосу света. На щелевых лампах диагностируется ряд заболеваний: катаракта, рубцы и бельма роговицы, подвывихи хрусталика и т.д. При перечисленных заболеваниях лазерная коррекция противопоказана.
- Периметрия. Исследование направлено на изучение зрительного нерва и тракта пациента. Любые патологии зрительного нерва нуждаются в лечении.
- Офтальмоскопия. Необходима для изучения глазного дна пациента. Врач подсвечивает глазное дно с помощью офтальмоскопа напрямую или использует увеличительное стекло.
- УЗИ. Ультразвуковое исследование позволяет получить двумерное изображение, выявить отслаивание сетчатки, толщину хрусталика и переднезаднего отрезка глаза.
- Пахиметрия. Проводится для точного измерения толщины рогового слоя глаза. Слишком тонкая роговица – противопоказание к лазерной коррекции. Утолщенный слой свидетельствует об отечности или патологиях.
Рефракционная диагностика поможет определить готовность глаз пациента к лазерному вмешательству, а также выявить большой спектр опасных заболеваний даже на ранних этапах. По необходимости врач может назначить дополнительные аппаратные обследования.
Описание
Нистагм – непроизвольное колебательное движение глазных яблок.
Выделяют врожденный и приобретенный нистагм. Причиной развития приобретенного нистагма могут послужить различные патологические состояния. Наиболее распространенными причинами приобретенного нистагма являются:
- заболевания центральной нервной системы (рассеянный склероз, злокачественные новообразования головного мозга, острые нарушения мозгового кровообращения);
- черепно-мозговые травмы. Появлением нистагма зачастую сопровождается повреждение затылочной доли коры головного мозга;
- поражение центральных или периферических отделов вестибулярного аппарата;
- снижение остроты зрения, которое возможно при травматическом повреждении органа зрения, зрелой глаукоме и так далее;
- хронические интоксикации организма. Например, при злоупотреблении спиртными напитками или наркотическими средствами, передозировке транквилизаторов, снотворных или противосудорожных препаратов.
В зависимости от направления колебательных движений глаз нистагм подразделяется на следующие виды:
- горизонтальный нистагм, который в свою очередь бывает левосторонним и правосторонним;
- вертикальный нистагм, подразделяющийся на верхний и нижний;
- циркулярный нистагм;
- косой нистагм.
Как правило, нистагм является проявлением какого-либо заболевания, в связи с этим необходимо как можно раньше обратиться к специалисту при появлении непроизвольных колебательных движений глаз. Различного рода промедления могут привести к осложнениям, в том числе и к необратимости патологического процесса. При своевременном обращении к специалисту и соблюдении всех рекомендаций врача прогноз благоприятный.
Итоги
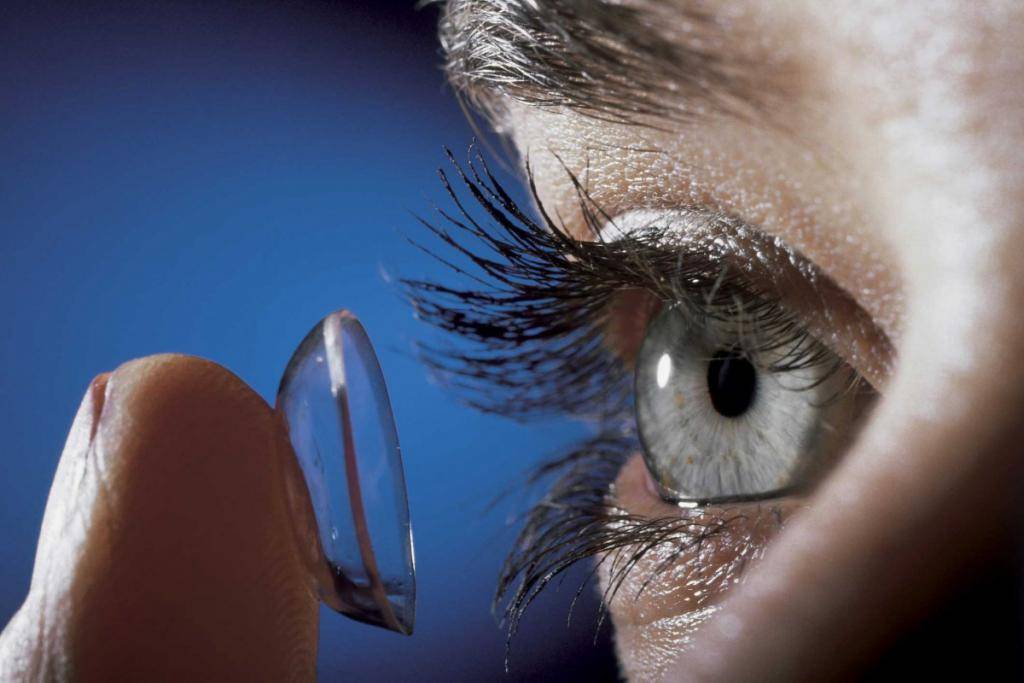
Контактные линзы – это один из самых лучших вариантов для коррекции зрения. Они удобны в быту, просты в эксплуатации и не позволяют видеть предметы в их натуральных масштабах.
Но маленькие дети не могут оценить их преимущества – до 14 лет ношение контактных линз нежелательно и может назначаться врачом только в исключительных случаях.
Также у их ношения есть некоторые другие противопоказания, к числу которых относятся воспаления и механические повреждения роговицы.
Родителям стоит приучать детей к правильной эксплуатации этих приборов, их правильное ношение требует деликатного подхода и гигиены.