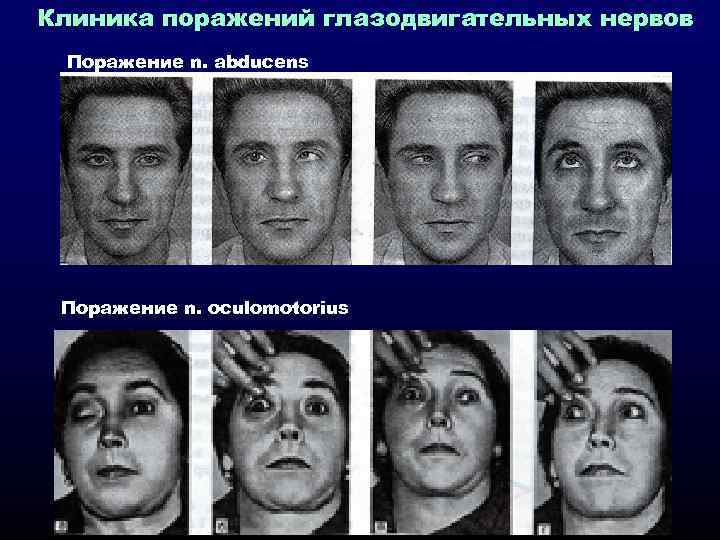
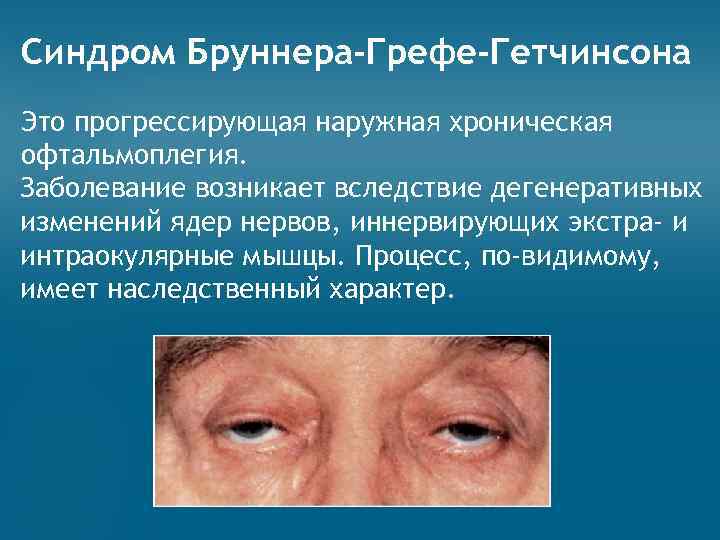
Классификация
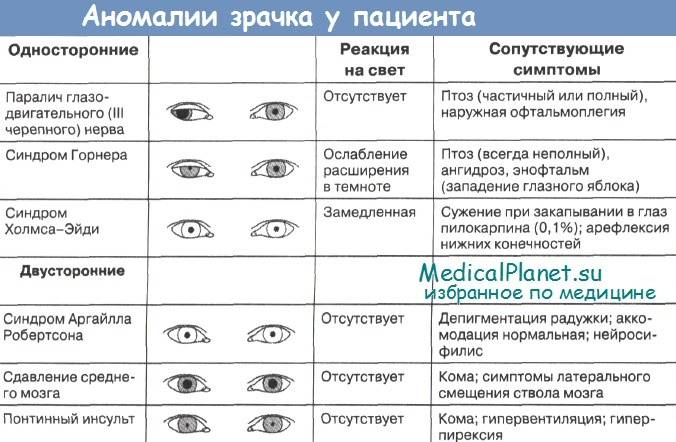
Единой классификации эндокринной офтальмопатии не разработано. Существуют несколько основных шкал для оценки активности, характера, тяжести и степени выраженности процесса.
NOSPECS (1977)
NOSPECS (1977) распространена за рубежом. Описывает тяжесть клинических проявлений.
Состоит из 6 основных классов:
- N (0) – без клинических проявлений;
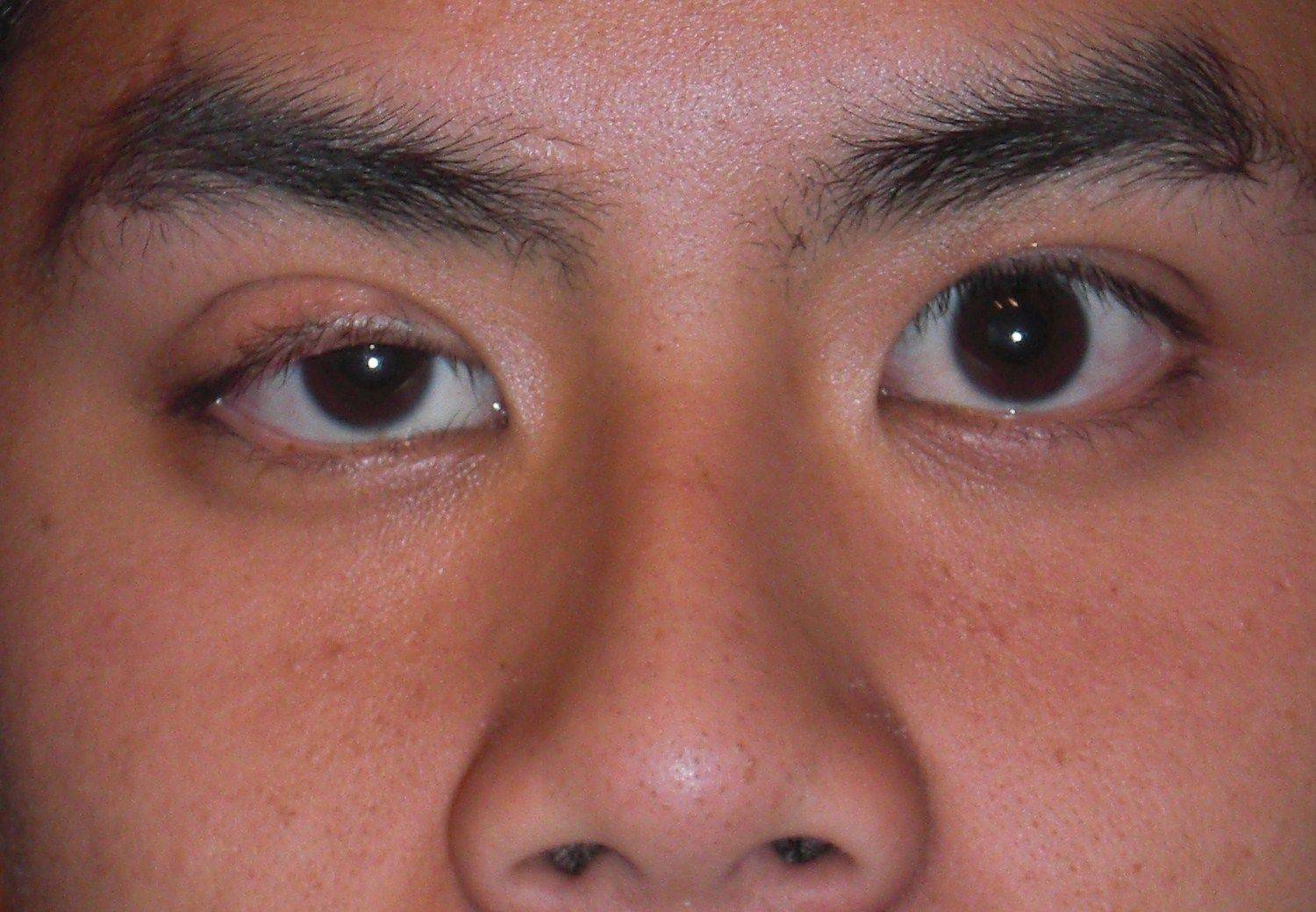
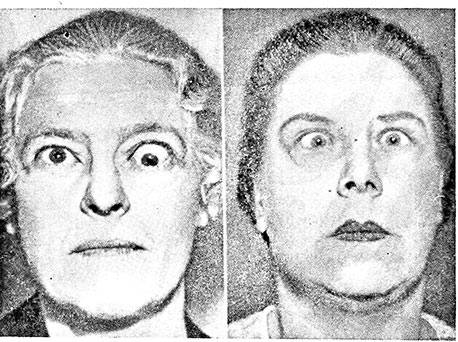
- О (I) – изолированное сужение (ретракция) верхнего века;
- S (II) – поражение мягких тканей;
- P (III) – появление экзофтальма различной степени выраженности;
- E (IV) – вовлечение в процесс глазодвигательной мускулатуры;
- C (V) – повреждения роговицы;
- S (VI) – поражение зрительно нерва, снижение остроты зрения.
CAS (1989)
CAS (1989) оценивает активность процесса по шкале для определения оптимальной тактики ведения пациента, состоит и 7 основных и 3 дополнительных параметров.
К основным относятся:
- спонтанная боль;
- болевой синдром при вращении глазом;
- гиперемия (покраснение) мягких тканей;
- точечные кровоизлияния конъюнктивы;
- тумор (отек) век;
- хемоз (отечность за счет воздействия факторов окружающей среды) конъюнктивы;
- покраснение и отечность карункулы (полулунной складки и слезного месяца).
Дополнительные:
- динамика роста выпячивания века на 2мм и более в течение 60 дней;
- динамика уменьшения подвижности глазного яблока на 8° и более в течение 60 дней;
- потеря остроты зрения более чем на десятую долю от предыдущих показателей за 60 дней.
Процесс считается активным в случае наличия 3 и более основных баллов. Дополнительные баллы оценивают динамику лечения пациентов.
EUGOGO (2008)
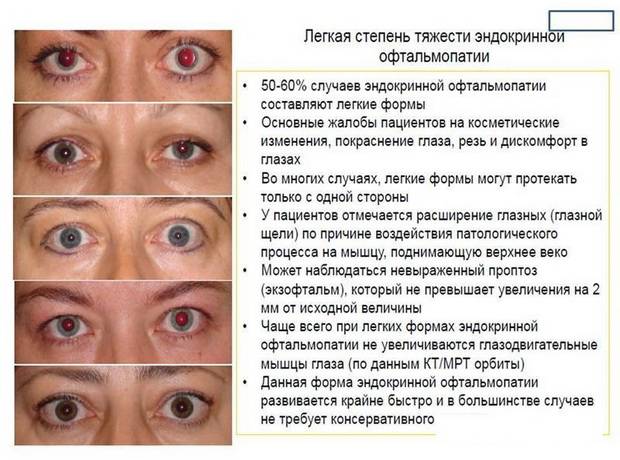
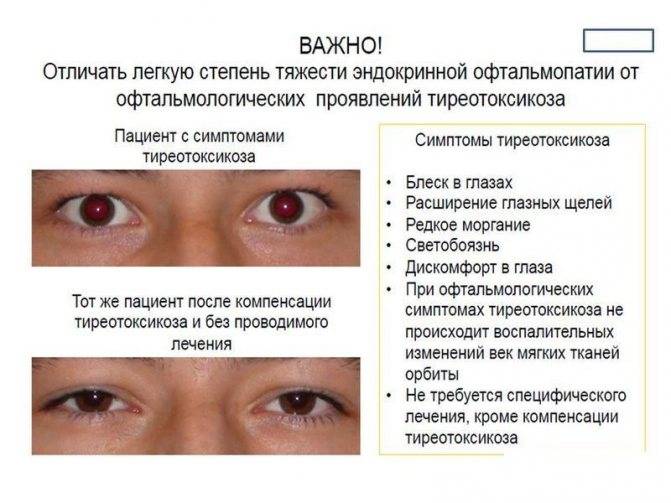
- Легкая степень. Ретракция век менее 2мм, экзофтальм до 3мм, перемежающаяся диплопия, мягкие ткани слабо вовлечены, сухость роговицы купируется применением увлажняющих средств.
- Средняя/тяжелая степень. Ретракция век более 2мм, экзофтальм более 3мм, мягкие ткани сильно вовлечены, почти постоянная диплопия.
- Угроза потери зрения. Выраженная нейропатия зрительного нерва с повреждением или изъязвлением роговицы.
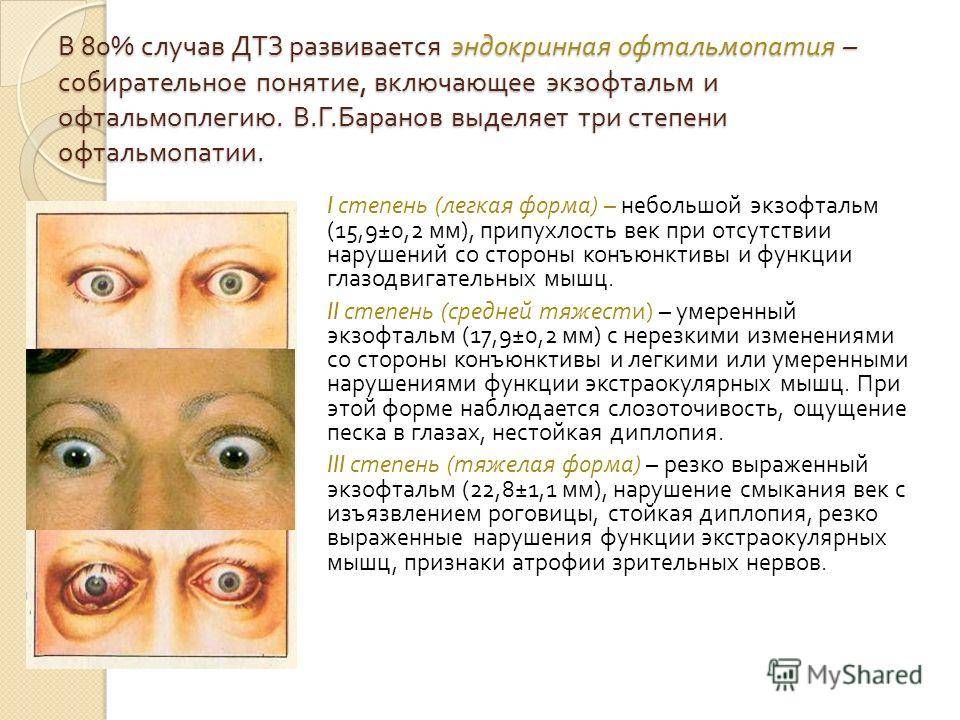
Баранова (1983)
Баранова (1983) получила широкое распространение в странах СНГ.
Выделяют следующие стадии:
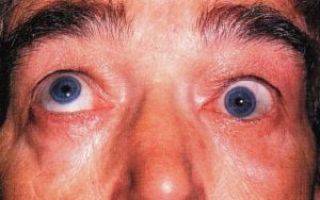
- Тиреотоксический экзофтальм легкой степени тяжести. Проявляется выпячиванием глазного яблока на 16мм, характеризуется припухлостью век, дискомфортом, ощущением «песка», слезоточивостью. Глазодвигательные функции выполняются в полном объеме.
- Отечный (инфильтративный) экзофтальм средней степени тяжести. Глазное яблоко выпячивается на 17 и более миллиметров. Присутствуют легкие изменения конъюнктивы, ощущение засоренности глаза, невыраженные расстройства глазодвигательных мышц, непостоянная диплопия (двоение), слезотечение.
- Эндокринная миопатия тяжелой степени. Экзофтальм более 22мм, нарушение смыкания век. Часто появляются изъязвления на роговице, резкая диплопия и снижение функции глазодвигательной функции. В дистрофический процесс вовлекается глазодвигательный нерв.
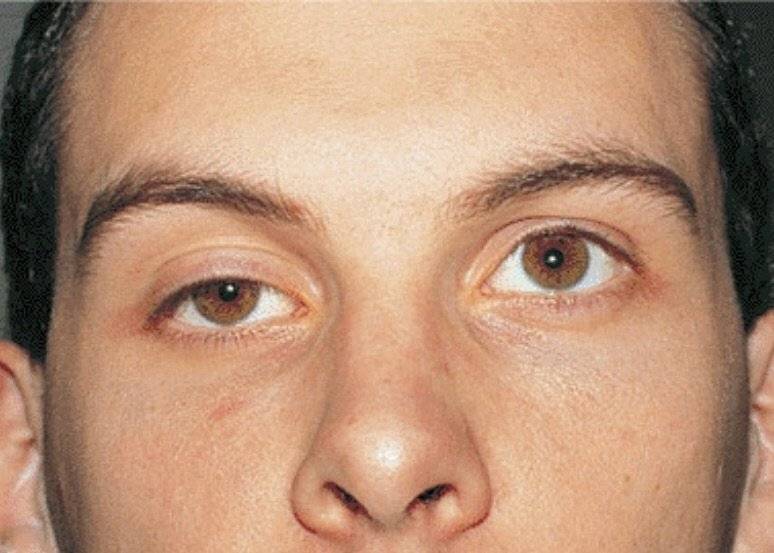
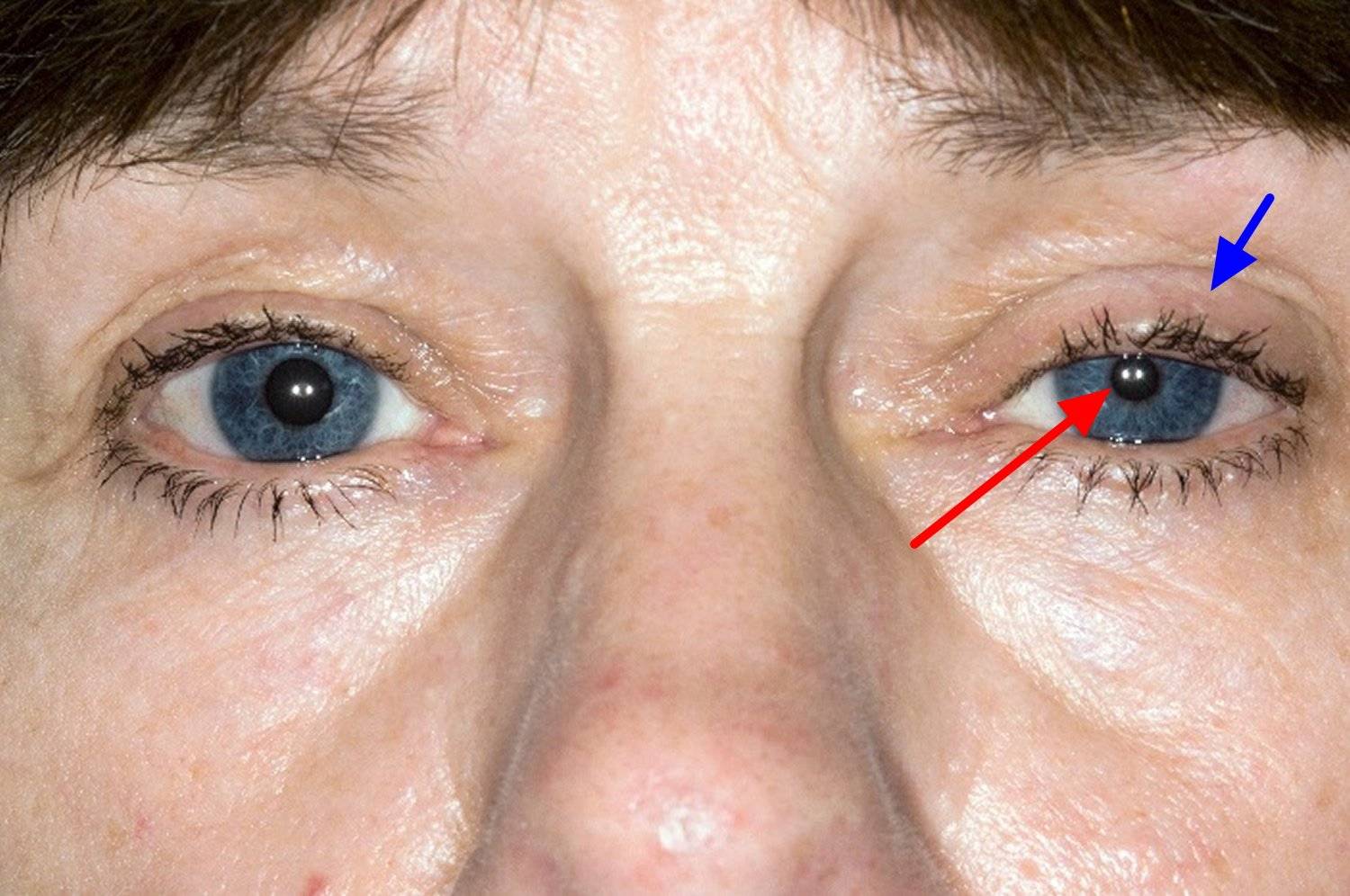
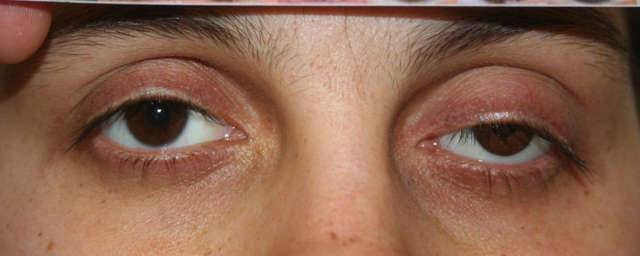
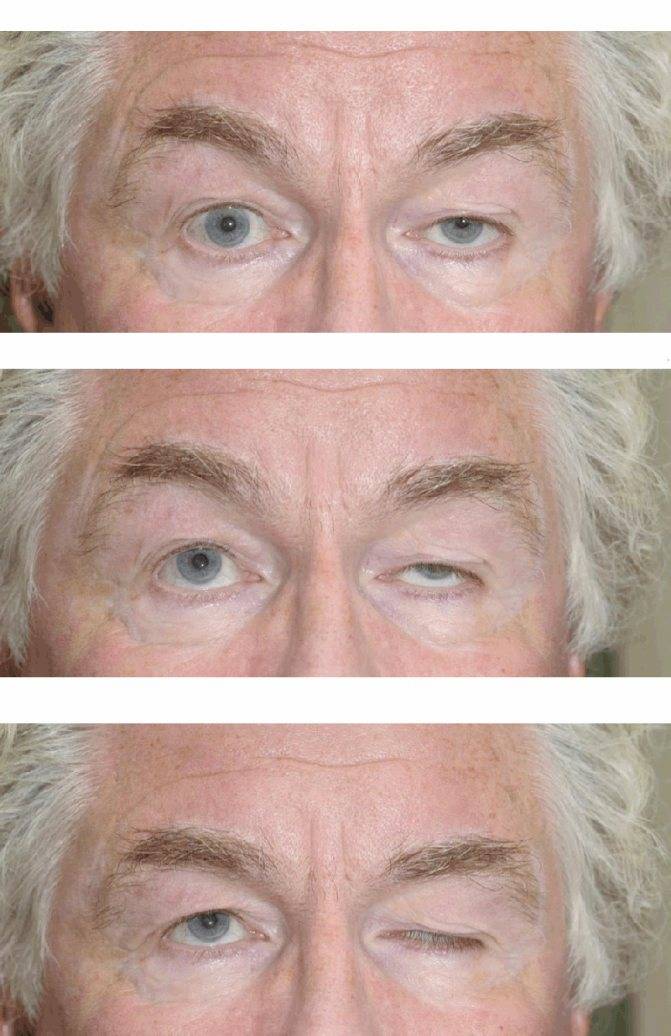
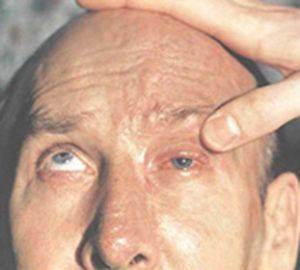
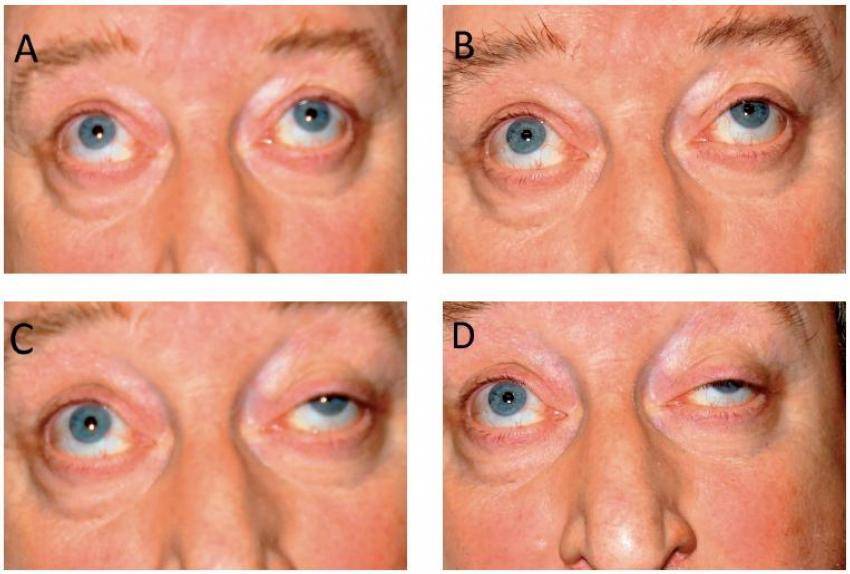
Нейрогенный птоз верхнего века. Каким бывает?
Нейрогенный птоз века также имеет свою классификацию. По уровню поражения нервной системы офтальмологи выделяют следующие виды птоза верхнего века:
- ядерный;
- надъядерный;
- полушарный.
На появление каждого из этих трех видов влияют разные причины. Расскажем о них подробнее.
Ядерный тип птоза верхнего века может быть односторонним или двусторонним. Причиной первого служит поражение волокон центрального хвостового отдела, а причиной второго — повреждение всего центрального хвостового отдела. Также он может быть асимметричным, когда имеет место поражение и центрального хвостового отдела, и его нервных волокон с одной стороны.
Офтальмологи также говорят, что двусторонний птоз диагностируется чаще при инфаркте мозга, воспалительных изменениях, которые, в свою очередь, затрагивают границу ядра.
Причиной второго типа птоза верхнего века (надъядерного) может быть поражение путей, которые проходят в среднем отделе мозга.
Третий вид птоза верхнего века является симптомом таких патологий, как полушарный инфаркт при обширных лобных поражениях. В этом случае патология обычно двусторонняя, но в практике встречалась и односторонняя форма.
Интересно знать, что при поражении глазодвигательного нерва птоз верхнего века, чаще всего, сопряжен с расширением зрачка, а также нарушением подвижности глаза во все стороны, кроме наружной. Неврологи отмечают, что птоз верхнего века односторонний или двусторонний может быть также обусловлен наличием миопатии или диабетической полиневропатии. Из всего вышеизложенного можно сделать вывод, что работа мышц глаза напрямую зависит от функционирования головного мозга. И любые, даже, казалось бы, незначительные повреждения могут привести к патологии под названием неврологический птоз верхнего века. Установить истинную причину и понять, с каким конкретно видом неврологической формы Вы имеете дело, может только узкопрофильный специалист.
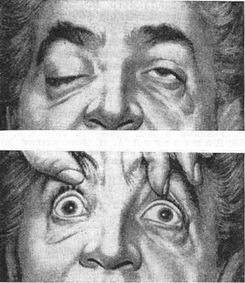
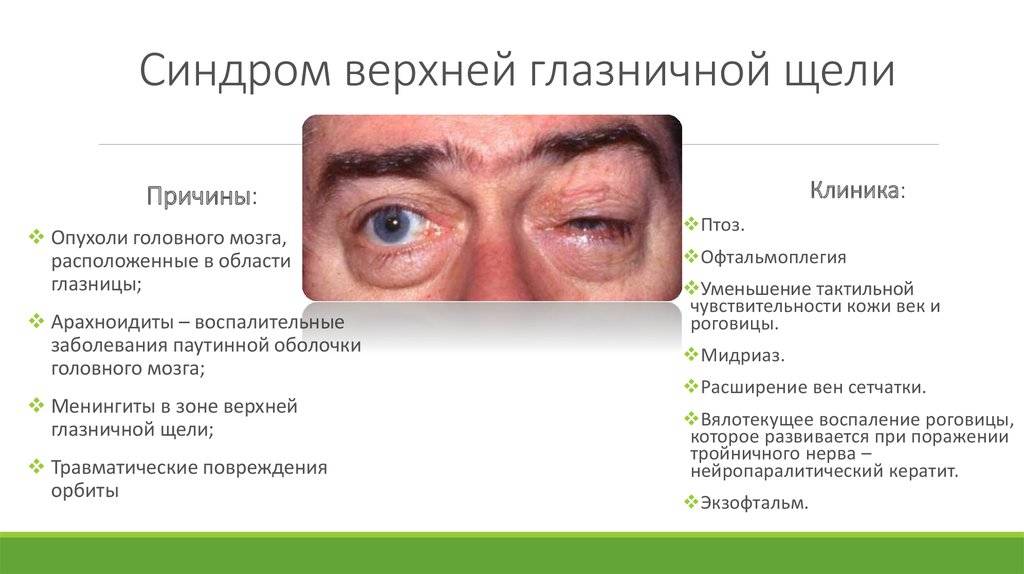
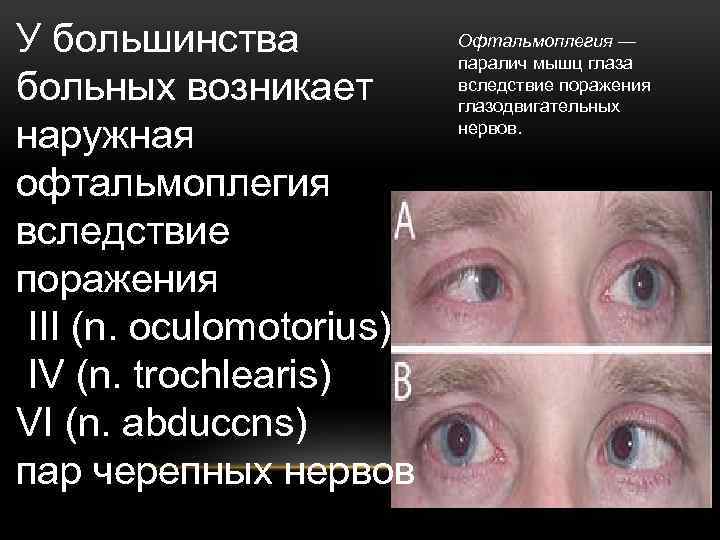
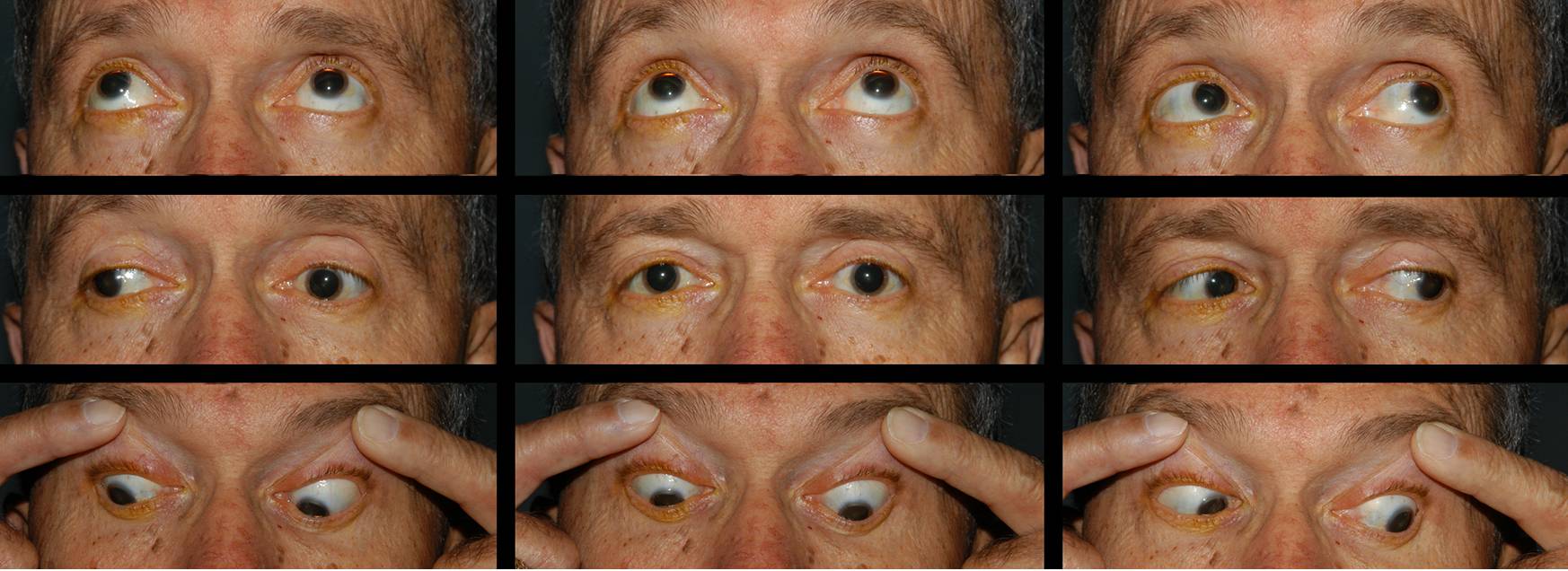
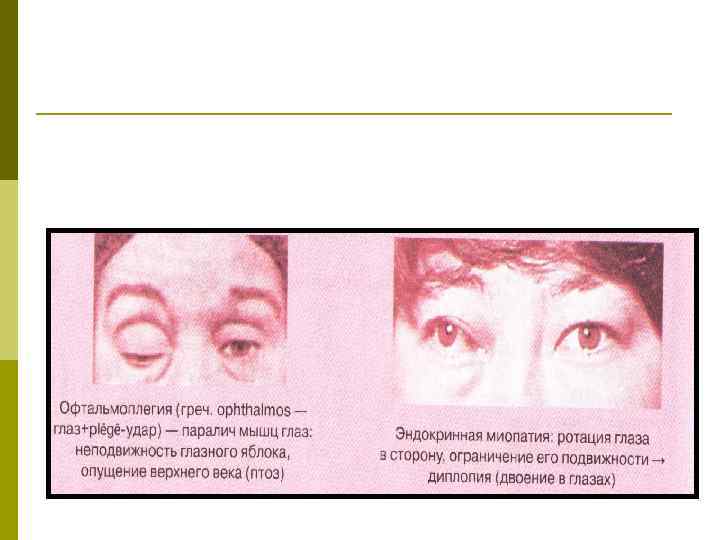
Офтальмоплегия: межъядерная, наружная и другие виды
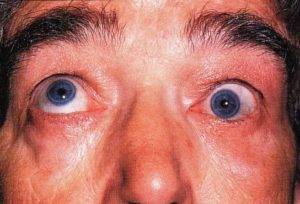
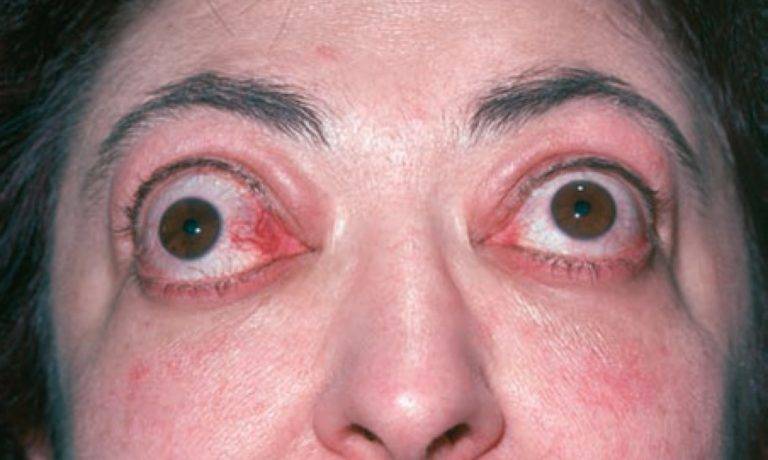
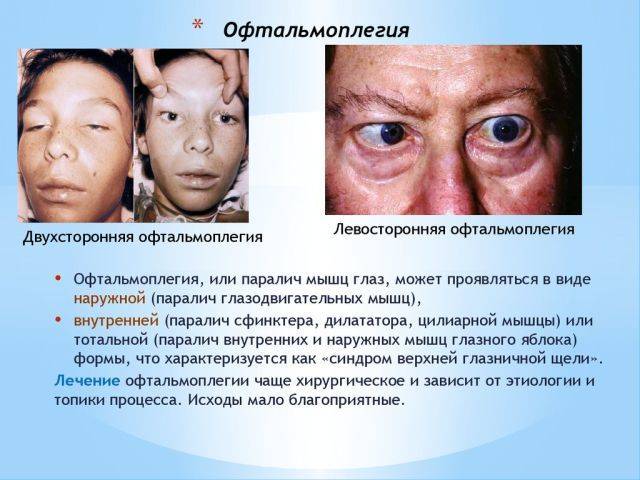
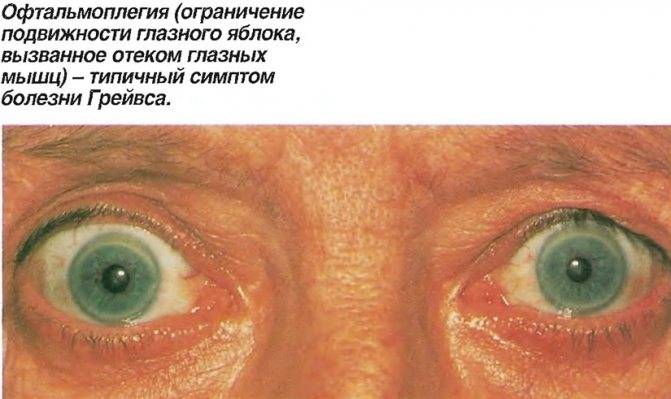
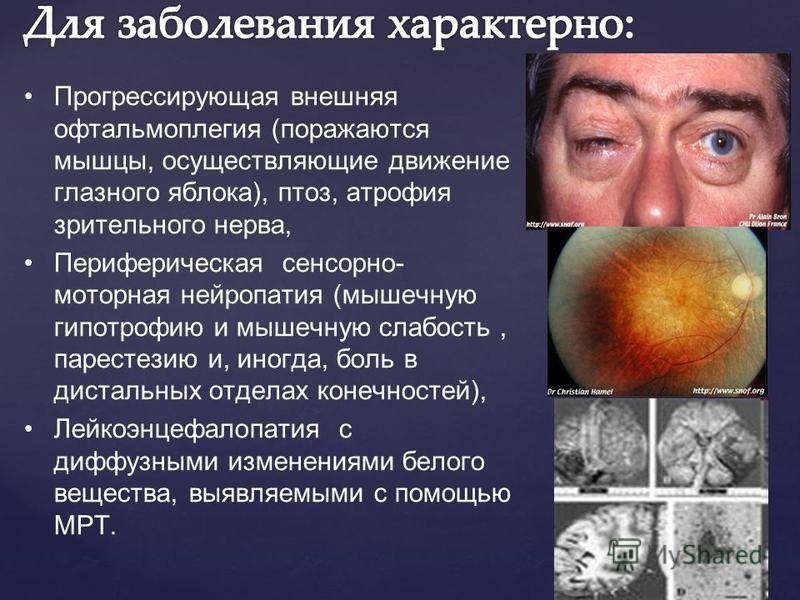
Офтальмоплегия (ОФП) – это офтальмологическое заболевание, характеризующееся параличом глазных мышц в результате повреждения глазодвигательных нервов.
Патологический процесс может поражать как один, так и оба органа зрения, парализуя отдельные группы или все мышцы глаза.
Офтальмоплегия часто является проявлением некоторых неврологических заболеваний, а также может возникать вследствие травм, инфекционных процессов или интоксикации. Лечение патологии зависит от причины ее происхождения.
Что это такое?
Офтальмоплегия – это патологическое состояние, при котором наблюдается паралич глазных мышц и нарушение моторной функции зрительного аппарата. ОФП подразумевает собой целую группу синдромов поражения мышц глаза в результате нарушения работы нервных волокон, отвечающих за движение глазного яблока.
Вследствие нарушения нервно-мышечной передачи наружные мышечные волокна ослабевают, провоцируя ограничение подвижности глаз. Данный патологический процесс негативно отражается на качестве жизни человека и приводит к появлению ряда осложнений. Заболевание развивается одинаково часто у мужчин и женщин.
Причины возникновения
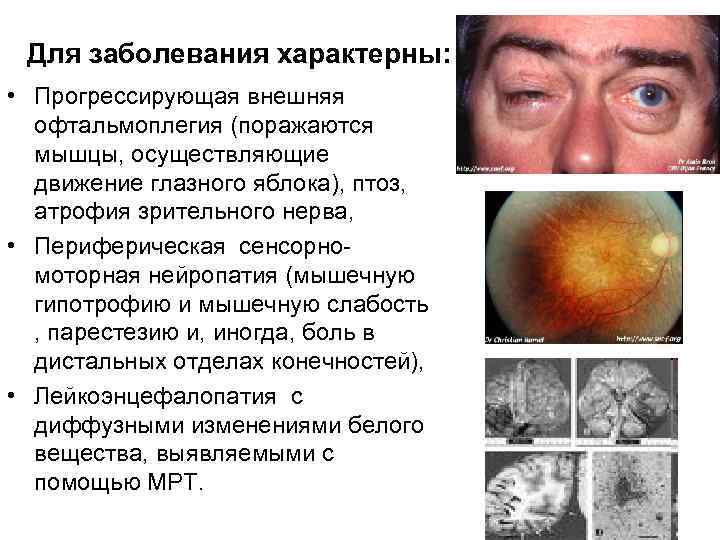
Основной причиной развития офтальмоплегии является поражение третьего, четвертого и шестого черепных нервов, обеспечивающих моторную функцию глаз. Патологический процесс может быть врожденным и приобретенным.
В первом случае ОФП возникает вследствие аплазии ядер зрительных нервов, в сочетании с другими патологиями глаз, генетическими патологиями.
Немаловажную роль в развитии врожденной офтальмоплегии также играет наследственная предрасположенность, заболевание наследуется по аутосомно-доминантному типу.
https://youtube.com/watch?v=7eLPsayUaSw
Приобретенная форма заболевания может возникать на фоне таких патологических состояний:
- травма головы, глаз;
- дистиреоидная орбитопатия;
- опухоли мозга и зрительной системы;
- аневризмы;
- эндокринная офтальмопатия;
- нарушение мозгового кровообращения;
- офтальмоплегическая мигрень;
- поражение головного мозга;
- туберкулез ЦНС;
- инфекционные процессы.
ОФП также способна развиться в результате тяжелой интоксикации организма или на фоне психогенных или эндокринных расстройств. В большинстве случаев заболевание носит неврологический характер, возникая вследствие нарушений деятельности нервной системы.
Виды патологии
В современной офтальмологии выделяют следующую классификацию заболевания.
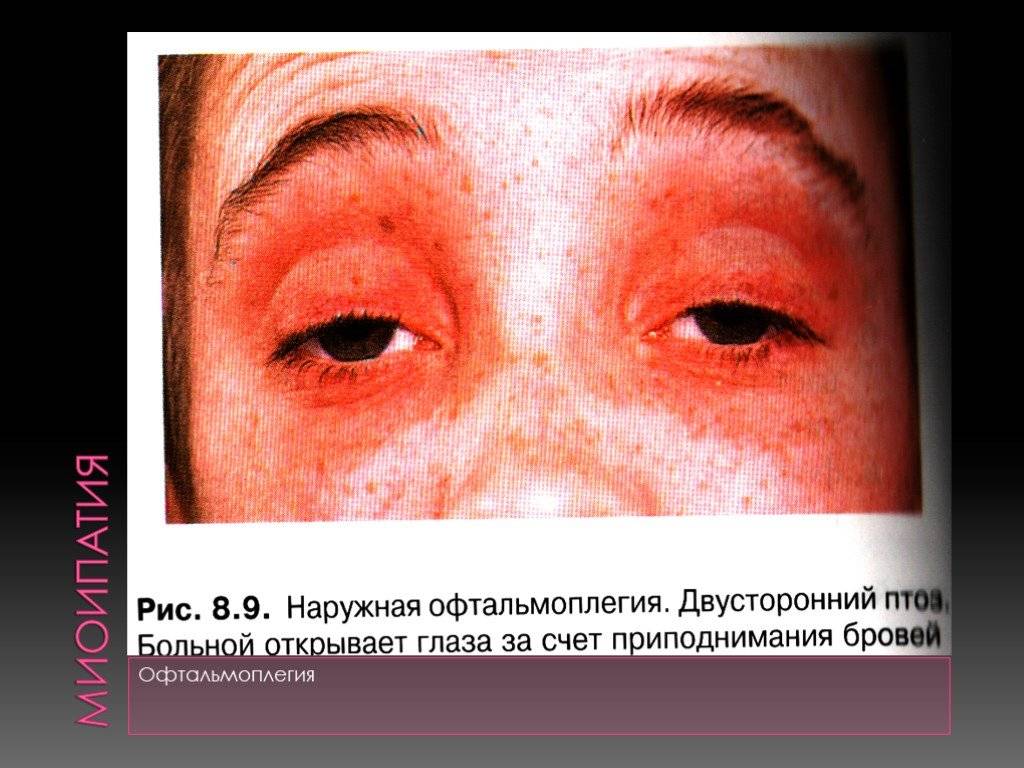
С учетом того, какая группа мышечных волокон поражена, ОФП бывает:
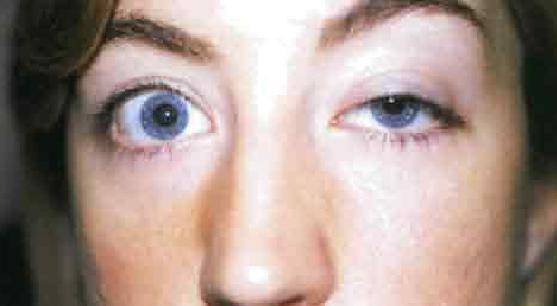
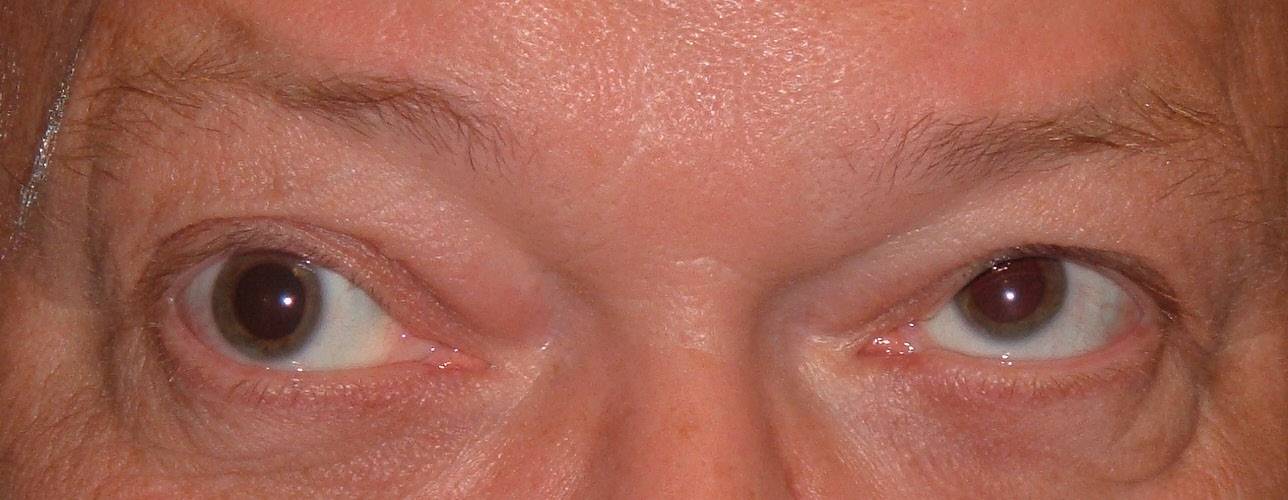
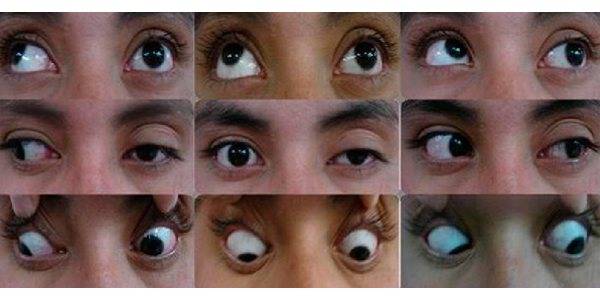
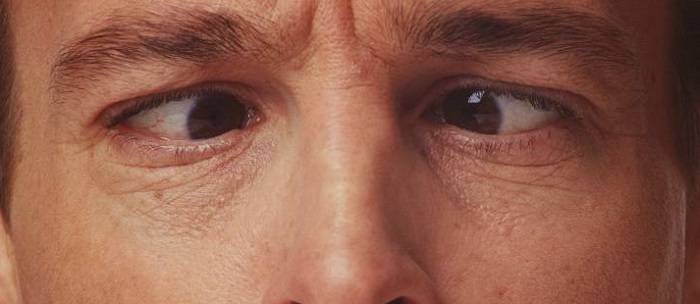
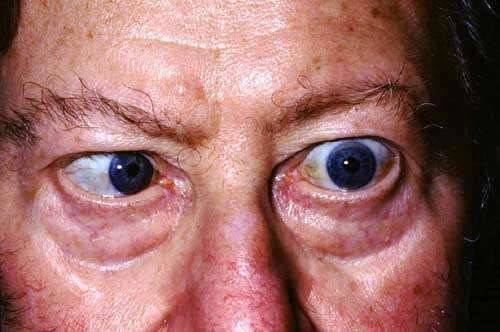
- Наружная. Поражаются мышцы, размещенные снаружи глазного яблока. Больной жалуется на двоение в глазах, подвижность глазного яблока значительно ограничена.
- Внутренняя. Поражаются мышцы, расположенные с внутренней части глазного яблока. Зрачок постоянно расширен, плохо реагирует на свет, но при этом пребывает в подвижном состоянии.
По степени поражения глазных нервов:
- Частичная. Наблюдается паралич отдельных наружных и внутренних мышечных волокон, подвижность глаза ограничивается лишь в отдельных направлениях.
- Полная (тотальная). Наблюдается одновременный паралич всех наружных и внутренних мышечных волокон, глазное яблоко находится в статичном положении, вследствие чего опускается верхнее веко.
В зависимости от характера поражения:
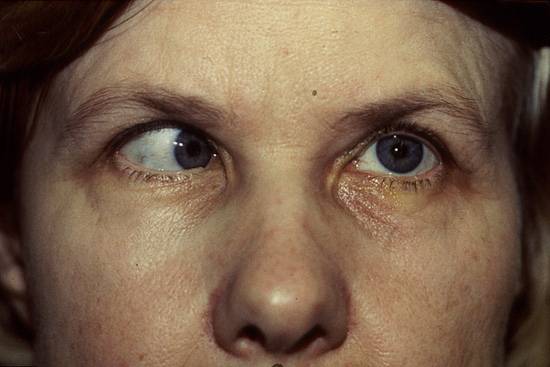
- Надъядерная. Патологический процесс локализуется в полушариях головного мозга. Паралич охватывает весь зрительный аппарат, вследствие чего человек не способен двигать глазное яблоко по сторонам, а может только все время смотреть прямо.
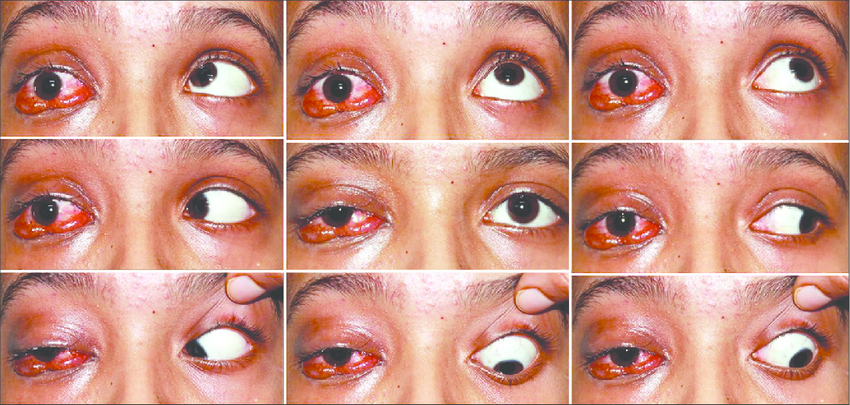
- Межъядерная. Патологический процесс поражает нервные связи, в результате чего импульсы, отвечающие за синхронное движение глаз в разные стороны, не способны проходить по нервным волокнам. Это приводит к тому, что глазные яблоки начинают двигаться непроизвольно. Чаще всего межъядерная офтальмоплегия развивается на фоне рассеянного склероза.
Офтальмоплегия может носить острый или хронический характер. Во втором случае обычно наблюдается двусторонний паралич наружных мышечных волокон.
Межъядерная катаракта на видео:
Возможные осложнения
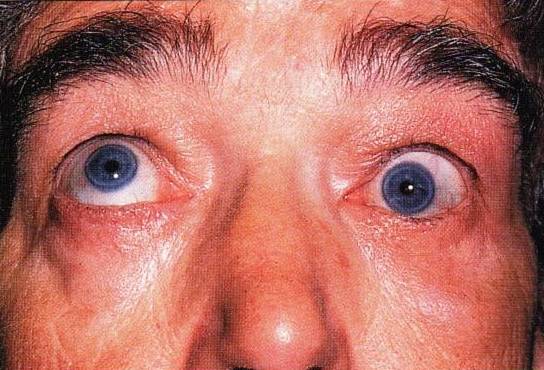
Паралич глазных мышц сопровождается нарушением аккомодации и конвергенции глазного яблока, в результате чего появляется выраженный внешний дефект, провоцирующий развитие у больного различных комплексов, психологических травм. Офтальмоплегия также сопровождается значительным ухудшением зрения и может привести к развитию таких серьезных осложнений:
- нистагм;
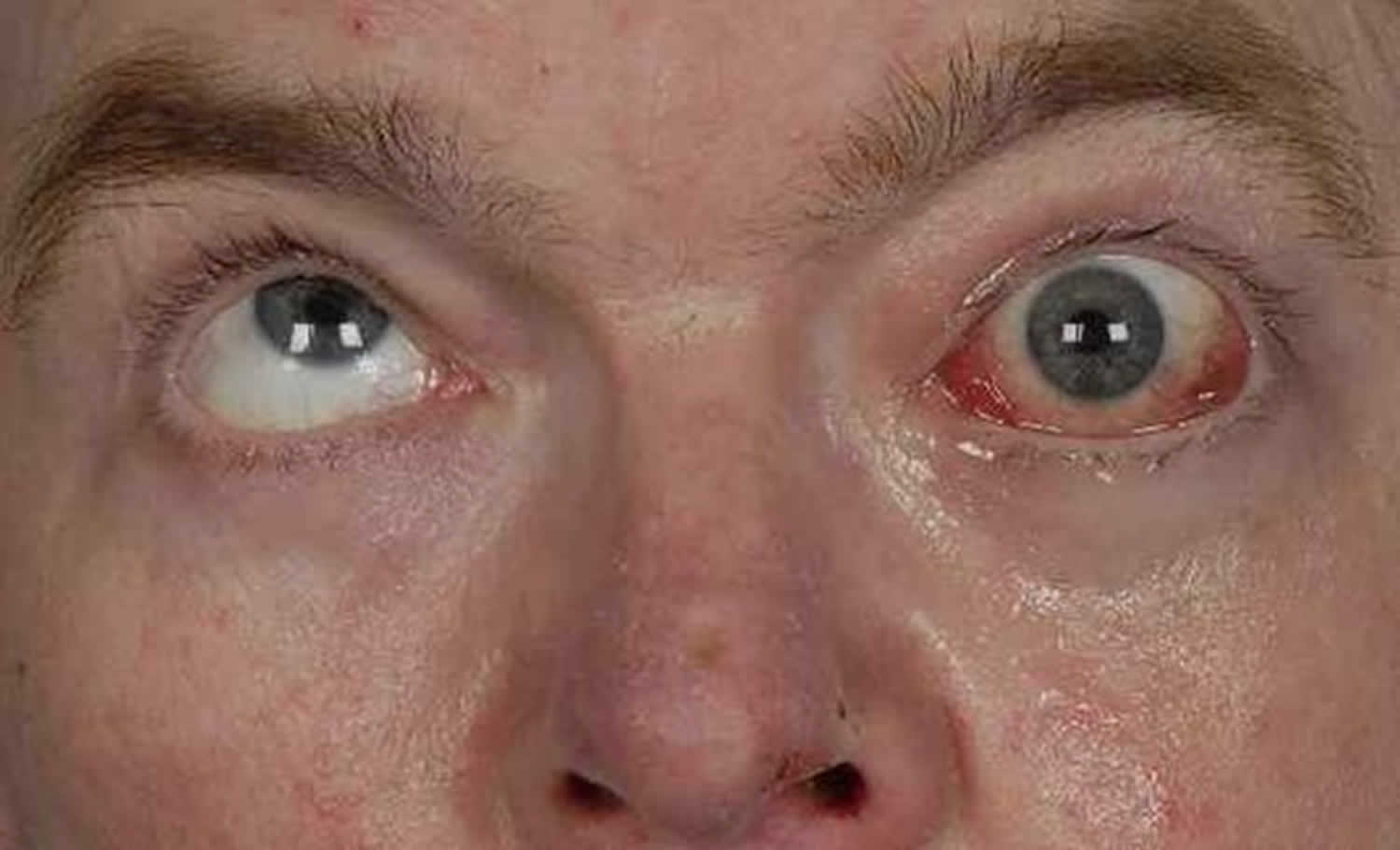
- экзофтальм;
- ксерофтальмия;
- конъюнктивит;
- блефарит;
- кератит.
ОФП также приводит к развитию выраженной асимметрии лица и нарушению пространственной ориентации, вследствие чего повышается риск травмирования органов зрения.
Диагностика
Обследование срочное, на кону способность видеть. Задачу решает врач-офтальмолог.
При развитии осложнений, реальных или предполагаемых, привлекаются более узкие доктора: витреохирург (специалист по внутренним отделам органа зрения), прочие.
Перечень мероприятий:
Устный опрос. Какие жалобы есть, когда они возникли. Сбор анамнеза. Кратко, чтобы понять происхождения патологического процесса.
Измерение внутриглазного давления. Как правило, оно повышено. Насколько — зависит от типа и локализации расстройства.
Оценка остроты зрения стандартными методами. С помощью таблицы. Со стороны пораженной увеитом показатели существенно ниже.
Периметрия. Оценка полей видимости. Некоторые скотомы, дефекты незаметны ни врачам, ни самому пациенту пока не будет проведена оценка.
Офтальмоскопия. Осмотры глазного дна с помощью специального аппарата. Возможно использование линзы Гольдмана для визуального определения изменений дальней периферии сетчатки
Важное условие — расширение зрачка, проводится с помощью капель.
УЗИ. Показано сравнительно редко.
Гониоспокия
Осмотр передней камеры органа.
Офтальмография. Используется в рамках оценки качества кровотока в глазу.
Томография. С целью дифференцировать различные заболевания.
Возможно проведение лабораторных исследований:
- Общий и биохимический анализы крови с определением концентрации C-реактивного белка.
- Специфические тесты вроде реакции Вассермана и более современного аналога — антикардиолипиновой пробы. В основном в рамках диагностики сифилиса, если есть подозрения.
- ПЦР. Выявление вирусных агентов-возбудителей.
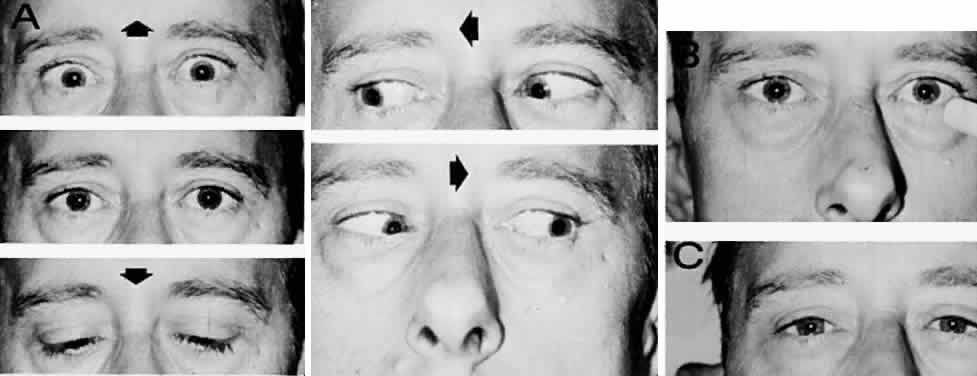
Симптомы
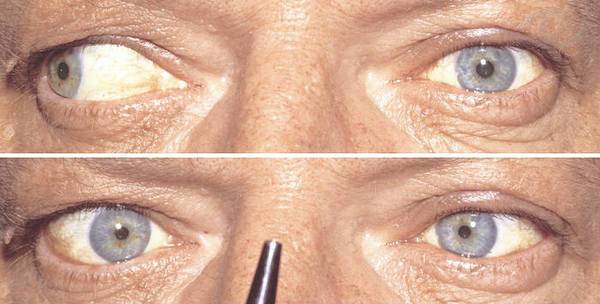
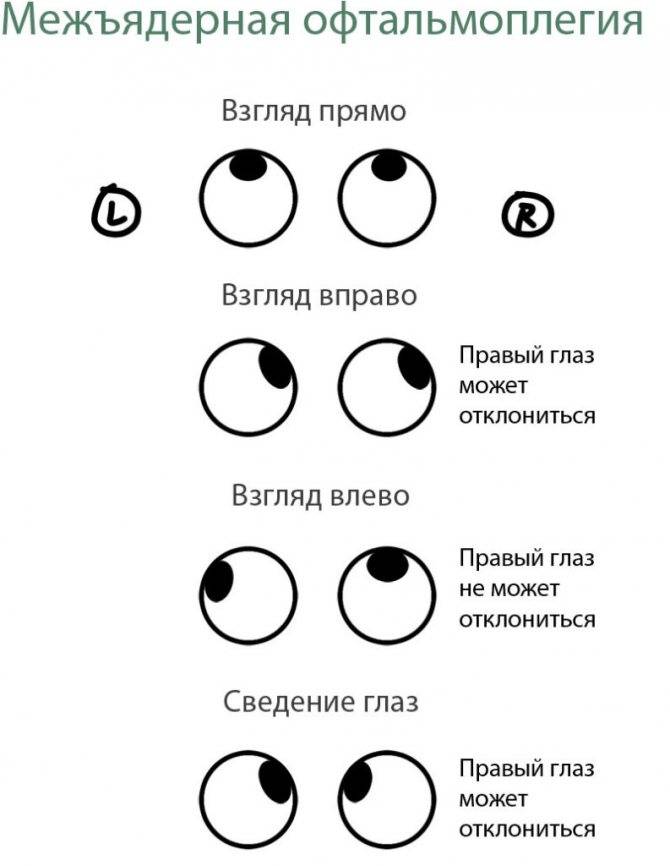
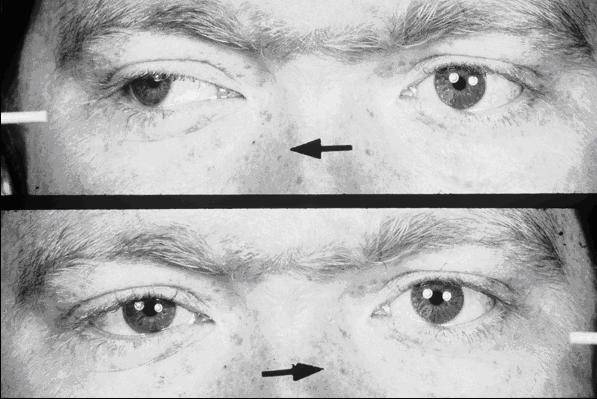
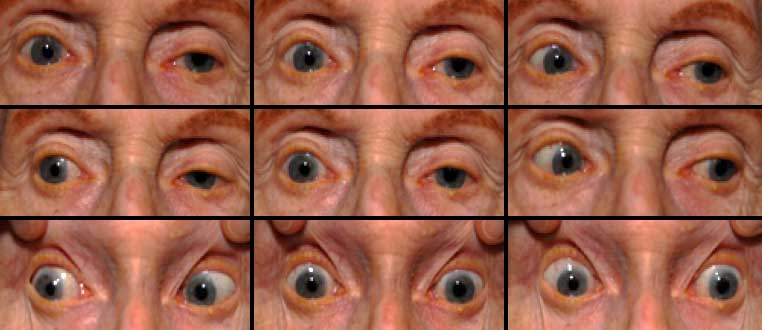
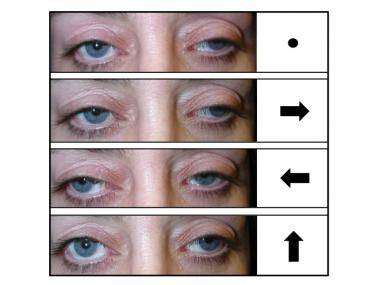
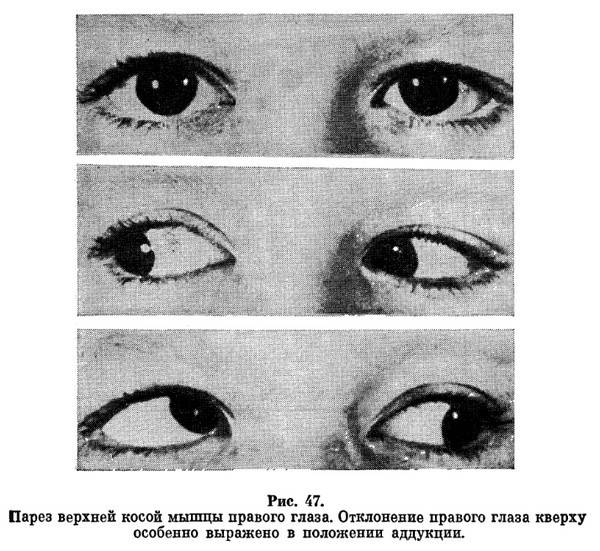
Основной признак межъядерной офтальмоплегии – нормальная абдукция (отведение в сторону виска) одного глаза при невозможности аддукции (приведения к носу) другого (пораженного) глаза. При этом в здоровом глазу возникают непроизвольные подергивания – нистагм.
Зачастую эта картина дополняется разностоянием глаз по вертикали (одно глазное яблоко стоит выше другого). Может возникнуть горизонтальная диплопия. Например, при поражении правого глаза, обратив взор налево, пациент видит двойное изображение. Конвергенция – сведение глаз при рассмотрении близких предметов – ухудшается, но не теряется полностью.
Описанная симптоматика характерна, если межъядерная офтальмоплегия возникает из-за повреждения нижней части медиального продольного пучка (в области варолиева моста). При нарушении целостности волокон верхней части в патологический процесс вовлекаются медиальные прямые мышцы обоих глаз. Признак этого состояния – расстройство механизма конвергенции. Глаза «расходятся» в разные стороны, в некоторых случаях взгляд одного из них обращен наружу и вверх, а другого – внутрь и вниз. Может наблюдаться нистагм в обоих яблоках с циклическим чередованием направления.
Иногда межъядерная офтальмоплегия в одном глазу комбинируется с горизонтальным парезом взора в другом. Этот симптомокомплекс называется полуторным синдромом.
Временное снижение зрения
Переутомление глаз
Самая банальная ситуация носит название астенопия. Это переутомление глаз на фоне нерациональной зрительной нагрузки (например, многочасового сидения перед экраном монитора, телевизором, чтения с листа при слабом освещении, вождение машины ночью). При этом мышцы, регулирующие работу глаза, перенапрягаются. Появляются резь в глазах, слезотечение. Человеку трудно концентрироваться на мелком шрифте или деталях изображения, перед его глазами может появляться муть или пелена. Нередко это сочетается с головной болью.
Ложная близорукость
Спазм аккомодации (ложная близорукость) чаще настигает детей и подростков. Ее клиника сходна с астенопией. Преходящее нарушение зрения вблизи или вдаль обусловлено переутомлением и спазмом цилиарной мышцы, меняющей кривизну хрусталика.
«Куриная слепота» — никталопия и гемералопия
Ухудшение зрения в сумерках становится следствием дефицита витаминов группы A, PP и В. Такое заболевание называется в народе куриной слепотой, а его научные названия – никталопия и гемералопия. При этом страдает сумеречное зрение. Помимо гиповитаминоза к куриной слепоте могут приводить заболевания сетчатки и зрительного нерва. Существуют и врожденные формы патологии. При этом ослабевает острота зрения, падает цветовосприятие, нарушается пространственная ориентация человека, и сужаются поля зрения.
Спазмы сосудов
Преходящие нарушения зрения могут свидетельствовать о сосудистом спазме в сетчатке или головном мозге. Такие ситуации сопряжены с гипертоническими кризами (резкими скачками АД), хроническими нарушениями мозгового кровообращения (на фоне атеросклероза, синдрома позвоночной артерии, мозгового амилоидоза, заболеваний крови, сосудистых аномалий, васкулитов, венозной гипертензии). Как правило, отмечается нечеткость зрения, мелькание мушек перед глазами, потемнение в глазах. Могут встречаться и сочетанные симптомы, например, ухудшение слуха и зрения или головокружение, ухудшение зрения.
Мигрень
Приступ мигрени может сопровождаться временным помутнением в глазах на фоне выраженного спазма сосудов. Нередко боли в голове сопровождаются появлением ауры в виде мерцающих скотом (мерцающих или плавающих темных пятен перед глазами).
Внутриглазное давление
Если в норме внутриглазное давление от 9 до 22 мм.рт.ст., то острый приступ глаукомы может поднять его до 50-70 и выше. При этом резкая головная боль на полголовы и глазное яблоко сопровождают односторонний процесс. Если страдают оба глаза – болит вся голова. Кроме этого может появиться затуманивание зрения, радужные круги перед глазами или темные пятна (скотомы). Нередко присоединяются вегетативные расстройства (тошнота, рвота, боли в сердце).
Лекарственные средства
Лекарственные воздействия также могут приводить к транзиторной близорукости. Это наблюдается при приеме высоких доз сульфаниламидов.
Разведение испанских амфибий
Как правило, годовалые особи становятся половозрелыми, готовыми к размножению. При комнатной температуре воды брачные игры у амфибий проходят с сентября по май. В этот период самец самке передаёт сперматофор.
Сразу после этого происходит оплодотворение, а через день–другой самочка на протяжении двух суток откладывает икринки численностью до 1000 штук. Чтобы икра уцелела, её следует удалить в другую ёмкость, где поддерживается t в 22-24°С. Уже 10 дней спустя из икринок появятся личинки.
При правильном кормлении за 2-3 месяца молодь Pleurodeles waltli достигнет размера 6-9 см.