Профилактика воспаления
Ни для кого не является секретом тот факт, что патологию намного проще предупредить, чем вылечить. Чтобы предотвратить развитие воспалительного процесса в слезном проходе, стоит придерживаться следующих рекомендаций:
Тщательное соблюдение гигиены глаз и всего лица в целом
Важно избегать прикосновения рук к глазам, особенно, если они не вымыты.
Если присутствуют определенные врожденные отклонения в общем физиологическом строении слезной системы, важно провести специальную коррекцию, причем сделать это до возникновения воспалительного процесса.
Необходимо избегать механических и физиологических повреждений органов зрения.
Требуется максимально своевременно лечить заболевания придаточных носовых пазух и иные патологии глаз, имеющие воспалительную форму.
Желательно проходить профилактические осмотры у профессионального офтальмолога. Делать это нужно, как минимум, раз в год.
По той причине, что дакриоцистит обычно сопровождается ярко выраженными симптомами, с его диагностикой не возникает особых проблем. Единственной проблемой в данном случае является игнорирование выраженных признаков воспаления.
Не стоит этого делать, не нужно надеяться на то, что проблема пройдет самостоятельно и тем более не стоит заниматься самолечением.
Способы лечения
Приблизительно к третьей неделе жизни эта проблема решится самостоятельно. Органы зрения малыша адаптируются к новым для него условиям. Со временем гной скапливается в меньшей степени.
Медикаменты
Существует несколько медицинских препаратов, которые помогут в этой ситуации:
- В первую очередь скопившуюся жидкость нужно с области глаза снять. Для этого залейте таблетку фурацилина половиной стакана кипяченой воды. Как только она полностью раствориться и весь раствор остынет до уровня комнатной температуры, то можно аккуратно смочить в нем два ватных тампона. Поочередно обрабатывайте каждый глаз по направлению от внешнего уголка глаз к внутренней стороне.
- Глазные капли «Витабакт» снимут воспаление и облегчат вывод жидкость в носовую полость.
- Самый экономный вариант лечения – использование раствора (0.25%) «Левомицетина». Он пригоден для лечения юных малышей с рождения.
- При осложнении в каждый глаз закапывают «Альбуцид».
- Отличное противобактериальное средство — тетрациклиновая мазь. Её закладывают под нижнее веко в небольшом количестве. Крохи, конечно же, не любят подобную процедуру, но она является очень эффективной.
- При повышении температуры больше 38 градусов необходимо принять жаропонижающее средство «Парацетамол» или «Нурофен».
- Отличным лекарством может стать грудное молоко любящей матери, которым нужно делать протирание 6 раз в сутки.
Фурацилин
Левомицетин
Тетрациклин
Витабакт
Альбуцид Любая обработка каплями, мазью или раствором должна осуществляться для двух глаз, даже если беспокоит только один.
Оперативные методы лечения
Если лечение препаратами не привело к положительному результату, то офтальмологи принимают решение о необходимости введения операционных мер. Такое вмешательство осуществляется в амбулаторных условиях, сделать его дома невозможно.
Подразделяется на несколько основных этапов:
- Ребенку делают местный или общий наркоз;
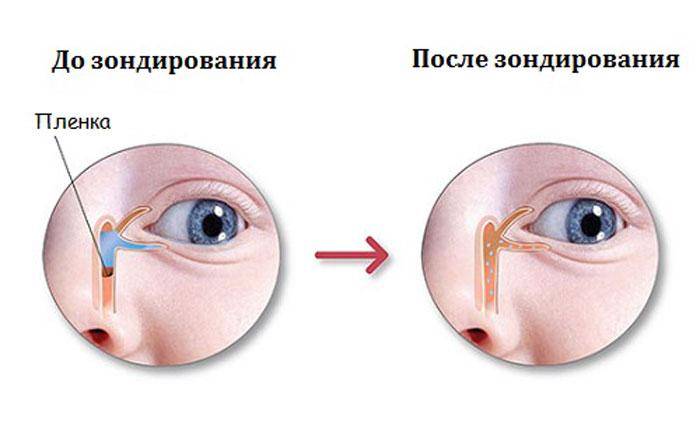
- В канал вводят небольшое приспособление (зонд);
- При помощи его прорывают патологическую мембрану.
Процедура длится всего несколько минут. При необходимости после проведения этой процедуры накладывается устойчивая повязка.
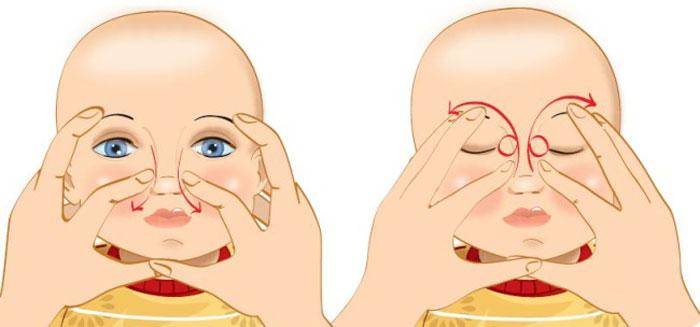
Массаж слезного канала у новорожденных
Конечно же вряд ли любящий родитель пожелает доводить легкое заболевание до операционного вмешательства. Один из самых эффективных методов, восстанавливающих непроходимость слезного канала – массаж.
Сделать его сможет молодая мама самостоятельно следующим образом:
- Следует тщательно промыть руки с мылом и обработать их дезинфицирующим раствором;
- Желательно, предварительно состричь длинные ногти, чтобы не нанести травму малышу;
- Скопившийся гной удалить, используя ватный тампон, смоченный в слабом растворе фурацилина;
- В области слезного мешка сделать несильное надавливанием указательным пальцем, проворачивая его к области переносицы. В норме должны образоваться прозрачные выделения, которые нужно смыть ватным тампоном;
- Сделайте несколько надавливаний в направлении от верхней части носа вниз;
- Если ребенок заплакал, то поочередно перекройте пальчиком ноздри.
Всего 5-6 массажей в сутки. Курс лечения должен длиться не менее одной недели. Надавливания должны быть средними. Слабые нажатия не будут эффективными, а сильные приведут к травме.
Народные способы
Непроходимость слезного канала определялась у новорожденных детей еще несколько столетий назад. В этот период не было современного оборудования, позволяющего полноценно провести операцию, качественных лекарственных препаратов и мало кто догадывался, как можно правильно сделать массаж.
Лечение осуществлялось народными средствами, многие из них активно используются и в наши дни:
- Сок алоэ обладает противобактериальными и противовоспалительными свойствами. Несколько листочков требуется сорвать, промыть проточной водой, завернуть в тряпочку и положить в морозильную камеру. Замороженные отростки растения измельчить и отжать из них сок. Высококонцентрированный раствор смешать с водой в равных пропорциях. Таким средством можно закапывать в глаза из пипетки;
- Эффективно промывать глаза отваром ромашки, она превосходно снимает воспаление;
- Можно отварить смешанный настой из очанки, фенхеля, грецкого ореха и ромашки. Получится неплохое средство для примочек.
Стоит заметить, что медицина шагнула далеко вперед. В современной жизни можно вылечиться от любого заболевания за считанные дни, принимая сильные лекарственные препараты.
Человек, не имеющий медицинского образования, не в состоянии самостоятельно поставить точный диагноз, лечение в домашних условиях может только усугубить ситуацию.
Главные причины недуга слезного мешочка глаза
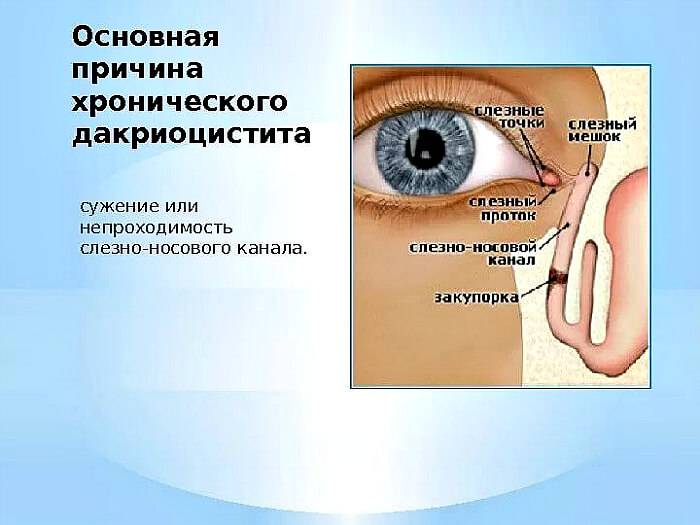
В основном данная болезнь возникает как результат изменений физиологии слезных каналов. Например, причиной может стать врожденное зауженное состояние желез.
Кроме этого причинами заболевания бывают:
- последствия травмы пазух носа или глаз
- воспалительные патологии носа, вызывающих отеки в области глаз
- последствия многих
- нахождение в глазных яблоках инородных тел из-за длительного нахождения в запыленной среде, или при выполнении работы с различными механизмами и вредными химическими веществами
- ослабление иммунной системы
- нарушения в процессах обмена веществ
- нарушение температурного состояния организма, в виде
- переохлаждения или перегревания
- побочные последствия сахарного диабета
Также нужно отметить, что хронической формы может возникнуть, как результат перенесенного сифилиса и туберкулеза. Еще он может появляться при постоянных заболеваниях соединительных тканей.
Диагностика
Чтобы понять, забит ли слезный канал у взрослого или ребенка, необходимо собрать анамнез заболевания и жалобы. Далее доктор проводит внешний осмотр, определяет тяжесть, стадию, а также форму течения заболевания.
Для диагностики дакриоцистита используют такие виды исследований:
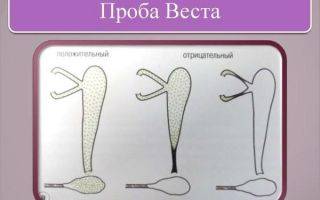
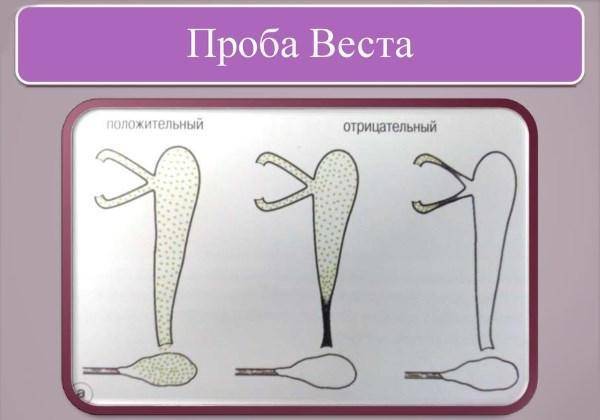
- Обнаружить стеноз можно с помощью слезно-носовой пробы по Весту. Специальные цветные капли («Колларгол» или «Протаргол») закапывают в конъюнктивальный мешок, при этом в нос вставляется ватный тампон. По истечении времени смотрят на количество красящего вещества на тампоне.
- Дакриоцистография – показывает уровень, на котором происходит закупорка (полная или частичная) слезного канала. Для этого вводят в проток контрастное вещество и периодически делают рентгенографию.
- Риноскопия – полное обследование верхних дыхательных путей, носовых пазух и ходов с помощью эндоскопа.
- Пробное зондирование и промывание стерильным раствором.
- Биомикроскопия глаза.
- МРТ орбит, а также лицевого черепа.
- Если необходимо, добавляется мазок со слизистых на бактериальную микрофлору, лабораторные анализы, консультации смежных специалистов.
Симптоматика
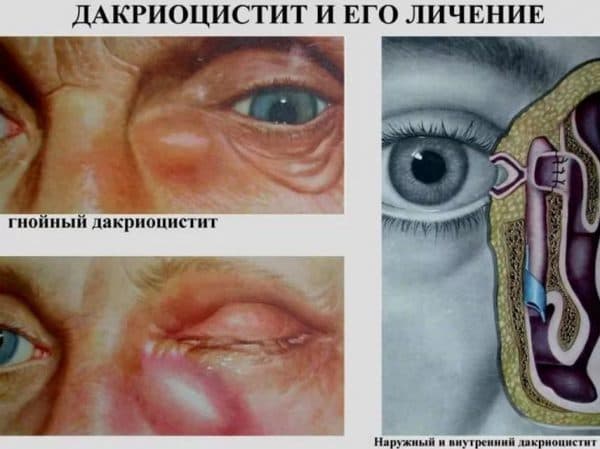
У данного заболевания имеются свои характерные особенности. Острый дакриоцистит развивается с проявлением следующих симптомов:
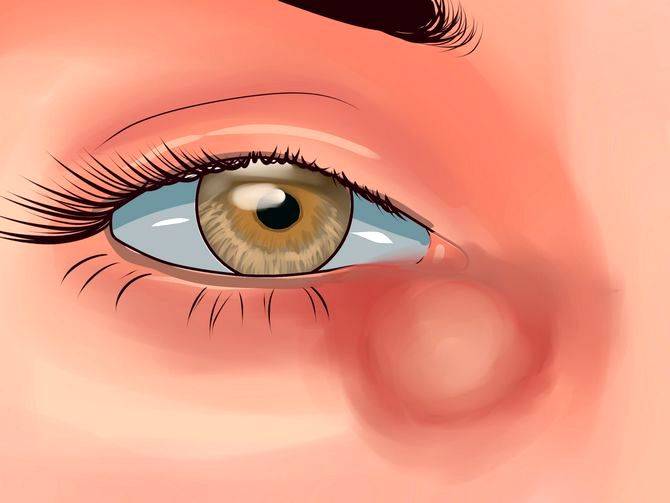
- появление припухлости в районе слезного мешка, которая отзывается болью при ее сдавливании;
- отечность глаза, при которой веки опухают, а глазная щель сужается, мешая человеку нормально видеть;
- выраженное покраснение в районе слезного протока;
- участок вокруг глазной орбиты очень болезненный – боль ноющего характера может сменяться острой в момент прикосновения к воспаленному участку;
- повышение температуры тела;
- интоксикация организма – слабость, быстрая утомляемость, недомогание.
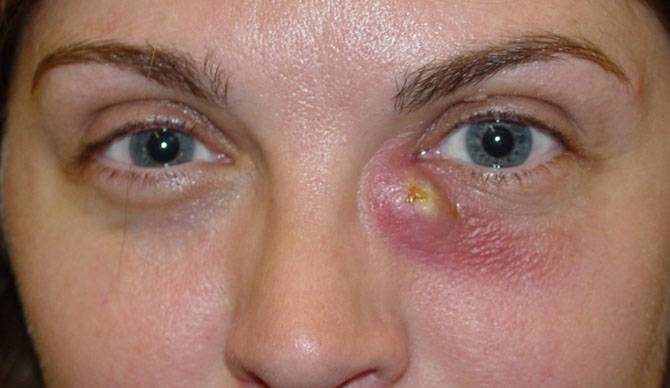
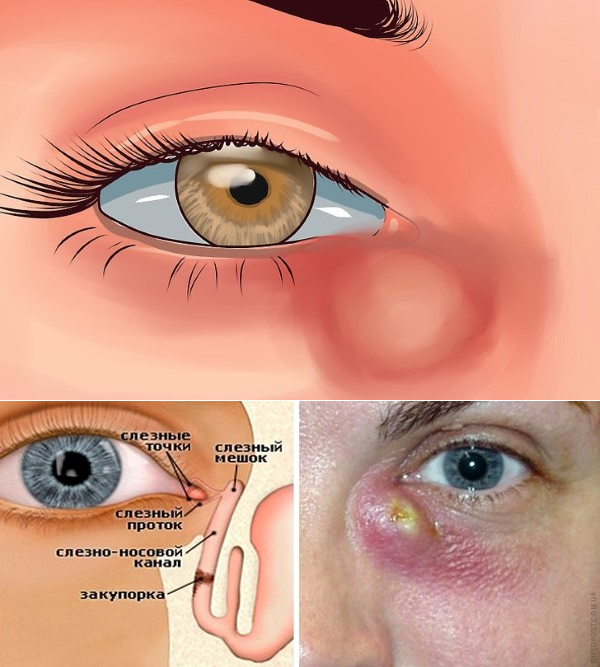
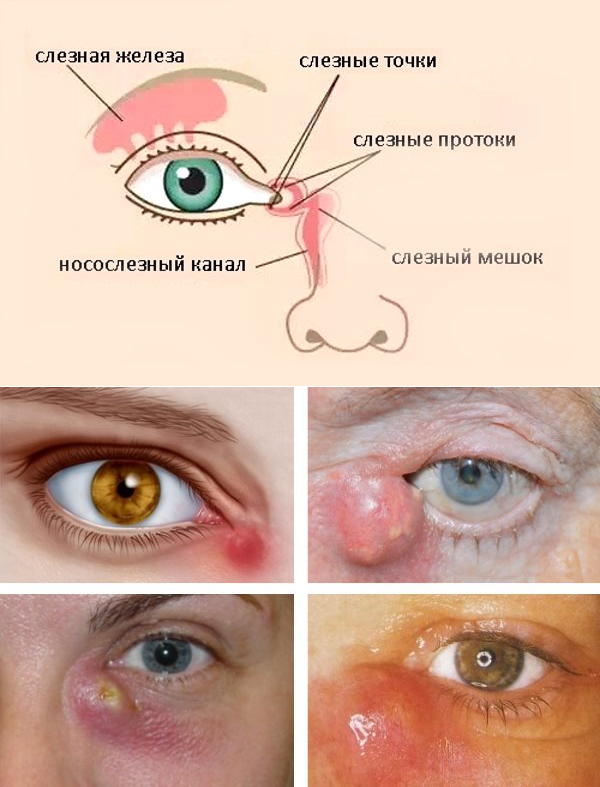
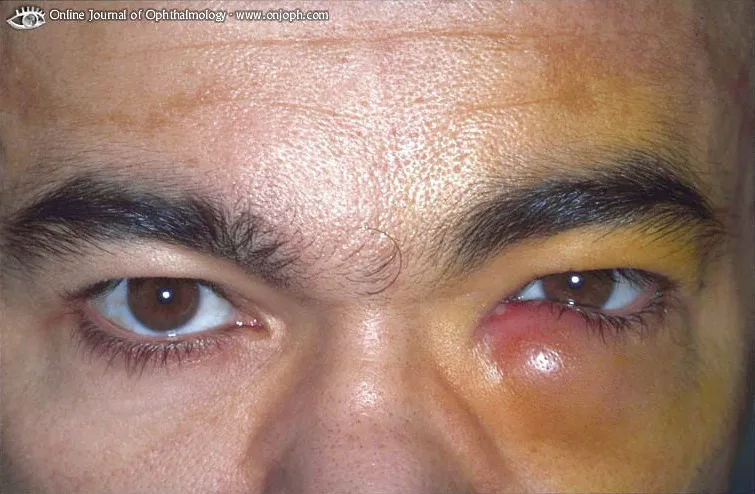
Проявление дакриоцистита
В начальной стадии дакриоцистита образовавшаяся в районе слезного протока припухлость очень плотная на ощупь, со временем она приобретает мягкость. Краснота с больного глаза спадает, на месте припухлости образуется гнойник. Воспаление пропадает с прорывом гнойника. Вместо гнойника может сформироваться свищ с постоянным выделением содержимого слезного канала.
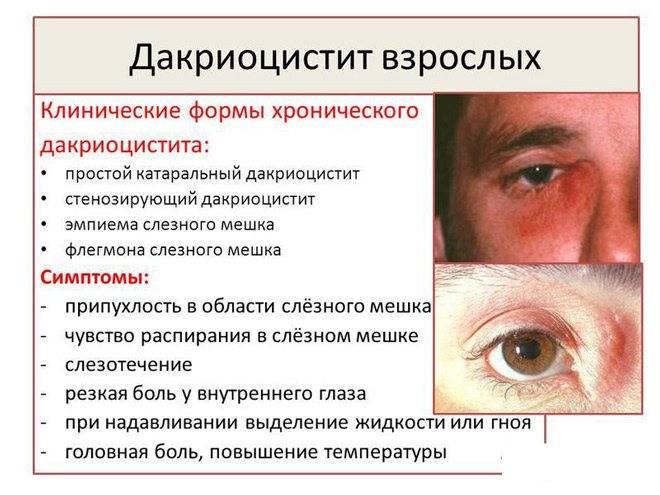
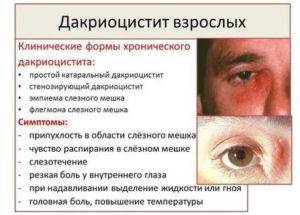
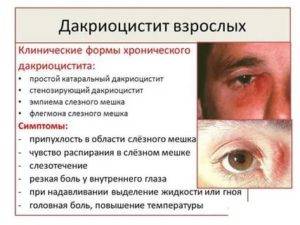
Хронический дакриоцистит проявляется следующими симптомами:
- непрекращающимся слезоотделением, иногда с присутствием гноя;
- выделения увеличиваются при нажатии или сдавливании слезного мешка;
- при внешнем осмотре можно заметить продолговатую припухлость под больным глазом;
- веки набухшие, отечные, переполненные кровью;
- при дальнейшем распространении инфекции могут возникать гнойные язвы.
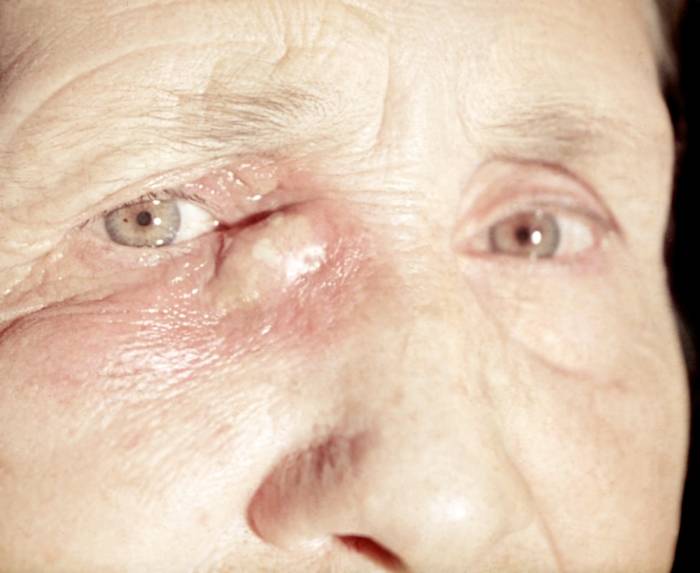
В запущенной форме дакриоцистита кожа под глазом становится вялой, дряблой, тонкой, она легко растягивается пальцами. Опасность хронического дакриоцистита заключается в том, что он почти не вызывает болевых ощущений. Человек, страдающий этой формой заболевания, обращается к врачу далеко не сразу, когда болезнь уже широко распространилась или дала тяжелые осложнения.
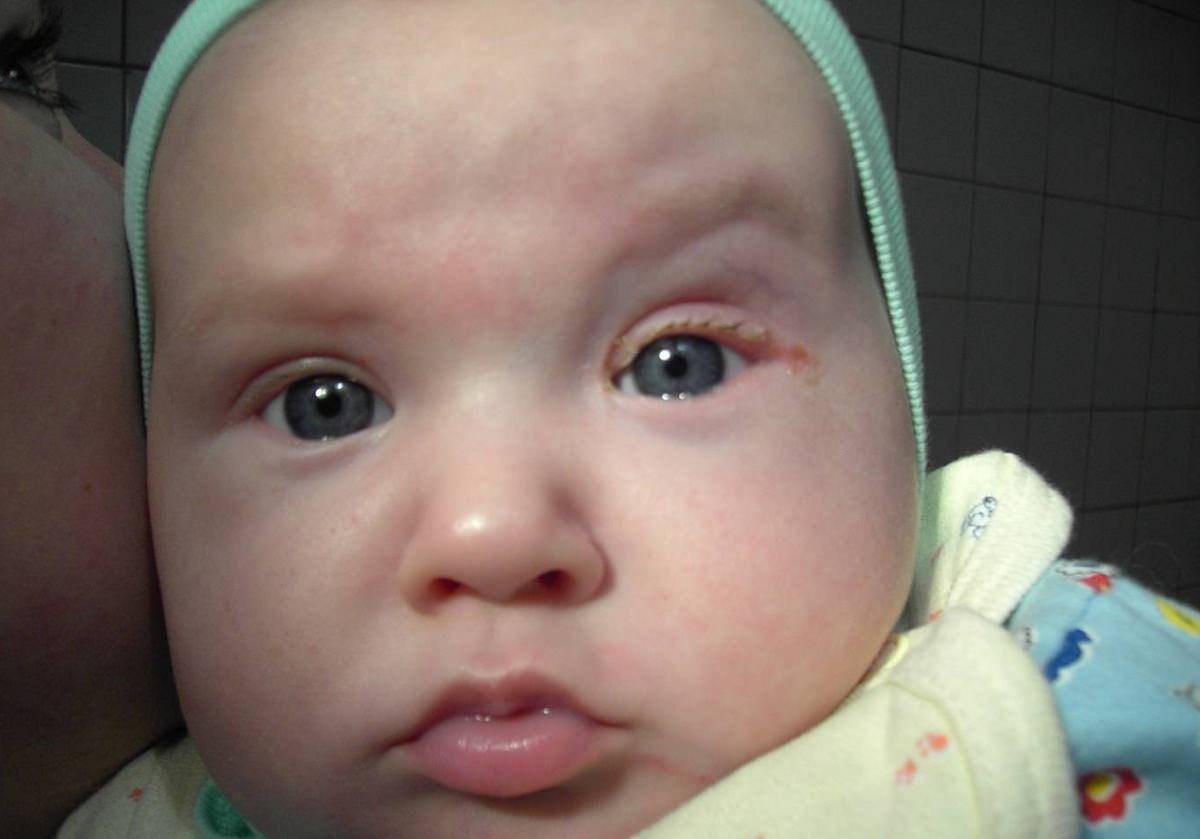
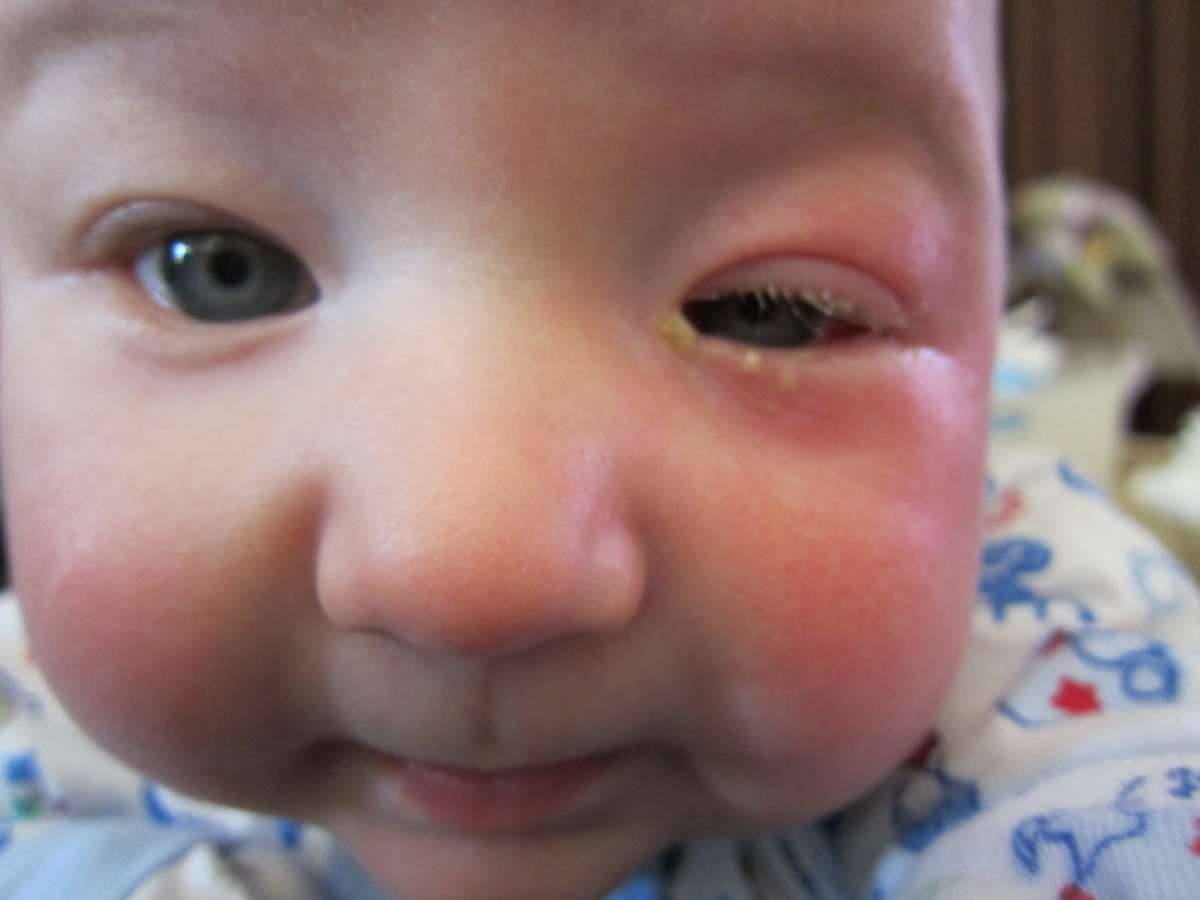
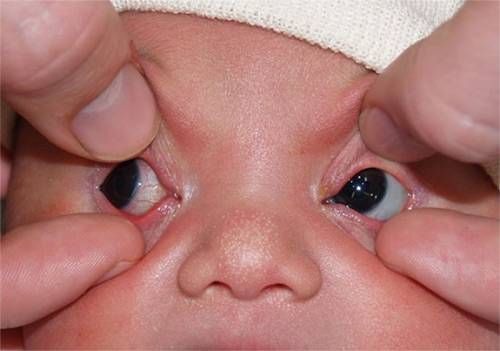
У новорожденных определить дакриоцистит можно по незначительным гнойным выделениям из слезных протоков и отечным векам. При отсутствии лечения, через несколько месяцев у ребенка может наблюдаться постоянная слезливость глаз, а иногда – непрекращающееся слезотечение.
Осложнения дакриоцистита
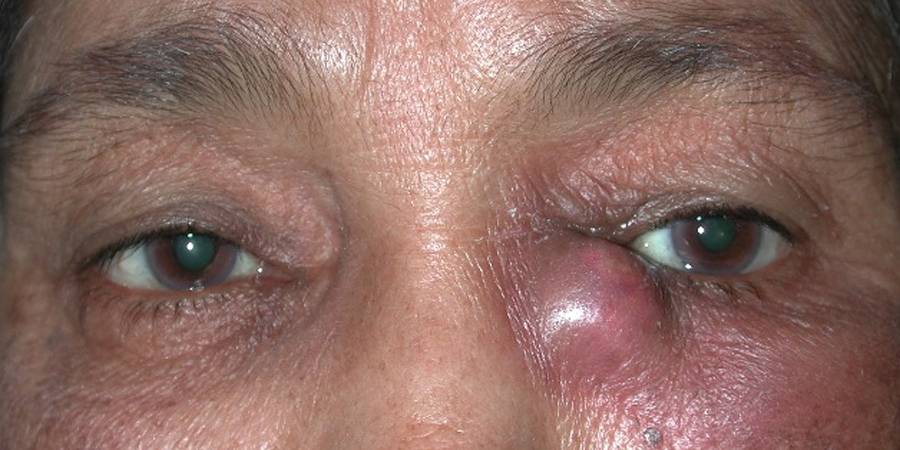
При обострении дакриоцистита может образоваться флегмона слезного канала. Ее главные признаки – это сильная отечность в районе слезного мешка, припухлость и покраснение в области нижнего века. Поскольку в организме происходит воспалительный процесс, температура тела резко повышается. При анализах можно выявить увеличенное количество лейкоцитов и СОЭ.
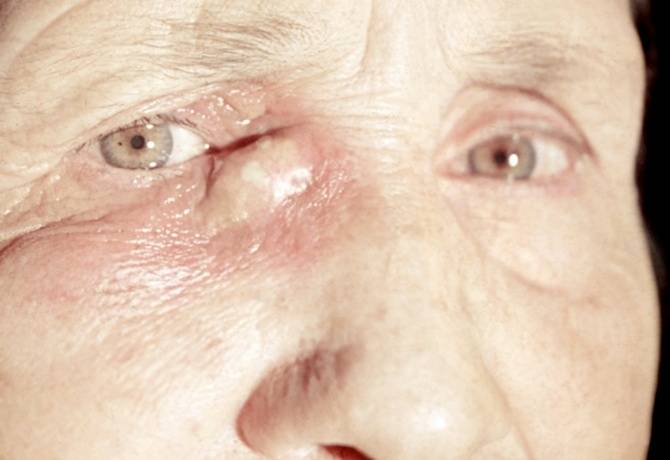
Воспаление на глазу
Флегмона – весьма опасное явление при дакриоцистите. Не всегда она вскрывается наружу. Если вскрытие флегмоны произойдет внутрь, гнойное содержимое проникнет в слезные протоки, через них попадет в глазницу, а затем может распространиться и в полость черепа, с инфицированием головного мозга.
Этот процесс может привести к таким тяжелым последствиям, как нарушение памяти, частичная или полная потеря зрения, сбои в работе нервной системы.
Данные осложнения могут возникнуть лишь тогда, когда пациент затягивает визит к врачу, либо при ослабленном иммунитете. Своевременное посещение врача, диагностирование болезни и правильный курс лечения помогают достаточно успешно справиться с дакриоциститом.
Дакриоцистит — промывание слезного канала у новорожденных
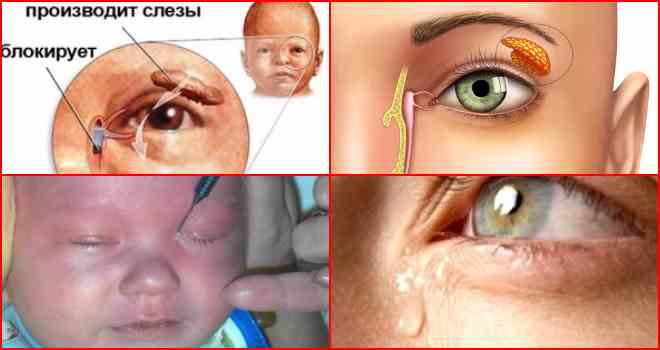
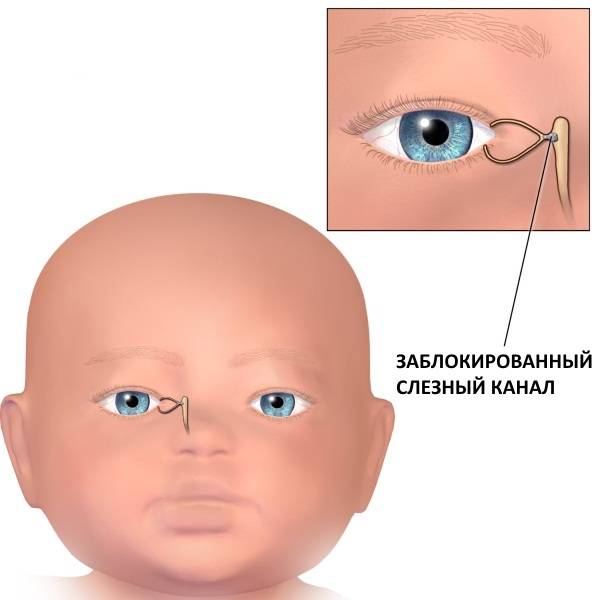
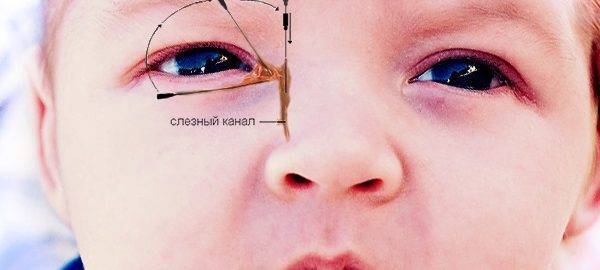
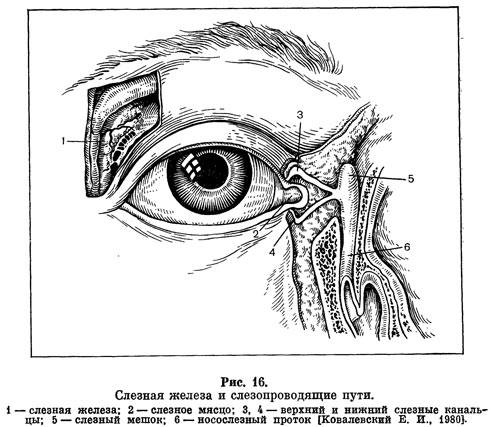
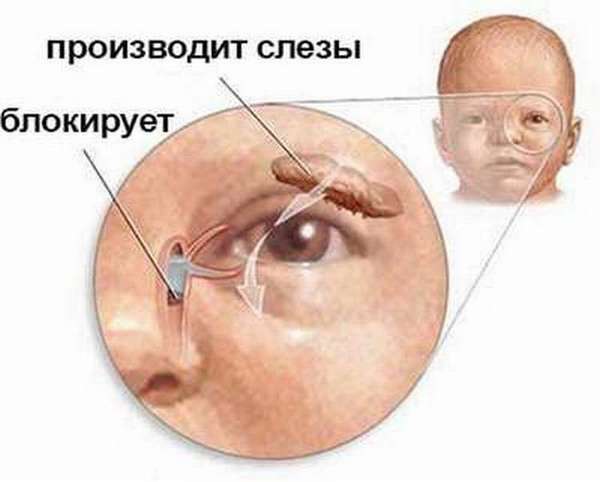
Дакриоцистит − непроходимость слезного канала у новорожденного, который расположен между носом и внутренним уголком века. Редкая патология, когда отток слез не поступает в полость носа, и они накапливаются в глазах, что вызывает воспаление.
Этиология болезни
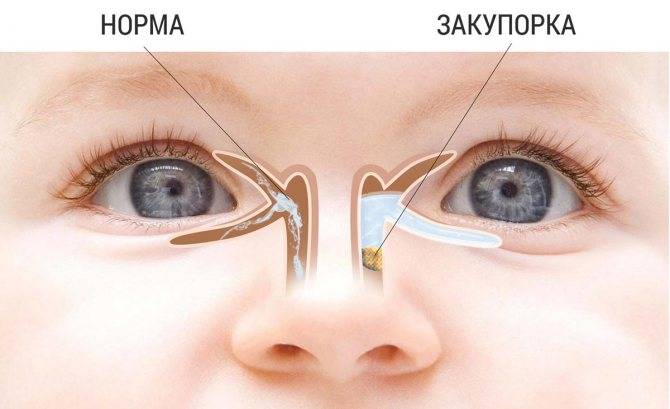
В период внутриутробного развития просвет слезных путей забит желатинозной массой, а сам выход прикрыт мембраной. К моменту рождения она исчезает сама или разрывается после первого вдоха малыша.
К другим причинам офтальмологической проблемы ученые выделяют:
- крупные складки слезного мешка, но это врожденный фактор, что приводит к закупорке и невозможности выведения секрета;
- реже — лицевые травмы, ранее операции на носу и опухоли.
По статистике только у 7% грудничков пленка сохраняется, и у 10% из них имеется непроходимость обоих слезных каналов.
Симптомы непроходимости слезного канала у новорожденного
Главный признак, что пора обращаться к врачу-офтальмологу – слезостояние, гнойный экссудат из глаза, который возникает на 8-10 день от рождения малыша. При надавливании на зону носослезного канальца выделяется гной. К другим симптомам болезни относят: слезотечение, отделяемое может быть слизистым.
Процесс может быть, как двух- так и односторонним, но чаще всего у грудничков диагностируется дакриоцистит одного глаза.
При закапывании медпрепаратов в область глаз болезнь может отступить на время, но при отмене препаратов появляется вновь.
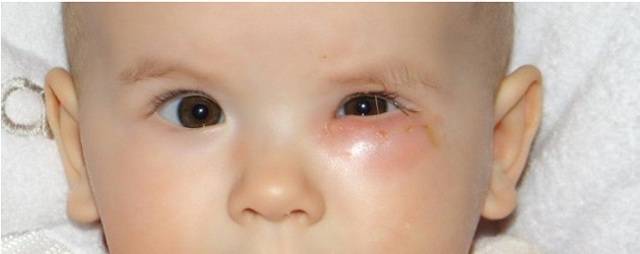
Грозным осложнением дакриоцистита считается флегмона слезного мешка, её признаки:
- Боль, покраснение в проекции слезного мешка. Ребенок беспокойный, выраженная болезненность, когда притрагиваешься пальцами к отеку.
- Выраженный отек, который распространяется в периорбитальную область.
- Повышение температуры тела до высоких цифр говорит о том, что слезный канал у новорожденного забит, необходимо лечение.
В данной ситуации необходима срочная консультация офтальмолога для решения вопроса о хирургическом лечении. Метод вмешательства определяет врач.
Кроме того, дакриоцистит у новорожденных, без должного лечения представляет угрозу для роговицы глаза малыша. В результате могут появиться гнойные язвы с неблагоприятными исходами. Так что, необходимо строго выполнять рекомендации врача, закапывать рекомендованные препараты, делать массаж.
Диагностика дакриоцистита
У большинства детей к 14 дню жизни желатинозная масса рассасывается сама, воспаление уменьшается, заболевание проходит. Но так бывает не всегда, иногда без промывания слезного канала у грудничка без офтальмолога не обойтись. Диагностика начинается с осмотра маленького пациента, назначается при необходимости бакпосев отделяемого, чтобы выявить тип возбудителя.
Лечение назначается немедленно препаратами широкого спектра действия, т.к. отсутствие лечения может привести к серьезным осложнениям , опасным для глаза.
Своевременная диагностика – ключ к быстрому выявлению болезни и эффективному лечению заболевания глаз грудничков. Обращайтесь в Самарскую офтальмологическую клинику при появлении вышеуказанных симптомов. В нашей клинике грамотно и оперативно подтвердят диагноз, назначат правильное лечение.
Как избавиться от недуга
Часто гнойный экссудат из глаза путают с конъюнктивитом, поэтому при дакриоцистите у новорожденных лечение не нужно выполнять самим дома, опираясь на опыт бабушек. Не играйтесь со зрением вашего малыша, лучше немедленно обратитесь за помощью
Очень важно поставить точный диагноз как можно раньше, чтобы не усугублять дело хирургическим вмешательством
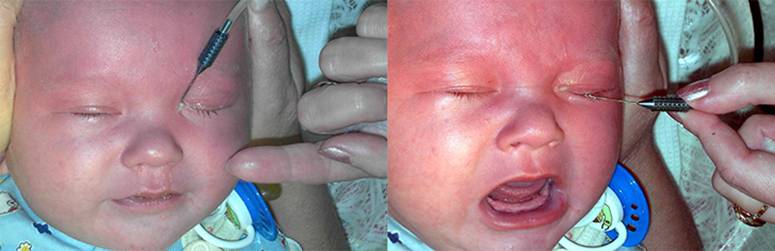
Обычно назначается медикаментозная и антибактериальная терапия, специальный массаж области отека, помогающий прорвать блокаду носослезного протока. Как делать правильно массаж вас обучит врач во время консультации.
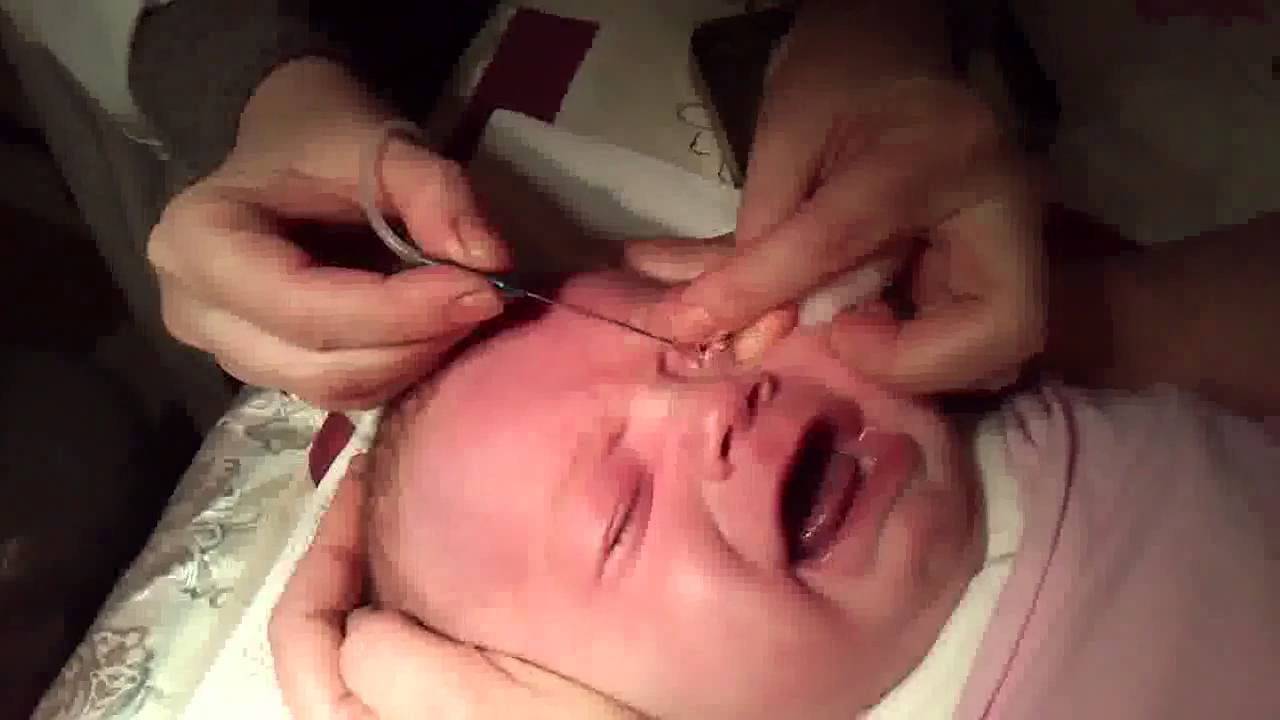
При отсутствии эффекта проводится зондирование (промывание слезного канала у грудничка), в основном после 3-месячного возраста. После года жизни зондирование проводится под наркозом.
Безусловно, когда слезный канал забит у новорожденного и лечение начато немедленно, то возможно излечение при использовании только капель и массажа. Это происходит примерно в 65% случаев. В остальных случаях требуется хирургическое вмешательство – зондирование слезно-носового канала.
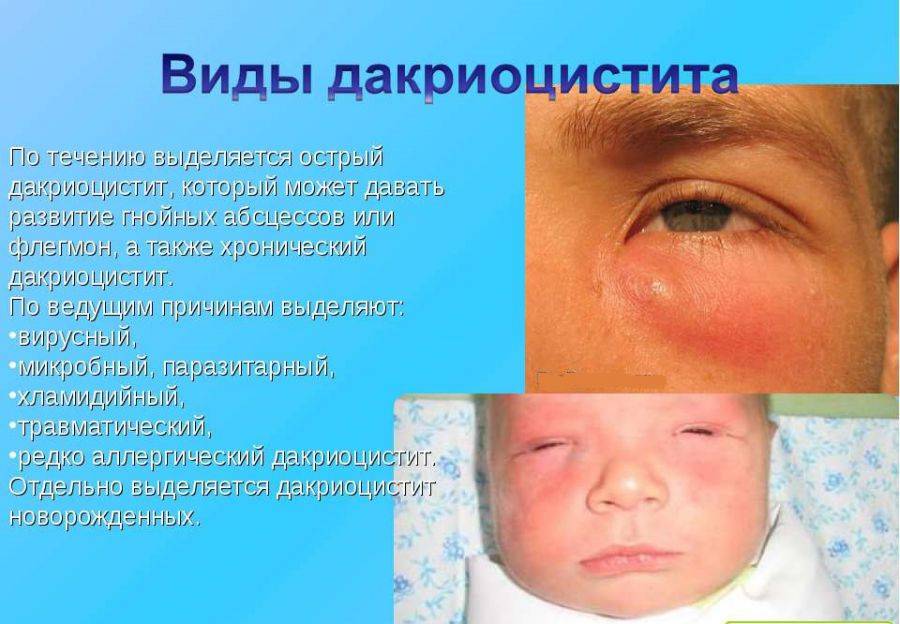
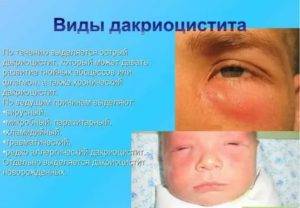
Виды дакриоцистита
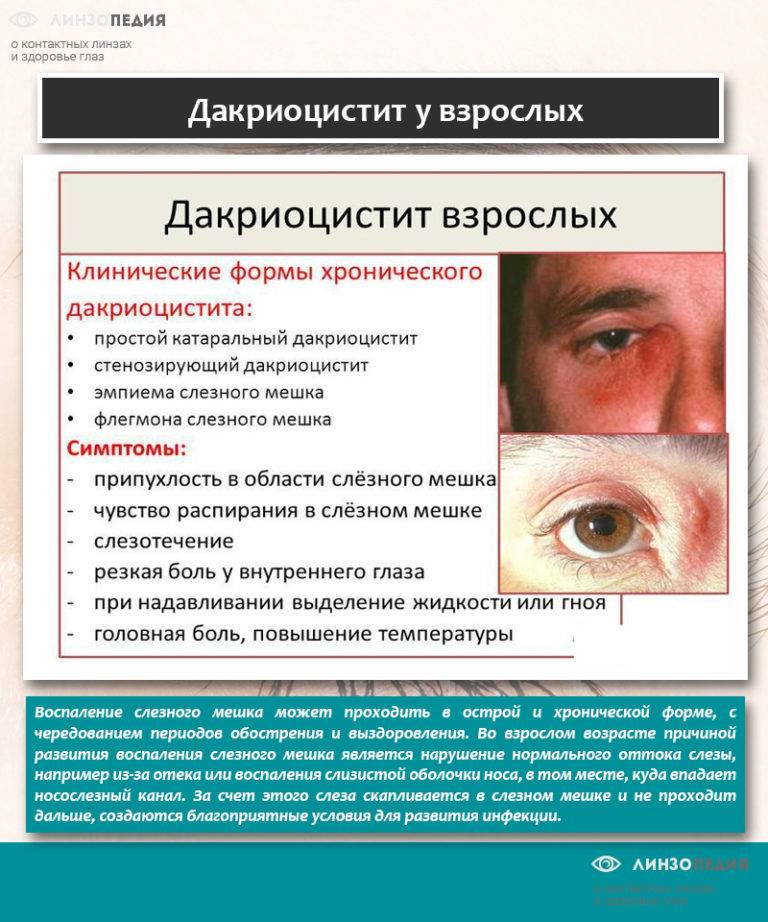
Хронический дакриоцистит у взрослых чаще всего выступает не самостоятельным заболеванием, а вторичным, то есть развивается на фоне другой, основной патологии. Для того чтобы понять, что представляет собой дакриоцистит, необходимо иметь четкое представление о том, в каких формах может проявляться офтальмологическое заболевание.
При первых же симптомах заболевания нужно обратиться к врачу, дабы болезнь не приобрела хроническую форму.
Врожденный дакриоцистит глаза может быть нескольких типов:
- Стенозирующий тип заболевания развивается на фоне туберкулеза, сифилиса, трахомы и некоторых иных болезней сосудов.
- Катар слезоотводящих путей. Такое название носит хронический катаральный простой дакриоцистит.
- Флегмона слезного мешка. При этой форме патологии наблюдаются гнойные выделения из глазных каналов, поэтому обязательно нужно обратиться за врачебной помощью.
- Эмпиема – непроходимость слезного канала и сосудов сопровождается повышенным выделением гнойного содержимого.
Непроходимость канала хронического типа сопровождается повышенным слезотечением, припухлостью слезного мешка, выделением гноя. В случае если заболевание протекает в острой стадии, имеется опасность приобретения хронического дакриоцистита. Последнее сопровождается чаще всего флегмоной слезного мешка, усиленной выработкой гнойного секрета из канала.
Также выделяется такая разновидность заболевания, как дакриоцистоцеле – врожденное заболевание, которое в отличие от конъюнктивита, представляет собой кистозный отек в области слезных протоков или носового канала.
Диагностика заболевания
Список клиник Москвы с лучшими отзывами
- СМ-Клиника (многопрофильный медицинский центр) имеет несколько филиалов по городу – ул. Ярославская, д. 4/8, ул. Клары Цеткин, д. 33/28, пер. Расковой, д. 14-22.
- ОН КЛИНИК (многопрофильный медицинский центр) также два филиала – Цветной бульвар, д. 30 корп. 2 и ул.Воронцовская, д. 8 стр. 6.
- Московская глазная клиника – Семёновский пер., д. 11
- НИАРМЕДИК – пр. Маршала Жукова, д. 38 кор. 1
- Прима Медика – ул. Академика Челомея, д. 10 Б.
Елена Бондарева
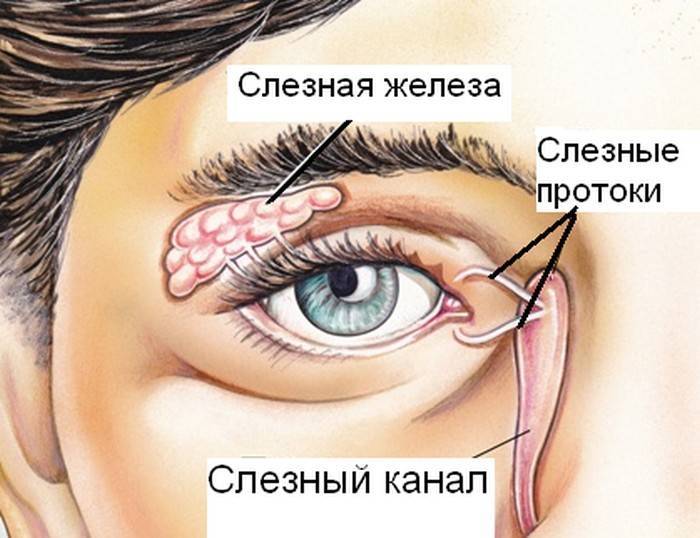
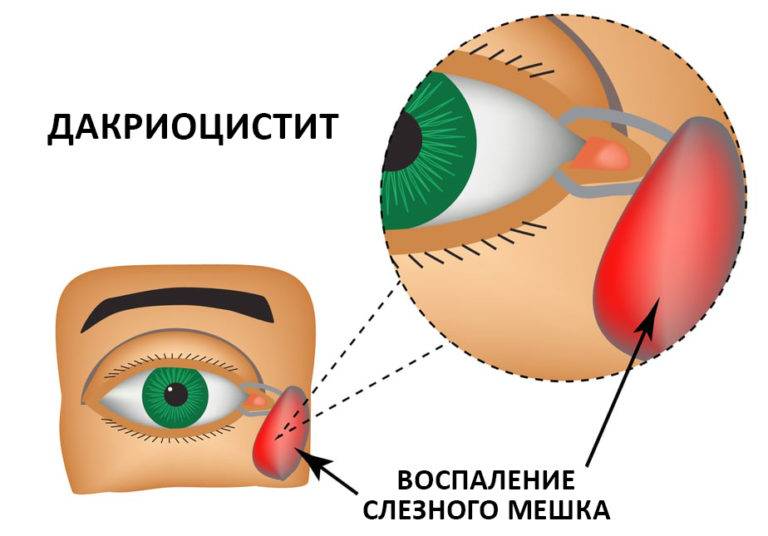
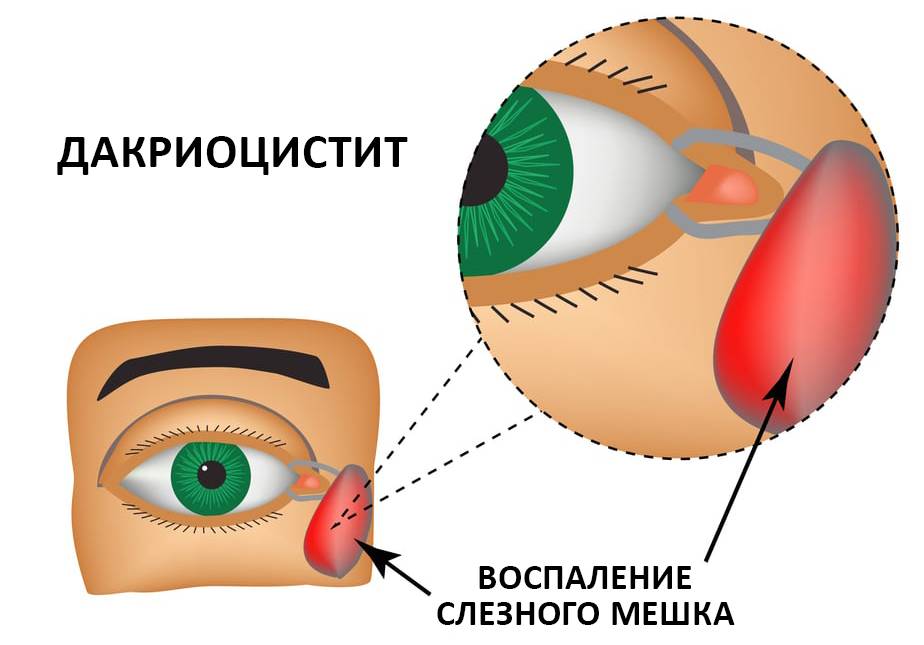
Дакриоцистит – это медицинский термин, обозначающий воспаление слезного канала. Его первопричиной является непроходимость желез, вследствие чего жидкость попадает из слезных протоков в пазухи носа и застаивается там.
Это вызывает активное размножение вредных микроорганизмов и развитие воспалительного процесса.
Актуальность проблемы
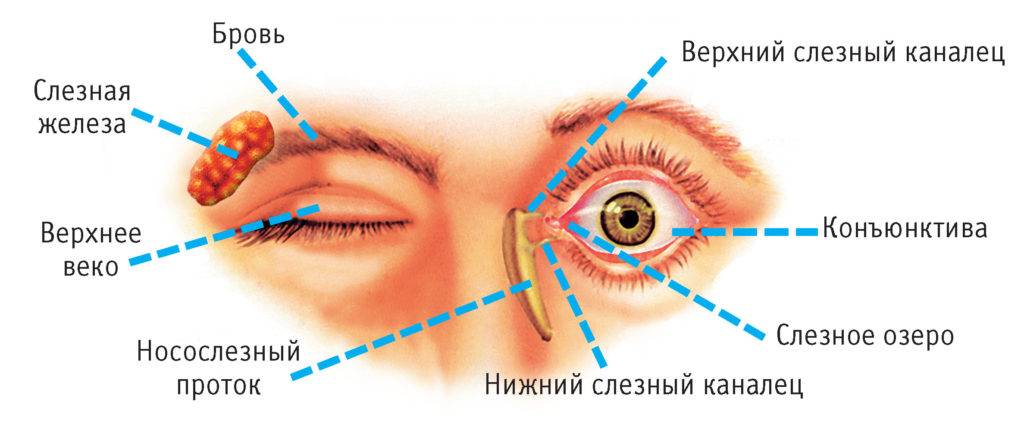
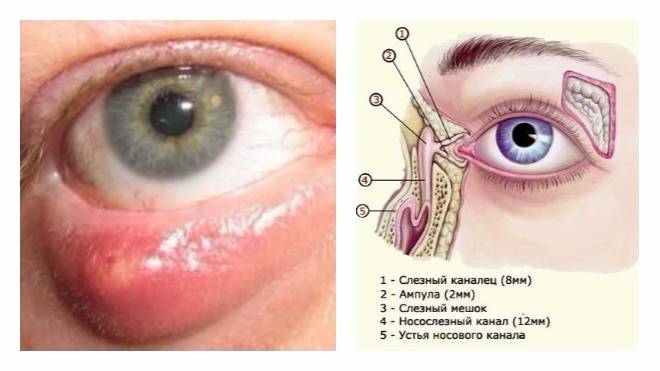
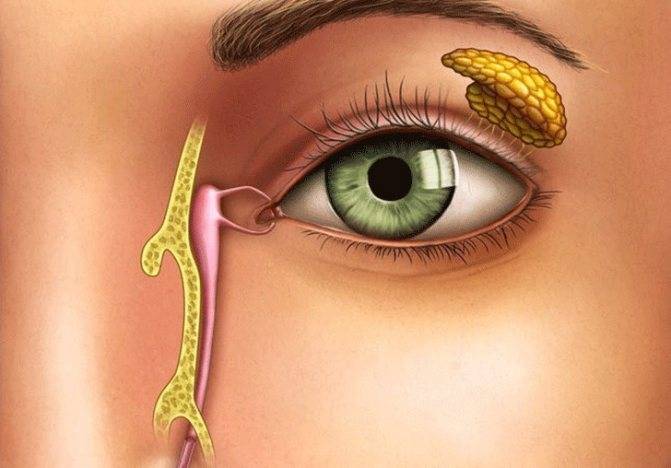
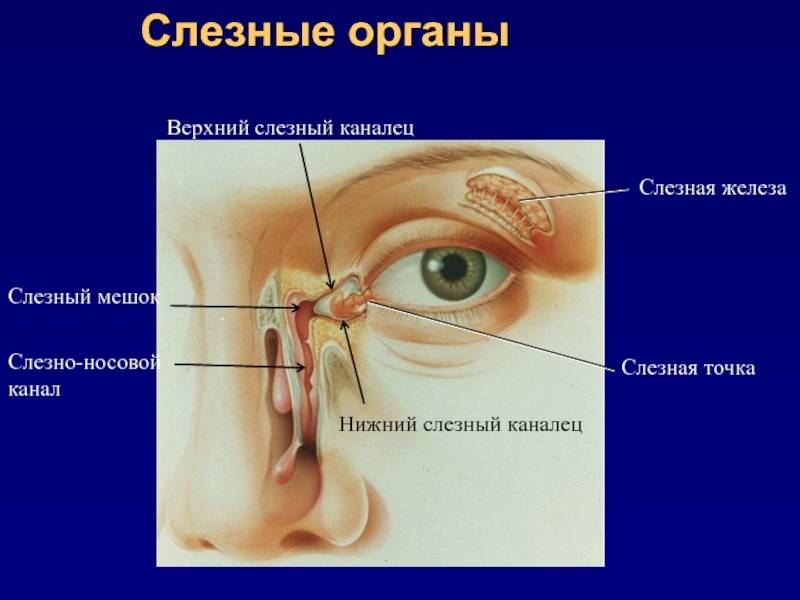
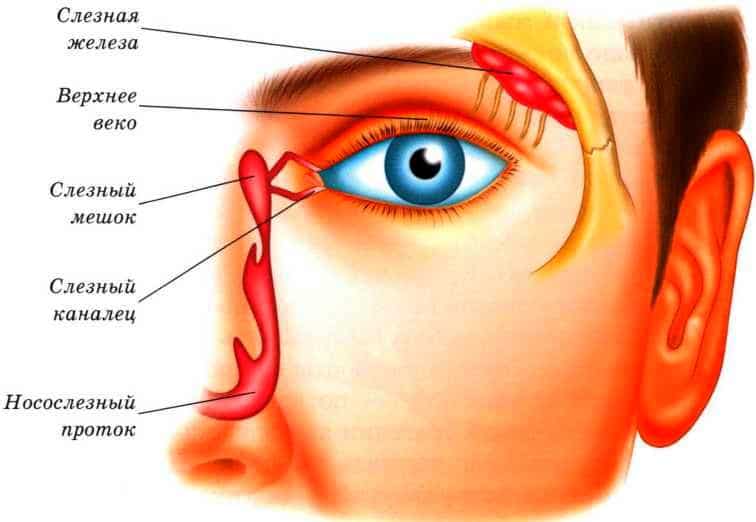
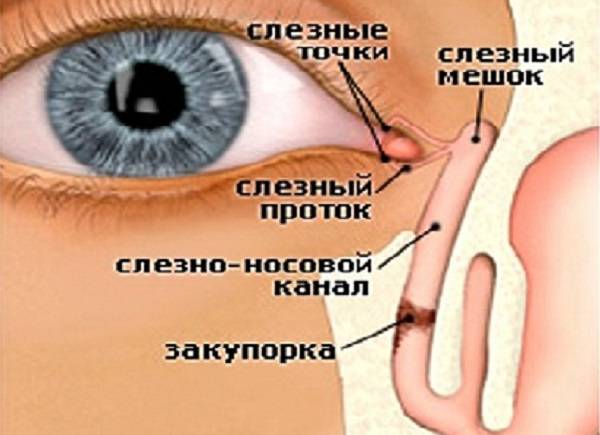
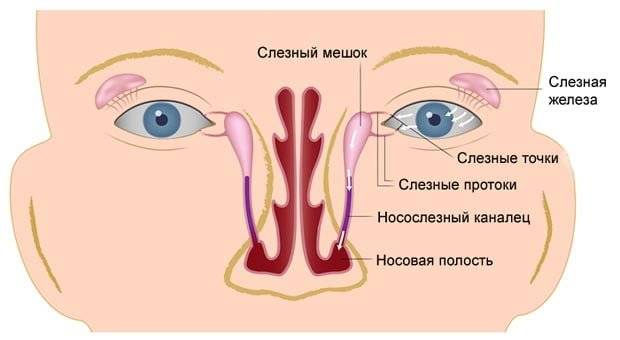
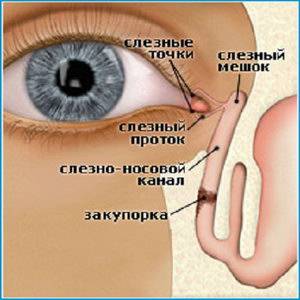
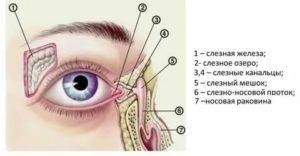
Схема расположения слезных каналов
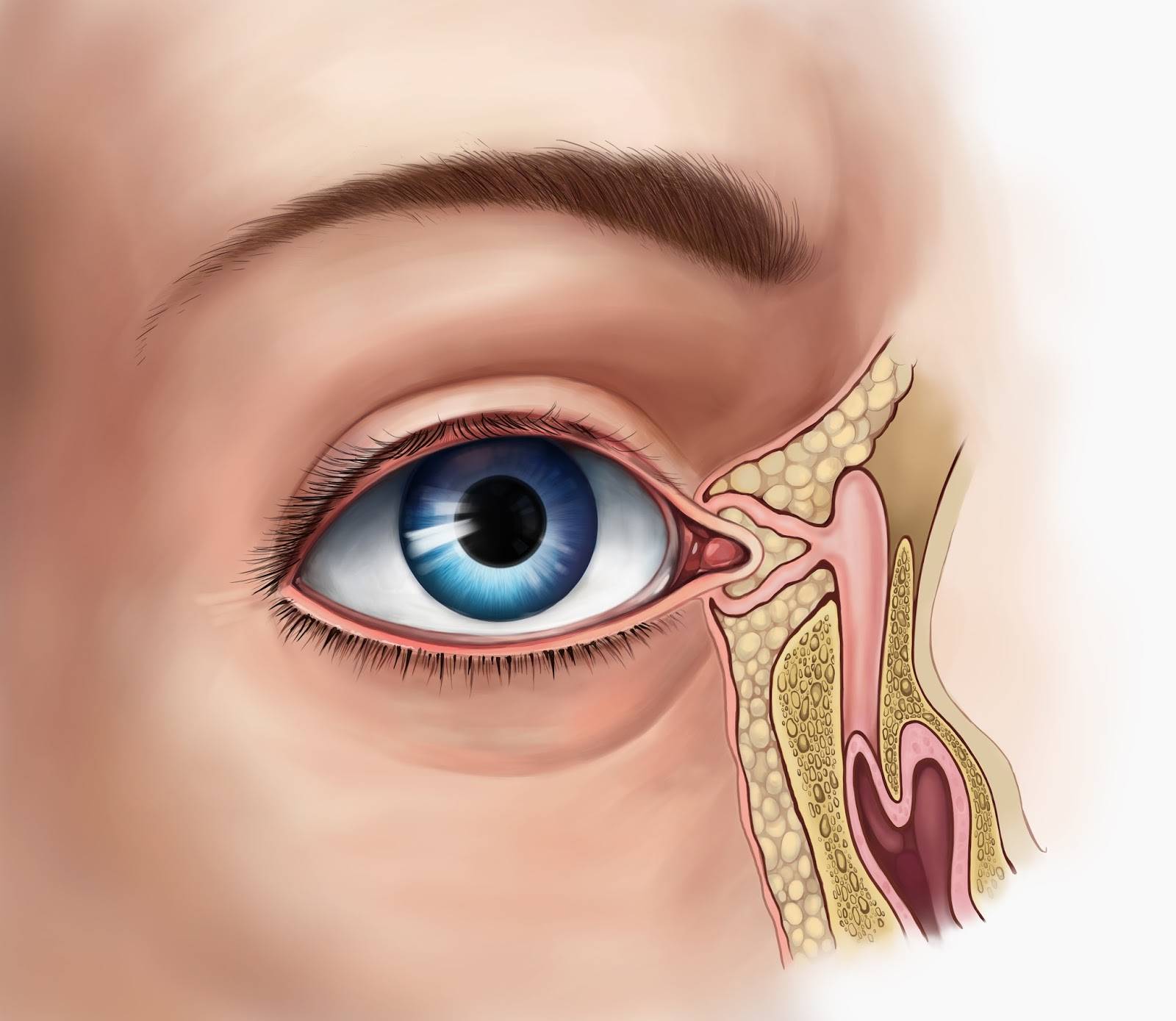
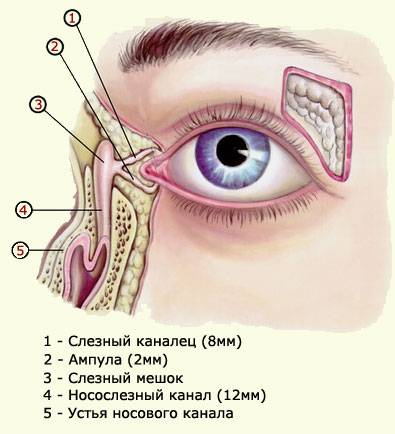
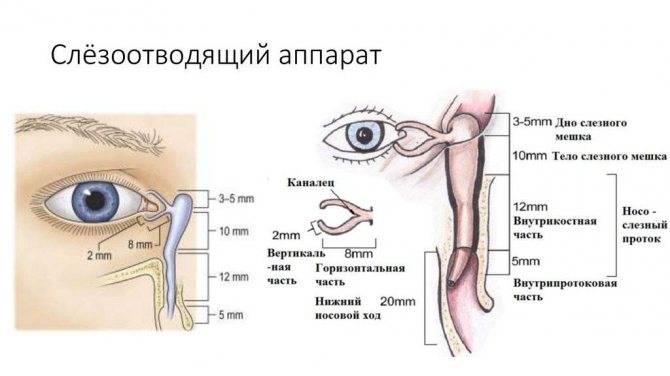
Слезный канал расположен в небольшой ямке рядом с внешним уголком глаза. Такой мешочек представляет собой часть так называемой слезоотводящей системы, основная функция которой – выведение слез из области глаза в носовую полость.
Дакриоцистит встречается приблизительно в семи процентах всех болезней слезоотводящей системы.
Особенно часто проблема воспаления слезного канала встречается у женщин.
Специалисты связывают это с разным строением и размерами слезных протоков у женщин и у мужчин.
Диагностика
В типичных случаях распознать дакриоцистит можно уже по внешним признакам, типичным жалобам самого пациента совместно с учетом данных осмотра врачом с прощупыванием угла глаза и проекции канала со слезным мешком. Врач основывается на выявлении слезотечения и отечности угла глаза, жалоб на боль при прощупывании пораженной зоны и появление на фоне давления из слезных точек прозрачного или мутного отделяемого.
Чтобы оценить проходимость слезного канала при подозрениях на дакриоцистит, врач применяет специфическую пробу (Веста или цветная). В носовой ход со стороны пораженной зоны ставят ватный тампон, параллельно с ним в глаз капается протарголовый раствор. Спустя 2-е минуты оценивается окрашивание тампона из носа. Если канал проходим, на тампоне будут следы. Если следы появились спустя 5-10 минут, тогда проходимость канала под сомнением, если же их нет более 10-ти минут, данную пробу расценивают как отрицательную. Это полная непроходимость носо-слезного канала.
Когда надо уточнить уровень и степень протяженности поражения канала, врач проводит зондирование канала. Также показано проведение еще и пассивной пробы, которая подтверждает нарушение проходимости канала. Попытка промывания мешка с каналом не ведет к оттоку раствора в нос, он струями выводится из слезных точек.
Дополнительно в рамках офтальмологического обследования для уточнения диагноза используются:
- Биомикроскопия глаз;
- Применение флюоресцентной пробы с инстилляцией растворов;
- Использование контрастной рентгенографии всех отводящих слезу путей (дакриоцистография). При ней используется раствор йодолипола, который дает четкое представление о строении всех отводящих путей, области их сужения или закупорки.
- Посевы содержимого мешка с выделением микробов, а также тесты на чувствительность бактерий к антибиотикам.
Для дифференциальной диагностики или уточнения варианта патологии, выявления сочетанных проблем со здоровьем пациента осматривает ЛОР-врач, обязательно нужно выполнить риноскопию (осмотр носа). При необходимости, консультируют также челюстно-лицевой хирург или же врач-стоматолог, невролог или травматолог.
Обратите внимание
Важно отличать признаки дакриоцистита от каналикулита или конъюнктивита, а также рожистого воспаления тканей лица
Радикальные способы борьбы
При отсутствии положительного эффекта от медикаментозного лечения, а также если причиной является опухоль или киста – проводиться хирургическое лечение.
Оперативное вмешательство бывает:
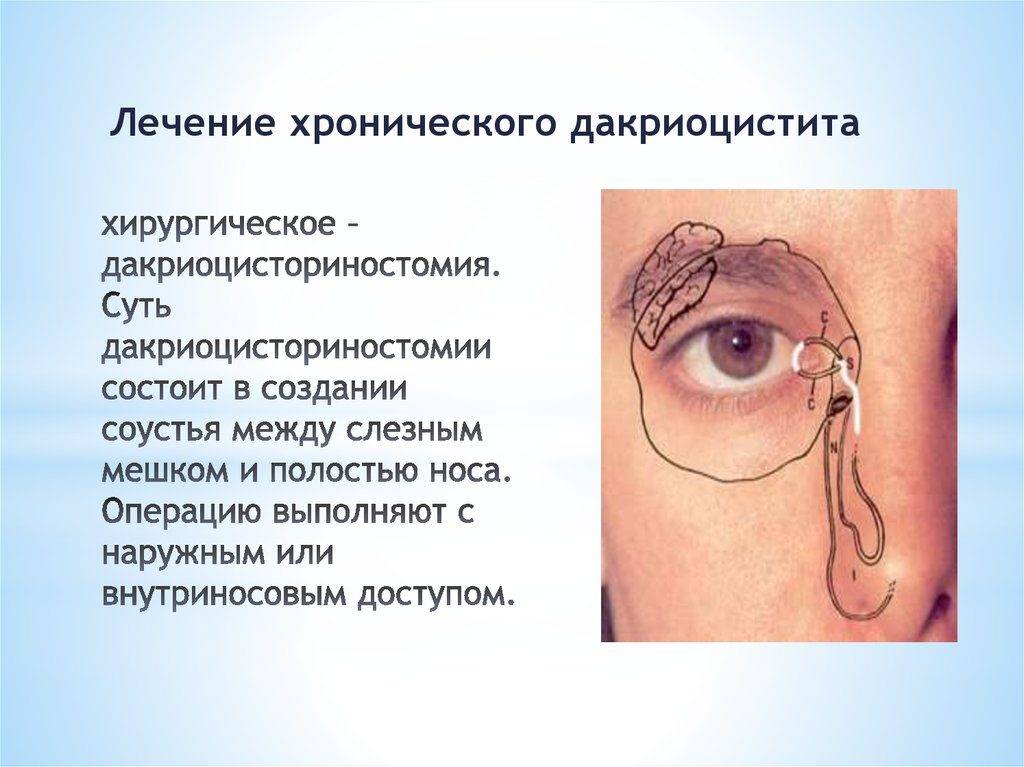
- Эндоскопическая дакриоцисториностомия. В проток вводиться аппарат с камерой. С помощью эндоскопа совершают прокол или надрез. Создают специальный клапан, главная цель которого – дренирование. Восстановительный период составляет 7 дней. Паралельно проводиться антибиотикотерапия, для недопусщения риска развития воспалительного процесса. Главное преимущество – отсутствие видимых следов после проведения операции.
- Баллонная дакрицитопластика – вмешательство, которое ввиду своей безопасности проводится даже новорожденным. В канал вводиться проводник с резервуаром наполненным жидкостью. Позволяет добиться расширения участка, тем самым пробивая его. Процедура проводиться под местным обезболиванием. В реабилитационный период назначаются специальные капли и антибактериальные препараты.
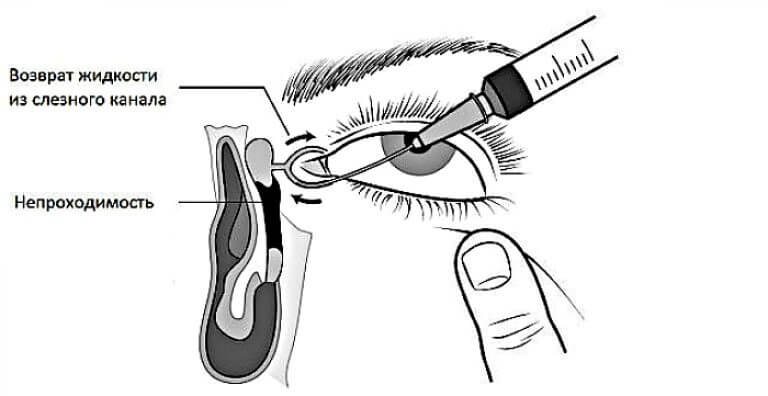
Как промывают слезный канал
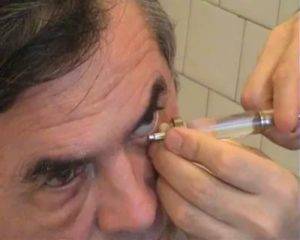
Чистка слезного канала базируется на введении жидкости в слезный канал под особым давлением.
Промывание выступает и в качестве диагностической меры при патологических состояниях органов зрения.
Предписывается процедура грудничкам при врожденном или приобретенном дакриоцистите. Для пациентов взрослой категории обязательно применение местной анестезии для обезболивания манипуляции.
Когда нужно промывать слезный канал
Предписывается промывание при наличии показаний:
- дакриоцистит у пациентов младшей возрастной категории при неэффективности массажной гимнастики;
- воспаление слезного протока;
- отсутствие проходимости носослезного протока;
- стеноз слезного канальца;
- образование язв на роговице.
Методика позволяет установить наличие проходимости слезных путей. Часто процедуру сочетают с зондированием, что значительно повышает эффективность манипуляции.
Симптомы закупорки слезного канала
Выработка слез необходима для промывания поверхности органов зрения. При закупорке протока наблюдается повышенное слезотечение, которое выступает основным симптомом. Дополнительная симптоматика заболевания:
- болезненность в зоне глаз;
- гиперемия кожного покрова;
- ощущение распирания;
- образование вздутия под кожным покровом;
- обильное слезотечение;
- отечность;
- повышение утомляемости;
- интенсивное сужение глазной щели;
- помутнение картинки;
- образование гнойных выделений;
- температура тела, превышающая субфертильные показатели;
- приступы головокружения;
- общая интоксикация организма;
- покраснение глазного яблока;
- болезненность при пальпации;
- синюшность прилегающего эпителия;
- повышение уровня артериального давления;
- снижение аппетита.
При наличии любых симптомов, характеризующих проблемы со зрительным аппаратом, необходима консультация офтальмолога.
Подготовка к промыванию
Перед прочисткой слезного канала необходимо проведение подготовительного этапа, который заключается во введении в проток, выводящий слезы, анестетика. Применяется для манипуляции 0,02% раствор фурацилина или физиологического раствора. Введение проводится при помощи шприца объемом в 5 мл, который оснащен металлической канюлей.
https://youtube.com/watch?v=3V35ptmBIsk
Запрещено проведение процедуры при наличии у пациента патологических состояний:
Защита от коронавируса
Как поднять иммунитет и защитить близких
>
- воспалительного процесса;
- гнойных образований;
- водянки.
Присутствие гнойных образований при промывании протока, выводящего слезную жидкость, повышает риск появления сепсиса или поражения зрительных органов инфекционной микрофлорой. Присоединение инфекции спровоцирует увеличение масштабов поражения. При соблюдении необходимой подготовки развитие осложнений вследствие проведения манипуляции сводится к минимуму.
Проведение процедуры у взрослых
У пациентов взрослой категории закупорка путей, выводящих секрет, может появиться в любом возрасте. Устранить непроходимость с помощью массажа не получится. Для расширения путей, выводящих жидкость, необходимо проведение комплекса промываний, так как одной процедуры не всегда бывает достаточно.
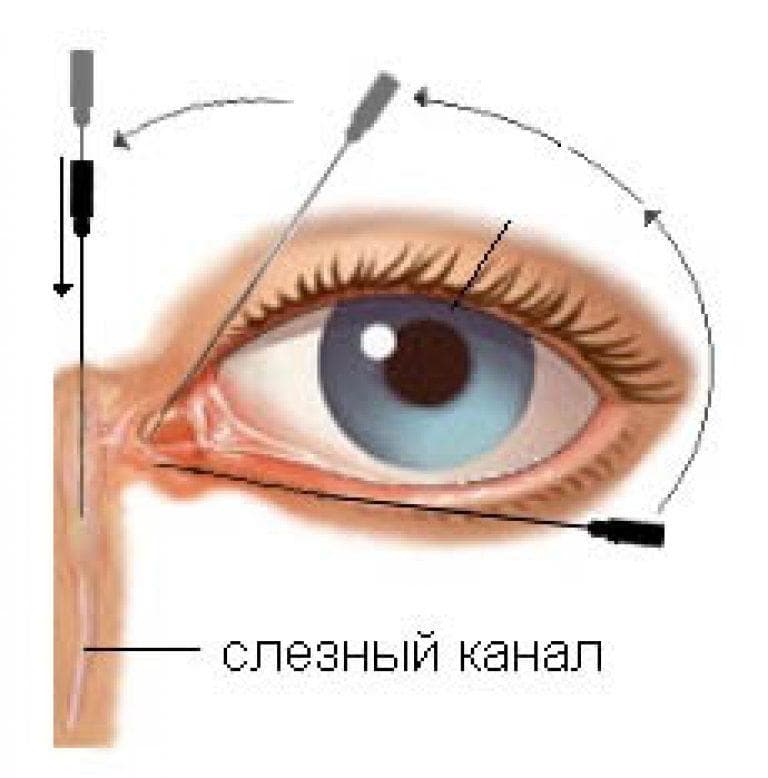
Перед манипуляцией пациента помещают в специальное кресло, которое имеет наклон вперед. Проводится манипуляция согласно этапам:
- В специальный шприц набирается раствор, с помощью которого осуществляется промывание. При необходимости лечения или устранения воспалительного процесса во вводимую жидкость добавляют антибиотики или другие медикаменты.
- На приспособлении устанавливается канюля. Изделие предназначено для введения раствора. Канюля представляет собой трубку с затупленным концом.
- Веко пациента оттягивается вниз.
- Вводят канюлю в начало канала, выводящего слезы.
- Легким нажатием на шприц проводится введение раствора для промывания.
Диагноз устанавливается согласно полученным данным:
- насколько легко вводится раствор;
- прохождение жидкости по слезном протоке;
- способ выхода раствора.
При проведении процедуры необходимо избегать упора канюли в стенки носослезного канальца.
Запрещено самостоятельное проведение процедуры в домашних условиях, так как возможно повреждение протока или внесение патологической микрофлоры. Дополнительное заражение приводит к прогрессированию осложнений не только канала, но и смежных органов.
Закупорка путей может происходить вследствие образования в них пленки, тогда промывание не даст необходимого эффекта. В этом случае необходимо оперативное вмешательство по иссечению и удалению пленки.