Ультразвуковое исследование глаза и глазницы
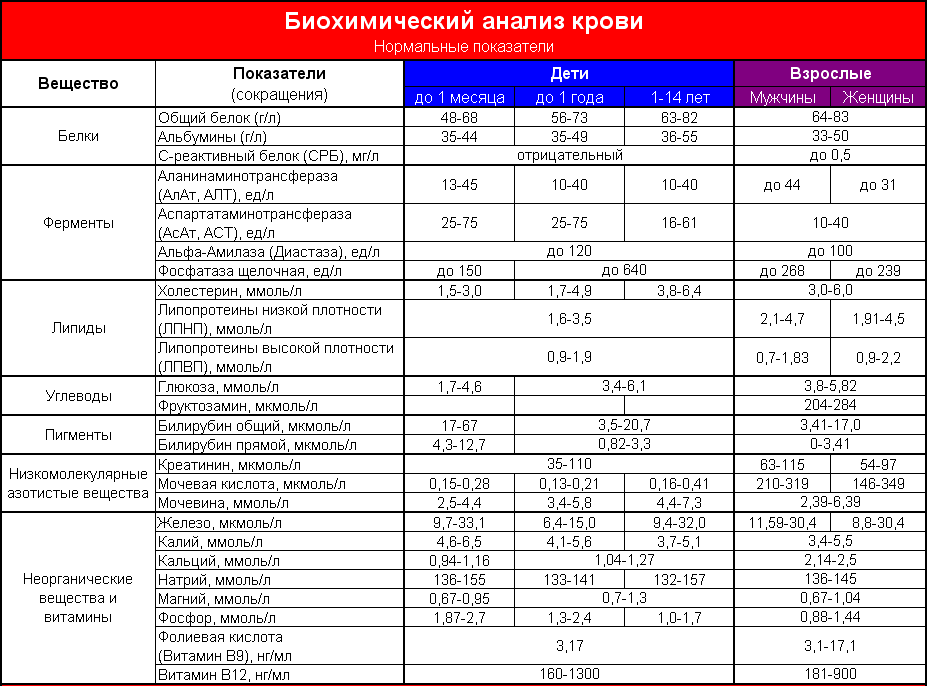
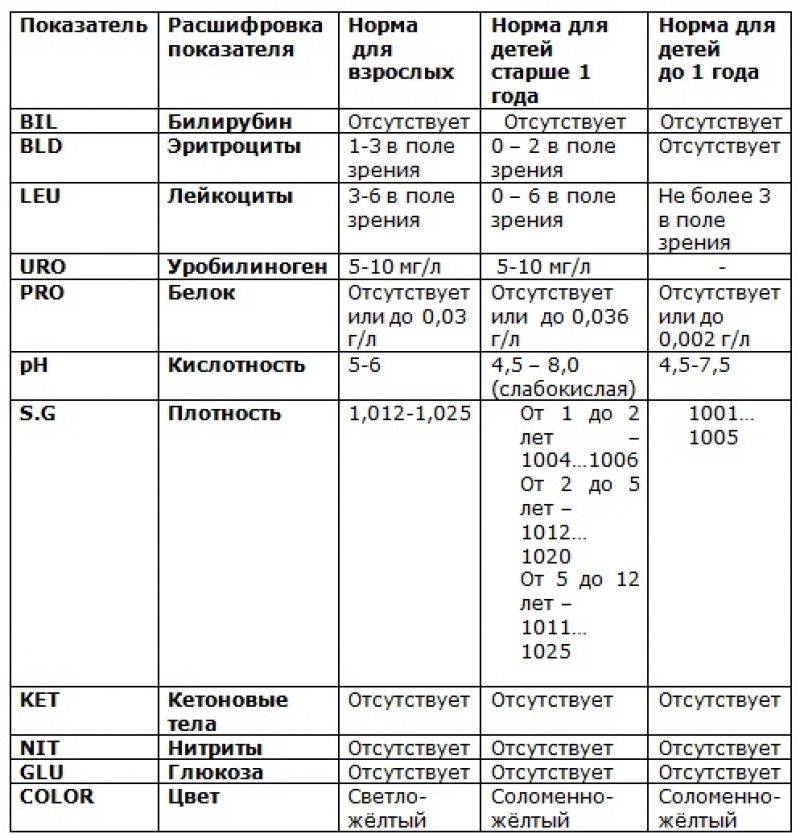
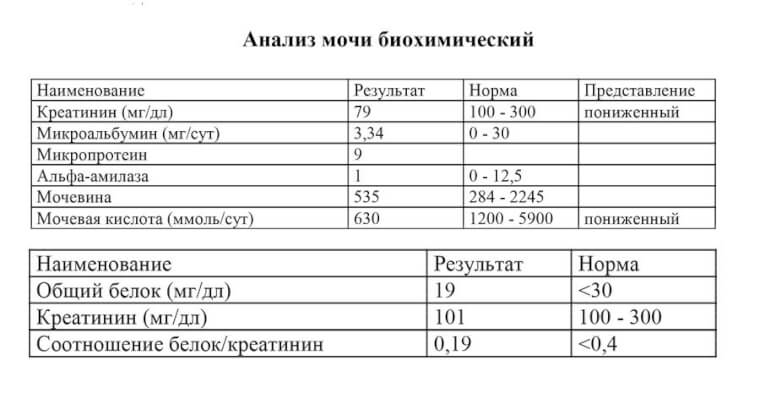
Ультразвуковое исследование глаза и глазницы — высокоинформативный, безопасный, неинвазивный инструментальный метод исследования, позволяющий получить двухмерное изображение полости стекловидного тела, заднего отрезка глаза и орбиты. А/В-сканирование дает изображение с высокой разрешающей способностью и позволяет проводить измерение размеров внутриглазных структур с точностью до 0,01 мм. Ультразвуковое исследование глаза проводится по следующим основным показаниям:
- Измерение толщины роговицы, глубины передней камеры глаза, толщины хрусталика, величины стекловидного тела, передне-заднего размера глазного яблока. Эти сведения необходимы при проведении самых разных операций, в том числе при удалении катаракты.
- Выявление и определение величины и топографии новообразований ресничного тела, сосудистой оболочки и сетчатки, ретробульбарных опухолей. Количественная оценка их изменений в динамике. Дифференциация клинических форм экзофтальма.
- Выявление, оценка высоты и распространенности отслойки сетчатки, отслойки ресничного (цилиарного) тела и сосудистой оболочки и их взаимоотношения со стекловидным телом. Дифференциация первичной отслойки сетчатки от вторичной, обусловленной ростом опухоли.
- Выявление деструкции, экссудата, помутнений, свертков крови, шварт в стекловидном теле. Определение их локализации, плотности и подвижности, взаимоотношений с сетчатой оболочкой органа зрения.
- Выявление в глазу инородных тел при травме органа зрения, в том числе клинически невидимых и рентгенонегативных. Определение их местоположения в глазу и взаимоотношения с внутриглазными структурами.
- Расчет преломляющей силы необходимого для имплантации искусственного хрусталика глаза (ИОЛ).
| В последнее время в клиническую практику внедряется новый метод акустической визуализации внутриглазных структур переднего сегмента глаза — ультразвуковая биомикроскопия. Этот метод позволяет исследовать передний отрезок глаза на микроструктурном уровне. Ультразвуковая биомикроскопия представляет собой В — сканирующую ультразвуковую иммерсионную диагностическую процедуру с линейным сканированием, которая предоставляет количественную и качественную информацию о структуре переднего сегмента глаза (роговица, радужка, угол передней камеры, хрусталик) с целью диагностики глаукомы, новообразований переднего отдела, последствий травм глаза. |
Флуоресцентная ангиография с компьютерной регистрацией
Сегодня ни одна клиника мира не обходится без этого информативного диагностического исследования. Флуоресцентная ангиография, основанная на контрастировании сосудов сетчатки специальным красителем — единственная в своем роде методика точной и эффективной диагностики заболеваний сетчатки, зрительного нерва и сосудистой оболочки глаза. Она выявляет структуру сосудистого русла сетчатки, дает четкое представление о гемодинамике, состоянии проницаемости сосудистых стенок, пигментного эпителия и мембраны Бруха, позволяет дифференцировать воспалительные изменения с сосудистыми, дистрофическими и опухолевыми процессами.
Флуоресцентная ангиография выполняется на ретинальной камере как с диагностической целью, так и для определения показаний, тактики и сроков лазерного лечения, а также для оценки результатов проведенного лечения
Данное исследование позволяет выявить ишемические зоны и новообразованные сосуды, что важно выявить при таких заболеваниях, как диабетическая ретинопатия, тромбозы центральной вены сетчатки и ее ветвей, окклюзия центральной артерии сетчатки и ее ветвей, васкулиты, передняя ишемическая нейропатия, патология центральной зоны сетчатки (отек, кисты, разрывы), рецидивирующие гемофтальмы и ряд других заболеваний
Профилактика близорукости (миопии)
Профилактика близорукости заключается в борьбе с ложной близорукостью и предупреждении прогрессирования истинной. Комплекс профилактических мероприятий сводится к следующему: 1. Раннее выявление близорукости и диспансеризация (выяснение наследственности, диспансерные осмотры детей и профосмотры взрослых). 2. Своевременная правильная коррекция близорукости. 3. Создание правильных гигиенических условий для занятий (хорошее освещение, работа вблизи на расстоянии не менее 30 см, чередование работы с отдыхом). 4. Оздоровление организма (лечение хронических заболеваний, повышение двигательной активности, упражнения для глаз). 5. Лечение привычно избыточного напряжения аккомодации.
Где сделать пульсоксиметрию?
как частном, так и государственном
Записаться на пульсоксиметрию
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Аппараты для проведения пульсоксиметрии всегда имеются в следующих отделениях:
- реанимация любого профиля;
- пульмонология;
- хирургия;
- кардиология;
- неонатология;
- акушерство и гинекология.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Как проходит УЗИ глаза
Можно исследовать весь глаз всего за несколько передвижений зонда. Глаз делят на 4 динамических квадранта и еще один через статический срез через макулу и оптический диск, также известный как продольная макула.
Квадранты обозначаются T12, T3, T6 и T9. Они соответствуют циферблату, наложенному на глаз.
Ультразвуковое исследование проводится через веки пациента, приложенного к векам после применения анестезирующих капель.
Перед процедурой на поверхность верхнего века наносится специальный гель. Он обеспечивает контакт датчика с тканями органа зрения. При диагностике офтальмолог слегка надавливает на глазное яблоко и просит пациента совершать движения в направлении квадранта, подлежащего оценке.
Это обеспечивает оптимальное положение глазных яблок и делает все структуры доступными к детальному осмотру.
Зонд вращается вокруг, так что звуковые волны всегда проходят через центр. Это вращательное движение максимизирует количество сетчатки, визуализируемой во время сканирования.
Поперечный вид 1 — исследование T12:
- пациент смотрит вверх;
- зонд помещается на нижней части;
- начинать сканирование следует с лимба, обнаружив тень зрительного нерва, чтобы сориентироваться и убедиться, что диагностируется задний сегмент;
- зондом медленно ведут к нижнему своду, пока визуализация квадранта Т12 не будет завершена.
При обследовании квадранта Т6 человек смотрит вниз. Необходимо убедиться, что на компьютер поступает изображение сетчатки/зрительного нерва.
При сканировании медиального/латерального квадрантов пациент смотрит налево
После получения изображения сетчатки и зрительного нерва, осторожно провести зондом по передней части, чтобы завершить оценку этого участка. Для просмотра квадранта Т3 левого глаза, пациент должен все еще смотреть налево, но зонд будет помещен на медиальном лимбе
Сканирование квадранта Т9 правого глаза — это просто обратное исследование Т3. Взгляд пациента направлен в правую сторону.
Виды УЗИ
Существует несколько видов ультразвукового исследования. Каждый из них выполняет определенные задачи и делается с применением собственных технических особенностей:
- В-сканирование использует звуковые волны для получения изображения. Позволяет получить двухмерную картину. Блок ультразвука преобразовывает ядровую энергию в электрическую. Пациент закрывает глаза, зонд с гелем помещается над веком. Ультразвук неинвазивный, осмотр безболезненный. Дилатация не требуется. Занимает около 10 минут.
- Оптическая биометрия. Данный тест измеряет длину органов зрения, чтобы при удалении катаракты можно было рассчитать правильные размеры интраокулярной линзы. Закапывают анестетик. Ультразвуковой зонд помещают в физиологический раствор для получения серии одномерных эхо-сигналов, которые измеряют длину. Дилатация не требуется. Процедура длится около 10 минут.
- Ультразвуковая биомикроскопия. Показывает вид передней части глазного яблока. С помощью данной методики удается осмотреть роговицу, радужку и цилиарное тело.
- ОКТ (оптическая когерентная томография) использует световые волны. Чаще всего тестирование проводится у пациентов с макулярной дегенерацией. Рассматривается центральная зрительная часть сетчатки (макула), измеряются ее слои. Дилатация необходима для этого метода УЗИ для оптимального просмотра макулы. Манипуляция занимает до 15 минут после полного расширения зрачка.
- Одномерный режим. Применяется для получения сведений о глазных тканях, замерах разных параметров и характеристик.
- Трехмерная эхоофтальмография. Позволяет увидеть все особенности строения зрительного анализатора, расположение сосудистой системы.
Понятие аудиограммы, механизмы её расшифровки
Результатом проведённого тестирования слухового аппарата является аудиограмма – показатели, преобразованные в график. По горизонтальной его оси отображается частота звука, по вертикальной – соответствующий порог слышимости, при этом ось вектора находится вверху. Отображаемый порог звуковых волн лежит в пределах от 125 до 8000 Гц.
Для каждого уха составляется отдельная аудиограмма, которая обозначается по-разному: график правого уха отмечается как AD, левого – AS. Внешний вид графиков тоже отличается – аудиограмма правого уха отображается с помощью красного цвета, а вместо точек на нём изображены кружочки. Для левого уха график отображён синим цветом и крестиками вместо точек.
На графиках показывается уровень воздушной и костной проводимости: в первом случае график выглядит как сплошная линия, во втором – как пунктир. При этом линия костной проводимости всегда расположена выше, чем линия воздушной. Расстояние между ними называется костно-воздушным интервалом, и в норме не должно превышать значение в 10 дБ.
Читая графики, доктор-сурдолог имеет возможность диагностировать тугоухость, её степень, а также наличие и характер других нарушений. Самыми распространёнными видами тугоухости, которые может определить по графику врач, являются:
- кондуктивная (когда нарушено воздушное проведение звуков);
- смешанная (если нарушены оба типа звукопроведения);
- сенсоневральная (в случаях, когда костное звукопроведение повторяет воздушное).
Причины снижения слуха в некоторых случаях также отображаются на графике, например, при значении костно-воздушного интервала более 20 дБ врач делает выводы о наличии кондуктивной тугоухости, которая появляется в результате отосклероза или отита. Нельзя переоценивать значение графика для окончательной постановки диагноза. Расшифровка аудиограммы не даёт возможности сделать абсолютно точные выводы без проведения последующих исследований.
Обследуя пациента, доктору важно определить степень поражения и уровень нарушения слуха
Для этого он обращает внимание на расположение кривой графика. У пациентов с лёгкой формой потери слуха значения децибел находятся в пределах между 20 и 40 дБ, при умеренной тугоухости показатели графика определены между 41 и 55 децибелами, при умеренно-тяжёлой – от 56 до 70 дБ, а тяжёлая форма потери слуха изображена в значениях между 71 и 90 дБ
Показатели для каждого уха могут отличаться. Нормой считается диапазон от 0 до 25 дБ. График в громкости свыше 91 дБ свидетельствует об абсолютной глухоте.
Если кривая стремится вниз, это говорит о затруднённом восприятии высоких частот, и наоборот. Кривая, имеющая форму гиперболы, свидетельствует о том, что в середине диапазона потери слуха самые сильные. В таких случаях человек может воспринимать только очень громкие звуки. Показатели аудиограммы необходимы для диагностирования степени потери слуха, определения причины нарушений, её данные очень важны для процесса подбора слухового аппарата.
Какие заболевания может выявить ЭФИ
Электрофизиологическое обследование глаз способствует выявлению разнообразных офтальмологических патологий:
- Миопии, гиперметропии различной степени.
- Повышенного внутриглазного давления.
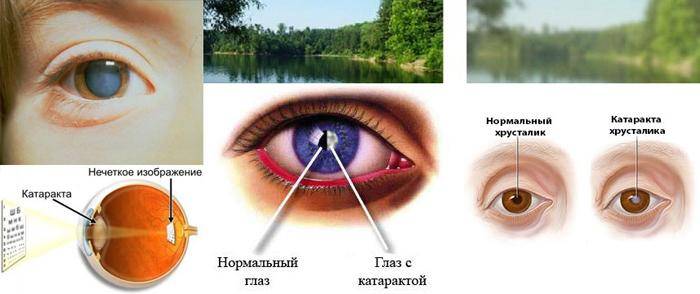
- Катаракты.
- Глаукомы.
- Амблиопии.
- Врождённой гемералопии.
- Отслойки, разрыва сетчатки.
- Травм глазного яблока, атрофии его тканей.
Метод эффективен в диагностике повреждений, дистрофических изменений зрительного нерва, сформированных в органе зрения раковых опухолей или кистозных образований. Процедура способствует качественной диагностике повышенной утомляемости глаз. Её осуществляют для определения интоксикации организма вредными промышленными выбросами, ядами и т.д.
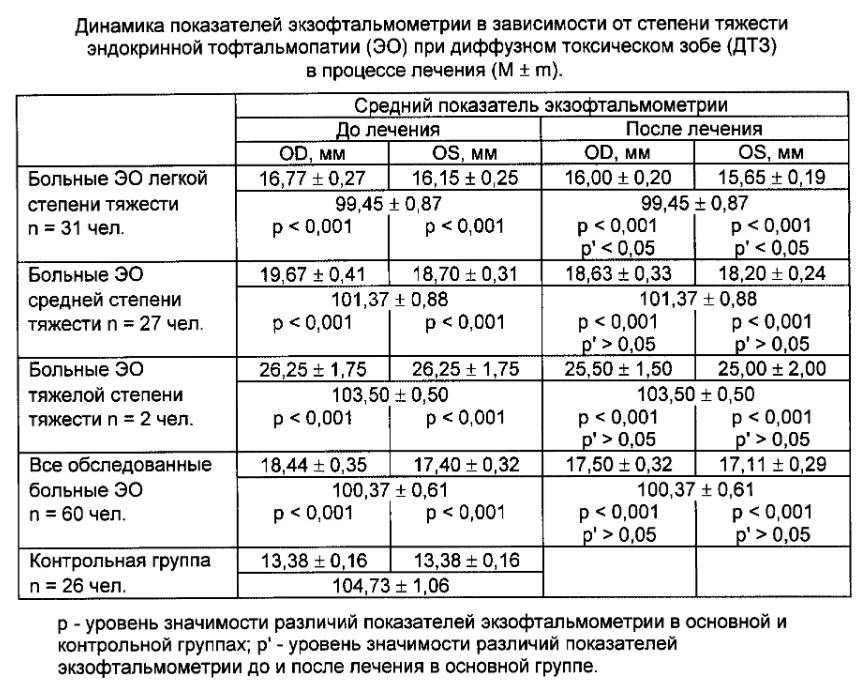
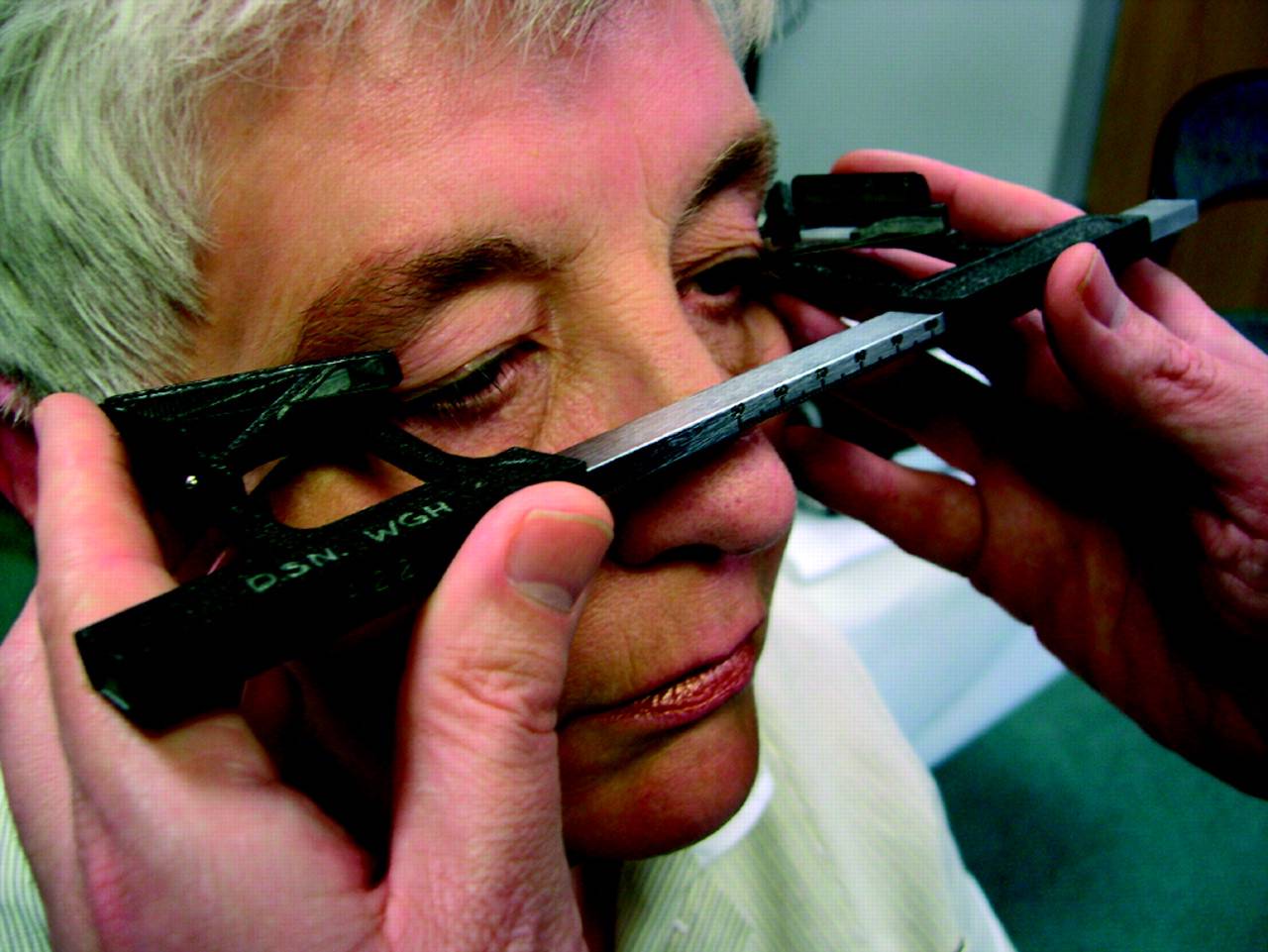
На чем основан принцип экзофтальмометрии
Оценка положения глаза основана на измерении его дистанции от входа в глазницу скуловой кости до наиболее выступающей области роговой оболочки.
Какой врач проводит обследование
Диагностическое мероприятие осуществляется окулистом или эндокринологом. Назначить обследование может терапевт или хирург.
Инновационные предприятия Люберец смогут поучаствовать в конкурсе
Проектом предусмотрено выделение гранта до 25 миллионов рублей на научно‑исследовательские и опытно‑конструкторские работы.
RIAMO
16 окт
Разновидности
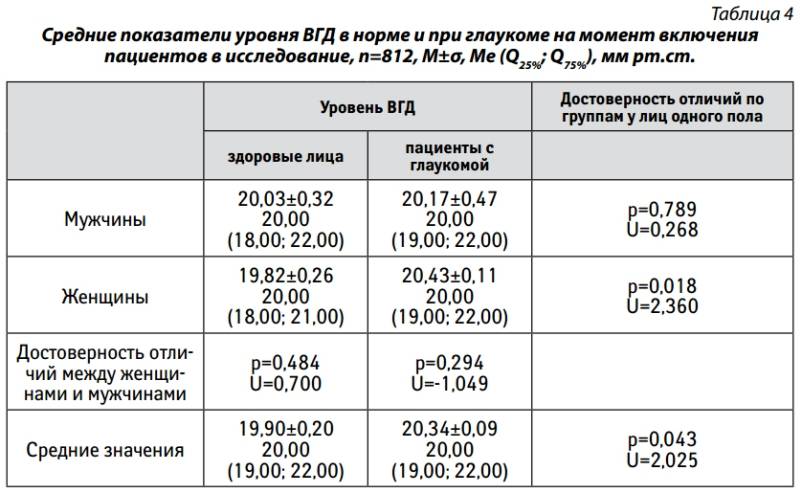
Существует несколько вариантов измерения внутриглазного давления – от простого пальцевого метода до современных бесконтактных. Показания, полученные разными способами, сравнивать между собой нельзя, поскольку они ориентированы на разные значения нормы и патологии.
При помощи пальцев
Пальцевая тонометрия является простейшим способом измерения ВГД и не требует сложного диагностического инструментария.
Компрессия производится через закрытые веки пальцами:
- Пациент расслабляется и смотрит вниз.
- Диагност кладет свои ладони ему на лоб, а указательными пальцами надавливает на веки чуть ниже надбровной дуги или у наружного угла глаза.
- Надавливание производится небольшими толчками попеременно на правый и левый глаз. Это позволяет почувствовать волну флуктуации и оценить степень плотности глазного яблока.
Метод дает ориентировочное представление о степени ВГД и применим в тех случаях, когда инструментальную диагностику провести невозможно (к примеру, после операций на глаза).
Бесконтактная
При бесконтактной компьютерной тонометрии компрессия на роговую оболочку осуществляется воздушным потоком. В ходе исследования оцениваются степень и скорость изменения роговицы в ответ на воздействие струей.
Процедура проводится в положении сидя:
- Голову пациента устанавливают и фиксируют на специальной подставке. Человек должен смотреть в одну точку, широко раскрыв глаза и зафиксировав взгляд.
- В течение нескольких секунд аппаратом подается прерывистый поток воздуха, изменяющий форму роговицы.
- Степень деформации роговой оболочки оценивает компьютерная программа, выдавая результаты диагностики в виде числового значения ВГД.
При всей технологичности бесконтактный метод уступает по точности контактным. Поэтому методику используют только для первичного выявления глаукомы и для профилактических осмотров. Проконтролировать лечение пациентов с глаукомой при помощи «воздушной» тонометрии невозможно.
Контактная
Чаще всего для измерения глазного давления используется аппланационная контактная тонометрия по Маклакову. Тонометр Маклакова – это простейшее оборудование, состоящее из набора металлических грузиков со свинцовым стержнем. Концы грузиков выполнены в виде плоских пластинок с покрытием из стекла диаметром 1 см.
Как проводится тонометрия:
- Пациент занимает положение лежа, ему в глаза закапывают капли-анестетики.
- Офтальмолог наносит на основание грузика диагностический красящий раствор из колларгола и становится у изголовья пациента.
- Одной рукой врач расширяет веко больного, а другой строго вертикально опускает цилиндр на роговицу. В результате компрессии краска с грузика переходит на роговую оболочку.
- Оставшиеся следы красителя тонометра переносятся на бумагу в виде отпечатка.
- Процедуру повторяют для второго глаза с получением еще одного отпечатка.
- Производятся замеры отпечатков специальной прозрачной линейкой. Чем меньше его диаметр, тем плотнее глаз и выше ВГД, и наоборот. Результаты сравнивают с нормативными таблицами для разного пола и возраста.
По окончании исследования в глаза закапывают еще одни капли – на этот раз антибактериальные для профилактики развития инфекционных осложнений.
Методика проведения
Электрофизиологическая диагностика включает 4 варианта обследований:
-
электроокулографию;
- электроретинографию;
- мультифокальную электроретинографию (МЭРГ);
- зрительные вызванные потенциалы.
Электроокулография исследует состояние глазных мышц и наружного слоя сетчатой оболочки. Длительность диагностики не превышает 5-7 секунд. Многих людей интересует, как проводится процедура. Пациента просят постоянно двигать глазами в разных направлениях. В это время на фоточувствительные клетки сетчатки воздействуют электрическими импульсами и записывают их реакцию на раздражитель.
ЭОГ основана на перемене в разности потенциалов зрительного анализатора во время движений глазного яблока. Стекловидное тело является диполем. С одной стороны роговица заряжает его положительным зарядом, а сетчатка передает отрицательный. При движении глаза возникает нервный импульс для передачи информации в кору головного мозга. С помощью электрических стимулов его усиливают так, чтобы прибор мог их зафиксировать на мониторе.
ЭОГ разрешается проводить детям в возрасте от 2 недель. Во время регистрации данных не требуется сидеть неподвижно. На результаты обследования не влияет степень освещения помещения.
Электроретинография оценивает функциональную активность клетки сетчатки. Врачи записывают реакцию светочувствительных клеток в ответ на возбудитель. Аппарат регистрирует данные в виде графика. С помощью кривой линии можно узнать количество здоровых нейронов и фоторецепторов. Каждая кривая графика регистрирует данные своего слоя клеток, их активность и реакцию на раздражитель.
ЭРГ является наиболее эффективной методикой при помутнении хрусталика или стекловидного тела. Процедуру не проводят при наличии инфекционно-воспалительных процессов, индивидуальной непереносимости средств для местной анестезии.
Перед электроретинографией в пораженный глаз закапывают обезболивающие капли. После этого на радужку помещают контактную линзу, оснащенную электродом. Пациент должен следить за световым лучом, опираясь подбородком на специальную подставку. В это время устройство фиксирует физиологическую активность сетчатки. Процедура длится около часа. После контакта с линзой пациент может ощущать дискомфорт. Неприятное ощущение проходит самостоятельно в течение суток.
Мультифокальная электроретинография проводится при подозрении на нарушения, располагающиеся в центральной зоне сетчатки — макуле. При поражении области наилучшего видения происходит необратимое снижение остроты зрения. В ходе процедуры аппарат позволяет получить трехмерное изображение макулы и периферии сетчатки.
Более подробную информацию об этой процедуре смотрите на видео:
Метод зрительных вызванных потенциалов — процедура позволяет зафиксировать реакцию зрительного нерва на раздражение в области коры головного мозга. Электроды и датчики фиксируют на затылке больного. В зависимости от целей обследования в качестве возбудителя используют либо вспышки света, либо чередования белых или черных точек разной величины на экране. В ходе процедуры глаза пациента должны быть закрыты. Диагностика проводится в помещении, изолированном от посторонних источников света и звука.
В процессе проведения ЗВП записывается электроэнцефалограмма. Благодаря полученным данным можно установить физиологическую активность зрительного анализатора и определить точную локализацию патологии.
Показаниями к проведению ЗВП являются:
- воспаление мягких тканей, травма, компрессионные нарушения глаза;
- атрофия зрительного нерва;
- подозрение на развитие злокачественного новообразования в затылочной доле мозга или на сетчатке.
Процедуру проводят для диагностики заболеваний глаз у новорожденных при сохранении нормальной работы нейросенсорных клеток на сетчатке.
Как делают пахиметрию?
пахиметры
Подготовка к пахиметрии
или прямо во время первого посещения офтальмолога – врача, специализирующегося на диагностике и лечении заболеваний глаза